|
| Editorial |
M.I. Hidalgo Vicario
Pediatra. Doctora en Medicina. Acreditada en Medicina de la Adolescencia. Directora Ejecutiva de Pediatría Integral
| "Seguimos avanzando con una evolución positiva y continuada en la difusión de la revista y el tráfico web" |
Pediatr Integral 2026; XXX(2): 88-90
INFORME ANUAL 2025 DE PEDIATRÍA INTEGRAL: UN AÑO DE CRECIMIENTO SOSTENIDO
https://doi.org/10.63149/j.pedint.118
Un año más, nos complace compartir con nuestros lectores el balance de las actividades desarrolladas por Pediatría Integral a lo largo del año 2025, un periodo especialmente relevante al coincidir con el 30.º aniversario de la revista oficial de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria (SEPEAP). Tres décadas de trayectoria consolidan a Pediatría Integral como una publicación de referencia para la formación continuada y la actualización científica de los profesionales sanitarios dedicados a la atención infantil y adolescente.
Con motivo de este aniversario, se ha elaborado un vídeo conmemorativo que recorre la historia y evolución de la revista, disponible en la web de Pediatría Integral: https://www.pediatriaintegral.es/que-es-pediatria-integral/. Asimismo, a lo largo del año se ha publicado en cada número un artículo especial firmado por autores de reconocido prestigio de la Pediatría española y de otras disciplinas afines, a quienes reiteramos nuestro más sincero agradecimiento por su colaboración.
Plataforma digital, visibilidad y nueva sección
La consolidación de la nueva plataforma digital ha permitido una mayor visibilidad y difusión de los contenidos de la revista, reflejada tanto en el incremento del número de lectores como en una mayor participación en los cuestionarios de acreditación de los programas de Formación Continuada.
La tendencia ascendente en la difusión de Pediatría Integral se mantiene, con una estimación acumulada de más de once millones de lectores, cifra que previsiblemente continuará aumentando en los próximos años.
Este crecimiento se extiende a todas las secciones habituales de la revista, incluyendo Regreso a las Bases, Artículos de Interés Especial, El Rincón del Residente, y se ha visto reforzado con la incorporación de la nueva sección “Los porqués de la Pediatría”, que responde de forma clara y concisa a preguntas frecuentes de la práctica clínica diaria.
Objetivos y estructura de Pediatría Integral
El objetivo fundamental de la revista es la publicación de revisiones de Formación Continuada (FC) por subespecialidades pediátricas, dentro del programa de FC acreditada por el Sistema Nacional de Salud (SNS). Las diferentes áreas de la Pediatría se revisan de forma cíclica cada cinco años. En la actualidad, la revista se encuentra desarrollando el VIII Curso (2025-2029).
Desde 2016 se editan ocho números anuales, además del número correspondiente al Congreso Nacional de la SEPEAP, publicado exclusivamente en formato online. Todos los números pueden consultarse en la edición digital (https://www.pediatriaintegral.es/), y se envían también en formato impreso a los socios que así lo solicitan.
La revista se estructura en los siguientes apartados principales:
• Artículos de revisión:
– Programa de Formación Continuada: entre 5 y 8 temas por número. Desde 2021, uno de los temas se traduce al inglés para ampliar la difusión internacional. La revista cuenta con la Acreditación de FC de los profesionales sanitarios, de carácter único para todo el Sistema Nacional de Salud (SNS), con una media de 6 créditos/número. Se pueden obtener estos tras rellenar los cuestionarios de acreditación de cada número, respondiendo correctamente, desde 2024, al 70 % de las preguntas. Es preciso realizar el cuestionario a través de la web SEPEAP: www.sepeap.org con una contraseña personal.
– Regreso a las Bases: revisión sintética de aspectos clave de anatomía, fisiopatología y semiología relevantes para la práctica clínica.
– Artículos de Interés Especial y consensos de sociedades científicas: la revista permanece abierta a la recepción de estudios originales, que son evaluados por el Comité Editorial.
• Los porqués de la Pediatría: con respuestas prácticas a cuestiones clínicas habituales.
• The Corner: entrevistas médicas en inglés con pacientes y familias, descargables también en formato audio, realizadas por las Dras. M. Sánchez Martín y M. Gómez de Pablos Romero.
• Terapia cinematográfica en la infancia y adolescencia: sección coordinada desde 2023 por el Dr. J. González de Dios.
• Historia de la Medicina y la Pediatría: dedicada a enfermedades pediátricas históricas y figuras relevantes de la especialidad, a cargo de los Dres. V. García Nieto y M. Zafra Anta.
• El Rincón del Residente: coordinado por residentes y supervisado por el equipo directivo de la revista, con contenidos diferenciados según números pares e impares. Anualmente, se conceden tres premios a los mejores casos clínicos e imágenes publicados, que se entregan en el Congreso Nacional de la Sociedad. La SEPEAP ofrece a todos los residentes de Pediatría la posibilidad de hacerse socios gratuitamente los 4 años de residencia más uno adicional; igualmente, se pueden solicitar becas para acudir al Congreso y participar en otras actividades realizadas por la Sociedad.
Además, la revista incluye editoriales, cartas al editor, crítica de libros, actualizaciones bibliográficas y noticias.
Selección de temas, autores y gestión editorial
Pediatría Integral es esencialmente una revista de revisiones, cuyo objetivo es facilitar la actualización científica rigurosa de los profesionales sanitarios. La selección de temas se realiza de forma cuidadosa, contando con la colaboración de autores expertos en cada materia. Todos los manuscritos son sometidos a revisión por pares, y el Comité Editorial mantiene una comunicación permanente para garantizar la calidad científica y editorial, así como para fomentar la incorporación de nuevos autores y perspectivas.
Durante el año 2025, se ha continuado el desarrollo del VIII Curso de Formación Continuada, con ocho números dedicados a Hepatología, Nutrición (2), Endocrinología (2), Neurología (2) y Vacunas, además del número online correspondiente al 39.º Congreso Nacional de la SEPEAP, celebrado en Sevilla.
Indexación, impacto y revisores
Pediatría Integral está incluida en diversas bases de datos nacionales e internacionales, como: Biblioteca Nacional de España, CSIC, Embase, Hinari, Latindex y Scopus. El Comité Editorial continúa trabajando activamente para su futura indexación en Medline/PubMed.
La revista cuenta con factor de impacto, reflejado en el SJR (Scimago Journal Ranking), con una evolución positiva a lo largo de los años. Entre las revistas pediátricas españolas, Pediatría Integral se sitúa actualmente en una posición destacada.
Durante 2025, numerosos revisores especialistas han colaborado de forma altruista en la evaluación de manuscritos (Tabla I). Uno de los principales retos del Comité Editorial es la captación de revisores adecuados para cada manuscrito, ya que deben poseer, además de la competencia técnica, disponibilidad y disposición. Su contribución resulta esencial para mantener el nivel científico de la revista.
DOI y difusión
En enero de 2025, se implantó la numeración de artículos mediante DOI, con el prefijo exclusivo de la SEPEAP, lo que facilita la identificación, citación y difusión de los contenidos. Esta medida supone un avance significativo para autores, lectores y para la proyección internacional de la revista.
El crecimiento de las visitas a la web de Pediatría Integral, como ya hemos comentado, ha sido constante en los últimos años, desde 741.478 sesiones en 2014 a 5.764.094 (480.341 sesiones/mes, récord en un mes 720.512) en 2020. Aunque la aplicación de la normativa sobre cookies (desde octubre 2020) impide conocer actualmente las cifras exactas, se mantiene una elevada difusión y visibilidad, con una excelente posición en Google y más de 15.000 palabras clave situadas entre los diez primeros resultados de búsqueda.
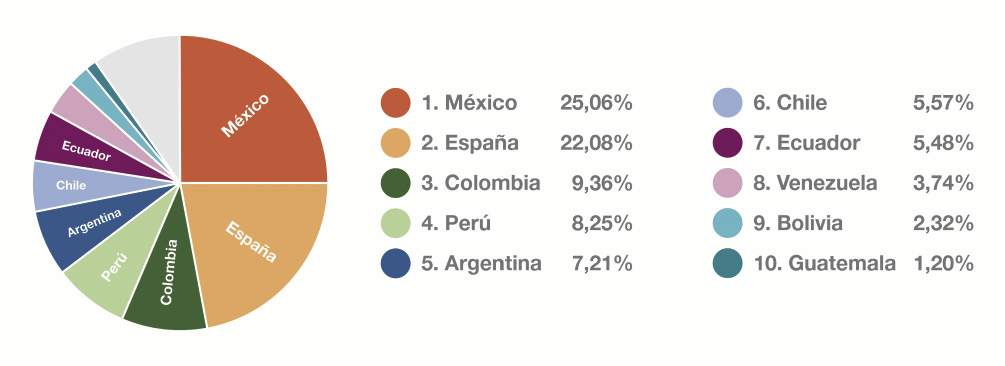
El 75 % de las visitas proceden de Hispanoamérica, con un predominio de lectoras y un uso mayoritario del ordenador (67 %) frente a otros dispositivos. En la figura 1 se puede observar desde dónde nos visitan. La mayor tasa de visitas, el 93,31 %, es gracias al posicionamiento orgánico, al realizar búsquedas utilizando las palabras clave de los temas publicados. El artículo más leído en el año 2025, a fecha 31 de enero, ha sido: “Nutrición en la adolescencia”, publicado en el número 3 de marzo.
Figura 1. Procedencia de las visitas a Pediatría Integral en el año 2025.
Agradecimientos y futuro
Deseo expresar mi agradecimiento a todo el equipo que hace posible Pediatría Integral: al Comité Editorial, a los autores, residentes, revisores, secretaría técnica, webmaster y colaboradores. Espero que los autores que colaboran en PI valoren gratamente que sus artículos, una vez publicados en la revista, tengan tan importante difusión a nivel internacional.
Mi reconocimiento también a la Junta Directiva de la SEPEAP por su apoyo constante y por el esfuerzo que supone mantener una revista de acceso libre, acreditada por el SNS y con una amplia proyección internacional.
Finalmente, animo a todos los compañeros y grupos de trabajo de la Sociedad a seguir colaborando activamente en la evolución y el futuro de Pediatría Integral, con el objetivo común de continuar ofreciendo una revista de calidad, útil y comprometida con la excelencia profesional.