 |
| Temas de FC |
J. Martín Ruano*![]() , L. Alcubilla García**
, L. Alcubilla García**
*Pediatría. Centro de Salud de San Juan. Salamanca
**Pediatría. Complejo Asistencial Universitario de Salamanca
| Resumen
La bronquiolitis aguda (BA) es el primer episodio de dificultad respiratoria en un lactante menor de 24 meses. Es la infección aguda de vías respiratorias bajas más frecuente en niños menores de un año. La infección por virus respiratorio sincitial (VRS) en los niños casi siempre va a producir sintomatología clínica, siendo generalmente benigna y autolimitada y variando su expresividad según la edad del paciente, factores de riesgo o exposiciones previas al virus. Es una enfermedad estacional y epidémica, con mayor incidencia en los meses fríos. La causa más frecuente de la BA son las infecciones víricas, variando los virus responsables en función de la estación del año y la zona geográfica. El VRS es el virus detectado con mayor frecuencia, siendo responsable de aproximadamente el 70 % de los casos. El segundo en frecuencia es el rhinovirus (RV). La enfermedad comienza con síntomas respiratorios de vías altas durante uno a tres días. A continuación, la infección desciende a vías respiratorias bajas, donde los síntomas se vuelven más evidentes con tos y signos de dificultad respiratoria, como taquipnea, sibilancias y crepitantes. El diagnóstico es clínico y, habitualmente, no será necesaria la realización de pruebas complementarias. El tratamiento es fundamentalmente de soporte; una buena hidratación y una adecuada oxigenación siguen siendo la base del manejo clínico. Las guías de práctica clínica actuales desaconsejan el uso rutinario de medicamentos, como broncodilatadores, corticoides o antibióticos. Gracias a la inmunización con nirsevimab, administrada a más del 90 % de los lactantes menores de seis meses en el año 2023, se observó una reducción de hasta el 80 % en los ingresos hospitalarios por bronquiolitis aguda. La bronquitis en edad pediátrica comprende cuadros agudos, predominantemente virales, y formas persistentes asociadas a infección bacteriana, entre las que destaca la bronquitis bacteriana prolongada o persistente (BBP). La bronquitis aguda se manifiesta fundamentalmente con tos y puede acompañarse de síntomas constitucionales leves y curso autolimitado; el diagnóstico es clínico y el manejo sintomático con medidas de soporte. En contraste, la BBP se define por tos productiva crónica de más de 3-4 semanas de evolución, con adecuada respuesta a un ciclo prolongado de antibiótico de amplio espectro. La falta de respuesta terapéutica obliga a considerar diagnósticos diferenciales como bronquiectasias. |
| Abstract
Acute bronchiolitis (AB) is the first episode of respiratory distress in an infant under 24 months of age. It is the most common acute lower respiratory tract infection in children under one year old. Respiratory syncytial virus (RSV) infection in children almost always produces clinical symptoms, which are generally benign and self-limiting, with variable expression depending on the patient’s age, risk factors, or previous exposure to the virus. It is a seasonal and epidemic disease, with a higher incidence in the colder months. The most frequent cause of AB is viral infection, with the responsible viruses varying depending on the season and geographic area. RSV is the most frequently detected virus, responsible for approximately 70% of cases. The second most frequent is rhinovirus (RV). The disease begins with upper respiratory tract symptoms lasting one to three days. The infection then spreads to the lower respiratory tract, where symptoms become more pronounced, including cough and signs of respiratory distress such as tachypnea, wheezing, and crackles. Diagnosis is clinical, and further testing is usually unnecessary. Treatment is primarily supportive; Adequate hydration and oxygenation remain the cornerstone of clinical management. Current clinical practice guidelines advise against the routine use of medications such as bronchodilators, corticosteroids, or antibiotics. Thanks to immunization with nirsevimab, administered to over 90% of infants under six months of age in 2023, hospital admissions for acute bronchiolitis were reduced by up to 80%. Pediatric bronchitis includes acute episodes, predominantly viral, and persistent forms associated with bacterial infection, notably protracted bacterial bronchitis (PBB). Acute bronchitis is primarily characterized by cough and may be accompanied by mild constitutional symptoms with a self-limited course; diagnosis is clinical and management is symptomatic with supportive care. In contrast, PBB is defined by a chronic productive cough lasting more than 3-4 weeks, with an appropriate response to a prolonged course of broad-spectrum antibiotics. Lack of therapeutic response warrants consideration of alternative diagnoses such as bronchiectasis. |
Palabras clave: Bronquiolitis aguda; Bronquitis en pediatría; Virus respiratorio sincitial; Anticuerpo monoclonal.
Key words: Acute bronchiolitis; Bronchitis in pediatrics; Respiratory syncytial virus; Monoclonal antibody.
Pediatr Integral 2026; XXX(1): 29 – 43
OBJETIVOS
• Reconocer la importancia de la bronquiolitis aguda (BA) como causa frecuente de enfermedad y hospitalización en lactantes.
• Conocer los principales agentes causales y las características clínicas y epidemiológicas de la BA.
• Identificar los criterios de gravedad, los factores de riesgo y las complicaciones asociadas a esta enfermedad.
• Entender las directrices actuales sobre el uso de fármacos (broncodilatadores, corticoides, antibióticos) y describir las medidas de soporte (oxigenoterapia, hidratación, aspiración de secreciones).
• Conocer la prevención como la estrategia más relevante para reducir la incidencia y las complicaciones de la BA. Reconocer al nirsevimab como un gran avance en la prevención de bronquiolitis aguda por virus respiratorio sincitial, pues ofrece con una sola dosis una protección más duradera, lo que facilita su aplicación a nivel poblacional.
• Reconocer las manifestaciones clínicas típicas de bronquitis aguda y de bronquitis bacteriana prolongada (BBP).
• Distinguir la bronquitis aguda de otras causas de tos húmeda prolongada, como asma, bronquiectasias o infecciones respiratorias crónicas.
• Distinguir cuándo una tos húmeda es sugestiva de BBP y cuándo está indicado ampliar el estudio con pruebas complementarias.
Bronquiolitis aguda y bronquitis en pediatría
https://doi.org/10.63149/j.pedint.109
Bronquiolitis aguda
Introducción
La bronquiolitis aguda es una patología prevalente en niños menores de 2 años. Es la principal causa de ingreso hospitalario en pediatría durante la temporada invernal, siendo el virus respiratorio sincitial la causa más frecuente. Todas las guías de tratamiento de la bronquiolitis enfatizan una reducción del uso de exámenes complementarios y tratamientos que no estén basados en la evidencia. Su manejo se basa en medidas de soporte. Su prevención está evolucionando gracias a la utilización de anticuerpos monoclonales que protegen a los lactantes más vulnerables durante la temporada de circulación del virus respiratorio sincitial (VRS) y han demostrado reducir de forma significativa las hospitalizaciones y casos graves de bronquiolitis.
Definición
Podemos definir la bronquiolitis aguda (BA) como el primer episodio de dificultad respiratoria debido a afectación de los bronquios distales en un niño menor de 2 años, que está precedido de síntomas catarrales.
La bronquiolitis es la infección aguda de vías respiratorias bajas más frecuente en niños menores de un año, que origina unas elevadas tasas de consulta, hospitalización y unos elevados costes sanitarios(1).
Denominamos bronquiolos a las vías aéreas más distales, que presentan un diámetro menor de 2 mm y que no poseen cartílago en su pared. En ellos, el VRS desencadena inflamación y necrosis de las células epiteliales que, junto al edema y el aumento de moco, producen su obstrucción.
Debido a la dificultad para definir la BA, se han propuesto diversos criterios; los más conocidos siguen siendo los criterios de McConnochie (1993), según los cuales se define como bronquiolitis el primer episodio agudo de sibilancias precedido por un cuadro respiratorio de origen viral (rinorrea, tos, taquipnea con o sin fiebre) que afecta a niños de menos de dos años y, preferentemente, dentro del primer año(2).
Sin embargo, estos criterios clínicos para el diagnóstico no son universalmente aceptados y varían entre países y guías de práctica clínica (GPC).
Etiología
La causa más frecuente de la BA son las infecciones víricas, variando los virus responsables en función de la estación del año y la zona geográfica. Los virus más frecuentemente aislados en la BA son el VRS, seguido de rhinovirus.
El VRS es el virus detectado con mayor frecuencia, siendo responsable de aproximadamente el 70 % de los casos. Está en todo el mundo y causa brotes estacionales. Recibe este nombre por su tendencia a formar acúmulos de células gigantes, llamados sincitios, en los cultivos de tejidos. Se trata de un virus ARN monocatenario pleomórfico con dos subgrupos (A y B) que difieren en virulencia y patrones estacionales (Fig. 1). La infección no deja inmunidad completa y duradera, por lo que un paciente puede reinfectarse y padecer BA varias veces(3,4).
Figura 1. Estructura del virus respiratorio sincitial (VRS).
Fuente: Jung HI, et al. Viruses. 2020; 12: 102.
El segundo virus en frecuencia es el rhinovirus (RV), causante del catarro común; circula todo el año, pero presenta una mayor incidencia (hasta el 80 %) en primavera y otoño. De sus tres especies, es la A quien causa una BA de mayor gravedad clínica. Habitualmente, son niños mayores, que acuden a la guardería, y tienen con más frecuencia dermatitis atópica y antecedentes familiares de asma o atopia que los lactantes con BA por VRS. El virus parainfluenza tipo 3 se asocia a epidemias de bronquiolitis en primavera y otoño. Los tipos 1 y 2 se asocian más frecuentemente a laringitis, pero pueden causar también bronquiolitis.
Con menor frecuencia son causa de BA: adenovirus, metapneumovirus (con una distribución invernal parecida al VRS), virus de la gripe A y B, coronavirus (incluyendo SARS-CoV-2), bocavirus humano 1 y enterovirus. Las coinfecciones virales estuvieron presentes en el 48,3 % de los casos. Ocasionalmente, el Mycoplasma pneumoniae y la Bordetella pertussis pueden dar lugar a episodios de sibilancias en lactantes(5-7).
Microbiología
El VRS pertenece al género Orthopneumovirus, familia Pneumoviridae. Existen dos grupos antigénicos principales, A y B, y múltiples genotipos dentro de los dos grupos(3,4). Está constituido por el genoma viral (ARN de cadena sencilla, con 10 genes que codifican 11 proteínas), la nucleocápside y una envoltura lipídica donde se anclan 3 proteínas de membrana:
• La glucoproteína G: es la responsable de la adhesión del virus a la membrana celular y la variabilidad antigénica entre los grupos A y B.
• La glucoproteína F: responsable de la fusión, penetración y destrucción de las membranas celulares. Es la diana preferida para el desarrollo de vacunas, anticuerpos monoclonales y antivirales. Se puede presentar adoptando dos conformaciones espaciales diferentes en el mismo virus: la prefusión (pre-F), con forma filamentosa y altamente infectiva; y la posfusión (pos-F), de forma esférica y más resistente a los anticuerpos (Fig. 2).
Figura 2. Configuración de las formas pre-F y pos-F. Fuente: Ruckwardt TJ, et al. Immunity. 2019; 51: 429-42.
• La proteína SH: de función desconocida.
Epidemiología
La BA afecta preferentemente a niños menores de un año, siendo la incidencia máxima entre los 3-6 meses, con predominio en el sexo masculino. En el hemisferio norte es más habitual la presentación epidémica entre los meses de noviembre y abril. El reservorio es humano con alta infectividad. La vía de entrada al organismo del virus es por la mucosa nasal, conjuntival y/o bucal. La transmisión puede ser por contacto directo o a través de secreciones respiratorias.
Es una enfermedad que impacta en todos los niveles asistenciales, sobre todo en época epidémica. España lidera en Europa en cuanto a coste de atención sanitaria y visitas a Atención Primaria (AP) por VRS en menores de 5 años. Afecta, preferentemente, a niños menores de un año; la incidencia máxima es entre los 3-6 meses, con predominio en el sexo masculino(3). En el hemisferio norte es más habitual la presentación epidémica entre los meses de noviembre y abril, con un pico en enero-febrero; en climas tropicales, se asocian a la estación húmeda. No produce inmunidad duradera y las reinfecciones son frecuentes.
Antes de la pandemia de COVID-19, la epidemiología de la bronquiolitis en España seguía un patrón predecible y recurrente. Se registraban alrededor de 100.000 episodios anuales en niños menores de 2 años, con picos de incidencia en la estación fría. La pandemia de COVID-19 supuso una disrupción sin precedentes en la epidemiología de la bronquiolitis. Las medidas de salud pública implementadas, como el confinamiento, el distanciamiento social, el uso generalizado de mascarillas y la higiene de manos, redujeron drásticamente la circulación de los virus respiratorios. Como resultado, la incidencia de la bronquiolitis cayó de forma abrupta. En la temporada 2020-2021, la incidencia acumulada de hospitalizaciones se desplomó a 3,6 por cada 10.000 niños, lo que representó un descenso del 67 % en los casos respecto a la temporada 2019-2020. A medida que las restricciones por la pandemia se fueron levantando, la bronquiolitis regresó con fuerza y con un comportamiento atípico. El patrón de transmisión habitual, que culmina en un pico invernal, se vio alterado, con una alta incidencia de casos fuera de los meses típicamente epidémicos. Por ejemplo, en 2021 se observó una alta incidencia de casos entre abril y octubre, con un pico inusual en junio. El retorno de la bronquiolitis fue especialmente notable en la temporada 2021-2022, cuando la incidencia aumentó a 65,7 por cada 10.000 niños, sin llegar a los niveles prepandemia. Además del aumento de la incidencia, se observó un incremento en la gravedad de los casos.
En España, en los años previos al 2023, la tasa de ingresos por bronquiolitis aguda oscilaba entre 20 y 40/1.000 nacidos vivos menores de 12 meses. Los ingresos suponían el 18 % de todas las hospitalizaciones pediátricas. Gracias a la inmunización con nirsevimab, administrada a más del 90 % de los lactantes menores de seis meses en el año 2023, se observó una reducción de hasta el 80 % en los ingresos hospitalarios por bronquiolitis aguda. Evitando entre 7.510 y 10.213 hospitalizaciones durante la temporada(4).
Según los datos del Sistema de Vigilancia de Infección Respiratoria Aguda (SiVIRA) y del análisis de hospitalizaciones mediante el Conjunto Mínimo Básico de Datos (CMBD)(8), en España, durante la temporada 2023-24 y 2024-25, el número total estimado de hospitalizaciones por VRS en España es de 29.081 casos por temporada (Fig. 3).
Figura 3. Tasas de incidencia de bronquiolitis/bronquitis agudas en población infantil menor de 5 años en Atención Primaria, por sexo. Fuente: SiVIRA, temporada 2023-24.
La duración media de la enfermedad fue de 10 días, con ingresos hospitalarios en el 16,8 % de los casos, y media de 4 días por hospitalización, mientras que el 1,5 % de los niños ingresó en UCIP.
El reservorio es humano con alta infectividad. La transmisión puede ser por contacto directo, a través de secreciones respiratorias donde el virus puede sobrevivir entre 6 y 12 horas, por la inhalación de gotitas infecciosas gruesas (contagiosas hasta dos metros de distancia) y también por contacto indirecto a través de fómites (especialmente de las manos de los cuidadores). El virus se inactiva eficazmente con el lavado de manos con agua y jabón o con el uso de gel alcohólico.
La vía de entrada al organismo del virus es por la mucosa nasal, conjuntival y/o bucal. Una vez en el organismo, el VRS se replica en el epitelio nasal, donde desencadena una respuesta inmunitaria amplia. Tras un periodo de incubación de 2 a 8 días, en aproximadamente un tercio de los pacientes infectados, la infección se propaga al tracto respiratorio inferior, donde el virus se replica en las células epiteliales de la mucosa de los bronquiolos, originando una respuesta inmunitaria.
Normalmente, el lactante es contagioso durante una semana. La regeneración del epitelio se inicia a los 3-4 días, y la recuperación de los cilios no ocurre hasta pasados 15 días.
Patogenia
El VRS es un virus altamente infeccioso, pero es un hecho que no todos los pacientes a los que infecta desarrollan bronquiolitis y menos de tipo grave. La lesión de las células epiteliales y del sistema ciliar son factores esenciales en la patogenia de la enfermedad. El desencadenamiento y la gravedad de la BA van a depender:
• Del virus: el VRS-A en algunas series produce enfermedad más severa.
• Del propio huésped: factores de riesgo de BA(9) (Tabla I).
• De la respuesta inmunológica del propio individuo (menor expresión de los linfocitos Th1 y mayor de los linfocitos Th2). Este desequilibrio contribuye a una mayor inflamación y mayor producción de moco en los bronquiolos(3). También se ha asociado a una mayor gravedad de la enfermedad, un daño pulmonar más extenso y un riesgo elevado de desarrollar asma o sibilancias recurrentes en el futuro. Esta alteración se ha observado en estudios clínicos, donde los niños con bronquiolitis grave por VRS presentan un mayor cociente IL-4/IFN-γ, lo que indica un predominio de la respuesta Th2. Los polimorfismos de nucleótido único (SNPs) son variaciones en la secuencia genética que pueden modificar la expresión o función de proteínas implicadas en la respuesta inmunitaria. En diversos ensayos de secuenciación se ha descubierto, en niños con bronquiolitis, SNPs en citocinas, receptores y moléculas de señalización, que condicionan la intensidad de la inflamación y la capacidad de controlar la infección viral, demostrando así la susceptibilidad o no de cada individuo al desarrollo de formas graves de bronquiolitis.
Fisiopatología
La BA es el resultado de la interacción de la infección viral con el sistema inmune del niño, que reacciona con una respuesta inmunológica exagerada, que es la causante de la inflamación y obstrucción bronquiolar, origen de la afectación respiratoria severa en los más pequeños.
El sistema inmunológico responde a la infección por el VRS con la liberación de citocinas proinflamatorias (como IL-6, IL-8, TNF-α), que atraen leucocitos al sitio de infección y producen un infiltrado de linfocitos, neutrófilos y monocitos, que intensifican la inflamación local(7). El VRS infecta selectivamente las células ciliadas y produce inflamación variable de los bronquiolos terminales, edema de la mucosa, necrosis del epitelio respiratorio e hipersecreción de moco con tapones mucosos que bloquean los bronquiolos. Como consecuencia de la afectación variable de los bronquiolos, pueden generar obstrucción completa (atelectasias) en algunos segmentos pulmonares y atrapamiento aéreo e hiperinsuflación en otros (enfisema), dando lugar a un patrón parcheado(7). La disminución de la elasticidad y el aumento de las resistencias pulmonares conllevan un aumento del trabajo respiratorio con alteración del intercambio gaseoso. La obstrucción y el desequilibrio ventilación/perfusión producen hipoxemia, polipnea y taquipnea y, en casos graves, acidosis respiratoria.
El broncoespasmo, aunque no es el mecanismo patogénico principal, puede contribuir a exacerbar la dificultad respiratoria.
Manifestaciones clínicas
La infección por VRS en los niños casi siempre va a producir sintomatología clínica, siendo generalmente autolimitada. Tras un breve periodo de incubación, con síntomas de vías respiratorias altas, se inicia el periodo de estado, con compromiso de la vía aérea inferior, con tos intensa y aumento del trabajo respiratorio (taquipnea, retracción intercostal, sibilancias…), que suele mejorar al cabo de 2-5 días. La tos puede persistir hasta 3-4 semanas.
La infección por VRS en los niños casi siempre va a producir sintomatología clínica, siendo generalmente autolimitada y variando su expresividad según la edad del paciente, factores de riesgo o exposiciones previas al virus. El diagnóstico de la BA es fundamentalmente clínico, basado en los hallazgos de la anamnesis y la exploración física.
La fase inicial se inicia tras un breve periodo de incubación, con síntomas de vías respiratorias altas, como congestión, rinorrea, estornudos y tos(5). Cerca del 50 % de los niños presentan fiebre o febrícula, habitualmente no muy elevada (<38,5ºC). En el plazo de 1 a 4 días, se inicia el periodo de estado, con compromiso de la vía aérea inferior. La tos se hace más persistente, apareciendo irritabilidad, rechazo de la alimentación y signos de aumento del trabajo respiratorio, como taquipnea, retracción costal, tiraje y aleteo, con pico de síntomas en los días 5-7. La auscultación puede revelar una mezcla de sibilancias, espiración alargada y subcrepitantes finos(7).
La apnea, presente hasta en el 23 % en grupos de alto riesgo, como en los prematuros, puede ser el síntoma más llamativo en los pacientes menores de dos meses, que pueden no presentar otros signos clínicos.
La tos es el síntoma predominante. Suele ser seca, en accesos, paroxística, pero no suele cursar con el “gallo” inspiratorio típico de la tosferina.
La dificultad respiratoria, de intensidad creciente, se manifiesta mediante las retracciones intercostales o supraclaviculares, el uso de los músculos abdominales y aleteo nasal; alcanza su máxima expresividad en 24-48 horas, momento en el que se producen la mayoría de los ingresos hospitalarios. La frecuencia respiratoria disminuye, por lo general, entre el 2º y el 5º día; pero los signos auscultatorios persisten en algunos lactantes durante una semana o más.
La evolución clínica sin factores de riesgo es favorable. En la fase de convalecencia se espera la recuperación de los síntomas respiratorios. El tiempo medio de resolución de la tos varía de 1 a 2 semanas, aunque el 20 % de los pacientes pueden tener síntomas durante tres semanas. La excreción viral puede persistir hasta 4 semanas, especialmente en pacientes muy jóvenes o inmunodeprimidos. Si la tos se prolonga más de 3 semanas, debemos reevaluar y considerar otra situación asociada.
Diagnóstico
La realización de una correcta anamnesis y una exploración física generalmente son suficientes para establecer el diagnóstico y clasificar la gravedad de la enfermedad. Se desaconsejan pruebas complementarias de rutina y solo se indican en casos específicos.
La combinación de antecedentes de síntomas catarrales, dificultad respiratoria progresiva, taquipnea, sibilancias y una saturación de oxígeno baja confirma el diagnóstico. Las pruebas complementarias, como análisis de sangre o radiografías, no suelen ser necesarias en la mayoría de los casos y se reservan para situaciones específicas o para descartar otras patologías(6,7):
1. Anamnesis: el cuadro típico se produce en niños menores de 2 años, con un pico de incidencia entre los 3 y 6 meses, con presencia de síntomas catarrales en los días previos y con posterior aparición de tos que va en aumento y asocia aumento del trabajo respiratorio. La presencia de factores de riesgo personales y el rechazo o dificultad para alimentarse son signos de gravedad. Contribuyen al diagnóstico: presentarse en época epidémica, frecuente existencia de cuadro familiar de infección respiratoria previa, ser el primer episodio y descartar otras posibles causas(7).
2. Exploración física: el examen físico es fundamental para confirmar el diagnóstico y valorar la gravedad.
• Estado general y nivel de consciencia: valorar el estado general (reactivo, irritable o letárgico).
• Inspección: encontraremos taquipnea y otros signos de dificultad respiratoria, como tiraje intercostal, subcostal supraesternal, aleteo nasal, quejido espiratorio y cianosis.
• En la auscultación pulmonar, encontramos la presencia de sibilancias, crepitantes o estertores y una espiración alargada.
• Pulsioximetría: está indicada para valorar la gravedad al inicio de la clínica y para controlar su evolución. Ha de interpretarse conjuntamente con el estado clínico del paciente y no se aconseja la monitorización continua. Una saturación baja (generalmente por debajo de 90-92 %) es un indicador de gravedad y, a menudo, requiere hospitalización y oxigenoterapia.
3. Pruebas complementarias: las guías de práctica clínica actuales, tanto a nivel nacional como internacional, desaconsejan las pruebas complementarias de rutina y solo se indican en casos específicos(5,7,10):
• Radiografía de tórax: no es necesaria para el diagnóstico de bronquiolitis típica ni modifica el manejo de la BA. Se puede solicitar si se sospecha una complicación, como neumonía, atelectasia, insuficiencia cardiaca, presentación clínica atípica o una evolución desfavorable. Los hallazgos radiológicos son variables e inespecíficos: hiperinsuflación y engrosamiento peribronquial y atelectasias parcheadas con pérdida de volumen.
• El diagnóstico de laboratorio del VRS se realiza principalmente mediante:
– PCR en tiempo real: es la más sensible y específica, al detectar material genético del virus.
– La detección rápida de antígenos en muestras nasales es utilizada especialmente en pediatría por su rapidez.
– Cultivos virales, más lento y menos sensible.
El establecimiento del agente causal no parece modificar el manejo del paciente y las GPC, en el momento actual, no recomiendan su identificación rutinaria; puede ser útil en casos de ingreso hospitalario con fines epidemiológicos y para la gestión de pacientes hospitalizados.
• Análisis de laboratorio: no se recomiendan de forma rutinaria; pueden ser útiles si hay dudas sobre el diagnóstico, para evaluar el estado de hidratación o para descartar una sobreinfección bacteriana. Podemos solicitar procalcitonina y/o proteína C reactiva si hay fiebre elevada y sospecha de infección bacteriana potencialmente grave.
• Tira reactiva de orina, sedimento y urocultivo: indicados en menores de 2-3 meses con BA y temperatura axilar >39ºC de forma persistente, ya que la infección urinaria es la coinfección más frecuente en los lactantes con BA.
• La gasometría no está indicada de forma rutinaria, salvo si existen signos de agotamiento respiratorio, apnea o para candidatos a ingresar en Cuidados Intensivos. La gasometría capilar tiene una fiabilidad similar a la gasometría arterial.
• Ecografía pulmonar: por su inocuidad, cada vez la encontraremos más en la cabecera del paciente. Podría incorporarse en los scores para el manejo, ya que ha mostrado una sensibilidad y especificidad del 100 y el 82 %, respectivamente, para predecir el ingreso en UCIP.
Diagnóstico diferencial de sibilancias en lactantes
Cuando un niño menor de dos años presenta tos seca y dificultad respiratoria con o sin sibilancias, es crucial considerar un amplio espectro de diagnósticos diferenciales(5-7), ya que las sibilancias, aunque características de la bronquiolitis, no son exclusivas de esta condición. La tos y las sibilancias en la bronquiolitis pueden ser difíciles de distinguir de otras entidades como(5):
• Afecciones respiratorias comunes: crisis asmática (especialmente en mayores de 6 meses con antecedentes familiares o personales de atopia), neumonía, tosferina y sibilancias inducidas por virus.
• Enfermedades obstructivas de la vía aérea: obstrucción por cuerpo extraño, malformaciones pulmonares, anillos vasculares, laringotraqueomalacia, estenosis traqueal o broncoestenosis, y linfadenopatía o tumor que puedan comprimir las vías aéreas.
• Enfermedades crónicas: fibrosis quística, displasia broncopulmonar (en bebés prematuros), síndrome del cilio inmóvil, deficiencia de alfa-1 antitripsina e inmunodeficiencias.
• Afecciones no respiratorias con manifestaciones respiratorias: reflujo gastroesofágico, trastornos de la deglución y cardiopatías congénitas e insuficiencia cardiaca.
Valoración de la gravedad
Una parte fundamental del diagnóstico es evaluar la gravedad del cuadro clínico (Tabla II), ya que esto determina si el niño necesita hospitalización o si puede ser manejado en su domicilio.
Las escalas de gravedad comúnmente utilizadas incorporan parámetros clínicos clave, como la frecuencia respiratoria (FR), la frecuencia cardiaca (FC), la saturación de oxígeno (SpO2), la presencia y el grado de tiraje (retracciones) y las características de las sibilancias o crepitantes(5,6,11,16). La búsqueda de objetividad en un cuadro clínico variable se refleja en el esfuerzo por estandarizar la evaluación. La adopción de escalas de gravedad permite una comunicación más precisa entre los profesionales de la salud, facilita la monitorización de la evolución clínica y la respuesta al tratamiento y es fundamental para la investigación clínica, al permitir la comparación de pacientes y la evaluación de la eficacia de los tratamientos(14). Pueden utilizarse diferentes escalas de valoración: Wood-Downes modificado, el índice de distrés respiratorio o RDAI, la escala de Sant Joan de Déu (Tabla III) o la más sencilla y recientemente validada en niños con BA, la escala de Tal(9) (Tabla IV) modificada, que valora la frecuencia respiratoria, la saturación de oxígeno, el tiraje y el estado de consciencia.
La escala de Sant Joan de Déu(15) está diseñada y validada específicamente para BA (Escala de Severidad de la Bronquiolitis Aguda, ESBA). Evalúa de manera acumulativa parámetros clínicos reproducibles: frecuencia respiratoria y cardiaca según edad, esfuerzo respiratorio (tiraje, aleteo nasal), auscultación de ruidos adventicios (sibilancias, crepitantes) y relación inspiración/espiración. Las puntuaciones van de 0 a 13: leve de 0 a 4 puntos, moderada de 5 a 9 y grave de 10 a 13. Tiene una alta fiabilidad y una elevada validez para predecir la necesidad de ingreso en UCIP (sensibilidad: 82 % y especificidad: 91 %).
Tratamiento
La gran mayoría de los casos de BA corresponden a casos leves y moderados, cuyo manejo se puede realizar en el domicilio. El tratamiento de la BA del lactante es principalmente de soporte. Las guías de práctica clínica actuales desaconsejan el uso rutinario de medicamentos, como broncodilatadores, corticoides o antibióticos, ya que su eficacia no ha sido demostrada y pueden tener efectos adversos.
El objetivo del tratamiento es aliviar los síntomas y garantizar una adecuada oxigenación e hidratación del lactante.
Tratamiento de soporte(5-7,9,11-13,16)
• Posición: colocar al lactante en posición semisentada (con una ligera elevación de la cabeza de +30°) puede facilitar la respiración.
• Lavados nasales y aspiración de secreciones: el uso de gotas nasales de solución salina es eficaz, seguro y no irritante. Se deben aplicar varias gotas en cada fosa nasal y luego succionar las secreciones con un aspirador nasal, especialmente antes de las tomas y al dormir. La aspiración nasal profunda más allá de la nasofaringe no se recomienda.
• Humidificación del aire: si el aire de la habitación es seco, un humidificador o vaporizador de vapor frío puede humedecer el ambiente, lo que ayuda a aflojar la mucosidad y aliviar la tos.
• Temperatura ambiental: mantener la temperatura ambiental no superior a 20 °C.
• Alivio del dolor y la fiebre: para el tratamiento de la fiebre o el dolor, se pueden administrar medicamentos, como acetaminofén o ibuprofeno, siguiendo las indicaciones de dosis.
• Evitar irritantes ambientales: la exposición al humo de tabaco (tabaquismo pasivo) empeora los síntomas de las infecciones respiratorias. También se aconseja evitar lugares concurridos.
• Ambiente: procurar un ambiente tranquilo y no molestar al lactante con maniobras bruscas. Vestirlo con ropa cómoda y amplia, evitando el arropamiento excesivo.
• Hidratación y nutrición: es fundamental asegurar que el lactante se mantenga bien hidratado. Se deben ofrecer tomas de líquidos (leche materna o de fórmula) de forma más frecuente, pero en menor cantidad, para evitar que se canse demasiado al alimentarse. La vía intravenosa o a través de sonda nasogástrica se reserva para los bebés que no pueden tolerar la vía oral.
• Oxigenoterapia: la oxigenoterapia es una medida de soporte crucial en el manejo de la bronquiolitis cuando la oxigenación del lactante se ve comprometida. El objetivo varía según las guías utilizadas, pero, en general, se trata de mantener una saturación de oxígeno (SpO2) ≥90-92 %. Es la única intervención médica con probada eficacia. Las cánulas nasales son el método inicial preferido para la administración de oxígeno. Se debe administrar oxígeno suplementario a través de gafas nasales, mascarilla o, en casos más graves, oxigenoterapia de alto flujo (AFNC) y presión positiva continua en las vías aéreas (CPAP); se utilizan para disminuir el esfuerzo respiratorio, mejorar el intercambio gaseoso y evitar la intubación endotraqueal(6,9,11).
• Fisioterapia respiratoria: las últimas guías clínicas desaconsejan la fisioterapia respiratoria de manera rutinaria. Los estudios no han demostrado un beneficio claro y, en algunos casos, se ha asociado a efectos adversos como el vómito. Sin embargo, puede ser considerada en niños con bronquiolitis que presenten otras comorbilidades y que tengan dificultad para eliminar secreciones.
• Asistencia a guardería: el lactante no debe asistir a la guardería hasta la desaparición completa de los síntomas.
Fármacos no recomendados de forma rutinaria
El tratamiento de la BA se basa en medidas de soporte. Las guías clínicas y la práctica médica coinciden en que no se recomienda el uso rutinario de ciertos fármacos, ya que no han demostrado eficacia en la evolución de la enfermedad.
La evidencia científica actual desaconseja(5-7,11-13,16) el uso de los siguientes medicamentos (Tabla V):
• Broncodilatadores (salbutamol, adrenalina): no reducen la necesidad de ingreso hospitalario ni la duración de la enfermedad en la mayoría de los casos. Su uso solo se considera en casos muy seleccionados, a modo de prueba terapéutica(9), en mayores de 12 meses con antecedente personal (AP) o familiar (AF) de atopia o asma, fuera del periodo epidémico VRS (noviembre-febrero). Si no hay una respuesta clara y rápida, se debe suspender su administración. La adrenalina nebulizada no está recomendada de rutina; no hay evidencia sólida de que reduzca el número de ingresos ni la duración de la hospitalización. Diversos estudios concluyen que no hay suficiente evidencia para recomendar el uso rutinario de adrenalina nebulizada en bronquiolitis aguda(5).
• Corticosteroides (orales, inhalados o sistémicos): no han demostrado ser eficaces para mejorar los resultados a corto o largo plazo de la bronquiolitis y no se recomiendan. Tampoco reducen el riesgo de sibilancias recurrentes en el futuro.
• Antibióticos: no están indicados, ya que la bronquiolitis es una enfermedad viral. Solo se utilizarán si se sospecha una sobreinfección bacteriana.
• La ribavirina es el único antiviral con el que se tiene cierta experiencia, aunque los datos disponibles no son suficientes para apoyar su uso rutinario.
• Suero salino hipertónico (3 %): la nebulización con suero salino hipertónico sigue siendo objeto de controversia. No se debe administrar en niños con BA en el servicio de urgencia. Algunas investigaciones sugieren que podría reducir la estancia hospitalaria en pacientes ingresados, pero la evidencia aún no es lo suficientemente sólida como para recomendar su uso de forma generalizada.
• Fisioterapia respiratoria: no mejora los parámetros respiratorios, no reduce la necesidad de oxígeno suplementario ni la duración de la estancia hospitalaria.
Prevención
La prevención es un pilar fundamental en la salud pediátrica y la mejor estrategia para evitar la BA. El avance más significativo y que ha cambiado el modelo en la lucha contra la bronquiolitis por VRS es el desarrollo de anticuerpos monoclonales.
El enorme impacto de la infección por VRS y la ausencia de tratamiento eficaz hacen del desarrollo de vacunas y anticuerpos monoclonales frente a este virus una prioridad global.
Medidas generales de higiene
Las medidas de prevención no farmacológicas son cruciales para limitar la propagación del VRS y otros virus respiratorios(5,7,11):
• Higiene de manos: el lavado frecuente y adecuado de manos con agua y jabón, o el uso de gel hidroalcohólico, es la medida más eficaz para prevenir la diseminación del virus.
• Evitar el contacto con personas enfermas: mantener al lactante alejado de personas resfriadas, con tos o con fiebre es una medida esencial para prevenir el contagio.
• Evitar la exposición al humo de tabaco: se debe evitar fumar dentro del hogar o el coche.
• Higiene del entorno: limpiar y desinfectar frecuentemente juguetes y superficies que puedan estar contaminadas.
• Ventilación: ventilar los ambientes de la casa, al menos, una vez al día para mantener el aire puro.
• Lactancia materna: la lactancia materna exclusiva durante, al menos, 6 meses, fortalece el sistema inmunológico del bebé y disminuye la morbilidad de las infecciones respiratorias.
• Asistencia a guardería: no se recomienda la asistencia al jardín maternal para niños con alto riesgo de bronquiolitis grave (menores de 3 meses, prematuros o con enfermedades crónicas).
Avances en la prevención
El avance más significativo y que ha cambiado el modelo en la lucha contra la bronquiolitis por VRS es el desarrollo de anticuerpos monoclonales (Tabla VI).
Actualmente, están aprobados 2 anticuerpos monoclonales para la prevención pasiva de la enfermedad por VRS(4,17):
• Palivizumab (Synagys, 1998): es un anticuerpo monoclonal IgG1 humanizado producido por tecnología de ADN recombinante en células huésped de mielomas de ratón, que contiene un 95 % de secuencia genética idéntica a la humana, y el 5 % restante de origen murino. Actúa uniéndose a la proteína F del VRS, inhibiendo la fusión celular. Tiene una vida media de 20 días. Se presenta en viales de 0,5 ml (50 mg) y 1 ml (100 mg).
• Nirsevimab (Beyfortus 2022): es un anticuerpo monoclonal humano de inmunoglobulina G1 kappa producido en células de ovario de hámster chino mediante tecnología de ADN recombinante, modificada con una sustitución triple de aminoácidos (YTE) en la región Fc para extender la semivida en suero, que está entre 85 y 117 días. Inhibe el paso esencial de fusión de membrana en el proceso de entrada viral, neutralizando el virus y bloqueando la fusión célula-célula. Se presenta en jeringa precargada de 0,5 ml (50 mg) y 1 ml (100 mg). El nirsevimab, a diferencia del palivizumab, que requería inyecciones mensuales durante toda la temporada del virus y solo estaba indicado para bebés de alto riesgo, es un anticuerpo monoclonal de larga duración.
– Una sola dosis: con una única inyección al inicio de la temporada del VRS (generalmente en otoño), el bebé queda protegido por un periodo de hasta cinco meses.
– Mayor alcance: está aprobado para proteger a todos los lactantes, no solo a los de alto riesgo, lo que representa un cambio fundamental en la prevención de la enfermedad. La mayoría de los casos de bronquiolitis severa se dan en bebés que no tienen factores de riesgo previos.
– Se presenta en jeringa precargada. No se debe agitar. No precisa dilución. Las presentaciones disponibles son:
a. Beyfortus® 50 mg, para lactantes de menos de 5 kg de peso. En jeringa precargada, con émbolo morado. Contiene 50 mg de nirsevimab en 0,5 ml (100 mg/ml).
b. Beyfortus® 100 mg, para lactantes de 5 kg o más de peso. En jeringa precargada, con émbolo azul claro. Contiene 100 mg de nirsevimab en 1 ml (100 mg/ml).
Impacto
La Comisión de Salud Pública recomendó nirsevimab para menores de 6 meses durante la temporada de VRS y para grupos de alto riesgo(17). Las coberturas alcanzaron cifras cercanas al 90 % a nivel nacional, con análisis tempranos que estiman una efectividad frente a ingreso hospitalario del 80-85 % en menores de 6 meses(4). La bronquiolitis aguda por VRS continúa siendo la principal causa de hospitalización pediátrica en lactantes en España.
Entre 2023 y 2025, la introducción generalizada de la inmunización con nirsevimab y el inicio de la vacunación materna han reducido de forma sustancial las consultas e ingresos por bronquiolitis en lactantes. En la temporada 2024-2025, la incidencia de bronquiolitis aguda por VRS en menores de 1 año fue notablemente inferior a la de temporadas(17) prepandemia (Fig. 4).
Figura 4. Evolución de la incidencia de bronquiolitis aguda en España (2019-2025).
Se observó una reducción de hospitalizaciones pediátricas, especialmente en lactantes inmunizados (Fig. 5).
Figura 5. Evolución de hospitalizaciones pediátricas por VRS en España (menores de 1 año).
El pico de circulación viral se mantuvo en los meses de noviembre y diciembre, pero con menor presión asistencial(4):
• Vacuna materna contra el VRS(4): está disponible en España con el nombre Abrysvo®. Está compuesta por un antígeno de la proteína F prefusión del subgrupo A y otro del subgrupo B, producidos en células de ovario de hámster chino mediante tecnología de ADN recombinante. Está indicada en mujeres embarazadas entre las semanas 32 y 36 de gestación. La madre desarrolla anticuerpos que se transfieren al feto a través de la placenta, protegiendo al bebé durante los primeros seis meses de vida. Si la madre se vacuna durante el embarazo, no suele ser necesario administrar nirsevimab al recién nacido, salvo que el nacimiento ocurra fuera de temporada o haya factores de riesgo adicionales. Su implementación en la estrategia de prevención contra el VRS está en evaluación en España para la temporada 2024-2025, aunque aún no está financiada. Se presenta en caja con un vial de polvo, una jeringa precargada con el disolvente, y un adaptador del vial a la jeringa. También se están desarrollando otras vacunas recombinantes con adyuvante, vacunas vectorizadas y de ARN mensajero.
Nuevos tratamientos de la BA
El futuro del tratamiento de la BA se centra en terapias más específicas:
• Antivirales directos: se están investigando nuevos medicamentos antivirales para combatir directamente el VRS. Estos fármacos, que podrían administrarse a pacientes hospitalizados, buscan acortar la duración y la gravedad de la infección.
• Manejo de la inflamación: dada la naturaleza inflamatoria de la enfermedad, se investigan nuevos agentes que puedan modular la respuesta inmune del cuerpo para reducir la inflamación en los bronquiolos.
Pronóstico y complicaciones
La mayoría de los casos de BA tienen un curso leve y autolimitado, pero pueden desencadenarse complicaciones, como la apnea y la infección bacteriana.
En la mayoría de los casos, la bronquiolitis aguda tiene un curso autolimitado y un buen pronóstico, pero algunos lactantes pueden desarrollar formas graves que requieren hospitalización (Tabla VII) o incluso ingreso en unidad de cuidados intensivos.
Las complicaciones más graves que podemos encontrar son:
• La insuficiencia respiratoria aguda: que puede requerir en casos graves la hospitalización para realizar tratamiento de soporte ventilatorio, con ventilación mecánica o CPAP. Algunos niños desarrollan sibilancias recurrentes o asma en la infancia.
• La apnea, que puede ser el primer y único signo de infección por VRS y requiere monitorización continua. La incidencia es mayor en grandes prematuros, lactantes menores de 6 semanas o que presentan patología respiratoria asociada.
• La sobreinfección bacteriana (otitis o neumonía) y la deshidratación suelen ser infrecuentes.
Bronquitis
Definición
La bronquitis o traqueobronquitis se define como la inflamación de las vías respiratorias (bronquios asociados o no a tráquea), generalmente causada por una infección, y se manifiesta principalmente por tos.
La bronquitis en pediatría abarca tanto formas agudas, predominantemente virales, como crónicas, donde la infección bacteriana prolongada es relevante y requiere un enfoque diagnóstico y terapéutico específico.
Bronquitis aguda
En pediatría, la bronquitis aguda es una de las infecciones respiratorias más frecuentes, especialmente en menores de 5 años, y suele estar provocada por virus; debido a ello, presenta un patrón estacional, aumentando los casos durante el invierno.
Existen diversos agentes infecciosos causantes de bronquitis aguda (Tabla VIII), siendo de causa viral hasta en un 90 % de los casos (adenovirus, influenza, parainfluenza, VRS, rinovirus, bocavirus, coxackie, herpes simple). En pacientes con patología pulmonar de base o inmunodeprimidos, puede estar asociada a bacterias (10 % de los casos), como Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Mycoplasma pneumoniae y Chlamydia pneumoniae. Rara vez, puede producirse por otros agentes infecciosos, como hongos, o causas no infecciosas, como alergia, aspiraciones o reflujo gastroesofágico.
Según la etiología, pueden presentar síntomas generales (malestar, mucosidad nasal…) y fiebre, sumada a la manifestación clínica típica: la tos, pudiendo ser seca o productiva, asociada o no a dificultad respiratoria y, en ocasiones, puede presentar auscultación patológica con sibilancias o roncus. Hasta un 12,5 % de los pacientes pueden asociar dolor torácico, siendo más frecuente en adolescentes o preadolescentes; este suele ser benigno y estar asociado a la tos intensa y a la inflamación de la mucosa de las vías respiratorias, lo cual produce estimulación de los receptores del dolor. Cuadros de dolor torácico sin signos o síntomas sugestivos de neumonía, asma o patología cardiaca, no precisan estudios adicionales(18-23).
El curso clínico es autolimitado y la recuperación completa puede durar varias semanas, 2-3 semanas, aunque, en algunos casos, puede prolongarse hasta 4 semanas(24,25).
Es fundamental diferenciar la bronquitis aguda de otras entidades, como asma o bronquiolitis, donde el broncoespasmo y las sibilancias son las características centrales.
El diagnóstico es clínico, pudiéndose auscultar, en ocasiones, roncus, sibilancias o estertores. La decisión de realizar pruebas microbiológicas (PCR y paneles multiplex) debe ser individualizada y basada en la probabilidad de que el resultado modifique el manejo clínico. Dado que, en la mayoría de las ocasiones, se tratará de una entidad viral y el manejo es sintomático, no están indicadas las pruebas complementarias de rutina(26,27).
El tratamiento (Tabla IX), en la mayor parte de los casos, consiste en manejo sintomático, con antitérmicos, ambiente húmedo y medidas generales de soporte, siendo necesario, en ocasiones, el uso de broncodilatadores beta-2 en presencia de sibilancias o hiperreactividad bronquial. La evidencia actual no respalda el uso de antitusivos, miel, antihistamínicos, anticolinérgicos, antiinflamatorios no esteroideos orales ni corticosteroides inhalados u orales. Se deben considerar antibióticos y antivirales en situaciones específicas, según las recomendaciones científicas, no siendo necesario de manera rutinaria debido al riesgo de resistencias. El ingreso hospitalario es excepcional.
Bronquitis crónica
El término bronquitis crónica en pediatría es actualmente considerado obsoleto en la literatura médica. El término se empleaba para describir cuadros caracterizados por tos húmeda persistente secundaria a inflamación recurrente de los bronquios, con aumento de secreciones y/o alteración del aclaramiento mucociliar. En las últimas dos décadas, la evidencia científica y los consensos clínicos han desplazado este término en la población infantil, favoreciendo el uso de bronquitis bacteriana prolongada (BBP) para definir la tos húmeda crónica de más de cuatro semanas de evolución que responde al tratamiento antibiótico y no se asocia a otras causas específicas(26,27).
Por lo tanto, según la evidencia actual, se recomienda el empleo de BPP como entidad clínica bien delimitada y se desaconseja el uso de bronquitis crónica en pediatría(26,27), dado que este último se relaciona principalmente con la patología del adulto y no refleja adecuadamente la fisiopatología ni el abordaje terapéutico actual en niños.
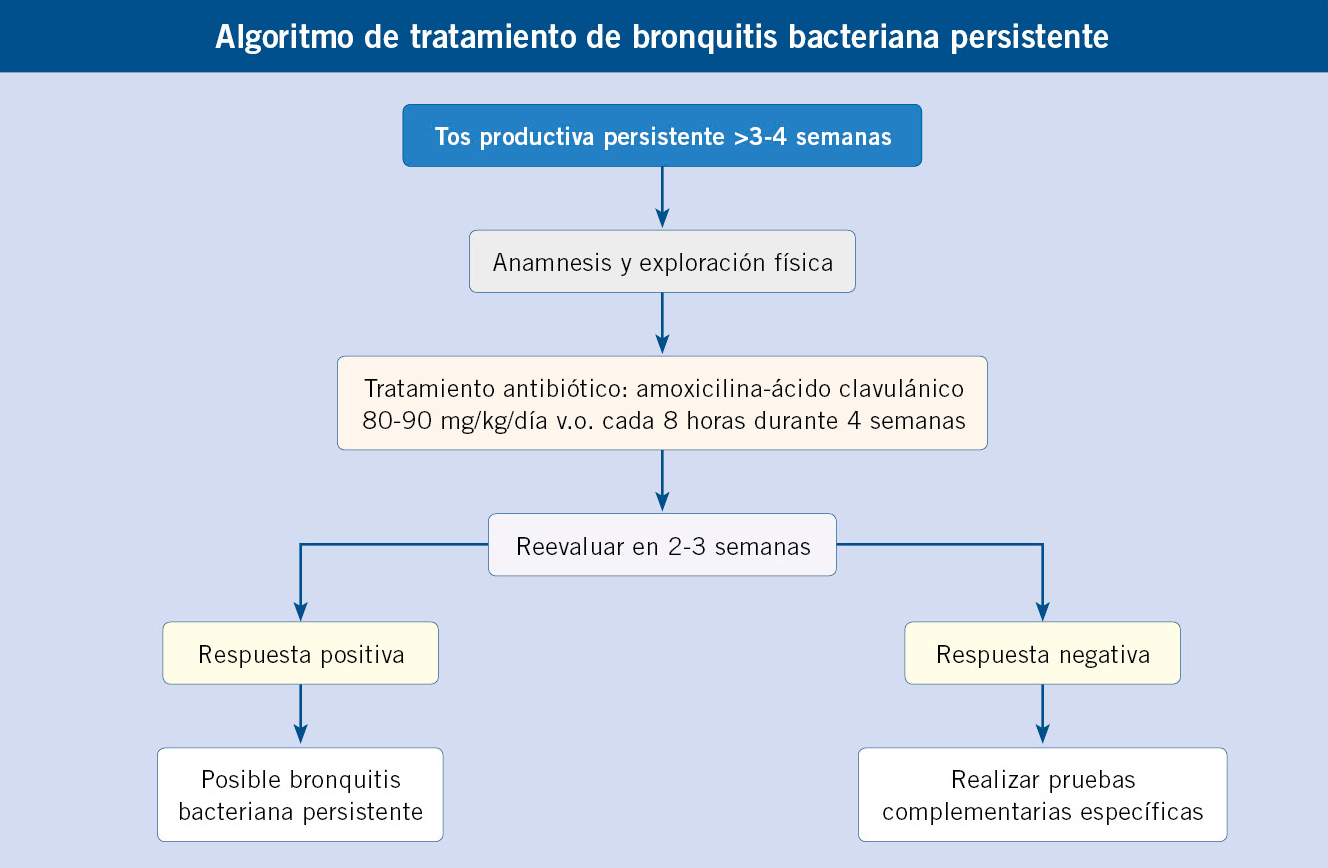
Bronquitis bacteriana persistente o prolongada (BBP)
La bronquitis bacteriana persistente está caracterizada por tos productiva persistente de, al menos, 3-4 semanas, con buena respuesta a tratamiento antibiótico adecuado y no debe acompañarse de síntomas sistémicos ni hallazgos sugestivos de causas alternativas. En muchas ocasiones, el aumento de tos se produce al acostarse por la noche o al levantarse por la mañana, pudiendo tener exacerbaciones de la misma con el ejercicio físico, por lo que, en ocasiones, no es fácil distinguir la tos del asma de la BBP, pudiendo coexistir hasta en un 30 % de los casos(29).
Aunque puede aparecer a cualquier edad, la BBP suele afectar a niños menores de 6 años y, según resultados de algunos estudios, la asistencia a guarderías o antecedentes de tos crónica podrían aumentar el riesgo de esta entidad. Se propone, como principal causa, la colonización bacteriana de las vías respiratorias, especialmente por Haemophilus influenzae, y la presencia de infecciones virales concurrentes (como adenovirus), lo que contribuiría a la patogénesis de la BBP(30).
Aunque la etiopatogenia es desconocida, parece estar relacionada con alteraciones en el aclaramiento mucociliar e inflamación causada por infecciones virales o estímulos ambientales, como el humo o la contaminación atmosférica; esto, sobreañadido a una posible sobreinfección bacteriana y la formación de biofilms, dificultaría la erradicación. Estas bacterias producirían un aumento de mediadores inflamatorios, tales como IL-8 y MMP-9, así como inflamación neutrofílica, lo que conllevaría un aumento de secreciones endobronquiales purulentas. En casos de evolución prolongada o recurrente, esta inflamación podría producir engrosamiento de la pared bronquial, inflamación crónica neutrofílica, daño epitelial y, en casos avanzados, desarrollo de bronquiectasias y, en algunos casos, puede evolucionar hacia enfermedad pulmonar obstructiva crónica (EPOC) en la vida adulta, aunque esto es menos frecuente en la población pediátrica(29).
Los principales agentes responsables son el Haemophilus influenzae no tipable, Streptococcus pneumoniae y, menos frecuente, Moraxella catarrhalis. En la mitad de los cultivos se detectan dos o más patógenos.
Inicialmente, cuando se describió la BBP en 2006, Chang et al. establecieron unos criterios diagnósticos (BBP micro) que eran: tos húmeda crónica (más de 4 semanas), resolución con antibioterapia oral y la necesidad de un aislamiento microbiológico mediante broncoscopia. En 2010, la definición de BBP se actualizó con el objetivo de facilitar su relevancia en AP, permitiendo el diagnóstico sin necesidad de realizar una broncoscopia para la confirmación microbiológica, priorizándose la respuesta al antibiótico y la exclusión de otras causas de tos húmeda (BBP clínica).
El tratamiento se basa en antibiótico de amplio espectro y prolongado durante 4 semanas, dada la frecuente etiología polimicrobiana. La pauta más utilizada es amoxicilina-ácido clavulánico 80-90 mg/kg/día cada 8 horas vía oral y macrólidos en caso de hipersensibilidad inmediata a penicilina. Se recomienda primera evaluación a las 2 semanas y valorar la respuesta antes de prolongar la antibioterapia hasta completar las 4 semanas. Sin embargo, las recaídas son frecuentes (hasta un 25 %) y requieren nuevos ciclos de antibioterapia.
En aquellos pacientes que no presenten una mejoría clínica de los síntomas o la recurrencia del episodio, se deben plantear diferentes diagnósticos diferenciales; para ello, se debe ampliar el estudio con realización de hemograma y bioquímica con cuantificación de inmunoglobulinas, test del sudor y, en ocasiones, tomografía axial computarizada de alta resolución (TAC-AR), objetivándose bronquiectasias hasta en un 83,3 % de los casos de tos húmeda crónica que no mejora con tratamiento antibiótico adecuado(31).
Es fundamental descartar otras causas de tos crónica, como asma o bronquiectasias, en caso de recurrencia o falta de respuesta a tratamiento.
Se han encontrado similitudes entre la BBP, la enfermedad pulmonar supurativa bronquial (EPSB) y las bronquiectasias (BQ). Se plantea la hipótesis de que podrían tratarse de la misma entidad en diferentes estadios evolutivos de un daño crónico en la pared bronquial, siendo la BBP la más leve y también la más frecuente, y las bronquiectasias como la más grave. Las bronquiectasias se definen como dilataciones bronquiales irreversibles visibles radiológicamente. Los pacientes con BQ presentan tos húmeda persistente que responde parcialmente o no responde a tratamiento antibioterápico. En cambio, la EPSB se utiliza cuando un niño presenta síntomas consistentes en bronquiectasias, es decir, episodios recurrentes o prolongados de tos húmeda crónica, junto con otros síntomas, como fallo de medro, acropaquias, auscultación patológica y atrapamiento aéreo, pero que no tienen evidencia radiológica de bronquiectasias.
Posible progresión clínica: bronquitis bacteriana persistente → enfermedad pulmonar supurativa crónica → bronquiectasias(31).
Función del pediatra de Atención Primaria
El pediatra de Atención Primaria se erige como el primer filtro asistencial en el diagnóstico, seguimiento y tratamiento de la bronquiolitis aguda. Por ello, el papel del pediatra es clave para realizar el diagnóstico precoz, una vigilancia cercana de la enfermedad para poder identificar precozmente posibles complicaciones y dar respuesta a las cuestiones planteadas por las familias sobre la evolución y duración de la enfermedad. La correcta valoración de la gravedad del cuadro es otra labor primordial del pediatra, clave para decidir el destino del niño: su domicilio si es leve, o el centro hospitalario si presenta signos de alarma o factores de riesgo importantes. Evitar tratamientos innecesarios (broncodilatadores, corticoides, antibióticos) y garantizar la seguridad de los lactantes es otra responsabilidad del pediatra de AP, siendo las medidas de soporte: hidratación adecuada, control de la fiebre, aspiración de secreciones nasales, las prioritarias para mantener cómodo al lactante. Finalmente, el pediatra debe esforzarse en la implementación de medidas preventivas eficaces: lactancia materna, higiene de manos, evitar exposición al humo de tabaco, limitar contacto con personas con infecciones respiratorias y suministrar tanto vacunas como anticuerpos monoclonales, como estrategia fundamental para evitar la BA.
El pediatra de Atención Primaria desempeña también un papel esencial en el diagnóstico y manejo inicial de la bronquitis aguda en la infancia. Su función principal es reconocer los cuadros agudos, predominantemente virales y de curso autolimitado, evitando pruebas complementarias innecesarias y tratamientos antibióticos empíricos que favorezcan resistencias. Asimismo, debe identificar aquellos casos persistentes de tos húmeda que sugieren BBP, valorar la respuesta al tratamiento antibiótico y descartar diagnósticos diferenciales, como asma o bronquiectasias en ausencia de mejoría, y la derivación oportuna si la situación lo requiere.
Conflicto de intereses
No hay conflicto de interés en la elaboración del presente manuscrito ni fuente de financiación.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de los autores.
1. Benito Fernández J, Paniagua Calzón N. Protocolos diagnósticos y terapéuticos en urgencias de Pediatría. Sociedad Española de Urgencias Pediátricas (SEUP). 3ª ed. 2019. Disponible en: https://seup.org/wp-content/uploads/2024/04/5_Bronquiolitis_4ed.pdf.
2. McConnochie KM. Bronchiolitis: What’s in the name? Am J Dis Child. 1993; 137: 11-3.
3.* Ridao Redondo M. Bronquiolitis y bronquitis. Pediatr Integral. 2021; 1: 21-8. Disponible en: https://pediatriaintegral.es/wp-content/uploads/2021/xxv01/03/n1-021-028_MarisaRidao.pdf.
4.* Comité Asesor de Vacunas e Inmunizaciones de la AEP. Virus respiratorio sincitial. Cap. 43. En: Manual de inmunizaciones en línea de la AEP. Disponible en: https://vacunasaep.org/documentos/manual/cap-43%2313.
5.** Duelo Marcos M, García Merino A, Mora Gandarillas I. Bronquiolitis Aguda. Protocolos del GVR (publicación P-GVR-4). Disponible en: https://www.respirar.org/index.php/protocolos.
6. Pérez Sanz J. Bronquitis y bronquiolitis. Pediatr Integral. 2016; 1: 28-37. Disponible en: https://www.pediatriaintegral.es/publicacion-2016-01/2016-bronquitis-y-bronquiolitis/.
7. García García ML, Korta Murua J, Callejón Callejón A. Bronquiolitis aguda viral. Protoc diagn ter pediatr. 2017; 1: 85-102.
8. Instituto de Salud Carlos III. Vigilancia de Infección Respiratoria Aguda en Atención Primaria y Hospitales. Gripe, COVID-19 y VRS. En: Informe Anual Temporada 2023-2024. Disponible en: https://cne.isciii.es/es/servicios/enfermedades-transmisibles/enfermedades-a-z/gripe-covid-19-y-otros-virus%20respiratorios.
9. Benito Fernández J, Paniagua Calzón N. Diagnóstico y tratamiento de la bronquiolitis aguda en Urgencias. Protoc diagn ter pediatr. 2020; 1: 63-73. Disponible en: https://static.aeped.es/05_bronquiolitis_26d6c3bae7.pdf
10. De la Flor i Brú J, Marès Bermúdez J; Grupo TECDIAP. Decálogo para la utilización del diagnóstico etiológico de bronquiolitis en Atención Primaria. Pediatr Integral. 2022; 5: 319-20. Disponible en: https://www.pediatriaintegral.es/wp-content/uploads/2022/xxvi05/10/n5-319-320_Int-esp_J-Flor.pdf.
11. Guía de Práctica Clínica sobre la Bronquiolitis Aguda. Plan de Calidad para el Sistema Nacional de Salud (SNS) del Ministerio de Sanidad y Política Social; 2010. Disponible en: https://seup.org/pdf_public/gt/respiratoria_g_bronquio.pdf.
12.* González Hermosa A, Rodríguez Albarrán I. Bronquiolitis aguda en Urgencias de Pediatría. Exámenes complementarios y tratamiento. Revisión de la literatura (I) Emerg Pediatr. 2022; 1: 22-9. Disponible en: https://seup.org/pdf_public/Revista_EP/R1_22_29_22.pdf.
13.* González Hermosa A, Llera Estefanía M, Montejo Fernández M. Bronquiolitis aguda en Urgencias de Pediatría. Exámenes complementarios y tratamiento. Revisión de la literatura (II). Emerg Pediatr. 2022; 1: 83-92. Disponible en: https://seup.org/pdf_public/Revista_EP/R2_83_92_22.pdf.
14. Ramos-Fernández JM, Piñero-Domínguez P, Abollo-López P, Moreno-Pérez D, Cordón-Martínez AM, Milano-Manso G, et al. Estudio de validez de una escala de gravedad de la bronquiolitis aguda para orientar el ingreso en UCIP. Anales de Pediatría. 2018; 89: 104-10. Disponible en: https://doi.org/10.1016/j.anpedi.2017.09.006.
15. Balaguer M. Bronchiolitis: Score of Sant Joan de Deu: BROSJOD Score, Validation and usefulness. Pediatr Pulmonol. 2017; 52: 533-39. Disponible en: https://doi.org/10.1002/ppul.23546.
16. Claudia Fuentes S, Guillermo Cornejo C, Raúl Bustos B. Actualización en el tratamiento de bronquiolitis aguda: menos es más. Neumol Pediatr. 2016; 11: 65-70.
17.** Grupo de trabajo inmunización frente a VRS población infantil de la Ponencia de Programa y Registro de Vacunaciones. Recomendaciones de inmunización pasiva para prevención de enfermedad grave por VRS en la población infantil. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad. 2024. Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/vacunaciones/VRS/poblacionInfantil/docs/VRS_infantil.pdf.
18.* Albert RH. Diagnosis and treatment of acute bronchitis. Am Fam Physician. 2010; 82: 1345-50. Disponible en: https://www.aafp.org/pubs/afp/issues/2010/1201/p1345.html.
19. Albi Rodríguez MS, Reig Rincón de Arellano I. Bronquitis (traqueobronquitis) aguda. 2024. Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico. Disponible en: https://www.guia-abe.es/temas-clinicos-bronquitis-(traqueobronquitis)-aguda.
20. Driscoll DJ, Glicklich LB, Gallen WJ. Chest pain in children: a prospective study. Pediatrics. 1976; 57: 648-51. Disponible en: https://doi.org/10.1542/peds.57.5.648.
21. Wenzel RP, Fowler AA. Clinical practice. Acute bronchitis. N Engl J Med. 2006; 355: 2125-30. Disponible en: https://doi.org/10.1056/NEJMcp061493.
22. Kinkade S, Long NA. Acute Bronchitis. Am Fam Physician. 2016; 94: 560-5. Disponible en: https://www.aafp.org/pubs/afp/issues/2016/1001/p560.html.
23. Okyere D, Nehme E, Mahony E, Stub D, Dawson LP, Ball J, et al. Incidence, diagnoses, and outcomes of pediatric nontraumatic chest pain attended by ambulance. JAMA Netw Open. 2025; 8: e2533962. Disponible en: https://doi.org/10.1001/jamanetworkopen.2025.33962.
24.** Mulhem E, Patalinghug E, Eraqi H. Acute bronchitis: Rapid evidence review. Am Fam Physician. 2025; 111: 214-7.
25. Thompson M, Vodicka TA, Blair PS, Buckley DI, Heneghan C, Hay AD, et al. Duration of symptoms of respiratory tract infections in children: systematic review. BMJ. 2013; 347: f7027. Disponible en: https://doi.org/10.1136/bmj.f7027.
26. Miller JM, Binnicker MJ, Campbell S, Carroll KC, Chapin KC, González MD, et al. Guide to utilization of the microbiology laboratory for diagnosis of infectious diseases: 2024 update by the Infectious Diseases Society of America (IDSA) and the American Society for Microbiology (ASM). Clin Infect Dis. 2024. Disponible en: https://doi.org/10.1093/cid/ciae104.
27. Caldwell JM, Espinosa CM, Banerjee R, Domachowske JB. Rapid diagnosis of acute pediatric respiratory infections with point-of-care and multiplex molecular testing. Infection. 2025; 53: 1-14. Disponible en: https://doi.org/10.1007/s15010-025-02553-5.
28.** Zhang J, Wurzel DF, Perret JL, Lodge CJ, Walters EH, Dharmage SC. Chronic bronchitis in children and adults: Definitions, pathophysiology, prevalence, risk factors, and consequences. J Clin Med. 2024; 13: 2413. Disponible en: https://doi.org/10.3390/jcm13082413.
29. Fernández Ventureira V, García Vera C. Bronquitis bacteriana persistente, una entidad a considerar en pediatría. Anales de Pediatría. 2020; 93: 413-5. Disponible en: https://doi.org/10.1016/j.anpedi.2020.01.015.
30. O’Grady K-AF, Mahon J, Arnold D, Grimwood K, Hall KK, Goyal V, et al. Predictors of the development of protracted bacterial bronchitis following presentation to healthcare for an acute respiratory illness with cough: Analysis of three cohort studies. J Clin Med. 2021; 10: 5735. Disponible en: https://doi.org/10.3390/jcm10245735.
31.** Busquets Monge RM, Castillo Corullón S, Aguilar Fernández AJ. Tos húmeda: bronquitis bacteriana persistente, enfermedad supurativa bronquial y bronquiectasias. Protoc diagn ter pediatr. 2017; 1: 15-29. Disponible en: https://static.aeped.es/02_tos_humeda_13c9f90ce5.pdf.
32. Ballesteros A, Crespo MP. Bronquitis bacteriana prolongada: luces y sombras. AEPap.org. Disponible en: https://aepap.org/wp-content/uploads/2024/02/Bronquitis-bacteriana-prolongada-luces-y-sombras.-GPI-2017.pdf.
Bibliografía recomendada
– Duelo Marcos M, García Merino A, Mora Gandarillas I. Bronquiolitis Aguda. Protocolos del GVR (publicación P-GVR-4). Disponible en: https://www.respirar.org/index.php/protocolos.
Protocolos técnicos revisados periódicamente, orientados a la práctica clínica de pediatras que plantean el manejo de la bronquiolitis aguda, teniendo como puntos clave las medidas de soporte y la prevención.
– Comité Asesor de Vacunas e Inmunizaciones de la AEP. Virus respiratorio sincitial. Cap. 43. En: Manual de inmunizaciones en línea de la AEP. Disponible en: https://vacunasaep.org/documentos/manual/cap-43%2313.
Documento muy completo y actualizado a 2025, que revisa cuestiones prácticas sobre la epidemiología, fisiopatología y, fundamentalmente, las estrategias de inmunización frente al VRS.
– Grupo de trabajo inmunización frente a VRS población infantil de la Ponencia de Programa y Registro de Vacunaciones. Recomendaciones de inmunización pasiva para prevención de enfermedad grave por VRS en la población infantil. Comisión de Salud Pública del Consejo Interterritorial del Sistema Nacional de Salud. Ministerio de Sanidad. 2024. Disponible en: https://www.sanidad.gob.es/areas/promocionPrevencion/vacunaciones/VRS/poblacionInfantil/docs/VRS_infantil.pdf.
Documento clave, porque establece las recomendaciones oficiales en España sobre inmunización pasiva para prevenir enfermedad grave por VRS en lactantes y niños pequeños. Marca un cambio de modelo: de una prevención selectiva (palivizumab en grupos de riesgo) a una prevención universal con nirsevimab para prevenir bronquiolitis grave en lactantes y reducir las hospitalizaciones y complicaciones graves por VRS.
– Albert RH. Diagnosis and treatment of acute bronchitis. Am Fam Physician. 2010; 82: 1345-50. Disponible en: https://www.aafp.org/pubs/afp/issues/2010/1201/p1345.html.
Proporciona una revisión clínica sobre el diagnóstico y manejo de la bronquitis aguda, incluyendo aspectos relevantes para la población pediátrica.
– Mulhem E, Patalinghug E, Eraqi H. Acute bronchitis: Rapid evidence review. Am Fam Physician. 2025; 111: 214-7.
En el texto se destaca que la bronquitis aguda es una enfermedad autolimitada, de etiología predominantemente viral, por lo que los antibióticos no están indicados en la mayoría de los casos pediátricos. Subraya que no existe evidencia que respalde el uso de antitusivos, miel, antihistamínicos, anticolinérgicos, AINEs orales ni corticosteroides inhalados u orales en el tratamiento de la bronquitis aguda en niños.
– Zhang J, Wurzel DF, Perret JL, Lodge CJ, Walters EH, Dharmage SC. Chronic bronchitis in children and adults: Definitions, pathophysiology, prevalence, risk factors, and consequences. J Clin Med. 2024; 13: 2413. Disponible en: https://doi.org/10.3390/jcm13082413.
Considero el artículo más importante para el tema de bronquitis bacteriana prolongada en pediatría, porque proporciona una revisión exhaustiva y actualizada sobre la definición, fisiopatología, factores de riesgo y consecuencias de la bronquitis crónica en niños, incluyendo específicamente el concepto de bronquitis bacteriana prolongada (PBB) como entidad pediátrica diferenciada.
– Busquets Monge RM, Castillo Corullón S, Aguilar Fernández AJ. Tos húmeda: bronquitis bacteriana persistente, enfermedad supurativa bronquial y bronquiectasias. Protoc diagn ter pediatr. 2017; 1: 15-29. Disponible en: https://static.aeped.es/02_tos_humeda_13c9f90ce5.pdf.
Los protocolos revisados periódicamente establecen un marco clínico y terapéutico basado en la evidencia para el manejo de la bronquitis bacteriana persistente, la enfermedad supurativa bronquial y las bronquiectasias en pediatría.
| Caso clínico |
|
Datos del paciente: edad: 4 meses; sexo: femenino; peso: 6,2 kg; antecedentes: embarazo a término, sin complicaciones. Sin antecedentes familiares de asma o alergias. No vacunación contra VRS. Asiste a guardería desde hace 2 meses. Motivo de consulta: acude al centro de salud porque la madre refiere que desde hace 48 horas la niña presenta tos seca, congestión nasal y dificultad para alimentarse. En las últimas 12 horas ha notado dificultad respiratoria progresiva con tos blanda, respiración rápida, silbidos al respirar y fiebre de 38,5°C. La madre refiere que la niña ha estado más inapetente y somnolienta de lo habitual. Exploración: temperatura: 38°C; frecuencia respiratoria: 60 rpm; frecuencia cardiaca: 150 lpm; saturación de oxígeno: 92 % en aire ambiente; auscultación pulmonar: sibilancias bilaterales, estertores finos, tiraje subcostal; estado general: irritable, con dificultad para succionar. Estudios complementarios: PCR para virus respiratorios: positivo para VRS. Diagnóstico: bronquiolitis aguda leve-moderada por VRS en lactante menor de 6 meses. Se indicó a los padres el manejo ambulatorio con vigilancia domiciliaria: paracetamol para la fiebre, aspiración de secreciones nasales, postura semincorporada, fraccionamiento de tomas para facilitar alimentación y control clínico en 24-48 horas.
|

















 Acute bronchiolitis and bronchitis in pediatrics
Acute bronchiolitis and bronchitis in pediatrics