 |
| Temas de FC |
E. Fernández Mozo*![]() , A. López Neyra
, A. López Neyra
Sección de Neumología Pediátrica. Hospital Universitario Infantil Niño Jesús. Madrid
| Resumen
La tos en pediatría es un síntoma frecuente que, aunque habitualmente es benigno y autolimitado, puede asociarse a patologías respiratorias graves. Se considera tos crónica o persistente cuando la duración es mayor a cuatro semanas. La anamnesis detallada y la exploración física completa son fundamentales para identificar signos de alarma y orientar, tanto el diagnóstico como el tratamiento, a causas específicas de la tos. En todo niño con tos crónica debe realizarse radiografía de tórax y espirometría con test de broncodilatación, cuando sea posible. La bronquitis bacteriana persistente (BBP) es la causa específica más frecuente de tos crónica en la infancia. Su fisiopatología se basa en una infección crónica bacteriana de la vía aérea inferior que condiciona inflamación y alteración del aclaramiento mucociliar. El diagnóstico es clínico y el tratamiento consiste en un ciclo de antibiótico vía oral, habitualmente amoxicilina-clavulánico, durante 2 a 4 semanas. En caso de episodios recurrentes de BBP, se recomienda un estudio radiológico para descartar bronquiectasias. |
| Abstract
Cough in pediatrics is a common symptom that, although usually benign and self-limited, may be associated with severe respiratory diseases. Cough is considered chronic or persistent when its duration exceeds four weeks. A detailed medical history and a thorough physical examination are essential to identify warning signs and to guide both the diagnosis and management toward specific causes of cough. Every child presenting with chronic cough should undergo a chest radiograph and spirometry with a bronchodilator test, when available. Protracted bacterial bronchitis (PBB) is the most frequent specific cause of chronic cough in childhood. Its pathophysiology is based on a chronic bacterial infection of the lower airways, leading to inflammation and impaired mucociliary clearance. The diagnosis is clinical, and treatment consists of a 2- to 4-week course of oral antibiotic, usually amoxicillin-clavulanate. In cases of recurrent PBB episodes, radiological evaluation is required to rule out bronchiectasis. |
Palabras clave: Tos crónica; Tos húmeda; Bronquitis bacteriana persistente; Bronquiectasias.
Key words: Chronic cough; Wet cough; Persistent bacterial bronchitis; Bronchiectasis.
Pediatr Integral 2026; XXX (1): 15 – 20
OBJETIVOS
• Reconocer la importancia de la tos como síntoma frecuente en pediatría, diferenciando los cuadros benignos autolimitados de aquellos que requieren una evaluación diagnóstica más exhaustiva.
• Identificar los criterios clínicos y temporales que permiten clasificar la tos, así como reconocer los signos de alarma y los hallazgos de la evaluación clínica que orientan hacia causas específicas.
• Describir las principales causas de tos crónica en la infancia, con especial énfasis en la bronquitis bacteriana persistente (BBP) y su posible evolución hacia bronquiectasias.
• Aplicar un enfoque diagnóstico racional, basado en una anamnesis dirigida, exploración física completa y uso adecuado de las pruebas complementarias de primera línea (radiografía de tórax y espirometría).
• Actualizar los conocimientos sobre las opciones terapéuticas indicadas en la tos crónica infantil para evitar tratamientos ineficaces o potencialmente perjudiciales, y promover un manejo basado en la evidencia.
Tos crónica y bronquitis bacteriana persistente
https://doi.org/10.63149/j.pedint.107
Introducción
La tos es un síntoma frecuente en pediatría que, aunque suele ser benigno, genera preocupación familiar y puede ser el primer signo de una enfermedad respiratoria significativa.
La tos es uno de los motivos de consulta más frecuentes en pediatría, tanto en Urgencias como en Atención Primaria (AP). La tos es un reflejo fisiológico de protección de las vías aéreas que se activa ante estímulos irritantes o mecánicos, con el objetivo de evitar la inhalación de sustancias nocivas o la aspiración de cuerpos extraños. Además, contribuye a la eliminación de las secreciones respiratorias(1). En los niños, la tos provoca una alteración en el entorno, con importante ansiedad familiar y se asocia con un elevado uso de medicación inapropiada o innecesaria que puede condicionar efectos adversos importantes(2,3). Aunque, en la mayor parte de los casos, es un síntoma benigno que se resuelve de forma espontánea, puede ser el primer síntoma de una patología respiratoria importante.
Clasificación
La tos puede clasificarse según su duración, calidad y causa, siendo clave distinguir entre tos húmeda persistente y tos con etiología específica para orientar el diagnóstico.
La tos se puede clasificar, en cuanto a la temporalidad, en aguda y crónica o persistente. En general, se considera tos crónica o persistente aquella que dura más de 4 semanas tras un episodio agudo, aunque no existe un claro consenso al respecto(3,4). Por ejemplo, la British Thoracic Society (BTS) distingue tos persistente (aquella que dura más de 3 semanas) y tos crónica (cuando dura más de 8 semanas)(5).
La tos también se clasifica en cuanto a su calidad, y de esta manera distinguimos tos seca y tos húmeda o productiva. Esto cobra relevancia, porque la tos húmeda persistente se correlaciona con la presencia de secreciones en las vías respiratorias y puede ser un signo de alarma de patología pulmonar supurativa(3-6). Es importante tener en cuenta que los lactantes y niños pequeños con tos húmeda no suelen ser capaces de expectorar y producir esputo.
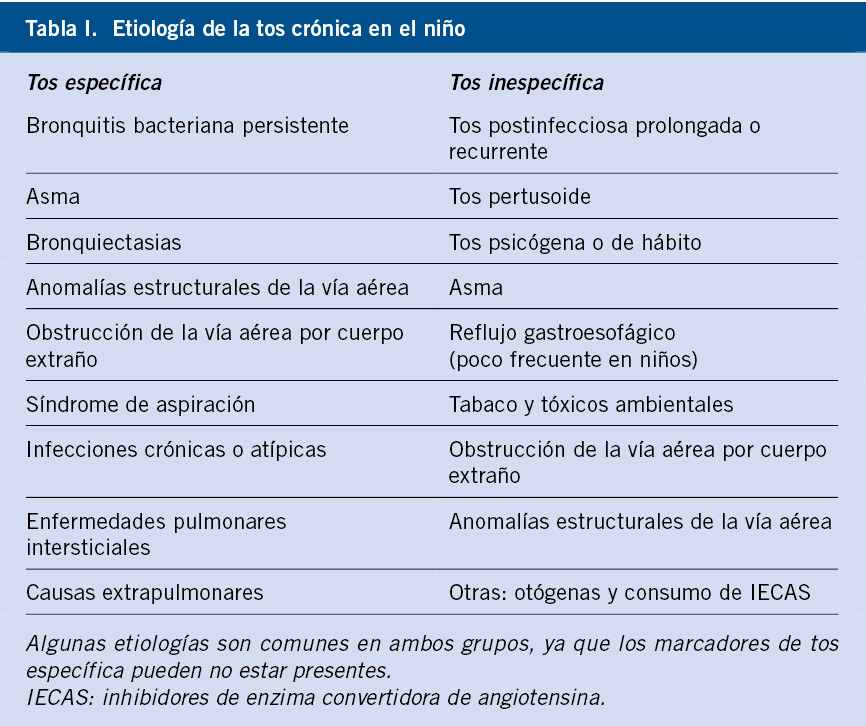
Por último, la tos también se puede clasificar en cuanto a su etiología. Podemos hablar de tos específica cuando, tras una evaluación razonable que incluye anamnesis, exploración física, radiografía de tórax y espirometría, encontramos una causa identificable; mientras que la tos inespecífica es aquella en la que no encontramos una causa tras la evaluación inicial(4-6).
Etiología
Las causas de tos varían según la edad, siendo las infecciones respiratorias de las vías altas la etiología aguda más común, y la bronquitis bacteriana persistente y el asma las principales responsables de tos crónica en la infancia.
La causa más frecuente de tos aguda son los cuadros catarrales (duración habitual en torno a 1 semana), seguidos de las infecciones agudas de las vías respiratorias bajas, como las bronquitis agudas y las neumonías(7).
La causa más frecuente de tos crónica específica en el niño es la bronquitis bacteriana persistente (BBP), hasta en un 40 % de los casos, seguida del asma; mientras que la causa más frecuente de tos crónica inespecífica es la tos postinfecciosa (secundaria a infecciones como tosferina, Mycoplasma pneumoniae, virus respiratorio sincitial –VRS– o parainfluenza que puede ocasionar una tos prolongada)(7-10). Las causas más frecuentes de tos crónica en la infancia están recogidas en la tabla I.
La edad del niño es un factor importante a tener en cuenta a la hora de valorar las posibles causas de una tos crónica.
La tos persistente en periodo neonatal es un síntoma infrecuente que nos debería hacer sospechar patología potencialmente grave, como malformaciones o malacias de la vía aérea superior. A esta edad, la tos relacionada con la ingesta nos debe hacer sospechar una fístula traqueoesofágica. Además, algunas malformaciones vasculares de los grandes vasos (como el doble arco aórtico o el arco aórtico derecho con ligamento arterioso izquierdo) pueden comprimir la vía aérea y manifestarse como tos crónica(11).
En edad de lactante, la causa más frecuente de tos persistente serán el asma y la tos postinfecciosa (VRS, tosferina)(7-10). El reflujo gastroesofágico (RGE) es una patología prevalente a esta edad; sin embargo, la relación entre este y los síntomas respiratorios no está clara en la población pediátrica, por lo que no deben utilizarse tratamientos antirreflujo como ensayo terapéutico en la tos crónica inespecífica(12).
En niños mayores de 1 año, lo más habitual será encontrarnos ante una BBP o asma. Si existe antecedente de atragantamiento, debemos sospechar una aspiración de cuerpo extraño, especialmente en niños de 1 a 3 años, con tos seca en fase aguda, que posteriormente se convierte en tos húmeda por sobreinfección.
Por último, siempre debemos tener en cuenta la posibilidad de encontrarnos ante el debut de una inmunodeficiencia o de una fibrosis quística, sobre todo en aquellos pacientes en los que no se ha realizado cribado neonatal(7-10).
Bronquitis bacteriana persistente
La bronquitis bacteriana persistente (BPB) es una entidad de descripción reciente (2006) y, probablemente, infradiagnosticada en nuestro medio, puesto que en algunas series corresponde hasta el 40 % de los episodios de tos crónica en niños en edad preescolar(8).
Su fisiopatología se basa en una infección bacteriana crónica de la vía aérea inferior que provoca una inflamación persistente de la mucosa bronquial, con alteración del aclaramiento mucociliar y acumulación de secreciones.
Las microbiologías más frecuentes son bacterias típicas de la vía aérea, como H. influenzae no tipable, S. pneumoniae, Moraxella catarrhalis y S. aureus (menos frecuente), aunque es habitual la coinfección con 2 o más bacterias o virus.
El diagnóstico habitualmente es clínico y debe cumplir los siguientes criterios: tos crónica húmeda de, al menos, 4 semanas de evolución, respuesta al tratamiento antibiótico empírico adecuado y ausencia de signos o síntomas sugerentes de otra etiología.
En los últimos años, la literatura ha sugerido que la BBP podría formar parte de un espectro evolutivo en el que, en determinados niños, se produce progresión hacia bronquiectasias. El modelo fisiopatológico estaría basado en la inflamación de la mucosa bronquial y la alteración del aclaramiento de secreciones que, de forma repetitiva, terminaría por provocar daño y dilatación de las paredes bronquiales(13-15).
Varios estudios han analizado la relación entre la BBP y las bronquiectasias en población pediátrica. En una cohorte prospectiva, Wurzel et al.(16) observaron que el 8,1 % de 161 pacientes con BBP desarrolló bronquiectasias tras una mediana de cinco años de seguimiento. De forma similar, Ruffles et al.(17) reportaron una incidencia del 9,6 % en 166 niños seguidos durante un periodo comparable. En ambos estudios, la infección por Haemophilus influenzae y los episodios recurrentes de BBP se asociaron con mayor riesgo de progresión.
En el estudio más reciente que evalúa las secuelas de BBP, Hermann et al.(18) encontraron que, entre 5-14 años tras un episodio de BBP en la infancia, el 18 % de los niños presentaba síntomas persistentes tras el primer episodio. Aproximadamente el 24 % tenía, al menos, un parámetro de función pulmonar alterado (volumen espiratorio forzado en el primer segundo –FEV1–, capacidad vital forzada –FVC– o índice FEV1/FVC). Sin embargo, no se encontró relación entre estas alteraciones de la función pulmonar y la persistencia de los síntomas. En el subgrupo que realizó imagen pulmonar debido a síntomas persistentes, 4 de 9 niños mostraron engrosamiento de la pared bronquial y 1 presentó bronquiectasias incipientes.
A pesar de estos hallazgos, persisten incertidumbres sobre la magnitud real del riesgo de bronquiectasias tras BBP, la relación causal y los principales factores de riesgo de desarrollo de daño estructural.
Anamnesis
La anamnesis dirigida permite identificar signos de alarma y orientar hacia causas específicas de tos crónica mediante preguntas clave sobre inicio, características y síntomas asociados.
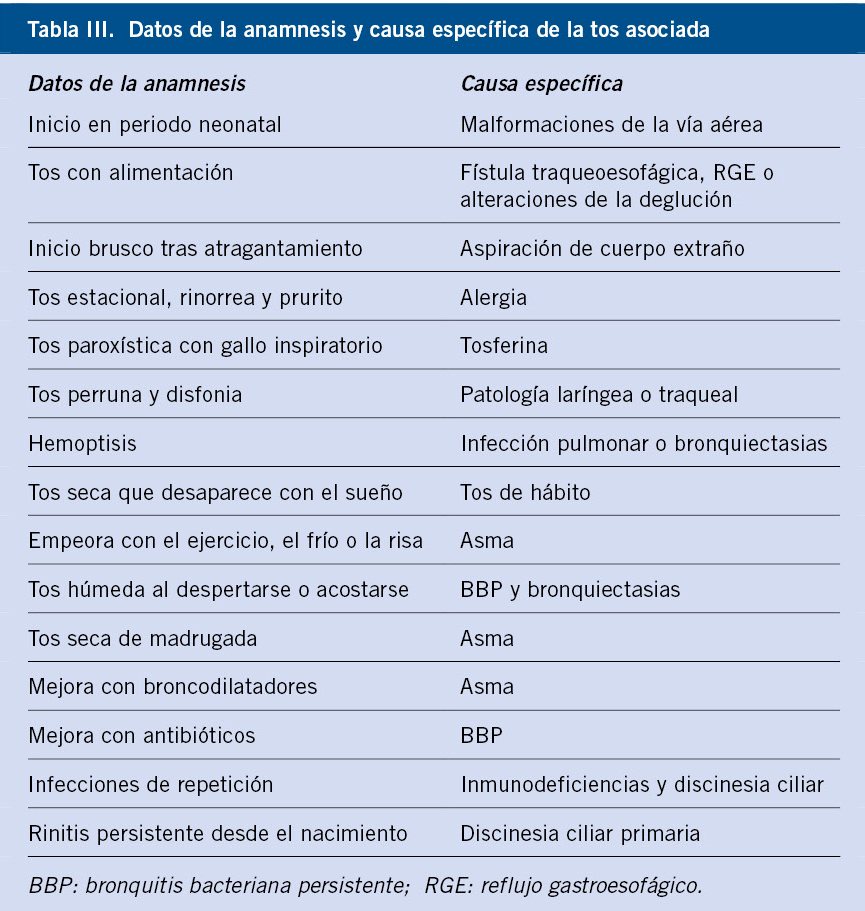
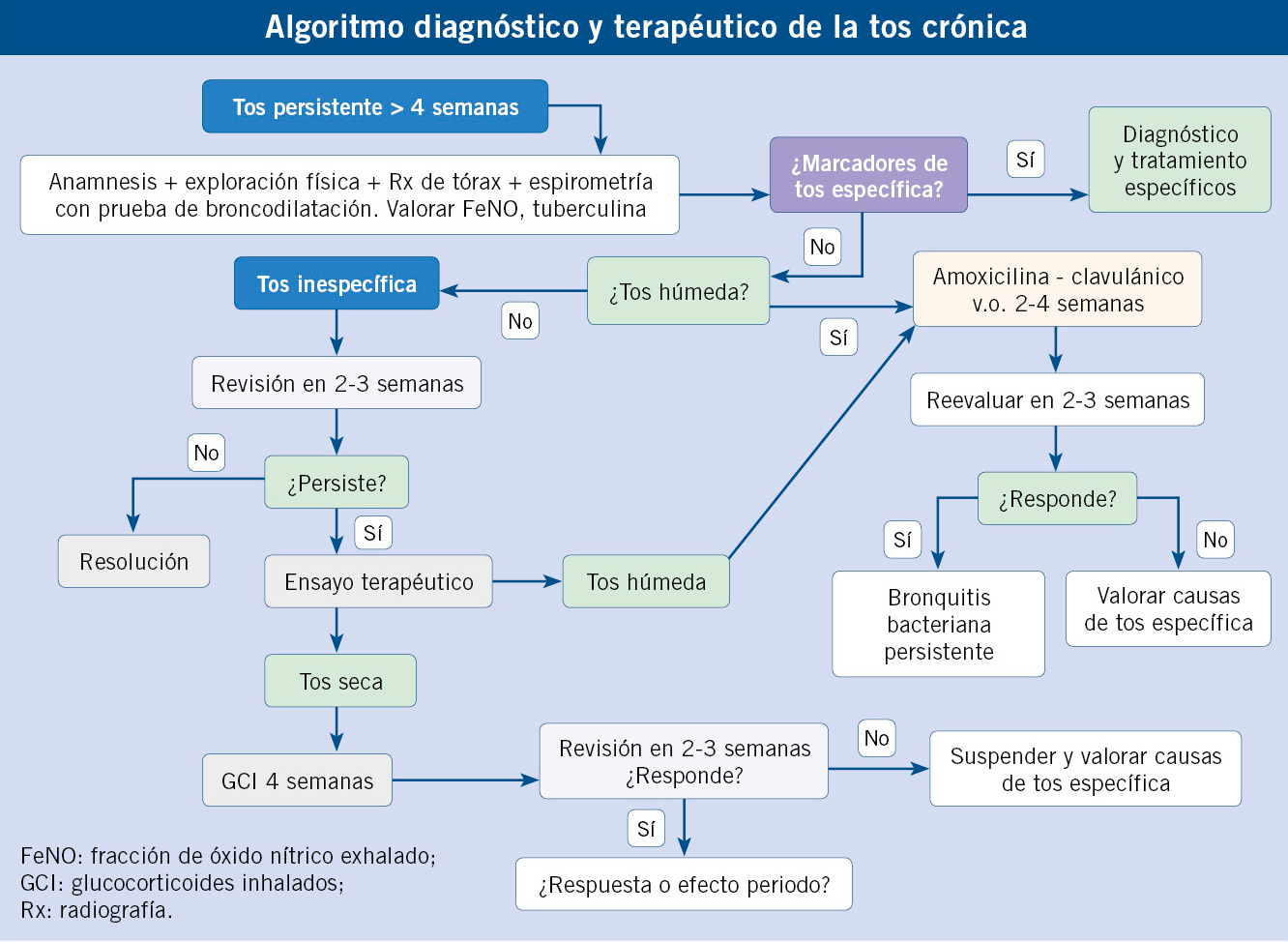
La anamnesis es el paso inicial en el proceso diagnóstico de un niño con tos crónica. En la mayor parte de los casos, la tos en pediatría es un proceso benigno y autolimitado. Sin embargo, existen datos de alarma en la anamnesis y la exploración física que nos pueden orientar hacia causas subyacentes potencialmente graves (Tabla II)(3-5,19).
Las principales preguntas en la anamnesis dirigida son: ¿Cuándo comenzó la tos? ¿Hay algo que la desencadene? ¿Qué características tiene? ¿Asocia algún otro síntoma? ¿Es más frecuente en algún momento del día?(19,20)
Existen algunos datos de la anamnesis que nos pueden orientar a etiologías específicas de la tos y que están recogidos en la tabla III(3-5,20).
Exploración física
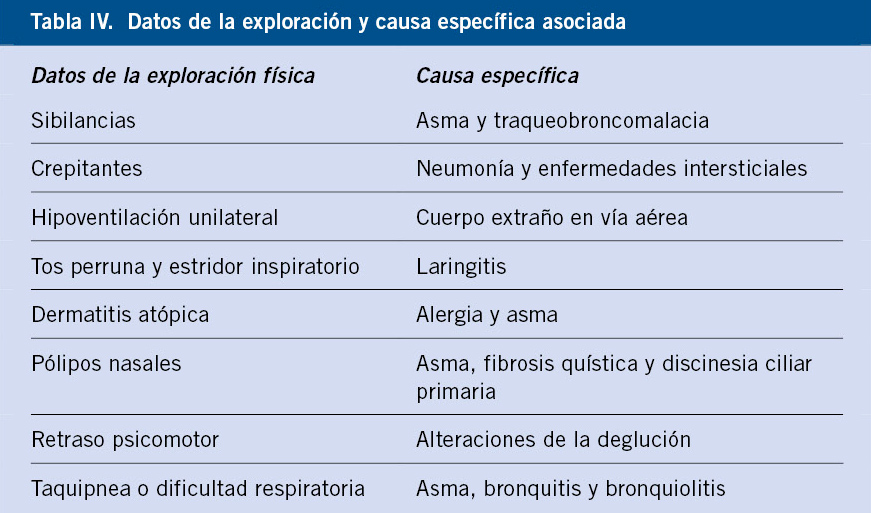
Una exploración física completa es esencial para detectar signos que orienten a etiologías específicas.
La exploración física debe ser completa, incluyendo la auscultación cardiopulmonar, valoración ORL y la antropometría para identificar una posible afectación del peso y/o la talla. No debe olvidarse medir siempre frecuencia cardiaca, SatO2 y frecuencia respiratoria. Debe valorarse la configuración del tórax, la dinámica respiratoria, la presencia de lesiones cutáneas y el desarrollo psicomotor. Al igual que en la anamnesis, existen datos en la exploración física que nos deben hacer sospechar de etiologías específicas, recogidos en la tabla IV(3-5,19).
Pruebas complementarias
La radiografía de tórax y la espirometría son pruebas básicas en la tos crónica, reservándose estudios avanzados según la sospecha clínica y los hallazgos iniciales.
En todo niño con tos crónica debe realizarse una radiografía de tórax y una espirometría con test de broncodilatación(3-5). Ambas son pruebas básicas, y aunque la normalidad de las pruebas no descarta patología, las alteraciones en estas pruebas casi siempre se relacionan con una causa específica de la tos. En el caso de la espirometría, la principal limitación será la colaboración del paciente, por lo que no se suelen hacer por debajo de los 4 años. Además, algunos estudios recientes muestran que valores elevados de FeNO (fracción de óxido nítrico exhalado) podrían anticipar una mejor respuesta al tratamiento con corticoides inhalados, por lo que esta medición podría emplearse como una prueba de primer nivel para orientar las decisiones terapéuticas en pacientes con tos crónica(21).
El resto de pruebas complementarias (análisis de sangre, tomografía computarizada de alta resolución –TCAR–, prick test, test del sudor, cultivo de esputo, tuberculina, fibrobroncoscopia, etc.) se realizarán según la sospecha diagnóstica y los resultados de la pruebas anteriores, teniendo en cuenta que en los niños con tos crónica inespecífica no está indicada la realización de más pruebas complementarias(4,6).
La prueba de la tuberculina está indicada en aquellos pacientes con antecedentes de viaje o residencia en zonas de alta prevalencia de tuberculosis, contactos de riesgo (como convivientes con tos crónica) o síntomas sugestivos, como pérdida de peso o sudoración nocturna. En nuestro medio, su realización debe considerarse de forma sistemática dentro del estudio diagnóstico inicial.
La TCAR es el gold standard para valorar la vía aérea pequeña y la presencia de bronquiectasias en pacientes con tos húmeda crónica o episodios de repetición de BBP(13).
Tratamiento
El tratamiento depende de la causa, siendo fundamental evitar fármacos ineficaces y utilizar antibioterapia prolongada ante sospecha de BBP y corticoides inhalados solo en casos seleccionados de tos seca persistente.
El tratamiento de la tos específica será el de la causa que la origine. Los medicamentos más utilizados en el tratamiento sintomático de la tos son el dextrometorfano y la codeína; el primero puede emplearse a partir de los 2 años, aunque su eficacia no ha demostrado ser superior a la de medidas simples, como la administración de miel. La codeína tiene mayor efecto antitusivo, pero su uso está limitado a mayores de 12 años. Otros fármacos, como los mucolíticos y expectorantes, no han mostrado beneficios clínicos relevantes y presentan efectos secundarios que pueden ser graves(22).
La tos crónica inespecífica no requiere, en principio, ningún tratamiento. En casos de tos seca prolongada, está descrito el ensayo terapéutico con glucocorticoides inhalados a dosis equivalente a 400 μg/día de budesonida durante 4-6 semanas(4). Una vez iniciado el tratamiento, es imprescindible el seguimiento para valorar su eficacia, puesto que si el tratamiento es eficaz, podrá deberse simplemente al paso del tiempo (efecto periodo) o a que se trate de una tos como equivalente asmático. En este caso deberá valorarse la reaparición de la tos al suspender el tratamiento.
En el caso de la tos crónica húmeda, las guías recomiendan la utilización de un ciclo de tratamiento antibiótico prolongado vía oral, habitualmente con amoxicilina-clavulánico a dosis de 80 mg/kg de amoxicilina, durante 2-4 semanas ante la sospecha de una bronquitis bacteriana persistente(3-5). La mejoría suele producirse en la segunda semana de tratamiento y son frecuentes las recaídas al suspender el tratamiento.
En el tratamiento de la BBP, la duración del tratamiento es de mínimo 2 semanas, aunque muchas guías y expertos recomiendan considerar extender a 4-6 semanas si la respuesta no es completa tras dos semanas de tratamiento. Si a la 2ª semana de tratamiento no se ha objetivado ninguna mejoría, deben explorarse otras causas de la tos(13-16).
En el caso de respuesta completa al tratamiento, pero recidiva al suspenderlo, debe valorarse la adherencia al tratamiento y la correcta dosificación del mismo. Estaría indicado, si el niño es colaborador, obtener muestra de esputo inducido para cultivo y antibioterapia dirigida (o aspirado nasofaríngeo en el niño no colaborador).
En caso de recidivas frecuentes, especialmente si hay 3 o más episodios de BBP al año, estarían indicados estudios adicionales, como: una TCAR para descartar bronquiectasias; fibrobroncoscopia con lavado bronco-alveolar para obtención de muestras microbiológicas; test del sudor para descartar fibrosis quística; o estudio de función ciliar(13).
Función del pediatra de Atención Primaria
El pediatra de AP es responsable de la evaluación inicial de la tos en niños, identificando la mayoría de los casos benignos y autolimitados, mediante anamnesis, exploración física y pruebas diagnósticas de primera línea (radiografía de tórax y espirometría). Además, puede diagnosticar y tratar las causas más frecuentes de tos crónica, como el asma o la bronquitis bacteriana persistente, y monitorizar la evolución de la tos inespecífica. Tiene un papel fundamental para tranquilizar a las familias, explicar la evolución y evitar el uso de tratamientos no indicados. Se debe derivar al paciente a un especialista en Neumopediatría cuando existan signos de alarma de patologías complejas, cuando sean necesarias pruebas avanzadas o cuando la evolución no sea la esperada a pesar de un manejo inicial adecuado.
Conflicto de intereses
No hay conflicto de interés en la elaboración del presente manuscrito ni fuente de financiación.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de los autores.
1. Zanasi A, Fontana GA, Mutolo D, eds. Cough: Pathophysiology, Diagnosis and Treatment. 1ª ed. Cham (Switzerland): Springer Nature; 2020. Disponible en: https://doi.org/10.1007/978-3-030-48571-9.
2. Marchant JM, Newcombe PA, Juniper EF, Sheffield JK, Stathis SL, Chang AB. What is the burden of chronic cough for families? Chest. 2008; 134: 303-9. Disponible en: https://doi.org/10.1378/chest.07-2236.
3.** Chang AB, Glomb WB, Brower K, Gaffin JM, Redding GJ, Shields MD, et al. Evaluation and management of chronic cough in children: CHEST guideline and expert panel report. Chest. 2017; 151: S1-S82.
4.*** Morice AH, Millqvist E, Bieksiene K, Birring SS, Dicpinigaitis P, Domingo Ribas C, et al.; Task Force Report for the European Respiratory Society. ERS guidelines on the diagnosis and treatment of chronic cough in adults and children. Eur Respir J. 2020; 55: 1901136. Disponible en: https://doi.org/10.1183/13993003.01136-2019.
5.*** Shields MD, Bush A, Everard ML, McKenzie S, Primhak R. BTS guidelines: Recommendations for the assessment and management of cough in children. Thorax. 2008; 63: 1-15. Disponible en: https://doi.org/10.1136/thx.2007.077370.
6. Cheng ZR, Chua YX, How CH, Tan YH. Approach to chronic cough in children. Singapore Med J. 2021; 62: 513-9. Disponible en: https://doi.org/10.11622/smedj.2021200.
7. Bergmann M, Haasenritter J, Beidatsch D, Schwarm S, Hörner K, Bösner S, et al. Coughing children in family practice and primary care: a systematic review of prevalence, aetiology and prognosis. BMC Pediatr. 2021; 21: 260. Disponible en: https://doi.org/10.1186/s12887-021-02739-4.
8. Masson V, Kier C, Chandran L. Cough Conundrums: A Guide to Chronic Cough in the Pediatric Patient. Pediatrics in Review. 2022; 43: 691-703. Disponible en: https://doi.org/10.1542/pir.2021-005398.
9. Lamas A, Ruiz de Valbuena M, Máiz L. Tos en el niño. Arch Bronconeumol. 2014; 50: 294-300. Disponible en: https://doi.org/10.1016/j.arbres.2013.09.011.
10. Mallet MC, Elmiger A, Glick S, Krasnova T, de Jong CCM, Kern B, et al. Diagnosis in Children With Prolonged or Recurrent Cough: Findings From the Swiss Paediatric Airway Cohort. Pediatric Pulmonology. 2025; 60: e27499. Disponible en: https://doi.org/10.1002/ppul.27499.
11. Yaşar A, Yilmaz Ö, Hasanova A, Aritaş BC, Yüksel H. Airway anomalies in flexible bronchoscopy for pediatric chronic cough: predictive value of specific clinical symptoms. Eur J Pediatr. 2025; 184: 474. Disponible en: https://doi.org/10.1007/s00431-025-06264-9.
12. Chang AB, Lasserson TJ, Gaffney J, Connor FL, Garske LA. Gastro-oesophageal reflux treatment for prolonged non-specific cough in children and adults. Cochrane Database Syst Rev. 2006; (4): CD004823. Disponible en: https://doi.org/10.1002/14651858.cd004823.pub3.
13. Chang AB, Redding GJ, Everard ML. Chronic wet cough: protracted bronchitis, chronic suppurative lung disease and bronchiectasis. Pediatr Pulmonol. 2008; 43: 519-31. Disponible en: https://doi.org/10.1002/ppul.20821.
14. Craven V, Everard ML. Protracted bacterial bronchitis: reinventing an old disease. Arch Dis Child. 2013; 98: 72-6. Disponible en: https://doi.org/10.1136/archdischild-2012-302760.
15. Donnelly D, Critchlow A, Everard ML. Outcomes in children treated for persistent bacterial bronchitis. Thorax. 2007; 62: 80-4. Disponible en: https://doi.org/10.1136/thx.2006.058933.
16. Wurzel DF, Marchant JM, Yerkovich ST, Upham JW, Petsky HL, Smith-Vaughan H, et al. Protracted bacterial bronchitis in children: natural history and risk factors for bronchiectasis. Chest. 2016; 150: 1101-8. Disponible en: https://doi.org/10.1016/j.chest.2016.06.030.
17. Ruffles TJC, Marchant JM, Masters IB, Yerkovich ST, Wurzel DF, Gibson PG, et al. Outcomes of protracted bacterial bronchitis in children: a 5-year prospective cohort study. Respirology. 2021; 26: e13950. Disponible en: https://doi.org/10.1111/resp.13950.
18.*** Hermann J, Brückner K, Koerner Rettberg C, Dillenhöfer S, Brinkmann F, Maier C, et al. Long term pulmonary sequelae 5-14 years after protracted bacterial bronchitis in early childhood. Pediatr Pulmonol. 2025; 60: e71111. Disponible en: https://doi.org/10.1002/ppul.71111.
19. Marseglia GL, Manti S, Chiappini E, Brambilla I, Caffarelli C, Calvani M, et al. Chronic cough in childhood: a systematic review for practical guidance by the Italian Society of Pediatric Allergy and Immunology. Allergologia et Immunopathologia (Madr). 2021; 49: 13354. Disponible en: https://doi.org/10.15586/aei.v49i2.44.
20.*** Kantar A, Marchant JM, Song WJ, Shields MD, Chatziparasidis G, Zacharasiewicz A, et al. History taking as a diagnostic tool in children with chronic cough. Front Pediatr. 2022; 10: 850912. Disponible en: https://doi.org/10.3389/fped.2022.850912.
21. Lee J-H, Lee J-H, Park S-Y, Koskela H O, Song W-J. Is fractional exhaled nitric oxide a treatable trait in chronic cough: a narrative review. J Thorac Dis. 2023; 15: 5844-55. Disponible en: https://doi.org/10.21037/jtd-23-135.
22. Smith SM, Henman M, Schroeder K, Fahey T. Over-the-counter cough medicines in children: Neither safe or efficacious? Br J Gen Pract. 2008; 58: 757-8. Disponible en: https://doi.org/10.3399/bjgp08x342642.
23. Zafra Anta MA, Merchán Morales C. Tos persistente. Pediatr Integral. 2021; 1: 5-12. Disponible en: https://www.pediatriaintegral.es/publicacion-2021-01/tos-persistente-2/.
Bibliografía recomendada
– Morice AH, Millqvist E, Bieksiene K, Birring SS, Dicpinigaitis P, Domingo Ribas C, et al.; Task Force Report for the European Respiratory Society. ERS guidelines on the diagnosis and treatment of chronic cough in adults and children. Eur Respir J. 2020; 55: 1901136. Disponible en: https://doi.org/10.1183/13993003.01136-2019.
– Shields MD, Bush A, Everard ML, McKenzie S, Primhak R. BTS guidelines: Recommendations for the assessment and management of cough in children. Thorax. 2008; 63: 1-15. Disponible en: https://doi.org/10.1136/thx.2007.077370.
Guías internacionales más relevantes para el manejo de la tos crónica en el paciente pediátrico. Establecen un consenso en cuanto a la clasificación de la tos y un manejo estandarizado de la tos en pediatría.
– Kantar A, Marchant JM, Song WJ, Shields MD, Chatziparasidis G, Zacharasiewicz A, et al. History taking as a diagnostic tool in children with chronic cough. Front Pediatr. 2022; 10: 850912. Disponible en: https://doi.org/10.3389/fped.2022.850912.
Trabajo que subraya cómo una buena historia clínica es esencial y determinante para identificar con precisión las causas específicas de tos crónica en la población pediátrica.
– Hermann J, Brückner K, Koerner Rettberg C, Dillenhöfer S, Brinkmann F, Maier C, et al. Long term pulmonary sequelae 5-14 years after protracted bacterial bronchitis in early childhood. Pediatr Pulmonol. 2025; 60: e71111. Disponible en: https://doi.org/10.1002/ppul.71111.
Estudio que evidencia el impacto a largo plazo de la bronquitis bacteriana persistente en la infancia, subrayando su relevancia clínica.
| Caso clínico |
|
Niño de 4 años que consulta por tos persistente de cinco semanas de evolución, inicialmente leve y de tipo irritativo, que ha progresado a tos productiva, más intensa por la mañana y durante la noche. La madre refiere que la tos interfiere con el sueño y las actividades escolares. Ha recibido previamente tratamiento con antitusígenos y broncodilatadores inhalados, sin clara mejoría. No ha presentado fiebre ni otros síntomas asociados. No existen antecedentes de enfermedades ni hospitalizaciones previas, no presenta antecedentes de asma ni atopia. No tiene alergias; cuenta con inmunizaciones completas según calendario. En la exploración física, el niño se encuentra afebril, con constantes vitales normales, incluyendo saturación de oxígeno de 99 %. No presenta signos de dificultad respiratoria. En la auscultación llama la atención escasos roncus dispersos y leves crepitantes finos en bases pulmonares, con buena entrada de aire bilateral. El resto de la exploración física es normal.
|


 Acute bronchiolitis and bronchitis in pediatrics
Acute bronchiolitis and bronchitis in pediatrics