 |
| Temas de FC |
M.A. Zafra Anta*![]() , M.A. Muñoz Calonge**, A. Nicolás Berenguer*
, M.A. Muñoz Calonge**, A. Nicolás Berenguer*
*Servicio de Pediatría. Hospital Universitario Infantil Niño Jesús. Madrid – **Servicio de Pediatría. Hospital Universitario Son Espases. Palma de Mallorca
| Resumen
La neumonía adquirida en la comunidad (NAC) es una entidad frecuente en el niño y adolescente; la mayoría de los casos se pueden tratar de forma ambulatoria. Los principales agentes bacterianos son Streptococcus pneumoniae (neumonía típica), Mycoplasma pneumoniae y Chamydia pneumoniae (neumonía atípica bacteriana). La presencia de fiebre, dificultad respiratoria y tos son los datos clínicos que permiten hacer una aproximación diagnóstica. La radiología simple de tórax sigue siendo básica en el diagnóstico de neumonía, aunque puede realizarse un manejo de la NAC sin ella en el paciente sano que no requiera ingreso. La ecografía pulmonar se ha convertido en una herramienta cada vez más importante y comparable con la radiografía, no solo para el diagnóstico inicial, sino también para el seguimiento y detección de complicaciones. El tratamiento de elección será la monoterapia con amoxicilina o bien un macrólido si hay datos de neumonía atípica. La necesidad de hospitalización es individualizada, pero basada en problemas médicos subyacentes y factores clínicos, incluyendo la edad y la severidad de la enfermedad. En el paciente pediátrico resulta clave controlar las comorbilidades, una vacunación adecuada y promover estilos de vida saludable. |
| Abstract
Community-acquired pneumonia (CAP) is a common condition in children and adolescents, and most cases can be managed on an outpatient basis. The main bacterial pathogens are Streptococcus pneumoniae (typical pneumonia), Mycoplasma pneumoniae and Chlamydia pneumoniae (atypical bacterial pneumonia). The presence of fever, respiratory distress, and cough provides key clinical clues for an initial diagnostic approach. Simple chest x-ray remains a fundamental tool for the diagnosis of pneumonia; however, CAP can be managed without imaging in otherwise healthy patients who do not require hospitalization. Lung ultrasound has become an increasingly important diagnostic modality, comparable to chest radiography not only for initial diagnosis but also for follow-up and detection of complications. The treatment of choice is monotherapy with amoxicillin, or alternatively a macrolide when atypical pneumonia is suspected. The decision to hospitalize should be individualized based on underlying medical conditions and clinical factors, including age and disease severity. In pediatric patients, optimal management of comorbidities, appropriate vaccination, and the promotion of healthy lifestyle habits are essential. |
Palabras clave: Bronquitis; Neumonía; Neumonía atípica.
Key words: Bronchitis; Pneumonia; Atypical pneumonia.
Pediatr Integral 2026; XXX(1): 44 – 58
OBJETIVOS
• Reconocer las manifestaciones clínicas compatibles con neumonía adquirida en la comunidad, según factores de riesgo y grupos de edad.
• Comprender qué pruebas complementarias solicitar ante la sospecha y valorar la necesidad de realizarlas, así como valorar pruebas diagnósticas realizadas desde Atención Primaria.
• Conocer el tratamiento indicado según grupos de riesgo.
• Profundizar en el conocimiento de la neumonía recurrente, así como su seguimiento clínico.
Neumonía. Neumonía recurrente
https://doi.org/10.63149/j.pedint.111
Neumonía
Introducción
La neumonía adquirida en la comunidad es un diagnóstico frecuente en consultas en Atención Primaria y en Urgencias, y requiere ingreso en un 10-20 % de los casos. En nuestro medio, la evolución suele ser satisfactoria. La mayor incidencia se da entre 1 y 5 años. La mortalidad por neumonía en países desarrollados es muy baja (<1 por cada 1.000 casos/año), salvo en pacientes con comorbilidades, neonatos o ancianos.
La neumonía supone una inflamación del tejido pulmonar asociada a consolidación de los espacios alveolares (puede afectar a la pleura visceral, tejido conectivo, vías aéreas, alvéolos y estructuras vasculares). En ocasiones, se usa el término neumonitis, como la inflamación acompañada o no de consolidación. La neumonía aguda de origen comunitario (NAC, en inglés CAP) es la infección aguda del parénquima pulmonar producida por microorganismos extrahospitalarios en un paciente inmunocompetente que no haya sido hospitalizado en los últimos 7-14 días o que aparece dentro de las primeras 48 horas de ingreso en un centro hospitalario. De la NAC es de la que nos ocupamos predominantemente en este artículo(1,2). La neumonía neonatal precoz se considera, generalmente, en los primeros 3-6 días de vida(3); la neonatal tardía se presenta más allá de los 6 días de vida, durante la hospitalización o tras el alta.
Epidemiología
La neumonía es una causa importante de morbilidad, de necesidad de atención sanitaria e ingreso hospitalario. La mortalidad por neumonía en países desarrollados es muy baja (<1 por cada 1.000 casos/año), salvo en pacientes con comorbilidades o neonatos. En países de bajos o medianos ingresos, es, además, la causa más importante de mortalidad en pediatría, después del periodo neonatal. La introducción de las vacunas frente a Haemophilus influenzae tipo b y, especialmente, de las vacunas neumocócicas conjugadas, ha contribuido de forma significativa a la reducción de las tasas de hospitalización, sobre todo en menores de 5 años.
La neumonía es una causa importante de morbilidad, de necesidad de atención sanitaria e ingreso hospitalario. La mortalidad por neumonía en países desarrollados es muy baja (<1 por cada 1.000 casos/año), salvo en pacientes con comorbilidades, neonatos o ancianos(1-3). En países de bajos o medianos ingresos, es, además, la causa más importante de mortalidad en pediatría, después del periodo neonatal.
En países del llamado mundo desarrollado, la incidencia anual estimada es de unos 14,5 casos por 10.000 niños de hasta 16 años. En la población general sería de 10 por cada 1.000 habitantes y año. La mayor frecuencia se da en la edad de 1 a 5 años. Puesto que la mayoría de los estudios no incluyen neumonías diagnosticadas en Atención Primaria, sino solo casos diagnosticados en Urgencias, el número podría ser superior. La incidencia es mayor en invierno y en varones(1-2).
La incidencia de hospitalización por neumonía es del 15,6 % al 23 %. La tasa de hospitalización, especialmente en menores de 5 años, se ha reducido tras la introducción de la vacuna frente a Haemophilus influenzae tipo b desde los años noventa y, sobre todo, tras la incorporación de la vacuna neumocócica conjugada: primero 7 valente (desde 2001) y, desde 2010, la 13 valente(2). Posteriormente, se han aprobado nuevas vacunas de 15 serotipos (VNC15) y de 20 serotipos (VNC20), que pueden administrarse en población pediátrica y que, poco a poco, están reemplazando a la VNC13 en los calendarios vacunales. Asimismo, existe una vacuna más imperfecta, porque no produce memoria, que lleva 23 serotipos (VNP23) y solo se utiliza en grupos de riesgo, pero a partir de los 2 años de edad (v. la web del Comité de Asesor de Vacunas de la AEP). Por último, se recomienda la vacunación frente a la gripe en toda la población infantil entre 6 y 59 meses de edad; así como en personas a partir de 5 años con ciertas condiciones de riesgo.
Los siguientes trastornos predisponen a tener neumonía e incrementan su gravedad: cardiopatía congénita, displasia broncopulmonar, fibrosis quística (FQ), asma, drepanocitosis, enfermedades neuromusculares, algunos trastornos gastrointestinales (reflujo gastroesofágico), inmunodeficiencias congénitas o adquiridas y enfermedad crónica renal o hepática. El consumo de tabaco, alcohol y otras drogas aumentan el riesgo de neumonía entre los adolescentes, incluida la secundaria a aspiración, al alterar los mecanismos de la tos y los reflejos de la epiglotis(4,5).
Etiología
Los virus constituyen la principal causa de la neumonía adquirida en la comunidad (NAC) en la edad pediátrica, especialmente en menores de 2 años, siendo el virus respiratorio sincitial el agente más frecuente. Streptococcus pneumoniae continúa siendo la bacteria típica más prevalente en todas las edades fuera del periodo neonatal, mientras que Mycoplasma pneumoniae predomina en niños mayores de 5 años. Las infecciones mixtas virus-bacteria representan hasta un 30 % de los casos. En los últimos años, se han descrito picos epidémicos de Mycoplasma pneumoniae con mayor gravedad clínica en determinadas series.
La verdadera prevalencia de los agentes etiológicos de la neumonía depende del lugar geográfico, del lugar de atención sanitaria (Primaria, Urgencias), de la estación del año y del clima, y evoluciona en la comunidad a lo largo de los años, así como de los programas de vacunación.
Los virus son la principal causa de la NAC en niños. Originan el 60 % de las NAC con ingreso hospitalario en nuestro país; en general, causan menos neumonías complicadas y son más prevalentes en <2 años. El más implicado es el virus respiratorio sincitial (VRS), importante en su época epidémica. El uso de anticuerpos monoclonales en lactantes menores de 6 meses de edad (nirsevimab) podría reducir el ingreso por NAC en la época epidémica en neonatos y lactantes. Existen también muchos otros virus(6): rinovirus, parainfluenza, influenza, adenovirus, coronavirus, metapneumovirus y bocavirus. Hasta el 30 % de las NAC son causadas por infecciones mixtas bacterias-virus, siendo también la bacteria más prevalente en este caso el neumococo.
Respecto al SARS-CoV-2, la neumonía asociada a este virus en pediatría tiene unas características relativamente diferentes a las de otros agentes, sobre todo virales(6): afecta a niños más mayores que con otros virus, con menos frecuencia asocia sibilancias, se acompaña de linfopenia y trombopenia, y requiere cuidados intensivos con mayor probabilidad.
La neumonía neonatal tiene una etiología diferente de la que se presenta a otras edades(3). La precoz, fundamentalmente, es por Streptococcus grupo B (agallactiae), pero también por Escherichia coli y gramnegativos, y no son excepcionales el virus herpes o por hongos, como la cándida. En raras ocasiones, aparece en infección congénita por toxoplasma o sífilis. Listeria monocytogenes no es común, pero puede ser causa en la precoz y en la tardía. La neonatal tardía puede ser por bacterias (Staphylococcus aureus, Streptococcus pyogenes o neumococo), virus (adenovirus, parainfluenza, rinovirus, enterovirus, influenza o VRS) y hongos (cándida). Factores de riesgo: rotura precoz de membranas, corioamnionitis, parto prematuro y necesidad de asistencia respiratoria.
Las bacterias típicas producen un 15 % de las NAC que requieren ingreso. Streptococcus pneumoniae continúa siendo el agente bacteriano típico más frecuentemente implicado en todas las edades fuera del periodo neonatal; si bien, hay una prevalencia creciente de S. pyogenes y S. aureus en los últimos años, incluyendo los resistentes a meticilina y las cepas productoras de ciertos factores de virulencia, como la leucocidina Panton-Valentine(1,2,4,5).
En los mayores de 5 años, las causas, en orden de frecuencia, son(1,2,5,7): Mycoplasma pneumoniae (la bacteria más común), seguido de Streptococcus pneumoniae. Otros potenciales agentes son: Chlamydia o Chlamydophila pneumoniae, Moraxella catarrhalis, Haemophilus influenzae, Legionella pneumophila, tuberculosis, etc.
Se ha constatado un pico de infecciones por Mycoplasma pneumoniae en diversas zonas del mundo desde el otoño de 2023. En un estudio observacional multicéntrico (32 hospitales) retrospectivo en España, en otoño-invierno de 2023-2024, se detectó un aumento de la gravedad de infecciones por Mycoplasma pneumoniae, con ingresos en la Unidad de Cuidados Intensivos Pediátricos (UCIP) hasta de un 14 %, asociado, sobre todo, a síntomas neurológicos, hipoxemia y antecedente de prematuridad(7). En un estudio de cohortes retrospectivo en Zúrich, Suiza(8), se ha encontrado mayor proporción de procesos con obstrucción respiratoria (18,6 %) y derrame pleural (45,7 %), pero no de ingresos en UCI (5,1 %) ni más estancias hospitalarias.
No hay que menospreciar la gripe(6,9). En el estudio HOSPIGRIP, retrospectivo, de pacientes menores de 15 años con ingreso asociado a la gripe en 6 ciudades de España, de 2014 a 2016, se observó una tasa media anual de incidencia de hospitalización de 0,51 casos/1.000 niños de todas las edades (IC del 95 % 0,48-0,55). La hospitalización fue por sintomatología respiratoria en el 54,2 % de los casos (bronquitis 4,3 % y neumonía-bronconeumonía el 12 %).
• Consideraciones geográficas y ambientales(2,4,5): habría que tenerlas en cuenta en estancias recientes en estas áreas:
– Sarampión en países en desarrollo.
– Coccidioides immitis (hongo) en parte de Centroamérica y América del Sur.
– Blastomicosis (hongo) cerca de los Grandes Lagos, en EE.UU.
– Histoplasma capsulatum (hongo) en EE.UU., pero también en Canadá, Centroamérica, Europa del Sur y del Este, regiones de África y Asia. En relación a excrementos de pájaros y murciélagos.
– Hantavirus (EE.UU.), virus transmitidos por roedores, MERS o “fiebre del camello” (síndrome respiratorio del coronavirus MERS-CoV, Península arábiga).
– Chlamydia psittaci (bacteria) en relación a pájaros domésticos y salvajes.
– Coxiella burnetii (bacteria, fiebre Q) en relación con cierto tipo de ganado y con gatos.
Clínica
La clínica de la neumonía adquirida en la comunidad varía según la edad y el agente etiológico, siendo menos específica en lactantes y en las neumonías de origen viral. Fiebre, tos y dificultad respiratoria, junto con la valoración del estado general, el trabajo respiratorio y la saturación de oxígeno, constituyen los principales elementos para la aproximación diagnóstica. En neonatos y lactantes pequeños pueden observarse presentaciones atípicas, como apneas, dificultad para la alimentación o neumonía afebril. La gravedad clínica se correlaciona mejor con la apariencia general y el esfuerzo respiratorio que con la taquipnea aislada o los hallazgos auscultatorios.
Varía en función de la edad y del agente causal implicado. La neumonía se puede definir, clínicamente, como la presencia de fiebre y/o alteraciones focales en la auscultación; aunque en los lactantes o en las neumonías víricas, pueden no tener una auscultación tan localizada. La Organización Mundial de la Salud (OMS) propone utilizar la definición de frecuencia respiratoria alta para la edad, con fiebre; especialmente en entornos sociosanitarios desfavorecidos, donde no hay posibilidad fácil ni rápida de estudio de imagen y la morbilidad y mortalidad es mayor. Esta definición de la OMS es muy sensible, pero poco específica.
Para aproximar el diagnóstico, se deben tener en cuenta los siguientes datos: fiebre, dificultad respiratoria, tos, rechazo de ingesta, comorbilidades y factores de riesgo, vacunaciones, uso reciente de antibióticos (en los 3 meses previos), actividades laborales o lúdicas y viajes internacionales.
Los neonatos y lactantes pequeños pueden debutar con apneas, dificultad respiratoria, dificultad para la alimentación, agitación o inquietud. Los lactantes pequeños pueden tener una neumonía afebril por Chlamydia trachomatis u otros patógenos(3-5). En los lactantes y niños pequeños, las infecciones por bacterias “típicas” se caracterizan por fiebre alta, inicio más abrupto, afectación del estado general, cierto grado de decaimiento-letargo, vómitos, dificultad respiratoria y tos, en ocasiones, quejumbrosa.
Clásicamente, se establecía una diferencia entre NAC típica (lobar) y atípica (infiltrado difuso) en el niño y adolescente, según la clínica y, especialmente, la radiografía simple, pero también la analítica (leucocitosis, neutrofilia)(1,2,10,11). En la neumonía atípica, causada por bacterias como Mycoplasma, así como virus y otros agentes, los síntomas más importantes son la tos, la fiebre y el malestar. El estado general se ve afectado, pero, generalmente, menos que en las neumonías típicas(1,2,10,11) (Tabla I).
En una revisión sistemática sobre la precisión de los signos y síntomas en la identificación de pacientes con neumonía radiográfica(12), se encontró que, entre los niños con tos o fiebre, la apariencia general del paciente, el trabajo respiratorio y el nivel de saturación de oxígeno parecen ser determinantes clave en la evaluación de la presencia de NAC, superando incluso la importancia de la taquipnea o los hallazgos auscultatorios (crepitantes) en el diagnóstico de la neumonía; en adolescentes, también el dolor torácico.
Diagnóstico
El diagnóstico clínico es suficiente en niños estables, previamente sanos, que se manejen de forma ambulatoria. La pulsioximetría debe realizarse ante sospecha de neumonía y ante sospecha de hipoxemia. La presencia de hipoxemia puede guiar las decisiones de ingreso y la necesidad de pruebas diagnósticas. En los pacientes en los que su manejo inicial es ambulatorio y no se sospechen cuadros de repetición, no se precisa la realización de radiografía simple ni pruebas de laboratorio. La ecografía clínica puede ser muy útil.
El diagnóstico clínico es suficiente en niños estables, previamente sanos, que se manejen de forma ambulatoria. La pulsioximetría debe realizarse ante sospecha de neumonía y ante sospecha de hipoxemia. La presencia de hipoxemia guía también las decisiones de ingreso y la necesidad de pruebas diagnósticas(1,2,5,10,11).
Diagnóstico radiológico
Radiografía simple de tórax
En la radiografía simple de tórax, los patrones principales son: neumonía lobar, bronconeumonía, neumonía con infiltrado parenquimatoso, intersticial y peribronquial, neumonía necrotizante y granuloma caseificante. El mejor gold standard actual, aunque imperfecto, es la presencia de condensación o infiltrados en la radiografía de tórax(2,4); o bien, una ecografía de tórax compatible. La tomografía computada (TC) sería el mejor gold estándar, pero tiene mucha radiación, puede exigir sedación y no está fácilmente disponible. Según la metodología ALARA (utilizar la menor radiación que se precise para un manejo práctico), la TC no cambiaría el manejo del paciente sin sospecha o riesgo de complicaciones. La radiación, en el caso de radiografía de tórax, es muy baja realmente.
Clásicamente, se ha considerado que el diagnóstico de la NAC requería una radiografía simple de tórax, puesto que orientaría a la etiología según dos patrones radiológicos(1,2,5,11) (Tabla I), aunque ningún patrón es exclusivo de una etiología concreta. Por otro lado, la falta de alteraciones radiográficas no excluye completamente la neumonía, y una placa de tórax patológica puede ser interpretada como normal.
Desde hace unos años, publicaciones nacionales(4,10,11) y muchas guías internacionales (BTS, guías NICE, ATS, OMS y otras) no recomiendan la realización sistemática de radiografía de tórax en aquellos niños estables con diagnóstico clínico de neumonía(11-14), previamente sanos, que se manejen de forma ambulatoria. Sí debe realizarse radiografía en los que requieran ingreso, tengan hipoxia o baja saturación en pulsioximetría o sospecha de complicaciones: derrame pleural, mala evolución (no mejoría de fiebre y afectación respiratoria tras 48 h de inicio de antibioterapia), dudas diagnósticas y neumonías recurrentes(11,12,15-16).
En caso de realizarse, no se recomienda la sistemática de radiografía en dos proyecciones, PA (AP hasta los 4-6 años de edad) y lateral. La radiografía lateral se recomendaría solo si fuera relevante localizar la lesión (como podría ser el caso de neumonías recurrentes), haya dudas diagnósticas, se sospechen adenopatías o haya complicaciones.
Se considera indicación de realizar radiografía u otra exploración complementaria de imagen, para valorar neumonía en niños pequeños (3-36 meses de edad) con fiebre >39ºC y leucocitosis significativa (>20.000/mcL); y en niños mayores, de hasta 10 años, si fiebre >38ºC, tos y leucocitosis >15.000/mcL.
Ecografía clínica de tórax
En los últimos años, se está implementando el uso de la ecografía de tórax “a pie de cama”, en el Punto de Atención (POCUS, siglas en inglés) o ecografía clínica, realizada por médicos y pediatras no radiólogos, en Atención Primaria y en Urgencias. Tanto la ecografía como la radiografía simple muestran un alto rendimiento diagnóstico para la detección de neumonía en la edad pediátrica(11,17,18). El manejo de ecografía clínica puede tener utilidad también en el entorno de la UCIP(19).
El rendimiento diagnóstico de la ecografía puede ser ligeramente inferior frente a la radiografía simple en ciertos ámbitos(17), como en los niños menores de 5 años. Frente a la radiografía simple, el valor predictivo positivo de la ecografía es algo menor (0,6 frente a 0,71); si bien el valor predictivo negativo es algo superior (0,86 frente a 0,8). Necesita aprendizaje y aparataje adecuado, pero no tiene radiación ionizante y no precisa sedación. Muchos autores proponen que sea una primera opción frente a la radiografía.
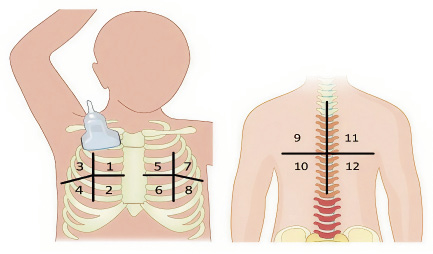
Las imágenes en ecografía muestran, tanto en la normalidad como en la patología, imágenes “reales” (como el derrame pleural) y signos que no se corresponden con ninguna estructura reconocible, sino que se producen por parte de la reflexión y la reverberación de los ecos sobre las interfases de los tejidos, y se denominan “artefactos” (p. ej.: líneas A, líneas B, línea pleural)(20). La ecografía de tórax puede indicar la condensación, un broncograma ecográfico, presencia de derrame pleural y si está tabicado o no. Con Doppler, se puede estudiar si hay flujo en el interior de la lesión, que puede sugerir complicaciones, como necrosis(1,11,20). La utilidad, en la hospitalización, sería para descartar derrame o controlarlo, localizar el lugar de la punción en su caso y valorar otras complicaciones. La ecografía pulmonar tiene algunas ventajas a la hora de distinguir entre la neumonía viral y la bacteriana, lo que podría ayudar a restringir el uso excesivo de antibióticos. En los ultrasonidos, los pacientes pueden mostrar consolidación con broncograma aéreo hiperecoico, lo que denota neumonía bacteriana; mientras que, si se objetiva una línea pleural engrosada y líneas B confluentes, es más sugestivo de neumonía viral (síndrome intersticial alveolar). A diferencia de las radiografías de tórax, la ecografía pulmonar no puede ofrecer una visualización completa del campo pulmonar, debido a la presencia de estructuras óseas, como la escápula y la clavícula, que obstruyen la visión. Además, existen dificultades para visualizar las zonas perihiliares. Por otra parte, la ecografía puede tener dificultades para detectar lesiones parenquimatosas pequeñas y localizadas que no llegan a la pleura, debido a la diferencia entre la impedancia acústica del aire y la de los tejidos blandos (Figs. 1-3).
Figura 1. Ecografía clínica en pediatría para diagnóstico de patología pulmonar. Sistemática de exploración con ultrasonidos.
Fuente: referencia (19).
Figura 2. Ecografía clínica en pediatría para diagnóstico de patología pulmonar. Algunas imágenes en bronquiolitis y neumonía. Imágenes ecográficas pulmonares en un paciente con bronquiolitis complicada por neumonía. a) El abordaje intercostal transversal mostró múltiples líneas B, compatibles con bronquiolitis. b) La exploración torácica longitudinal reveló una superficie pleural irregular y líneas B confluentes (flecha). c) El campo pulmonar posterior izquierdo mostró una pequeña consolidación subpleural sin broncogramas aéreos ecográficos (flecha), un hallazgo típico en lactantes con bronquiolitis asociada a líneas B confluentes focales que surgen del margen de la consolidación. d) La exploración de la región posterior del pulmón derecho reveló una consolidación con broncogramas aéreos hiperecoicos sugestivos de neumonía.
Fuente: referencia(20).
Figura 3. Neumonía con derrame, con septos ecográficos. Fuente: referencia(5).
En el estudio y seguimiento de la patología neonatal, así como en el diagnóstico de neumonía, se está viendo muy útil la ecografía clínica. El artículo de Rodeño et al.(21), en Anales de Pediatría, aporta datos de gran valor para conocer la sistemática, las aplicaciones y la interpretación de imágenes ecográficas en la patología neonatal. Existen vídeos adicionales en versión electrónica, disponibles en: https://doi.org/10.1016/j.anpedi.2022.01.002.
• Secuencia rápida de resonancia magnética: en pacientes ingresados, la resonancia serviría para conseguir imágenes de mayor resolución en neumonías complicadas, sin tener que recurrir a la tomografía(11). Puede evidenciar la neumonía (imágenes de alta intensidad de señal en espacio alveolar, en secuencias T2), puede valorar derrames y abscesos. Los chicos mayores y adolescentes que cooperen pueden ofrecer buenas imágenes en resonancia con cierta colaboración.
• La imagen por TC es más sensible que la radiología simple, pero es más costosa y tiene radiación importante. Se reserva en pediatría y adolescencia para complicaciones (presencia de neumatocele, neumonía necrotizante, abscesos o dudas diagnósticas en neumonías de evolución inadecuada o pacientes inmunodeprimidos o con patología de base)(1,11,15).
Pruebas de laboratorio
El diagnóstico etiológico sigue siendo limitado, aunque las técnicas moleculares y los test rápidos han supuesto un avance relevante y podrían favorecer un uso más racional de los antibióticos. Los estudios microbiológicos están indicados fundamentalmente en pacientes hospitalizados, neumonías complicadas o mala evolución clínica. Los biomarcadores, especialmente la proteína C reactiva y la procalcitonina, son útiles como apoyo diagnóstico y para el seguimiento, pero no deben emplearse de forma aislada para diferenciar etiología viral y bacteriana.
En la mayor parte de las guías no se recomienda realizar estudios diagnósticos en pacientes ambulatorios(4,5,11), salvo sospecha de patógenos infrecuentes o circunstancias epidemiológicas especiales, como, por ejemplo, en sospecha de tos ferina.
El diagnóstico causal de la neumonía sigue siendo subóptimo (hemocultivo, serologías, PCR viral, técnicas moleculares…), aunque se han realizado grandes avances en los últimos años(11), como los test de detección viral rápida múltiple en muestras nasofaríngeas, o diagnóstico de DNA por reacción en cadena de polimerasa, sobre todo en muestras estériles.
El hemocultivo no debe hacerse de rutina en el paciente de manejo ambulatorio, excepto si no hay mejoría clínica o se presenta deterioro clínico tras iniciar el tratamiento antibiótico. El hemocultivo es recomendable en pacientes que ingresan, aunque su rentabilidad es <30 %, y también ante neumonías complicadas. En neumonía por S. aureus, muchos autores recomiendan realizar hemocultivos repetidos(11).
El cultivo de esputo se obtendrá en niños hospitalizados que puedan producir esputo. El cultivo de líquido pleural se realizará cuando sea necesaria la toracocentesis.
Otros test, según sospecha: antígeno urinario para Legionella; Mantoux o test de IGRA (Quantiferon) ante posible tuberculosis; y serología para Mycoplasma.
Estudios invasivos se considerarán en inmunodeprimidos o gravemente enfermos: broncoscopia u otras técnicas. En la tabla II se muestra la propuesta de estudios diagnósticos a considerar.
Biomarcadores
Los más utilizados son la leucocitosis (>15.000 leucos/mcL)-neutrofilia y, especialmente, la proteína C reactiva (PCR) y la procalcitonina (PCT). Una cifra de leucocitos <15.000 sugiere etiología no bacteriana, excepto en el niño gravemente enfermo. La leucocitosis sugiere infección bacteriana típica, aunque también puede presentarse en Mycoplasma pneumoniae, gripe o adenovirus. La eosinofilia puede presentarse en lactantes con infección por Chlamydia trachomatis. La PCR es de las más utilizadas, aunque ha mostrado tener una sensibilidad subóptima para identificar niños con neumonía bacteriana típica; valores sobre 6-8 mg/dl la hacen más probable. La PCT elevada (≥1-2 ng/mL) ha mostrado tener una cierta sensibilidad y especificidad superiores, especialmente en pacientes graves. Son útiles, pero no como único factor determinante para distinguir la etiología vírica de la bacteriana, y, por tanto, el manejo inicial de una neumonía y su tratamiento antibiótico(11,22,23). El costo de la PCT es alto. Otra utilidad de la PCR y, sobre todo, de la PCT, es el seguimiento de pacientes críticos o que no presentan evolución favorable. La PCT puede ser útil para suspender el tratamiento antibiótico(23).
Otros biomarcadores están en estudio: interleucina 6 y otros(11).
Criterios de ingreso en la neumonía adquirida en la comunidad
Una vez planteado el diagnóstico de NAC, la siguiente cuestión es decidir el lugar donde debe aplicarse el tratamiento, así como hacer una orientación etiológica. La decisión de ingreso se basará en la edad, factores clínicos de gravedad y las enfermedades crónicas subyacentes.
En estudios pediátricos sobre neumonías(1,4,5,11) (todas las edades y comorbilidades o no), estas resultan ser un 1-4 % de las consultas de Urgencias, y su porcentaje de ingreso es del 14-25 %, y precisan UCIP hasta el 20 % de las que precisan hospitalización.
En adultos, para valorar la gravedad, se han desarrollado escalas pronósticas(23), como Fine, PSI y CURB65. La escala CURB-65 es muy utilizada en clínica e investigación en pacientes con neumonía desde los 18 años de edad.
En pediatría, se puede aplicar la escala PEWS (Pediatric Early Warning Score), sobre todo la SpO2 y el trabajo respiratorio(25). Valora la conducta, el componente cardiovascular y el respiratorio, con puntuación de 0 a 3 cada apartado, según incrementa la afectación.
Consultar las tablas III y IV para criterios de ingreso hospitalario y de ingreso en UCIP.
Derrame paraneumónico
Es la complicación más frecuente de la neumonía, presente en hasta en un 20-40 % de los ingresos. Causa fiebre prolongada en un paciente con neumonía, dolor y dificultad respiratoria. La progresión del derrame ocurre de horas a días(4,5,11,26).
El neumococo es el más frecuente en causar derrame paraneumónico. Están en aumento S. pyogenes, S. aureus. Otras: Mycoplasma y tuberculosis.
Una radiografía en decúbito de >1-1,5 cm puede ser drenable. La ecografía es la técnica de imagen preferida para confirmar derrame, cuantificarlo, valorar la presencia de tabiques o septos de fibrina y localizar el sitio adecuado para la punción. La TC no suele afectar a las decisiones de manejo, salvo diagnóstico de otras complicaciones. El tratamiento antibiótico se cita más adelante y en las tablas V y VI. Hay una cierta tendencia a menor intervencionismo: drenar si el volumen es suficiente como para generar dificultad respiratoria y la necesidad de diagnóstico diferencial; hay que considerar también la localización y las características, pues, en un derrame subpulmonar o localizado, el riesgo/beneficio del drenaje puede no ser favorable. Para la indicación de toracocentesis, videotoracoscopia, se debe consultar con cirugía, infectología y/o intensivos. Si se precisa, se utilizan fibrinolíticos, como urokinasa, estreptoquinasa o alteplasa (r-TPA).
Diagnóstico diferencial
• Neumonitis o alteración radiológica pulmonar de causa no infecciosa:
– Aspiración/anaerobios: Secundarios a aspiración. Frecuente en pacientes neurológicos. También en disfagia o alteración esofágica.
– Aspiración de cuerpo extraño y sus complicaciones.
– Inhalación (hidrocarburos, tabaco, opiáceos, otras).
– Radiación-fármacos (citostáticos). Inflamación pulmonar que evoluciona a fibrosis pulmonar.
– Hipersensibilidad a alérgenos.
– Neumonitis por hipersensibilidad. Tras exposición a heno húmedo, excrementos de aves o productos químicos inhalados.
– Neumonitis por hipersensibilidad tras “vapear” (uso de un e-cigarrillo). Neumonía lipoidea y neumonía eosinofílica.
• Alteraciones anatómicas: secuestro pulmonar, enfisema lobar congénito, atelectasias, anillo vascular, quiste broncogénico, etc.
• Enfermedades pulmonares crónicas: asma, bronquiectasias, FQ, fibrosis pulmonar, déficit de alfa-1 antitripsina, sarcoidosis e histiocitosis X.
• Vasculitis.
• Otras: neoplasias, infarto pulmonar, tromboembolismo pulmonar y edema pulmonar de origen cardiaco.
Tratamiento antimicrobiano
En la NAC típica no complicada, la amoxicilina es el antibiótico de elección, mientras que los macrólidos se indican ante sospecha de neumonía atípica o falta de respuesta al tratamiento inicial. Los casos graves o con complicaciones requieren tratamiento intravenoso de amplio espectro y cobertura frente a Streptococcus pneumoniae y Staphylococcus aureus. La duración del tratamiento debe individualizarse según gravedad, evolución clínica y patógeno identificado, siendo posible emplear pautas más cortas en neumonías no complicadas. La neumonía neonatal tiene un manejo diferenciado.
Neumonía neonatal
Consultar con neonatología para el manejo inicial, dosis según peso y edad gestacional y manejo según evolución.
• Bacteriana. Dos antibióticos:
– Neumonía precoz (<3-6 días): ampicilina más gentamicina. Se deben tener en cuenta la epidemiología y los patrones locales de susceptibilidad a antibióticos. No deberían utilizarse cefalosporinas de 3ª generación por el desarrollo rápido de resistencias.
– Neumonía de inicio tardío: vancomicina más gentamicina o cefalosporina de amplio espectro (ceftazidima o cefepime). Se puede considerar añadir nafcilina si hay sospecha de S. aureus, hasta el resultado de la susceptibilidad antibiótica.
• Virus: herpes (aciclovir), citomegalovirus, etc. Véanse recomendaciones de neonatología, disponibles en: https://www.seneo.es/index.php/publicaciones/protocolos-de-la-seneo-2023.
NAC de características típicas
• Neumonía no complicada: para dosificación, véase la tabla V:
– Tratamiento ambulatorio: amoxicilina oral. Considerar hasta 7-10 días.
– Tratamiento hospitalario: podría ser oral en casos seleccionados, pero suele administrarse i.v.: ampicilina i.v. 2-4 días (>24 h apirexia), seguida de amoxicilina oral o de forma ambulatoria hasta completar 7-10 días.
– Opción válida si NAC con etiología neumocócica sospechada o confirmada: penicilina G sódica.
– Si no hay respuesta a amoxicilina, se añadirá un macrólido (claritromicina o azitromicina), y también si se sospecha la presencia de M. pneumoniae, Chlamydia pneumoniae o legionelosis, o el paciente está grave, hipoxémico o hay sibilancias. Las resistencias a los macrólidos del neumococo en España son <25 % actualmente, y es baja en bacterias atípicas.
– La alternativa al macrólido puede ser la doxiciclina, que cubre bien a las bacterias atípicas, al igual que las fluoroquinolonas.
– En caso de alergia a betalactámicos, la alternativa dependerá del tipo de reacción en la historia previa. Sin anafilaxia: cefuroxima o cefpodoxima. Con anafilaxia a betalactámicos: levofloxacino, clindamicina o linezolid o macrólidos.
– Si hay sospecha de resistencia a macrólido y a doxiciclina, se puede usar levofloxacino (fuera de ficha, pues su indicación es en >18 años de edad). Las quinolonas se usan preferentemente en adolescentes, si han completado el desarrollo óseo. El uso de levofloxacino debe evitarse si hay dudas sobre que la neumonía pueda ser por tuberculosis hasta realizar el estudio microbiológico, por ser este un tratamiento de segunda línea para la tuberculosis.
– Menores de 3 meses: ampicilina i.v. más cefotaxima i.v.
– Pacientes no vacunados frente a H. influenzae: cefuroxima i.v. o v.o.; o bien amoxicilina-clavulánico i.v. o v.o.
– Una vez realizado el diagnóstico de neumonía en el adolescente mayor, se iniciará siempre tratamiento antibiótico(1,4,5,11).
• Neumonía con derrame pleural complicado, absceso pulmonar o neumonía necrotizante:
– Cefotaxima i.v. 100-200 mg/kg/día. Más vancomicina i.v. 60 mg/kg/día.
– Alternativa: cefotaxima i.v. + linezolid i.v. (uso off label)/ceftarolina. Valorar añadir macrólido (azitromicina 10 mg/kg/día, cada 24 horas).
– Otra alternativa en neumonía abscesificada: cefotaxima 100-200 mg/kg/día + clindamicina i.v. 40 mg/kg/día.
– Situaciones especiales (Tabla VI).
NAC de características atípicas
Si la sospecha es neumonía viral (inicio de síntomas gradual, infección respiratoria alta, auscultación difusa, con buen estado general), especialmente en mayores de 6 meses de edad y menores de 3-5 años, muchos autores recomiendan no utilizar antibioterapia en el manejo inicial(11).
No se utilizan antimicrobianos antivirales generalmente. Se consideran indicados en el manejo ambulatorio de la gripe con factores de riesgo (oseltamivir), así como en pacientes ingresados (gripe y coronavirus en ciertos casos SARS-CoV-2). Para el tratamiento de neumonía y covid, consultar los protocolos locales o con infectología (p. ej.: nirmatrelvir-ritonavir para niños ≥12 años de edad y de ≥40 kg de peso(1,4,5,11).
En niños mayores de 5 años, con sospecha de neumonía atípica y manejo ambulatorio, se proponen macrólidos como terapia empírica inicial. En los que empeoran o requieren evaluación adicional e ingreso, se recomienda: macrólido oral o i.v. (claritromicina o azitromicina). Alternativa: levofloxacino o, en mayores de 8 años, doxiciclina. Si hay empeoramiento y en el manejo inicial no se incluyó cubrir bacterias típicas, puede ser razonable cubrir neumococo u otras bacterias. También hay que tener en cuenta las comorbilidades.
NAC no clasificable
• Uso de macrólidos: en caso de neumonía grave (cualquier edad, por encima de los 3 meses de edad): cefotaxima/ceftriaxona i.v. + macrólido i.v.
Duración del tratamiento
Se ha descrito buena evolución con tratamientos de 5 días en la NAC sin complicaciones, pero hacen falta más estudios en pediatría.
• Neumonías leve-moderadas: 7-10 días.
• Neumonías graves: 10-14 días.
• Neumonía atípica: 7-10 días (azitromicina 3-5 días, según la dosis).
• Según patógenos: C. trachomatis (14 días), S. aureus (3 semanas i.v. y 3-4 semanas v.o.), M. pneumoniae (7-10 días), neumococo y Hib (7-10 días).
Con levofloxacino pueden ser suficientes 5 días (hasta 10).
Tratamiento. Medidas generales
El tratamiento general incluye medidas de soporte, como control de la fiebre y el dolor, y oxigenoterapia en su caso, hidratación y nutrición apropiadas. En pacientes ambulatorios, es fundamental proporcionar a las familias instrucciones claras sobre el tratamiento y los signos de alarma. Deben evitarse los antitusígenos, mucolíticos y la fisioterapia respiratoria durante la fase aguda. En pacientes hospitalizados, deben considerarse medidas de aislamiento, monitorización y prevención de complicaciones.
En el caso de pacientes tratados a nivel ambulatorio, se recomienda proporcionar a la familia o a los cuidadores pautas claras y por escrito sobre el tratamiento, así como sobre la observación de signos o síntomas de mala evolución o alarma, y cuándo consultar de nuevo o acudir a urgencias.
Las medidas a plantear son(1,2,4,5,11):
• Antipiréticos, analgésicos, O2 terapia para SpO2 >92 o 95, según las guías, soporte respiratorio, hidratación y nutrición. Riesgo de secreción inadecuada de ADH (SIADH). Si hiponatremia o sospecha de SIADH, usar fluidos isotónicos en lugar de hipotónicos.
• Monitorización de pulsioximetría, si inestable en necesidades de oxigenoterapia, considerar gasometría para valorar pCO2.
• Antitusígenos: deben ser evitados. Mucolíticos y expectorantes deben ser evitados.
• Fisioterapia: no se debe realizar en proceso agudo. Es útil en bronquiectasias, FQ y neumonía con gran componente atelectásico.
• Prevención de trombosis y tromboembolismo pulmonar. Considerar uso de heparinas de bajo peso molecular. A valorar en adolescentes mayores inmovilizados, si hay factores de riesgo asociados: obesidad, síndrome metabólico, anticonceptivos orales, alteraciones hematológicas, oncológicas, traumatológicas, etc. Consultar con Hematología y protocolos actualizados locales, en caso de infección por COVID-19:
– Riesgo leve de tromboembolismo venoso (gravemente enfermos sin estado hiperinflamatorio y sin riesgo previo de trombosis); considerar enoxaparina subcutánea y control factor anti-Xa.
– Alto riesgo de tromboembolismo venoso (críticamente enfermos, estado hiperinflamatorio o historia pasada de eventos tromboembólicos); considerar enoxaparina subcutánea y control factor anti-Xa.
• Muy importantes las medidas de aislamiento hospitalario:
– VRS y parainfluenza: de contacto.
– Influenza, Bordetella, M. pneumoniae y Chlamydia: aéreo, gotas.
– Adenovirus, S. aureus MR: contacto y aéreo, gotas.
Se puede valorar la consulta con un especialista en Enfermedades Infecciosas en caso de alergia, comorbilidades o fallo de respuesta al tratamiento, y con Neumología si se trata de una neumonía recurrente.
El uso de corticoides en el tratamiento de las neumonías graves en adultos, ha demostrado que acorta el tiempo de hospitalización, disminuye la necesidad de ventilación mecánica y el riesgo de distrés respiratorio. Todavía las guías no lo recomiendan como uso rutinario(11,24). En niños, aún está en estudio; podría considerarse en neumonías graves y derrame pleural paraneumónico.
Seguimiento
Revisión clínica a las 48 horas de iniciado el tratamiento antibiótico(1,4,5,11).
En niños ingresados, una vez comprobada la evolución favorable, desaparición de la fiebre y adecuada tolerancia oral, se puede sustituir la vía parenteral por la vía oral.
En la evolución sin complicaciones, puede haber cierta astenia, cansancio o limitación del ejercicio y esfuerzo deportivo durante 1 mes, a veces, hasta 3 meses.
Control radiológico
Si la evolución de los síntomas respiratorios es favorable, no se recomienda realizar una radiografía de control. En caso de realizarse, no antes de las 4-6 semanas.
La radiografía simple está indicada en casos de síntomas persistentes (tras 48-72 h de tratamiento antibiótico no existe mejoría clínica). El estudio radiológico de control está indicado en sospecha de complicaciones o de una causa subyacente no infecciosa, como atelectasias grandes, neumatocele, absceso pulmonar o derrame pleural(1,11,15,16).
Prevención
Ya se mencionó la importancia decisiva de las vacunas conjugadas frente a Haemophilus influenzae y S. pneumoniae (conjugada 15-20 valente). En ciertas comorbilidades hay que tener presente la vacunación antineumocócica, incluida la polisacárida en mayores de 2 años.
La vacuna antigripal, en España, está indicada a partir de los 6 meses de edad. Según las indicaciones actuales para los grupos de riesgo y su inclusión en el calendario hasta los 5 años, puede evitar una gran parte de las formas graves de gripe en la población infantil y está modificando la incidencia de la enfermedad.
La vacunación contra la tos ferina en la embarazada ha reducido la incidencia y la gravedad de la enfermedad en el recién nacido y en el lactante pequeño.
Las medidas preventivas de la infección por VRS (anticuerpos monoclonales en neonatos, lactantes pequeños, la higiene de contacto, así como la vacunación en adultos mayores de 60 años) serían muy útiles para aminorar el efecto de la neumonía en niños.
Neumonía recurrente
Introducción
Se considera neumonía recurrente a la existencia de dos neumonías en un mismo año o tres o más episodios en cualquier periodo, con normalización radiológica entre ellos. Se debe diferenciar de la neumonía persistente, que implica permanencia clínica o de la imagen radiológica más allá del tiempo habitual en que se resuelven con tratamiento inicial adecuado; para algunos autores, es un mes, para otros hasta 3 meses(10,16,26-31). Las neumonías recurrentes o persistentes (Tabla VII) suponen hasta un 7-10 % de las neumonías que requieren ingreso, especialmente en centros terciarios de referencia. La forma más frecuente, probablemente, sea la neumonía recurrente de localización variable.
Sobre las neumonías recurrentes no hay muchos estudios epidemiológicos en pediatría, y esto hace difícil preparar guías o recomendaciones específicas para su diagnóstico y tratamiento. Por esto, se recomienda un uso de exploraciones complementarias orientado por la anamnesis y exploración física. En más del 80-90 % de los pacientes subyace una patología subyacente que debe investigarse o buscar su control.
Debe diferenciarse del concepto de consolidación recurrente/persistente no infecciosa, que incluye patología con inflamación del parénquima pulmonar de origen no infeccioso, con o sin síntomas sistémicos. Se incluyen dentro de estas patologías: atelectasias, bronquiectasias, malformaciones de la vía aérea, neoplasias y casos del síndrome del lóbulo medio. A veces, se solapa o descubre en el proceso del diagnóstico de una neumonía bacteriana “clásica” aparentemente.
En una neumonía recurrente debe evaluarse, minuciosamente, la historia clínica. Lo inicial sería confirmar el diagnóstico de las neumonías previas, así como su respuesta al tratamiento. En el caso de niños mayores de un año, donde el diagnóstico más probable es bronquitis sibilante de repetición, puede iniciarse su seguimiento en primaria, y ver la evolución en los siguientes meses. Si no hay sospecha inicial de patología importante de base, puede ser recomendable un primer nivel de exploraciones, que incluya: hemograma, recuento, fórmula leucocitaria, estudio inmunitario básico, inmunoglobulinas, Mantoux y radiografía de tórax.
En una neumonía recurrente en la misma localización, las causas más habituales son la obstrucción bronquial intraluminal o bien la compresión extrínseca.
La tomografía computarizada y la fibrobroncoscopia son técnicas complementarias decisivas en muchas ocasiones, especialmente en neumonías recurrentes en la misma localización o neumonías persistentes. La fibroscopia, en el caso de neumonías recurrentes o persistentes, posee utilidad diagnóstica y, a veces, terapéutica: localizar cuerpos extraños, identificar lesiones intraluminales o compresiones bronquiales y realizar estudios microbiológicos etiológicos.
Ante un caso de neumonía recurrente, se debe realizar un estudio de las posibles causas. Se iniciará con una anamnesis y exploración física y se solicitarán las exploraciones complementarias dirigidas según la etiología sospechada(10,16,26). En primer lugar, es útil diferenciar si la neumonía es recurrente en la misma localización, en distintas localizaciones o si se puede considerar como neumonía persistente.
Etiología
El asma es la entidad de base más frecuente en pacientes con neumonías de repetición, la presentan hasta el 30-40 % de los pacientes. Algunos autores postulan que es difícil determinar si existe relación causal entre ellas, si coinciden accidentalmente o si comparten otra causa común, incluso si el diagnóstico de asma es correcto. Esta coincidencia ocurre también con las malacias de la vía aérea o las malformaciones vasculares.
Una causa frecuente de neumonía recurrente es el síndrome aspirativo, sobre todo si hay parálisis cerebral o alteración neurológica de base.
Hay situaciones predisponentes a infecciones respiratorias bajas, incluso en preescolares sanos, como la exposición al humo de tabaco o contaminación ambiental, la asistencia a guardería o la estacionalidad de otoño e invierno (v. tabla VII y algoritmo al final del artículo). El uso de inmunoterapia con biológicos antiVRS (palivizumab y, actualmente, nirsevimab) está modificando la presentación de las infecciones respiratorias bajas, al menos en lo que respecta a su prevención a una edad muy temprana en los lactantes.
Valoración diagnóstica
El estudio de pacientes pediátricos con neumonías de repetición debe basarse en una minuciosa historia clínica, que dirija el seguimiento y la indicación de las exploraciones complementarias; por tanto, la metodología será individualizada, con la propuesta de niveles de pruebas básicas, y dirigidas posteriormente, o bien en función de la sospecha diagnóstica(10,16,26-30) (v. algoritmo al final del artículo).
Anamnesis general y dirigida
Se deben recoger antecedentes familiares de enfermedad pulmonar, asma, atopia o inmunodeficiencias; también, los antecedentes personales de prematuridad, patología previa, atopia, sibilancias recurrentes-asma, reflujo gastroesofágico, sinusitis, otitis crónica, neoplasia e inmunodeficiencia-inmunosupresión.
En cuanto a los diagnósticos previos, se debe comprobar si las neumonías tenían un diagnóstico correcto o eran una aproximación a infección pulmonar baja. Es importante revisar los síntomas, tratamiento y la respuesta al mismo, la localización, la estacionalidad, el lugar de residencia, hallazgos radiológicos, la clínica entre episodios, sobre todo tos persistente húmeda o no, disnea o polipnea y los hallazgos auscultatorios.
Por último, otras posibles patologías asociadas: digestivas (vómitos, regurgitaciones, disfagia, diarrea crónica), malnutrición, infecciones ORL de repetición, infecciones cutáneas o invasivas, autoinmunidad y neoplasia.
Exploración general y dirigida
Inicialmente, se debe realizar el triángulo de evaluación pediátrica y registrar las constantes (FC, FR, SpO2), así como la auscultación. Evaluar la semiología típica: crepitantes, soplo tubárico, ruidos sobreañadidos locales, sibilancias generalizadas o localizadas y estridor. También se deben identificar signos o síntomas sugestivos de patología de base, como dermatitis, ictiosis, acropaquias, talla baja, malnutrición, cardiopatía, hepatomegalia o adenopatías.
Si la aparición se produce a una edad más temprana, especialmente en menores de un año, orienta hacia enfermedades congénitas y malformaciones, así como hacia reflujo y trastornos de la deglución, e incluso a inmunodeficiencias. El asma de base suele estar implicada más tardíamente, alrededor de los 2 años, o a partir de los 3-4 años de edad. La aspiración de cuerpo extraño puede tener un antecedente claro de episodio de sofocación, o no tenerlo; suele ser localizada y presentarse después de los 6-9 meses de edad o, en ocasiones, más tardíamente. Las neumonías que afectan la misma localización pueden deberse a alteraciones locales del pulmón (secuestro, malformaciones o bronquiectasias).
Se debe dedicar especial atención a los “red flags”: síntomas respiratorios entre episodios, malnutrición, atragantamientos, soplo cardiaco, hepatomegalia, antecedente de infecciones bronquiales frecuentes, sobre todo por encima del año de edad, bronquiectasias idiopáticas, infección bronquial crónica, necesidad de tratamiento antibiótico prolongado para infecciones respiratorias, neumonía o bronquiolitis graves o con complicaciones, absceso pulmonar, neumatocele e infecciones por microorganismos no habituales u oportunistas.
Es frecuente encontrar un falso diagnóstico al interpretar infecciones víricas mal catalogadas o tratadas como neumonías. Si no hay sospecha inicial de patología importante de base, puede ser recomendable un primer nivel de exploraciones, que incluya: hemograma, recuento, fórmula leucocitaria, estudio inmunitario básico, inmunoglobulinas, Mantoux y radiografía de tórax. Se puede realizar estudio de alergia con pruebas cutáneas o en sangre (IgE total e IgE específica) según la clínica o en mayores de 4 años, y pruebas de función pulmonar disponibles, como espirometría basal y postbroncodilatación en los niños sobre los 5-6 años.
En una neumonía recurrente, en la misma localización, las causas más habituales son la obstrucción bronquial intraluminal o por compresión extrínseca. Para su diagnóstico, la broncoscopia rígida o flexible, la tomografía computarizada (TC) o la resonancia magnética pueden ser utilizadas, eligiendo la técnica según la sospecha clínica y la disponibilidad del centro.
En la neumonía recurrente de localización variable, el espectro de exploraciones complementarias se amplía y deben priorizarse según sospecha: test de deglución, estudio isotópico de microaspiraciones, videofluoroscopia de deglución, pHmetría, biopsia nasal, bronquial, estudio genético para FQ o discinesia ciliar primaria, estudio de inmunodeficiencias, ecocardiograma, espirometría, etc.
Mensajes
Los virus respiratorios causan frecuentemente infección respiratoria alta y baja, en forma de picos epidémicos estacionales.
Factores de riesgo para presentar infección del tracto respiratorio inferior o que sea de mayor gravedad: comorbilidades (asma, obesidad, inmunodeficiencias, enfermedades cardiacas, neuromusculares, drepanocitosis, etc.), estilo de vida y tóxicos (alcohol, tabaco, otras drogas).
El tratamiento de la neumonía, en muchos casos, se realiza en Atención Primaria. La afectación o gravedad y las comorbilidades requieren adaptar el tratamiento empírico. Para la NAC típica, la primera indicación ambulatoria es la amoxicilina; en caso de ingreso, la ampicilina. En caso compatible con neumonía bacteriana atípica, se debe elegir un macrólido. En casos no graves, se usa monoterapia antibiótica.
La radiología simple de tórax sigue siendo básica en el diagnóstico de neumonía, aunque puede realizarse un manejo de la NAC sin ella en el niño sano, con buen estado general, que se trate de forma ambulatoria y tenga un seguimiento clínico cercano.
En la actualidad y futuro cercano, se implementarán diagnósticos virológicos rápidos y ecografía en Atención Primaria y en Urgencias, así como la mejora en el diagnóstico rápido etiológico en pacientes hospitalizados y en el diagnóstico de neumonía complicada.
La prevención de enfermedades infecciosas con medidas generales adecuadas y la vacunación según calendario vigente y con las indicaciones concretas en comorbilidades (antigripal incluida) puede evitar complicaciones y el desarrollo de enfermedad grave, así como promover un estilo de vida saludable en el adolescente (Fig. 4).
Figura 4. Infografía sobre la neumonía adquirida en la comunidad.
Función del pediatra de Atención Primaria
La función del pediatra de Atención Primaria es esencial, ya que es el primero que debe sospechar esta patología. Entre sus responsabilidades se incluye:
• Establecer el diagnóstico de neumonía recurrente ante 2 episodios de neumonía en un mismo año o 3 en la infancia.
• Confirmar clínica y, sobre todo, radiológicamente, el diagnóstico real de neumonía en los episodios recurrentes.
• Plantear un diagnóstico diferencial etiológico según la anamnesis y exploración física detalladas, y la localización de los diferentes episodios. Según este planteamiento, dirigir la prioridad de exploraciones complementarias e interconsultas en función de la sospecha clínica.
Conflicto de intereses
No hay conflicto de interés en la elaboración del presente manuscrito ni fuente de financiación.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de los autores.
1. Andrés-Martín A, Escribano Montaner E, Figuerola Mulet J, García García ML, Korta Murua J, Moreno-Pérez D, et al. Documento de consenso sobre neumonía adquirida en la comunidad en los niños. SENP-SEPAR-SEIP. Arch Bronconeumol. 2020; 56: 725-41. Disponible en: https://doi.org/10.1016/j.arbres.2020.03.025.
2. Barson WJ. Pneumonia in children: Epidemiology, pathogenesis, and etiology. 2025. Disponible en: https://www.uptodate.com.
3. Speer ME. Pneumonia neonatal. 2025. Disponible en: https://www.uptodate.com.
4.* Manzanares Casteleiro A, Moraleda Redecilla C, Tagarro García A. Neumonía adquirida en la comunidad. Protoc diagn ter pediatr. 2023; 2: 151-65.
5. López Neyra A, González Fernández AM, Moral Gil L. Neumonía adquirida en la comunidad. En: Andrés Martín A, Valverde Molina J eds. Tratado de Neumología Pediátrica. SENP-SEPAR. EIOSalud. Madrid; 2021. p. 541-62.
6.* Francisco González L, Calvo Rey C. Infecciones respiratorias virales. Protoc diagn ter pediatr. 2023; 2: 139-49.
7. Méndez-Echevarría A, Calle-Miguel L, Miralbés S, Barreiro-Pérez S, Afonso-Rodriguez O, Soler-Simón JA, et al.; Spanish Mycoplasma Study Group. Increased Severity of Mycoplasma pneumoniae Infections in Spanish Children. Pediatr Infect Dis J. 2024; 43: 1113-9. Disponible en: https://doi.org/10.1097/inf.0000000000004461.
8. Robinson E, Zellner M, Osuna E, Seiler M, Theiler M, Sidorov S, et al. Evolving clinical features of Mycoplasma pneumoniae infections following COVID-19 pandemic restrictions: a retrospective, comparative cohort study. Eur J Pediatr. 2025; 184: 535. Disponible en: https://doi.org/10.1007/s00431-025-06326-y.
9. Arístegui Fernández J, González Pérez-Yarza E, Mellado Peña MJ, Rodrigo Gonzalo de Liria C, Hernández Sampelayo T, García García JJ, et al.; en representación del grupo de estudio HOSPIGRIP; Autores del grupo de estudio HOSPIGRIP. Hospitalizaciones infantiles asociadas a infección por virus de la gripe en 6 ciudades de España (2014-2016). An Pediatr (Engl Ed). 2019; 90: 86-93. Disponible en: https://doi.org/10.1016/j.anpedi.2018.06.012.
10. Sanz Borrell L, Chiné Segura M. Neumonía y neumonía recurrente. Pediatr Integral. 2016; 1: 38-50. Disponible en: https://www.pediatriaintegral.es/publicacion-2016-01/neumonia-neumonia-recurrente/.
11. Barson WJ. Community-acquired pneumonia in children: Clinical features and diagnosis. – Outpatient treatment. – Inpatient treatment. 2025. Disponible en: https://www.uptodate.com.
12. Shah SN, Bachur RG, Simel DL, Neuman MI. Does this child have pneumonia? The rational clinical examination systematic review. JAMA. 2017; 318: 462-71. Disponible en: https://doi.org/10.1001/jama.2017.9039.
13. Harris M, Clark J, Coote N, Fletcher P, Harnden A, McKean M, et al. British Thoracic Society guidelines for the management of community acquired pneumonia in children: update 2011. Thorax. 2011; 66: ii1-23. Disponible en: https://doi.org/10.1136/thoraxjnl-2011-200598.
14. Andronikou S, Lambert E, Halton J, Hilder L, Crumley I, Lytte MD, et al. Guidelines for the use of chest radiographs in community acquired pneumonia in children and adolescents. Pediatr Radiol. 2017; 47: 1405-11. Disponible en: https://doi.org/10.1007/s00247-017-3944-4.
15. Asensio de la Cruz O, Mondéjar López P, Moral Gil L. Complicaciones de la NAC: derrame pleural, neumonía necrotizante, absceso pulmonar. Eds. Andrés Martín A, Valverde Molina J. Tratado de Neumología Pediátrica. SENP-SEPAR. EIOSalud. Madrid; 2021. p. 563-85.
16. Gaboli M, Caro-Domínguez P, Sánchez-Solís de Querol M. Neumonía persistente y recurrente. Eds. Andrés Martín A, Valverde Molina J. Tratado de Neumología Pediátrica. SENP-SEPAR. EIOSalud. Madrid; 2021. p. 615-40.
17. Pereda MA, Chavez MA, Hooper-Miele CC, Gilman RH, Steinhoff MC, Ellington LE, Gross M, Price C, Tielsch JM, Checkley W. Lung ultrasound for the diagnosis of pneumonia in children: a meta-analysis. Pediatrics. 2015; 135: 714-22.
18.* Yang Y, Wu Y, Zhao W. Comparison of lung ultrasound and chest radiography for detecting pneumonia in children: a systematic review and meta-analysis. Ital J Pediatr. 2024; 50: 12. Disponible en: https://doi.org/10.1186/s13052-024-01583-3.
19. Mohamed SA, Bazarra HM, Ishak SK, El-Ghobashy MH, Gommaa MA, et al. The reliability of POCUS in the diagnosis of community-acquired pneumonia in critically ill pediatric patients: a cross-sectional study. Egyptian Pediatr Assoc Gazette. 2023; 71: 83. Disponible en: https://doi.org/10.1186/s43054-023-00227-1.
20. Biagi C, Pierantoni L, Baldazzi M, Greco L, Dormi A, Dondiet A, et al. Lung ultrasound for the diagnosis of pneumonia in children with acute bronchiolitis. BMC Pulmonary Medicine. 2018; 18: 191. Disponible en: https://doi.org/10.1186/s12890-018-0750-1.
21.* Rodeño Fernández L, Gregorio Hernández R, Serna Guerediaga I, Montero Gato J, Rodríguez Fanjul J, Aldecoa Bilbao V, et al, Grupo de Trabajo de Ecografía Neonatal de la Sociedad Española de Neonatología. Utilidad de la ecografía pulmonar en el diagnóstico y seguimiento de la patología respiratoria neonatal. An Pediatr. 2022; 96, 252.e1-e13. Disponible en: https://doi.org/10.1016/j.anpedi.2022.01.002.
22. Florín TA, Ambroggio L, Brokamp C, Zhang Y, Rattan M, Crotty E, et al. Biomarkers and disease severity in children with community acquired pneumonia. Pediatrics. 2020; 146: e20193728. Disponible en: https://doi.org/10.1542/peds.2019-3728.
23. Rhee C. Procalcitonin use in lower respiratory tract infections. 2024. Disponible en: https://www.uptodate.com.
24. NICE: National Institute for Health and Care Excellence. Pneumonia in adults: diagnosis and management. 2025. Disponible en: https://www.nice.org.uk/guidance/ng250.
25. Rivero-Martín MJ, Prieto-Martínez S, García-Solano M, Montilla-Pérez M, Tena-Martín E, Ballesteros-García MM. Resultados de la aplicación de una escala de alerta clínica precoz en pediatría como plan de mejora de calidad asistencial. Rev Calid Asist. 2016; 31: 11-9. Disponible en: https://doi.org/10.1016/j.cali.2016.03.005.
26. Mellado Sola J, Calvo Rey C. Neumonía de origen comunitario. Neumonía nosocomial. Complicaciones. En: Guerrero-Fernández J, Cartón Sánchez AJ, Barreda Bonis AC, eds. Manual de Diagnóstico y Terapéutica en Pediatría. 7ª ed. Ed. Panamericana. Madrid; 2026. p. 1623-36.
27. Gaboli M, Caro-Domínguez P, Sánchez-Solís de Querol M. Neumonía persistente y recurrente. Eds. Andrés Martín A, Valverde Molina J. Tratado de Neumología Pediátrica. SENP-SEPAR. 2021. EIOSalud. Madrid.
28.* Cid Sainz M, Morillo Carnero P. Neumonías de repetición. En: Guerrero-Fernández J, Cartón Sánchez AJ, Barreda Bonis AC, Menendez Suso JJ, Ruiz Domínguez JA, Climent Alcalá FJ, eds. Manual de Diagnóstico y Terapéutica en Pediatría. 7ª ed. Madrid: Editorial Médica Panamericana; 2026. p. 2190-4.
29. Rodrigo Gonzalo de Liria C. Neumonía recurrente. Pediatr Integral. 2021; 1: 37.e1-e6. Disponible en: https://www.pediatriaintegral.es/publicacion-2021-01/neumonia-y-neumonia-recurrente-2021/.
30. Wittler RR. Persistent and recurrent pneumonia. En: Long SS, Prober CG, Fischer M, Kimberlin D, eds. Principles and Practice of Ped Infect Dis. 6th ed. Elsevier; 2022. p. 255-61.
31.* Andrés Martín A, Navarro Merino M, Pérez Pérez G. Neumonía persistente y neumonía recurrente. Protoc Diagn Ter Pediatr. 2017; 1: 157-87.
Bibliografía recomendada
– Andrés Martín A, Valverde Molina J. Tratado de Neumología Pediátrica. SENP-SEPAR. 2021. EIOSalud. Madrid.
Tratado excelente, en su segunda edición, avalado y accesible desde la Sociedad de Neumología Pediátrica (SNP) y de la Sociedad Española de Patología del Aparato Respiratorio (SEPAR).
– Cid Sainz M, Morillo Carnero P. Neumonías de repetición. En: Guerrero-Fernández J, Cartón Sánchez AJ, Barreda Bonis AC, Menendez Suso JJ, Ruiz Domínguez JA, Climent Alcalá FJ, eds. Manual de Diagnóstico y Terapéutica en Pediatría. 7ª ed. Madrid: Editorial Médica Panamericana; 2026. p. 2190-4.
Capítulo sobre neumonías de repetición en la última edición del Manual de La Paz, el Libro Verde. Muy adaptado a la práctica clínica.
– Francisco González L, Calvo Rey C. Infecciones respiratorias virales. Protoc diagn ter pediatr. 2023; 2: 139-49.
Protocolo de la Sociedad Española de Infectología Pediátrica (SEIP).
– Goycochea-Valdivia WA, Ares Álvarez J, Conejo Fernández AJ, Jiménez Jiménez AB, Maté Cano I, de Jesús Reinoso Lozano T, et al.; Grupos colaboradores. Posicionamiento de la Sociedad Española de Infectología Pediátrica sobre el diagnóstico y tratamiento de la infección por Mycoplasma pneumoniae. An Pediatr. 2024; 101: 46-57. Disponible en: https://www.analesdepediatria.org/es-posicionamiento-sociedad-espanola-infectologia-pediatrica-articulo-S169540332400122X.
Muy útil para considerar definición de caso, factores de riesgo y recomendación de tratamiento.
– Manzanares Casteleiro A, Moraleda Redecilla C, Tagarro García A. Neumonía adquirida en la comunidad. Protoc diagn ter pediatr. 2023; 2: 151-65.
Protocolo de la Sociedad Española de Infectología Pediátrica (SEIP).
– Rodeño Fernández L, Gregorio Hernández R, Serna Guerediaga I, Montero Gato J, Rodríguez Fanjul J, Aldecoa Bilbao V, et al, Grupo de Trabajo de Ecografía Neonatal de la Sociedad Española de Neonatología. Utilidad de la ecografía pulmonar en el diagnóstico y seguimiento de la patología respiratoria neonatal. An Pediatr. 2022; 96, 252.e1-e13. Disponible en: https://doi.org/10.1016/j.anpedi.2022.01.002.
Excelente revisión en Anales de Pediatría sobre el uso de los ultrasonidos en neonatología: técnica, indicaciones, utilidad y limitaciones.
– Yang Y, Wu Y, Zhao W. Comparison of lung ultrasound and chest radiography for detecting pneumonia in children: a systematic review and meta-analysis. Ital J Pediatr. 2024; 50: 12. Disponible en: https://doi.org/10.1186/s13052-024-01583-3.
Excelente revisión sistemática y metaanálisis sobre la rentabilidad diagnóstica del uso de radiología simple y los ultrasonidos en neumonía pediátrica, abordando técnica, indicaciones, utilidad y limitaciones.
Referencias en web
– Comité de vacunas de la Asociación Española de Pediatría (AEP): https://vacunasaep.org/familias/vacunas-una-a-una/vacuna-neumococo; https://vacunasaep.org/sites/vacunasaep.org/files/recomendaciones-gripe-nino-2025-2026_sept25._final_3.pdf.
– Guía ABE: https://www.guia-abe.es/generalidades-antibioticos–dosis-en-lactantes-y-ninos.
– Pediamecum: https://www.aeped.es/comites/cm/pediamecum.
– Sociedad de Infectología Pediátrica: https://www.seipweb.es/wp-content/uploads/2021/03/Tabla-dosis-antibioticos-pediatria.-v.1.0.pdf.
| Caso clínico |
|
Chico de 14 años que presenta un cuadro de fiebre de 3 días de evolución, con picos de hasta 38,5 °C, en el mes de diciembre. Asocia sensación de dificultad respiratoria, leve malestar general, dolores musculares, tos y sibilancias. Había recibido tratamiento previo con salbutamol y paracetamol. Acude por presentar lesiones cutáneas no muy numerosas pero generalizadas, que respetan palmas y plantas, en forma de placas eritematoedematosas con vesiculización central y halo eritematoso, lo que les confiere un aspecto en “diana”. En la exploración, no hay lesiones mucosas, mínima rinorrea y sibilancias y crepitantes bibasales en la auscultación. La saturación medida por pulsioximetría es del 95 %. Se administran dos tandas de salbutamol, con mejoría de la sensación de dificultad respiratoria.
|












 Acute bronchiolitis and bronchitis in pediatrics
Acute bronchiolitis and bronchitis in pediatrics