|
| Temas de FC |
J. Pérez Sanz
Servicio de Neumología Pediátrica. Hospital Ramón y Cajal (Madrid)
| Resumen
La bronquiolitis es una inflamación de la vía aérea pequeña de etiología vírica que tiene lugar en lactantes y que cursa con dificultad respiratoria acompañada de crepitantes y/o sibilancias. El principal agente causante es el virus respiratorio sincitial (VRS), y presenta un patrón de incidencia estacional. El diagnóstico es fundamentalmente clínico, no siendo necesaria la realización sistemática de exámenes complementarios. El tratamiento se basa en medidas generales y de soporte, como la hidratación y la oxigenoterapia. Aunque no se recomienda usar de forma rutinaria, puede estar indicada una prueba terapéutica con broncodilatador inhalado (adrenalina o β2-agonistas). El suero salino hipertónico inhalado ha demostrado relativa eficacia. El tratamiento con corticoides no está justificado. La utilización de oxigenoterapia de alto flujo y/o CPAP evita la intubación endotraqueal en muchos niños con bronquiolitis grave. |
| Abstract
Bronchiolitis is an inflammation of the small airways caused by a viral infection in infants and young children, characterized by respiratory effort, wheezing and or crackles. Respiratory syncytial virus (RSV) is the most common cause, showing a seasonal peak. Bronchiolitis is diagnosed clinically, not being necessary complementary examinations. Supportive care and anticipatory guidance are the mainstays of the management. Although the use of bronchodilators is not routinely recommended, a one-time trial of epinephrine or salbutamol may be warranted for children with severe bronchiolitis. Nebulized hypertonic saline has proven relative effectiveness. Glucocorticoids are not recommended. Use of heated humidified high-flow nasal cannula and CPAP avoids endotracheal intubation in many children with severe bronchiolitis. |
Palabras clave: Bronquiolitis; Virus respiratorio sincitial; Bronquitis
Key words: Bronchiolitis; Respiratory syncytial virus; Bronchitis
Pediatr Integral 2016; XX (1): 28-37
Bronquitis y bronquiolitis
Bronquiolitis
Definición
La bronquiolitis es un síndrome clínico que ocurre en niños menores de 2 años y que se caracteriza por síntomas de vía aérea superior (rinorrea, etc.), seguidos de infección respiratoria baja con inflamación, que resulta en sibilancias y/o crepitantes. Ocurre típicamente en infecciones virales (ya sea primoinfección o reinfección)(1-3).
Para propósitos de investigación, bronquiolitis se define típicamente como el primer episodio de sibilancias en menores de 2 años que presenta exploración física compatible con infección de vía respiratoria baja sin otra explicación para las sibilancias.
Fisiopatología
La bronquiolitis ocurre cuando los virus infectan las células epiteliales de los bronquios y pequeños bronquiolos, causando daño directo e inflamación. El edema, el aumento de mucosidad y el desprendimiento de las células epiteliales recambiadas conducen a obstrucción de las vías aéreas pequeñas y atelectasias.
Microbiología
La bronquiolitis es causada en su mayoría por infecciones virales. Aunque la proporción de los diferentes virus causantes de bronquiolitis varía entre estaciones y años, el virus respiratorio sincitial (VRS) es el más frecuente, seguido por el rhinovirus. Otros virus menos comunes son: parainfluenza, metapneumovirus, influenza, adenovirus, coronavirus y bocavirus. Según algunos estudios en un tercio de los pacientes hospitalizados se detectan dos o más virus en coinfección. Ocasionalmente es causada por agentes bacterianos (principalmente Mycoplasma pneumoniae) (Fig. 1).
Figura 1. Etiología de Bronquiolitis aguda (septiembre 2005-agosto 2008). Calvo C. et al. Hospital Severo Ochoa. Acta Pædiatrica. 2010. Se documentó un virus en el 86% de los pacientes. Hubo coinfección por más de un virus en el 29%.
• VRS. Es la causa más frecuente de bronquiolitis, y el virus más frecuentemente detectado como patógeno único. Se encuentra en todo el mundo y es causante de brotes estacionales. En climas templados los brotes se producen en otoño e invierno, mientras que en climas tropicales se asocian a la estación húmeda.
• Rhinovirus. Es el causante del catarro común. Existen más de 100 serotipos. Se asocia a infecciones de vías aéreas bajas en niños pequeños y en niños con enfermedades pulmonares crónicas. Se detecta frecuentemente en coinfección con otro virus. Se asocia a los brotes en otoño y primavera.
• Parainfluenza virus. El tipo 3 se asocia a epidemias de bronquiolitis en primavera y otoño. Los tipos 1 y 2 pueden causar bronquiolitis pero se asocian más frecuentemente a laringitis.
• Metapneumovirus. En ocasiones en coinfección con otro agente viral. Se ha identificado como causante de bronquiolitis y neumonía en niños.
• Influenza virus. Los síntomas que produce en vías respiratorias bajas son indistinguibles de los producidos por VRS o parainfluenza virus.
• Adenovirus. Es causa de infecciones de vía aérea inferior, incluyendo bronquiolitis, bronquitis obliterante y neumonía, aunque más frecuentemente se asocia a faringitis y coriza.
• Coronavirus. Aunque con más frecuencia es productor de catarro común, puede producir infecciones de vías respiratorias bajas, incluyendo bronquiolitis.
• Bocavirus. El bocavirus humano 1 produce infecciones de vía respiratoria superior e inferior en otoño e invierno. Puede producir bronquiolitis con tos pertusioide(4).
Epidemiología
El VRS es la causa más frecuente de bronquiolitis, y presenta un patrón estacional.
La bronquiolitis por VRS es la causa más importante de enfermedad del tracto respiratorio inferior y de hospitalización por ese motivo en niños menores de 2 años. Entre el 1-4% de los lactantes con edad inferior a 12 meses son hospitalizados por infección por VRS. En nuestro país es la causa de hospitalización del 3,5% de los lactantes y del 15-20% de los pretérminos menores de 32 semanas de edad gestacional.
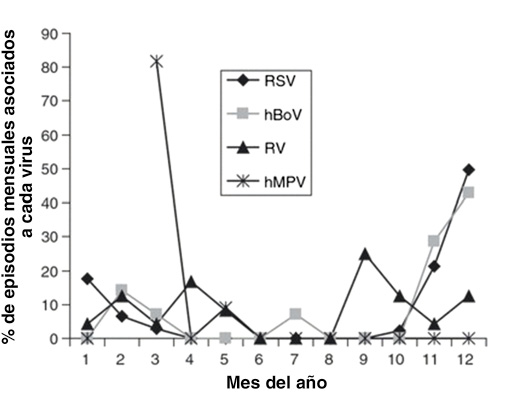
La forma de presentación predominante es epidémica estacional durante los meses fríos, de noviembre a abril, con máxima incidencia de noviembre a febrero de cada año (Fig. 2).
Figura 2. Porcentaje de episodios mensuales de Bronquiolitis asociados a diferentes virus (septiembre 2005-agosto 2008). Calvo C et al. Hospital Severo Ochoa. Acta Pædiatrica. 2010.
La aparición en brotes anuales, la alta incidencia de la infección en los primeros meses de la vida y la baja capacidad inmunogénica son características específicas del VRS que lo diferencian de otros virus humanos. La mayoría de los niños han pasado la infección al cumplir los 3 años de edad. La fuente de infección viral es generalmente un niño o un adulto con una infección respiratoria banal o asintomática y, en otras ocasiones, fómites contaminados, con un periodo de incubación de aproximadamente 2 a 8 días tras el contacto inicial. Algunos factores que facilitan la infección por VRS son: el humo del tabaco, el contacto con otros niños, la asistencia a guardería, el medio urbano, la vivienda desfavorable, el hacinamiento y los antecedentes de patología respiratoria neonatal. Se admite, con cierta controversia, que la lactancia materna es protectora frente a la infección por VRS, por la transmisión de anticuerpos anti-VRS específicos, sobre todo IgA e IgG.
La morbi-mortalidad relacionada con la bronquiolitis inducida por VRS es mayor en aquellos pacientes que tienen factores de riesgo. Los factores de riesgo para presentar bronquiolitis grave o complicada son:
• Prematuridad (edad gestacional <37 semanas).
• Edad <12 meses.
• Patología respiratoria crónica, en especial displasia broncopulmonar.
• Malformaciones anatómicas de la vía aérea.
• Cardiopatía congénita.
• Inmunodeficiencia.
• Enfermedad neurológica.
Factores ambientales como ser fumador pasivo, hacinamiento en hogar, asistencia a guardería, hermanos de la misma edad o mayores, y grandes altitudes (>2.500 metros) pueden aumentar la gravedad de la bronquiolitis.
Manifestaciones clínicas
La clínica consiste en cuadro de vía aérea superior de 1-3 días de evolución seguido de síntomas de vía aérea inferior con dificultad respiratoria, crepitantes y/o sibilancias, con pico de síntomas en los días 5-7 y posteriormente resolución gradual.
Presentación clínica
La bronquiolitis en un síndrome que ocurre en niños menores de 2 años y que generalmente se presenta con fiebre (normalmente ≤38,3oC), tos y dificultad respiratoria (signos de dificultad respiratoria serían: aumento de la frecuencia respiratoria, tiraje, sibilancias y crepitantes). Frecuentemente es precedido de 1-3 días de síntomas de vía aérea superior (congestión nasal y/o rinorrea).
Curso clínico
La duración depende de la edad, de la gravedad, factores de riesgo (ver más arriba) y agente causante. La bronquiolitis es generalmente autolimitada. La mayoría de niños que no requieren hospitalización se recuperan completamente en 28 días.
El curso típico comienza con síntomas de vía aérea superior, seguidos de síntomas de vía aérea inferior en el día 2-3, con pico de síntomas en los días 5-7 y, a partir de entonces, resolución gradual(5). En un 50% de los pacientes la tos se resuelve antes de 13 días, en un 90% antes de los 21 días.
En niños mayores de 6 meses previamente sanos con bronquiolitis que requiere hospitalización la media de estancia hospitalaria es de 3-4 días, parece ser que es mayor en niños con bronquiolitis por coinfección de VRS y rinovirus. La insuficiencia respiratoria mejora en 2-5 días, pero el resto de síntomas y signos pueden persistir.
La duración es más larga en menores de 6 meses (sobre todo en menores de 3 meses) y en niños con patología asociada (displasia broncopulmonar, etc.); estos niños con frecuencia presentan afectación grave y pueden requerir ventilación asistida.
Complicaciones
En la mayoría de niños previamente sanos la bronquiolitis se resuelve sin complicaciones. En niños con bronquiolitis grave, sobre todo prematuros, menores de 3 meses, cardiópatas o inmunodeficientes tienen más riesgo de complicaciones, siendo las más graves la apnea y el fallo respiratorio. Los niños que requieren ventilación mecánica por alguna de estas causas pueden presentar fugas aéreas (neumotórax o neumomediastino).
• Deshidratación. Los lactantes con bronquiolitis pueden presentar dificultades para mantener una buena hidratación debido al aumento de necesidad de fluidos (en relación con la fiebre y la taquipnea), disminución de la ingesta oral de líquidos (en relación con la taquipnea y el esfuerzo respiratorio) y los vómitos. Por ello deben monitorizarse los signos de deshidratación (aumento de la frecuencia cardiaca, sequedad de mucosas, hundimiento de fontanela, disminución de la diuresis…) (Tabla 1). En caso necesario se administrarán fluidos mediante sonda nasogástrica o vía parenteral.
• Apnea. Más frecuente en prematuros y menores de 2 meses. La presentación de apnea es un factor de riesgo para progresión a insuficiencia respiratoria y necesidad de ventilación mecánica. El riesgo de apnea no está aumentado por VRS en relación con otros patógenos.
• Insuficiencia respiratoria. La hipoxemia es frecuente en bronquiolitis y se asocia a tapones mucosos y atelectasias. Habitualmente responde a oxígeno suplementario, aunque en ocasiones requiere soporte respiratorio adicional. La hipercapnia, asociada a la fatiga de los músculos respiratorios, requiere frecuentemente soporte respiratorio adicional (tubo endotraqueal y ventilación mecánica). La necesidad de ventilación mecánica es mayor en menores de 12 meses y niños con patologías de riesgo asociadas.
• Sobreinfección bacteriana. A excepción de la otitis media, es muy infrecuente. La sobreinfección bacteriana pulmonar ocurre en aproximadamente un 1% de los niños hospitalizados con bronquiolitis por VRS, y el riesgo de presentarla está aumentado en niños que requieren cuidados intensivos (especialmente los que requieren intubación endotraqueal).
Diagnóstico
El diagnóstico es clínico. La radiografía de tórax y la analítica pueden ayudar a descartar otras patologías.
El diagnóstico de bronquiolitis es clínico (a modo de resumen: infección aguda de vías aéreas superiores seguida por dificultad respiratoria y sibilancias y/o subcrepitantes en menores de 2 años).
La radiografía de tórax y los análisis de laboratorio no son necesarios para el diagnóstico y no deben realizarse de forma rutinaria, aunque son útiles a la hora de evaluar sobreinfección bacteriana, complicaciones u otros diagnósticos (especialmente en pacientes con enfermedad cardiaca o pulmonar de base)(1,3).
Manifestaciones radiológicas
La radiografía de tórax no es necesaria en la evaluación rutinaria de bronquiolitis(2,3), por lo que debe realizarse solo si hay hallazgos sugestivos de otros diagnósticos(1).
Los hallazgos radiológicos en la bronquiolitis son variables e inespecíficos, e incluyen hiperinsuflación y engrosamiento peribronquial. Se pueden observar atelectasias parcheadas con pérdida de volumen debido al estrechamiento de la vía aérea y a tapones mucosos. La consolidación segmentaria y los infiltrados alveolares son más característicos de neumonía bacteriana que de bronquiolitis, pero no son buenos indicadores de la etiología, por lo que deben interpretarse en el contexto de la clínica a la hora de tomar decisiones sobre diagnóstico y tratamiento.
En lactantes con bronquiolitis leve la radiografía de tórax raramente va a modificar el tratamiento y puede conducir al uso inapropiado de antibióticos(2). Por otro lado, en lactantes y niños pequeños con dificultad respiratoria moderada o severa (tiraje importante, FR>70 rpm, cianosis…) puede estar indicada, especialmente si hay algún signo focal en el examen físico, si presenta soplo cardiaco o si precisa descartar otros diagnósticos(2). También puede estar indicada para descartar otros diagnósticos en niños que no mejoran en plazos de acuerdo al curso clínico habitual de la enfermedad(3).
Laboratorio
Las pruebas de laboratorio no están indicadas de forma rutinaria. De todos modos, pueden ser necesarias para evaluar la posibilidad de:
• Infección bacteriana asociada en neonatos de ≤28 días con fiebre. Tienen el mismo riesgo de infección bacteriana grave que niños más mayores con fiebre sin bronquiolitis, por lo que deben ser valorados de la misma manera.
• Complicaciones o descarte de otros diagnósticos en:
– Evolución anormal, prolongada o grave. Para valorar infección bacteriana.
– Enfermedad grave asociada. La gasometría puede ayudar a evaluar insuficiencia respiratoria.
Microbiología
En general no se recomienda realizar test para agentes virales específicos en niños con bronquiolitis a no ser que los resultados vayan a cambiar la actitud con respecto al paciente o a sus contactos (p. ej.: interrupción de profilaxis con palivizumab, inicio o interrupción de tratamiento antibiótico o tratamiento contra el virus de la gripe). No obstante, existe un debate acerca de si realizarlos modifica el manejo y los resultados del episodio(1), puesto que en algunos estudios la identificación del agente viral específico se ha asociado a un descenso del uso de antibióticos. También se ha debatido acerca de la indicación de estos tests para prevenir la transmisión a los contactos mediante medidas de aislamiento, pero la evidencia no ha sido suficiente y parece más razonable aplicar medidas de aislamiento en todos los niños con bronquiolitis(1).
En los casos en los que se precisa un diagnóstico etiológico (cuando los resultados afectan al manejo, p. ej.: iniciar o no antibioterapia), la prueba a realizar es screening mediante detección de antígeno o inmunofluorescencia en secreciones respiratorias obtenidas mediante aspirado nasal, o en su defecto lavado nasal. Existen test de antígeno rápidos para VRS, parainfluenza, adenovirus y virus de la gripe. Existen, además, pruebas con inmunofluorescencia directa o indirecta para otros virus. El cultivo viral y la PCR (reacción en cadena de la polimerasa) serían métodos alternativos.
Diagnóstico diferencial
La bronquiolitis puede confundirse con varias entidades que afectan al tracto respiratorio, tales como sibilancias recurrentes o asma, neumonía, infección pulmonar crónica, aspiración de cuerpo extraño, neumonía aspirativa, cardiopatía congénita, insuficiencia cardiaca y anillos vasculares. Cuando la bronquiolitis es severa puede desenmascarar una obstrucción de vía aérea preexistente (p. ej.: anillo vascular). Las manifestaciones clínicas ayudan a distinguir algunas de estas entidades de la bronquiolitis (p. ej.: ausencia de síntomas de vía aérea superior iniciales, episodio de atragantamiento, estancamiento ponderal, etc.), para otras es necesario el uso de pruebas de imagen o de laboratorio.
• Sibilancias recurrentes y asma. A tener en cuenta en lactantes mayores. La historia de sibilancias recurrentes, antecedentes familiares de asma y atopia apoyan el diagnóstico.
• Neumonía bacteriana. Puede ser muy difícil distinguirla de la bronquiolitis en niños pequeños debido a que los síntomas y signos de ambas entidades son inespecíficos. En las neumonías bacterianas los niños suelen tener más “aspecto de enfermo” (fiebre alta, etc.).
• Enfermedad pulmonar crónica. Debe considerarse en niños con síntomas prolongados o recurrentes (sibilancias recurrentes, fallo de medro, aspiraciones recurrentes, estridor o infecciones respiratorias de repetición).
• Aspiración de cuerpo extraño. Suelen asociar episodio previo de atragantamiento (no siempre presenciado), sibilancias focales monofónicas e hipoventilación regional.
• Neumonía aspirativa. Frecuentemente en consecuencia a enfermedad por reflujo gastroesofágico y/o alteraciones en la deglución. Puede además ocurrir como consecuencia de una bronquiolitis (el incremento en esfuerzo de los músculos respiratorios crea una presión negativa importante en el tórax que facilita el ascenso de los jugos gástricos al esófago y su paso a la vía aérea). Puede asociar tos o cianosis con las tomas, reflejo de succión disminuido y/o estridor recurrente o crónico.
• Cardiopatía congénita. Puede asociar fallo de medro, perfusión periférica disminuida y exploración cardiaca anormal (soplo cardiaco, ritmo de galope, etc.).
• Insuficiencia cardiaca. Puede asociar intolerancia al ejercicio, fatiga frecuente, hepatomegalia y/o edema periférico.
• Anillos vasculares. Aunque lo más frecuente es el estridor, en ocasiones puede presentarse con sibilancias. Un arqueamiento anterior en la tráquea en la radiografía lateral puede establecer la sospecha, aunque otras pruebas (esofagograma con bario, broncoscopia, angioRM) suelen ser necesarias para confirmar el diagnóstico.
Manejo
El tratamiento se basa en soporte y observación de la progresión de la enfermedad. Como soporte respiratorio se utilizará oxígeno suplementario si se precisa, y oxigenoterapia de alto flujo y/o CPAP en pacientes graves para evitar la intubación orotraqueal. El uso de fármacos a día de hoy es controvertido.
Evaluación de la gravedad
No hay consenso claro en cuanto a la evaluación de la gravedad de la bronquiolitis. En general, se considera bronquiolitis grave si presenta alguna de las siguientes manifestaciones:
• Aumento del esfuerzo respiratorio persistente (taquipnea, aleteo nasal, tiraje).
• Hipoxemia. En general SpO2<95%, pero la SpO2 debe interpretarse en el contexto de otros signos clínicos, del estado del paciente (dormido, tosiendo, etc.) y de la altitud.
• Apnea.
• Insuficiencia respiratoria aguda.
Se consideraría bronquiolitis leve en ausencia de todos estos puntos. En cualquier caso, las categorías de gravedad pueden solaparse y sería necesario un buen juicio clínico para tomar decisiones adecuadas. Además se precisa observación y evaluaciones de forma repetida, ya que los hallazgos clínicos varían sustancialmente a lo largo del tiempo.
Indicaciones de hospitalización
Aunque en la práctica clínica varía de manera importante, la hospitalización para soporte y monitorización suele indicarse en niños con:
• Aspecto séptico, rechazo de la ingesta, letargia o deshidratación.
• Trabajo respiratorio moderado o grave, manifestado por uno de los siguientes signos: aleteo nasal, tiraje intercostal, subcostal o supraesternal, frecuencia respiratoria >70 rpm, disnea o cianosis.
• Apnea.
• Hipoxemia con o sin hipercapnia. Los estudios que han evaluado la SpO2<95% como predictor de gravedad o progresión de la enfermedad en pacientes externos no han presentado resultados concluyentes, aun así en muchos centros se sigue utilizando un valor de SpO2<95% como criterio de ingreso.
• Niños sin posibilidad de un adecuado cuidado domiciliario.
Aunque la edad <12 meses es un factor de riesgo para bronquiolitis grave o complicada, la edad per sé no es una indicación de hospitalización.
Manejo de la bronquiolitis leve
El manejo será ambulatorio, salvo que los cuidadores no puedan proporcionar un cuidado adecuado. Se basa en el tratamiento de soporte (adecuada hidratación y alivio de la congestión/obstrucción nasal) y observación de la progresión de la enfermedad.
En niños inmunocompetentes con bronquiolitis leve tratados en Urgencias no se recomienda intervención farmacológica por falta de evidencia de beneficios, incremento del coste y posibilidad de efectos adversos. Los estudios randomizados, revisiones sistemáticas y meta-análisis no apoyan los beneficios de los broncodilatadores(6,7), corticoides (inhalados o sistémicos)(3,7,8) o antagonistas de receptores de leucotrienos(9). Los antibióticos solo estarían indicados si hay evidencia de coinfección bacteriana.
Los niños con bronquiolitis no hospitalizados deben realizar seguimiento de la progresión y resolución del episodio por un pediatra. Puede realizarse de forma presencial o por teléfono, y la frecuencia dependerá de la gravedad y duración inicial de los síntomas (habitualmente cada 1-2 días al principio del cuadro).
Manejo de la bronquiolitis moderada-grave
De nuevo el manejo se basa en el tratamiento de soporte (en este caso adecuada hidratación y soporte respiratorio) y monitorización de la progresión de la enfermedad.
Manejo en Urgencias
El objetivo es la estabilización respiratoria, asegurar un buen estado de hidratación y determinar si continuará tratamiento en la unidad de observación de Urgencias, planta de hospitalización o unidad de cuidados intensivos.
• Prueba con broncodilatador inhalado (adrenalina o β2-agonistas). No se recomienda de forma rutinaria. Puede ser rentable en pacientes con bronquiolitis grave. Los β2-agonistas pueden ser de utilidad en especial en los niños que presentan una exploración más compatible con mecanismo fisiopatológico de broncoespasmo (sibilancias y espiración alargada).
• Suero salino hipertónico inhalado. No se recomienda de forma rutinaria.
• Corticoides. No se recomiendan de forma rutinaria en un primer episodio de bronquiolitis(10).
Manejo del paciente ingresado
Se basa en el soporte respiratorio y del estado de hidratación, así como en la monitorización de la evolución de la enfermedad. Se deben establecer precauciones de contacto.
• Estado de hidratación. Deben controlarse los aportes y las pérdidas de líquidos. En bronquiolitis graves con trabajo respiratorio importante (aleteo nasal, tiraje moderado-grave, polipnea >70 rpm, disnea o cianosis) puede ser necesaria la administración intravenosa exclusiva de líquidos para asegurar una buena hidratación y evitar el riesgo de aspiración(11). En niños con buena tolerancia oral las alternativas pueden ser aumentar la frecuencia de las tomas disminuyendo la cantidad de cada una o utilizar sonda nasogástrica/orogástrica.
• Soporte respiratorio. La mayoría requieren aspiración nasal para aliviar la congestión. Se debe administrar oxígeno suplementario para mantener SpO2 > 90-92%. En niños con riesgo de progresión a insuficiencia respiratoria se debe utilizar oxigenoterapia de alto flujo y/o CPAP antes que la intubación orotraqueal, si bien esta última puede ser más adecuada en niños con inestabilidad hemodinámica o apneas frecuentes.
- Alivio de la congestión nasal. Debe realizarse a demanda, mediante lavados nasales o aspirados nasales profundos con sonda (que pueden ser realizados tras la administración de gotas de suero salino en narinas para hidratar el moco antes de extraerlo).
Hay poca evidencia en cuanto a la realización de aspiraciones de forma rutinaria. La aspiración con sonda es traumática y puede producir edema y obstrucción nasal, además puede producir tos, aunque la teórica complicación de laringoespasmo no ha sido corroborada. En un estudio de cohortes retrospectivo de 740 niños ingresados con bronquiolitis, aquellos a los que se les realizaron >60 aspirados nasales en las primeras 24 horas presentaron una estancia hospitalaria más larga (2,35 vs 1,75 días).
- Oxígeno suplementario. Debe ser administrado mediante gafas nasales, mascarilla facial o helmet para mantener SpO2 >90-92%(12).
Hay poca evidencia en cuanto al umbral de SpO2. La American Academy of Pediatrics sugiere el uso de O2 suplementario para SpO2 >90%, pero la variabilidad en la precisión de los pulsioxímetros, la fiebre concomitante o la acidosis favorecen el planteamiento de un umbral más alto. En un estudio multicéntrico que compara las medidas de pulsioxímetro (SpO2) con gasometrías arteriales (SaO2), la precisión del pulsioxímetro varía según el rango de saturación de O2. En el rango de SpO2 de 76 a 90% el pulsioxímetro tendió a sobreestimar la SaO2 (con una mediana de un 5%), en el rango de SpO2 de 91 a 97% los valores eran similares a los de SaO2 (mediana de diferencia de 1%). Existe evidencia de estudios en otras patologías diferentes de bronquiolitis que apuntan que la hipoxemia crónica o intermitente con valores de SpO2 entre 90 y 94% puede presentar efectos secundarios cognitivos y de comportamiento a largo plazo, sugiriendo que un umbral ≥94% pueda ser prudente.
A la hora del destete es necesaria una monitorización estrecha, especialmente en pacientes con cardiopatía, displasia broncopulmonar y prematuros.
- Oxigenoterapia de alto flujo y CPAP. Se utilizan para disminuir el esfuerzo respiratorio, mejorar el intercambio gaseoso y evitar la intubación endotraqueal en niños con bronquiolitis con riesgo de progresión a insuficiencia respiratoria(13), evitando las posibles complicaciones de la intubación endotraqueal. Generalmente son administradas en unidades de cuidados intensivos, aunque en algunos centros se inician en Urgencias o en la planta de hospitalización.
La oxigenoterapia de alto flujo es un método de soporte ventilatorio no invasivo que se tolera bien y permite inspirar altos flujos de gas, con o sin concentración de oxígeno aumentada. Estos altos flujos son bien tolerados porque el aire está humidificado mediante un circuito especial. Flujos de ≥6 L/min pueden generar presiones espiratorias positivas de entre 2 y 5 cm H2O. El tamaño de la cánula afecta al tamaño del circuito y al flujo máximo. Para menores de 2 años 8 L/min suele ser el flujo máximo, aunque en determinados casos pueden utilizarse flujos superiores (si el tamaño de la cánula lo permite). Sus contraindicaciones son anomalías faciales que impidan el adecuado ajuste de la cánula, contraindicaciones relativas serían: agitación, vómitos, secreciones muy abundantes y obstrucción intestinal. En un estudio observacional la ausencia de respuesta a oxigenoterapia de alto flujo se asoció a pH bajo y pCO2 elevada antes del comienzo del tratamiento, lo cual resalta la importancia del inicio precoz. Las posibles complicaciones son distensión abdominal, aspiración, barotrauma y neumotórax (muy raro y, en cualquier caso, mucho menos probable que con intubación endotraqueal). Los niños con oxigenoterapia de alto flujo con importante deterioro clínico pueden presentar acidosis respiratoria (hipercapnia) a pesar de saturaciones altas de O2 si están recibiendo O2 suplementario, por lo que se debe dar más importancia a la exploración física (tiraje, auscultación y respuesta a estímulos).
La CPAP se utiliza del mismo modo para evitar la intubación endotraqueal, pero menos frecuentemente que la oxigenoterapia de alto flujo.
- Intubación endotraqueal. Indicada en niños con persistencia de trabajo respiratorio importante a pesar de oxigenoterapia de alto flujo y/o CPAP, hipoxemia a pesar de O2 suplementario o apneas.
• Otros tratamientos. No se recomienda el uso rutinario de broncodilatadores (salvo prueba con broncodilatador en casos determinados), suero salino hipertónico, antagonistas de los receptores de leucotrienos o fisioterapia respiratoria (salvo comorbilidad de enfermedad con dificultad para el aclaramiento mucociliar: enfermedades neuromusculares, fibrosis quística, etc.). No se recomienda el uso de glucocorticoides en un primer episodio de bronquiolitis. Ver más adelante “Tratamientos no recomendados de forma rutinaria”.
• Monitorización. Para la correcta identificación del empeoramiento del estado respiratorio deben determinarse regularmente la frecuencia respiratoria, los signos de trabajo respiratorio (aleteo nasal, tiraje) y la SpO2 (de forma continua en pacientes más graves). En niños que no mejoren a un ritmo acorde con la evolución normal de la enfermedad debe considerarse la radiografía de tórax para excluir otros diagnósticos.
Criterios de alta
Para el alta se deben cumplir los siguientes criterios:
• Frecuencia respiratoria <60 rpm en menores de 6 meses, <55 rpm entre 6 y 11 meses, y <45 rpm en mayores de 12 meses.
• Cuidadores que sepan realizar lavados nasales y vigilar los signos de alarma.
• Paciente estable respirando aire ambiente durante las últimas 12 horas y SpO2 >94%.
• Tolerancia oral.
Pronóstico
La bronquiolitis es una enfermedad autolimitada y se resuelve sin complicaciones en la gran mayoría de niños previamente sanos. Niños con bronquiolitis severa, especialmente prematuros, niños con patología cardiopulmonar de base o inmunodeprimidos tienen más riesgo de complicaciones (apnea, insuficiencia respiratoria, sobreinfección bacteriana).
La mortalidad de niños hospitalizados con bronquiolitis en países desarrollados es <0,1%. La mortalidad es mayor en lactantes pequeños (entre 6 y 12 semanas), bajo peso, patología cardiopulmonar de base e inmunodeprimidos.
Los lactantes hospitalizados por infección de vía respiratoria baja, especialmente por VRS y rinovirus, tienen un riesgo aumentado de desarrollar sibilancias recurrentes.
No está claro si haber presentado bronquiolitis se asocia al desarrollo de asma. En algunos estudios se observa una correlación entre la infección por VRS y el desarrollo de asma, pero pudiera ser simplemente un reflejo de la predisposición natural del asma a la hiperreactividad bronquial en respuesta a diversos estímulos, entre ellos las infecciones virales.
Prevención
La prevención consiste en minimizar el riesgo de contagio de los agentes infecciosos mediante lavado de manos (con jabón o soluciones alcohólicas) y evitar el contacto con enfermos, así como evitar la exposición al humo del tabaco.
La inmunoprofilaxis con palivizumab, un anticuerpo monoclonal contra la glicoproteína F del VRS, disminuye el riesgo de hospitalización en prematuros, niños con enfermedad pulmonar crónica y niños con cardiopatía congénita con repercusión hemodinámica importante. Aunque en algunos centros se administra también en otras patologías (fibrosis quística, etc.) no hay evidencia del beneficio y la tendencia es a dejar de administrarla.
No existen vacunas contra la mayoría de agentes causantes de bronquiolitis (VRS, rinovirus, metapneumovirus y parainfluenza virus). En cuanto al virus de la gripe, en España se recomienda la vacuna anual estacional a niños con patología respiratoria crónica (asma, fibrosis quística, etc.), en otros países se vacuna a todos los niños mayores de 6 meses aunque no tengan patología respiratoria de base.
No se recomiendan corticoides ni antagonistas de los receptores de leucotrienos para prevenir la hiperreactividad bronquial tras presentar episodio de bronquiolitis.
Tratamientos no recomendados de forma rutinaria
• Broncodilatadores inhalados. Meta-análisis de estudios randomizados y revisiones sistemáticas apuntan que pueden producir una mejoría clínica leve a corto plazo pero no afectan al resultado final, pueden presentar efectos adversos y encarecen el coste del tratamiento(6). En niños con bronquiolitis moderada-grave puede estar indicada realizar una prueba con broncodilatador inhalado (adrenalina o β2-agonistas).
• Broncodilatadores orales. No han demostrado acortar la duración de la enfermedad ni mejorar los parámetros clínicos, y asocian efectos secundarios.
• Corticoides sistémicos. No se recomienda su uso en niños con un primer episodio de bronquiolitis(5,8). Aunque teóricamente sus efectos antiinflamatorios reducirían la inflamación en la vía aérea, la mayoría de estudios demuestran un efecto mínimo en bronquiolitis. No han demostrado disminuir la tasa de ingresos, acortar la estancia hospitalaria, mejorar los scores clínicos tras 12 horas ni disminuir el número de reingresos. No está claro si determinados subgrupos sí pudieran beneficiarse, algunos pacientes con bronquiolitis pueden estar presentando su primer episodio de asma con lo cual se beneficiarían de corticoides inhalados, pero los estudios no han podido demostrar beneficio puesto que utilizan como población niños pequeños con sibilancias asociadas a infecciones virales sin discriminar aquellos cuyo mecanismo subyacente es la inflamación típica del asma.
• Corticoides inhalados. No han demostrado reducción en la duración de los síntomas ni en la tasa de ingresos.
• Broncodilatadores más corticoides. Aunque en un ensayo clínico randomizado se observó una disminución en la tasa de hospitalización en la siguiente semana a la visita a Urgencias tras la administración de adrenalina nebulizada y dexametasona oral, el resultado ajustado por comparaciones múltiples no fue significativo(5).
• Suero salino hipertónico nebulizado. Según revisiones sistemáticas de ensayos randomizados su uso en Urgencias disminuye la tasa de hospitalización, si bien el grado de evidencia es bajo(10,14). Varios estudios en pacientes hospitalizados han demostrado disminuir la duración de la estancia hospitalaria, pero de nuevo el grado de evidencia es bajo(10,14); además, en la mayoría, se administraban broncodilatadores inhalados de forma concomitante.
• Fisioterapia respiratoria. No mejora los parámetros respiratorios, no reduce la necesidad de oxígeno suplementario ni la duración de la estancia hospitalaria(15). Además produce disconfort e irritabilidad. Sí puede ser de utilidad en niños con comorbilidad con dificultad para el aclaramiento mucociliar (enfermedades neuromusculares, fibrosis quística, etc.).
• Antibióticos. No deben utilizarse de forma rutinaria pues la bronquiolitis es casi siempre de causa viral. La bronquiolitis no aumenta el riesgo de infecciones bacterianas graves. A pesar de ello puede haber infecciones bacterianas concomitantes que deben ser tratadas como lo serían en ausencia de bronquiolitis.
• Ribavirina. No se recomienda, aunque parece que pueda tener un papel en inmunocomprometidos con bronquiolitis grave por VRS.
• Preparados anti-VRS. En ensayos randomizados, inmunoglobulina intravenosa junto con agentes neutralizadores de la actividad VRS y palivizumab no han demostrado mejorar los resultados en pacientes hospitalizados (con o sin factores de riesgo) por infección con VRS.
• Heliox. No reduce la tasa de intubación ni la duración del tratamiento.
• Antagonistas de los receptores de leucotrienos. Aunque parece ser que los leucotrienos juegan un papel en la inflamación de la vía aérea en la bronquiolitis, no han demostrado modificar la duración de la estancia hospitalaria ni los scores clínicos.
Bronquitis
La bronquitis aguda es de causa viral y de curso autolimitado. La bronquitis crónica se da en niños con patología respiratoria de base. La bronquitis bacteriana persistente es una causa importante de tos prolongada.
La bronquitis es un síndrome clínico producido por inflamación de la tráquea, bronquios y bronquiolos.
Bronquitis aguda
En niños, la bronquitis aguda es producida habitualmente por causa infecciosa. Los síntomas son tos productiva y en ocasiones dolor retroesternal con respiraciones profundas o tos. El curso clínico es generalmente autolimitado, con recuperación completa a los 10-14 días del inicio de los síntomas.
Los agentes infecciosos causantes de bronquitis aguda son en un 90% virus (adenovirus, virus de la gripe, parainfluenza, VRS, rinovirus, bocavirus, coxackie, herpes simple). En un 10% se trata de infecciones bacterianas (Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, Mycoplasma pneumoniae, Chlamydia pneumoniae). Es importante subrayar que las bronquitis agudas bacterianas son excepcionales fuera de los pacientes fumadores, pacientes con fibrosis quística o inmunodeprimidos. Rara vez puede producirse por otros agentes infecciosos (hongos) o por agentes no infecciosos (alergias, aspiraciones o reflujo gastroesofágico)(16,17).
Bronquitis crónica
La bronquitis crónica es una inflamación recurrente con deterioro secundario de la vía aérea. Los pacientes con bronquitis crónica tienen más secreciones de lo normal por aumento de producción y/o déficit de aclaramiento(18). Se asocia con frecuencia a asma, fibrosis quística, discinesia ciliar primaria, aspiración de cuerpo extraño y exposición a agentes irritantes de la vía aérea. Existen bronquitis recurrentes también en portadores de traqueostomía e inmunodeprimidos.
Los agentes infecciosos más frecuentes causantes de bronquitis crónica son:
• En menores de 6 años: Streptococcus pneumoniae, Haemophilus influenzae y Moraxella catarrhalis.
• En mayores de 6 años: Mycoplasma pneumoniae.
• En ciertas patologías de base crónicas (traqueostomía, etc.) pueden presentarse además otros microorganismos como Pseudomonas aeruginosa y Staphylococcus aureus (incluido el meticilín-resistente).
El tratamiento consiste en antitérmicos, adecuada hidratación, evitar el humo del tabaco y antibióticos en caso de sospecha de infección bacteriana. Si asocia sibilancias o clínica de hiperreactividad bronquial se pueden utilizar broncodilatadores o corticoides.
Bronquitis bacteriana persistente
Se trata de una entidad reconocida desde hace relativamente poco tiempo. Es causa de tos prolongada, y se trata con más detalle en el capítulo correspondiente.
La clínica comienza habitualmente con un cuadro catarral y de infección respiratoria baja que puede asociar fiebre, cuyos síntomas se resuelven a excepción de la tos. La tos que persiste es una tos húmeda, sin predominio diurno ni nocturno, y sin asociar otros síntomas. Habitualmente acuden remitidos a consultas de Neumología tras meses de tos. Con frecuencia en la anamnesis los padres cuentan que ha recibido ciclos antibióticos con betalactámicos 7 días y/o azitromicina 3 días y que durante el tratamiento la tos mejora, pero a los pocos días de finalizarlo la tos reaparece. El diagnóstico es clínico, basado en la anamnesis y la exploración física (que suele ser normal salvo tos húmeda). Se debe plantear diagnóstico diferencial con otras causas de tos prolongada(19).
Es producida por agentes infecciosos bacterianos, habitualmente Haemophilus influenzae, Streptococcus pneumoniae y Moraxella catarrhalis, que con frecuencia infectan las vías respiratorias bajas debilitadas durante una infección viral. Es frecuente la infección polimicrobiana. Es importante entender que estos microorganismos se comportan de manera distinta en el compartimento conductor del pulmón (árbol bronquial proximal) que en el compartimento respiratorio (bronquiolos terminales y alveolos). En este último presentan una tasa de división rápida y pueden producir patologías tales como neumonías que afectan al riesgo vital del paciente. En el compartimento conductor, en cambio, presentan tasas de replicación lentas, lo cual explica que los síntomas sean menos agudos y que su erradicación sea más difícil, además en estos ambientes pueden desarrollar biofilms dificultando aún más la erradicación(20). Por ello el tratamiento debe ser prolongado, y al ser con frecuencia de etiología polimicrobiana debe utilizarse un antibiótico de amplio espectro. La pauta más utilizada es amoxicilina-clavulánico a 40-50 mg/kg durante 2-4 semanas.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio de los autores.
1.** Bordley WC, Viswanathan M, King VJ, et al. Diagnosis and testing in bronchiolitis: a systematic review. Arch Pediatr Adolesc Med. 2004; 158: 119.
2.*** Fitzgerald DA, Kilham HA. Bronchiolitis: assessment and evidence-based management. Med J Aust. 2004; 180: 399.
3.*** Ralston SL, Lieberthal AS, Meissner HC, et al. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014; 134: e1474.
4. Midulla F, Scagnolari C, Bonci E, et al. Respiratory syncytial virus, human bocavirus and rhinovirus bronchiolitis in infants. Arch Dis Child. 2010; 95: 35.
5.** Plint AC, Johnson DW, Patel H, et al. Epinephrine and dexamethasone in children with bronchiolitis. N Engl J Med. 2009; 360: 2079.
6.** Skjerven HO, Hunderi JO, Brügmann-Pieper SK, et al. Racemic adrenaline and inhalation strategies in acute bronchiolitis. N Engl J Med. 2013; 368: 2286.
7.** Cengizlier R, Saraçlar Y, Adalioğlu G, Tuncer A. Effect of oral and inhaled salbutamol in infants with bronchiolitis. Acta Paediatr Jpn. 1997; 39: 61.
8. Quinonez RA, Garber MD, Schroeder AR, et al. Choosing wisely in pediatric hospital medicine: five opportunities for improved healthcare value. J Hosp Med. 2013; 8: 479.
9. Liu F, Ouyang J, Sharma AN, et al. Leukotriene inhibitors for bronchiolitis in infants and young children. Cochrane Database Syst Rev. 2015; 3: CD010636.
10.*** National Institute for Health and Care Excellence. Bronchiolitis: diagnosis and management of bronchiolitis in children. Clinical Guideline NG 9. June 2015. https://www.nice.org.uk/guidance/ng9 (Accessed on August 20, 2015).
11. Hanna S, Tibby SM, Durward A, Murdoch IA. Incidence of hyponatraemia and hyponatraemic seizures in severe respiratory syncytial virus bronchiolitis. Acta Paediatr. 2003; 92: 430.
12.** Panitch HB. Respiratory syncytial virus bronchiolitis: supportive care and therapies designed to overcome airway obstruction. Pediatr Infect Dis J. 2003; 22: S83.
13. Wing R, James C, Maranda LS, Armsby CC. Use of high-flow nasal cannula support in the emergency department reduces the need for intubation in pediatric acute respiratory insufficiency. Pediatr Emerg Care. 2012; 28: 1117.
14. Frey U, von Mutius E. The challenge of managing wheezing in infants. N Engl J Med. 2009; 360: 2130.
15. Roqué i Figuls M, Giné-Garriga M, Granados Rugeles C, Perrotta C. Chest physiotherapy for acute bronchiolitis in paediatric patients between 0 and 24 months old. Cochrane Database Syst Rev. 2012; 2: CD004873.
16. Brodzinski H, Ruddy RM. Review of new and newly discovered respiratory tract viruses in children. Pediatr Emerg Care. 2009; 25: 352-60; 361-3.
17. Miron D, Srugo I, KraOz Z, Keness Y, Wolf D, Amirav I, et al. Sole pathogen in acute bronchiolitis: is there a role for other organisms apart from respiratory syncytial virus?. Pediatr Infect Dis J. 2010; 29: e7-e10.
18. Mall MA. Role of cilia, mucus, and airway Surface liquid in mucociliary dysfunction: lessons from mouse models. J Aerosol Med Pulm Drug Deliv. 2008 Mar. 21(1):13-24.
19.*** Marchant JM, Masters IB, Taylor SM, et al. Evaluation and outcome of young children with chronic cough. Chest. 2006; 129: 1132-41.
20. Stewart PS. Mechanisms of antibiotic resistance in bacterial biofilms. Int J Med Microbiol. 2002; 292: 107-13.
Bibliografía recomendada:
- National Institute for Health and Care Excellence. Bronchiolitis: diagnosis and management of bronchiolitis in children. Clinical Guideline NG 9. June 2015. https://www.nice.org.uk/guidance/ng9 (Accessed on August 20, 2015).
Completa guía actualizada basada en la evidencia.
- Ralston SL, Lieberthal AS, Meissner HC, et al. Clinical practice guideline: the diagnosis, management, and prevention of bronchiolitis. Pediatrics. 2014; 134: e1474.
Revisión crítica de la Guía de práctica clínica de bronquiolitis de 2006 de la American Academy of Pediatrics.
- Fitzgerald DA, Kilham HA. Bronchiolitis: assessment and evidence-based management. Med J Aust. 2004; 180: 399.
Interesante revisión bien estructurada, con un enfoque global y completo.
| Caso clínico |
|
Lactante de 4 meses que acude a la consulta de Atención Primaria por tos y mocos abundantes desde hace dos días. Hoy consultan porque desde que se ha levantado esta mañana le notan que le cuesta más respirar. Afebril en todo momento. Come bien y bebe bien líquidos. Antecedentes personales Recién nacido a término de peso adecuado para la edad gestacional. Lactancia mixta. Resto sin interés. Antecedentes familiares Madre con asma infantil y dermatitis atópica resueltos, actualmente alérgica a pólenes. Padre alérgico a pólenes. Hermano de 5 años con tos húmeda diaria de 6 meses de evolución que no es en accesos y no se acompaña de otra sintomatología, sin antecedentes de asma ni atopia, la madre comenta que la tos empezó con un catarro y que tras curársele el catarro la tos persistió, un pediatra en el seguro privado les pautó budesonida sin respuesta y amoxicilina 7 días con mejoría de la tos a los 2 días de haber comenzado el tratamiento, pero empeoramiento de nuevo al acabar el ciclo. Tienen un perro en casa. Exploración física Buen estado general. Bien nutrido, hidratado, perfundido y coloreado. No alteraciones cutáneas. Relleno capilar menor de 2 segundos. Mocos nasales abundantes, tiraje subcostal e intercostal leves, frecuencia respiratoria 48 rpm. Auscultación cardiaca: rítmica, soplo sistólico I/VI. Auscultación pulmonar: buena ventilación bilateral, crepitantes secos difusos en todos los campos pulmonares, más marcados en ambas bases. Abdomen blando y depresible, sin masas ni visceromegalias palpables. Hiperemia faríngea, otoscopia normal bilateral, no se palpan adenopatías. Vital, reactivo, llora durante la exploración si su madre no lo sujeta en brazos. Temperatura: 36,8ºC. SpO2: 95%.
|