Depresión mayor en niños y adolescentes
Introducción
La depresión mayor es un importante problema de salud pública por su alta prevalencia. Tiene un inicio en edad temprana y produce un gran impacto negativo.
La depresión aumenta el riesgo vital por ideas, intentos y muerte por suicidio, abuso de sustancias, enfermedades médicas y otros trastornos psiquiátricos.
• La 5ª edición del manual diagnóstico americano DSM-5(1) de 2013, separó los “trastornos bipolares” de los “trastornos depresivos” que anteriormente en el DSM-IV (1994-2000) y el DSM-V-TR (2000-2013) estaban juntos en el capítulo de trastornos del humor(1).
• Los trastornos depresivos en el DSM-5(1) incluyen: la depresión mayor, el trastorno depresivo persistente (antes llamado distimia) y los trastornos depresivos no especificados. Además, se añadieron el trastorno disfórico premenstrual y el trastorno de disregulación disruptiva del humor (en inglés, Disruptive Mood Disregulation Disorder, DMDD), diseñado para intentar evitar que niños con irritabilidad crónica sin ciclación y episodios de descontrol o rabietas explosivas fueran diagnosticados de enfermedad bipolar. La Clasificación Internacional de la OMS CIE-11(2) mantiene 5 tipos de trastornos del humor: depresivos, distimia, bipolares, secundarios a trastornos médicos e inducidos por sustancias. Este artículo se centra en la depresión mayor en niños adolescentes (hasta 18 años).
• La depresión mayor es un importante problema de salud pública por su alta prevalencia, inicio en edades tempranas, impacto negativo en el paciente y su familia y el riesgo vital que produce, al asociarse a aumento de riesgo de ideas, intentos y muerte por suicidio, abuso de sustancias, enfermedades médicas y otros trastornos psiquiátricos. La edad media de aparición del primer episodio depresivo es la adolescencia o inicio de la edad adulta, aunque, en ocasiones, es la edad escolar.
• La depresión se manifiesta, también en niños y adolescentes, como un conjunto de síntomas persistentes, que suponen un cambio significativo respecto al estado habitual del paciente, y que interfieren negativamente en el rendimiento académico, y en las relaciones familiares y sociales. Además, aunque el episodio depresivo puede remitir en 1-2 años, si no se trata adecuadamente, tiende a la recurrencia y a la cronicidad. Un diagnóstico y tratamiento precoces son esenciales para reducir el impacto negativo.
Epidemiología
La prevalencia de la depresión mayor es del 2,8% en niños (hasta 13 años) y del 5,6% en los adolescentes (13-18 años). Es más frecuente en chicas a partir de la pubertad.
Hay una amplia evidencia sobre la prevalencia de depresión mayor en niños y adolescentes, un diagnóstico que hasta los años 1990 se decía en los libros que no existía en esta franja de edad. Un reciente meta-análisis encontró 23 estudios epidemiológicos sobre trastornos depresivos, con una prevalencia media del 2,6% (IC 95%: 1,7-3,9) y 22 estudios sobre Depresión Mayor (DM), con una prevalencia media de 1,3% (CI 95% 0,7-2,3)(3). La variabilidad de los resultados no se explicaba por la procedencia geográfica ni el año de publicación, pero sí por el tipo de entrevista diagnóstica utilizada y la definición de deterioro funcional para alcanzar umbral diagnóstico. En este meta-análisis se describe un estudio europeo en 12.000 adolescentes en 11 países, que encontró una prevalencia de depresión del 10,5%, y depresión sub-umbral (que no cumplía los criterios al 100%) del 29,2%. Los pacientes tenían tasas altas de comorbilidad (50%) y esta era predictor de ideas y conductas suicidas y de deterioro funcional.
La prevalencia de la DM varía con la edad, siendo del 2,8% en niños de hasta 13 años y del 5,6% en los adolescentes (13-18 años) (rango 4-6%), y es más frecuente en el sexo femenino a partir de la pubertad (x2 veces más frecuente que en varones). Además, en las chicas, la prevalencia de la depresión aumenta con la edad (2,2% a los 11 años; 2,7% a los 12 años; 4,1% a los 13 años), pero en varones se mantiene estable. Las mujeres presentan episodios depresivos más largos (media: 20 semanas) y más recurrencias. El aumento de depresión tras la adolescencia en ambos sexos se relaciona con mayor abuso de sustancias (tabaco, alcohol y otras drogas), disminución del número de horas de sueño (a pesar de una mayor necesidad fisiológica de dormir) y menor supervisión por los adultos.
El 60% de los adolescentes con DM tendrá una recurrencia en la edad adulta. Además, los adultos con DM que tuvieron DM en la adolescencia tienen tasas más altas de suicidio que los adultos con DM sin inicio en la adolescencia. Por lo tanto, el inicio temprano es un predictor de gravedad. La DM es un problema de salud pública, un trastorno frecuente, grave, tratable y una causa potencialmente prevenible de discapacidad, fracaso académico, abuso de sustancias, embarazo precoz y mortalidad en niños y adolescentes.
Clínica y diagnóstico de la depresión mayor
Un niño o adolescente con depresión mayor puede presentar tres tipos de síntomas: afectivos, físicos y cognitivos. En niños y adolescentes con depresión del humor puede no ser triste, sino irritable.
Los criterios diagnósticos DSM-5(1) son prácticamente iguales en niños/adolescentes y en adultos. Solamente hay una diferencia: el humor irritable se acepta en niños y adolescentes como criterio A, al igual que el humor triste y la anhedonia, pero no en adultos. Sin embargo, la presentación de los síntomas puede ser diferente. Los niños tienen más frecuentemente: síntomas somáticos, inquietud psicomotriz, ansiedad por separación, fobias y alucinaciones. Los adolescentes con DM más frecuentemente tienen: anhedonia, aburrimiento, desesperanza, hipersomnia, cambio de peso (incluyendo no ganar peso según lo esperable para su edad, aunque vayan subiendo de peso), uso de alcohol o drogas e intentos de suicidio.
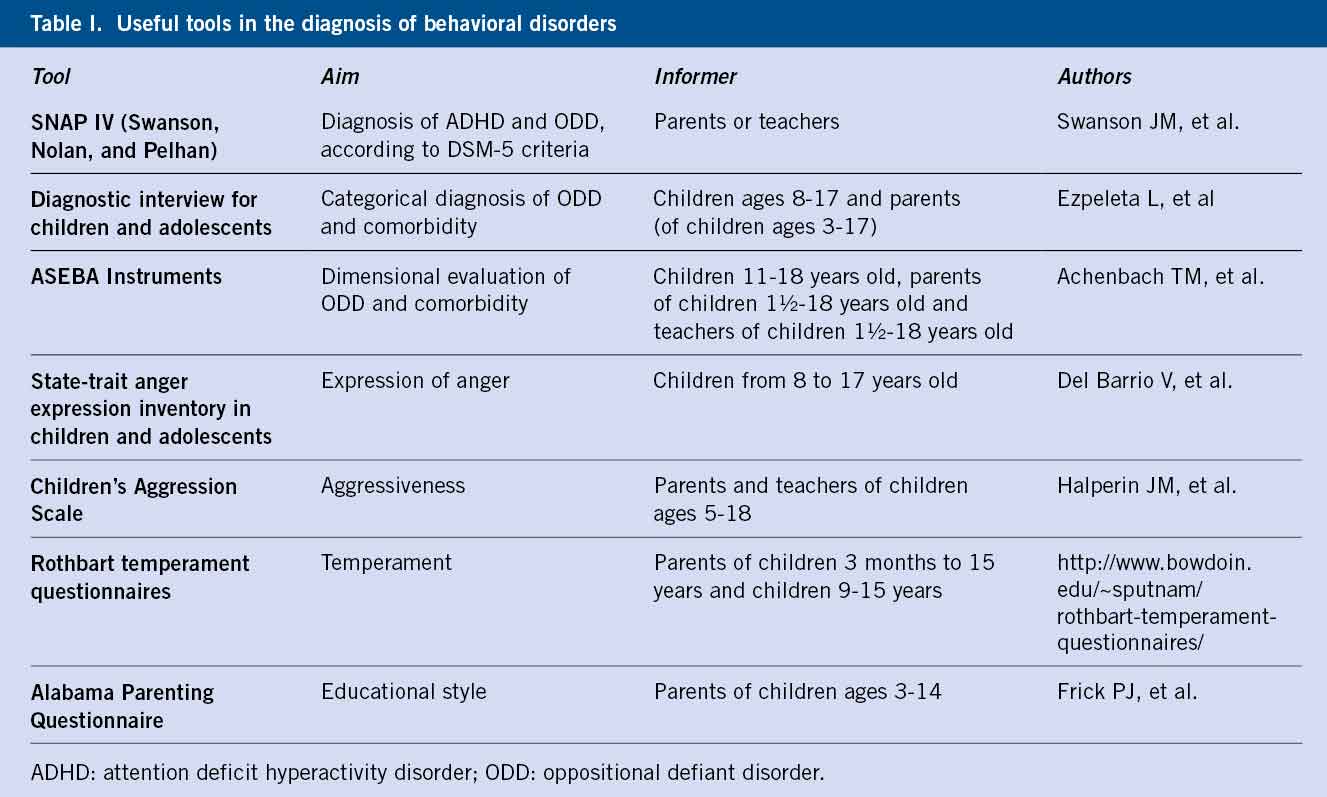
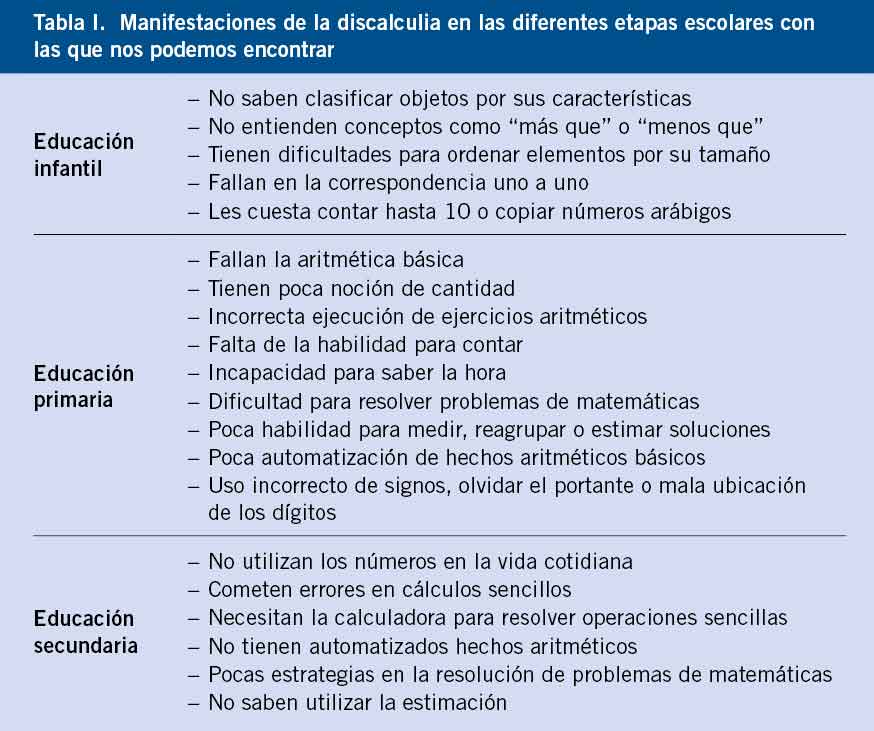
Un niño o adolescente con depresión mayor puede presentar tres tipos de síntomas: afectivos, físicos y cognitivos (Tabla I).

En niños y adolescentes, los síntomas depresivos más frecuentes son: humor deprimido o irritable, pérdida de interés (apatía) y pérdida de la capacidad para experimentar placer en la mayoría de actividades (anhedonia), que son los síntomas cardinales, y fatigabilidad.
Hay un contínuum desde síntomas leves a moderados, a síntomas más graves y depresión mayor franca, y es importante detectar los síntomas tempranos para hacer un abordaje lo antes posible.
Trastorno adaptativo. Se sitúa en el extremo más cercano a la normalidad. Cursa con síntomas depresivos leves, autolimitados y claramente relacionados con un factor desencadenante.
Trastorno depresivo no especificado. También llamado “depresión menor” o “depresión sub-sindrómica”. Se caracteriza por presencia de, al menos, un síntoma central de depresión mayor: tristeza, irritabilidad o anhedonia, asociado a otros tres síntomas de depresión mayor. Se diagnostica cuando el paciente no cumple los criterios diagnósticos DSM-5(1) de gravedad, duración o cantidad de síntomas presentes de un trastorno depresivo. La CIE-11 lo denomina episodio depresivo leve(2).
Trastorno depresivo persistente (antes llamada distimia). Es de inicio insidioso, cursa con síntomas sub-sindrómicos, y sigue un curso fluctuante, que se mantiene durante, al menos, un año en los niños o adolescentes (2 años en adultos). Se trata de un trastorno más leve, pero más crónico que la depresión mayor. Durante el curso del trastorno depresivo persistente, el niño/adolescente puede presentar periodos asintomáticos (no es preciso que los síntomas estén presentes cada día como en la depresión mayor), aunque estos periodos asintomáticos no pueden durar más de dos meses. Cuando un episodio depresivo mayor surge a partir de una distimia se denomina depresión doble, y tiene un curso más crónico y peor pronóstico.
A pesar de sus síntomas leves, el trastorno adaptativo, el depresivo no especificado y el trastorno depresivo persistente (distimia), por su cronicidad y por ser frecuentemente precursores de depresión mayor, pueden generar un deterioro funcional importante en el niño.
Depresión mayor. Es el cuadro clínico más grave del espectro depresivo. Para el diagnóstico, un niño debe presentar un cambio en su humor y, al menos, cinco síntomas depresivos, y de estos, al menos, un síntoma central: humor deprimido o irritable, pérdida de interés/apatía o anhedonia. Estos síntomas se deben presentar en (casi) todas las actividades, la mayor parte del día y (casi) cada día, durante al menos, 2 semanas (Fig. 1).
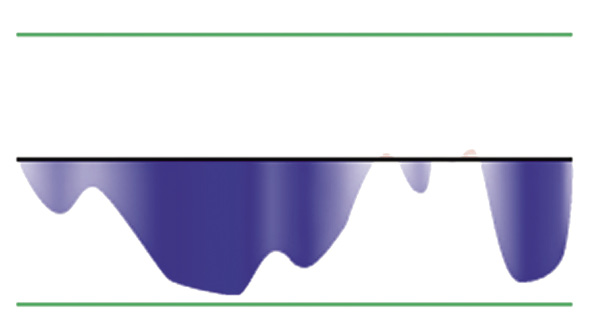
Figura 1. Representación del trastorno depresivo mayor(1).
Un niño/adolescente puede presentar varios tipos de trastorno depresivo mayor según la gravedad del cuadro clínico (leve, moderado o grave), grado de remisión (total o parcial, que revisamos en el apartado de curso y pronóstico), presencia de síntomas melancólicos, catatónicos, psicóticos y atípicos, y la presencia de patrón estacional o relación con el posparto (en chicas adolescentes).
La depresión mayor cursa con síntomas psicóticos en el 9% de los niños y 15% de los adolescentes, aunque estos son poco frecuentes antes de la adolescencia media. Al igual que en adultos, los síntomas psicóticos indican mayor gravedad y peor pronóstico, por mayor refractariedad al tratamiento y mayor probabilidad de estar asociados a enfermedad bipolar. Frecuentemente, estos pacientes tienen historia familiar de depresión psicótica o enfermedad bipolar.
La depresión con síntomas atípicos se caracteriza por aumento del apetito (especialmente carbohidratos), hipersomnia, cansancio intenso (brazos o piernas como “pesadas” / inertes) e hipersensibilidad al rechazo (que provoca gran deterioro social y ocupacional). Además, el humor suele ser reactivo a factores ambientales y mejorar, al menos brevemente, ante situaciones positivas.
La presencia de síntomas melancólicos y catatónicos no es frecuente en niños y adolescentes con depresión mayor.
Trastorno depresivo con patrón estacional. Generalmente, comienza o empeora en una estación del año de forma recurrente. Frecuentemente, este episodio depresivo comienza en el otoño, la época del año cuando las horas de luz bajan con más rapidez. En niños/adolescentes, el otoño suele coincidir con el inicio del curso, por lo que debe realizarse un diagnóstico diferencial con un trastorno adaptativo por dificultades escolares, con trastorno de ansiedad por separación o con fobia escolar.
La depresión postparto aparece en las primeras cuatro semanas tras el parto. En las adolescentes con frecuencia se asocia a síntomas de ansiedad: el estrés propio del embarazo, al que se añade que con frecuencia se trata de un embarazo no deseado/planificado. Puede ser una depresión grave y cursar con ideas de suicidio, pensamientos de hetero-agresividad (hacer daño al neonato), alucinaciones y comportamientos extraños.
Diferencias entre la depresión en niños/adolescentes versus adultos
El cuadro clínico de la depresión en niños/adolescentes y en adultos es similar, pero no idéntico por las diferencias en el estadio del desarrollo físico, emocional, cognitivo y social. Comparado con los adultos con depresión, los niños/adolescentes presentan con mayor frecuencia: humor irritable (vs. humor deprimido), rabietas, tormentas afectivas, labilidad emocional, escasa tolerancia a la frustración, quejas somáticas y aislamiento social (vs. sentimientos y pensamientos negativos); y con menor frecuencia: síntomas melancólicos, psicóticos e intentos de suicidio.
Diferencias entre la depresión en niños versus adolescentes
En niños, la depresión frecuentemente cursa con rabietas, irritabilidad, hiper-reactividad emocional, agitación psicomotriz, alteración del sueño y el apetito, labilidad emocional y síntomas de ansiedad por separación o molestias físicas generalizadas e inespecíficas. A veces, un niño con un episodio depresivo presenta un estancamiento en su desarrollo psicomotor, que se enlentece e incluso puede involucionar (regresión). En niños con depresión, es frecuente la comorbilidad con un trastorno de conducta negativista/desafiante (TND) o disocial (TD).
La depresión prepuberal aumenta el riesgo de aparición de otros trastornos psiquiátricos en el adulto: enfermedad bipolar, trastorno de ansiedad y de abuso de sustancias.
En adolescentes, la depresión es más parecida a la del adulto: tendencia a la cronicidad y recurrencia, humor fluctuante, abandono de actividades que antes le divertían y del aseo, o aspecto personal.
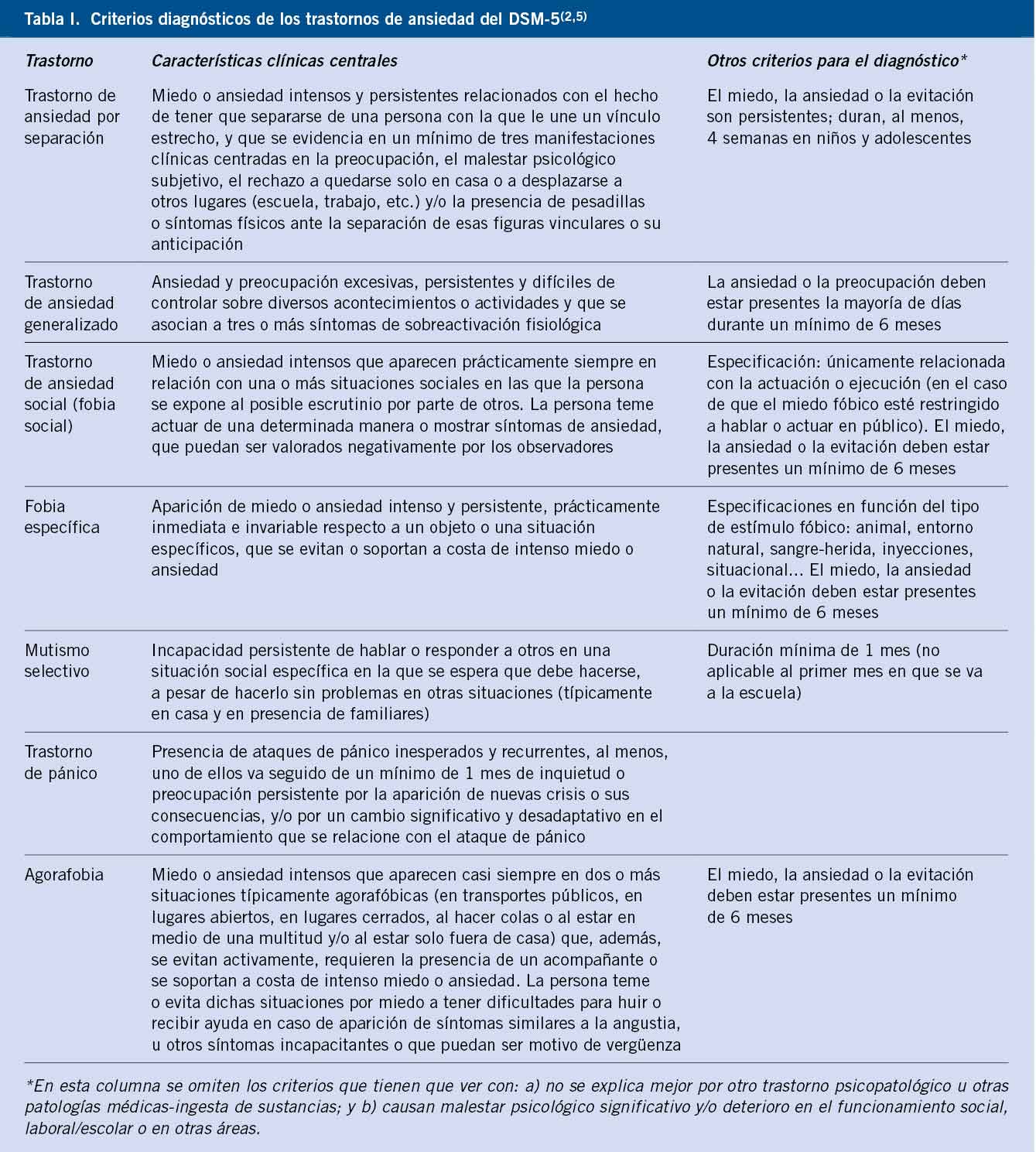
El diagnóstico del trastorno depresivo es clínico, y se realiza mediante una historia clínica detallada y una exploración del estado mental para valorar si el paciente cumple los criterios diagnósticos(1,2) (Tablas I y II).

Debe descartarse que los síntomas depresivos sean consecuencia directa de una droga de abuso o fármaco, o de una enfermedad médica, o si ocurren solo durante el curso de un trastorno psicótico.
En la entrevista diagnóstica inicial, se obtiene información de varias fuentes: paciente, padres y, si es posible, profesores u otras personas que pasen tiempo con él.
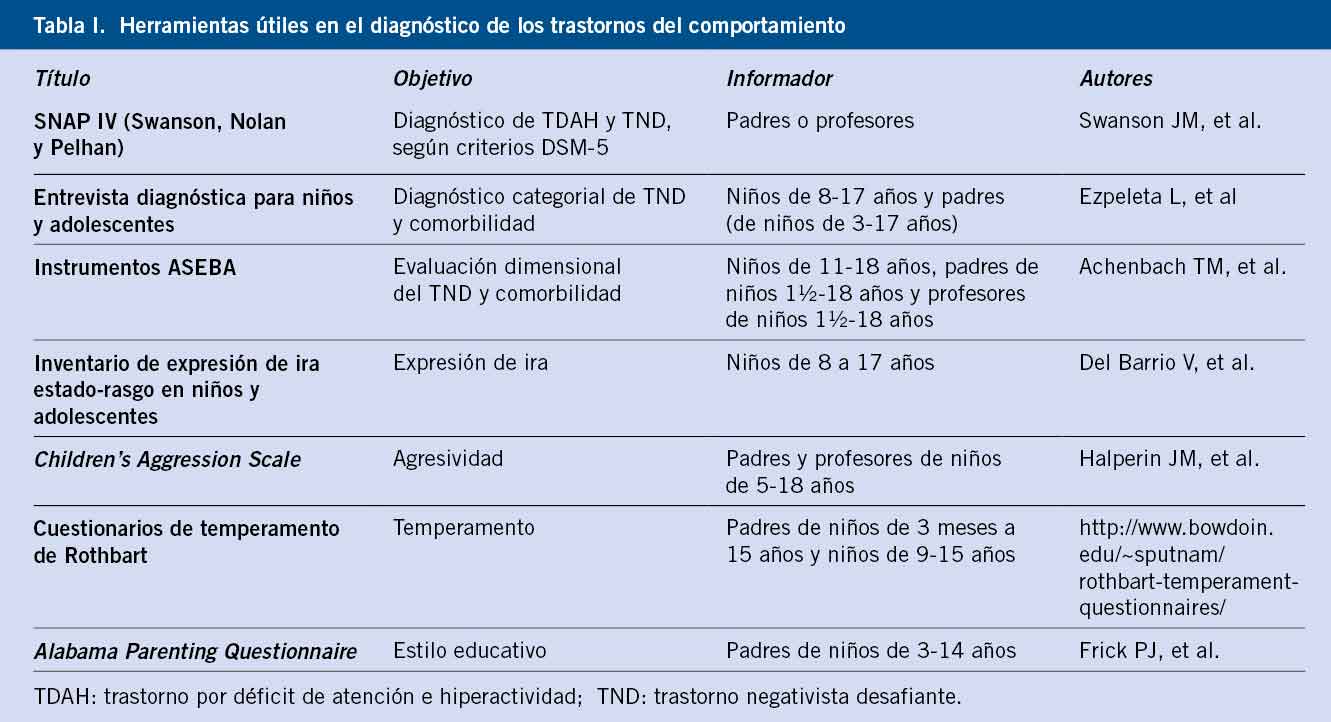
Algunos instrumentos, como la entrevista K-SADS para niños y adolescentes (Kiddie-Schedule for Affective Disorders and Schizophrenia), permiten una evaluación clínica estandarizada. Otras entrevistas más cortas y sencillas, ampliamente utilizadas, son: el DISC (Diagnostic Interview Schedule for Children) y ChIPS (Children´s Interview for Psychiatric Symptoms). Pueden ser útiles para el diagnóstico, cuestionarios autoaplicados como: el cuestionario de depresión infantil (CDI) para niños de 7 a 17 años; el cuestionario para jóvenes de depresión de Beck BDI-Y (Beck Depression Inventory for youth), para niños entre 7 y 14 años; y el Mood And Feelings Questionnaire, para niños de 6 a 17 años. También, son útiles para el diagnóstico, cuestionarios hetero-aplicados, como el CDRS-R (Children´s Depression Rating Scale-Revised), para niños de 6 a 12 años. El cuestionario PHQ-9 consta de 9 preguntas que detectan trastorno depresivo y se utiliza frecuentemente en Pediatría para cribado. Para cuantificar el impacto de los síntomas en el funcionamiento académico, familiar y social, se puede utilizar la escala de valoración global del niño C-GAS (Children´s Global Assessment Scale).
En la entrevista clínica inicial se debe:
• Valorar el episodio depresivo actual: presencia de síntomas, repercusión en el funcionamiento global (rendimiento académico, familia, colegio, etc.), cambio respecto al funcionamiento basal o premórbido y posibles factores etiológicos. Es imprescindible preguntar directamente al niño y a su familia sobre la presencia de ideas de muerte o de suicidio, independientemente del motivo de consulta. Esto, en ningún caso, induce ni empeora la ideación o el comportamiento suicida y, por el contrario, puede prevenir que el niño se haga daño o se provoque la muerte. Deben valorarse también la presencia de comorbilidad psiquiátrica y las circunstancias psicosociales, académico-educativas y familiares en la que se presentan los síntomas.
• Valorar los antecedentes personales psiquiátricos, especialmente episodios depresivos e (hipo)maníacos. Si el niño ha presentado episodios afectivos previos, se debe evaluar el curso clínico de cada episodio, el patrón de recurrencia y la efectividad de los tratamientos seguidos en el pasado.
• Explorar la existencia de trastornos psiquiátricos en los familiares, especialmente de trastornos del humor.
• Realizar pruebas complementarias si están indicadas. Las pruebas neuropsicológicas pueden ser útiles para valorar el cociente intelectual y los rasgos de personalidad del niño. Las pruebas biológicas: exploración física completa, analítica general, neuroimagen (resonancia magnética cerebral), genéticas (cariotipo), endocrinas o poli-somnográficas, deben solicitarse si hay sospecha de una alteración hematológica, cerebral, genética, hormonal o del patrón de sueño. Ninguna de estas pruebas biológicas resulta diagnóstica en el trastorno depresivo.
• Realizar el diagnóstico diferencial con otras enfermedades psiquiátricas y médicas que puedan remedar un cuadro clínico depresivo.
Para el trastorno depresivo mayor, el DSM-5 utiliza los mismos criterios diagnósticos en la edad adulta y en la edad pediátrica, con dos excepciones: en niños permite la presencia de humor irritable o humor depresivo, y el síntoma de pérdida de peso en niños se puede manifestar como una falta de la ganancia ponderal correspondiente a su edad, ya que se espera que un niño sano crezca y gane peso.
Etiología
La etiología de los trastornos depresivos es multifactorial: biológica (factores genéticos, neuroendocrinos, cerebrales e inmunológicos, alteraciones del sueño y enfermedades médicas y psiquiátricas), psicológica, ambiental y sociocultural.
La etiología de los trastornos depresivos es multifactorial, e incluye factores biológicos, psicológicos, ambientales y socioculturales que pueden desencadenar o mantener un trastorno depresivo. Un mismo factor etiológico puede causar cuadros clínicos diferentes (p. ej., el antecedente de abuso sexual aumenta el riesgo de trastorno depresivo, fobia social o trastorno límite de la personalidad) y distintas causas pueden desembocar en un trastorno depresivo (p. ej., alteraciones genéticas, ciertos rasgos de personalidad o estrés mantenido). Además, el impacto de un factor de riesgo depende, entre otras cosas, de la edad y el sexo del niño. Presentaremos los factores etiológicos (o de riesgo) según el modelo bio-psico-social.
Factores biológicos
Hay factores genéticos, neuroendocrinos, cerebrales e inmunológicos, alteraciones en el sueño y algunas enfermedades médicas y psiquiátricas implicadas en la etiología del trastorno depresivo.
Factores genéticos
Resultados preliminares realizados en familiares, gemelos y adoptados, demuestran la heredabilidad de los trastornos depresivos.
Estudios de agregación familiar
Los estudios de agregación familiar demuestran que los trastornos del humor se agrupan en las familias. Los familiares de primer grado de niños con trastorno depresivo presentan con mayor frecuencia depresión. A su vez, un niño cuyo padre o madre presenta un trastorno depresivo tiene un riesgo tres veces mayor de presentar un trastorno depresivo, comparado con un hijo de padres controles.
Estudios en gemelos
La concordancia del trastorno depresivo es mucho mayor en gemelos monocigóticos (aproximadamente 76%) que en gemelos dicigóticos (en torno al 19%). Esto demuestra la influencia genética en estos trastornos. Sin embargo, el hecho de que la tasa de concordancia en gemelos monocigóticos no es del 100%, sugiere que otros factores (biológicos, psicológicos, ambientales y socioculturales) son responsables de la variabilidad restante. Por otro lado, los estudios sugieren que el componente hereditario es mayor en adolescentes que en niños pequeños. Esto apoya la hipótesis de que en niños pequeños los factores ambientales negativos son más importantes que en adolescentes, en la etiología de la depresión.
Estudios de genética molecular
Los resultados de los estudios de genética molecular son preliminares y la interpretación de los resultados es compleja. Los factores genéticos predisponen a un niño a presentar un trastorno del humor, pero no explican el 100% de su presencia. Además, el patrón de herencia es desconocido y probablemente el trastorno depresivo presente un patrón multigénico. Los estudios genéticos del trastorno depresivo investigan los genes que codifican elementos del sistema serotonérgico (5-HT): transportadores y receptores de serotonina y enzimas que intervienen en su metabolismo.
Factores neuroendocrinos
Los estudios relacionan el trastorno depresivo con alteraciones en algunas hormonas como: cortisol, andrógenos (hormonas sexuales), hormona de crecimiento, melatonina, hormonas tiroideas y prolactina.
Eje Hipotálamo-hipofisario (pituitaria)-adrenal (eje HPA)
Tres fenómenos apoyan el importante papel del eje HPA en los trastornos depresivos:
1. Durante un episodio afectivo, muchos pacientes presentan una hiperactividad del eje HPA (hipercortisolemia).
2. Algunos pacientes con depresión muestran una hiperactividad mantenida del eje HPA; es decir, la hiperactividad persiste incluso después de resolverse el episodio depresivo.
3. La hipercortisolemia puede intervenir en la etiopatogenia del trastorno depresivo de dos maneras: directamente sobre el cerebro (a través de la afectación del sistema serotoninérgico y provocando neurotoxicidad sobre el hipocampo) e indirectamente (modulando el efecto de los acontecimientos vitales estresantes sobre el cerebro). Sin embargo, actualmente, excepto en investigación, la prueba de supresión de dexametasona rara vez se usa en el trastorno depresivo en adolescentes, pues tiene baja sensibilidad y baja especificidad.
Hormona del crecimiento (GH)
Algunos adultos y niños con depresión tienen menor respuesta a agentes que en controles aumentan la secreción de GH.
Andrógenos u hormonas sexuales
Antes de la pubertad, los trastornos del humor tienen igual prevalencia en ambos sexos. A partir de la pubertad, el trastorno depresivo es más frecuente en chicas. La pubertad se caracteriza por un fuerte aumento de andrógenos (testosterona) en chicos y de estrógenos (estradiol, progesterona) en chicas. Los andrógenos influyen en el humor, modulando la respuesta del sistema serotoninérgico, noradrenérgico, dopaminérgico y del eje HPA. El aumento de estradiol y oxitocina, aumenta la necesidad en las chicas de relacionarse y afiliarse con un grupo. Por eso, las chicas perciben las dificultades interpersonales con familiares o amigos como más estresantes que los chicos.
Factores cerebrales
Independientemente de la etiología del trastorno depresivo, existe una correlación entre los síntomas depresivos y alteraciones cerebrales en el circuito córtico-límbico-estriado-pálido-talámico, que son las regiones cerebrales principalmente implicadas en la regulación del humor. Estas alteraciones pueden ser estructurales o funcionales. El trastorno depresivo no solo se debe a la alteración de cada región de manera aislada, sino también a cómo estas regiones interactúan entre sí.
Los estudios de la bioquímica cerebral del trastorno depresivo han encontrado alteraciones en varios neurotransmisores cerebrales, segundos mensajeros, neuroquininas y factores de transcripción genética.
Entre los neurotransmisores principalmente implicados en el trastorno depresivo, destacan las monoaminas (serotonina, noradrenalina y dopamina). En la década de 1960, se postuló la hipótesis monoaminérgica, que atribuía los síntomas afectivos a alteraciones en la concentración de estos neurotransmisores en sangre y en líquido céfalo-raquídeo (LCR), en su velocidad de recaptación y/o en sus receptores (en el número o en su sensibilidad) (Harrington et al., 2003). Recientemente, se ha estudiado la implicación de otros neurotransmisores en la fisiopatología de los trastornos del humor: acetilcolina, GABA (ácido gamma aminobutírico), sustancia P, glicina y glutamato.
Algunos segundos mensajeros como: la proteína G, el cAMP (monofosfato cíclico de adenosina), cGMP (monofosfato cíclico de guanina), fosfatidilinositoles y calcio-calmodulina, también se han implicado en la etiopatogenia de los trastornos depresivos, por su papel en el funcionamiento bioquímico de las neuronas. También, se ha observado que los pacientes con depresión presentan alteraciones que indican disminución de la neuroplasticidad, la capacidad del cerebro para cambiar y así adaptarse a los cambios ambientales y recuperarse de lesiones o enfermedades.
Factores inmunológicos
Algunos pacientes deprimidos presentan alteraciones en el sistema inmunológico: alteración de la función y estructura del sistema monocito-macrófago y aumento de las citoquinas (como las interleuquinas 1 y 6), entre otras. Además, algunos autores han descrito una relación funcional entre el sistema inmunológico y el sistema serotoninérgico.
Sueño
Los niños/adolescentes con trastorno depresivo presentan alteraciones en el sueño como: despertar precoz (la más específica del trastorno depresivo), sueño superficial con múltiples despertares durante la noche e insomnio de conciliación. Con frecuencia, también presentan una alteración en el patrón polisomnográfico del sueño: acortamiento del periodo de latencia de la primera fase REM, aumento de la actividad REM en el primer tercio de la noche y disminución de las fases III y IV (correspondientes al sueño más profundo). Además, algunos autores sugieren que el sueño no reparador y el insomnio de conciliación se asocian a la persistencia y recurrencia del trastorno depresivo.
Enfermedad médica
Una enfermedad médica aumenta el riesgo de aparición de DM por efecto directo, actuando sobre el cerebro (trastorno del humor secundario a un problema médico) o por efecto indirecto, mediado por el estrés que produce la enfermedad médica.
Enfermedad psiquiátrica
Los trastornos (o síntomas) de ansiedad aumentan el riesgo de DM en todas las edades, especialmente en mujeres. La asociación es más intensa en el trastorno de ansiedad generalizada y el trastorno por ataques de pánico. Otras enfermedades psiquiátricas también pueden provocar DM a través del efecto estresante que producen por sus síntomas y su impacto en el funcionamiento normal del adolescente.
Factores psicológicos
Algunos rasgos temperamentales observables desde la infancia, se asocian a psicopatología en la edad adulta: excesiva timidez, introversión, hipersensibilidad y dependencia emocional, ansiedad, inseguridad con búsqueda de seguridad (reassurance seeking) en los demás, baja autoestima, escasa tolerancia a la frustración, falta de adaptabilidad al cambio, neuroticismo, perfeccionismo, elevada autoexigencia e inhibición conductual. Sin embargo, los resultados de los estudios no son todavía concluyentes en la edad pediátrica.
Algunos mecanismos de afrontamiento aumentan el riesgo de depresión, tales como: rumiación negativa, perseverancia o actitud sumisa.
Las distorsiones cognitivas, es decir, cogniciones negativas y erróneas sobre uno mismo, su entorno y su futuro, se han relacionado con la aparición y el mantenimiento del trastorno depresivo en niños. También, las atribuciones negativas acerca de los acontecimientos vitales. Sin embargo, no se ha establecido si estas son primarias o secundarias al trastorno depresivo.
Factores ambientales (estrés)
Un factor estresante negativo puede desencadenar un episodio depresivo. De hecho, la mayoría de los primeros episodios depresivos están relacionados con un factor ambiental negativo.
El mecanismo de acción por el que los factores estresantes aumentan el riesgo de trastorno del humor puede ser directo (alterando el funcionamiento cerebral, p. ej., aumentando la concentración de cortisol en sangre) o indirecto (produciendo distorsiones cognitivas negativas).
Algunos estresores son propios de la edad escolar, como el acoso escolar (bullying). Otros son propios de la adolescencia, como formar la propia identidad personal, “asimilar” la sexualidad emergente, los cambios físicos de la pubertad (y peor si ocurren antes o después que el resto de sus pares), la separación de los padres o la toma de decisiones importantes por primera vez. En este sentido, existe mayor riesgo de trastorno depresivo y de ideas e intentos de suicidio en adolescentes LGTBQIA+ (del inglés, Lesbian, Gay, Bisexual, Transgender, Intersexual, Queer, Intersex, Asexual/Aromantic/Agender, etc.), que también tienen riesgo más elevado de trauma y bullying.
Algunas dificultades familiares graves pueden actuar como desencadenante de un trastorno depresivo, como la discordia familiar severa y la muerte o la separación de los padres, sobre todo en los niños más pequeños. Hay una asociación entre la depresión en niños y: vínculos familiares afectivos débiles, niveles elevados de crítica, hostilidad familiar y psicopatología de los padres.
Los conflictos interpersonales son factores de riesgo significativo de depresión, especialmente a partir de la adolescencia, cuando el niño comienza a ser independiente de su familia. Las chicas adolescentes sufren un mayor número de estresores y los perciben como más intensos comparado con los varones. Probablemente, se deba a la mayor necesidad de afiliación y de conexión interpersonal de las chicas, relacionado con el aumento de estrógenos y oxitocina en la pubertad. Para las adolescentes, las dificultades con los amigos o la pareja suponen un estresante marcado, porque se sienten rechazadas en un momento de su desarrollo en que necesitan sentirse aceptadas.
La calidad de la interacción entre los padres y el niño influye en el desarrollo y la maduración del circuito cortico-límbico, que es esencial para regular el afecto. Aumenta el riesgo de depresión cuando el estilo de crianza de los padres (parenting style) conlleva una disciplina excesivamente dura o excesivamente permisiva, o cuando existe un vínculo inseguro o falta de afecto (sobre todo, materno) y escasa supervisión. Esto influye, sobre todo en las chicas, por su mayor necesidad de conectividad emocional, también con su familia.
La presencia de enfermedad psiquiátrica en los padres aumenta el riesgo de depresión en un hijo, sobre todo en el caso de que la madre presente depresión mayor o el padre presente abuso de alcohol o personalidad antisocial.
Esta relación tiene un componente genético (se transmite la predisposición a presentar un trastorno depresivo) y un componente ambiental (un progenitor deprimido puede modelar a un hijo interacciones hostiles y pasivas, retraimiento social y distorsiones cognitivas).
Entre los factores estresantes, es necesario destacar el maltrato y el abuso sexual/físico/emocional, como factor de riesgo de trastorno depresivo, de comportamiento suicida y de psicopatología en general.
Momento del desarrollo
El impacto también depende del momento en el que aparece el estresante. Su impacto es más perjudicial durante los periodos críticos para el desarrollo cerebral y emocional. El periodo crítico puede ser prenatal (durante el embarazo) o post-natal. Los factores ambientales negativos en estos periodos pueden provocar cambios persistentes en la neuroplasticidad, estructura y funcionamiento cerebral, que influyen en cómo el niño percibe y cómo responde a los factores ambientales el resto de su vida.
A medida que el paciente va presentando episodios depresivos a lo largo de su vida, estos pueden desencadenarse a raíz de estresantes cada vez más leves, hasta que pueden incluso llegar a ocurrir de forma espontánea (Efecto de encendido o “Kindling”).
Factores socioculturales
Algunas características sociodemográficas aumentan el riesgo de presentar DM y psicopatología en general como: pobreza extrema, nivel socioeconómico bajo, vivir en áreas urbanas o falta de apoyo social. La cultura influye en el rol atribuido a los niños, sobre todo, a partir de la pubertad. En algunas culturas se espera que las chicas adolescentes sean dependientes, muy emocionales, sumisas y sacrificadas, rasgos que son factores de riesgo de depresión.
Factores protectores
Algunos factores disminuyen el riesgo de depresión; por ejemplo: tener una afiliación cultural, religiosa o grupal, probablemente mediado por el desarrollo de actitudes cognitivas positivas y el apoyo social; tener unos cuidadores responsables (esto disminuye el riesgo de depresión y de psicopatología en general, en los niños); presentar sentido del humor; una relación estrecha con, al menos, un familiar/ amigo íntimo; la consecución de logros valorados por la sociedad; y un cociente intelectual normal-alto.
Resumen
En resumen, los factores etiológicos biológicos, psicológicos, ambientales y socioculturales interaccionan entre sí de manera compleja, determinando la vulnerabilidad o por el contrario la resistencia/resiliencia, biológica y psicológica, de una persona a presentar un trastorno depresivo, prediciendo la probabilidad de que un paciente presente un trastorno del humor.
Los expertos sugieren un modelo de diátesis-estrés de depresión, en el que los factores genéticos y el antecedente de trauma en la infancia actúan como factores predisponentes (vulnerabilidad biológica) y los acontecimientos vitales estresantes (que incluyen enfermedades médicas y psiquiátricas) actúan como factores desencadenantes (desencadenan un episodio afectivo en personas predispuestas); mientras que otros factores como las alteraciones cerebrales, los rasgos de personalidad o las distorsiones cognitivas, actúan como factores mediadores o moduladores de la enfermedad (Fig. 2).
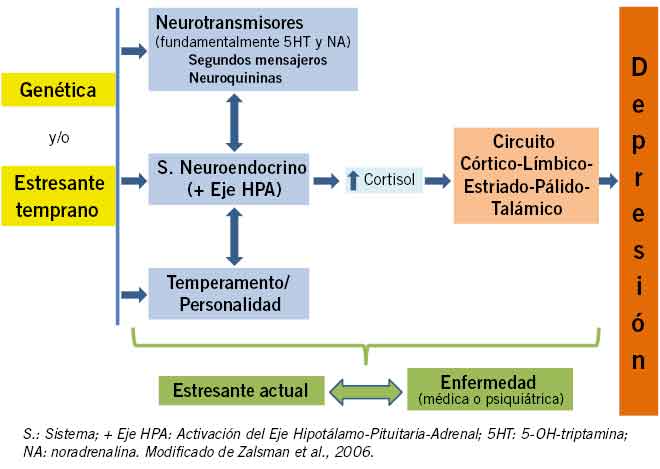
Figura 2. Modelo etiopatogénico de la depresión, interacción entre genética y factores estresantes tempranos.
Comorbilidad
La comorbilidad psiquiátrica es muy frecuente en la DM, también en niños y adolescentes (40-90% presentan, al menos, otro trastorno psiquiátrico comórbido; y el 50%, al menos, dos).
Con frecuencia, la comorbilidad complica el diagnóstico, aumenta el impacto en el funcionamiento global del niño, disminuye la respuesta al tratamiento y favorece las recaídas.
La comorbilidad psiquiátrica empeora el pronóstico y sugiere la necesidad de un tratamiento más intenso. La mayoría de los trastornos comórbidos comienzan antes del primer episodio depresivo, excepto el abuso de sustancias y el trastorno por ataques de pánico, que suelen debutar después, al final de la adolescencia. Algunos trastornos psiquiátricos aumentan el riesgo de aparición de distimia en los niños, como el trastorno por déficit de atención e hiperactividad (TDAH) o los trastornos del comportamiento negativista/desafiante o disocial.
Trastorno de ansiedad
La mayoría de los niños con depresión presentan síntomas de ansiedad. Debido a la elevada tasa de comorbilidad, los expertos sugieren que los trastornos depresivos y ansiosos comparten su vulnerabilidad biológica. Cuando se da esta comorbilidad, lo más habitual es que el trastorno de ansiedad sea el precursor del trastorno depresivo. También es frecuente, que niños con trastorno obsesivo-compulsivo (TOC) presenten depresión.
Trastornos de conducta
El trastorno de conducta con frecuencia se asocia a la depresión, sobre todo en los niños más pequeños. Esta comorbilidad está favorecida por el solapamiento de factores de riesgo de ambas patologías como: abuso de sustancias, padres con consumo de tóxicos y criminalidad, exposición a violencia familiar y discordia familiar grave.
Trastorno por déficit de atención e hiperactividad (TDAH)
Aproximadamente, el 30% de los niños con depresión mayor tienen TDAH asociado. La asociación de ambos trastornos parece influir en que el trastorno depresivo comience antes, dure más, provoque mayor deterioro en el funcionamiento, se asocie a una mayor tasa de ideación/actos suicidas, y aumente la probabilidad de ingreso hospitalario.
Abuso de sustancias
Los niños con depresión mayor, sobre todo los varones y adolescentes, con frecuencia tienen asociado abuso o dependencia de alcohol, tabaco y drogas (cannabis, anfetaminas y cocaína). Los estudios sugieren un solapamiento bidireccional.
Trastorno de conducta alimentaria
La depresión con frecuencia se asocia a bulimia nerviosa y trastorno por atracones, pero también, anorexia nerviosa.
Enfermedades médicas
Los niños deprimidos presentan enfermedades médicas con mayor frecuencia que los controles sanos. La presencia de un trastorno depresivo interfiere negativamente en el curso de la enfermedad médica. Las enfermedades médicas que más se han relacionado con depresión en niños y adolescentes son: dermatitis atópica, asma, epilepsia, diabetes, enfermedades reumáticas, oncológicas, neuroendocrinas y obesidad.
Diagnóstico diferencial
Los síntomas de la DM no son patognomónicos. El diagnóstico diferencial se debe realizar con la tristeza normal, otros trastornos psiquiátricos y enfermedades médicas.
Tristeza normal
El sentimiento de tristeza es normal cuando es proporcionado al factor desencadenante (p. ej., la muerte de un ser querido), se alivia con situaciones positivas y se resuelve espontáneamente. La distinción más importante entre depresión como enfermedad y los “altibajos normales” de la infancia y adolescencia, es que los síntomas depresivos se asocian a sufrimiento o malestar interno (“distress”) y deterioro en el funcionamiento del paciente.
Enfermedad bipolar
Es difícil realizar el diagnóstico diferencial entre depresión mayor o episodio depresivo bipolar, durante un primer episodio depresivo. Algunas características sugieren bipolaridad como: antecedentes familiares de enfermedad bipolar, psicosis e historia de manía (o hipomanía) secundaria a antidepresivos. Sin embargo, no todos los pacientes con estas características tienen enfermedad bipolar.
Trastornos de ansiedad
Hay un solapamiento de síntomas entre depresión y ansiedad. Algunos son más característicos del trastorno depresivo (retraso psicomotor, tristeza, anhedonia, ideas de suicidio, despertar precoz y pérdida de apetito) y otros del trastorno de ansiedad (actitud hipervigilante, sensación de tensión interna, pánico, evitación fóbica, indecisión, inseguridad y agitación psicomotriz).
Abuso de sustancias
El abuso de sustancias (intoxicación aguda, uso crónico o abstinencia) puede provocar síntomas depresivos. La persistencia de los síntomas afectivos durante un periodo de abstinencia prolongado sugiere un trastorno del humor primario (no relacionado con las drogas).
Esquizofrenia y trastornos psicóticos
Para realizar el diagnóstico diferencial entre trastornos depresivos y psicóticos es esencial establecer el orden cronológico de aparición de los síntomas depresivos y psicóticos, y su persistencia en el tiempo (relación temporal). Hay tres posibilidades, fundamentalmente:
1. Un episodio depresivo con síntomas psicóticos si: predominan los síntomas depresivos (vs. síntomas psicóticos), solo aparecen síntomas psicóticos cuando están presentes los síntomas depresivos, y ambos desaparecen a la vez, o son recurrentes al mismo tiempo. Además, frecuentemente, el paciente presenta antecedentes familiares de depresión (y no de trastorno psicótico).
2. Un episodio depresivo post-psicótico: los síntomas depresivos aparecen tras la resolución de los síntomas psicóticos, que es frecuente durante el curso de una esquizofrenia.
3. Trastorno esquizoafectivo: los síntomas psicóticos y depresivos son igual de severos (ambos son predominantes), aparecen a la vez y tienden a la cronicidad.
Trastorno de aprendizaje
Con frecuencia, los niños con trastorno de aprendizaje (de la lectura, escritura, matemáticas, no-verbal y del lenguaje) presentan síntomas depresivos, posiblemente asociados al frecuente fracaso escolar y dificultades interpersonales.
Enfermedad médica
Con frecuencia, un trastorno depresivo se manifiesta con síntomas físicos que se pueden confundir con una enfermedad médica. Algunas enfermedades médicas pueden provocar síntomas depresivos como: infecciones crónicas (mononucleosis infecciosa por VEB), enfermedades autoinmunes, endocrinas (hipotiroidismo), déficits nutricionales graves, enfermedades neurológicas y enfermedades oncológicas (tumores del sistema nervioso central). Algunos medicamentos también pueden favorecer la aparición de síntomas depresivos como: estimulantes, anticonceptivos hormonales y corticoides. En este caso, el tratamiento de depresión mayor o distimia solo debe realizarse si el niño cumple criterios diagnósticos (DSM-5)(1) y los síntomas no se deben solamente a estas enfermedades o medicamentos.
Tratamiento de la depresión en niños y adolescentes
La fluoxetina y el escitalopram son eficaces y seguros en el tratamiento de la depresión mayor en niños y adolescentes, y tienen la aprobación de la FDA de EE.UU. Si un paciente no responde al primer inhibidor selectivo de recaptación de serotonina (ISRS), la recomendación es probar otro ISRS y añadir terapia cognitiva conductual (TCC). La TCC se puede usar como monoterapia en casos leves o moderados, porque puede tardar más que la medicación en conseguir un respuesta (por eso no se recomienda como monoterapia si hay ideas graves de suicidio).
Tratamiento farmacológico
Los antidepresivos son eficaces para la DM en niños y adolescentes, el TOC y otros trastornos de ansiedad. Aunque se llamen “antidepresivos”, son más eficaces en trastornos de ansiedad, de eficacia intermedia en el TOC y siendo eficaces, su efecto es más modesto en DM(4). Solamente fluoxetina está aprobada para el tratamiento agudo y de mantenimiento de la DM en niños y adolescentes (8-17 años) y escitalopram en adolescentes (12-17 años). También, hay dos estudios positivos de sertralina en niños 6-17. Para otros antidepresivos, hay algunos estudios negativos de citalopram (N = 1), escitalopram (N = 1) y paroxetina (N = 3); y de los no-ISRS, mirtazapina (N = 2), nefazadona (N = 2) y venlafaxina (N = 2). Es importante resaltar que estos estudios tuvieron tasas de respuesta similares a las encontradas en los estudios positivos, pero un efecto placebo más alto. Las altas tasas de respuesta a placebo se asociaron con depresión leve (versus marcada o grave) en los probandos, alto número de sedes del estudio y edad más temprana de los pacientes (niños vs. adolescentes). También, hay estudios de eventos adversos emergentes del tratamiento con ISRS, incluyendo el inicio de la ideación suicida (pero sin suicidio consumado) en niños y adolescentes tratados con ISRS para DM, pero no en aquellos tratados con SSRI para trastornos de ansiedad(4).
El clínico debe conocer bien la evidencia sobre eficacia, tolerabilidad y seguridad en los estudios aleatorios doble-ciego controlados con placebo de ISRS en DM en niños y adolescentes, incluyendo sus métodos y limitaciones, y la mejor forma de interpretarlos, para facilitar la conversación necesaria con los padres, para el consentimiento informado. Debe revisarse el ratio riesgo/beneficio con los padres antes de seleccionar el mejor tratamiento basado en la evidencia disponible para su hijo con DM. Esta decisión de los padres debe basarse en factores como: gravedad de DM (moderada o grave), historia de un episodio previo de DM o tratamiento previo con ISRS, antecedentes familiares de DM unipolar versus trastorno bipolar, historia familiar de buena respuesta a ISRS, estresores ambientales (con especial interés en acoso escolar) que se han eliminado sin que mejore el humor, y evidencia de un buen ensayo de terapia cognitivo-conductual (TCC) con falta de respuesta.
Eficacia de los antidepresivos y si son eficaces en niños y adolescentes con DM
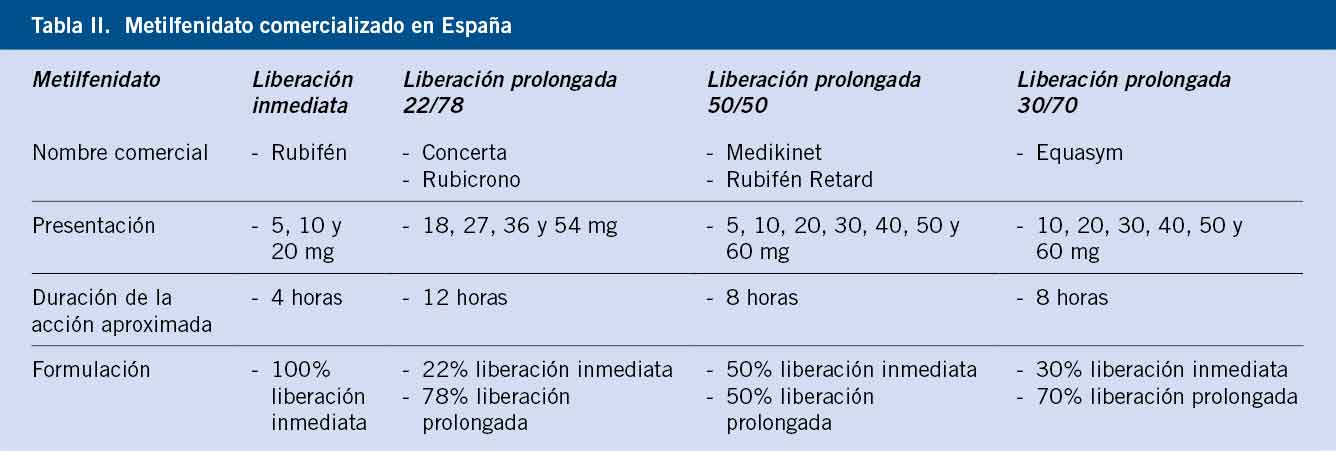
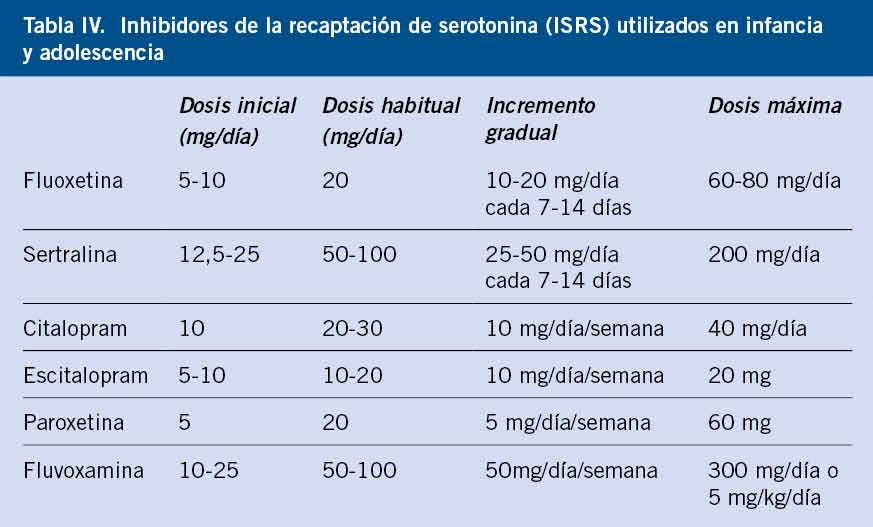
Hay, al menos, 19 estudios publicados que evaluaron la eficacia de los antidepresivos comparados con placebo, 15 con ISRS y 4 con antidepresivos de nueva generación no ISRS, en un total de 3.335 niños o adolescentes (Tabla III)(4,5).
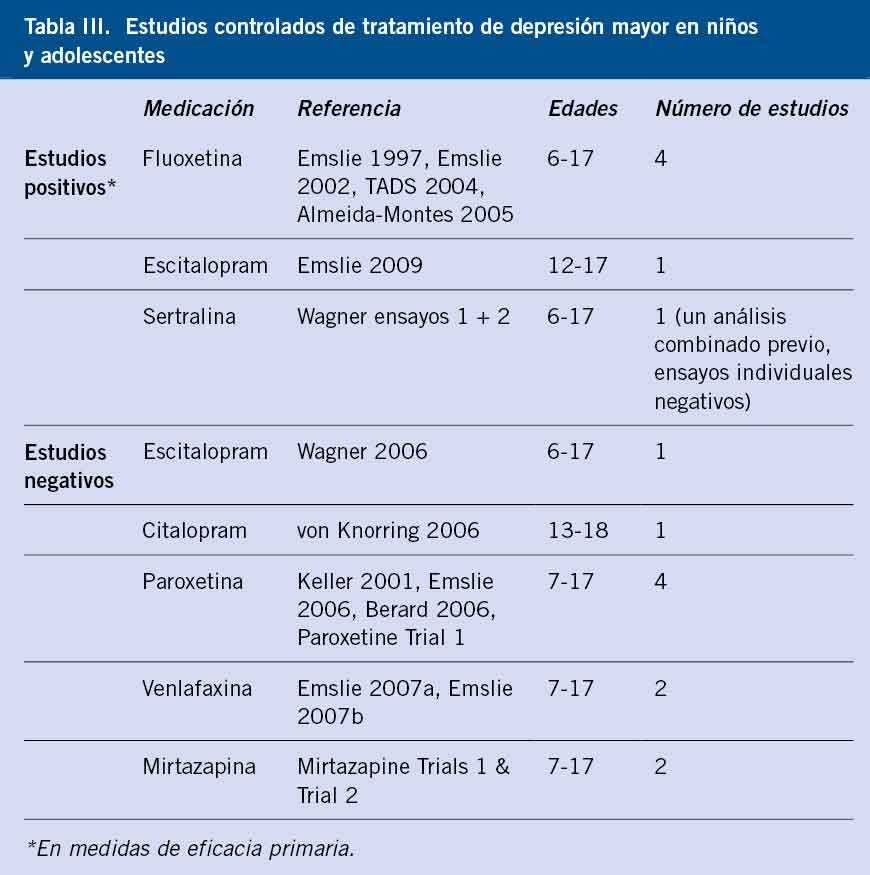
Encontramos 15 estudios que usaron inhibidores selectivos de recaptación de serotonina (ISRS): fluoxetina (N = 5), escitalopram (N = 2), sertralina (N = 2), citalopram (N = 2) y paroxetina (N = 4).
Respecto a otras clases de antidepresivos, encontramos 2 ensayos publicados juntos del inhibidor selectivo de la recaptación de norepinefrina (ISRN) venlafaxina; y dos ensayos del antidepresivo tetracíclico, mirtazapina. Recientemente, estudios con vortioxetina no encontraron eficacia respecto a placebo en niños y adolescentes.
El Tratamiento para Adolescentes con Estudio de Depresión (TADS)(6,7) fue el primer ensayo que comparó directamente la eficacia de fluoxetina, la terapia cognitivo-conductual (TCC), su combinación (fluoxetina + TCC) o placebo en adolescentes con DM. Después de 3 meses de tratamiento, la fluoxetina fue superior al placebo (tasa de respuesta del 61% frente al 35%), sin embargo, la TCC (respuesta 43%) no fue diferente del placebo (Fig. 3).

Figura 3. Estudio TADS (Tratamiento de adolescentes con depresión). Adaptado de March et al., 2008. Tasas de respuesta a las 4 ramas de tratamiento, primeras 12 semanas, doble ciego(6,7).
Fluox: fluoxetina; TCC: terapia cognitivo-conductual; CDRS (Children Depression Rating Scale): Escala de depresión de niños.
Por otro lado, respecto a la remisión completa, solo en el grupo de uso combinado de fluoxetina + TCC, las tasas de remisión eran más altas que con placebo (37% vs 17%). Al analizar los siguientes 6 meses de tratamiento, encontraron que había una convergencia gradual de los efectos del tratamiento entre los tres grupos activos de tratamiento. Así, tras 9 meses, la fluoxetina, la TCC y su combinación, no difirieron en la tasa de respuesta (fluoxetina: 81%, TCC: 81%, combinación 86%) ni en las tasas de remisión (fluoxetina 55%, TCC 64% y combinación 60%) (Fig. 4).

Figura 4. Estudio TADS (Tratamiento de adolescentes con depresión). Seguimiento a largo plazo en abierto tras la fase doble ciego. Adaptado de(6,7). Tasas de respuesta las 4 ramas de tratamiento.
Fluox: fluoxetina; TCC: terapia cognitivo-conductual.
La conclusión de estos 2 estudios, el inicial y el de seguimiento, es que, en el caso de un niño con DM moderada a grave, probablemente debamos usar fluoxetina desde el inicio, porque la respuesta es más rápida que si solo usamos TCC, y seguramente sería razonable usar fluoxetina + TCC, porque las tasas de respuesta tras 3 meses son mayores que usando solo fluoxetina. Sin embargo, si la depresión es leve y podemos esperar una respuesta, el uso de TCC sola o de fluoxetina sola, alcanza niveles de respuesta, tras 9 meses, similares a si usamos fluoxetina + TCC. Esto es importante en sistemas de salud con recursos limitados (p. ej., el de cualquier país del mundo) a la hora de seleccionar el mejor tratamiento para cada paciente, con las mejores tasas de remisión con el menor coste posible.
Sin embargo, en otros estudios, la combinación de ISRS + TCC fue superior al tratamiento con ISRS en monoterapia en 1 estudio, pero no otros 3 estudios agudos de DM en niños y adolescentes. Los predictores de mejor respuesta a la TCC + medicación fueron: más comorbilidad, ausencia de antecedentes de maltrato y menor desesperanza.
En 2007, un meta-análisis de Bridge et al.(8) de 13 ensayos (N = 2.919) encontró que, las tasas absolutas de respuesta en niños y adolescentes fueron 61% (IC del 95%, 58-63%) en los participantes tratados con antidepresivos y 50% (IC del 95%, 47% a 53%) en los tratados con placebo, con una diferencia de riesgo agrupada del 11% (IC del 95%, 7-15%) y número necesario para tratar (NNT) de 10 (IC del 95%, 7-15%), con un NNT para la fluoxetina de 6(8). Las tasas absolutas de ideación suicida/intento de suicidio fueron del 3% en los pacientes tratados con antidepresivos versus el 2% en los que recibieron placebo. La diferencia de riesgo agrupado fue de 1%, por lo que el número necesario para dañar (NNH) fue de 112. En este exhaustivo meta-análisis, NNT para ISRS en 6 ensayos de trastorno obsesivo compulsivo (TOC) (N = 705) fue de 6 (95% IC, 4-8) y NNT para ideas o intento de suicidio en los ensayos de TOC fue de 200. Y NNT para ISRS en 6 ensayos en ansiedad (N = 1.136) fue de 3 (95% IC, 2 a 5) y NNH para la ideación suicida / intento de suicidio en estos ensayos fue de 143. Así, la eficacia de los antidepresivos parece ser mayor en ansiedad, intermedia en TOC, y menor en DM, y el riesgo de ideación suicida / intento de suicidio mayor en DM que en los ensayos de ansiedad(10), pero aún con una relación riesgo/beneficio favorable en 11 a 112. Los predictores de eventos adversos suicidas fueron:
• Alta ideación suicida basal.
• Conflicto familiar.
• Abuso de drogas o alcohol.
Hay otro meta-análisis en red más reciente(4), que encontró eficacia con diferentes tamaños de efecto (TE) respecto al placebo de fluoxetina (TE medio: 0,51), escitalopram (TE bajo: 0,17) y sertralina (TE bajo: 0,11), aunque la combinación más eficaz era fluoxetina + TCC (tamaño del efecto medio: 0,73). Recordemos que un tamaño del efecto entre 0,5 o 0,8 se considera medio.
El uso de ejercicio físico para el tratamiento de la depresión mayor en niños y adolescentes, no encontró beneficios significativos en un reciente meta-análisis(9). Tampoco se encontraron evidencias claras del uso de parámetros inflamatorios, como la proteína C reactiva (PCR), interleukina-6 (IL-6) o factor de necrosis tumoral-alfa (TNF-α) en la etiología, el pronóstico o el tratamiento de la depresión en niños y adolescentes, en otro meta-análisis de estudios entre 1946 y 2019(10).
¿Qué antidepresivo debemos usar?
Los dos únicos medicamentos aprobados por la FDA para el tratamiento de la DM en adolescentes son: fluoxetina (para niños y adolescentes de 7 a 17 años) y escitalopram (adolescentes 12-17 años).
También hay otros estudios positivos (aunque no estén aprobadas por la FDA) que apoyan el uso de: citalopram (1 estudio en pacientes de 7 a 17 años) y sertralina (2 estudios en pacientes de 7 a 17 años).
Basándonos en los estudios disponibles(4-7), la fluoxetina en niños y adolescentes (6-17 años; tasas de respuesta: 52-61% vs. placebo: 33-37%)(15-19) y escitalopram en adolescentes (12-17 años; tasas de respuesta: 64% vs. placebo: 53%) tienen evidencia de eficacia en el tratamiento de la depresión mayor. Además, hay pruebas de que la sertralina (tasa de respuesta: 63% vs. placebo 53%) podría ser beneficiosos en los niños de 6 a 17 años, y también hubo un estudio positivo con citalopram (tasas de respuesta: 45% vs. placebo 45%).
Factores asociados con estudios negativos
Los estudios negativos (Tabla III) tuvieron tasas de respuesta similares a los estudios positivos (49-69%), pero la respuesta placebo fue mayor que en los estudios positivos (41-61%), por lo que la medicación no se separó significativamente del placebo.
Los factores asociados con altas tasas de respuesta placebo incluyeron:
• Edad más temprana del paciente.
• Menor gravedad basal de los síntomas depresivos.
• Mayor número de sedes en el estudio.
Duración del tratamiento en un episodio de depresión mayor (DM)
Para intentar responder a la pregunta que frecuentemente nos hacen los padres en consulta: ¿cuánto tiempo hay que mantener el tratamiento en un episodio depresivo?, Cheung et al. realizaron un estudio en 93 adolescentes con DM, que recibieron tratamiento en abierto (sin doble ciego controlado con placebo) con sertralina de 12 semanas (3 meses) de duración. Los pacientes que respondieron (N = 51, 54,8%), continuaron tomando sertralina en abierto durante otras 24 semanas (6 meses). Al final de estas 36 semanas (9 meses), los que mantuvieron la respuesta (N = 22; 23,6% de la muestra original) fueron asignados aleatoriamente y doble ciego a continuar con sertralina (N = 13) o cambiar a placebo (N = 9), durante otras 52 semanas (1 año). Después de 52 semanas (1 año) de doble ciego, tras 3 + 6 meses de tratamiento inicial, en total, 1 año y 9 meses, el 38% de los que recibieron sertralina mantuvieron la respuesta, pero el 0% de los pacientes tratados con placebo mantuvieron la respuesta. Así, 6 meses después de lograr una respuesta, una aleatorización a placebo dio lugar a una recaída en el 100% de los pacientes. Sin embargo, una limitación es el pequeño tamaño muestral, pero los hallazgos indican un posible beneficio del tratamiento de mantenimiento con sertralina, comparado con placebo tras 6 meses de respuesta. Estudios más grandes son necesarios, porque el análisis de supervivencia no encontró diferencias significativas entre los grupos (p = 0,17).
El tratamiento de continuación después de lograr una buena respuesta es importante para aumentar la probabilidad de remisión sostenida y para prevenir la recaída. Si 6 meses es demasiado corto para la continuación, ¿cuánto tiempo es suficiente? No hay una respuesta empírica clara a esta pregunta, además de las directrices de expertos, que recomiendan el tratamiento hasta 6-12 meses después de lograr la remisión completa, y una interrupción gradual, durante un periodo que esté libre de estrés importante (no durante el comienzo del año escolar, ni al final durante los exámenes). Según el estudio de Cheung et al., una duración del tratamiento cercana a 12 meses después de la remisión completa, es probablemente más segura para prevenir las recaídas.
Otro factor es cuando, durante el año, detener el tratamiento. En el estudio de tratamiento de adolescentes con depresión resistente a ISRS (Treatment of SSRI resistant depression in adolescents study, TORDIA)(11), los pacientes que pararon su tratamiento de 12 semanas durante las vacaciones de verano tenían probabilidades 1,7 veces mayores (intervalo de confianza del 95% = 1,02-2,8, p = 0,04) de tener una respuesta adecuada, comparado con los que paraban su tratamiento en mitad del año escolar.
En otro interesante estudio, Kennard et al. trataron a 66 adolescentes de 11 a 17 años con DM, que fueron asignados a un curso abierto de fluoxetina de 12 semanas. Los que respondieron fueron asignados aleatoriamente para continuar con fluoxetina (N = 24) o continuar con fluoxetina + TCC (N = 22). Después de 6 meses de tratamiento con cualquiera de los brazos, las tasas de recaída fueron: 37% con fluoxetina y 15% con fluoxetina + TCC. Por lo tanto, similar al TADS, al añadir TCC se reduciría la tasa de recaída en comparación con usar la medicación sola.
Paciente no respondedor al primer ISRS (dosis y duración adecuadas)
Hay alguna evidencia disponible de qué hacer si el paciente no responde a una prueba con dosis y duración adecuadas (8 semanas) de un ISRS que viene del estudio TORDIA.
En el estudio de tratamiento de la depresión resistente a los ISRS en adolescentes (TORDIA), 334 pacientes adolescentes (edades 12-18) con depresión clínicamente significativa (escala de depresión de los niños>40) y gravedad moderada a grave (CGI>4) que no habían respondido a un ISRS durante 8 semanas, fueron elegibles para participar en el estudio y fueron asignados al azar a uno de los cuatro tratamientos:
1. Cambiar a otro ISRS (citalopram o fluoxetina).
2. Cambiar a venlafaxina.
3. Cambiar a ISRS + terapia cognitivo-conductual (TCC).
4. Cambiar a venlanfaxina + TCC.
Aunque este estudio se realizó en medio de la controversia de las ideas de suicidio y los antidepresivos, y tuvo reclutamiento dificultado, se consiguió terminar. La fase aguda fue de 12 semanas, los respondedores permanecieron en su brazo de tratamiento y los no respondedores recibieron tratamiento abierto durante 12 semanas adicionales. Los resultados mostraron:
• Una tasa de respuesta del 50% a un tratamiento alternativo.
• Una respuesta similar a otro ISRS (47%) o venlafaxina (48%), pero venlafaxina se asoció con más efectos secundarios.
• La combinación de antidepresivo + TCC tuvo mejor tasa de respuesta (55%) que el antidepresivo solo (41%).
Por lo tanto, la recomendación basada en la evidencia para un adolescente con depresión moderada a grave que no responde a un ISRS tras 8 semanas de tratamiento con dosis eficaces es cambiar a otro ISRS (fluoxetina o citalopram) y agregar TCC. Esto lograría una respuesta en el 55% de los pacientes. Los predictores de respuesta incluyeron: depresión menos grave, menos conflictos familiares y ausencia en conductas autolesivas no suicidas.
Seguridad de los antidepresivos en niños y adolescentes
Los antidepresivos ISRS suelen ser bien tolerados en niños y adolescentes, pero los efectos a largo plazo de estos agentes no se conocen. Los eventos adversos de los ISRS y otros nuevos antidepresivos parecen ser similares, dependientes de la dosis, y pueden disminuir con el tiempo.
Los eventos adversos más frecuentes incluyen: síntomas gastrointestinales, cambios de sueño (insomnio, somnolencia, sueños vívidos, pesadillas, sueño alterado), inquietud, diaforesis, dolores de cabeza, acatisia, apetito y cambios de peso (aumento o disminución) y disfunción sexual. La venlafaxina puede aumentar ligeramente la tensión arterial, y alrededor del 3-8% de los jóvenes, en particular los niños, también pueden mostrar una mayor impulsividad, agitación, irritabilidad, “tontería” y “activación conductual”. Algunos efectos adversos son más frecuentes inicialmente, por lo que se recomienda comenzar con una dosis baja durante unos días, luego aumentar hasta la dosis terapéutica inicial y esperar 4 semanas hasta considerar el siguiente aumento de dosis. Aumentar la dosis más rápidamente no acelerará la respuesta, pero aumentará el riesgo de eventos adversos.
Seguridad: ideas e intentos de suicidio
Un evento adverso potencial que ha generado atención médica, familiar y mediática es la posible asociación del uso de antidepresivos con ideación de suicidio (suicidalidad). Históricamente, desde 1950, se observó que los antidepresivos están asociados con un pequeño aumento en la ideación suicida. Inicialmente con tricíclicos, luego con ISRS en adultos en los años 1980 y principios de los 1990, seguidos de casos de niños durante los años 1990. Una revisión de 24 estudios (16 de DM) encontró que el uso de antidepresivos en pacientes pediátricos se asoció con un modesto aumento del riesgo de ideas o intentos de suicidio, pero no hubo suicidios consumados en los ensayos. El riesgo relativo general de ideación suicida para todos los ensayos e indicaciones (depresión, ansiedad y TOC) fue de 1,95 (IC del 95%: 1,28-2,98), y para los ISRS en los ensayos de DM 1,66 (IC del 95%: 1,02-2,68). Sin embargo, en los 24 estudios, el intervalo de confianza del 95% incluyó siempre el valor 1, por lo que hay un 95% de probabilidad de que el riesgo de ideación suicida con antidepresivos se multiplique por 1 respecto al placebo (es decir, sea igual al de placebo). Otra limitación de este documento, es que los resultados no se basan en datos recogidos prospectivamente en el diseño del estudio, sino en datos recogidos retrospectivamente, con gran variabilidad entre unos ensayos y otros en lo que se informa como evento adverso.
En una revisión más reciente de 27 estudios, los autores hallaron una tasa de ideas o intentos de suicidio del 3% (ningún suicidio consumado) en pacientes tratados con antidepresivos para depresión, ansiedad y TOC (IC del 95%, 2-4%) vs. 2% (IC del 95%, 1-2%) con placebo. La diferencia de riesgo fue de 1% (IC del 95%, 0,1-2%), no estadísticamente significativa (p = 0,08). Ninguno de los meta-análisis encontró casos de suicidio consumado.
Debido a los informes de este posible riesgo aumentado modesto de ideación suicida (ideas o intentos), la Agencia Británica de Regulación de Medicamentos y Productos Sanitarios del Reino Unido (MHRA) advirtió a los médicos del Reino Unido contra el uso pediátrico de sertralina, citalopram y escitalopram, debido al “perfil de riesgo-beneficio desfavorable”. En octubre de 2004, la FDA de EE.UU. emitió un aviso, ampliado en 2007, con un recuadro negro (Black Box Warning)(12) sobre todos los antidepresivos, para informar de un aumento del riesgo de suicidio en niños y adolescentes en pacientes de hasta 24 años de edad, y advertencias similares aparecieron en otros países. El objetivo de la advertencia era hacer que los médicos y las familias conocieran este riesgo potencial de baja frecuencia y equilibrar la toma de decisiones por consentimiento informado riesgo / beneficio, pero no prohibir el uso de antidepresivos hasta los 24 años(12).
Entre 1999 y 2003, antes de la advertencia del recuadro negro de la FDA de EE.UU., hubo un aumento en la tasa de diagnóstico de DM y en el uso de ISRS en todas las edades (2002-2003: uso pediátrico de antidepresivos aumentó significativamente un 36%), y paralelamente, hubo una disminución del 35,7% en tasas de suicidio.
Después de la advertencia del recuadro negro de la FDA, hubo una disminución en el diagnóstico de DM en niños y adolescentes, y una disminución del 22% de la prescripción de ISRS en jóvenes en EE.UU., Holanda y otros países. Durante este periodo, hubo un aumento en las tasas de suicidio consumado de 14% en los EE.UU. (2003-2004), 49% en Holanda (2003-2005) y 25% en Canadá (2003-2005). Esta asociación en el tiempo no implica causalidad, sin embargo, si los ISRS estuvieran asociados con mayor riesgo de ideas de suicidio, una disminución en el uso de ISRS debería haber asociado una disminución de las tasas de suicidio, no un aumento.
Bridge et al. encontraron que el número necesario para tratar (NNT) en niños y adolescentes con DM fue de 10 y el número necesario para dañar (NNH) para ideas o intentos de suicidio fue de 112(8). La ratio 112/10 sugiere una relación riesgo/beneficio favorable al uso de antidepresivos en niños con DM moderada o grave. Es decir, si no tratamos a un niño con depresión para evitar la aparición de ideas/intento de suicidio, por cada niño al que evitamos ese riesgo, dejamos a 11 niños que potencialmente podrían haber respondido, sin tratar. Por otro lado, el tratamiento de la DM con ISRS debe combinarse con TCC cuando esté disponible, ya que disminuye el riesgo de ideas o intentos de suicidio.
Algunos autores encontraron que un aumento en las ventas de ISRI de 1 pastilla per cápita (12% de los niveles de ventas del año 2000) reduce el suicidio en un 5%, lo que implica que cada 22.000 US$ adicionales gastados en SSRI evitaría un suicidio. Debemos pensar si compensa gastar 22.000 US$ (unos 18.000€) para salvar una vida. Nuestra opinión es que sí.
Debido a que en el estudio de adolescentes con depresión TADS(6,7) se excluyeron a los pacientes con alto riesgo de suicidio, el Instituto Nacional de Salud Mental (NIMH) de EE.UU. financió el estudio de tratamiento de adolescentes con intento de suicidio (TASA)(13). Este fue un ensayo abierto de 124 adolescentes con DM unipolar que habían hecho un intento de suicidio recientemente. La mayoría recibió psicoterapia y medicación específicas, y fueron seguidos 6 meses. Los riesgos mórbidos de los eventos suicidas y los intentos fueron 0,19 y 0,12, respectivamente, menor que en otras muestras comparables, lo que sugiere que la intervención fue útil.
En resumen, las ideas y los intentos de suicidio son bastantes frecuentes en la población pediátrica general; 2,6-16% y 0,5-5%, respectivamente, y la ideación suicida es un síntoma común en la depresión mayor. El suicidio es la tercera causa de muerte entre los 10 y 25 años, después de los accidentes y el cáncer; sin embargo, el suicidio es la octava causa a la que la ciudadanía dona fondos para la investigación, quizás por desconocer que tiene un origen médico y que se puede prevenir.
Algunos estudios sugieren que existe una asociación entre el tratamiento con ISRS en pacientes pediátricos con DM y un modesto aumento en ideación o intentos de suicidio (pero no en suicidio consumado). Otros estudios sugieren que no hay evidencia de esta asociación y que los ISRS reducen la ideación y los intentos de suicidio. Por otro lado, sabemos que la gran mayoría de las víctimas de suicidio (consumado) no estaban tomando antidepresivos en el momento de la muerte, incluso aquellos a quienes se les había prescrito, y no tenían niveles de antidepresivos en sangre. Es decir, si tenían depresión, no se les había diagnosticado, y si se había diagnosticado y tratado, no estaban tomando la medicación, indicando falta de diagnóstico, falta de tratamiento o mala adherencia, quizás por esto no mejoran y acaban muriendo (curso natural de esta enfermedad si no es tratada). La ratio riesgo/beneficio evita la aparición de-novo de ideas de suicidio vs. no tratar la depresión moderada a grave con antidepresivos, en concreto ISRS, es favorable al tratamiento.
Resumen del tratamiento farmacológico
La fluoxetina y el escitalopram son eficaces y seguras en el tratamiento de la depresión mayor en niños y adolescentes, y tienen la aprobación de la FDA de EE.UU. Si un paciente no responde al primer ISRS, la recomendación es probar otro ISRS y añadir TCC(4,6,7). La duración recomendada de tratamiento del episodio de DM, una vez alcanzada la remisión es de, al menos, 1 año, pero debe evitarse parar el tratamiento de forma brusca o en épocas de mayor estrés. El posible aumento modesto de la ideación suicida en algunos pacientes debe ser conocido por los médicos. El NNT para niños y adolescentes con DM es de 10, y el NNH para ideas/intentos de suicidio es de 112, lo que indica una relación riesgo/beneficio favorable al uso de antidepresivos en niños con depresión moderada o grave. No se encontró suicidio completo en ninguno de los 19 ensayos aleatorios doble ciego controlados con placebo.
Tratamiento no farmacológico: Psicoterapia
Terapia cognitivo-conductual (TCC)
El uso de TCC en el tratamiento de la depresión (y también de la ansiedad que frecuentemente acompaña los episodios depresivos) en niños y especialmente en adolescentes, se basa en la observación de que los pacientes con depresión mayor tienen sesgos y cometen errores en el procesamiento de la información, atendiendo preferentemente a estímulos emocionales negativos que refuerzan su humor deprimido.
Entre los sesgos de percepción y errores cognitivos más frecuentes presentes en adolescentes con DM están:
• Abstracción selectiva (filtro mental), en el que solo se considera una pequeña parte (la negativa) de la información disponible.
• Conclusión arbitraria (se llega a una conclusión apresurada con información contraria o insuficiente: “aunque he aprobado este examen, soy un inútil porque he tenido suerte”).
• Pensamiento ABSOLUTO (todo/nada) (“no tengo amigos, no sirvo para nada, soy feísima”).
• Magnificación y minimización.
• Personalización (asumir responsabilidad de sucesos externos).
• Pensamiento catastrófico (cualquier cosa que pasa es un desastre absoluto y ya no hay nada que hacer).
La TCC interrumpe los ciclos negativos de pensamiento negativo (es culpa mía), humor deprimido (estoy triste, no sirvo para nada) y acción maladaptativa (me quedo en la cama, o me corto con un cutter). Esta teoría cognitiva de la depresión está basada, no solo en la observación y evidencia clínica, sino también en estudios de resonancia magnética funcional (fMRI) que han encontrado una disminución del control cognitivo top-down (de arriba abajo) de las respuestas emocionales (el córtex prefrontal controla mal la actividad del sistema límbico), y la TCC tiene como objetivo también mejorar la capacidad de la corteza prefrontal a través de una reestructuración cognitiva. Una de las claves para la aplicación de la TCC son las técnicas de activación conductual, en la que se ayuda al paciente a normalizar sus rutinas saludables y a reiniciar actividades que les produzcan recompensa (que les gusten o les motiven), ya que se ha visto que una de las cosas que hacen los adolescentes con depresión es abandonar actividades que les resultan placenteras o interesantes (actividades sociales, de ocio, deporte…).
Como hemos mencionado al revisar los resultados del TADS(6,7) (Fig. 5), en adolescentes con depresión moderada a grave, el tratamiento con fluoxetina en monoterapia o combinada + TCC acelera la respuesta (además, fluoxetina + TCC consigue tasas de respuesta más altas tras 3 meses), comparado con si se usa solo TCC (que no se diferencia del placebo en 3 meses).

Figura 5. Posible algoritmo de tratamiento inicial de la depresión mayor en niños y adolescentes (ruta de respondedores en azul, no respondedores en rojo). Basado en tasas de respuesta y recomendaciones de TADS(6,7) y TORDIA(11). TCC: Terapia cognitivo-conductual; ISRS: inhibidor selectivo de la recaptación de serotonina.
En el caso de depresión leve, donde podemos esperar más tiempo, la TCC sola acaba alcanzando tasas de respuesta similares a TCC + fluoxetina o fluoxetina sola tras 9 meses (estudios abiertos). Por otro lado, usar TCC + fluoxetina mejora la seguridad respecto a la ideación suicida (presente en el 29% de los pacientes basalmente, mejoría significativa con todos los tratamientos, pero más con TCC + fluoxetina p = 0,02), por lo que es recomendable un tratamiento combinado para mejorar eficacia y seguridad (fluoxetina + TCC).
Modelo de Salud Mental Integrada en Pediatría y cuidados basados en medidas
En el Centro de Ciencias de la Salud de Houston de la Universidad de Texas, participamos en el desarrollo de un modelo de Salud Mental Integrada (en Pediatría) y colaboramos en estudios con otros Centros Médicos Universitarios del Estado de Texas en Atención Basada en Medidas (Measurement Based Care), Texas Child Mental Health Consortium. El Estado de Texas es el 2º más poblado de EE.UU. con 29,2 millones de habitantes y con 2 de las 5 ciudades más pobladas de EE.UU. (Houston y Dallas-Fort Worth). Tiene una población muy joven (25% menores de 18 años), una gran diversidad étnica (40% Hispanos). A pesar de tener un PIB de 1,78 billones de US$ (el de España es de 1,46), y PIB per cápita de 60.900 US$ (el de España es 27.057 US$), debido a su extensión similar a la de España, diferencias entre áreas urbanas y rurales, la juventud de su población y la frontera con México y su situación inmigratoria, la atención en Salud Mental a niños y adolescentes es una prioridad, especialmente tras el inicio de la pandemia de COVID-19.
La Red de Investigación de Depresión y Suicidio en Jóvenes de Texas (Texas Youth Depression & Suicide Research Network TxYDSRN) es una iniciativa de investigación que parte del Consorcio de Salud Mental Infantil de Texas (Texas Child Mental Health Consortium: TCMHCC), creada en la 86ª Legislatura de Texas. El TCMHCC financia investigación multicéntrica sobre salud mental en niños y adolescentes en Texas. El TxYDSRN cubre todo el Estado de Texas para desarrollar una Red de registro de participantes y recolección de datos, para describir y caracterizar los sistemas de salud y las intervenciones en todo el estado y examinar los resultados de salud poblacional en Salud Mental en niños y adolescentes, en lo que se refiere a depresión y suicidio.
La red está formada por un total de 12 Centros, 8 pertenecientes a la Universidad de Texas (que es una Universidad pública perteneciente al Estado de Texas) y otras 4 sedes en otras Universidades públicas y privadas: Baylor College of Medicine, Texas A&M University System Health Science Center, Texas Tech University Health Science Center, Texas Tech University Health Science Center-El Paso, University of Texas at Austin Dell Medical School, University of Texas Health-San Antonio, University of Texas-Rio Grande Valley, University of Texas Southwestern Medical Center (Dallas), University of Texas Health Science Center-Houston, University of Texas Health Science Center-Tyler, University of Texas Medical Branch (Galveston) y University of North Texas Health Science Center.
El modelo de atención basada en medidas, incluye una serie de evaluaciones, entrevistas o cuestionarios para el niño o adolescente, para los padres y otros administrados por el clínico, durante 1 año, extensible a otro más. Además de la entrevista MINI-KIDS y escalas sobre síntomas depresivos (PHQ-9) e ideas de suicidio (Columbia C-SSRS), utilizamos otras escalas y cuestionarios:
1. Cuestionario de Salud del Paciente [Patient Health Questionnaire-A (PHQ-A)] y PHQ-A-completado por los padres(14).
2. Inventario de Sintomatología Depresiva-autoreportado (IDS-SR)(15).
3. Escala Concisa de Riesgos para la Salud-autoreportada [Concise Health Risk Tracking Scale Self-Report (CHRT-SR)](16-18).
4. Escala de Ansiedad Generalizada-7 ítems (GAD-7)(19).
5. Escala de Frecuencia, Intensidad e Impacto de Efectos Secundarios para niños [Frequency, Intensity, and Burden of Side Effects Rating (FIBSER)]-Child(20).
Este modelo intenta recoger un registro de pacientes niños, adolescentes y adultos jóvenes (edades 8-20 años), con depresión o síntomas depresivos o ideas de suicidio, y seguirlos longitudinalmente en el tiempo, para comprobar si una atención basada en medidas, tiene ventajas en las tasas de remisión, en las tasas de recaída y en el pronóstico, respecto al seguimiento habitual en consultas de Pediatría o Psiquiatría del niño y adolescente. Disponible en: https://tx-ydsrn.swmed.org/.
Las recomendaciones para detección de DM en Pediatría serían hacer cribajes rutinarios a todos los niños, al menos, cada 6 a 12 meses con un cuestionario como el PHQ-9, y una interacción ágil con Psiquiatría que podría ser con servicios de telemedicina y telementores.
Conflictos de intereses
Cesar Soutullo: (2019-2021); Catedrático de Psiquiatría (Full Time): UT Health Science Center at Houston, Texas, USA.
Ha recibido fondos de investigación para su departamento (no personales) de:
• Texas Child Mental Health Care Consortium (Youth Depression & Suicide Network) SB11.
• Adlon Therapeutics.
Ha servido como Consultor / Advisory Board para:
• Editorial Médica Panamericana (Consultor para traducciones).
• EUNETHYDIS (European Network on Hyperkinetic Disorder) (European ADHD Guidelines Group).
• NeuroTech Solutions Ltd (International Advisory Board).
• Limbix Heatlh (DSMB).
• MEDEA – (Marketing Company) España.
Ha servido en el Panel de Ponentes / ha impartido conferencias de Educación Médica Continuada (no sobre productos) para:
• Bial – Portugal.
• Medice – Alemania.
• Rubio – España.
• Cuquerella Medical Consulting – España.
• Tecnofarma – Perú.
Ha recibido Derechos de autor de:
• Editorial Médica Panamericana.
Cordelia Collins: ninguno.
Bibliografía
1. American Psychiatric Association (APA): Diagnostic and Statistical Manual of Mental Disorders, 5th Edition. Arlington, VA, USA, APA 2013.
2. World Health Organization. International Classification of Diseases and Related Health Problems, 2019, 11th Ed. Disponible en: https://icd.who.int/.
3. Polanczyk GV, Salum GA, Sugaya LS, Caye A, Rohde LA. Annual Research Review: A meta-analysis of the worldwide prevalence of mental disorders in children and adolescents. Journal of Child Psychology and Psychiatry, 2015; 56: 345-65.
4. Zhou X, Teng T, Zhang Y, DelGiovane C, Furukawa TA, Weisz JR, et al. Comparative efficacy and acceptability of antidepressants, psychotherapies, and their combination for acute treatment of children and adolescents with depressive disorder: a systematic review and network meta-analysis. Lancet Psychiatry. 2020; 7: 581-601.
5. Soutullo C, Figueroa-Quintana A. When do you prescribe antidepressants to depressed children? Current Psychiatry Reports. 2013; 15: 366-73.
6. TADS Team. Fluoxetine, cognitive-behavioural therapy, and their combination for adolescents with depression. JAMA. 2004; 292: 807-20.
7. TADS Team. The Treatment for Adolescents with Depression Study (TADS): long-term effectiveness and safety outcomes. Arch Gen Psychiatry. 2007; 64: 1132-44.
8. Bridge JA, Iyengar S, Salary CB, Barbe RP, Birmaher B, Pincus HA, et al. Clinical response and risk for reported suicidal ideation and suicide attempts in pediatric antidepressant treatment. A meta-analysis of randomized controlled trials. JAMA. 2007; 297: 1683-96.
9. Korczak DJ, Madigan S, Colasanto M. Children´s Pshysical activity and depression: a meta-analyisis. Pediatrics. 2017; 139: e20162266.
10. Kolasanto M, Madigan S, Korczak DJ. Depression and inflammation among children and adolescents: a meta-analysis. J Affective Disord. 2020; 277: 940-48.
11. Brent D, Emslie G, Clarke G, Wagner KD, Asarnow JR, Keller M, et al. Switching to another SSRI or to venlafaxine with or without cognitive behavioural therapy for adolescents with SSRI-resistant depression: The TORDIA randomized controlled trial. JAMA. 2008; 299: 901-13.
12. FDA public health advisory: suicidality in children and adolescents been treated with antidepressant medications. US FDA Food and Drug Administration, 2004. Disponible en: http://www.fda.gov/CDER/DRUG/antidepressants/SSRIPHA200410.htm. Publicado el 15 de octubre de 2004.
13. Brent DA, Greenhill LL, Compton S, Emslie G, Wells K, Walkup JT, et al. The Treatment of Adolescent Suicide Attempters study (TASA): predictors of suicidal events in an open treatment trial. J Am Acad Child Adolesc Psychiatry. 2009; 48: 987-96.
14. Johnson JG, Harris ES, Spitzer RL, Williams JB. The patient health questionnaire for adolescents: validation of an instrument for the assessment of mental disorders among adolescent primary care patients. J Adolesc Health. 2002; 30: 196-204. doi: 10.1016/s1054-139x(01)00333-0.
15. Rush AJ, Gullion CM, Basco MR, Jarrett RB, Trivedi MH. The Inventory of Depressive Symptomatology (IDS): psychometric properties. Psychological medicine. 1996; 26: 477-86.
16. Trivedi MH, Wisniewski SR, Morris DW, Fava M, Gollan JK, Warden D, et al. Concise Health Risk Tracking scale: a brief self-report and clinician rating of suicidal risk. J Clin Psychiatry. 2011; 72: 757-64. doi:10.4088/JCP.11m06837.
17. Mayes TL, Kennard BD, Killian M, Carmody T, Grannemann BD, John Rush A, et al. Psychometric properties of the concise health risk tracking (CHRT) in adolescents with suicidality. J Affect Disord. 2018; 235: 45-51. doi: 10.1016/j.jad.2018.03.007.
18. Mayes TL, Killian M, Rush AJ, Emslie GJ, Carmody T, Kennard BD, et al. Predicting future suicidal events in adolescents using the Concise Health Risk Tracking Self-Report (CHRT-SR). J Psychiatr Res. 2020; 126: 19-25. doi: 10.1016/j.jpsychires.2020.04.008.
19. Spitzer RL, Kroenke K, Williams JB, Löwe B. A brief measure for assessing generalized anxiety disorder: the GAD-7. Arch Intern Med. 2006; 166: 1092-7. doi: 10.1001/archinte.166.10.1092.
20. Wisniewski SR, Rush AJ, Balasubramani GK, Trivedi MH, Nierenberg AA; STARD Investigators. Self-rated global measure of the frequency, intensity, and burden of side effects. J Psychiatr Pract. 2006; 12: 71-9. doi: 10.1097/00131746-200603000-00002.
21. Moya JR, Echeverría NF. Depresión y suicidio en la infancia y adolescencia. Pediatr Integral. 2017; XXI: 116.e1-116e.6.
Bibliografía Recomendada
– Birmaher B, Brent D, Work group on quality issues. (AACAP) American Academy of Child & Adolescent Psychiatry Official Action. Practice parameters for the assessment and treatment of children and adolescents with bipolar disorder. J Am Acad Child Adolesc Psychiatry. 2007; 46: 107-25.
Aunque tiene ya bastantes años, esta revisión de la AACAP es importante conocerla.
– Birmaher B, Brent D. Assessment and treatment of child and adolescent Depressive disorders. In: Martin A, Scahill L & Kratochvil CJ, editors. Pediatric Psychopharmacology, Principles & Practice 2nd Ed. Oxford University Press; 2011: p. 453-65.
Texto fundamental en Psicofarmacología del niño y del adolescente.
– Brent DA. Depressive disorders. En: Andres Martín, Michael H- Bloch, Fred R. Volkmar. Lewis´s Child and adolescent Psychiatry. A comprehensive textbook. 5th Ed. Wolters Kluwer 2018, Philadelphia, EE.UU.
Este libro de texto es la referencia mundial en Psiquiatría infantil y adolescente, y este es el capítulo de depresión mayor.
– Correll CU. From receptor pharmacology to improved outcomes: individualising the selection, dosing and switching of antipsychotics. European Psychiatry 2010, 25: S12-S21.
Excelente artículo sobre cómo usar los antipsicóticos (estabilizadores del humor) y cómo cambiar de uno a otro; medicaciones que, a veces, son necesarias en niños y, especialmente, en adolescentes con depresión psicótica y otros trastornos del humor.
– Singh MK. Clinical Handbook on the diagnosis and treatment of Pediatric Mood Disorders. American Psychiatric Association Publishing Washington, DC, 2019.
Fabuloso libro totalmente actualizado sobre trastornos del humor en niños y adolescentes.
| Caso clínico |
|
Niño de 9 años que acude a consulta porque va muy mal en el colegio, está triste y llora mucho por sus malas notas. En clase no atiende, se levanta, habla interrumpiendo, enreda y no espera turno. Además, evita hacer las tareas, es olvidadizo, comete muchos errores porque trabaja descuidadamente.
En casa también le pasa, y no hace los deberes, se levanta en la cena, es muy inquieto, y si le mandan alguna cosa tiene enfados frecuentes.
|
|
|


 La escritura en espejo es frecuente y normal en la infancia temprana, aparece entre los 3 y 7 años, y suele desaparecer casi por completo hacia los 8 años.
La escritura en espejo es frecuente y normal en la infancia temprana, aparece entre los 3 y 7 años, y suele desaparecer casi por completo hacia los 8 años. Consiste en invertir algunas letras, números o incluso palabras enteras, reflejando la dificultad inicial para fijar la orientación espacial de los símbolos.
Consiste en invertir algunas letras, números o incluso palabras enteras, reflejando la dificultad inicial para fijar la orientación espacial de los símbolos. No es un signo de baja inteligencia ni está ligado a retraso cognitivo: aparece en niños sanos y con desarrollo normal.
No es un signo de baja inteligencia ni está ligado a retraso cognitivo: aparece en niños sanos y con desarrollo normal. Tampoco está relacionada con la zurdera ni con problemas para discriminar izquierda y derecha; puede darse en cualquier niño que inicia la escritura.
Tampoco está relacionada con la zurdera ni con problemas para discriminar izquierda y derecha; puede darse en cualquier niño que inicia la escritura. Su explicación principal es que los niños adquieren antes la forma de las letras que la dirección de la escritura; por ello, producen letras bien trazadas pero invertidas (“apraxia direccional” transitoria).
Su explicación principal es que los niños adquieren antes la forma de las letras que la dirección de la escritura; por ello, producen letras bien trazadas pero invertidas (“apraxia direccional” transitoria). El cerebro infantil tiende a generalizar por simetría, considerando equivalentes una figura y su reflejo; esta tendencia debe “desaprenderse” en el caso de las letras.
El cerebro infantil tiende a generalizar por simetría, considerando equivalentes una figura y su reflejo; esta tendencia debe “desaprenderse” en el caso de las letras. Aunque puede aparecer con mayor frecuencia en niños con dificultades de aprendizaje o dislexia, su presencia no es un criterio diagnóstico.
Aunque puede aparecer con mayor frecuencia en niños con dificultades de aprendizaje o dislexia, su presencia no es un criterio diagnóstico. La escritura en espejo aislada, sin otros síntomas, no indica patología neurológica ni trastorno del aprendizaje y suele resolverse con la práctica.
La escritura en espejo aislada, sin otros síntomas, no indica patología neurológica ni trastorno del aprendizaje y suele resolverse con la práctica. En adultos, la aparición súbita de escritura en espejo suele tener otro significado: puede relacionarse con lesiones cerebrales, ictus, demencias o ansiedad intensa.
En adultos, la aparición súbita de escritura en espejo suele tener otro significado: puede relacionarse con lesiones cerebrales, ictus, demencias o ansiedad intensa. El pediatra debe tranquilizar a las familias: en la mayoría de los casos infantiles es un proceso evolutivo normal que se resuelve con práctica; solo se justifica derivación si persiste más allá de los 8 años o se acompaña de otras dificultades cognitivas o motoras.
El pediatra debe tranquilizar a las familias: en la mayoría de los casos infantiles es un proceso evolutivo normal que se resuelve con práctica; solo se justifica derivación si persiste más allá de los 8 años o se acompaña de otras dificultades cognitivas o motoras.