 |
| Temas de FC |
G. Ochando Perales
Coordinadora Unidad del Niño Internacional. Hospital Universitario y Politécnico La Fe. Gerente Unidad Salud Mental Infanto-juvenil. Hospital Casa de Salud. Valencia
| Resumen
Los trastornos psicosomáticos se encuadran dentro de os trastornos por síntomas somáticos según el DSM-5. Incluye un grupo de trastornos cuya característica común es la presencia de síntomas físicos que sugieren una enfermedad orgánica. La asociación de síntomas más frecuentes es el dolor abdominal y la cefalea, siendo frecuente encontrar comorbilidad con ansiedad y depresión. Las manifestaciones clínicas varían según la edad y etapa de desarrollo infantil. Es fundamental realizar una adecuada anamnesis, incluyendo datos del desarrollo evolutivo, relaciones familiares y sociales y acontecimientos estresantes. El primer abordaje de los pacientes debe llevarse a cabo en Atención Primaria por el pediatra, siendo fundamental una adecuada orientación diagnóstico-terapéutica desde el inicio del seguimiento. La visión global del paciente por parte del pediatra de Atención Primaria es fundamental en la detección temprana y en la orientación inicial del tratamiento de la patología psicosomática. |
| Abstract
Psychosomatic disorders are included in somatic symptom disorders according to DSM-5. It includes a group of disorders whose common characteristic is the presence of physical symptoms that suggest an organic disease. The most frequent association of symptoms is abdominal pain and headache, where comorbidity with anxiety and depression are common findings. Clinical manifestations vary according to age and stage of child development. Taking an adequate history, including data on developmental progress, family and social relationships, and stressful events is essential. The first approach to patients should be carried out in Primary Care by the paediatrician, who has an essential role in making an adequate diagnostic-therapeutic approach from the start of follow-up. The holistic vision of the patient by the Primary Care pediatrician is fundamental in early detection and in the initial guidance of treatment of psychosomatic pathology. |
Palabras clave: Trastornos psicosomáticos; Trastorno por síntomas somáticos; Trastornos somatomorfos.
Key words: Psychosomatic disorder; Somatic symptom disorder; Somatoform disorders.
Pediatr Integral 2022; XXVI (1): 34 – 39
OBJETIVOS
- Conocer las entidades englobadas dentro de los trastornos psicosomáticos.
- Detectar los factores de riesgo que pueden desencadenar el inicio y/o mantenimiento de los trastornos psicosomáticos, para favorecer su prevención y facilitar su comprensión al paciente y a la familia.
- Aprender a realizar una correcta anamnesis que incluya exploración clínica orgánica y psicopatológica.
- Diagnosticar tempranamente los trastornos psicosomáticos para evitar su cronificación y la realización de pruebas innecesarias.
- Realizar una adecuada orientación diagnóstico-terapéutica desde el inicio del seguimiento.
- Establecer un seguimiento conjunto con los servicios de atención especializada.
Patología psicosomática en la infancia y adolescencia
Introducción
Los trastornos psicosomáticos son un grupo de trastornos, en los que la característica común es la presencia de síntomas físicos que sugieren una enfermedad médica y que no pueden explicarse completamente por la presencia de una enfermedad, por los efectos de una sustancia o por otro trastorno mental.
La undécima edición de la Clasificación Internacional de Enfermedades (CIE-11) y el Manual Diagnóstico y Estadístico de los Trastornos Mentales, quinta edición (DSM-5), los definen como un grupo de trastornos en los que la característica común es la presencia de síntomas físicos que sugieren una enfermedad médica y que no pueden explicarse completamente por la presencia de una enfermedad, por los efectos directos de una sustancia o por otro trastorno mental(1,2).
Los cuadros somatomorfos pueden clasificarse en: a) aquellos en que los factores psicológicos están asociados a los síntomas físicos (p. ej.: trastorno de conversión, trastorno por somatización); b) aquellos en los que los factores psicológicos influyen en el desarrollo de patología física (los trastornos clásicamente psicosomáticos: colitis ulcerosa, asma o dermatitis atópica); y c) aquellos en que los síntomas físicos son la manifestación principal del trastorno mental (p. ej.: trastornos de alimentación)(3).
En la etapa infantil, la clínica psicosomática es una forma de “expresión del sufrimiento emocional”. Según Alexander, el trastorno psicosomático aparece cuando las emociones no pueden expresarse y la energía, que permanece encerrada en el organismo de forma crónica, produce una disfunción en los órganos(4-6). El síntoma posee una función defensiva: cuando el síntoma está presente, la angustia desaparece(4-6).
La mayor parte de los niños con trastornos somatomorfos no cumplen todos los criterios requeridos en las clasificaciones internacionales (CIE-11 y DSM-5) para dichos trastornos. Por otra parte, el diagnóstico se realiza por exclusión, lo que conlleva una serie de problemas (que la enfermedad física no se haya manifestado todavía, que no se conozca suficientemente, que los medios técnicos no sean apropiados o que tenga un origen orgánico, aunque exacerbado por aspectos psicológicos)(3).
Según el DSM-5, las entidades nosológicas en las que se pueden dividir los trastornos somatomorfos son(2,7,8) (Tabla I):
• Trastorno de síntomas somáticos.
• Trastorno de ansiedad por enfermedad (hipocondría).
• Factores psicológicos que influyen en otras afecciones médicas.
• Trastorno de conversión o trastorno de síntomas neurológicos funcionales.
• Trastorno de síntomas somáticos y trastornos relacionados especificados y no especificados.
• Trastorno facticio (síndrome de Munchausen).
• Simulación: si hay evidencia de que los síntomas físicos son producidos intencionadamente.
El síndrome somático (síntoma físico) es, en definitiva, el instrumento que el paciente usa para comunicarse con el exterior. El síntoma somático puede desaparecer con terapéuticas más o menos indicadas, pero si no se atiende al substrato ansiógeno, el motor que este constituye generará nuevos signos y síntomas físicos, lo que solo consigue hacer distinta la sintomatología y permanente la enfermedad. En Patología Psicosomática se debe dar solución y comprensión al paciente de la proyección de ese conflicto psíquico personal al plano somático(4,5).
Epidemiología
La asociación de síntomas somáticos más frecuentes es cefalea y dolor abdominal.
En la práctica clínica, fundamentalmente en Atención Primaria, se tiende a buscar una causa orgánica a las quejas somáticas en la edad pediátrica, por lo que los datos de prevalencia y/o derivación a servicios especializados son variables según las fuentes consultadas(3). Los estudios refieren que los niños y adolescentes presentan dolores y quejas físicas recurrentes entre el 2-10%(7). Sin embargo, si tenemos en consideración los síntomas somáticos aislados en las dos últimas semanas, en algunas muestras, llega a ser del 50%(7).
Las quejas somáticas más frecuentes en la infancia y adolescencia son: cefaleas, cansancio o fatiga, dolores musculares, náuseas, dolor abdominal y dolores articulares. Generalmente, las familias y el paciente suelen centrarse en un único síntoma, pero al realizar la historia clínica suelen apreciarse otras quejas funcionales, de manera que entre el 12-15% de los niños que presentan un síntoma somático refieren, al menos, cuatro quejas somáticas. Cuantos más síntomas somáticos presenta, mayor será el deterioro clínico(7,8). La asociación de síntomas somáticos más frecuentes es cefalea y dolor abdominal(7,8).
Entre los síntomas psicosomáticos, el dolor abdominal supone el 5% en niños y el 30% en niñas, siendo la proporción de 1:5 respectivamente, existiendo un pico de inflexión entre los 7 y 9 años(5,8).
La manifestación de los trastornos psicosomáticos varía según la edad. En la primera infancia, la queja somática más frecuente es el dolor abdominal y, posteriormente, las cefaleas. Los síntomas neurológicos funcionales o de conversión tienden a aparecer en la adolescencia(8).
Etiopatogenia
En los trastornos psicosomáticos existen factores favorecedores de vulnerabilidad, factores precipitantes y factores mantenedores que pueden cronificar el proceso.
En la mayoría de los trastornos psicosomáticos existen unos factores favorecedores o predisponentes, que pueden desencadenar enfermedad en una personalidad vulnerable, así como la presencia de unos factores precipitantes y otros factores mantenedores que pueden cronificar el proceso(5,9,10).
Factores favorecedores o predisponentes
Individuales
Los factores que deben alertarnos en la valoración de un niño o adolescente con quejas somáticas para sospechar su posible origen psicosomático son los siguientes(5):
• Dificultad para la expresión del lenguaje o alexitimia: la alexitimia propia de estas edades, por inmadurez cognitiva y limitación del vocabulario, conlleva a una dificultad en la vía de descarga de las tensiones internas y favorece que la comunicación del malestar emocional sea a través de síntomas físicos.
• Características temperamentales del niño: suelen ser niños perfeccionistas, responsables, “buenos en todo”, tendentes a negar los conflictos, tímidos, ansiosos, con dependencia excesiva de la figura de apego con tendencia al aislamiento o sentimiento de inferioridad.
• Fenómeno de “amplificación somatosensorial”: es la tendencia, propia de la edad, a amplificar las sensaciones somáticas y percibirlas como dolorosas.
• Factor edad: algunos trastornos aparecen a una edad y desaparecen posteriormente, cuando la personalidad puede expresarse por otros medios.
• La ansiedad de separación: es un factor altamente relacionado con la patología psicosomática; muchos niños presentan dolor, vómitos, etc. en determinados procesos de separación del cuidador principal (ir al colegio o a dormir) por miedo a que, durante esta separación, pueda ocurrirle algo a sus progenitores.
Familiares
Los siguientes factores familiares pueden actuar como factores favorecedores de patología psicosomática(5):
• Trastornos del vínculo: la alteración en el proceso del vínculo en la primera infancia es un factor importante en el desarrollo de la enfermedad psicosomática en períodos más tardíos (los problemas en la esfera alimentaria y del sueño en la primera infancia, suponen un factor de riesgo de padecer enfermedad psicosomática en épocas más tardías)(3).
• Inadecuación de los aportes afectivos y/o elevada exigencia sobre el niño.(5,7).
• Ambiente familiar: familias con dificultad en la resolución de conflictos que sobredimensionan los problemas de sus hijos con rasgos de teatralidad, en ocasiones, y con tendencia a negar los problemas, con historia de secretos de familia o factores de estrés familiar(5,7). En ocasiones, existe historial de síndrome de intestino irritable, fatiga crónica y trastorno somatomorfo en estas familias(7).
• Factores genéticos: el trastorno psicosomático aparece en el 10-20% de los familiares de primer grado, con mayor tasa de concordancia en estudios de gemelos monocigóticos(8).
Factores precipitantes
• Acontecimientos vitales estresantes o “life events”: situaciones de pérdida o duelo de un ser querido, nacimiento de un hermano, separación de los padres, fracasos escolares, cambio de colegio o domicilio, frustración amorosa, situaciones de acoso o violencia escolar o situaciones de maltrato o abusos, entre otras muchas, pueden suponer el origen y/o el mantenimiento de un inicio de episodios de clínica psicosomática(4,5).
• Absentismo escolar: cuando el niño/a debe volver a la escuela, tras un periodo de absentismo, presenta un elevado nivel de angustia y preocupación en torno a lo que pensarán sus compañeros de su ausencia y pueden sentirse preocupados, incomprendidos y frustrados(7). Este factor puede actuar también de mantenedor y perpetuador del cuadro somático.
• Mecanismo de “identificación proyectiva”: la existencia de determinada patología física en algún familiar cercano (úlcera gástrica, neoplasias, asma, etc.), puede precipitar la aparición de un síntoma similar en el niño(4,5).
Factores mantenedores
La dinámica familiar puede conllevar el mantenimiento de los síntomas mediante el refuerzo de estos, con la presencia de una ganancia de beneficios por el hecho de asumir el rol de enfermo(5,7). Así mismo, la antigüedad del cuadro, así como los contactos médicos previos negativos, pueden provocar el mantenimiento del síntoma y una evolución tórpida de este, por lo que es fundamental que, desde los primeros contactos, se oriente el diagnóstico(5).
Clínica
Las manifestaciones clínicas de los trastornos psicosomáticos varían según la edad y fase de desarrollo psicológico.
Durante la primera infancia, el malestar se exterioriza mediante dos de las funciones básicas: alimentación y sueño. Por ello, en esta etapa de la vida, entre los 0 y 12 meses de edad, los síntomas más frecuentes están en relación con la alimentación (cólicos, regurgitaciones, vómitos, anorexia) y el sueño (insomnio). La afectación dermatológica, con aparición de dermatitis atópica, también es frecuente en esta etapa(3,8,11).
Durante la etapa escolar, los rasgos temperamentales, la influencia del medio familiar y la presión en el medio escolar, matizan el cuadro sintomático. Las manifestaciones afectan a diversos órganos, apareciendo: síntomas digestivos (enuresis, encopresis, estreñimiento), cuadros dolorosos (dolor abdominal, dolor articular, etc.), respiratorios (asma) y síntomas neurológicos (cefaleas, mareos, desvanecimientos, alteración de la marcha, ataques)(8,11).
En la adolescencia, la preocupación por la imagen, la popularidad y el narcisismo propio de esta etapa, hace que la sintomatología sea más polimorfa(8). Aparecen síntomas en relación con la alimentación (anorexia y bulimia, abdominalgias, ulcus), neurovegetativos (taquicardia, sudoración, palidez, sensación de ahogo, fatiga), neurológicos (migrañas, mareos, desvanecimientos, pseudocrisis epilépticas), trastornos del sueño (insomnio), problemas dermatológicos (tricotilomanía, alopecia, acné, prurito, psoriasis, dermatitis) y alteraciones endocrinas (retraso del crecimiento, diabetes)(3,11).
Es frecuente la asociación entre el trastorno psicosomático y la ansiedad y depresión(7). Esta comorbilidad afecta al 30-50% de los niños con síntomas somáticos funcionales(7). Los niños con trastorno de ansiedad y quejas somáticas presentan un cuadro de ansiedad más grave, con mayor deterioro funcional y mayor absentismo escolar. Cuando mejora el trastorno de ansiedad disminuyen las quejas somáticas(7). También puede asociarse a trastornos comportamentales, de personalidad, al abuso de sustancias y a la conducta suicida(8).
Diagnóstico
Es fundamental realizar una buena anamnesis, incluyendo datos del desarrollo evolutivo, relaciones familiares y sociales, y acontecimientos estresantes. La entrevista con el paciente y la familia es fundamental para la detección de la patología psicosomática.
El diagnóstico de confirmación de los trastornos de somatización corresponde al paidopsiquiatra, pero el diagnóstico de sospecha debe establecerlo, desde el inicio de los síntomas, el pediatra de Atención Primaria. Para ello, puede valerse de una serie de signos y síntomas en la familia y en el niño, que harán sospechar del posible origen psicosomático del dolor abdominal(5,9).
Para el diagnóstico de la etiología de la patología psicosomática es fundamental la realización de una buena anamnesis y una exploración clínica orgánica y psicopatológica, recogiendo datos en la historia clínica sobre el desarrollo evolutivo (embarazo, parto, establecimiento del vínculo en primera infancia, escolarización, antecedentes patológicos), relaciones familiares (con figuras parentales y resto de hermanos, antecedentes de patología familiar) y sociales (socialización y relaciones con compañeros y profesores). El síntoma psicosomático debe entenderse dentro de un modelo asistencial biopsicosocial(3-5,8-10).
Se debe evaluar la presencia de acontecimientos estresantes. Estos factores pueden estar presentes en la mayor proporción de los casos, pero no son necesarios ni imprescindibles para el desarrollo de patología psicosomática(3-5,9-11).
Se debe evitar la repetición de pruebas complementarias innecesarias, ya que esto refuerza el miedo en estos pacientes y sus familias de padecer una enfermedad tan grave “que ni los médicos encuentran cuál es”(3,4).
La entrevista con el niño o adolescente y la familia es fundamental en la detección de la patología psicosomática. Es necesario establecer un buen nivel de empatía con el paciente, invitarle a que hable sobre la vivencia de su enfermedad, sobre sus miedos y sus fantasías, ya que estas pueden ser el origen de su patología. Para evaluar en la consulta dichas vivencias, se puede solicitar que realice unos dibujos temáticos: dibujo de familia (para valorar las relaciones familiares, si incluye a todos los miembros, las características que les confiere a cada uno de ellos), dibujo de un miedo, dibujo de la enfermedad o de un deseo(4,5,10).
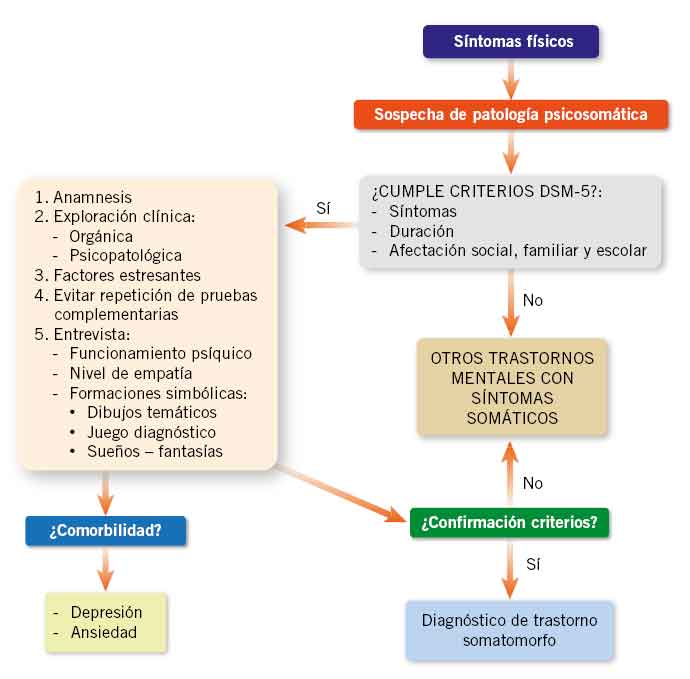
Una vez evaluado el paciente, se debe reevaluar si cumple los criterios diagnósticos, según las clasificaciones DSM-5 o CIE-11, para el diagnóstico de trastorno de síntomas somáticos, trastorno de conversión, trastorno de ansiedad por enfermedad o hipocondría, factores psicológicos que influyen en otras afecciones médicas o trastorno de síntomas somáticos no especificado, en relación a la presencia o no de los síntomas, la duración de los mismos y la afectación social, familiar y escolar presentada(11) (Fig. 1).
Figura 1. Protocolo diagnóstico de patología psicosomática(11).
Protocolo terapéutico
El primer abordaje de los pacientes debe llevarse a cabo en Atención Primaria por el pediatra, siendo fundamental una adecuada orientación diagnóstico-terapéutica desde el inicio del seguimiento.
La intervención terapéutica en los procesos psicosomáticos no es sencilla y requiere una habilidad en el manejo del niño y del adolescente, así como el conocimiento profundo de los fundamentos fisiopatológicos, clínicos y la exploración de dichos procesos patológicos. Es fundamental el conocimiento de las posibles causas orgánicas de las quejas somáticas para la evaluación de su posible origen psicosomático, ya que para poder realizar la confirmación de este, es necesario descartar su origen orgánico(4,5).
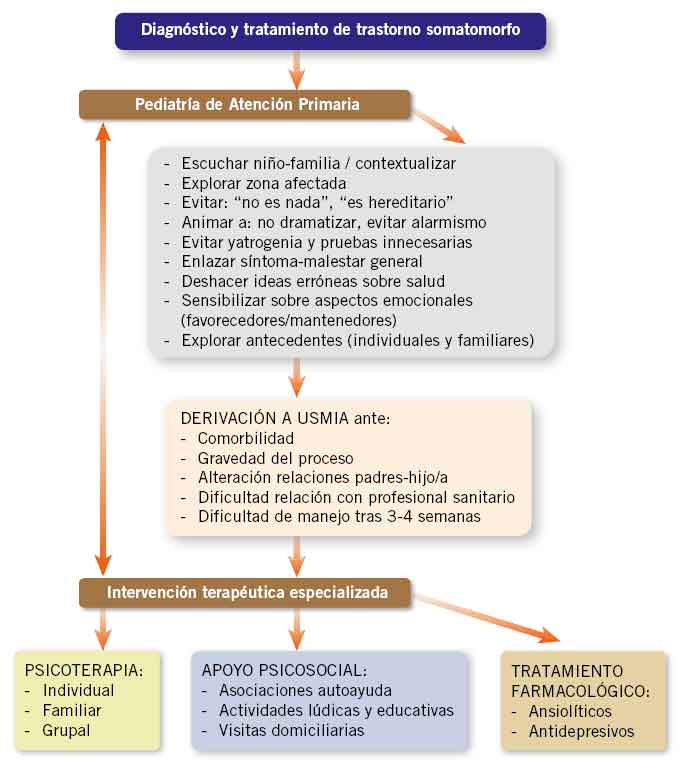
Por ello, el primer abordaje de los pacientes con somatizaciones debe realizarse en Atención Primaria por el pediatra, siendo fundamental una adecuada orientación diagnóstico-terapéutica desde el inicio del seguimiento, a fin de evitar la tendencia a la cronificación del proceso y la desconfianza en el profesional sanitario(3,4). Dicho abordaje consistirá en los siguientes pasos(3-5,9-11) (Fig. 2):
Figura 2. Algoritmo terapéutico en la patología psicosomática(11). USMIA: Unidad de Salud Mental de la Infancia y Adolescencia.
• Escuchar al niño a solas y el valor del síntoma somático para la familia, haciéndole entender que se comprende su padecimiento como algo real y no simulado.
• Se debe evitar decir que “es hereditario” para evitar reforzar las culpabilidades familiares o que “no es nada” para evitar la descalificación al profesional “por no entender” lo que le pasa al niño.
• Explicar los aspectos emocionales que pueden estar favoreciendo o manteniendo el proceso mediante ejemplos sencillos (dolor abdominal ante exámenes, cefalea ante problemas). Si los padres aceptan la posibilidad de que determinados factores estresores o de personalidad del niño pueden motivar dicha patología, la resolución del proceso suele ser favorable.
• Explicar en qué consisten las quejas psicosomáticas, explicando que es una vía de descarga de tensiones internas, deshaciendo ideas erróneas sobre salud y enlazando el síntoma principal con otros padecimientos psicosomáticos anteriores.
• Animar a los padres a:
– No dramatizar la situación, cuando aparezcan los síntomas.
– Evitar alarmismo y requerimientos médicos urgentes.
– Animar a la familia a una espera de tiempo prudencial que tranquilice al niño antes de acudir al médico.
– Escuchar y hablar con el niño, animándole a que hable de sus emociones o preocupaciones.
• El seguimiento del niño debe establecerse de forma conjunta entre los servicios de Atención Primaria y Especializada. La derivación a la Unidad de Salud Mental de la Infancia y Adolescencia no debe ser un alta por parte del profesional de Pediatría(3).
• Intervención en Atención Especializada: incluirá sesiones de psicoterapia y psicoeducación (individual, familiar y grupal), terapia cognitivo-conductual con técnicas en resolución de problemas, apoyo psicosocial (asociaciones de autoayuda, actividades lúdico-educativas) y tratamiento farmacológico (ansiolíticos, antidepresivos), si fuera necesario.
Función del pediatra de Atención Primaria
La visión global del paciente por parte del pediatra de Atención Primaria es fundamental en la detección temprana y en la orientación inicial del tratamiento de la patología psicosomática.
El pediatra realiza el seguimiento de cada niño y adolescente dentro del programa de salud del niño sano. Por ello, tiene una posición privilegiada en el conocimiento del desarrollo individual, del ambiente familiar y escolar de sus pacientes. Este conocimiento de la evolución y desarrollo, le permitirá detectar y conectar distintas patologías psicosomáticas en sus pacientes. Esta visión global es más dificultosa en la consulta de los especialistas, que suelen atender de manera prioritaria las patologías de su área de conocimiento. De este modo, el pediatra podrá orientar y tratar este grupo de patologías, evitando realizar pruebas complementarias innecesarias e interconsultas a diversos especialistas(7).
El pediatra de Atención Primaria remitirá a servicios especializados en Salud Mental de la Infancia y Adolescencia ante(3,4,7):
• Comorbilidad con otros procesos psicopatológicos que compliquen el manejo del niño (generalmente depresión y ansiedad).
• Gravedad del proceso que precise este tipo de apoyo.
• Absentismo escolar importante.
• Discapacidad no justificada por el síntoma físico.
• Alteraciones relacionales con el profesional de Pediatría (presiones, descalificaciones) por dificultades de comprensión del proceso psicosomático por parte de los padres.
• Alteración en la relación padres e hijo que dificulte el manejo del paciente en la consulta.
• Rigidez y dificultad de manejo tras 3-4 semanas con las normas citadas anteriormente.
La derivación al psiquiatra infantil debe explicarse a la familia y al paciente, con el fin de que no sea visto como un castigo o como si no se creyeran los síntomas presentados. Se debe recalcar la importancia de un trabajo en equipo entre Pediatría y Psiquiatría infantil, para obtener la mejoría clínica y evolutiva del paciente, garantizando un abordaje multidisciplinar.
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de la autora.
1. International Statistical Classification of Diseases and Related Health Problems (11th ed.; ICD-11; World Health Organization, 2019).
2. American Psychiatric Association: Manual estadístico y diagnóstico de los trastornos mentales: DSM-5. Barcelona: Toray-Masson, 2014.
3.* Pedreira JL, Palanca I. Los Trastornos Psicosomáticos en la Infancia y Adolescencia. Rev. Psiquiatr Psicol Niño y Adolesc. 2001; 3: 26-51. Disponible en: http://www.es.salut.conecta.it/pdf/pedreira/psicosomaticos.pdf.
4.** Ochando G, Peris SP. Alteraciones psiquiátricas en la adolescencia (II). Medicine. 2010; 10: 40-5.
5. Ochando G, Millán MC, Pereda A. Dolor abdominal de origen psicosomático. An Pediatr contin. 2006; 4: 79-87.
6. Ajuriaguerra J. Masson 4º edición. Manual de Psiquiatría Infantil. Capítulo: “Enfermedades Psicosomáticas”.
7.** Sánchez Mascaraque P, Guerrero Alzola F. Actualización del trastorno psicosomático en la infancia y adolescencia. Pediatr Integral. 2017; XXI(1): 32-8.
8. Sánchez Boris IM. Los trastornos psicosomáticos en el niño y el adolescente. Medisan. 2020; 24: 943. Disponible en: https://orcid.org/0000-002-4892-4144.
9. Loño J, Ochando G. Trastornos somatomorfos en la Infancia. Rev. Psiquiatría Infanto-Juvenil. 2003; 19: 30-5.
10. Berbel O, Ochando G, Ortuño J, Pereda A. Orientación al diagnóstico y tratamiento del dolor abdominal crónico y dolor abdominal recurrente en el niño y adolescente. Pediátrika. 2007; 27: 9-17.
11. Protocolos AEPNYA: Patología psicosomática; 2008. p. 134-41.
12. Sánchez Mascaraque P, Barrio Rodríguez A. Trastornos psicosomáticos. Pediatr Integral. 2012; XVI(9): 700-6.
Bibliografía recomendada
– Sánchez Mascaraque P, Guerrero Alzola F. Actualización del trastorno psicosomático en la infancia y adolescencia. Pediatr Integral. 2017; XXI: 32-8
Artículo de revisión de la patología psicosomática que aúna la visión del paciente desde la Psiquiatría y desde la Pediatría.
– Ajuriaguerra J. Masson 4º edición. Manual de Psiquiatría Infantil. Capítulo: “Enfermedades Psicosomáticas”.
Manual clásico que explica la etiopatogenia de los trastornos psicosomáticos de manera detallada, imprescindible para el abordaje terapéutico de dichos trastornos en la práctica clínica.
| Caso clínico |
|
Motivo de consulta: episodios de hiperventilación y pérdida de conciencia. Anamnesis: varón de 13 años de edad que presenta episodios repetidos en los últimos dos meses de hiperventilación, respiración ruidosa, con desconexión del entorno posterior de unos minutos de duración y recuperación espontánea. No refiere caída al suelo. Los episodios ocurren en domicilio, durante el día. Hace dos meses, inicia clínica de sensación de ahogo, que se ha ido intensificando. En la última semana, ha dejado de acudir al centro escolar y ha consultado a su pediatra en dos ocasiones. Acude al hospital tras episodio de pérdida de conciencia, mientras estaba en su casa. Ingresa para estudio. Antecedentes personales: dificultades escolares durante escolarización en educación secundaria, con bajo rendimiento académico. Desde hace 3 años, se ha producido un aumento de peso, presentando alimentación compulsiva. Acontecimientos vitales estresantes: a la edad de 4 años fallece su padre por neoplasia pulmonar. Desde el fallecimiento del padre, el niño duerme con la madre. A los 10 años de edad, la madre incorpora nueva pareja iniciando convivencia, por lo que el niño pasa a dormir a su habitación. El paciente rechaza a la pareja de la madre y mantiene con ella una relación dificultosa. Exploración física: destaca sobrepeso, resto de la exploración normal. Pruebas complementarias: – Analítica de sangre y orina normales, incluidos tóxicos. – EEG normal. – TC craneal y RM cerebral normales. – Exploración psicopatológica: cuestionario de ansiedad (STAIC) positivo, cuestionario de depresión (CDI) positivo, cuestionario de personalidad (EPQ-J) en el que se aprecia neuroticismo y psicoticismo elevado. Hallazgos llamativos en la entrevista con el paciente: – Fácil sugestionabilidad: crisis de hiperventilación e hipotonía sin caída al suelo, desencadenadas en presencia de la madre cuando se aborda situación de triangulación familiar patológica. – Fenómeno de “belle indiference”: relativa falta de preocupación sobre la enfermedad. – Síntomas autolimitados que no producen cambios físicos ni discapacidades, desvanecimiento sin caída al suelo. – Síntomas como expresión de culpabilidad, miedo a determinadas vivencias y deseos prohibidos. – Identificación proyectiva: elección del órgano diana, posible identificación con el padre fallecido, con clínica que rememora la vivida por el padre. Juicio diagnóstico: trastorno de conversión. Tratamiento: se inicia psicoterapia, terapia cognitivo-conductual con entrenamiento en técnicas de relajación y afrontamiento de problemas y tratamiento con inhibidores selectivos de la recaptación de serotonina (ISRS) por los síntomas depresivos-ansiosos que asociaba. Se explica a la familia sintomatología psicosomática y relación con situación actual familiar. |


 Anxiety in childhood and adolescence
Anxiety in childhood and adolescence