 |
| El Rincón del Residente |
Coordinadores:
M. García Boyano*, S. Criado Camargo*, J.A. Soler Simón**, L. García Espinosa*
*Hospital Universitario Infantil La Paz. Madrid. **Hospital Universitario Infantil Niño Jesús. Madrid.
Autores:
I. Delicado Calderón*, M. Gómez Muñoz*, S. Torrejón Almeida**, G. Gutiérrez Schiaffino**
*Médico residente. **Médico adjunto. Servicio de Pediatría. Hospital Materno-Infantil, Málaga
|
Presentamos el caso de un paciente de 12 años trasladado a Urgencias por el Servicio de Emergencias tras parada respiratoria en domicilio. En el mes previo había presentado episodios de laringitis aguda que mejoraban con corticoterapia, el último, con dificultad respiratoria progresiva que se había iniciado en las 24 horas previas. Tras la atención inicial, se objetiva en la radiografía de tórax una masa mediastínica. |
Pediatr Integral 2022; XXVI (1): 50.e1 – 50.e7
Caso clínico MIR. Haz tu diagnóstico.
¿Qué hacer ante una masa mediastínica en Pediatría?
Caso clínico
Paciente varón de 12 años trasladado a Urgencias por parada respiratoria domiciliaria, precisando una dosis de adrenalina, sedación y ventilación con mascarilla laríngea, en contexto de dificultad respiratoria progresiva de 24 horas de evolución con estridor y tos perruna, así como edema en región cervical y eritema en tronco superior. Ha presentado tres episodios similares en el último mes, sin fiebre, catalogados de laringotraqueítis, recibiendo ciclos de tratamiento con corticoterapia durante tres días, con empeoramiento tras su suspensión. Sin antecedentes personales ni familiares de interés.
A la exploración física destaca: mal estado general, cianosis en región facial y cervical, edema en zona supraclavicular, con dilatación de capilares en tronco superior. Tiraje subcostal con aceptable ventilación bilateral.
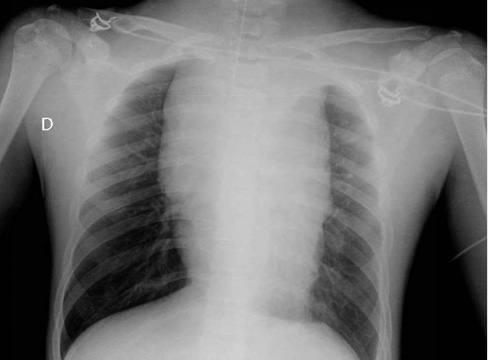
En Urgencias se extrae analítica sanguínea, donde destaca: hiperglucemia (293 mg/dL); elevación de creatinina (Cr: 0,93 mg/dL); hiperuricemia (9,8 mg/dL); hiperfosforemia (9,1 mg/dL) y aumento de LDH (595 U/L), con hemograma normal. Se realiza radiografía de tórax (Fig. 1).
1. En función de los hallazgos clínicos, analíticos y radiológicos, ¿cuál es la principal sospecha diagnóstica?
a. Síndrome linfoproliferativo.
b. Timoma.
c. Teratoma.
d. Tumor germinal.
e. Neumonía.
Respuesta correcta: a. Síndrome linfoproliferativo. Ver comentario pregunta 1
2. En relación a la sospecha diagnóstica y según los datos analíticos y radiológicos, ¿qué complicación urgente NO presenta el paciente?
a. Síndrome de vena cava superior.
b. Síndrome de lisis tumoral.
c. Derrame pericárdico y taponamiento cardiaco.
d. Síndrome del mediastino superior.
e. Todas son ciertas.
Pregunta 2. Respuesta correcta: c. Derrame pericárdico y taponamiento cardiaco. Ver comentario pregunta 2
3. Considerando la sospecha diagnóstica, ¿cuál sería el manejo inicial de este paciente?
a. Observación en planta, hiperhidratación a 3 L/m2 y contactar con cirugía pediátrica para realización de biopsia bajo sedación.
b. Hiperhidratación a 3 L/m2, administración de alopurinol o rasburicasa iv y vigilancia clínica en planta.
c. Ingreso en UCIP, hiperhidratación a 3 L/m2 y vigilancia clínica en espera de biopsia.
d. Ingreso en UCIP, hiperhidratación a 3 L/m2, administración de alopurinol o rasburicasa iv e intubación orotraqueal en espera de realización de biopsia.
e. Ingreso en UCIP, hiperhidratación a 3 L/m2, administración de alopurinol o rasburicasa iv y vigilancia clínica estrecha hasta realización de biopsia.
Respuesta correcta: d. Ingreso en UCIP, hiperhidratación a 3 L/m2, administración de alopurinol o rasburicasa iv e intubación orotraqueal en espera de realización de biopsia. Ver comentario pregunta 3
4. Ante la sospecha clínica de masa mediastínica sugestiva de linfoma, ¿qué pruebas complementarias de las siguientes NO solicitarías para completar el estudio etiológico?
a. PET-TC.
b. RM/TC cervical, torácica, abdominal y pélvica.
c. Gammagrafía ósea.
d. Biopsia y aspirado de médula ósea.
e. Biopsia de la masa mediastínica.
Respuesta correcta: c. Gammagrafía ósea. Ver comentario pregunta 4
5. Tras obtener el diagnóstico anatomopatológico de linfoma linfoblástico de células T estadio III, ¿cuál sería el tratamiento a seguir?
a. Cirugía de exéresis tumoral.
b. Quimioterapia.
c. Radioterapia.
d. Trasplante de progenitores hematopoyéticos.
e. b y c son correctas.
Respuesta correcta: b. Quimioterapia. Ver comentario pregunta 5
Comentario pregunta 1
Por la evolución y forma de presentación, así como por las características clínicas, la edad del paciente y los síntomas que presenta, junto a los datos analíticos de lisis tumoral, nos hacen pensar en un proceso tumoral de tipo linfoproliferativo(1).
Comentario pregunta 2
Aunque se trata de una complicación que podría estar presente en el contexto clínico de nuestro paciente, la radiografía de tórax no muestra cardiomegalia, el signo radiológico característico de dicha complicación. El resto de las respuestas son ciertas, analíticamente el paciente cumple criterios de síndrome de lisis tumoral (hipocalcemia, hiperfosforemia e hiperuricemia); mientras que, desde el punto de vista clínico y radiológico, presenta un cuadro clínico compatible con síndrome de vena cava superior o síndrome del mediastino superior, refiriéndose este último a aquella situación en la que, además de oclusión de la vena cava superior, existe también afectación de la vía aérea (edema supraclavicular, obstrucción de vía aérea)(2).
Comentario pregunta 3
Debido a la compresión de las estructuras vasculares y la vía aérea, estos pacientes necesitan vigilancia estrecha en una unidad de cuidados intensivos pediátricos, junto con hiperhidratación a 3 L/m2 y administración de alopurinol o rasburicasa para tratar el síndrome de lisis tumoral. En nuestro caso, además, estaría indicada la intubación por la gravedad del cuadro clínico y la parada respiratoria, con necesidad de adrenalina que había presentado, ya que la medida más importante ante la presencia de una masa mediastínica es preservar la integridad de la vía aérea(3). En este caso, la decisión de no iniciar corticoterapia inmediatamente radica en la rapidez con la que se realizaron las pruebas complementarias, así como la estabilidad clínica una vez asegurada la vía aérea, aunque en casos en los que el paciente esté inestable, a pesar de intubación orotraqueal, está indicado iniciar corticoterapia citorreductora de inmediato(3).
Comentario pregunta 4
Dentro del estudio de extensión en los linfomas, no es preciso realizar gammagrafía ósea al debut si no presenta síntomas o signos de afectación ósea, y basta con realizar PET-TC para determinar la hipercaptación metabólica a otros niveles. En caso de hallazgo de algún foco óseo, se plantearía realización de gammagrafía(4).
Comentario pregunta 5
Los linfomas no son subsidiarios de tratamiento quirúrgico por su alto grado de proliferación, con buena respuesta a corticoterapia y quimioterapia. El trasplante y la radioterapia no están indicados en primera línea(4).
Evolución
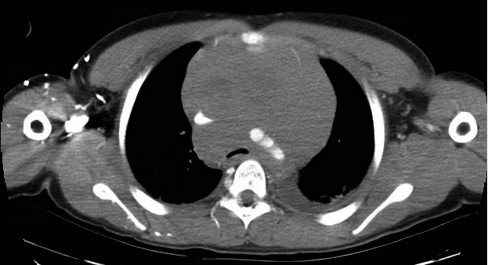
Tras la realización de pruebas complementarias en Urgencias, se decide ingreso urgente en UCIP e intubación orotraqueal, hiperhidratación a 3 L/m2 y administración de dosis de rasburicasa parenteral, tras comprobar que no presenta déficit de glucosa-6-fosfato-deshidrogenasa. Se realiza TC craneal, cervical, torácico, abdominal y pélvico, que objetiva extensa masa mediastínica que rodea sin ocluir las estructuras vasculares del mediastino y la vía aérea, disminuyendo el calibre de la tráquea en el sector distal, así como el del bronquio principal izquierdo (Fig. 2).
Presenta edema cervical y torácico superior, adenopatías supra e infradiafragmáticas, lesiones focales en cortical de ambos riñones y hepatomegalia, con infiltración difusa hepática.
Se realiza biopsia de la masa mediastínica y ganglionar, aspirado y biopsia de médula ósea y punción lumbar, confirmando el diagnóstico de linfoma linfoblástico de células T, estadio III, sin afectación de médula ósea ni de líquido cefalorraquídeo.
Recibe tratamiento con metilprednisolona a 60 mg/m2 durante una semana, tras lo cual se reduce la masa mediastínica en aproximadamente un 50%, pudiendo ser extubado. Tras su paso a planta inicia quimioterapia según protocolo, encontrándose en situación de remisión completa tras finalizar la fase de reinducción y hasta la actualidad.
Discusión
Se denomina linfoma a la proliferación clonal de una célula linfoide alterada con origen fuera de la médula ósea (MO). Existen dos tipos de linfoma: linfoma de Hodkgin (LH) y linfoma no-Hodgkin (LNH)(4).
En general, suponen el tercer cáncer pediátrico más frecuente, tras leucemias agudas y tumores del SNC. Centrándonos en los LNH, en nuestro país constituyen el cuarto tumor más frecuente tras leucemias, tumores de SNC y neuroblastomas. Dentro de los LNH, los más frecuentes son el linfoma de Burkitt y linfomas linfoblásticos(4).
La incidencia se calcula en 1/100.000 niños, aunque existe gran variabilidad geográfica y, en general, es rara su presentación antes de los 2 años de edad(4).
Los LNH se clasifican según la estirpe del progenitor y su grado de diferenciación en linfomas de células B y linfomas de células T, pudiendo ser maduras e inmaduras. En concreto, el linfoma linfoblástico constituye un grupo de neoplasias linfoides derivadas de células B o T inmaduras.
Aunque la forma de presentación es distinta según sean de estirpe B o T, el proceso es similar.
La forma de presentación puede ser como enfermedad torácica (habitualmente afectación mediastínica) o adenopatías (supraclaviculares o cervicales), con o sin derrame pleural o pericárdico, infiltración cutánea, ósea o de tejidos blandos.
En ocasiones, puede debutar como urgencia vital, con compresión de estructuras vecinas (obstrucción intestinal, hidronefrosis, síndrome de vena cava superior o inferior, obstrucción vía aérea), síndrome de lisis tumoral o enfermedad tromboembólica(6).
Para el diagnóstico, debemos realizar pruebas de imagen de las zonas afectas (TC/RMN), así como estudio de extensión mediante FDG-PET-TC(7). También es preciso realizar analítica sanguínea completa que incluya parámetros de lisis tumoral, así como punción lumbar y biopsia-aspirado de médula ósea.
El diagnóstico definitivo lo proporciona el estudio anatomopatológico de las lesiones sospechosas que sean accesibles mediante el procedimiento menos invasivo posible. Con toda esta información, podemos hacer el estadiaje según criterios de Saint Jude(4).
Como factores de mal pronóstico figuran: edad >14 años, sexo femenino, afectación del sistema nervioso central y perdida de heterocigosidad en 6q; mientras que una rápida respuesta al tratamiento de inducción y ciertas mutaciones se describen como datos de buen pronóstico(4).
Respecto al tratamiento de soporte, cuando se presenta en forma de masa mediastínica, es importante mantener una posición semi-incorporada a 30-45º, iniciar oxigenoterapia o soporte respiratorio adecuado, evitando la canalización de vías venosas en miembros superiores, así como prevenir y tratar el síndrome de lisis tumoral con hiperhidratación y administración de rasburicasa. La realización de anestesia general o sedación profunda al debut para el diagnóstico o para el drenaje de derrame pleural está contraindicada, dado el elevado riesgo de descompensación respiratoria(2). En cuanto al tratamiento etiológico, este se basa en regímenes de poliquimioterapia según protocolo para linfoma linfoblástico.
Palabras claves
Masa mediastínica; Síndrome de lisis tumoral; Linfoma.
Mediastinal mass; Tumor lysis syndrome; Lymphoma.
Bibliografía
1. Beléndez C, Pérez-Moreno J, Saavedra J. Adenomegalias. Adenitis cervical. An Pediatr. 2012; 10: 313-23.
2. Mendoza MC, Riesco S, González A. Urgencias oncológicas en pediatría. Pediatr Integral. 2019; XXIII(2): 65-80.
3. Tanaka T, Amano H, Tanaka Y, Takahashi Y, Tajiri T, Tainaka T, et al. Safe diagnostic management of malignant mediastinal tumors in the presence of respiratory distress: a 10-year experience. BMC Pediatr. 2020; 20: 292.
4. Fernández-Delgado R, Mares FJ. Linfomas no Hodgkin. L. Madero, Á. Lassaleta, J. Sevilla. Hematología y oncología pediátricas. 3ª edición. Madrid: Ergon; 2015. p. 533-41.
5. Sánchez de Toledo Codina J, Sábado C. Linfomas de Hodgkin y no Hodgkin. Pediatr Integral. 2016; XX(6): 390-400.
6. Acha García T. Diagnóstico precoz y signos de alarma en oncohematología pediátrica. AEPap. Curso de Actualización Pediatría 2015. Madrid: Lúa Ediciones 3.0; 2015. p. 177-86.
7. Barrington SF, Kluge R. FDG PET for therapy monitoring in Hodgkin and non-Hodgkin lymphomas. Eur J Nucl Med Mol Imaging. 2017; 44: 97-110.

 Anxiety in childhood and adolescence
Anxiety in childhood and adolescence 