 |
| Regreso a las bases |
C. Abad Baeza, V. Sanz-Santiago
Servicio de Pediatría. Sección de Neumología.
Hospital Infantil Universitario Niño Jesús. Madrid
| Resumen
La evaluación de la función pulmonar constituye una herramienta esencial para el diagnóstico, seguimiento y control terapéutico de las enfermedades respiratorias pediátricas. La espirometría basal forzada sigue siendo la prueba de referencia en niños colaboradores. La introducción en la población pediátrica de las ecuaciones GLI-2012 (Global Lung Initiative) y de la interpretación mediante z-scores ha supuesto una mejora significativa en la precisión diagnóstica. En los últimos años, la oscilometría de impulsos (IOS) ha adquirido un papel cada vez más relevante, especialmente en preescolares y en niños con dificultades para realizar maniobras forzadas. Solo requiere una respiración tranquila y aportar información valiosa sobre la vía aérea distal. Otras técnicas usadas en niños no colaboradores son: la pletismografía corporal, las resistencias por oclusión o la compresión toracoabdominal, pero requieren de sedación del paciente. En conjunto, estas pruebas permiten integrar el análisis fisiológico con la historia clínica, favoreciendo una atención más precisa, personalizada y basada en la evidencia. |
| Abstract
Pulmonary function testing is a key component in the evaluation of respiratory diseases in children. Forced spirometry remains the reference test for cooperative pediatric patients, enabling detection of obstructive, restrictive, and mixed ventilatory patterns as well as assessment of bronchodilator response. The adoption of GLI-2012 (Global Lung Initiative) reference equations and z-score interpretation has significantly improved diagnostic accuracy in children. In recent years, impulse oscillometry (IOS) has gained importance, particularly in preschool children and in those unable to perform forced maneuvers, as it requires only tidal breathing and provides sensitive information about small airway involvement. Other techniques, such as body plethysmography, and infant lung function testing, complement functional assessment in specific contexts. Together, these tools allow integration of physiological data with clinical evaluation, resulting in more precise and evidence-based care. |
Palabras clave: Espirometría; Oscilometría de impulsos; Función pulmonar; Niño preescolar; GLI 2012; Asma.
Key words: Spirometry; Impulse oscillometry; Pulmonary function; Preschool child; GLI 2012; Asthma.
Pediatr Integral 2026; XXX (2): 128 – 133
OBJETIVOS
• Comprender la utilidad clínica de la evaluación de la función pulmonar en niños y adolescentes, identificando las pruebas disponibles, sus indicaciones y su interpretación en el contexto de las enfermedades respiratorias más frecuentes en la edad pediátrica.
• Comprender el fundamento fisiológico y técnico de la espirometría basal forzada en la edad pediátrica, revisando la relevancia del uso del z-score con las ecuaciones de referencia Global Lung Iniciative de 2012 (GLI-2012) para una interpretación funcional precisa y ajustada al crecimiento.
• Se aborda el papel emergente de la oscilometría de impulsos (IOS), técnica que ha adquirido especial relevancia por su utilidad en niños con escasa colaboración y en pacientes con asma grave.
• Interpretar, de manera práctica, los parámetros espirométricos y pletismográficos, identificando patrones obstructivos, restrictivos y mixtos.
• Identificar las limitaciones más comunes en la realización e interpretación de pruebas en diferentes grupos etarios y situaciones clínicas.
Evaluación de la función pulmonar en Pediatría
https://doi.org/10.63149/j.pedint.124
Introducción
Las enfermedades respiratorias crónicas representan una de las principales causas de consulta pediátrica tanto en Atención Primaria como en Atención Especializada. La anamnesis y la exploración física aportan información fundamental, pero en muchas ocasiones, resultan insuficientes para un correcto diagnóstico y seguimiento de estos pacientes(1). Las pruebas de función pulmonar permiten objetivar el crecimiento pulmonar a lo largo de la etapa pediátrica y, sobre todo, caracterizar la mecánica ventilatoria, diferenciar patrones obstructivos, restrictivos o mixtos, y valorar la respuesta al tratamiento a lo largo del tiempo(2).
En la práctica habitual, la espirometría basal forzada continúa siendo la técnica de referencia para la evaluación funcional del niño colaborador(3). Su uso se ha generalizado progresivamente, tanto en consultas hospitalarias como en algunas áreas de Atención Primaria. La estandarización internacional promovida por la American Thoracic Society (ATS) y la European Respiratory Society (ERS) ha permitido mejorar la reproducibilidad y la interpretación de los resultados. Sin embargo, una limitación significativa de la espirometría basal forzada es la necesidad de una maniobra espiratoria prolongada y coordinada, lo cual dificulta su aplicación en preescolares y en niños con trastornos del neurodesarrollo o escasa cooperación(4).
En este grupo, la oscilometría de impulsos (IOS) ha adquirido un papel creciente. Se trata de una técnica no invasiva que evalúa la resistencia y la reactancia del sistema respiratorio durante la respiración tranquila. Esta característica convierte a la IOS en una herramienta idónea en niños de 3 a 6 años y en pacientes con dificultades de colaboración, permitiendo detectar alteraciones funcionales sutiles, especialmente en la vía aérea periférica(5).
Otras pruebas, como la pletismografía corporal, la medición de las resistencias por oclusión, la difusión de gases, índice de aclaramiento pulmonar (LCI) y/o las técnicas específicas de función pulmonar en lactantes, completan el estudio funcional y permiten obtener información sobre volúmenes pulmonares estáticos, atrapamiento aéreo o mecánica respiratoria desde los primeros meses de vida(5,6).
Las principales pruebas de función pulmonar disponibles en la edad pediátrica se resumen en la tabla I.
Espirometría basal forzada
La espirometría es la prueba de función pulmonar más ampliamente utilizada en Pediatría y constituye la técnica de referencia para evaluar obstrucción al flujo aéreo y, en menor medida, posibles alteraciones restrictivas(1). La prueba mide volúmenes y flujos generados durante maniobras respiratorias controladas, que consisten habitualmente en una inspiración máxima seguida de una espiración forzada sostenida hasta alcanzar el volumen residual.
El análisis se realiza mediante la representación gráfica de los resultados en dos formatos principales:
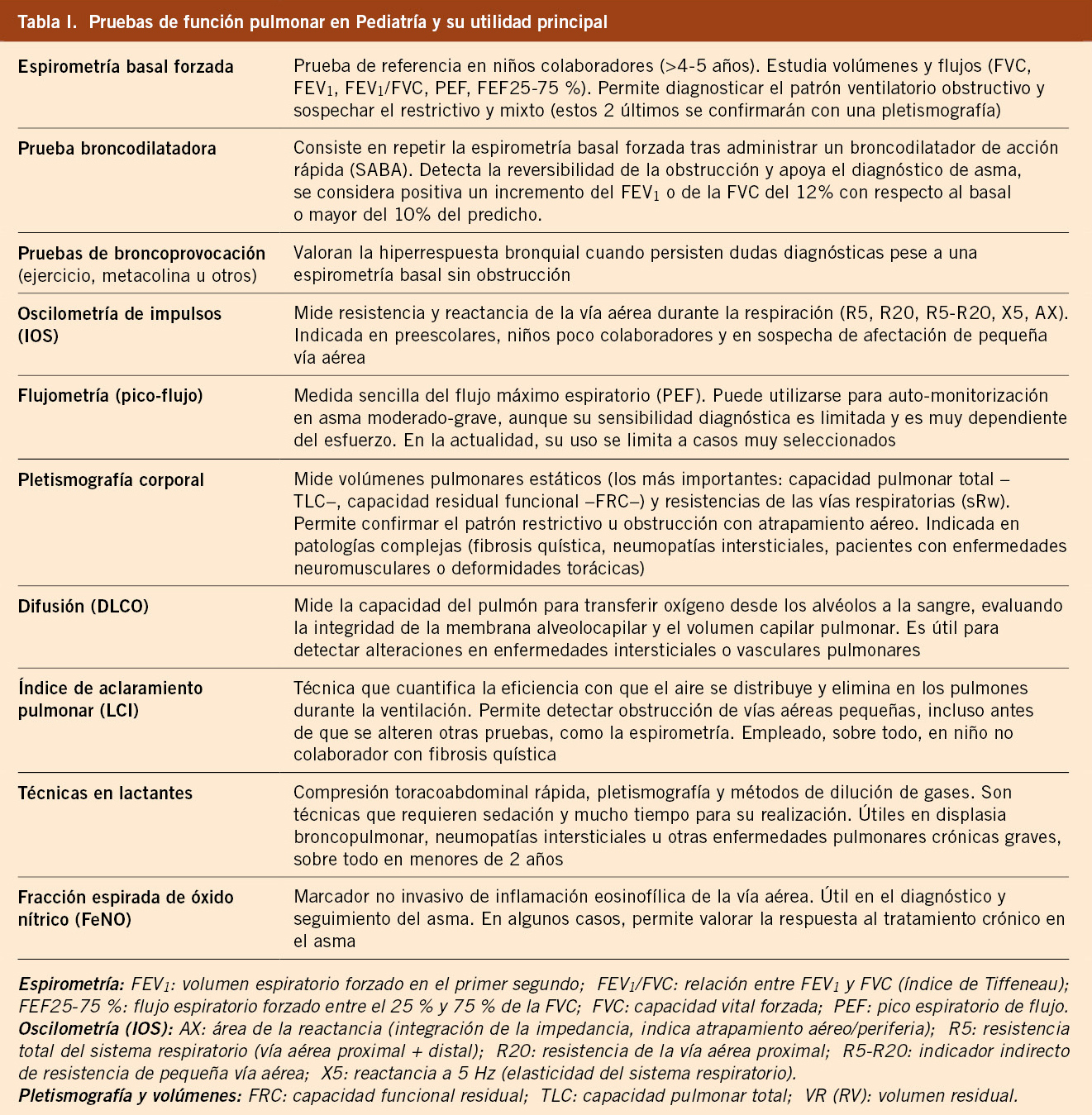
• Curva flujo-volumen: que muestra los flujos espiratorios en relación con los volúmenes pulmonares (Fig. 1).
• Curva volumen-tiempo: que permite valorar la duración y completitud de la espiración forzada.
Estos trazados permiten obtener parámetros esenciales como:
• FVC (capacidad vital forzada): volumen total de aire que el paciente puede espirar con un esfuerzo máximo tras una inspiración completa.
• FEV1 (volumen espiratorio forzado en el primer segundo): volumen de aire espirado durante el primer segundo de una espiración forzada.
• FEV0,75: volumen máximo de aire exhalado durante los primeros 0,75 segundos de una maniobra de espiración forzada, iniciada desde una inspiración máxima. La ATS/ERS recomiendan utilizar el FEV0,75, especialmente en niños de ≤6 años, ya que, en este grupo, la espiración suele completarse en menos de un segundo y el FEV0,75 proporciona información clínica equivalente al FEV1 en adultos(2).
• Índice FEV1/FVC: se define como la relación entre el volumen de aire exhalado forzadamente en el primer segundo de una espiración máxima (FEV1) y la capacidad vital forzada (FVC), expresada generalmente como un cociente o porcentaje. En menores de 6 años se usa el índice FEV0,75/FVC.
• Flujos medios espiratorios o mesoflujos (FEF25-75 %): velocidad media del flujo espiratorio entre el 25 % y el 75 % de la FVC; se asocia a la función de la vía aérea pequeña.
• Flujo espiratorio máximo (PEF): es el valor máximo de flujo que se alcanza durante una maniobra de espiración forzada, iniciada sin vacilación desde una inspiración máxima.
La causa más frecuente de enfermedad respiratoria crónica en la infancia es la patología obstructiva (asma, displasia broncopulmonar, bronquiolitis obliterante y fibrosis quística), de ahí que la espirometría basal forzada sea la herramienta fundamental en las consultas de neumología pediátrica. Nos proporciona información valiosa en la evaluación longitudinal de pacientes con patología respiratoria crónica(2,3).
Indicaciones
Las indicaciones más frecuentes en pediatría incluyen la evaluación diagnóstica y el seguimiento del asma. La espirometría basal forzada permite objetivar obstrucción, reversibilidad y evolución longitudinal del FEV1. Este parámetro está relacionado con el control a largo plazo de la enfermedad(9). También se utiliza en el estudio funcional de pacientes con fibrosis quística, displasia broncopulmonar, bronquiolitis obliterante y otras bronconeumopatías crónicas, donde constituye una herramienta fundamental para monitorizar la función respiratoria y permite detectar un deterioro precoz(10).
Asimismo, resulta útil en la valoración de enfermedades intersticiales de la infancia, en las que puede sugerir patrón restrictivo, así como en el estudio preoperatorio de determinadas cirugías torácicas o de la vía aérea(11). Finalmente, está indicada para evaluar la repercusión funcional de las patologías neuromusculares o deformidades de la caja torácica, situaciones en las que la disminución progresiva de la FVC puede alertar de un fallo ventilatorio incipiente(12).
Técnica en el niño colaborador
La espirometría basal forzada debe realizarse siguiendo las normativas vigentes de las sociedades científicas ATS/ERS y de los grupos de trabajo de neumología pediátrica(3,13). Su correcta ejecución requiere una combinación de aspectos técnicos y habilidades comunicativas específicas para este grupo amplio de edades.
• Personal y ambiente: el personal debe estar entrenado, motivado y con experiencia en el manejo de niños de distintas edades y capacidades cognitivas. Un entorno amigable y adaptado a la edad, con elementos visuales o juguetes, facilita la colaboración y reduce la ansiedad(14) (Fig. 2).

Figura 2. Decoración infantil del laboratorio de función pulmonar. Un ambiente adecuado facilita la colaboración de los pacientes, sobre todo de los más pequeños.
• Comunicación: la explicación debe ser simple, clara y comprensible, evitando tecnicismos. Frases como “coge mucho aire” o “sopla fuerte, como si apagaras velas” mejoran la adherencia a la maniobra(14).
• Incentivación: el uso de animaciones o juegos en la pantalla es especialmente útil en pediatría. Algunos sistemas incentivan un inicio explosivo de la espiración (como apagar velas) (Fig. 3), mientras que otros favorecen una espiración prolongada para alcanzar la FVC (p. ej., derribar bolos)(14) (Fig. 4).

Figura 3. Los juegos tipo velas facilitan que el niño haga una espiración enérgica (PEF). La secuencia muestra distintos momentos de la animación, según se apagan las velas (A, B, C) por la maniobra espiratoria del paciente.
Figura 4. Otros programas de incentivación animan al paciente a mantener una espiración prolongada, facilitando obtener una adecuada capacidad vital forzada. En la imagen pueden verse distintas etapas de dos animaciones de este tipo, los bolos (A, B, C) y unas bolas de madera (D, E, F).
• Maniobra: consiste en una inspiración máxima, seguida de una espiración forzada y sostenida hasta el vaciado completo de los pulmones. Posteriormente, se realiza una inspiración rápida para completar el asa flujo-volumen.
• Mediciones: la talla debe medirse en cada visita, ya que es el principal determinante de los valores predichos. La postura (sentado o de pie) y el uso de pinza nasal pueden elegirse según la comodidad, pero deben mantenerse constantes entre exploraciones para garantizar comparabilidad(3).
• Número de intentos: deben obtenerse, al menos, tres maniobras aceptables, y se continuará la sesión hasta que se logre la reproducibilidad adecuada o el niño muestre cansancio, siguiendo el criterio del técnico responsable(13,14).
Interpretación básica
La lectura de la espirometría debe realizarse de forma sistemática:
• Se debe valorar la calidad de la maniobra:
– Observar el inicio de la prueba, con un inicio rápido y un PEF claro, y el cálculo del inicio de la prueba mediante un volumen extrapolado que debe ser <12,5 % del FVC o 80 ml.
– En cuanto a la morfología, la curva debe ser suave sin interrupciones que indiquen tos o cierre glótico.
• Valoración de la forma de la curva flujo-volumen.
• Visualización de los principales parámetros. Análisis de los valores numéricos y comparación con los teóricos.
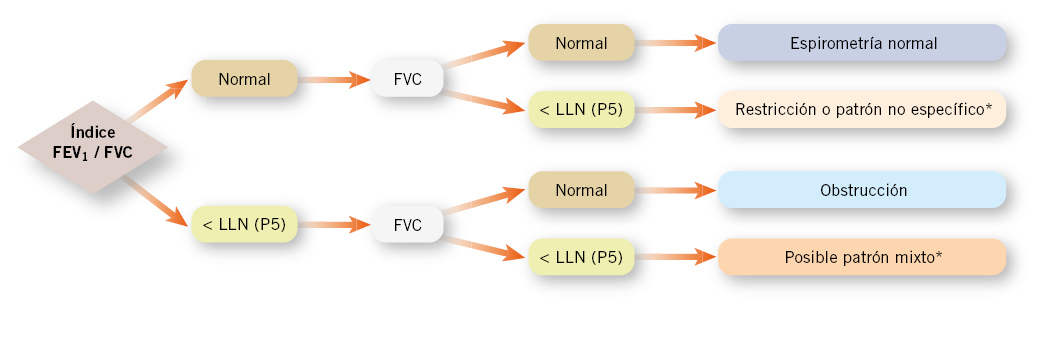
Comenzar con la morfología de la curva flujo-volumen y, posteriormente, la relación FEV1/FVC, seguida del análisis de la FVC y FEV1 (Fig. 5). En Pediatría, se recomienda combinar los criterios clásicos basados en porcentaje del predicho con los valores expresados como z-score derivados de GLI-2012, que permiten una interpretación más robusta(6-8,13).
Figura 5. Algoritmo de interpretación de la espirometría. *Se requiere estudiar volúmenes pulmonares. FEV1: volumen espiratorio forzado en el primer segundo; FVC: capacidad vital forzada; LLN: límite inferior de la normalidad.
En la tabla II se resumen los principales parámetros espirométricos.
Interpretación e importancia de los valores de referencia. Ecuaciones GLI-2012
La interpretación actual de la espirometría basal forzada debe realizarse utilizando z-score con las ecuaciones GLI-2012. La interpretación de la espirometría basal forzada ha cambiado de forma significativa con la introducción de las ecuaciones de referencia GLI-2012, que, actualmente, son las recomendadas por la ATS/ERS para todos los grupos de edad(13). Estas ecuaciones permiten expresar los valores obtenidos en forma de z-scores, un método estadístico que indica cuántas desviaciones estándar se encuentra un parámetro respecto a la media de una población sana emparejada por edad, sexo, talla y origen étnico(7).
Las ventajas de las ecuaciones GLI-2012 son las siguientes:
• Están basadas en una población muy amplia (3-99 años).
• Abarca un amplio rango de edad, lo que permite el seguimiento del paciente sin “saltos” al cumplir determinadas edades.
• Han sido validadas en la población española.
• Permiten expresar los resultados como desviaciones estándar y definir un límite inferior de la normalidad (LLN).
• Ofrecen valores para parámetros clínicamente relevantes.
• El diseño de las ecuaciones se ha realizado con técnicas estadísticas más modernas y adecuadas que las ecuaciones clásicas.
El enfoque de estas ecuaciones resulta especialmente relevante en pediatría, dado que:
• El crecimiento pulmonar no es lineal.
• Los valores esperables cambian de forma notable entre los 3 y los 18 años.
• Un porcentaje fijo del predicho (como el clásico 80 %) no corresponde al límite inferior de la normalidad en muchos rangos de edad.
Por ello, los z-scores permiten una valoración más robusta y evitan interpretaciones erróneas, especialmente en extremos de talla, estirón puberal o en niños muy pequeños(7). Aunque los z-scores deben ser la referencia principal, los porcentajes del predicho continúan usándose en la clínica diaria, especialmente para clasificar la gravedad del FEV1. En la tabla III se resumen los rangos de gravedad más usados.
Oscilometría de impulsos
La oscilometría de impulsos (IOS) valora la mecánica respiratoria mediante la aplicación de pequeñas oscilaciones de presión sobre la vía aérea durante la respiración tidal. A partir de la relación entre presión y flujo, el equipo calcula parámetros de(1,4):
• Resistencia (R) de la vía aérea a distintas frecuencias.
• Reactancia (X), que refleja la elasticidad del sistema respiratorio y la presencia de atrapamiento aéreo o alteración de la vía aérea periférica(1,5).
A diferencia de la espirometría, la IOS no requiere maniobras forzadas, por lo que es especialmente adecuada en:
• Niños preescolares.
• Pacientes con discapacidad o pobre cooperación.
• Existe un creciente uso en asma grave o patología crónica compleja(4,11).
Parámetros principales
Los parámetros más utilizados en la práctica clínica son(2,5):
• R5: resistencia total (vía aérea proximal y distal) a 5 Hz.
• R20: resistencia de la vía aérea proximal (gran vía aérea).
• R5-R20: indicador indirecto de afectación de pequeña vía aérea.
• X5: reactancia a 5 Hz; valores más negativos se asocian a mayor rigidez y atrapamiento aéreo.
• AX: área de la reactancia; integra las alteraciones de X en todas las frecuencias y es sensible a la obstrucción periférica.
Ventajas y limitaciones
• Ventajas:
– Prueba rápida, no invasiva, bien tolerada.
– Requiere solo respiración tranquila.
– Permite detectar alteraciones de pequeña vía aérea que pueden pasar desapercibidas en la espirometría(4,5).
• Limitaciones:
– Menor disponibilidad que la espirometría en algunos centros.
– Curva de aprendizaje en la interpretación.
– Las ecuaciones de referencia están en desarrollo y pueden variar según el equipo(1,2,13).
Función del pediatra de Atención Primaria
El pediatra de Atención Primaria juega un papel clave en la detección precoz de enfermedades respiratorias y en la indicación inicial de las pruebas de función pulmonar:
• Realizar una anamnesis dirigida, prestando especial atención a la frecuencia de síntomas, desencadenantes, nocturnidad, limitación de actividad y antecedentes personales y familiares.
• Valorar la exploración respiratoria, el crecimiento pónderoestatural y la presencia de signos de alarma (fracaso de medro, acropaquias, deformidades torácicas)(11).
• Identificar aquellos niños en los que la espirometría basal forzada puede aportar información clave (asma de difícil control, tos crónica, sospecha de secuelas de bronquiolitis grave, etc.)(9,11).
• Conocer la existencia de la IOS y su utilidad en preescolares con sibilancias recurrentes y asma grave(4,5).
• Integrar los resultados de las pruebas con la clínica, evitando decisiones basadas exclusivamente en un valor aislado(13-15).
• Orientación diagnóstica tras la integración de los hallazgos clínicos y funcionales(1,11).
Conflicto de intereses
No hay conflicto de interés en la elaboración del presente manuscrito ni fuente de financiación.
Bibliografía
1 Hall GL, Chang AB, Andersen KH, Franklin P, Moeller A. The role of lung function testing in clinical pediatrics. Pediatr Respir Rev. 2019; 31: 53-7.
2 Boas H, Ren CL. Pediatric Pulmonary Function Testing. Clinics in Chest Medicine. 2025; 46: 543-57. Disponible en: https://doi.org/10.1016/j.ccm.2025.04.009.
3 Graham BL, Steenbruggen I, Miller MR, Barjaktarevic IZ, Cooper BG, Hall GL, et al. Standardization of spirometry: 2019 update. Am J Respir Crit Care Med. 2019; 200: e70-e88. Disponible en: https://doi.org/10.1164/rccm.201908-1590ST.
4 Beydon N, Davis SD, Lombardi E, Allen JL, Arets HG, Aurora P, et al. Pulmonary function testing in preschool children. Am J Respir Crit Care Med. 2007; 175: 1304-45. Disponible en: https://doi.org/10.1164/rccm.200605-642ST.
5 Shi Y, Aledia AS, Galant SP, George SC. Utility of impulse oscillometry in young children with asthma. Pediatr Pulmonol. 2020; 55: 3046-53.
6 Hall GL, Stanojevic S, Cooper BG, Stocks J, Culver B, Enright P, et al. GLI spirometry reference values update. Eur Respir J. 2021; 57: 2003065.
7 Quanjer PH, Stanojevic S, Cole TJ, Baur X, Hall GL, Culver BH, et al. GLI 2012 multi-ethnic reference values. Eur Respir J. 2012; 40: 1324-34. Disponible en: https://doi.org/10.1183/09031936.00080312.
8 Martín de Vicente C, de Mir Messa I, Rovira Amigó S, Escribano Montaner A, Moreno Galdó A. Validación GLI en población pediátrica española. Arch Bronconeumol. 2018; 54: 24-30.
9 Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention. 2023.
10 Szczesniak RD, Su W, Brokamp C, Clancy JP. Longitudinal lung function in cystic fibrosis. Pediatr Pulmonol. 2018; 53: S37-S56. Disponible en: https://doi.org/10.1002/ppul.24104.
11 Hayes D Jr, Feola DJ, Murphy BS. Indications for pulmonary function testing in pediatrics. Clin Chest Med. 2018; 39: 137-48.
12 LoMauro A, Aliverti A. Respiratory mechanics in neuromuscular disorders. Respir Physiol Neurobiol. 2015; 216: 36-45.
13 Stanojevic S, Kaminsky DA, Miller MR, Thompson BR, Hall GL, Swanney MP, et al. ERS/ATS interpretive strategies. Eur Respir J. 2022; 60: 2101499. Disponible en: https://doi.org/10.1183/13993003.01499-2021.
14 Kamps AW, Roorda RJ, Sinaasappel M, van der Ent CK. Pediatric spirometry performance. Pediatr Pulmonol. 2019; 54: 912-20.
15 Cooper BG, Steenbruggen I, Quanjer PH, Hall GL, Culver BH. Standardized pulmonary function report. Eur Respir J. 2020; 56: 2001701.
Preguntas Test al artículo:
Evaluación de la función pulmonar en Pediatría
1. Un niño de 12 años con antecedentes de asma persistente acude por aumento de la tos nocturna. En la espirometría basal se obtiene: FEV1 z-score: -2.7, FVC z-score: -1.2, FEV1/FVC 75,6 % (LIN 78,24). Tras administrar 400 µg de salbutamol, el FEV1 aumenta un 11 % con respecto al basal y la FVC un 4 %. ¿Cuál de las siguientes afirmaciones interpreta MEJOR los hallazgos?
a. Existe obstrucción reversible con respuesta parcial al broncodilatador.
b. Los hallazgos son normales para su edad según GLI-2012.
c. El patrón es mixto con obstrucción distal fija.
d. Se trata de una restricción moderada.
Respuesta correcta: a.
El FEV1/FVC < LLN confirma obstrucción; aunque la respuesta <12 % es parcial, la reversibilidad clínica puede seguir presente. Consultar referencias(9,13).
2. Niña de 14 años con fibrosis quística. La espirometría muestra FEV1 y FVC reducidos, FEV1/FVC también bajo, y la pletismografía confirma una TLC normal con VR aumentado. ¿Qué interpretación funcional describe MEJOR el cuadro?
a. Restricción pulmonar leve.
b. Obstrucción con atrapamiento aéreo.
c. Patrón mixto verdadero.
d. Hiperventilación funcional.
Respuesta correcta: b.
La TLC normal descarta restricción verdadera; el VR elevado indica atrapamiento. Esto es típico de obstrucción periférica crónica en fibrosis quística. Consultar referencias(13) / Hall GL et al. ATS /ERS technical standards for the measurement of lung volumes in children. Eur Respir J. 2021; 57: 2004168. / Szczesniak RD, Su W, Brokamp C, Clancy JP. Longitudinal lung function in cystic fibrosis. Pediatr Pulmonol. 2018; 53: S37-S56.
3. La oscilometría de impulsos es especialmente ÚTIL en:
a. Adolescentes deportistas.
b. Preescolares y niños poco colaboradores.
c. Evaluación preoperatoria.
d. Diagnóstico de bronquiectasias.
Respuesta correcta: b.
La IOS requiere solo respiración tranquila, no maniobras forzadas. Esto la convierte en la técnica ideal en niños de 3-6 años, niños con trastorno del neurodesarrollo o pacientes con pobre coordinación. También es sensible para alteraciones de la vía aérea distal. Consultar referencias: Rosenfeld M et al. Optimal lung function tests < 6 years. Ann Am Thorac Soc. 2013. / ATS / ERS Preschool Lung Function Statement. 2007.
4. Niño de 4 años con sibilancias recurrentes no controladas. La espirometría no es válida por mala cooperación. La oscilometría de impulsos muestra R5 elevada, R20 normal, R5-R20 aumentada y X5 muy negativa. ¿Cuál es la interpretación FUNCIONAL y su implicación clínica?
a. Obstrucción de vía aérea proximal leve, sin relevancia.
b. Obstrucción de vía aérea distal con atrapamiento aéreo, compatible con asma no controlada.
c. Patrón restrictivo por esfuerzo insuficiente.
d. Vía aérea normal; se requiere espirometría para confirmar.
Respuesta correcta: b.
Aumento de R5-R20 y X5 negativa → afectación de pequeña vía aérea; útil cuando la espirometría no es posible. Consultar referencias(4,5).
5. En un patrón restrictivo verdadero, debe CONFIRMARSE:
a. FVC <80 %.
b. TLC disminuida.
FEV1/FVC disminuido.
d. Aumento de PEF.
Respuesta correcta: b.
La espirometría solo sugiere restricción cuando la FVC está disminuida, pero NO puede confirmarla. El diagnóstico de restricción requiere obligatoriamente medir volúmenes pulmonares mediante pletismografía corporal u otros métodos. La restricción verdadera se define por una TLC (capacidad pulmonar total) por debajo del LLN. Consultar referencias(13) / Hall GL et al. ATS / ERS technical standards for the measurement of lung volumes in children. Eur Respir J. 2021; 57: 2004168.
6. Adolescente con distrofia muscular de Duchenne presenta FEV1 y FVC reducidos, relación FEV1/FVC normal y TLC disminuida en la pletismografía. ¿Qué patrón FUNCIONAL presenta y cuál es su origen fisiopatológico?
a. Obstructivo leve por debilidad diafragmática.
b. Restrictivo de origen extrapulmonar por debilidad muscular.
c. Mixto con atrapamiento aéreo.
d. Falso restrictivo por mala técnica.
Respuesta correcta: b.
La disminución de FVC y TLC con cociente normal refleja restricción extrapulmonar, debida a debilidad de la musculatura respiratoria. Consultar referencias(1,12).



 Pulmonary tuberculosis
Pulmonary tuberculosis