|
| Temas de FC |
E. Villalobos Pinto*, M. Lloret Carnicero**
*Unidad de Pediatría Social. Servicio de Pediatría. **Médico Interno Residente de Pediatría. Hospital Universitario Infantil Niño Jesús. Madrid
| Resumen
La violencia en la sociedad tiene muchas formas de manifestarse. Si bien existen factores favorecedores y factores protectores, es un hecho ya contrastado que permea a todos los estratos de la sociedad y a todas las franjas etarias. |
| Abstract
Violence in society manifests itself in many ways. While there are both enabling and protective factors, it is an established fact that it permeates all strata of society and all age groups. |
Palabras clave: Violencia; Niño; Delitos sexuales; Factores protectores.
Key words: Child; Protective Factors; Sex Offenses; Violence.
Pediatr Integral 2023; XXVII (4): 208-215
OBJETIVOS
• Sensibilización de los profesionales de la salud ante las diferentes formas de manifestación de la violencia hacia niños y adolescentes en nuestra sociedad.
• Conocer las principales formas de violencia hacia los niños y adolescentes.
• Detectar precozmente las manifestaciones de la violencia en nuestros jóvenes.
• Conocer cómo actuar ante situaciones detectadas de violencia hacia los niños y adolescentes.
Violencia en la infancia y la adolescencia
Introducción
La detección precoz y erradicación de la violencia en la infancia y adolescencia es y debe ser objetivo de todas las instituciones.
La violencia contra los niños incluye todas las formas de violencia contra los menores de 18 años, infligida por sus padres o por otras personas que les cuiden, sus compañeros, sus parejas u otras personas.
La violencia condiciona las vidas de hasta 1.000 millones de niños en todo el mundo, según datos de UNICEF(1), con consecuencias emocionales, sociales y económicas prolongadas, y con potencial repercusión en todas las esferas del desarrollo de su personalidad.
La violencia contra los niños, niñas y adolescentes constituye así una vulneración a sus derechos fundamentales, poniendo en peligro su vida y su desarrollo pleno.
La eliminación de la violencia contra los niños se menciona en varias de las metas de la Agenda 2030 para el Desarrollo Sostenible, pero la meta 16.2 es la más explícita al respecto: “Poner fin al maltrato, la explotación, la trata y todas las formas de violencia y tortura contra los niños2”.
Conceptos – tipología de maltrato infantil
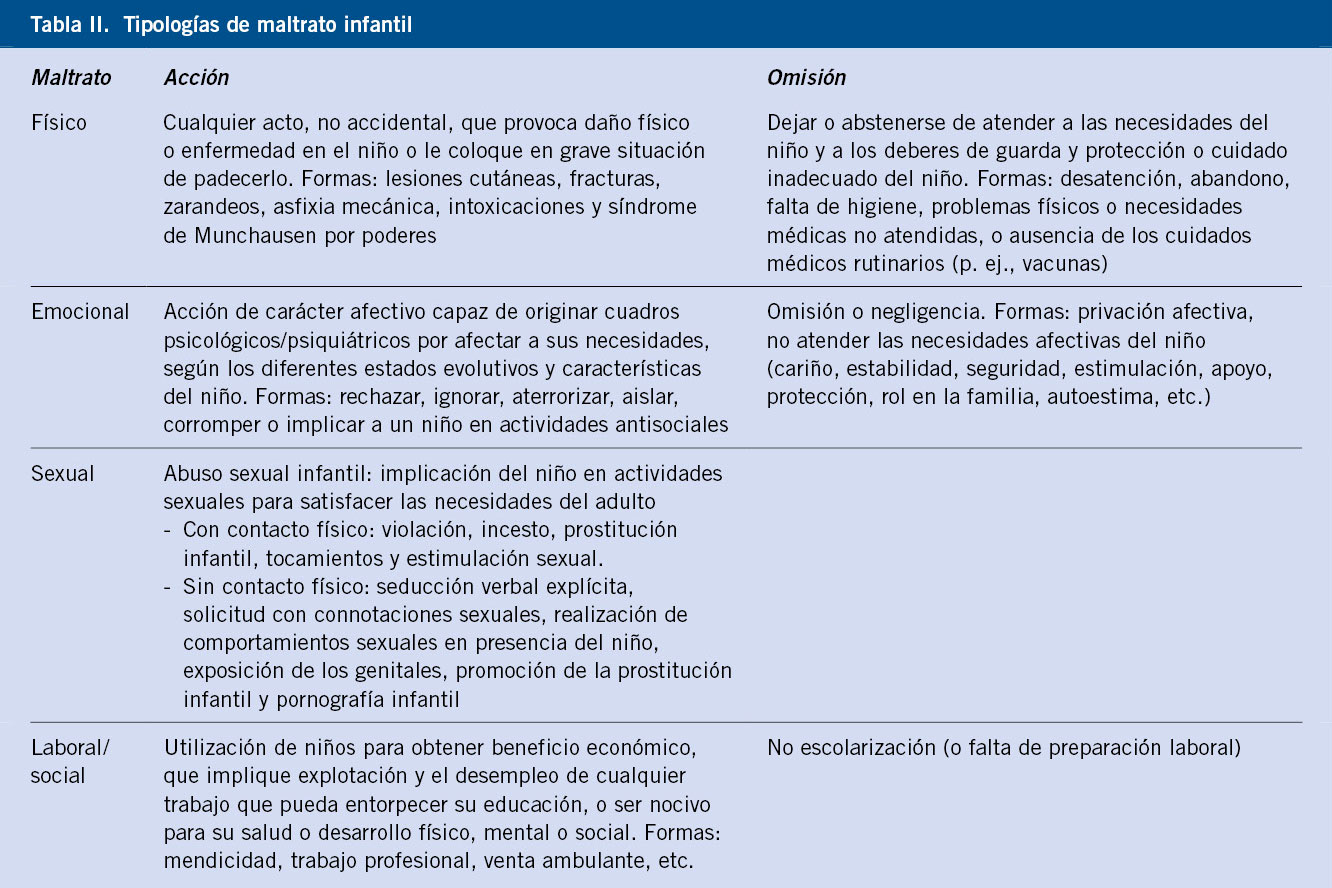
Para enfocar adecuadamente la violencia infantil, es fundamental tener en cuenta que el maltrato comprende muchas más formas que el maltrato físico. Importante definir las diferentes tipologías de maltrato.
Se considera maltrato infantil cualquier acción u omisión, no accidental, por parte de los padres o cuidadores que comprometa las necesidades básicas del menor. La tipología principal del maltrato infantil podría clasificarse como se indica a continuación.
Maltrato físico
Se define como el uso de la fuerza física contra un niño, niña o adolescente que ocasione perjuicios para su salud, supervivencia y desarrollo integral. Se incluye en este concepto el síndrome de Munchausen por poderes.
Maltrato psicológico
Hostilidad verbal crónica (insulto, burla, desprecio, amenaza de abandono) y bloqueo constante de las iniciativas de interacción infantiles (evitación, encierro, etc.).
Negligencia o abandono
Aquella situación en la que las necesidades físicas básicas del menor no son atendidas temporal o permanentemente por ningún miembro adulto del grupo conviviente.
Violencia sexual infantil
Toda acción que causa un daño en el desarrollo afectivo-sexual del niño, niña o adolescente. Puede tener componente físico o no, y siempre tiene un componente psicológico.
Maltrato institucional
Toda actuación sanitaria, política, social o jurídica que de manera directa o indirecta repercuta negativamente en la protección del menor, impidiendo o dificultando el principio del interés superior del menor.
Marco legal
Conocer cómo se estructura a nivel judicial la atención a los casos de violencia infantil, así como el marco normativo por el que nos regimos, es necesario para un adecuado manejo de estos casos.
Estructura judicial en relación a menores
Juzgados de menores: cuando un menor de 14 a 18 años comete un delito. Los menores de 14 años no tienen responsabilidad penal, pero sí civil, por sus tutores legales. Instruido por el Ministerio Fiscal, aunque la sentencia la dicta el Juez de Menores.
Juzgados de familia: encargados de asuntos, tales como las relaciones paterno-filiales o los asuntos matrimoniales que implican a menores. Los Juzgados de 1ª Instancia asumen dichas funciones en lugares donde no tienen dichos juzgados.
Juzgados de violencia contra la infancia: solo actualmente, como proyecto piloto, en Las Palmas, desde octubre de 2021. Especializados en delitos violentos contra la infancia, siempre que el presunto agresor sea mayor de edad.
Marco normativo
El principio del interés superior del menor ya se recogió por primera vez en la Convención de los derechos del niño (1989); a nivel nacional, en la Ley Orgánica 1/1996, de 15 de Enero, de Protección Jurídica del Menor (tanto a víctimas como a infractores, así como a los afectados por aquellos cuyos padres tienen conflicto con la ley). En dicha ley, su Artículo 2 versa sobre la protección del derecho a la vida, a la supervivencia, las necesidades básicas, la necesidad de tener un entorno familiar adecuado y libre de violencia, así como a la preservación de la identidad, cultura, convicción, religión e identidad sexual.
El Estudio del Secretariado General de Naciones Unidas sobre la Violencia contra los Niños (2006) permitió visibilizar las diferentes formas de violencia que afectan a los niños, niñas y adolescentes en todo el mundo y los entornos donde esta se manifiesta. Además, en la Agenda 2030 para el Desarrollo Sostenible, concretamente la Meta 16.2, se enuncia orientada a la protección de los niños contra el abuso, la explotación, la trata y la violencia. Finalmente, la Observación general nº 14 del Comité de Derechos del Niño (2013) también contempló el principio de interés superior del menor, como uno de los pilares de la atención a la infancia.
Nuestro ordenamiento jurídico vigente se basa en la Ley Orgánica 8/2021, de 4 de junio, de protección integral a la infancia y la adolescencia frente a la violencia(3), ley que contempla una serie de novedades, tales como la inclusión como derechos de los niños: el deber a la información y asesoramiento; el derecho a que las víctimas sean escuchadas, sin límite de edad, con metodología y entorno adecuados, mediante profesionales cualificados, intentando no generar victimización secundaria, y evitando aquellos planteamientos fuera del rigor científico; el derecho a la atención integral (psicosocial, educativo, psicológico, social, formativo, acceso a servicios públicos, reinserción laboral, o acompañamiento judicial), con obligación de la coordinación entre diferentes administraciones; y se contempla la legitimación de personación ante todas las instancias, a través de sus representantes legales, aunque, habiendo conflicto entre estos (p. ej., centro de protección del menor), tienen derecho a un defensor judicial. Además, tienen derecho a ser atendidos por la oficina de atención a víctimas de violencia. Además, tienen derecho a la asistencia jurídica gratuita, y podrán presentarse como acusación particular en cualquier momento del procedimiento. Otro principio novedoso de la ley es el del deber de comunicación: por la ciudadanía, o cualificado, por aquellas personas en mayor contacto por su función con menores (profesores, sanitarios, educadores, etc.). También existe deber de comunicar contenidos ilícitos en Internet, y de que se les provea a los comunicadores de canales seguros, preservando su protección y seguridad. Se impone la obligación, en casos de violencia a la infancia o a personas con discapacidad, de denunciar sin exenciones. Tampoco habrá dispensa en la obligación de declarar para los familiares y cónyuge, si el testigo tiene la representación legal, en casos de delito grave. Otra de las novedades que introduce esta ley es la realización de la prueba preconstituida, cuyo fin es evitar la victimización secundaria, y evitando que la víctima tenga que declarar en el juicio. Se realizará a menores de 14 años o con discapacidad, y que deban intervenir en condición de testigos, en gran parte de casos de violencia infantil. Esta se realizará ante la autoridad judicial, con las mismas garantías que el juicio, presentes el fiscal, acusado y abogados; si bien podría hacerse en presencia únicamente del abogado defensor o, si este no pudiera, del abogado de oficio. Con intervención de todas las partes, mediando el juez o los equipos psicosociales, si este así lo requiere. Deben estar grabadas. En muchas ocasiones se utilizan cámaras Gessell, en las cuales el menor no ve quién está al otro lado del espejo.
Factores de riesgo y protectores
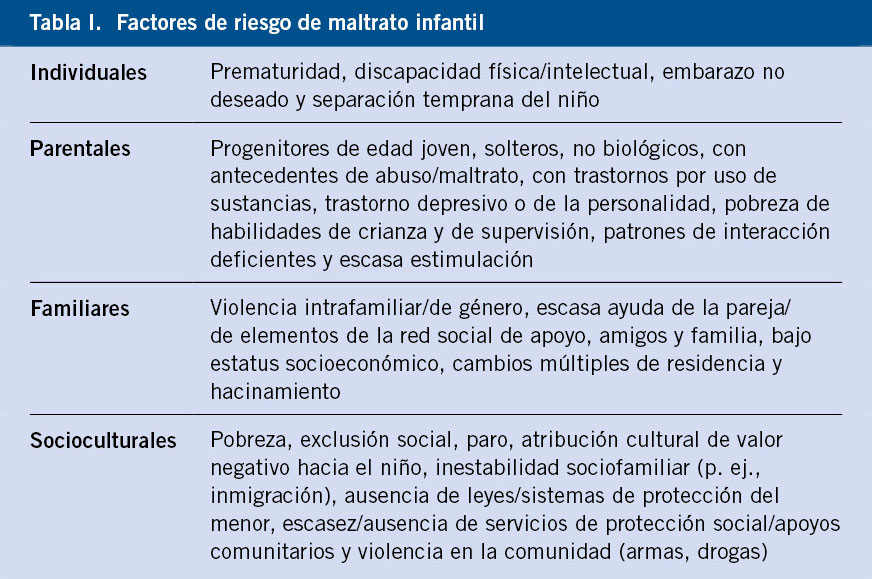
La identificación de diversos factores de riesgo o de protección nos ayudará en el diagnóstico diferencial de diversos motivos de consulta.
Tradicionalmente, se han identificado una serie de factores de riesgo que aumentan la probabilidad de que se produzcan fenómenos de violencia, si bien ha de quedar claro que dichos factores ni son requisitos per se, ni excluyen que no puedan darse dichas situaciones en su ausencia. La ausencia de dichos factores sería, a priori, factor de protección(4) (Tablas I y II).
Principales formas de violencia
La violencia hacia la infancia y adolescencia tiene muchas formas de expresión en nuestra sociedad. Hemos de saber identificarlas para un adecuado manejo de las mismas.
Tal y como se ha expresado en el apartado introductorio, es objetivo de este artículo hacer un esfuerzo de síntesis de las principales formas de manifestación de violencia hacia nuestros jóvenes, y desarrollando más aquellas manifestaciones que se salen de la tipología del maltrato físico y del abuso sexual, desarrollados en otro artículo de este número de la revista.
Maltrato infantil
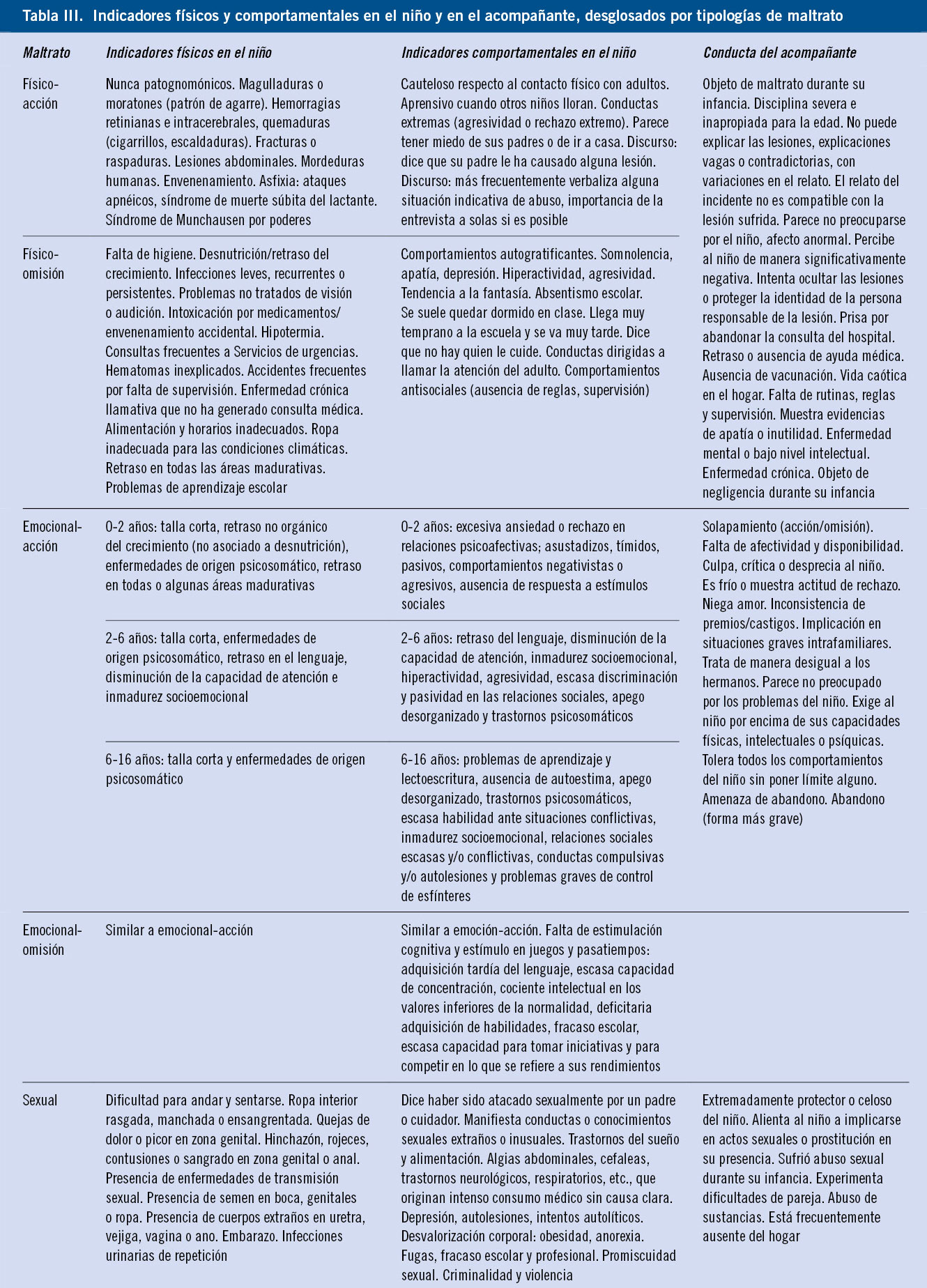
En líneas generales, se puede englobar bajo esta denominación aquellas situaciones que, afectando al equilibrio psicológico de los padres/tutores y a su entorno, inciden negativamente en la salud física y/o psíquica del niño/a y adolescente, comprometiendo su adecuado desarrollo(5). La perpetuación de estas situaciones conllevará indefectiblemente unas consecuencias crecientemente negativas.
Clásicamente, los malos tratos se han clasificado en físicos o emocionales, y activos o pasivos (Tabla III).
Otras formas de violencia
Violencia intrafamiliar y violencia vicaria
La vivencia de violencia intraparental e intrafamiliar puede constituir por sí sola un tipo de maltrato infantil. Los menores que son testigos, o simplemente conscientes, de la existencia de una situación de daño físico o psicológico o de violencia sexual en el seno familiar, tienen un mayor riesgo de sufrir: problemas emocionales, sociales y de conducta, ansiedad, trastorno de estrés postraumático, abuso de sustancias y afectación del rendimiento académico. En algunos casos, pueden ser ellos mismos objetivo de la violencia: según datos de la encuesta NATSCEV, realizada en EE.UU. en 2008 y 2011 a más de 4.500 menores de entre 3 y 17 años de edad, un 56,8 % de los menores testigos de violencia intraparental habían experimentado otras formas de maltrato a lo largo de su vida (un 33,9 % de ellos en el último año)(6).
En situaciones de violencia de género, los menores pueden también ser utilizados como instrumento, como objeto al que infligir daño con el objetivo último de dañar a su progenitor/a. En nuestro país, el Pacto de Estado contra la Violencia de Género, ratificado en 2017, incorpora este término e insta a la protección, no solo de la mujer, sino de los menores a su cargo, reconociendo a éstos como víctimas directas de la violencia de género.
La exposición a la violencia en el ámbito familiar, si bien se correlaciona con el desarrollo de problemas en las esferas anteriormente citadas, no implica necesariamente daño, este depende asimismo de factores individuales, como son: la capacidad de resiliencia del menor, el apoyo por parte de terceras personas que actúen como adulto de referencia o la existencia de soporte sociosanitario comunitario.
El screening de situaciones de violencia intraparental o intrafamiliar en la población general no se ha demostrado eficaz, aunque sí se recomienda cuando el menor muestra problemas emocionales o de conducta, realizarle preguntas abiertas sobre la situación en casa.
El pediatra con conocimiento de una situación de violencia intrafamiliar debe actuar realizando un seguimiento clínico estrecho, ofreciendo al menor y a su familia ayuda y apoyo en salud mental en caso de que lo necesiten. La evidencia en cuanto a cuál es el mejor tipo de terapia o intervención es limitada, en la mayoría de los estudios se realizan intervenciones centradas en el menor combinadas con educación familiar(7).
Nuevas tecnologías y violencia infantil
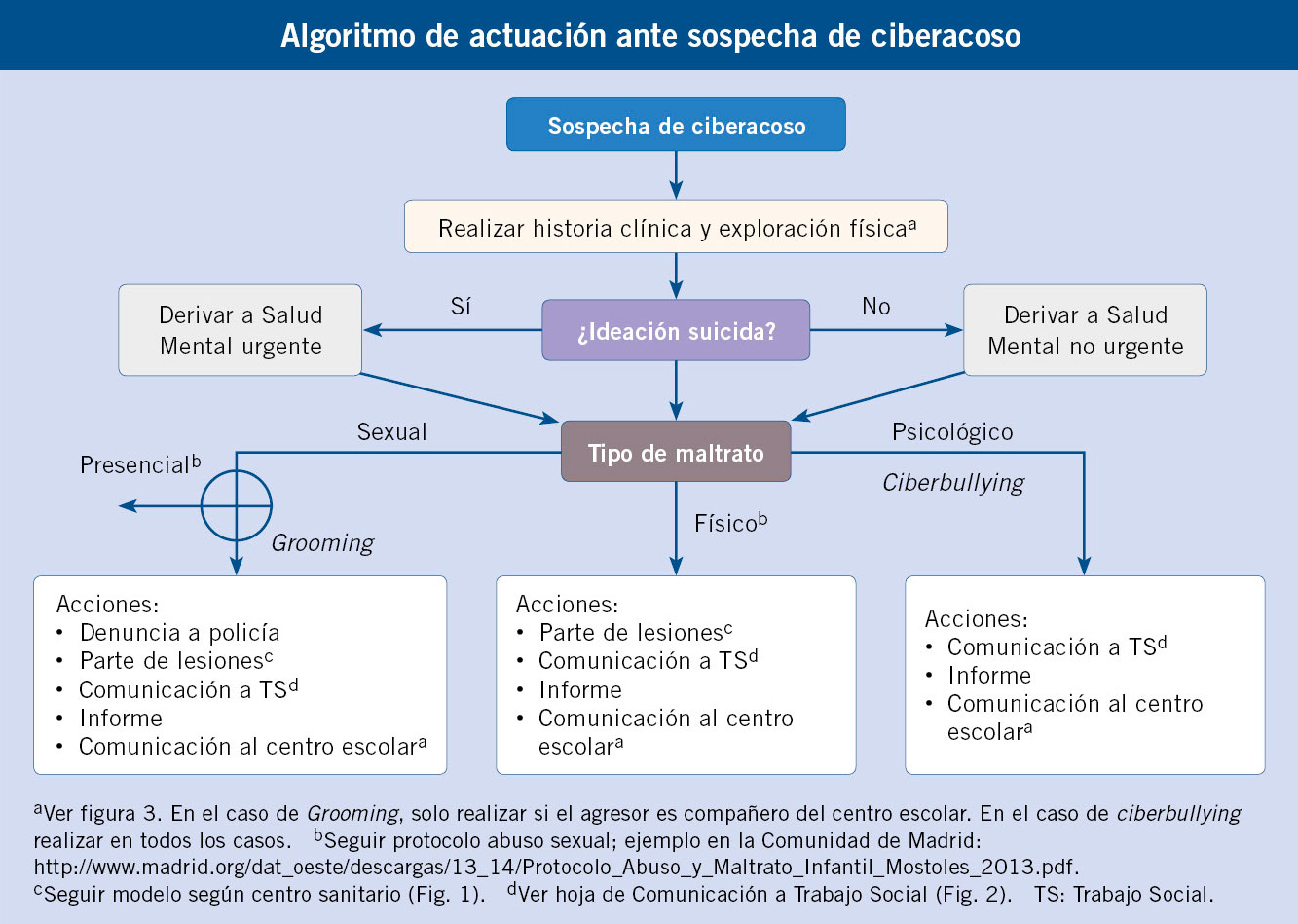
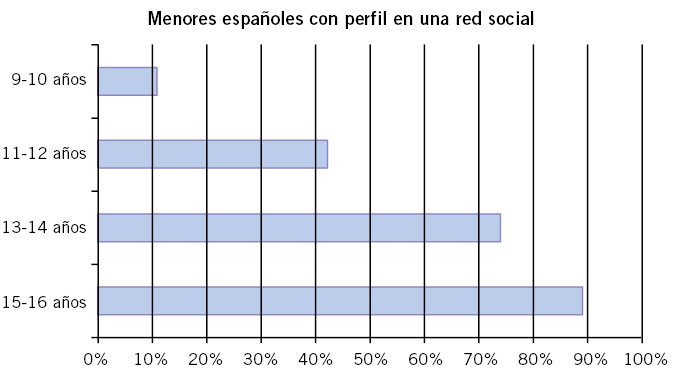
Según datos del año 2020, recogidos por el Instituto Nacional de Estadística, el 69,5 % de la población de entre 10 y 15 años dispone de teléfono móvil, y el uso de Internet se extiende al 94,5 % de dicho grupo de edad(8). Mientras en los medios de comunicación tradicionales (radio, televisión), el acceso a contenido es pasivo, los nuevos medios de comunicación permiten una mayor posibilidad de interacción y creación de contenido, así como la visualización de contenidos personalizados, acordes a las preferencias del usuario. La exposición de los niños y adolescentes a las nuevas tecnologías puede reportar beneficios educacionales y sociales, pero también conlleva una posible exposición a contenidos violentos o inapropiados, así como una desprotección de los menores ante determinadas interacciones en la red. Nuevos conceptos, como ciberbullying, sexting o grooming, dan nombre a comportamientos facilitados por la extensión del acceso a las nuevas tecnologías.
El ciberacoso o ciberbullying se define como aquella forma de acoso o intimidación que se lleva a cabo a través de medios digitales, aunque existe cierta controversia alrededor de su definición, lo cual supone una dificultad para estimar su prevalencia. Las tres características fundamentales del bullying son: repetitividad, intencionalidad y diferencia de poder entre víctima y acosador. Sin embargo, un único comentario publicado en redes con la intencionalidad de dañar, puede ser difundido en redes en múltiples ocasiones y ser visualizado tiempo después, pese a que su autor no pretendiese repetirlo. Además, el anonimato que puede proporcionar este tipo de medios, puede por sí solo ocasionar una diferencia de poder. Sea como fuere, el ciberacoso y el acoso coexisten en muchos casos y se solapan en sus definiciones. Existen estudios que sugieren la existencia de mayor incidencia de depresión, ansiedad, ideación autolítica y comportamientos autolesivos entre las víctimas de ciberbullying (así como en los perpetradores)(9).
También acuñado en el ámbito de las nuevas tecnologías de la comunicación, el término sexting hace referencia al envío, reenvío o recepción de mensajes o fotografías de contenido sexualmente explícito a través de medios digitales. Se trata de una práctica frecuente en el contexto de relaciones de pareja y grupos de adolescentes. La circulación de imágenes de contenido sexual convierte a los adolescentes en potenciales víctimas de abuso sexual y coacción a través de las redes, lo que se conoce como “grooming”. En 2013, Zweig et al. realizaron un estudio transversal en población estadounidense de entre 11 y 18 años, hallando que el 15 % de mujeres y el 7 % de varones de este grupo de edad referían haber sido presionados o amenazados para compartir fotografías o habían recibido imágenes o mensajes no deseados de contenido sexual(10). Los adolescentes víctimas de la distribución no consentida de imágenes de contenido sexual tienen más probabilidad de ser víctimas de otros tipos de violencia interpersonal (bullying, ciberbullying, violencia física y sexual en la pareja, y abuso sexual), así como mayor incidencia de ideación suicida y sentimientos de tristeza y desesperanza.
La inmediatez y accesibilidad que proporcionan las nuevas tecnologías de la comunicación resultan en estas situaciones especialmente dañinas, puesto que el acoso y las coacciones no se limitan a un único entorno (p. ej., el escolar), sino que son continuos a través de redes sociales, correo electrónico o medios telefónicos, de forma que se difumina el límite entre lo que la víctima considera un entorno seguro y lo que no. Ello, unido a la potencial exposición de la víctima a gran escala, convierte la lucha contra estas nuevas formas de violencia en un reto para víctimas, familias y profesionales del ámbito educativo y sanitario.
Trata infantil
Según la Organización de las Naciones Unidas, se entiende por trata o tráfico de seres humanos: la captación, transporte o recepción de personas, recurriendo a amenazas, distintas formas de coacción, secuestro, fraude, abuso de poder, uso de fuerza o recepción de pagos o beneficios para conseguir el consentimiento de una persona que tenga autoridad sobre otra, con el objetivo final de su explotación. Dicha definición incluye: explotación sexual y laboral, trabajos forzados, extracción de órganos corporales y explotación para la mendicidad. En nuestro país, la trata es un delito tipificado en la Ley Orgánica 10/1995, de 23 de noviembre, del Código Penal.
De acuerdo con un estudio realizado por la Oficina de las Naciones Unidas para la Drogadicción y el Crimen, un 33 % de las víctimas directas de trata son menores de edad, que pueden también ser víctimas indirectas si uno de sus progenitores es víctima de trata(11). En ocasiones, las coacciones provienen del entorno familiar o más inmediato del menor. Estos niños y adolescentes entran, a veces, en contacto con el sistema sanitario en relación con: agresiones, accidentes laborales, malnutrición, abuso de sustancias, enfermedades de transmisión sexual, embarazo no deseado o comorbilidad psiquiátrica (presente previamente o derivada de la explotación). Además, aquellos con patología crónica previa, suelen tener dificultades en su seguimiento y pueden desarrollar complicaciones. Ello unido al antecedente de migración reciente, el retraso en la búsqueda de atención sanitaria o la actitud intimidatoria por parte de alguno de los acompañantes de los niños, constituyen potenciales indicadores de la existencia de un delito de trata.
El pediatra debe realizar una valoración completa e integral de los menores con sospecha de ser víctimas de trata, siendo de especial relevancia la valoración del neurodesarrollo y la nutrición, así como el consejo en el ámbito de salud sexual y reproductiva. En el caso de niños y adolescentes víctimas de trata, la salud mental es especialmente relevante, el impacto que supone ser víctimas de redes de tráfico de personas conlleva una gran comorbilidad psiquiátrica, con mayor incidencia de depresión, ansiedad, abuso de sustancias y trastorno de estrés postraumático. El intercambio de información debe ser adaptado al desarrollo del menor, que en estos casos puede no ser acorde a su edad, dado que el estrés prolongado puede causar cierta regresión en el desarrollo, aunque, en ocasiones, los niños y adolescentes a los que se fuerza a participar en actividades propias de adultos adoptan un patrón de comportamiento y expresión más acorde con los adultos que con su edad.
Violencia infantil en la diversidad
En ciertos grupos de menores, existe una mayor tasa de victimización, como son los menores con discapacidad, pertenecientes a minorías sexuales y de género, o niños y adolescentes inmigrantes.
Aquellos menores con discapacidad, que presentan dificultades en el área motora, sensitiva, emocional, cognitiva o comunicativa, tienen características que los hacen más vulnerables a sufrir maltrato físico, emocional y abuso sexual: algunos de ellos no tienen capacidad para defenderse ante el abuso o comunicarlo, o bien no comprenden la dimensión de estos comportamientos o son incapaces de reconocerlos. Los estudios disponibles indican una prevalencia de maltrato de hasta el 30 % en pacientes con discapacidad, entre 3 y 4 veces superior a la de sus coetáneos sin discapacidad. Según datos de un metaanálisis publicado por Jones et al., la prevalencia estimada del maltrato físico en este grupo de menores se sitúa en torno al 20 %, y la del abuso sexual en torno al 13-14 % (si bien es cierto que existe heterogeneidad en los resultados de los estudios seleccionados)(12). En muchos casos, se trata de niños con mayor necesidad de supervisión en determinados ámbitos, incluso comportamientos de auto y heteroagresividad, repetitivos, dificultades en el control de impulsos o en la externalización de las emociones. Ello provoca una sobrecarga del cuidador, que resulta un factor de riesgo decisivo para la victimización de estos niños y adolescentes. A veces, en un intento de reducir la sobrecarga del cuidador, son varias las personas que contribuyen a los cuidados del menor, y ello puede ser beneficioso, pero también aumenta la probabilidad de exposición a distintas formas de violencia.
Otro de los colectivos vulnerables lo constituyen los niños y adolescentes pertenecientes a familias inmigrantes. El estatus familiar de inmigración es por sí mismo un determinante social de la salud, y existen muchos otros factores asociados como son la inestabilidad financiera, la separación familiar o la barrera idiomática, capaces de influir en el bienestar físico y mental de los menores de familias inmigrantes. Uno de los más destacados es la discriminación que sufren muchos de estos menores, que puede ser abierta, llegando incluso a amenazas o violencia física o verbal, y que conlleva una mayor tasa de síntomas depresivos y de estrés postraumático y una menor autoestima en este grupo de niños y adolescentes que, dependiendo del contexto cultural de origen de la familia, pueden no ser reconocidos. Los estresores relacionados con las circunstancias de la inmigración, asociados a diferencias culturales en lo referente a reconocimiento de los derechos de la infancia e igualdad de género, son factores que se pueden asociar, aumentando el riesgo de violencia intrafamiliar. Asimismo, los menores pueden haber sido testigos o víctimas de violencia en su país de origen, especialmente si la migración se produce en el contexto de un conflicto social o bélico. Es esencial explorar en estos pacientes, la experiencia y circunstancias de la migración y cerciorarse de que exista un entorno comunitario y familiar seguro.
Los niños y adolescentes pertenecientes al colectivo LGTBI (acrónimo de lesbian, gay, bisexual, transgender and intersex) tienen asimismo un mayor riesgo de sufrir violencia física y sexual por parte de los adultos, bullying y ciberbullying, así como una mayor tasa de polivictimización, lo cual repercute negativamente en la salud física y mental del menor(13). Sin embargo, muchos pediatras refieren falta de conocimiento para abordar cuestiones relacionadas con identidad de género y orientación sexual, e incluso temor a ofender al menor o a sus progenitores. Es labor del pediatra la creación de un entorno de confianza en el que el paciente se sienta libre para exponer su identidad de género y orientación sexual e identificar situaciones de riesgo o de violencia, para poder ofrecer el apoyo adecuado.
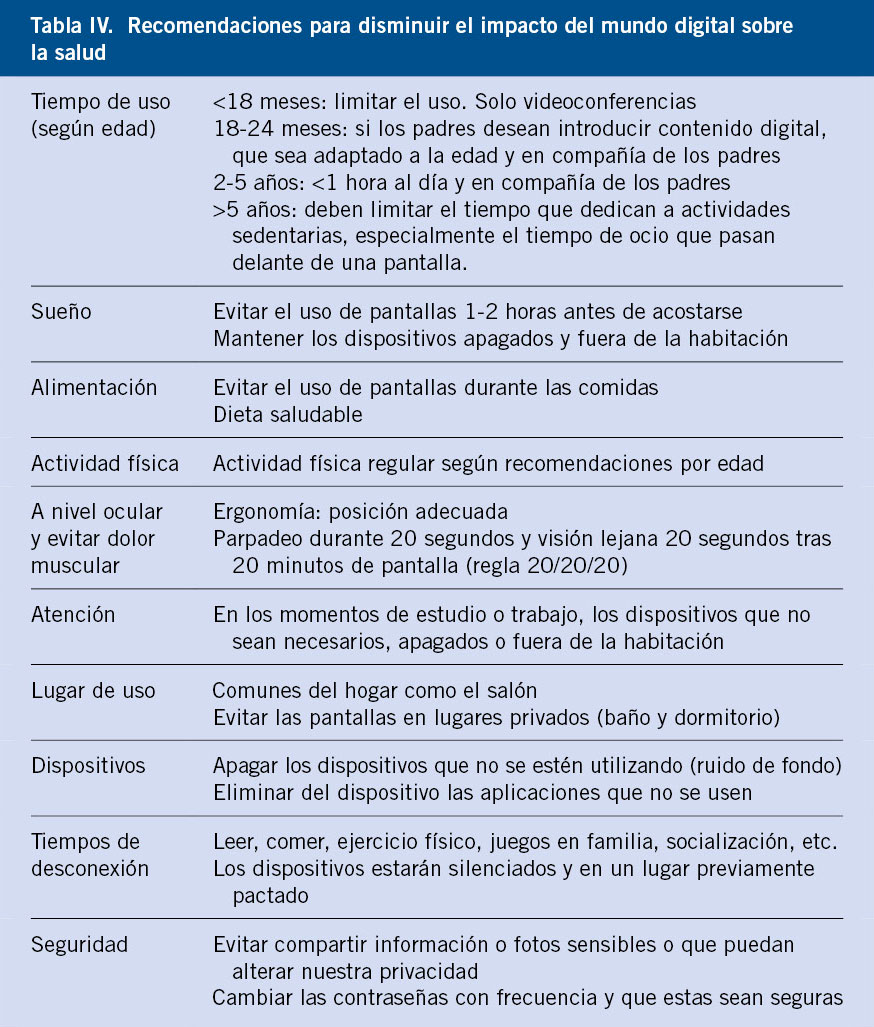
En la tabla IV, se indican de forma resumida definiciones y ejemplos de otras formas de maltrato infantil no comentadas previamente.
Función del pediatra de Atención Primaria
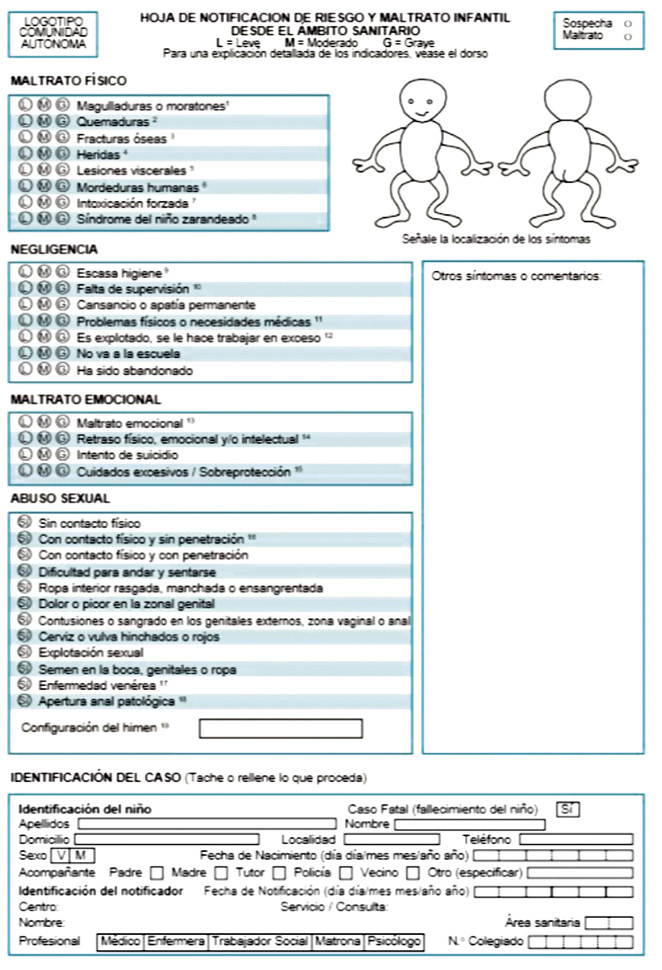
El pediatra de Atención Primaria, dentro de un modelo sanitario entendido como el más próximo al niño y sus familias, debe ser capaz de tener en cuenta aquellas circunstancias o factores de riesgo que nos deben poner en alerta ante la posibilidad que se puedan producir situaciones de violencia y, en todo caso, estar alerta ante cualquier señal de que el niño pueda estar viviendo dicha realidad. El diagnóstico precoz es, pues, clave para minimizar el impacto de dichas situaciones. Además, debe iniciar, una vez detectadas, los necesarios procedimientos de notificación, tanto judiciales como a Servicios Sociales, así como las derivaciones necesarias a Unidades de Pediatría Social y Salud Mental, siempre que sea posible. Este es un claro ejemplo de la fundamental atención interdisciplinar en la que el pediatra de Atención Primaria debe jugar un papel imprescindible.
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de los autores.
1.*** Romeo Biedma FJ, Horno Goicoechea P. Ver para proteger. Claves para comprender la violencia contra niños, niñas y adolescentes y para desarrollar medidas de protección eficaces. UNICEF España; Dirección de sensibilización y políticas de infancia. Área de incidencia política y estudios. 2022. Disponible en: https://www.observatoriodelainfancia.es/oia/esp/descargar.aspx?id=7872&tipo=documento.
2. Informe sobre la situación mundial de la prevención de la violencia contra los niños 2020: resumen de orientación. Ginebra: Organización Mundial de la Salud; 2020. Disponible en: https://apps.who.int/iris/bitstream/handle/10665/332450/9789240007154-spa.pdf.
3. Ley Orgánica 8/2021, de 4 de junio, de protección integral a la infancia y la adolescencia frente a la violencia. Ref.: BOE-A-2021-9347. Disponible en: https://www.boe.es/buscar/pdf/2021/BOE-A-2021-9347-consolidado.pdf.
4. Guía completa para la detección e intervención en situaciones de maltrato infantil desde el Sistema de Salud de Aragón desde los Servicios Sociales Comunitarios. Instituto Aragonés de Servicios Sociales: Departamento de Salud y Consumo. Gobierno de Aragón. 2007. Disponible en: https://www.aragon.es/documents/20127/674325/MALTRATO-2007-Guia-serviciossociales.pdf/76f34b38-735c-2e6c-d8d2-970ebd4fd5bd.
5. Aisa Hernanz E. Maltrato y desprotección en la infancia y adolescencia: Atención a las situaciones de riesgo. Departamento de Sanidad. Gobierno Vasco. 2000. Disponible en: https://www.euskadi.eus/contenidos/informacion/maltrato_domestico/es_maltrato/adjuntos/maltratoDesproteccionInfanciaAdolescencia.pdf.
6. Finkelhor D, Turner HA, Shattuck A, Hamby SL. Prevalence of Childhood Exposure to Violence, Crime, and Abuse: Results from the National Survey of Children’s Exposure to Violence. JAMA Pediatr. 2015; 169: 746-54. Disponible en: https://doi.org/10.1001/jamapediatrics.2015.0676.
7. Thackeray JD, Hibbard R, Dowd MD; Committee on Child Abuse and Neglect; Committee on Injury, Violence, and Poison Prevention. Intimate partner violence: the role of the pediatrician. Pediatrics. 2010; 125: 1094-100. Disponible en: https://doi.org/10.1542/peds.2010-0451.
8. Encuesta sobre Equipamiento y Uso de Tecnologías de Información y Comunicación (TIC) en los Hogares. Madrid: Instituto Nacional de Estadística. INE. 2022. Disponible en: https://www.ine.es/prensa/tich_2022.pdf.
9. Bauman S, Toomey RB, Walker JL. Associations among bullying, cyberbullying, and suicide in high school students. J Adolesc. 2013; 36: 341-50. Disponible en: https://doi.org/10.1016/j.adolescence.2012.12.001.
10. Zweig JM, Dank M, Yahner J, Lachman P. The Rate of Cyber Dating Abuse Among Teens and How It Relates to Other Forms of Teen Dating Violence. J Youth Adolescence. 2013; 42: 1063-77. Disponible en: https://doi.org/10.1007/s10964-013-9922-8.
11. Human-Trafficking. United Nations: Office on Drugs and Crime. Disponible en: https://www.unodc.org/unodc/en/human-trafficking/human-trafficking.html.
12. Jones L, Bellis MA, Wood S, Hughes K, McCoy E, Eckley L, et al. Prevalence and risk of violence against children with disabilities: a systematic review and meta-analysis of observational studies. Lancet. 2012; 380: 899-907. Disponible en: https://doi.org/10.1016/S0140-6736(12)60692-8.
13. Friedman MS, Marshal MP, Guadamuz TE, Wei C, Wong CF, Saewyc EM, et al. (2011). A meta-analysis of disparities in childhood sexual abuse, parental physical abuse, and peer victimization among sexual minority and sexual nonminority individuals. American Journal of Public Health. 2011; 101: 1481-94. Disponible en: https://doi.org/10.2105/ajph.2009.190009.
Bibliografía recomendada
– F Romeo Biedma FJ, Horno Goicoechea P. Ver para proteger. Claves para comprender la violencia contra niños, niñas y adolescentes y para desarrollar medidas de protección eficaces. UNICEF España; Dirección de sensibilización y políticas de infancia. Área de incidencia política y estudios. 2022. Disponible en: https://www.observatoriodelainfancia.es/oia/esp/descargar.aspx?id=7872&tipo=documento.
Texto reciente que analiza las distintas formas de violencia hacia la infancia desde una perspectiva preventiva.
– Gancedo Baranda A. Aproximación al manejo del maltrato infantil en la Urgencia. Grupo de Trabajo de Atención al maltrato infantil de la Sociedad Española de Urgencias de Pediatría. Ed. Ergon. 2015.
Manual práctico e imprescindible para tener las nociones necesarias para un primer abordaje de situaciones de violencia infantil desde la Urgencia.
– Díaz Huertas JA, Marín López L, Muñoz Hoyos A. Manual de Pediatría Social. Sociedad Española de Pediatría Social. 2013. Disponible en: https://www.pediatriasocial.es/HtmlRes/Files/Manual_Pediatria_Social.pdf.
Texto clásico que recoge, entre sus más de 30 capítulos, varios dedicados al análisis de la violencia infantil, contemplando esas otras formas de manifestación de dicha violencia sobre niños, niñas y adolescentes.
– Zimmerman C, Borland R. Caring for Trafficked. Persons: Guidance for Health Providers. International. Organization for Migration, Geneva, Switzerland. 2009. Disponible en: https://publications.iom.int/system/files/pdf/ct_handbook.pdf.
Guía para la atención a las víctimas de trata, con varios capítulos dedicados a la atención a menores y familias víctimas de trata y a las peculiaridades de su seguimiento.
– McTavish JR, MacGregor JC, Wathen CN, MacMillan HL. Children’s exposure to intimate partner violence: an overview. Int Rev Psychiatry. 2016; 28: 504-18. Disponible en: https://doi.org/10.1080/09540261.2016.1205001.
Revisión detallada de la literatura disponible en lo referente a las consecuencias de la violencia intraparental en los menores de edad.
| Caso clínico |
|
Adolescente de 13 años de edad derivada por primera vez a consultas de Pediatría Social desde Psiquiatría para valoración de su entorno social, tras requerir ingreso en planta de dicho servicio para control de ansiedad e ideación autolítica. Entrevistamos a la paciente y a su madre. En cuanto a su situación familiar, la paciente convive con su madre, su padre y un hermano en el mismo domicilio. Los domicilios de varios de sus familiares se hallan próximos al suyo. Refiere que apenas ve a su padre por su trabajo, que este consume frecuentemente alcohol, manteniendo actitudes violentas cuando está bajo sus efectos, normalizando dicho consumo, niega que exista problema derivado de él y desconoce la derivación de la niña a nuestras consultas. La madre de la paciente critica por un lado la situación, pero por otro lado afirma que, cuando no está el padre bajo los efectos del alcohol, es una persona maravillosa. La paciente cursa 3º de Educación Secundaria en un instituto público, con adecuado rendimiento y relación con sus pares, con planes de realizar estudios universitarios en un futuro (“si sobrevivo”). Tiene una relación afectiva con otra compañera, niega relaciones sexuales. Reconoce consumir ocasionalmente alcohol, sin otros hábitos tóxicos. Ha iniciado seguimiento en su Centro de Salud Mental de zona, adecuado cumplimiento del régimen de terapia farmacológica y psicoterapia. Hace 3 años iniciaron seguimiento en Servicios Sociales, sin intervención por su parte. En consultas sucesivas, la situación familiar persiste: tras un intento de cesar en el consumo de alcohol, el padre de la paciente ha retomado el consumo de manera intermitente, hecho que de nuevo solo es parcialmente criticado por la madre. Ha disminuido el rendimiento académico de la menor, que ha suspendido 6 asignaturas. Continúa en seguimiento en su Centro de Salud Mental de zona, y se entrevista con una coach amiga de su madre (que la menor refiere le hace comentarios que no le agradan, como que “la situación se deriva de que la paciente es “mitómana, manipuladora y tiene principios de autismo”). La menor se muestra en su entrevista preocupada por un suceso acaecido semanas atrás: refiere que su abuelo materno, que reside en un domicilio muy próximo al suyo, ha tenido actitudes que le han resultado incómodas en un viaje a otra ciudad que han realizado para visitar a su abuela materna (ambos están separados), tocándole el muslo y la ingle mientras su hermano dormía. Refiere que años atrás, en alguna ocasión, le había realizado tocamientos en el pecho. Los padres son conocedores de la situación, la madre prefiere que el caso se oculte y la niña deje de tener contacto con su abuelo, no es partidaria de denunciar. Han cambiado de domicilio, y la menor repetirá curso en un nuevo instituto. Progresivamente, en consultas sucesivas, la paciente se va mostrando atemorizada, con pánico a decir algo que suponga una recriminación por parte de su madre. Se muestra inquieta, no realiza contacto visual y llora ocasionalmente. Refiere que no imagina su vida siendo feliz y que no sabe cómo podríamos ayudarla, aunque sí reconoce que necesita ayuda. A nivel familiar, sigue existiendo hábito alcohólico intermitente por parte de su padre, y ya no tiene contacto con su abuelo, pero afirma sentirse mal respecto a lo ocurrido. No tiene seguimiento psicológico, afirma, porque su madre le ha dicho que eso suponía “remover las cosas”, y no está tomando tratamiento ninguno. Refiere que de vez en cuando contacta la “coach” con ella por medio de mensajes telefónicos, si bien ella la ignora. Finalmente, la paciente deja de acudir a la consulta sin aviso previo. Se comunica a Servicios Sociales.
|































 No existe una definición universalmente aceptada para el concepto médico de inmigrante.
No existe una definición universalmente aceptada para el concepto médico de inmigrante. Aquellos que sufren condiciones adversas socioeconómicas, un acceso limitado a la educación y/o a la salud, y/o exposición a la violencia, precisan una atención especial, siendo importante abordar estos factores.
Aquellos que sufren condiciones adversas socioeconómicas, un acceso limitado a la educación y/o a la salud, y/o exposición a la violencia, precisan una atención especial, siendo importante abordar estos factores. Los refugiados, por haberse visto forzados a huir de su hogar debido a la violencia, la persecución o el temor a esta, y los
Los refugiados, por haberse visto forzados a huir de su hogar debido a la violencia, la persecución o el temor a esta, y los Por la Convención sobre los Derechos del Niño, los niños migrantes tienen los mismos derechos que los demás, incluido el acceso a la salud.
Por la Convención sobre los Derechos del Niño, los niños migrantes tienen los mismos derechos que los demás, incluido el acceso a la salud. Tanto la vacunación como las revisiones sistemáticas de salud, deben corregirse y/o realizarse adaptadas a la edad del paciente y a sus antecedentes.
Tanto la vacunación como las revisiones sistemáticas de salud, deben corregirse y/o realizarse adaptadas a la edad del paciente y a sus antecedentes. La menor edad del paciente, la mayor prevalencia en el país de origen y la ausencia de realización durante el embarazo, deben guiarnos a realizar el cribado serológico de VIH, sífilis, VHB, VHC y enfermedad de Chagas.
La menor edad del paciente, la mayor prevalencia en el país de origen y la ausencia de realización durante el embarazo, deben guiarnos a realizar el cribado serológico de VIH, sífilis, VHB, VHC y enfermedad de Chagas. Las pruebas del talón están justificadas en aquellos que carezcan de ellas, sobre todo en menores de 6-12 meses; una alternativa es solicitar únicamente TSH.
Las pruebas del talón están justificadas en aquellos que carezcan de ellas, sobre todo en menores de 6-12 meses; una alternativa es solicitar únicamente TSH. La anemia y la ferropenia son frecuentes, se puede solicitar hemograma +/- perfil férrico en aquellos procedentes de países con alta prevalencia, sobre todo en preescolares y adolescentes postmenárquicas con dietas pobres en hierro.
La anemia y la ferropenia son frecuentes, se puede solicitar hemograma +/- perfil férrico en aquellos procedentes de países con alta prevalencia, sobre todo en preescolares y adolescentes postmenárquicas con dietas pobres en hierro. La esquistosomiasis urinaria se puede cribar mediante sistemático de orina en procedentes de zona endémica (África y Oriente Medio); las parasitosis intestinales en caso de diarrea; y la malaria, solo si fiebre, especialmente en el primer mes desde la llegada.
La esquistosomiasis urinaria se puede cribar mediante sistemático de orina en procedentes de zona endémica (África y Oriente Medio); las parasitosis intestinales en caso de diarrea; y la malaria, solo si fiebre, especialmente en el primer mes desde la llegada. Si se usa el test de Mantoux para cribar la infección tuberculosa latente, debemos recordar que son causas de falsos negativos: la malnutrición, algunas infecciones, las vacunas atenuadas y el periodo ventana (12 semanas).
Si se usa el test de Mantoux para cribar la infección tuberculosa latente, debemos recordar que son causas de falsos negativos: la malnutrición, algunas infecciones, las vacunas atenuadas y el periodo ventana (12 semanas).