 |
| Regreso a las bases |
A. Remesal Camba, R.M. Alcobendas Rueda
Reumatología pediátrica. Hospital Universitario La Paz. Madrid
| Resumen
Se define la articulación como el sitio de unión de dos o más estructuras óseas, cuyo principal objetivo es permitir movimiento y aportar estabilidad. Las articulaciones se dividen en sinoviales y no sinoviales, según su rango de movilidad articular y estructura interna. Las articulaciones sinoviales son las más importantes desde el punto de vista funcional, gracias a una serie de estructuras (cápsula articular, membrana sinovial, cartílago articular, líquido sinovial) que permiten un gran rango articular con una fricción muy baja. Sin embargo, la alteración de cualquiera de estas estructuras ocasiona un desequilibrio que repercute en la integridad y correcto funcionamiento de estas articulaciones, dando lugar a distintas patologías. |
| Abstract
The joint is defined as the union site of two or more bony structures, and its main objective is to allow movement and provide stability. Joints are divided into synovial and non-synovial, based on their range of joint motion and internal structure. Synovial joints are the most important from a functional point of view, due to various structures (joint capsule, synovial membrane, joint cartilage, synovial fluid) that allow a wide range of joints with very low friction. However, the alteration of any of these structures causes an imbalance that affects the integrity and correct functioning of these joints, giving rise to different pathologies. |
Palabras clave: Articulación; Artritis; Membrana sinovial; Líquido sinovial; Cápsula articular.
Key words: Joint; Arthritis; Synovial membrane; Synovial fluid; Joint capsule.
Pediatr Integral 2022; XXVI (3): 186.e1 – 186.e4
OBJETIVOS
• Conocer los diferentes tipos de articulaciones, así como su rango articular.
• Diferenciar las distintas estructuras de las articulaciones sinoviales.
• Conocer los distintos tipos de patología articular que pueden desarrollarse según la estructura afectada.
Fisiopatología articular
Se define la articulación como el sitio de unión de dos o más estructuras óseas, cuyo principal objetivo es permitir movimiento y aportar estabilidad.
Durante la embriogénesis, las articulaciones comienzan a desarrollarse cuando aparece el mesénquima condensado en la interzona articular durante la 6ª semana, creándose la cavidad articular al desaparecer la capa central de la interzona, mediante un proceso conocido como cavitación por apoptosis. Sin embargo, este proceso no es exactamente igual en todas las localizaciones, mostrando pequeñas distinciones en la diferenciación según el tipo de articulación que vaya a desarrollarse(1,2).
Tipos de articulaciones (Tabla I)(3)
Articulaciones no sinoviales o sólidas
Son aquellas cuya movilidad se encuentra muy restringida. Se clasifican en los siguientes tipos.
Fibrosas o sinartrosis
Las sinartrosis son articulaciones que no permiten el movimiento. Los huesos se mantienen unidos por tejido conectivo fibroso con alto contenido en colágeno. Las articulaciones fibrosas incluyen:
• Suturas: presentes únicamente en el cráneo. Los huesos adyacentes tienen bordes dentados y están unidos por una fina capa de tejido conjuntivo denominado ligamento sutural.
• Gonfosis: situadas entre los dientes y el hueso adyacente, unidas por fibras de tejido colágeno.
• Sindesmosis: localizadas entre dos huesos adyacentes que están unidos por un ligamento, como el ligamento amarillo entre vértebras o la membrana interósea entre cúbito y radio o entre tibia y peroné.
Cartilaginosas o anfiartrosis
Los huesos se mantienen unidos mediante cartílago articular. Las articulaciones cartilaginosas incluyen:
• Sincondrosis: situadas entre dos centros de osificación de un hueso en desarrollo, estando separados por una capa de cartílago, como por ejemplo: el cartílago de crecimiento entre la epífisis y la diáfisis de los huesos largos en crecimiento.
• Sínfisis: almohadilla fibrocartilaginosa que une dos huesos separados, como ocurre en la sínfisis del pubis o los discos intervertebrales.
Articulaciones sinoviales o diartrosis
Son articulaciones capacitadas para permitir gran amplitud de movimiento con una fricción muy baja. Son las más comunes y las más importantes desde el punto de vista funcional e incluyen:
• Articulaciones planas (artrodias): permiten movimientos de deslizamiento de un hueso sobre otro; p. ej.: articulación acromioclavicular, subastragalina o metatarsiana.
• Articulaciones trocleares (en bisagra): permiten el desplazamiento en torno a un eje transversal a la articulación, permitiendo movimientos de flexión y extensión; p. ej.: articulación humerocubital o interfalángicas.
• Articulaciones trocoides (en pivote): permiten el movimiento de rotación en torno a un eje que atraviesa en sentido longitudinal la diáfisis del hueso; p. ej.: articulación atlantoaxial.
• Articulaciones condíleas (elipsoides), que permiten el movimiento en torno a dos ejes que se hallan en ángulo recto uno respecto del otro, regulan movimientos circulares, abducción y adducción, de flexión y de extensión; p. ej.: articulación radiocarpiana, metacarpofalángica y metatarsofalángica.
• Articulaciones en silla de montar: permite la flexión, extensión y otros movimientos, pero no la rotación; p. ej.: articulación carpometacarpiana del pulgar, por lo cual es oponible.
• Articulaciones esféricas (glenoideas o enartrosis), que permiten el movimiento en torno a múltiples ejes; regulan movimientos de flexión, extensión, abducción, aducción, circunducción y rotación; p. ej.: articulación de la cadera o el hombro.
Estructuras articulares de las articulaciones sinoviales
Como hemos comentado antes, las articulaciones sinoviales son articulaciones capacitadas para permitir gran amplitud de movimiento con una fricción muy baja. Por ello, están dotadas de unas estructuras características no presentes en los otros tipos de articulaciones (fibrosas o cartilaginosas).
Cartílago articular
El cartílago articular es una estructura de 2 mm de espesor, que recubre las superficies articulares de las diartrosis. Macroscópicamente es blanco, brillante y firme. Su función principal es reducir la fricción, proporcionando una superficie articular lubricada, que permite que los huesos se deslicen y giren uno sobre otro sin desgastarse. Es una variedad de tejido conectivo, avascular, aneural y alinfático. Su nutrición se realiza a partir del líquido sinovial y durante el desarrollo y maduración del tejido, también por difusión desde el estrato óseo subyacente. Clásicamente, se divide en tres zonas: capa superficial, capa de transición media o radial y cartílago calcificado. En cada una de ellas varían: la estructura y composición, el volumen y la forma celular, el diámetro y la orientación de las fibras de colágeno, así como la concentración de proteoglicanos. La capa superficial del cartílago articular es más blanda y elástica para soportar y distribuir las cargas(4,5).
Está constituido por células, denominadas condrocitos, y por una matriz extracelular (MEC), que sufre una remodelación continua y le confiere sus peculiares propiedades mecánicas.
Los condrocitos son células metabólicamente muy activas, capaces de responder a diversos estímulos (mediadores solubles, agentes farmacológicos, componentes de la matriz, cargas mecánicas y cambios de la presión hidrostática), especializadas en la producción y mantenimiento de la MEC. Su actividad no es constante a lo largo de la vida. Así, durante la fase de crecimiento, la densidad celular es alta y las células poseen máxima actividad metabólica, dividiéndose y sintetizando rápidamente grandes cantidades de MEC. Posteriormente, la mayoría de los condrocitos ya no vuelven a dividirse y, aunque continúa el remodelamiento mediante la síntesis activa de MEC, son incapaces de reparar defectos tisulares importantes. Además, la ausencia de vascularización impide una respuesta adecuada en caso de inflamación, limitando también los procesos de reparación del cartílago articular.
Toda la masa del cartílago articular, a excepción de los condrocitos, constituye la MEC. Su composición varía entre personas, articulaciones y estratos del cartílago articular, incluso en una misma articulación. Entre el 60-80% del peso total de la MEC está formada por agua predominante en el fluido tisular. El resto es una red de macromoléculas estructurales, como el colágeno (especialmente el tipo II), los proteoglicanos y, en menor medida, los lípidos, fosfolípidos, glicoproteínas y otras proteínas, que dan forma y estabilidad al tejido. Esta alta proporción en agua, le confiere la viscoelasticidad al cartílago, permitiendo cambios en su forma mediante la salida de agua al exterior, volviendo a la normalidad tras cesar la carga. Además, tanto la carga como el movimiento articular, favorecen el metabolismo del cartílago articular, dado que estimulan la síntesis de las macromoléculas estructurales. Al contrario, la inmovilización articular prolongada o la falta de carga deterioran la superficie articular por pérdida de proteoglicanos. De esta manera, es la utilización adecuada de una articulación lo que permite mantener un equilibrio óptimo en la estructura, composición y función del cartílago.
Entre los factores implicados en la regulación de las relaciones entre los condrocitos y la MEC, se encuentran una serie de moléculas, sistémicas y/o locales, denominadas factores de crecimiento, incluyendo entre otros, aquellos de la familia del factor de crecimiento insulina-like, del factor de crecimiento de los fibroblastos, del factor de crecimiento derivado de las plaquetas o del factor inhibidor de la leucemia. En general (aunque no todos), ejercen un efecto anabólico sobre los condrocitos y pueden potenciarse entre ellos. A su vez, estos pueden ser antagonizados por otro grupo de sustancias llamadas interleucinas (IL), especialmente la IL1, IL6 y el factor de necrosis tumoral α(4-6).
Cápsula articular
La cápsula articular es una membrana fibrosa y elástica que actúa como punto de unión entre extremos óseos, envolviendo la articulación. Está compuesta por tejido conjuntivo fibroso escaso en fibroblastos, formado principalmente por colágeno tipo I y en menor porcentaje por glucosaminoglucanos y elastina. Su composición puede variar ligeramente según el tipo de articulación para otorgar mayor laxitud, como sucede en hombro y cadera. Asimismo, el espesor de la cápsula es también variable y depende de la fisiología articular, siendo mayor en los lugares donde se ejercen fuerzas de tracción.
Su función principal es contribuir a la protección y estabilidad de las articulaciones tipo diartrosis, permitiendo los movimientos que son seguros e impidiendo aquellos no fisiológicos. En general, se inserta sobre huesos, pero también puede hacerlo sobre ligamentos, como sucede en la cadera con el ligamento transverso del acetábulo. Posee gran cantidad de receptores nociceptivos y propioceptivos. Consta de dos capas:
1. Cápsula fibrosa externa: formada por tejido conectivo denso adherido al periostio. Algunas de sus fibras forman fascículos (ligamentos), cuya función es mantener los huesos unidos en la articulación.
2. Membrana sinovial: que se desarrolla a continuación.
Membrana sinovial
Es una capa de tejido que recubre las superficies articulares, las vainas y las bursas.
Capa de tejido que tapiza el interior de las articulaciones diartrodiales, así como vainas y bursas. Las bolsas se interponen a menudo entre tendones y hueso, tendones y articulaciones, o piel y hueso, y reducen la fricción de una estructura al moverse sobre otra. Las vainas tendinosas rodean los tendones y también disminuyen la fricción. La función de la membrana sinovial es la elaboración del líquido sinovial, regular la presión y la temperatura local y participar en la defensa y la respuesta inmunitaria intraarticular.
La inflamación de la membrana sinovial causa, según la localización, sinovitis, bursitis y tenosinovitis.
La membrana sinovial está dividida en dos capas: una capa íntima superficial limitante o lining, de 1-2 capas celulares de grosor y una capa más profunda y menos definida de tejido conjuntivo vascularizado e inervado denominada sublining. El lining está formado fundamentalmente por dos tipos celulares denominados sinoviocitos de tipo A o macrófagos sinoviales y de tipo B o fibroblastos sinoviales, con funciones diferenciadas. Mientras que los macrófagos sinoviales son células fagocíticas encargadas de eliminar los desechos y las partículas intraarticulares, los fibroblastos sinoviales tienen funciones sintéticas relacionadas con la secreción de componentes esenciales del líquido sinovial y la homeostasis de la matriz extracelular, controlando el metabolismo del cartílago y manteniendo su integridad(7). Numerosos estudios apoyan la hipótesis de que los fibroblastos sinoviales desempeñan una función relevante en la patogenia de las artritis crónicas. En ellas, se produce una hiperplasia de los fibroblastos que puede contribuir a procesos de reclutamiento, y activación de células inflamatorias, angiogénesis y destrucción del cartílago y hueso subcondral(8,9).
En su interior, la membrana sinovial presenta pliegues sinoviales cuya función es aumentar la capacidad articular en caso de inflamación articular. Además, la membrana sinovial también se encarga de mantener la presión intraarticular negativa (-4 mmHg). En caso de derrame articular, esta presión aumenta provocando dolor por distensión de partes blandas y vasos sinoviales.
Líquido sinovial
El líquido sinovial es claro o ligeramente amarillento, de alta viscosidad (similar a la clara de huevo) y es secretado en la cavidad articular por la membrana sinovial. Su función es lubricar y nutrir al cartílago avascular. Es un dializado del plasma que, en condiciones normales, no contiene factores de coagulación ni eritrocitos y posee un escaso contenido en proteínas de bajo peso molecular y otras células. Solo en condiciones de inflamación, aumenta la permeabilidad de la cápsula articular permitiendo el paso de inmunoglobulina M y fibrinógeno, de mayor tamaño. Además, en el líquido articular podemos encontrar otras sustancias, como: ácido hialurónico y la lubricina, sintetizados por los sinoviocitos tipo B, responsables de la gran viscosidad del líquido sinovial y de disminuir la fricción, respectivamente. Tanto el cartílago articular como el líquido sinovial, permiten que el coeficiente de rozamiento de una articulación humana sea muy bajo, de 0,002 a 0,04.
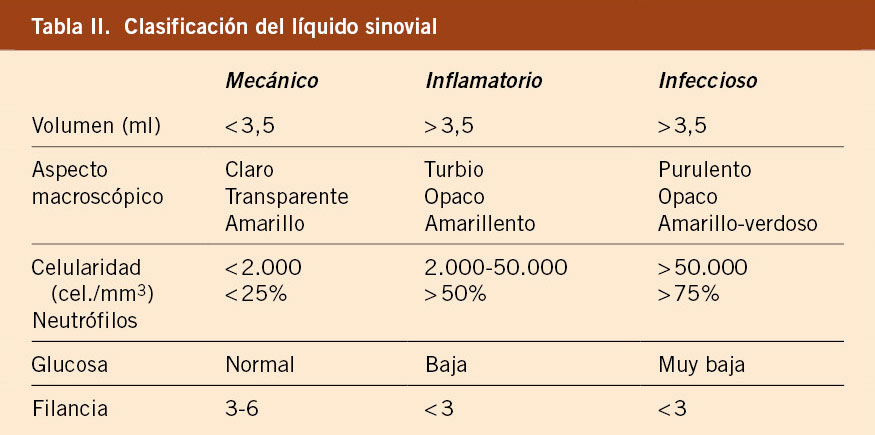
El contenido de líquido intraarticular oscila generalmente entre 3-5 ml, aumentando en procesos inflamatorios. Asimismo, otras propiedades del líquido articular pueden también verse modificadas en presencia de inflamación articular, tales como: aspecto macroscópico, celularidad o filancia (Tabla II).
La filancia se define como la capacidad de una mucosidad de extenderse hasta formar hilos. Esta se mide colocando una gota en un portaobjetos y levantándola lentamente. En condiciones normales, el líquido sinovial es capaz de formar una hebra de 3-6 cm de longitud, disminuyendo este recorrido en procesos inflamatorios.
En adultos, el análisis con microscopio de luz polarizada, puede ayudar en la identificación de cristales que orienten a determinada patología, como los cristales de urato monosódico en la gota; los de oxalato de calcio en el daño renal; o los de Charcot-Leyden en eosinofilia asociada a vasculitis. Así mismo, la tinción con rojo Congo es utilizada para descartar la presencia de amiloidosis(10).
Otros
Ligamentos
Son elementos viscoelásticos, con inervación propioceptiva y ricos en colágeno tipo I, fibras de elastina y fibronectina. Los ligamentos conectan dos huesos a través de la articulación para preservarlos durante los movimientos o desplazamientos, protegiéndolos de luxaciones. Suelen localizarse extracapsularmente, aunque existen ligamentos intracapsulares. La deformación del ligamento y su punto de rotura ante una determinada tracción se modifican con el tiempo y con la repetición de la misma. Mientras que el entrenamiento protege de posibles daños al mismo, otros factores como la edad, determinadas hormonas o la inmovilización los favorecen.
Meniscos
Son almohadillas fibrocartilaginosas, principalmente compuestas por colágeno tipo I, de forma semicircular y sección triangular. Se encuentran ubicadas entre las superficies articulares y unidas a la cápsula fibrosa. Están presentes en distintas articulaciones (acromio-clavicular, témporo-mandibular, rodilla). Su función es aumentar la superficie de contacto y la congruencia articular y contribuir a una mejor distribución de cargas mediante la transformación de fuerzas de compresión axial en longitudinales. Contribuyen a mantener la estabilidad de la articulación y dirigen el flujo de líquido sinovial hacia las zonas de mayor rozamiento.
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
1. Velasquillo C, Garciadiego D, Ibarra C. Diferenciación del cartílago articular y osteoartritis. Reumatol Clin. 2007; 3: S2-5.
2. Tema 4: Fisiopatología articular. Disponible en https://www.ucm.es/data/cont/docs/420-2014-03-20-28%20Fisiopatolog%C3%ADa%20articular.pdf. Consultado el día 28 de diciembre de 2021.
3. Ots Llorca F. Anatomía humana. tomo I. Aparato locomotor. tronco, cabeza y cuello (huesos, articulaciones y músculos). 4ª Edición. Editorial científico- médica. 1970.
4. Vega JA, García-Suárez O, Fernández D, del Valle ME. Bioquímica y biología del cartílago articular. Rev Ortop Traumatol. 2002; 5: 391-400.
5. Forriol F. El cartílago articular: aspectos mecánicos y su repercusión en la reparación tisular. Rev Ortop Traumatol. 2002; 5: 380-90.
6. Mow VC, Wang CC. Some bioengineering considerations for tissue engineering of articular cartilage. Clin Orthop. 1999; 367: 204-23.
7. Ea HK, Bazille C, Lioté F. Histología y fisiología de la membrana sinovial. EMC – Aparato Locomotor. 2008; 41: 1-6.
8. Bartok B, Firestein GS. Fibroblast-like synoviocytes: key effector cells in rheumatoid arthritis. Immunol Rev. 2010; 233: 233-55.
9. Izquierdo E, Pablos JL. Fibroblastos sinoviales. Semin Fund Esp Reumatol. 2013; 14: 121-8.
10. Martínez-Castillo A, Núñez C, Cabiedes J. Análisis de líquido sinovial. Reum Clin 2010; 6 (6): 316-321.


 Juvenile Idiopathic Arthritis
Juvenile Idiopathic Arthritis 