 |
| Historia de la Medicina y la Pediatría |
V.M. García Nieto*, M. Zafra Anta**
*Coordinador del Grupo de Historia de la Pediatría de la AEP. Director de Canarias Pediátrica **Servicio de Pediatría del Hospital Universitario de Fuenlabrada, Madrid. Miembro del Grupo de Historia de la Pediatría de la AEP
Pediatr Integral 2021; XXV (5): 268.e1 – 268.e5
Enfermedades pediátricas que han pasado a la historia (3).
El escorbuto en la edad pediátrica
“It still stands out as a striking fact that the proprietary foods are
the great offenders, especially those which are prepared with water
and with condensed milk, or with a very small amount of cow’s milk.
Condensed milk is responsible for a fair number… I think there is
reason to suspect that the boiling of cow’s milk and prolonged
sterilization (especially at high temperatures) lessens in some
degree its antiscorbutic quality”
(Thomas Barlow, 1894)
Generalidades. Apunte histórico
En la actualidad, el idioma inglés es el lenguaje científico por naturaleza y la forma de expresión habitual, tanto oral en congresos médicos como escrita en las publicaciones con cierta entidad científica. A finales del siglo XIX y principios del XX, los idiomas preeminentes eran el francés y el alemán. En todo caso, nunca lo fue el español. La cuestión es más compleja puesto que, en general, lo que no se publica en la lengua preeminente se ignora, máxime si antes de la aparición de las publicaciones periódicas toda la información procedía únicamente de los libros editados en distintos idiomas. Es como si no existiera. Eso es lo que ocurrió, por ejemplo, con el garrotillo (difteria). El reconocimiento de su descripción por parte de los médicos de la España del siglo XVI no se ha reconocido fuera de nuestro entorno(1,2). Algo similar ha sido descrito por parte de uno de nosotros (VMGN) en relación con un tema de índole renal(3).
En las historias del escorbuto, historias muy ligadas a los grandes viajes oceánicos, se cita sobremanera a James Lind (1716-1794) y su experimento epidemiológico publicado en 1753, como el primer estudio demostrativo acerca del tratamiento eficaz del escorbuto. En cambio, existían antecedentes previos eficaces sobre la prevención y terapéutica de la enfermedad.
Así, es más difícil leer fuera de nuestro entorno la información aportada por Grande Covián, que reseñó que: “con motivo de la expedición del capitán Sebastián Vizcaíno en 1602, se hace una magnifica descripción del escorbuto y de su curación por la ingestión de fresas”(4).
Además, Agustín Rodríguez González en su reciente libro sobre “Urdaneta y el tornaviaje”, menciona al médico Pedro García Farfán (1532-1604), que estudió medicina en las universidades de Salamanca y Sevilla, y ejerció en varias poblaciones de la Nueva España como Puebla, Oaxaca y la misma capital México(5). En 1579, publicó en México su Tratado breve de anothomia y chirugia, y de algunas enfermedades que mas comunmente suelen haver en esta Nueva España, en el que se recomienda el uso de naranjas y limones para el tratamiento del escorbuto. La obra tuvo un gran éxito, pues fue reeditada con algunas modificaciones en 1592 y 1610. Seguramente, Don Pedro no realizó por sí mismo el descubrimiento, pero recogió noticias que le llegaban desde Acapulco, base de partida y llegada del celebérrimo Galeón de Manila.
Julián de Zulueta, el “señor de los mosquitos”, trabajó como médico de enfermedades tropicales para la Organización Mundial de la Salud (OMS), la mayor parte del tiempo en misiones encargadas de la erradicación del paludismo. Además, descubrió la existencia de cristales de ácido úrico en uno de los dedos meñiques del rey Carlos I de España, signo de que padeció gota(6). En 1980, Julián de Zulueta publicó La contribución española a la prevención y curación del escorbuto en la mar, que refiere cómo encontró en el Archivo de Indias de Sevilla, la sensacional noticia de que el tratamiento con naranjas y limones era habitual a principios del siglo XVII, tanto en el Galeón de Manila como en las flotas españolas de aquella época. En concreto, cita que en la flota al mando de Don Francisco de Tejada de 1617-18 se embarcaron 44 fresqueras de “agrios de limón”, cinco barriles de dicho “agrio” y una cantidad indeterminada de “jarabe de limón”. Todo señala que tal práctica era normal, y desde hacía mucho tiempo, en los buques españoles que surcaban la “mar del Sur”(7).
No debe desdeñarse, naturalmente, el experimento epidemiológico terapéutico de James Lind (1716-1794), a pesar de utilizar seis grupos, constituido cada uno de ellos únicamente por dos sujetos diagnosticados de escorbuto. Los mejores efectos se obtuvieron en los que recibieron un tratamiento suplementario con naranjas y limones. Las consecuencias positivas posteriores de la incorporación de zumo de lima en la ingesta de los marineros ingleses se ha difundido ampliamente, por lo que no vamos a insistir en el tema(4). Por supuesto, que el escorbuto no era exclusivo de los marineros sometidos a largas travesías, sino que también era una enfermedad “de tierra”. Se describieron casos de escorbuto en prisiones militares de la Gran Bretaña o en diversos ejércitos(8). “La gran hambruna de Irlanda” (1845-1848) fue debida a la perdida de la cosecha de patatas por una enfermedad viral del tubérculo; falleció la cuarta parte de la población. Milton Rizzi ha recordado las poco conocidas epidemias de escorbuto acaecidas durante el segundo Sitio de Montevideo (1812-1814) y en el transcurso del denominado Sitio Grande (1843-1851)(8).
Escorbuto de los niños lactantes. Enfermedad de Barlow
En el libro de Eugène Apert titulado Manual de enfermedades de los niños (1917; edición española), puede leerse que “el escorbuto puede presentarse en la primera edad; su causa es la del escorbuto del adulto, es decir, la insuficiencia de alimentos frescos y el uso prolongado de alimentos en conserva. De modo que el escorbuto infantil apenas se presenta en los niños criados al pecho; también es excepcional en los niños criados con biberón cuando la leche está o simplemente hervida o esterilizada al baño maría; las leches industrialmente esterilizadas por ebullición a 108° no lo producen sino raramente: son muchísimos los niños alimentados exclusivamente con estas leches y no tienen escorbuto. Las leches cuyo uso prolongado puede producir el escorbuto son, por así decirlo, exclusivamente las leches modificadas… el uso exclusivo de papillas hechas con harinas esterilizadas, ya adicionadas de fermentos ó modificadas de diferentes maneras, pueden igualmente producir esta enfermedad. Poco conocido en Francia hasta estos últimos años, el escorbuto ha llegado á ser frecuente después de que las modas alemanas de leches modificadas y las inglesas de harinas en conserva han conseguido adeptos en ese país. Con todo, es una enfermedad rara e importa conocerla bien porque la acción del médico puede ser todopoderosa. En pocos días, un niño en apariencia mortalmente herido, puede recobrar la salud si se le aplica un tratamiento apropiado”(9).
En el Diccionario histórico de la lengua española, se cita que el término “escorbutígeno” fue un galicismo tomado del francés scorbutigène empleado en nuestro país desde 1911 para designar los hábitos dietéticos causantes del escorbuto infantil(10). En dicho Diccionario, se cita que el término estaba atestiguado en francés “al menos desde 1903, cuando se registró en el artículo “Le scorbut infantile en France” publicado por el Dr. J. J. Rochon en La Pédiatrie pratique. Journal de clinique et de thérapeutique infantiles, Paris, p. 58 (La maladie de Barlow soit due à l’emploi d’un lait scorbutigène)”.
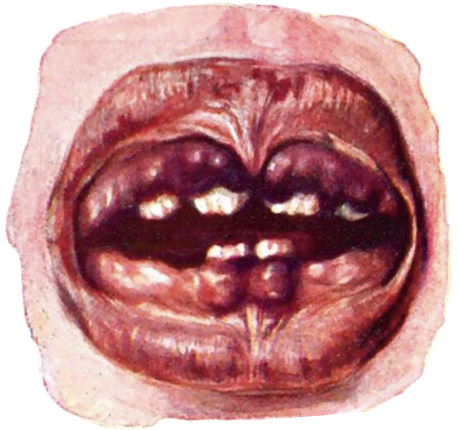
Descripción: “El escorbuto infantil apenas se presenta ni antes de los cinco meses ni después de los diez y ocho. Ataca ordinariamente a los niños de buen aspecto, bien desarrollados y que no tienen trastornos digestivos… El primer síntoma es un aumento de la palidez de los tegumentos; las mejillas y los labios se decoloran, y las orejas, vistas a un rayo de sol, son transparentes y blancas. Después sobreviene la inercia de los miembros inferiores; el pequeño enfermo evita todo género de movimientos y no pretende ponerse en pie ni incorporarse; los movimientos comunicados producen dolor y la presión al nivel de las partes óseas provoca gritos. Luego aparecen las hemorragias; si el niño tiene dientes, sobre la encía y alrededor del cuello de ésos se ve que hay petequias submucosas y luego pequeñas fungosidades sanguinolentas (Fig. 1).
Figura 1. “Alteraciones de las encías en un caso con enfermedad de Möller-Barlow (Clínica Pediátrica de Munich; Prof. Pfaundler)”(11).
Pueden verse, igualmente, petequias subcutáneas y equimosis palpebrales ó prepuciales”(9). “La madre refiere que los pañales mojados por la orina tienen una coloración roja especial, y la orina misma, recientemente expulsada produce un sedimento constituido por glóbulos rojos, o hasta se pueden comprobar en ella los caracteres propios de una nefritis hemorrágica aguda”(11).
“Palpando los huesos se nota que hay en algunos sitios tumefacciones cuyo lugar de elección son las proximidades de los cartílagos de conjunción y los huesos largos del miembro inferior; pero también pueden ser notadas estas tumefacciones en los de los miembros superiores, costillas y huesos de cara y cráneo. Estas tumefacciones son debidas a hemorragias subperiósticas; el periostio es separado por el derrame sanguíneo y se sienten crepitaciones a nivel de los puntos tumefactos (Fig. 2)”(9).
Figura 2. “Fémur de un niño de un año, afecto de enfermedad de Barlow; hemorragias medulares y subperiósticas, con desprendimiento del periostio (Clínica Pediátrica de Kiel; Prof. Dr. W. Starck)”(11).
“La tracción muscular y los traumatismos, aun ligeros, producen entonces infracciones y fracturas en las extremidades diafisarias de los huesos largos (Fig. 3) y en las costillas”(11).
Figura 3. “Húmero de un niño de un año afecto de enfermedad de Barlow. Se han disecado las partes blandas, para que pueda apreciase mejor la fractura de la cabeza”(11).
El diagnóstico diferencial debía realizarse con la seudoparálísís sifilítíca de Parrot, dado que un sifiloma en el cartílago de conjunción, producía igualmente una seudoparálisis dolorosa.
“Si no se acude pronto con una intervención racional, el niño se debilita cada vez más, palidece, languidece, llega a la inercia; los síntomas óseos y los fenómenos hemorrágicos se acentúan y el pequeño enfermo acaba por sucumbir”(9).
Tratamiento: Thomas Barlow (1845-1945) pediatra inglés miembro del University College Hospital y del Hospital for Sick Children (Great Ormond Street) de Londres, caracterizó a principios de la década de los 80 del siglo XIX(12) un cuadro similar a lo que en la literatura médica alemana se denominaba “Acute Rickets” (Müller. Königsb Med J, 1859), con unos síntomas referidos a los huesos y caquexia distintos a los observados en el raquitismo común o en la sífilis congénita(12,13). En 1881, Samuel Gee, “el redescubridor de la enfermedad celiaca”, “habló de caquexia osteica o perióstica y excluyó en este cuadro tanto el raquitismo como la sífilis”(14).
Desde los trabajos de Barlow se sabía que el tratamiento necesario y suficiente era “volver á la alimentación con alimentos frescos. A los niños aún pequeños debe de dárseles leche de mujer, y en defecto de esta leche, la de animal, cruda; a los niños mayores, a partir de nueve o diez meses, se dará puré de patatas poco cocido y cucharaditas de jugo de naranja ó berro. La mejoría es rápida y si el niño no se halla en período de anemia caquéctica extrema, a los ocho días se efectúa generalmente la curación”(9). Jules Comby insistió en que “si el niño fuese nutrido con el biberón, se substituirá la leche esterilizada, condensada o peptonizada, por leche fresca… la esterilización prolongada, la esterilización con alta temperatura disminuyen las propiedades antiescorbúticas de la leche; es preferible, en este respecto, la pasteurización ó sea la esterilización moderada y corta”(14). No se sabía en qué consistía el “factor antiescorbútico”, pero sí como podía ser sustituida su ausencia.
El escorbuto de los lactantes en España
En 1922, Josep Roig i Raventós (1883-1966) escribió un trabajo sobre escorbuto infantil(15). Andrés Martínez Vargas en su Historia de la Pediatría en España, además del trabajo anterior, citó que José Antonio Muñoyerrro (1886-1971) presentó una comunicación sobre el tema en la Sociedad de Pediatría de Madrid en 1931(16).
En los años 70 del pasado siglo, seguían existiendo casos de escorbuto infantil en España. Como prueba, el caso referido por Pérez Rodríguez et al.(17), los ocho niños descritos por Indalecio Fidalgo et al.(18) y los seis casos publicados por Jaume Campistol et al.(19). En estos artículos, es patente la importancia de algunos signos radiológicos facilitadores del diagnóstico de la enfermedad. En esa época, se empezaban a medir los niveles sanguíneos de ácido ascórbico. En el trabajo de Fidalgo et al., los niveles de “ascorbinemia” en seis niños, oscilaron entre 0,04 y 0,6 mg/dl (normal: 0,6-2,0 mg/dl).
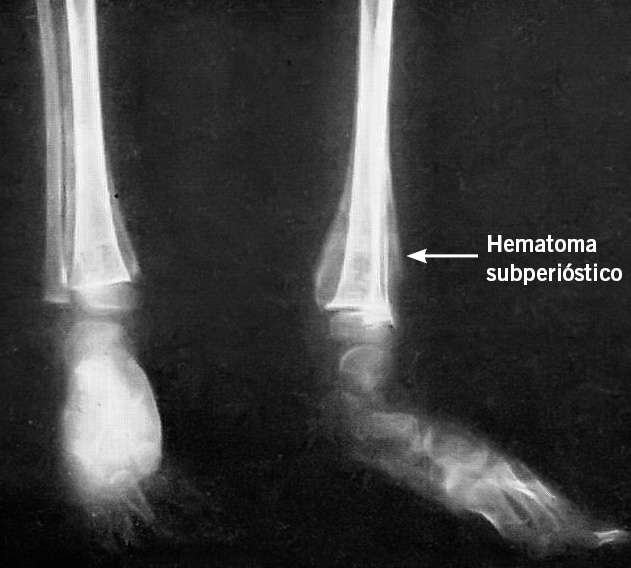
Las lesiones radiológicas del escorbuto infantil deben buscarse en los huesos de crecimiento más activo como fémur, tibia y costillas. Las primeras alteraciones son la aparición de una osteoporosis generalizada y el adelgazamiento de la cortical (Fig. 4).
Figura 4. Imágenes de osteoporosis, corticales adelgazadas y un hematoma subperióstico(18) (Reproducido con permiso de los editores).
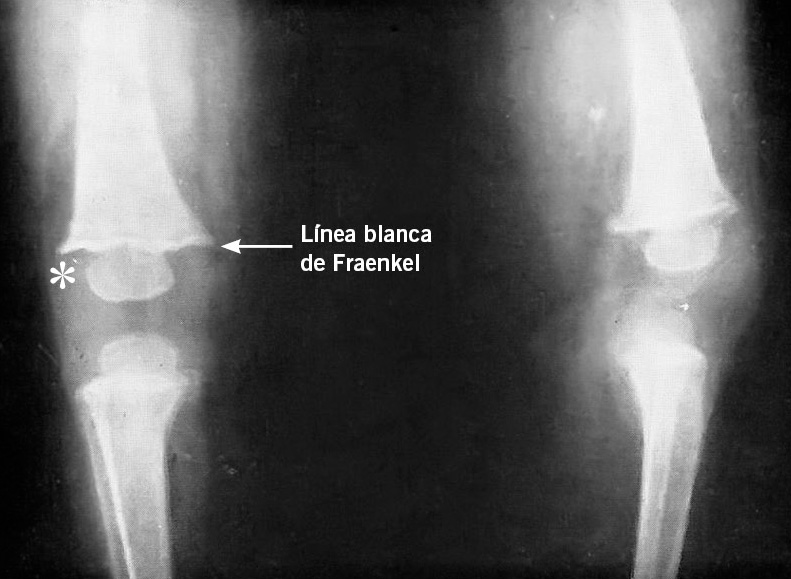
“La calcificación del cartílago origina una zona de mayor radiodensidad localizada en el extremo epifisario de la metáfisis que se denomina línea blanca de Fraenkel. Sus contornos no son rectos, sino que adquieren un aspecto ondulado en forma de sierra debido a la presencia de antiguas fracturas. Cuando el disco calcificado excede la anchura de la metáfisis origina la emisión de espolones óseos (Fig. 5). Inmediatamente por debajo de esta zona bien calcificada se sitúa otra zona atrófica donde falta la matriz ósea. Radiológicamente se traduce por una imagen radiolucente, paralela a la línea blanca, que recorre la metáfisis en toda su anchura”(18) (Fig. 5).
Figura 5. Se aprecian los espolones metafisarios y la línea blanca de Fraenkel. Inmediatamente por debajo de esa zona calcificada, se observa la banda transversal radiolúcida del escorbuto o zona de Trummerfeld. La estrella marca una epífisis con la zona central calcificada rodeada de una línea bien delimitada que se denomina línea de Winberger(18) (Reproducido con permiso de los editores).
Esta zona se conoce como “banda transversal del escorbuto” o zona de Trummerfeld y es un signo patognomónico de la enfermedad. En las epífisis, los centros de calcificación aparecen osteoporóticos en su zona central y están limitados periféricamente por una línea bien delimitada denominada línea de Winberger (Fig. 5).
El hematoma subperióstico se origina por desprendimiento del periostio y se localiza más frecuentemente en los huesos largos (Fig. 2). Radiológicamente, la imagen característica se observa en la fase de curación, cuando el periostio inicia su calcificación (Fig. 4). Las fracturas óseas tienen lugar a través del disco cartilaginoso o el tejido en íntima conexión con él, y puede dar lugar a desprendimientos epifisarios.
Sin ánimo de ser exhaustivos, en las últimas décadas, se han publicado algunos artículos en España acerca de niños y adolescentes con escorbuto(20-22). Es llamativo el caso de un lactante alimentado de forma prolongada a base de bebidas y harina de almendras(22).
Como curiosidad, el caso más antiguo de probable escorbuto en España fue un niño enterrado durante el periodo calcolítico en el yacimiento de El Portalón (Sierra de Atapuerca, Burgos). El esqueleto ha sido fechado directamente por C14 entre 5030 y 5020 Cal BP (“antes del presente”). El análisis macroscópico y una tomografía computarizada revelaron un conjunto de lesiones, tanto en el cráneo como en los huesos largos bilaterales, caracterizados por una porosidad anormal, formación de hueso nuevo y deformidad de huesos largos(23).
Epílogo
En 1928, el bioquímico húngaro nacionalizado estadounidense Albert von Szent-Györgyi aisló un factor reductor muy activo, a partir de las glándulas adrenales de buey, naranjas y hojas de col, al que denominó ácido hexurónico. En 1932, J. L. Suirbely y el propio Szent-Györgyi, demostraron que el ácido hexurónico era lo que se había empezado a denominar como vitamina C o “factor antiescorbútico”. También descubrieron que el pimiento rojo húngaro (paprika) era extraordinariamente rico en esa vitamina(4). Por su aislamiento, Szent-Györgyi recibió el Premio Nobel de Medicina en 1937. La estructura molecular de la vitamina C, a la que se denominó ácido L-ascórbico, fue definida por Walter Norman Haworth, por lo que recibió el Premio Nobel de Química el mismo año de 1937(4).
El hombre y otros primates, a diferencia de la mayoría de los animales, son incapaces de sintetizar vitamina C (ácido ascórbico) a partir de la glucosa, por lo que es imprescindible el aporte de dicha vitamina en su dieta. Las necesidades diarias de vitamina C (60-95 mg) están cubiertas de forma suficiente por la dieta convencional. En humanos, la vitamina C es un potente antioxidante que neutraliza diferentes tipos de radicales libres con el fin de disminuir el estrés oxidativo. Además, actúa como agente donador de electrones para diferentes enzimas, entre ellas, las que participan en la hidroxilación del colágeno(24). Estas reacciones adicionan grupos hidroxilos a los aminoácidos prolina o lisina en la molécula de colágeno (vía prolina-hidroxilasa y lisina-hidroxilasa), con lo que consigue que la molécula de colágeno asuma su estructura de triple hélice. De esta manera, la vitamina C se convierte en un nutriente esencial para el desarrollo y mantenimiento del tejido de cicatrización, vasos sanguíneos y cartílago.
Es llamativo que el cuerpo humano, aunque no pueda sintetizar el ácido ascórbico, posee cotransportadores sodio-ascorbato (sodium-vitamin C transporters, SVCTs), de los cuales existen dos isoformas, SVCT1 y SVCT2. SVCT1 es responsable del transporte activo secundario de L-ascorbato desde la superficie luminal de la mucosa gastrointestinal y de su reabsorción en el túbulo proximal renal y determina los niveles plasmáticos de la vitamina(25-27). SVCT2 es ubicuo y es responsable de su bioacumulación(28).
Bibliografía
1. Martínez Vargas A. Crónicas de la Pediatría Española (1888-1913). Reedición del Grupo de Trabajo de Historia de la Pediatría y Documentación Pediátrica de la AEP. Nestlé Nutrition; 2010. p. 103.
2. Brines Solanes J, López Piñero JM. Descripción de la angina sofocante: El garrotillo hispano (Siglos XVI-XVII). Nestlé Nutrition Institute. Albatros 2011.
3. García-Nieto V, Claverie-Martín F. Additional cases of ureteral obstruction associated with Henoch-Schönlein purpura. Pediatr Nephrol. 1998; 12: 168-9.
4. Rojas Hidalgo E. Historia del descubrimiento de la vitamina C. Alim Nutri Salud. 1998; 5: 45-56.
5. Rodríguez González AR. Urdaneta y el tornaviaje. El descubrimiento de la ruta marítima que cambió el mundo. Madrid: La esfera de los libros 2021.
6. Ordi, J, Alonso, PL, de Zulueta J, Esteban J, Velasco M, Mas E, et al. The severe gout of Holy Roman Emperor Charles V. N Engl J Med. 2006; 355: 516-20.
7. De Zulueta J. La contribución española a la prevención y curación del escorbuto en la mar. Revista General de Marina. 1980; 199: 157-66.
8. Rizzi M. Historia del escorbuto. Especial referencia a las epidemias acaecidas en los sitios de Montevideo. Revista FASO. 2010; 17: 52-8.
9. Apert E. Manual de enfermedades de los niños, ed. esp. Barcelona: Salvat; 1917. p. 350-2.
10. Diccionario histórico de la lengua española. Disponible en: https://www.rae.es/dhle/escorbutígeno.
11. De Pfaundler M. Patología de la constitución. Enfermedad de Möller-Barlow. En: Tratado de enfermedades de los niños, ed. esp. Feer E, ed. Barcelona: Manuel Marín; 1924. p. 244-9.
12. Barlow T. On cases described as “acute rickets” which are possibly a combination of rickets and scurvy, the scurvy being essential and the rickets being variable. Med Chir Trans of London. 1883; 66: 159-220.
13. Barlow T. The Bradshaw Lecture on infantile scurvy and its relation to rickets: Delivered before the Royal College of Physicians of London. Br Med J. 1894; 2: 1029-34.
14. Comby J. Escorbuto infantil. En: Tratado de enfermedades de la infancia, ed. esp. Barcelona: Salvat; 1907. p. 298-302.
15. Roig Raventós J. Escorbuto infantil. Consideraciones históricas y etiológicas. Anales de la Real Academia de Medicina y Cirugía de Barcelona; 1922. p. 9-14. Disponible en: https://www.raco.cat/index.php/AnalesRAMC/article/download/207294/290247.
16. Martínez Vargas A. Historia de la Pediatría en España. Acta Ped Esp. 1946: 4: 248.
17. Pérez Rodríguez J, Ferro O, Ortega F. Escorbuto. Un caso en la provincia de Madrid. An Esp Pediat. 1974; 7: 275.
18. Fidalgo I, García Fuentes M, Loridán L, García Riego A, Larrea F, Rodríguez Soriano J. Escorbuto infantil. A propósito de ocho observaciones. Boletín de la Sociedad Vasco-Navarra de Pediatría. 1974; 9: 261-74.
19. Campistol Plana J, Pou Fernández J, Rissech Payret M, Roca Martínez J, Otal Entraigas C. Escorbuto. A propósito de seis casos. An Esp Pediat. 1979; 12: 745-52.
20. Quiles M, Sanz TA. Epiphyseal separation in scurvy. J Pediatr Orthop. 1988; 8: 223-5.
21. Gómez-Carrasco JA, López-Herce Cid J, Bernabé de Frutos C, Ripalda-Crespo MJ, García de Frías JE. Scurvy in adolescence. J Pediatr Gastroenterol Nutr. 1994; 19: 118-20.
22. Vitoria I, López B, Gómez J, Torres C, Guasp M, Calvo I, Dalmau J. Improper use of a plant-based vitamin C-deficient beverage causes scurvy in an infant. Pediatrics. 2016; 137: e20152781.
23. Castilla M, Carretero JM, Gracia A, Arsuaga JL. Evidence of rickets and/or scurvy in a complete Chalcolithic child skeleton from the El Portalón site (Sierra de Atapuerca, Spain). J Anthropol Sci. 2014; 92: 257-71.
24. Peterkofsky B. Ascorbate requirement for hydroxylation and secretion of procollagen: relationship to inhibition of collagen synthesis in scurvy. Am J Clin Nutr. 199; 54: 1135S-40S.
25. Savini I, Rossi A, Pierro C, Avigliano L, Catani MV. SVCT1 and SVCT2: key proteins for vitamin C uptake. Amino Acids. 2008; 34: 347-55.
26. Castro T, Low M, Salazar K, Montecinos H, Cifuentes M, Yáñez AJ, et al. Differential distribution of the sodium-vitamin C cotransporter-1 along the proximal tubule of the mouse and human kidney. Kidney Int. 2008; 74: 1278-86.
27. Nualart F, Castro T, Low M, Henríquez JP, Oyarce K, Cisternas P, et al. Dynamic expression of the sodium-vitamin C co-transporters, SVCT1 and SVCT2, during perinatal kidney development. Histochem Cell Biol. 2013; 139: 233-47.
28. Villagrán M, Muñoz M, Díaz F, Troncoso C, Celis-Morales C, Mardones L. Una mirada actual de la vitamina C en salud y enfermedad. Rev Chil Nutr. 2019; 46: 800-8.



 Anemia. Classification and diagnosis
Anemia. Classification and diagnosis