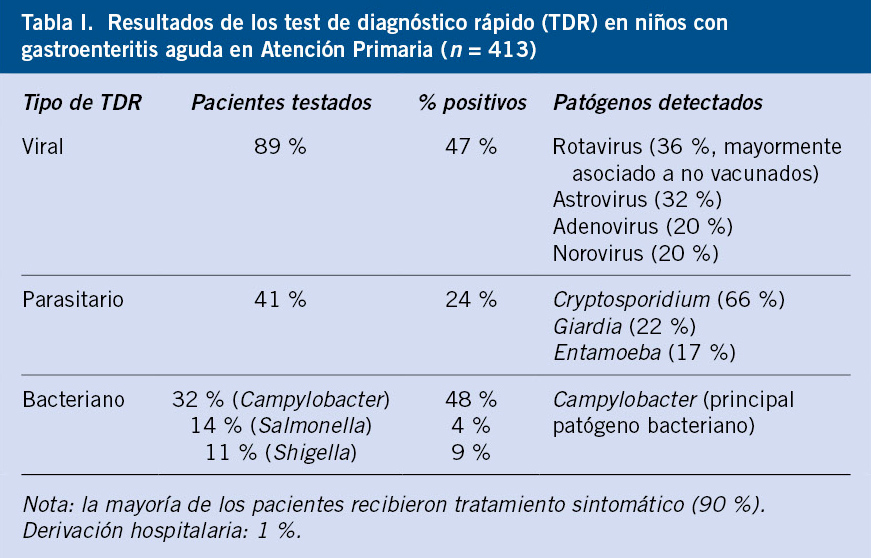
Hacia una pediatría del aire: salud respiratoria infantil y medicina ambiómica (2030-2050)
https://doi.org/10.63149/j.pedint.115
Introducción
Durante décadas, la neumología pediátrica asumió que el aire era un telón de fondo y no un determinante clínico. Las enfermedades respiratorias infantiles se atribuyeron principalmente a infecciones, alergia o factores biológicos individuales, mientras que la contaminación atmosférica quedaba fuera del núcleo de la práctica clínica. Sin embargo, esta separación se ha vuelto insostenible a la luz del conocimiento actual. La contaminación del aire constituye hoy uno de los principales determinantes ambientales de la salud infantil a escala global: millones de niños respiran de forma cotidiana aire que no cumple los estándares de calidad recomendados, tanto en grandes áreas urbanas como en entornos industriales, periurbanos o incluso rurales(1). La exposición a partículas finas y ultrafinas, dióxido de nitrógeno, ozono troposférico y mezclas complejas de contaminantes se asocia de forma consistente con un aumento de la mortalidad infantil, el desarrollo de enfermedad respiratoria crónica, las exacerbaciones asmáticas, las infecciones respiratorias de vías bajas y alteraciones del crecimiento y la función pulmonar desde edades muy tempranas(2-4).
Esta carga de enfermedad no se distribuye de forma homogénea. Los niños constituyen un grupo especialmente vulnerable por múltiples razones: pulmones en desarrollo, mayor ventilación por kilogramo de peso, sistemas de detoxificación inmaduros y una dependencia casi absoluta de los entornos en los que viven, estudian y juegan. A ello se suma una realidad ineludible: la contaminación atmosférica actúa de forma sinérgica con otros factores biológicos y sociales, amplificando desigualdades y configurando trayectorias de enfermedad que se inician en la infancia y se prolongan a lo largo de toda la vida(3,4).
En los últimos años, la evidencia científica ha permitido comprender que el impacto de la contaminación atmosférica no se limita a un efecto irritativo o inflamatorio inespecífico. La mala calidad del aire induce estrés oxidativo, altera la barrera epitelial respiratoria, modula la inmunidad innata y adaptativa, interfiere con la respuesta antiviral y condiciona la eficacia de los tratamientos habituales(5). En este sentido, el aire deja de ser un simple “factor de riesgo” para convertirse en un agente biológico activo, capaz de interactuar con la fisiología infantil y de moldear la expresión clínica de múltiples enfermedades respiratorias.
Este conocimiento plantea un desafío profundo a la práctica pediátrica. Si la exposición ambiental es continua, variable y, en muchos casos, inevitable, ¿cómo debe responder la clínica? ¿Es suficiente con tratar las exacerbaciones cuando aparecen, o debemos anticiparnos a ellas? ¿Puede la pediatría seguir siendo predominantemente reactiva en un contexto donde los determinantes ambientales actúan de forma persistente? Estas preguntas obligan a repensar no solo las estrategias terapéuticas, sino también el lugar donde se ejerce la vanguardia de la atención respiratoria infantil.
En este contexto emerge el concepto de medicina ambiómica(6), un enfoque que integra la evaluación del exposoma, los sistemas de vigilancia ambiental, los biomarcadores biológicos y la práctica clínica, para anticipar, modular y prevenir la enfermedad respiratoria. Este enfoque desplaza el eje desde el hospital hacia la Atención Primaria (AP), los hogares y el territorio, y propone una nueva lógica terapéutica basada en la coherencia entre niño, aire y entorno. La innovación ya no se limita al desarrollo de nuevos fármacos, sino que incorpora algoritmos clínicos anticipatorios, terapias aire-dirigidas, protección de la barrera epitelial y estrategias personalizadas para los niños más vulnerables, como prematuros, asmáticos graves e inmunodeprimidos.
Mirando hacia el horizonte de 2030-2050, los sistemas sanitarios más avanzados comenzarán a pilotar modelos de atención respiratoria infantil en los que el aire se integre de forma sistemática en la anamnesis, la estratificación del riesgo y la toma de decisiones terapéuticas. En estos modelos, la prevención dejará de ser un concepto abstracto para convertirse en una intervención clínica concreta, y el objetivo último será modificar trayectorias de enfermedad, no solo controlar síntomas.
El objetivo de este artículo especial es presentar un marco integrador y prospectivo para el abordaje de la contaminación ambiental y la salud respiratoria infantil, proponiendo un nuevo modelo clínico –el modelo ÍTACA (Integración Territorial, Ambiómica y Clínica Anticipatoria)–, que incorpore la evaluación individualizada de la exposición, la innovación terapéutica ambiómica y la anticipación clínica como ejes centrales de la práctica pediátrica. A través de una visión sindémica y orientada al futuro, se pretende ofrecer a los pediatras herramientas conceptuales y operativas para afrontar los problemas respiratorios infantiles en un mundo donde la calidad del aire se ha convertido en uno de los principales desafíos para la salud del siglo XXI (Fig. 1).
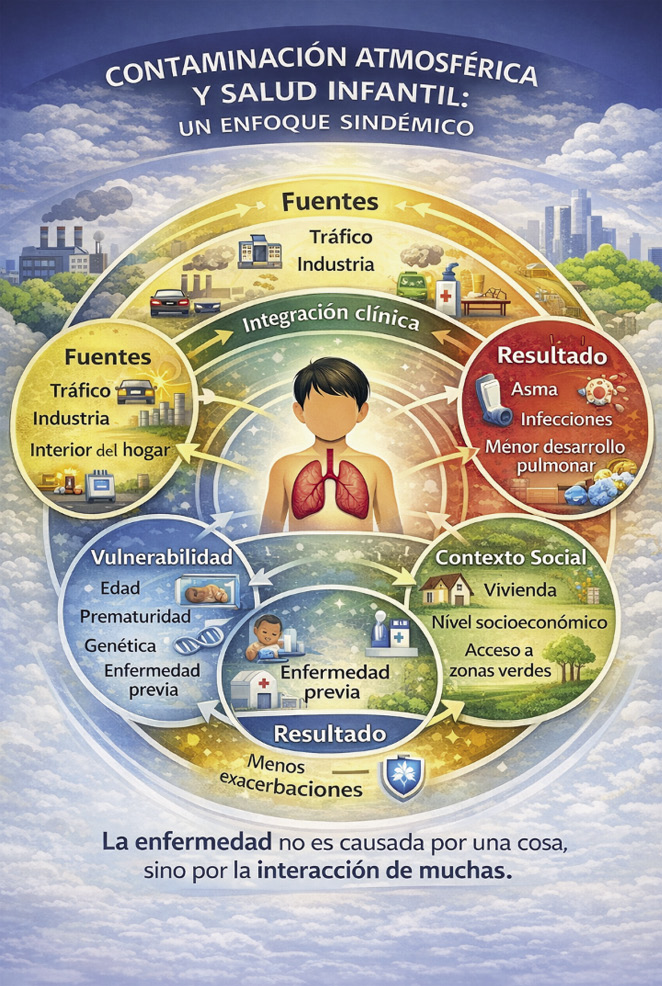
Figura 1. Contaminación atmosférica y salud infantil: un enfoque sindémico. La enfermedad respiratoria infantil no es el resultado de una única causa, sino de la interacción dinámica entre fuentes de contaminación (tráfico, industria, interior del hogar, cambio climático), vulnerabilidades individuales (edad, prematuridad, genética, enfermedad previa) y determinantes sociales y urbanos. Esta convergencia explica la aparición de asma, infecciones respiratorias, alteraciones del desarrollo pulmonar y desigualdades en salud desde la infancia.
Contaminación y salud respiratoria infantil: una visión sindémica
La contaminación atmosférica no actúa como un factor aislado ni genera efectos uniformes. Su impacto sobre la salud respiratoria infantil debe entenderse como un fenómeno sindémico, en el que múltiples exposiciones ambientales interactúan con vulnerabilidades biológicas y contextos ecosociales para amplificar el riesgo de enfermedad (Fig. 1). Esta perspectiva resulta especialmente relevante en pediatría, donde el desarrollo pulmonar y del sistema inmune se produce en paralelo a exposiciones continuas y, en muchos casos, inevitables(3,7).
Desde esta óptica, la enfermedad respiratoria infantil no puede atribuirse a un único contaminante ni a un único mecanismo. Los niños se exponen de forma simultánea a mezclas complejas de partículas finas y ultrafinas, gases irritantes, contaminantes de interior, alérgenos y agentes infecciosos. Estas exposiciones se superponen a determinantes sociales, como el nivel socioeconómico, la calidad de la vivienda, la densidad urbana o el acceso a espacios verdes, generando un entramado de riesgos que se potencian entre sí.
La infancia como ventana crítica de susceptibilidad
La vulnerabilidad infantil frente a la contaminación atmosférica no es solo cuantitativa, sino cualitativa. Durante la infancia se producen procesos clave de crecimiento y maduración pulmonar que pueden verse alterados por exposiciones ambientales adversas. La contaminación no solo incrementa el riesgo de síntomas agudos, sino que puede modificar trayectorias de desarrollo, condicionando una menor función pulmonar, mayor hiperreactividad bronquial y una respuesta inmune alterada que persiste en la edad adulta(3,8).
Además, los niños presentan patrones de exposición particulares: mayor tiempo al aire libre que los adultos, actividad física intensa en entornos urbanos, asistencia a centros escolares con ventilación y calidad del aire variable y una dependencia casi total de las decisiones ambientales de los adultos. Por otro lado, pasan cada vez más horas en espacios cerrados, y la calidad del aire interior es un determinante poderoso, también influenciado por el aire exterior. Todo ello convierte a la infancia en una etapa especialmente sensible a los efectos acumulativos del exposoma respiratorio(4).
Interacción entre contaminación, infecciones y enfermedad crónica
Uno de los aspectos más relevantes del enfoque sindémico es la interacción entre la contaminación atmosférica y las infecciones respiratorias. La exposición a contaminantes puede deteriorar la barrera epitelial, alterar la respuesta antiviral y facilitar la entrada y replicación de patógenos respiratorios. En consecuencia, los episodios infecciosos tienden a ser más frecuentes, más graves o prolongados en contextos de mala calidad del aire, especialmente en niños pequeños(9).
De forma paralela, la contaminación puede actuar como un modulador de la enfermedad respiratoria crónica. En el asma infantil, por ejemplo, no solo incrementa la frecuencia de exacerbaciones, sino que puede influir en la expresión fenotípica de la enfermedad, favoreciendo formas más persistentes, menos controlables y con peor respuesta al tratamiento convencional. Desde una perspectiva sindémica, el asma no es únicamente una enfermedad inflamatoria, sino una condición cuya evolución está profundamente condicionada por el entorno atmosférico.
Contaminación y desigualdad: un eje inseparable
El impacto de la contaminación atmosférica sobre la salud respiratoria infantil se distribuye de forma desigual. Los niños que viven en áreas con mayor carga ambiental suelen coincidir con contextos de mayor vulnerabilidad social y pobreza, viviendas más pequeñas o mal ventiladas y menor capacidad para modificar la exposición. Esta coincidencia de riesgos ambientales y sociales amplifica el daño y perpetúa desigualdades en salud desde edades tempranas. Los barrios pobres soportan una mayor presencia de actividades y emisiones industriales molestas, cerca de vías con mayor tráfico motorizado y escasez de zonas verdes(10,11).
La visión sindémica obliga, por tanto, a reconocer que la contaminación no solo enferma pulmones, sino que profundiza inequidades, haciendo que determinados grupos infantiles acumulen una carga de enfermedad desproporcionada. Cualquier modelo clínico que aspire a ser efectivo debe incorporar esta dimensión social y territorial.
Del enfoque causal al enfoque de sistemas
Entender la contaminación y la salud respiratoria infantil desde una perspectiva sindémica implica abandonar explicaciones lineales y adoptar un enfoque de sistemas(12). La pregunta deja de ser “¿qué contaminante causa qué enfermedad?” para transformarse en “¿cómo interactúan las exposiciones ambientales con la biología infantil y el contexto social para generar trayectorias de enfermedad?”.
Este cambio de mirada es esencial para justificar la necesidad de nuevos modelos clínicos. Si la enfermedad respiratoria infantil emerge de la interacción dinámica entre aire, biología y entorno, entonces la respuesta sanitaria debe ser igualmente integrada, anticipatoria y contextualizada. Esta lógica es la que da sentido al desarrollo de herramientas de vigilancia ambiental, evaluación individualizada del riesgo y estrategias terapéuticas ambiómicas que se abordarán en los apartados siguientes.
Del riesgo al sistema: el Modelo ÍTACA
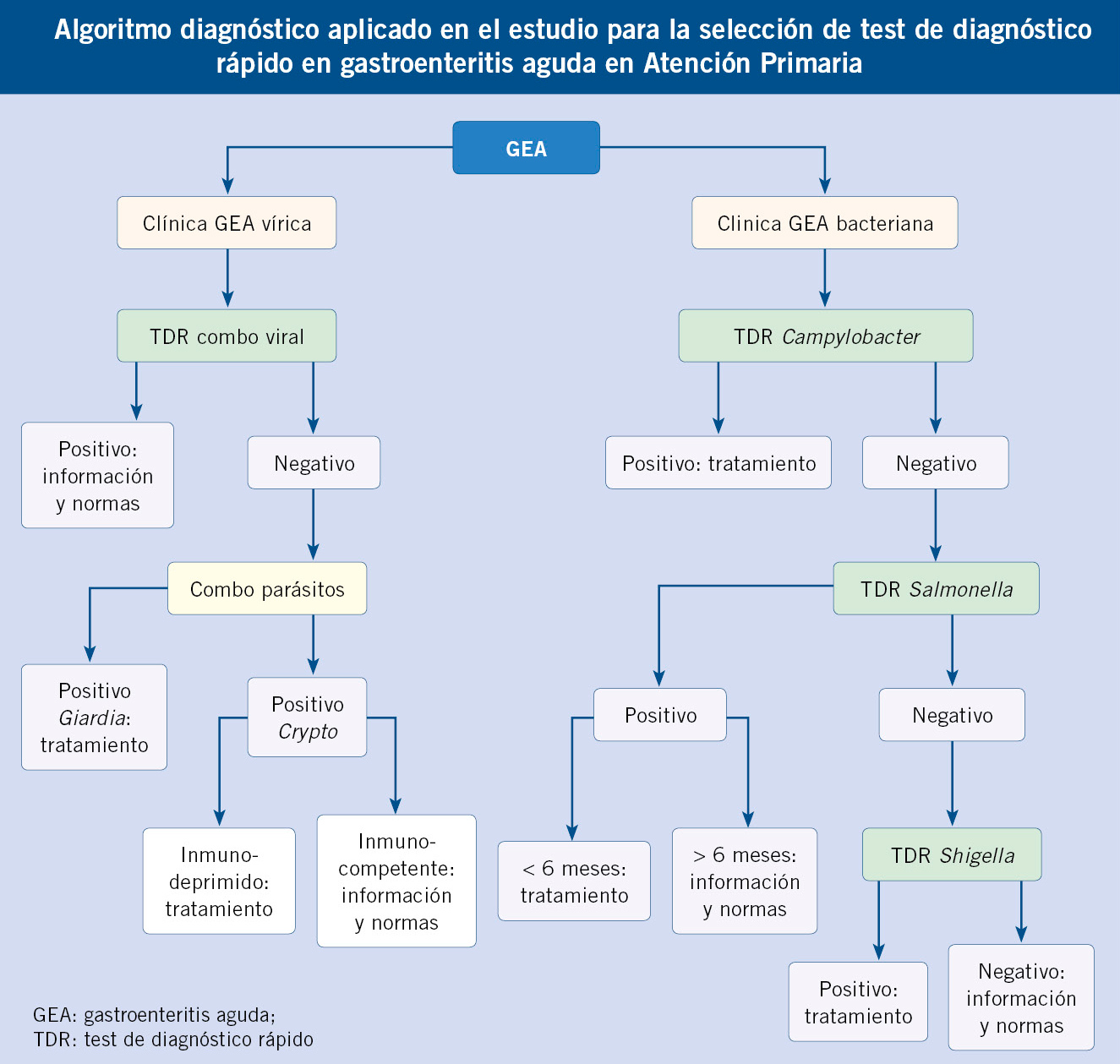
Reconocer la contaminación atmosférica como un determinante central de la salud respiratoria infantil obliga a dar un paso más allá del diagnóstico del riesgo. El verdadero desafío clínico no es constatar la exposición, sino organizarla en un sistema capaz de anticipar enfermedad y modificar trayectorias de salud. En este contexto surge el Modelo ÍTACA, que se concibe como una plataforma clínica integrada, inserta en un proceso más amplio de transición del modelo de salud hacia enfoques anticipatorios, territoriales y ambientales, tal como se ha propuesto desde la salud medioambiental(13). Esta lógica se organiza en una arquitectura clínica integradora que articula exposición, integración clínica, decisión, intervención y resultados, constituyendo el núcleo operativo del Modelo ÍTACA (Fig. 2).

Figura 2. El modelo ÍTACA: medicina respiratoria en la era del aire. Arquitectura del modelo ÍTACA. Exposiciones: PRTR-España (Registro Estatal de Emisiones y Fuentes Contaminantes) y redes de vigilancia, sensores personales y GIS (Sistemas de Información Geográfica) / territorio; Integración clínica: historia ambiental, biomarcadores y función pulmonar; Decisión: algoritmo ÍTACA, semáforo ambiental, intervención, prescripción ambiental, terapias aire-dirigidas y ajuste context-aware (“ajuste sensible al contexto”); Resultado: menos exacerbaciones y trayectorias protegidas.
Del riesgo poblacional a la exposición individual
La contaminación atmosférica se ha abordado tradicionalmente desde una perspectiva poblacional, basada en medias anuales y umbrales urbanos. Sin embargo, los niños no enferman por promedios, sino por exposiciones concretas, en lugares y momentos específicos de su vida cotidiana. El Modelo ÍTACA propone un cambio de escala, orientado a la individualización del exposoma respiratorio, integrando información procedente de registros oficiales de emisiones, estaciones de vigilancia ambiental, sensores personales y análisis espacial del territorio mediante sistemas de información geográfica (GIS)(6).
Esta aproximación permite reconstruir la exposición real del niño, identificar patrones temporales y espaciales relevantes y explicar la variabilidad clínica observada entre pacientes con diagnósticos aparentemente similares. Estudios recientes han demostrado que el uso de sensores portátiles con GPS y dispositivos de monitoreo personal puede generar perfiles detallados de exposición individual y facilitar la comprensión de la carga real de contaminantes experimentada por cada sujeto(14).
El aire como información clínica estructurada
Uno de los pilares del Modelo ÍTACA es la incorporación sistemática de la calidad del aire –exterior e interior– a la historia clínica respiratoria. El aire deja de ser un contexto implícito para convertirse en información clínica explícita, con capacidad explicativa y predictiva. Este enfoque permite reinterpretar síntomas, exacerbaciones y respuestas terapéuticas desde una lógica causal más completa, alineada con la realidad ambiental del niño.
Lejos de complejizar la práctica clínica, la incorporación del aire aporta coherencia y facilita una toma de decisiones más racional, especialmente en niños con enfermedad respiratoria recurrente, mal controlada o de evolución atípica.
De la vigilancia ambiental a la anticipación clínica
El valor diferencial del Modelo ÍTACA reside en su capacidad para transformar la vigilancia ambiental en anticipación clínica. Al integrar datos de exposición, con información funcional y biológica –síntomas, función pulmonar, biomarcadores inflamatorios y de estrés oxidativo–, se genera una visión dinámica del riesgo respiratorio.
Este enfoque permite identificar periodos de especial vulnerabilidad –picos de contaminación, episodios de intrusión de polvo, olas de calor– y activar medidas preventivas antes de que se produzca la exacerbación. La clínica deja así de ser exclusivamente reactiva y pasa a intervenir sobre la trayectoria que conduce a la enfermedad, con potencial para reducir la carga asistencial y mejorar los resultados en salud.
Un modelo centrado en el territorio, el hogar y la comunidad(1,15)
El Modelo ÍTACA desplaza deliberadamente el eje de la intervención desde el hospital hacia los entornos donde se produce la exposición: el hogar, la escuela y el barrio. La mayor parte del aire que respira un niño se consume fuera del ámbito sanitario; por tanto, es en estos espacios donde la acción clínica resulta más eficaz y equitativa.
Este planteamiento refuerza el papel de la AP como nodo de proximidad dentro de la Pediatría Comunitaria, pero también evidencia los límites de un modelo asistencial que sigue siendo predominantemente reactivo. La AP, tal y como está organizada en muchos contextos, responde fundamentalmente a una lógica reactiva, diseñada para atender enfermedad manifiesta más que para anticipar un riesgo ambiental continuo y dinámico.
Hacia centros comunitarios de salud ambiómica
Desplegar plenamente el Modelo ÍTACA requiere una evolución del modelo asistencial hacia centros comunitarios de salud ambiómica, más proactivos, territoriales e integrados en red con los sistemas de vigilancia ambiental y social municipales. En estos centros, el pediatra amplía su función: además de tratar enfermedad, monitoriza riesgo ambiental, interpreta el contexto vital del niño y coordina intervenciones preventivas junto a enfermería, salud pública y recursos comunitarios. Este enfoque no sustituye a la AP, sino que la reconfigura dentro de una red territorial más amplia, donde hospital, comunidad y hogar actúan de forma coordinada(6,16).
La consulta deja de ser un acto aislado para convertirse en un nodo de seguimiento continuo, capaz de acompañar al niño a lo largo del tiempo y de ajustar las intervenciones en función de la variabilidad ambiental. Este enfoque no sustituye a la AP, sino que la reimagina y la fortalece, dotándola de un papel estratégico en la protección de la salud respiratoria infantil.
La lógica de la avanzadilla: centros pioneros como motores de transformación
La transición hacia un modelo ambiómico no se producirá de forma simultánea ni uniforme. Como ha ocurrido históricamente con otras innovaciones clínicas, el despliegue del Modelo ÍTACA comenzará en centros pioneros, capaces de integrar investigación, asistencia y tecnología, y de trabajar con poblaciones pediátricas de alta complejidad. Estos centros actuarán como laboratorios clínicos avanzados, donde se pilotarán herramientas, algoritmos y estrategias antes de su progresiva diseminación al conjunto del sistema sanitario.
En este contexto, los hospitales pediátricos de alta especialización desempeñarán un papel estratégico, no como sustitutos de la AP, sino como nodos de referencia y soporte para los casos de mayor vulnerabilidad. La experiencia en el abordaje de enfermedades raras o minoritarias, patología respiratoria compleja, prematuridad extrema e inmunodepresión sitúa a estos centros en una posición privilegiada para desarrollar y validar los componentes más avanzados del modelo ambiómico(16). La protección ambiental, la monitorización intensiva del riesgo y las terapias aire-dirigidas adquieren aquí una relevancia inmediata, al tratarse de pacientes para los que la exposición ambiental puede tener consecuencias graves o incluso vitales.
ÍTACA como sistema integrador y plataforma de innovación
El Modelo ÍTACA no depende de una tecnología concreta ni de un único nivel asistencial. Su fortaleza reside en la integración coherente de datos ambientales, biológicos y clínicos en un proceso de toma de decisiones comprensible y escalable. Desde aproximaciones básicas –como la lectura sistemática de la calidad del aire– hasta modelos avanzados de medicina ambiómica y gemelos digitales respiratorios, ÍTACA actúa como una plataforma conceptual adaptable a distintos contextos sanitarios.
Al organizar el riesgo ambiental de forma estructurada, ÍTACA crea las condiciones necesarias para una innovación terapéutica más racional y anticipatoria. Tratamientos dirigidos al epitelio, a la respuesta oxidativa, a la inmunidad innata o a fenotipos inflamatorios inducidos por el exposoma adquieren sentido clínico cuando se integran en un sistema capaz de identificar cuándo, en quién y con qué intensidad deben aplicarse.
En definitiva, el Modelo ÍTACA representa el paso del riesgo al sistema, pero también un proceso de transformación progresiva, que se inicia en centros pioneros y se extiende posteriormente al ámbito comunitario. En un mundo donde el aire ya no es neutro, proteger la salud respiratoria infantil exige anticipación, integración y una mirada clínica que vaya más allá del síntoma inmediato.
Innovación terapéutica: hacia una medicina ambiómica, anticipatoria y programable(17-21)
La comprensión de la contaminación atmosférica como determinante central de la salud respiratoria infantil obliga a replantear, de forma profunda, el concepto de tratamiento. En un contexto donde la exposición ambiental es continua, variable y, en muchos casos, inevitable, la estrategia terapéutica no puede limitarse a suprimir síntomas una vez instaurada la enfermedad. La innovación terapéutica en neumología pediátrica debe orientarse hacia la anticipación, la protección biológica y la modificación de trayectorias, más que hacia la reacción tardía frente a la exacerbación.
Este cambio de paradigma implica pasar de una medicina centrada exclusivamente en la diana farmacológica a una medicina ambiómica, capaz de integrar información ambiental, respuesta biológica y contexto vital del niño. El objetivo ya no es únicamente controlar la inflamación u obstrucción bronquial, sino desacoplar progresivamente la biología infantil de un aire que actúa como estímulo patológico crónico, especialmente en los niños más vulnerables.
De la medicina de precisión a la medicina contextual
La medicina de precisión ha supuesto un avance decisivo al identificar fenotipos y endotipos inflamatorios susceptibles de tratamientos dirigidos. Sin embargo, en el ámbito de la contaminación atmosférica, esta aproximación resulta incompleta si no incorpora el contexto ambiental real que genera y mantiene dichos endotipos. Dos niños con perfiles inflamatorios similares pueden evolucionar de forma muy distinta en función de su exposición atmosférica cotidiana.
La innovación terapéutica del futuro no sustituye la medicina de precisión, sino que la expande hacia una medicina contextual, en la que el cuándo, el dónde y el entorno en el que vive el niño adquieren un valor terapéutico comparable al qué se prescribe. Esta lógica es especialmente relevante en escenarios de alta carga ambiental, desigualdad social o vulnerabilidad biológica.
Terapias aire-dirigidas: tratar el ambiente como parte del tratamiento(17-18)
Una de las rupturas conceptuales más relevantes es asumir que el aire deja de ser un mero contexto del tratamiento para convertirse en parte del propio acto terapéutico. Las terapias aire-dirigidas no buscan medicalizar el entorno, sino proteger la biología infantil frente a exposiciones inevitables, especialmente en periodos y lugares de alto riesgo.
Estas estrategias incluyen intervenciones orientadas a:
• Amortiguar el impacto del estrés oxidativo inducido por contaminantes.
• Reforzar la barrera epitelial respiratoria como primera línea de defensa.
• Modular la respuesta inmune innata sin inmunosupresión.
• Ajustar la intensidad terapéutica en función del riesgo ambiental real.
La evidencia es ya sólida para algunas de estas intervenciones (filtración HEPA, control de fuentes interiores), mientras que otras se encuentran en fases traslacionales avanzadas. Este enfoque adquiere especial relevancia en prematuros, niños con asma grave, inmunodeprimidos y pacientes con enfermedades respiratorias raras o minoritarias, donde el margen de tolerancia al daño ambiental es mínimo.
Las terapias aire-dirigidas no parten de una hipótesis futurista, sino de una base de evidencia clínica ya consolidada en relación con las intervenciones ambientales activas(17,18). Diversos estudios y ensayos controlados han demostrado que la modificación directa del aire respirado puede traducirse en beneficios clínicos medibles, especialmente en población pediátrica vulnerable.
La filtración HEPA (del inglés High Efficiency Particulate Air) en interiores constituye el ejemplo más sólido. Se ha demostrado de forma consistente su capacidad para reducir de manera significativa las concentraciones de partículas finas (PM2,5) y ultrafinas en el hogar, con efectos asociados sobre la disminución de síntomas respiratorios, la reducción de exacerbaciones asmáticas y la mejora de marcadores inflamatorios de vía aérea. Estos beneficios son particularmente relevantes en niños con asma, en entornos urbanos con alta carga de tráfico y en pacientes inmunodeprimidos, donde la reducción de la exposición tiene un impacto clínico directo.
Asimismo, existe evidencia robusta sobre el papel del control de fuentes de contaminación interior –especialmente la combustión doméstica– y de la ventilación dirigida adaptada al tipo de contaminante predominante. La reducción de la exposición a dióxido de nitrógeno procedente de cocinas de gas, la gestión adecuada de la humedad y del moho, y la ventilación estratégica según condiciones atmosféricas externas, se asocian a una mejora del control respiratorio y a una menor carga inflamatoria.
Estas intervenciones ambientales activas presentan una doble ventaja clínica: por un lado, reducen el estímulo patológico primario que desencadena la cascada inflamatoria; por otro, potencian la eficacia de los tratamientos farmacológicos, al actuar sobre el contexto en el que estos deben funcionar.
Desde el punto de vista del Modelo ÍTACA, esta evidencia justifica que las intervenciones ambientales no sean consideradas recomendaciones accesorias, sino intervenciones terapéuticas de primera línea, integradas de forma estructural en los algoritmos clínicos anticipatorios. El algoritmo no añade complejidad, sino que ordena y temporiza estas medidas, activándolas cuando el riesgo ambiental y la vulnerabilidad biológica lo requieren. La evidencia disponible y las principales líneas de desarrollo en terapias aire-dirigidas, incluyendo intervenciones ambientales activas y moléculas actualmente en estudio, se resumen de forma ampliada en el Anexo I (Evidencia y líneas de desarrollo en terapias aire-dirigidas).

Nuevas dianas biológicas: epitelio, mitocondria e inmunidad innata
La frontera terapéutica se desplaza desde los mediadores inflamatorios finales hacia nodos biológicos tempranos en la interacción aire-pulmón. En este nuevo marco, el epitelio respiratorio emerge como un órgano inteligente y modulable, capaz de decidir si la exposición ambiental se neutraliza o se convierte en señal patológica. Proteger su integridad no solo reduce síntomas, sino que modifica la cascada inflamatoria posterior y, con ello, la trayectoria de la enfermedad(19).
La mitocondria ocupa un lugar central en esta visión. Más allá de su papel energético, actúa como sensor ambiental y amplificador inflamatorio. La exposición a contaminantes induce disfunción mitocondrial, incremento patológico de especies reactivas y liberación de señales que perpetúan la inflamación y alteran la respuesta antiviral. En niños vulnerables, esta desregulación ayuda a explicar la interacción entre contaminación, infecciones respiratorias y exacerbaciones graves. Por ello, la modulación mitocondrial dirigida, más que la simple neutralización de radicales, se perfila como una de las estrategias más prometedoras para restaurar la resiliencia biológica sin comprometer la defensa inmunitaria(19,20).
El macrófago alveolar, por su parte, deja de entenderse como un mero efector inflamatorio para convertirse en una diana de reprogramación funcional, orientada a favorecer la resolución y la adaptación frente a estímulos ambientales persistentes. Estas dianas no se abordan de forma aislada, sino de manera secuencial y coordinada, respetando la lógica biológica del sistema respiratorio infantil(21).
Biológicos ambiómicos y terapias avanzadas
Los biológicos del futuro ya no se prescribirán únicamente en función de diagnósticos clásicos, sino de fenotipos inflamatorios modulados por el exposoma. En este contexto, los biológicos ambiómicos actuarán como herramientas para reducir la dependencia biológica del niño respecto a su entorno contaminado, especialmente en situaciones de alta vulnerabilidad.
Lejos de sustituir otras estrategias, estos tratamientos se integrarán en modelos escalonados, donde la protección ambiental, la modulación epitelial y la anticipación clínica preceden a la intervención inmunológica profunda. En los centros avanzados, estas terapias permitirán definir mejor los criterios de inicio, ajuste y retirada, optimizando eficacia y seguridad(13).
Farmacología context-aware y algoritmos como intervención terapéutica
La innovación terapéutica no se limita a nuevas moléculas. La incorporación de algoritmos clínicos capaces de integrar riesgo ambiental, vulnerabilidad individual y respuesta biológica convierte al timing terapéutico en una variable central. Los fármacos context-aware y los dispositivos inteligentes permiten microajustes preventivos en función del riesgo real del día, reduciendo exacerbaciones sin incrementar la carga farmacológica global.
En este modelo, el algoritmo deja de ser una herramienta auxiliar para convertirse en una intervención terapéutica en sí misma, capaz de anticipar daño y modular la respuesta antes de que la clínica se deteriore. La integración de estas estrategias en algoritmos anticipatorios se alinea con el paradigma del exposoma y de la medicina ambiental avanzada(22).
Innovación responsable: líneas de desarrollo y ética ambiómica
Los centros pediátricos avanzados desempeñarán un papel clave en el desarrollo, validación y evaluación de estas estrategias terapéuticas. Sus líneas de trabajo incluirán la integración de biomarcadores ambiómicos, la evaluación de terapias aire-dirigidas en poblaciones de alto riesgo, la optimización de algoritmos anticipatorios y el análisis del impacto clínico y social de estas intervenciones.
Es imprescindible subrayar que estas innovaciones no deben interpretarse como una legitimación de la contaminación ambiental. Las terapias aire-dirigidas y los tratamientos ambiómicos no sustituyen la prevención primaria ni la obligación colectiva de mejorar la calidad del aire. Su función es proteger mientras se corrigen los determinantes estructurales, especialmente en niños que no pueden elegir su entorno(13,16).
Desde una perspectiva ética, estas estrategias deben entenderse como tratamientos puente, orientados a reducir daño y desigualdad, no como soluciones definitivas. La medicina ambiómica responsable no acepta el aire contaminado como norma, sino que actúa para minimizar su impacto mientras se trabaja activamente por transformarlo.
En conjunto, la innovación terapéutica que se perfila para las próximas décadas no redefine únicamente cómo tratamos la enfermedad respiratoria infantil, sino cuándo, dónde y con qué lógica intervenimos. Se trata de una medicina que deja de perseguir síntomas para comenzar a modificar trayectorias, alineando biología, entorno y práctica clínica en beneficio de la salud infantil. Para facilitar su comprensión y utilidad en la práctica clínica general, la tabla I resume los principales ejes terapéuticos emergentes, su racional biológico y su relevancia clínica. El siguiente apartado describe cómo los principios del Modelo ÍTACA se concretan en un algoritmo clínico anticipatorio para la prevención y el manejo de la enfermedad respiratoria infantil.
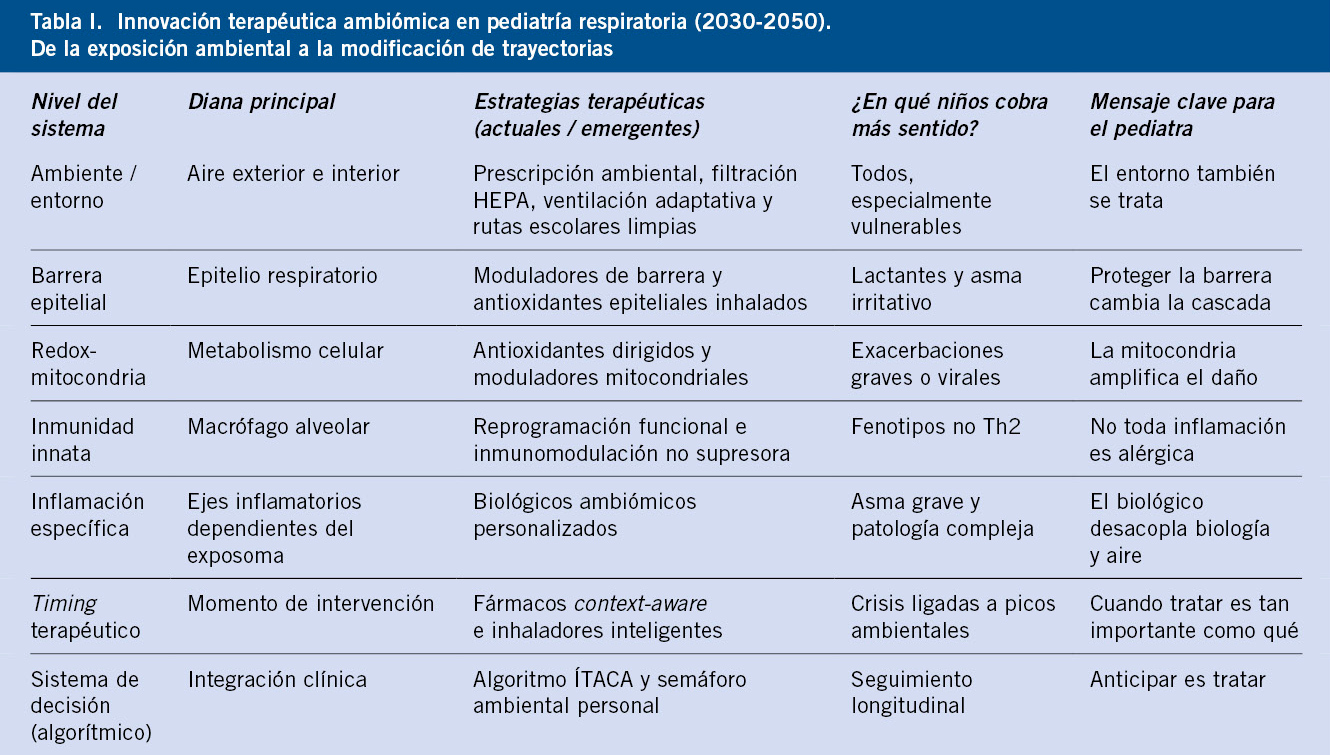
El algoritmo clínico ambiómico: del aire al tratamiento, antes de la crisis
Si el Modelo ÍTACA define la arquitectura conceptual que integra aire, biología y territorio, el algoritmo clínico ambiómico representa su traducción operativa en la práctica pediátrica diaria, transformando la anticipación ambiental en decisiones clínicas concretas. Si la contaminación atmosférica actúa de forma continua y dinámica, la respuesta clínica no puede basarse únicamente en episodios aislados. El algoritmo clínico ambiómico constituye la traducción operativa del Modelo ÍTACA: una herramienta que permite integrar información ambiental, vulnerabilidad individual y respuesta clínica para anticipar la exacerbación respiratoria y actuar antes de que se manifieste.
Del episodio a la trayectoria
El algoritmo parte de una premisa fundamental: la exacerbación respiratoria infantil no es un evento súbito, sino el resultado de una trayectoria predecible que comienza con la exposición ambiental, progresa con cambios biológicos subclínicos y culmina en síntomas(23,24). Intervenir sobre esa trayectoria –y no solo sobre el episodio final– es el objetivo central del modelo.
El algoritmo clínico ambiómico integra cuatro elementos clave:
1. Riesgo ambiental contextual: información diaria sobre calidad del aire (material particulado –PM–, NO2, O3, episodios especiales) a escala local.
2. Vulnerabilidad individual: edad, enfermedad respiratoria previa, prematuridad, inmunodepresión e historial de exacerbaciones asociadas a contaminación.
3. Respuesta clínica y funcional: síntomas, variabilidad del flujo, necesidad de rescate y, cuando esté disponible, biomarcadores ambiómicos.
4. Capacidad de intervención anticipatoria: medidas ambientales, ajustes terapéuticos contextuales y activación de planes preventivos predefinidos.
El semáforo ambiental personal
La integración de estos elementos se traduce en una herramienta sencilla: el semáforo ambiental personal, que clasifica el riesgo en tres niveles (verde, ámbar, rojo) y activa respuestas clínicas proporcionales. Este semáforo no sustituye al juicio clínico, sino que estructura la decisión y reduce la improvisación ante escenarios repetidos. La traducción operativa del algoritmo clínico ambiómico se resume de forma simplificada en la tabla II, mientras que su desarrollo paso a paso y su aplicación detallada en AP se describen en el anexo II (Ver algoritmo clínico ambiómico al final del artículo).
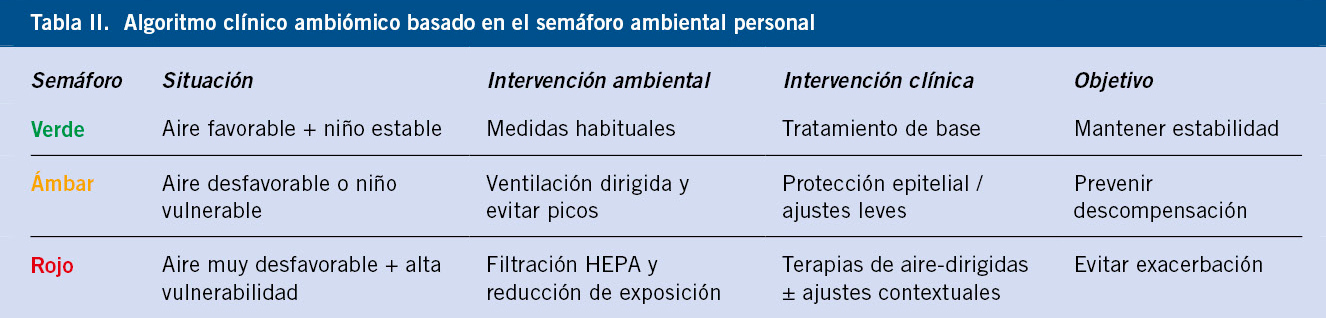


Del algoritmo al cambio de modelo
El valor diferencial del algoritmo no reside en la complejidad tecnológica, sino en el cambio de lógica clínica. Ajustar exposición, reforzar protección epitelial o modificar temporalmente la estrategia terapéutica antes del deterioro clínico permite reducir exacerbaciones, visitas urgentes e ingresos hospitalarios, especialmente en niños vulnerables. La anticipación es el acto terapéutico.
El algoritmo no es estático. Cada episodio alimenta el sistema, refina la evaluación del riesgo y mejora la anticipación futura en un proceso de aprendizaje continuo. De este modo, el seguimiento respiratorio infantil se convierte en un proceso adaptativo y personalizado, alineado con la variabilidad ambiental real.
Más allá de su utilidad clínica inmediata, el algoritmo ambiómico representa un cambio cultural en la práctica pediátrica(6). Introduce el aire como variable clínica legítima, desplaza la intervención hacia fases tempranas y refuerza el papel de la AP y de los entornos comunitarios como espacios clave de prevención activa.
En definitiva, el algoritmo clínico ambiómico no es un añadido técnico, sino la expresión práctica de una nueva forma de entender la neumología pediátrica: una medicina que lee el entorno, anticipa el daño y protege trayectorias respiratorias en un mundo donde el aire ya no puede darse por supuesto.
Avanzadilla ÍTACA en la Atención Comunitaria: cuando el hogar se convierte en el primer hospital respiratorio(25-27)(de los centros piloto avanzados a la transformación de hogares y comunidades)
La mayor parte de la exposición ambiental relevante para la salud respiratoria infantil no ocurre en el hospital ni en la consulta, sino en los espacios donde el niño vive, juega y se desplaza: el hogar, la escuela y el barrio. Asumir esta realidad implica un cambio profundo en la forma de entender la Pediatría. Si la exposición ocurre en el territorio, la protección también debe comenzar allí.
Desde esta perspectiva, el Modelo ÍTACA no se apoya en una dicotomía entre Pediatría Hospitalaria y AP, sino que se inscribe en una Pediatría Global, centrada en el niño, el adolescente y su familia, y atenta a los contextos reales en los que se construye la salud o la enfermedad. En este marco, el hogar deja de ser un escenario pasivo y se reconoce como el primer hospital respiratorio del niño, mientras que la Pediatría Comunitaria se convierte en el espacio natural de la prevención anticipatoria. A lo largo de este artículo, el término Pediatría Comunitaria se utiliza para describir un modelo integrado, territorial y proactivo de atención al niño y al adolescente, que trasciende la división clásica entre hospital y AP, y sitúa al hogar, la escuela y el barrio como espacios clínicos legítimos.
Centros pioneros y pilotaje del modelo: donde nace la innovación
La Avanzadilla ÍTACA se inicia en centros pediátricos avanzados, que actúan como verdaderos laboratorios clínicos del futuro. En estos entornos se desarrollan, prueban y ajustan los componentes más complejos del modelo: evaluación individualizada del exposoma, integración de biomarcadores ambiómicos, algoritmos anticipatorios y terapias aire-dirigidas.
Estos centros trabajan con niños para los que la exposición ambiental tiene consecuencias clínicas desproporcionadas o potencialmente graves, como prematuros extremos, pacientes con enfermedades respiratorias raras o minoritarias, asma grave, inmunodepresión o patología crónica compleja. En estos casos, la anticipación ambiental no es una mejora incremental, sino una necesidad clínica inmediata.
El objetivo de estos centros no es concentrar la innovación, sino destilar lo esencial, identificar qué funciona y bajo qué condiciones, y generar conocimiento transferible. En este contexto, el Hospital Sant Joan de Déu ocupa una posición especialmente relevante por su experiencia en alta complejidad pediátrica, su tradición en innovación clínica y su vinculación con la salud comunitaria.
La lógica es clara: pilotaje antes de diseminación, para garantizar seguridad, utilidad clínica y equidad.
De la complejidad a la acción: traducir el modelo al territorio(25)
Una vez validados los elementos nucleares del Modelo ÍTACA, el siguiente paso es su traducción operativa. Algoritmos complejos se convierten en semáforos ambientales; paneles ambiómicos se transforman en criterios clínicos claros; estrategias avanzadas de protección ambiental se traducen en recomendaciones prácticas y planes de actuación.
Este proceso de traducción evita dos riesgos habituales: la hipercomplejidad inoperante y la banalización del enfoque ambiental. La Avanzadilla ÍTACA actúa como un filtro de calidad clínica, asegurando que lo que llega al territorio sea útil, seguro y aplicable en tiempo real.
Desde los centros pioneros, el conocimiento fluye hacia la Pediatría Comunitaria en sentido amplio –incluyendo AP, centros de salud comunitarios y redes territoriales–, donde se integra en la práctica cotidiana y se adapta a contextos diversos.
Pediatría Comunitaria proactiva: proteger donde el niño respira(25-27)
La Pediatría Comunitaria no se define aquí por el lugar físico donde se ejerce, sino por una mirada clínica proactiva, contextual y longitudinal. Su función es identificar riesgo temprano, activar medidas preventivas y acompañar a las familias en la gestión cotidiana del entorno. Desde esta perspectiva, la AP constituye un pilar esencial de la Pediatría Comunitaria, pero no su único escenario ni su límite conceptual.
En este marco, la prescripción ambiental se convierte en un acto clínico central. A través de herramientas como la Hoja Verde, el pediatra evalúa factores ambientales de alto impacto –ventilación, fuentes de combustión, filtración HEPA, productos emisores, humedad, tráfico o rutas escolares– y los integra de forma personalizada en el plan terapéutico. La hoja verde integra la valoración estructurada de:
• Ventilación del hogar.
• Fuentes de combustión (cocina de gas, calefacción).
• Uso de filtración HEPA cuando está indicada.
• Productos emisores (aerosoles, perfumes).
• Humedad y moho.
• Tráfico exterior.
• Obras o reformas recientes.
• Rutas escolares.
La Hoja Verde no es un consejo genérico, sino una intervención clínica contextual, fruto de la experiencia acumulada en los centros piloto y adaptada a la realidad comunitaria.
Asimismo, el pediatra asume el papel de radar ambiental del territorio, alertando a las familias en días de alto riesgo, adaptando recomendaciones de actividad física y personalizando el entorno de niños con mayor vulnerabilidad respiratoria. Este enfoque redistribuye el esfuerzo asistencial: menos crisis, menos urgencias y más anticipación. Muchas de las intervenciones con mayor impacto clínico son también las más sencillas. Ventilación controlada, reducción de emisiones interiores, filtración selectiva, elección de rutas escolares menos contaminadas o ajuste de la actividad física según la calidad del aire permiten modular la exposición diaria de forma significativa. Estas medidas no sustituyen al tratamiento médico, pero crean el contexto en el que el tratamiento funciona mejor, reduciendo exacerbaciones y mejorando el control clínico.
De este modo, la innovación deja de residir exclusivamente en el dispositivo tecnológico y se materializa en protección real, allí donde el niño vive y respira. Este desplazamiento del eje asistencial hacia el hogar y la comunidad se resume de forma esquemática en la figura 3.

Figura 3. Avanzadilla ÍTACA. La revolución empieza en los hogares y se despliega desde la Pediatría Comunitaria, con la Atención Primaria como eje de proximidad
Grupos vulnerables: donde la anticipación ambiental deja de ser opcional
La contaminación atmosférica afecta a todos los niños, pero no afecta a todos por igual. En los niños más vulnerables, la contaminación no es un factor de riesgo más: es un determinante clínico mayor que exige anticipación, no espera.
La evidencia acumulada muestra que determinados grupos pediátricos presentan una susceptibilidad desproporcionada, en los que exposiciones ambientales relativamente moderadas pueden desencadenar consecuencias clínicas graves, persistentes o irreversibles. En estos niños, la medicina ambiómica no representa una innovación deseable, sino una necesidad asistencial.
El Modelo ÍTACA encuentra en estos grupos su mayor justificación clínica, ética y estratégica. Son ellos quienes obligan a anticipar, integrar y proteger con mayor precisión.
Prematuros y niños con desarrollo pulmonar comprometido
El pulmón del prematuro se desarrolla en un entorno biológicamente frágil y, con frecuencia, en un contexto ambiental adverso. La exposición temprana a contaminantes atmosféricos puede interferir en procesos críticos de alveolarización, angiogénesis y maduración inmunológica.
En estos niños, la contaminación no solo exacerba síntomas, sino que puede condicionar trayectorias respiratorias de por vida, aumentando el riesgo de enfermedad obstructiva crónica, infecciones recurrentes y menor reserva funcional(28). La protección ambiental temprana y sostenida constituye una intervención de alto impacto, incluso cuando la clínica es aparentemente estable.
Asma grave y asma dependiente del entorno
El asma infantil no es una entidad homogénea. En un porcentaje significativo de pacientes, especialmente aquellos con mal control pese a tratamiento adecuado, la contaminación atmosférica actúa como factor mantenedor y amplificador de la enfermedad.
Estos niños no son únicamente “asmáticos graves”, sino niños biológicamente dependientes de su exposoma. La identificación de esta dependencia permite reinterpretar la falta de respuesta terapéutica y justifica estrategias específicas: protección ambiental intensiva, tratamientos context-aware y, cuando está indicado, biológicos ambiómicos(29).
Niños inmunodeprimidos y en tratamiento oncológico
En los niños con inmunodepresión –ya sea primaria o secundaria a tratamientos oncológicos o inmunosupresores–, la exposición ambiental adquiere una dimensión crítica. La contaminación atmosférica no solo incrementa el riesgo de exacerbaciones respiratorias, sino que aumenta la susceptibilidad a infecciones, empeora su evolución y puede comprometer la continuidad de tratamientos vitales.
En este grupo, las intervenciones ambientales –filtración HEPA, control de exposiciones interiores, ajuste de actividades según calidad del aire– forman parte de una estrategia de protección integral, equiparable en importancia a otras medidas preventivas clásicas. Aquí, la medicina ambiómica se integra de forma natural en la práctica clínica habitual(6,12).
Enfermedades respiratorias raras o minoritarias
Los niños con enfermedades respiratorias poco frecuentes o complejas suelen presentar una capacidad de adaptación limitada frente a agresiones ambientales(16). La contaminación puede descompensar situaciones clínicas estables y generar deterioros difíciles de revertir.
Estos pacientes han sido históricamente invisibles para las políticas ambientales poblacionales, pero se sitúan en el centro del Modelo ÍTACA. La evaluación individualizada del riesgo, la anticipación y la personalización ambiental permiten ganar margen clínico en patologías donde cada exacerbación tiene un alto coste funcional.
Vulnerabilidad social y territorial
La vulnerabilidad biológica se entrelaza con la vulnerabilidad social. Los niños que viven en entornos urbanos densos, viviendas mal ventiladas o zonas de alta carga contaminante presentan mayor exposición y menor capacidad de modificarla. Esta combinación amplifica el impacto de la contaminación y contribuye a desigualdades tempranas en salud respiratoria.
El Modelo ÍTACA incorpora esta dimensión social no como un añadido, sino como un elemento central. La prescripción ambiental, el acompañamiento comunitario y la acción desde AP permiten mitigar parte de estas desigualdades, actuando allí donde la prevención primaria estructural aún no ha llegado.
Los grupos vulnerables como motor de innovación(16)
Paradójicamente, son estos grupos los que han impulsado históricamente muchos de los avances en pediatría. En el ámbito de la salud respiratoria ambiental, ocurre lo mismo: las soluciones desarrolladas para los niños más vulnerables suelen ser las más robustas y transferibles.
La Avanzadilla ÍTACA encuentra en ellos su campo de validación natural. Proteger a quienes más lo necesitan permite, posteriormente, extender el modelo al conjunto de la población pediátrica, elevando el estándar de cuidado para todos.
Frontera 2030-2050: Gemelo Digital Respiratorio Infantil y medicina ambiómica avanzada
La integración de herramientas digitales, datos ambientales, algoritmos clínicos y estructuras comunitarias no debe entenderse como una suma de innovaciones aisladas, sino como plataformas al servicio de una transición más amplia del modelo de salud, en la que el territorio, el entorno y la anticipación adquieren un papel central(13).
Si el Modelo ÍTACA convierte el aire en una variable clínica y el algoritmo ambiómico transforma esa información en acción anticipatoria, la frontera 2030-2050 llevará esta lógica un paso más allá: pasar de la monitorización de la exposición a la modelización y predicción de trayectorias respiratorias. El concepto que sintetiza esta transición es el Gemelo Digital Respiratorio Infantil (GDRI), una representación dinámica del sistema respiratorio del niño que integra, en tiempo real, datos ambientales, biológicos y clínicos para anticipar riesgo y personalizar intervenciones. La arquitectura conceptual del GDRI y su integración en la medicina ambiómica avanzada se ilustran en la figura 4.

Figura 4. El Gemelo Digital Respiratorio Infantil (GDRI). Arquitectura de la medicina ambiómica avanzada en pediatría (2030-2050). Modelo conceptual de la medicina ambiómica avanzada en pediatría respiratoria. Integra exposición ambiental real, respuesta biológica, inteligencia clínica y acción anticipatoria para prevenir y manejar la enfermedad respiratoria infantil entre 2030 y 2050, situando al hogar y la Atención Primaria como ejes estratégicos.
Del exposoma a la predicción de trayectorias: el Gemelo Digital Respiratorio Infantil(30)
El Gemelo Digital Respiratorio Infantil no es una simple suma de sensores ni una herramienta de monitorización pasiva, sino un modelo dinámico que aprende del niño y de su entorno. Su objetivo no es describir el riesgo, sino anticipar cómo y cuándo puede producirse una descompensación respiratoria y qué intervención es más eficaz para evitarla.
Para ello, el GDRI integra de forma continua múltiples capas de información:
• Datos ambientales de alta resolución: procedentes de redes de vigilancia, registros de emisiones (PRTR), sensores personales y domésticos, modelos atmosféricos y variables meteorológicas que modulan la toxicidad del aire (temperatura, radiación solar, humedad).
• Datos de comportamiento y microambientes: incluyendo hogar, escuela, rutas habituales, ventilación, tiempo de permanencia en interiores y exteriores y nivel de actividad física.
• Datos clínicos y funcionales: como síntomas, uso real de la medicación, técnica inhalatoria, parámetros de función pulmonar y variabilidad, y marcadores de inflamación de la vía aérea.
• Datos ambiómicos: que incorporan firmas de aire exhalado (breathomics), perfiles inflamatorios y señales de estrés oxidativo y de alteración de la barrera epitelial.
El resultado no es un perfil de riesgo estático, sino una predicción dinámica de trayectorias clínicas: la probabilidad de que un niño se descompense en las siguientes 48-72 horas, el tipo de descompensación más probable y el margen de oportunidad para intervenir de forma preventiva. Este enfoque desplaza la neumología pediátrica desde el manejo episódico hacia una medicina de trayectorias, donde anticipar se convierte en una forma legítima de tratamiento.
De la predicción a la intervención: medicina ambiómica avanzada, implantación y gobernanza(31)
En el horizonte 2030-2050, el valor del Gemelo Digital Respiratorio Infantil se materializa cuando la predicción se traduce en intervenciones programables y contextualizadas. La medicina ambiómica avanzada integra el GDRI con estrategias terapéuticas capaces de activarse de forma anticipada, incluyendo medidas ambientales (ventilación dirigida, filtración, adaptación de rutas y actividades), ajustes farmacológicos context-aware basados en riesgo real, selección más precisa de terapias aire-dirigidas (epiteliales, mitocondriales o inmunitarias) y un uso más racional de terapias avanzadas, como los biológicos ambiómicos, con criterios de entrada y salida mejor definidos.
En este marco, el objetivo terapéutico deja de ser únicamente el control de síntomas y pasa a ser el aumento de la resiliencia respiratoria, permitiendo que el niño tolere mejor un aire imperfecto sin activar cascadas inflamatorias desproporcionadas.
La implantación de este modelo no será homogénea. Los primeros desarrollos del GDRI y de la medicina ambiómica avanzada se llevarán a cabo en centros pioneros, especialmente aquellos que atienden a población pediátrica de alta complejidad, como niños prematuros extremos, inmunodeprimidos o con enfermedades respiratorias raras o minoritarias. Estos entornos permiten validar la utilidad clínica, la seguridad y el impacto en equidad, y facilitar posteriormente la transferencia progresiva de los componentes esenciales del modelo hacia la AP y los centros comunitarios ambiómicos.
Este avance tecnológico exige, además, una gobernanza explícita. La protección de la privacidad, la seguridad de los datos, la transparencia algorítmica y la equidad deben ser principios centrales. El gemelo digital no debe convertirse en una herramienta de vigilancia pasiva ni en un mecanismo de medicalización ambiental, sino en un instrumento de protección activa de la infancia, orientado a reducir daño y desigualdad.
En definitiva, el Gemelo Digital Respiratorio Infantil representa la frontera de un cambio mayor: pasar de una neumología pediátrica episódica a una neumología pediátrica basada en trayectorias, donde el aire, el territorio y la biología se integran para anticipar, intervenir y aprender.
Conclusiones: hacia una pediatría del aire
La contaminación atmosférica ha dejado de ser una variable periférica para convertirse en uno de los determinantes más influyentes de la salud respiratoria infantil. Su efecto no se limita a desencadenar síntomas, configura vulnerabilidad, modula la respuesta a infecciones y condiciona la evolución de enfermedades crónicas a lo largo del desarrollo. En este contexto, la pediatría respiratoria no puede seguir operando únicamente desde la lógica del episodio.
El Modelo ÍTACA propone un marco integrador para traducir el conocimiento ambiental en práctica clínica: individualizar exposición, incorporar el aire a la historia clínica, anticipar riesgo mediante algoritmos sencillos y actuar en los entornos donde la exposición ocurre. La innovación terapéutica se redefine, así como un proceso que combina protección ambiental, nuevas dianas biológicas (epitelio-mitocondria-inmunidad innata), biológicos ambiómicos y farmacología context-aware, siempre con una ética clara: proteger no sustituye prevenir.
La vanguardia de esta transformación no se sitúa exclusivamente en el hospital. Comienza en centros pioneros que pilotan el modelo en poblaciones de máxima vulnerabilidad y se hace efectiva cuando se disemina hacia la AP y los hogares, entendidos como el primer espacio terapéutico respiratorio del niño. La pediatría del aire que se perfila para 2030-2050 será anticipatoria, comunitaria, tecnológicamente inteligente, pero clínicamente simple, y profundamente orientada a la equidad.
En última instancia, integrar el aire en la clínica no es añadir una tarea, sino recuperar el sentido completo de la pediatría: proteger el desarrollo. En un mundo atmosféricamente alterado, proteger el desarrollo respiratorio infantil exige leer el entorno, intervenir temprano y acompañar trayectorias. Esa es la dirección hacia la que caminamos.
Como síntesis operativa de los principios desarrollados a lo largo de este artículo, se propone el Decálogo ÍTACA para la pediatría respiratoria (Tabla III), que resume los fundamentos clínicos, ambientales y organizativos de una medicina respiratoria infantil adaptada a la era del aire.

El futuro de la neumología pediátrica no consistirá en tratar mejor las crisis, sino en evitar que los niños lleguen a tenerlas. En el siglo XXI, cuidar la salud respiratoria infantil implica cuidar el aire que rodea al niño. Integrarlo en la práctica clínica no es una innovación tecnológica: es una evolución ética de la pediatría.
Conflicto de intereses
No hay conflicto de interés en la elaboración del presente manuscrito ni fuente de financiación.
Bibliografía
1. World Health Organization. Air pollution and child health: prescribing clean air. WHO; 2018.
2. Gauderman WJ, Urman R, Avol E, Berhane K, McConnell R, Rappaport E, et al. Association of improved air quality with lung development in children. N Engl J Med. 2015; 372: 905-13. Disponible en: https://doi.org/10.1056/nejmoa1414123.
3. Landrigan PJ, Fuller R, Acosta NJR, Adeyi O, Arnold R, Basu NN, et al. The Lancet Commission on pollution and health. Lancet. 2018; 391: 462-512. Disponible en: https://doi.org/10.1016/s0140-6736(17)32345-0.
4. Ortega-García JA, Sánchez-Solís M, Ferrís-Tortajada J. Air pollution and children’s health. An Pediatr (Engl Ed). 2018; 89: 77-9. Disponible en: https://doi.org/10.1016/j.anpedi.2018.04.017.
5. Kelly FJ, Fussell JC. Air pollution and airway disease. Clin Exp Allergy. 2011; 41: 1059-71. Disponible en: https://doi.org/10.1111/j.1365-2222.2011.03776.x.
6. Ortega García JA, Codina Sampera E, Campillo i López F. Pediatría ambiómica: leer el entorno, transformar la clínica. Pediatr Integral. 2025; 6: 398.e1-e9. Disponible en: https://doi.org/10.63149/j.pedint.65.
7. Ortega-García JA. Unraveling the exposome: towards a model of planetary health. Anales de Pediatría (Engl Ed). 2025; 102: 503695. Disponible en: https://doi.org/10.1016/j.anpede.2024.503695.
8. Gauderman WJ, Urman R, Avol E, Berhane K, McConnell R, Rappaport E, et al. Association of improved air quality with lung development in children. N Engl J Med. 2015; 372: 905-13. Disponible en: https://doi.org/10.1056/nejmoa1414123.
9. GBD 2023 Lower Respiratory Infections and Antimicrobial Resistance Collaborators. Global burden of lower respiratory infections and aetiologies, 1990-2023: a systematic analysis for the Global Burden of Disease Study 2023. Lancet Infect Dis. 2025: S1473-3099(25)00689-9. Disponible en: https://doi.org/10.1016/s1473-3099(25)00689-9.
10. Claudio L, Stingone JA, Godbold J. Prevalence of childhood asthma in urban communities: the impact of ethnicity and income. Ann Epidemiol. 2006; 16: 332-40. Disponible en: https://doi.org/10.1016/j.annepidem.2005.06.046.
11. van den Brekel L, Lenters V, Mackenbach JD, Hoek G, Wagtendonk A, Lakerveld J, et al. Ethnic and socioeconomic inequalities in air pollution exposure: a cross-sectional analysis of nationwide individual-level data from the Netherlands. Lancet Planet Health. 2024; 8: e18-e29.
12. Ortega-García JA, Shakeel O, Wood NM, Pérez-Martínez A, Fuster-Soler JL, Miller MD. Beyond Precision: Ambiomic Survivorship in Childhood and AYA Cancer. Cancers. 2025; 18: 7. Disponible en: https://doi.org/10.3390/cancers18010007.
13. Ortega-García JA. Plataformas para la transición del modelo de salud. En: Llamando a la Tierra, Llamando a la Tierra… Una aproximación al modelo de la Salud Medioambiental. Cartagena: Asociación Ecología y Salud; 2021. p. 287-307.
14. Bernasconi S, Angelucci A, Rossi A, Aliverti A. A New Wearable System for Personal Air Pollution Exposure Estimation: Pilot Observational Study. JMIR Mhealth Uhealth. 2025; 13: e60426. Disponible en: https://doi.org/10.2196/60426.
15. Haines A, Ebi K. The Imperative for Climate Action to Protect Health. N Engl J Med. 2019; 380: 263-73. Disponible en: https://doi.org/10.1056/nejmra1807873.
16. Ortega García JA, Codina-Sampera E, Claudio L, Menéndez-Buján P. Medicina ambiómica: una revolución silenciosa en las enfermedades minoritarias. En: Martínez-López S (editor). Salud Global: Ciencia, Sostenibilidad e Innovación. Universidad de Murcia; 2025. p. 47-66.
17. Shaughnessy RJ, Sextro RG. What is an effective portable air cleaning device? A review. J Occup Environ Hyg. 2006; 3: 169-81. Disponible en: https://doi.org/10.1080/15459620600580129.
18. James C, Bernstein DI, Cox J, Ryan P, Wolfe C, Jandarov R, et al. HEPA filtration improves asthma control in children exposed to traffic-related airborne particles. Indoor Air. 2020; 30: 235-43. Disponible en: https://doi.org/10.1111/ina.12625.
19. He M, Ichinose T, Ito T, Toriba A, Yoshida S, Kaori S, et al. Investigation of inflammation inducing substances in PM2.5 particles by an elimination method using thermal decomposition. Environ Toxicol. 2019; 34: 1137-48. Disponible en: https://doi.org/10.1002/tox.22816.
20. Altman MC, Kattan M, O’Connor GT, Murphy RC, Whalen E, LeBeau P, et al. Associations between outdoor air pollutants and non-viral asthma exacerbations and airway inflammatory responses in children and adolescents living in urban areas in the USA: a retrospective secondary analysis. Lancet Planet Health. 2023; 7: e33-e44. Disponible en: https://doi.org/10.1016/s2542-5196(22)00302-3.
21. Zhao C, Pu W, Niu M, Wazir J, Song S, Wei L, et al. Respiratory exposure to PM2.5 soluble extract induced chronic lung injury by disturbing the phagocytosis function of macrophage. Environ Sci Pollut Res Int. 2022; 29: 13983-97. Disponible en: https://doi.org/10.1007/s11356-021-16797-9.
22. Wild CP. Complementing the genome with an “exposome”: the outstanding challenge of environmental exposure measurement in molecular epidemiology. Cancer Epidemiol Biomarkers Prev. 2005; 14: 1847-50.
23. Saglani S, Custovic A. Childhood Asthma: Advances Using Machine Learning and Mechanistic Studies. Am J Respir Crit Care Med. 2019; 199: 414-22. Disponible en: https://doi.org/10.1164/rccm.201810-1956ci.
24. Zare Jeddi M, Hopf NB, Louro H, Viegas S, Galea KS, Pasanen-Kase R, et al. Developing human biomonitoring as a 21st century toolbox within the European exposure science strategy 2020-2030. Environ Int. 2022; 168: 107476. Disponible en: https://doi.org/10.1016/j.envint.2022.107476.
25. Ortega García JA, Sánchez Solís M, López-Andreu JA, Ferrís i Tortajada J. Historia Clínica Medioambiental en la Patología Respiratoria en Pediatría. Unidad de Salud Medioambiental Pediátrica. Murcia, España; 2012. Disponible en: https://pehsu.org/wp/?page_id=365.
26. Giese JK. Evidence-based pediatric asthma interventions and outcome measures in a healthy homes program: An integrative review. J Asthma. 2019; 56: 662-73. Disponible en: https://doi.org/10.1080/02770903.2018.1472279.
27. Pecoraro L, Lanzilotti AG, De Musso M, Di Muri E, Tramacere F, Altavilla E, et al. The Role of Environmental Exposures in Pediatric Asthma Pathogenesis: A Contemporary Narrative Review. Children (Basel). 2025; 12: 1327.
28. Watkins WJ, Course CW, Cousins M, Hart K, Kotecha SJ, Kotecha S. Impact of ambient air pollution on lung function in preterm-born school-aged children. Thorax. 2024; 79: 553-63. Disponible en: https://doi.org/10.1136/thorax-2023-220233.
29. Shi W, Kaewsanmung S, Kiratipaisarl W, Sapbamrer R. Outdoor air pollutants and asthma risk in adolescents: evidence from a systematic review and meta-analysis. Front Public Health. 2025; 13: 1721233. Disponible en: https://doi.org/10.3389/fpubh.2025.1721233.
30. Björnsson B, Borrebaeck C, Elander N, Gasslander T, Gawel DR, Gustafsson M, et al. Digital twins to personalize medicine. Genome Med. 2019; 12: 4. Disponible en: https://doi.org/10.1186/s13073-019-0701-3.
31. Topol EJ. High-performance medicine: the convergence of human and artificial intelligence. Nat Med. 2019; 25: 44-56. Disponible en: https://doi.org/10.1038/s41591-018-0300-7.