
Historia de la Pediatría en España
Introducción
La creación de la especialidad de “medicina de niños”, consecuencia del principio sociológico de la división del trabajo, se sustentó sobre unos círculos institucionalizados de aprendizaje y práctica profesional (hospitales, cátedras, inclusas, consultorios de lactantes), publicaciones (libros, monografías y revistas especializadas) y unas medidas de interrelación e intercambio profesional (sociedades científicas y congresos). Dicho proceso ocurrió de forma más precoz en Francia, pero en los decenios iniciales del siglo XX, tuvo lugar una creciente influencia germana y centroeuropea(1-5) que, posteriormente, sería anglosajona.
Los antecedentes. La medicina de la infancia en España antes del advenimiento de la Pediatría científica
La medicina de los niños, previa a su diferenciación como especialidad, tuvo en España unos acontecimientos muy relevantes en el siglo XVI y XVII, a través de la publicación de algunos textos dedicados a las enfermedades de la infancia(2,5,6). Destaca en esta época, el libro Método y orden de curar las enfermedades de los niños en 1600, escrito por Gerónimo Soriano. Se trata del primer trabajo sistematizado.
También, aparecieron otras descripciones pediátricas, si bien, fragmentarias:
• Pedro Díaz de Toledo (1538): Opusculum recens natum de morbis puerorum cum appendicibus.
• Luis Lobera de Ávila (1551): Libro del seguimiento de la salud y de las enfermedades de los niños.
• Luis Mercado (1579): De puerorum educatione custodia et providentia atque de morborum qui his accidunt curatione.
• Francisco Pérez Cascales (1611): Liber de affectionibus puerorum. Incluye una monografía sobre el morbi suffocantis, entidad que Juan de Villarreal denominó como “garrotillo” (difteria).
En el desarrollo de la pediatría española, se pueden distinguir cuatro etapas diferenciadas(2-5):
1. Nacimiento de la pediatría como especialidad médica.
2. Los inicios de la consolidación de la especialidad (1914-1936).
3. Consolidación definitiva de la pediatría (1939-años 60).
4. Desarrollo de la pediatría y de sus especialidades (años 70 hasta la actualidad).
Véase Hitos de la pediatría española en la tabla I.

La primera etapa. El nacimiento de la Pediatría como especialidad médica
La pediatría desarrolla su base científica a finales del XIX en Francia, Alemania, Centroeuropa, Reino Unido y Estados Unidos. En esa época, nuestro país sigue principalmente un criterio de pediatría preventiva y social, de puericultura, probablemente, lo más correcto para esa etapa(1). No será hasta después, sobre todo en estos últimos 50 años, en que la pediatría en España se hace más diversa, complicada, científica(1,4,5), con el desarrollo de las especialidades pediátricas y también de la pediatría integral, global.
Entorno social y médico de finales del siglo XIX
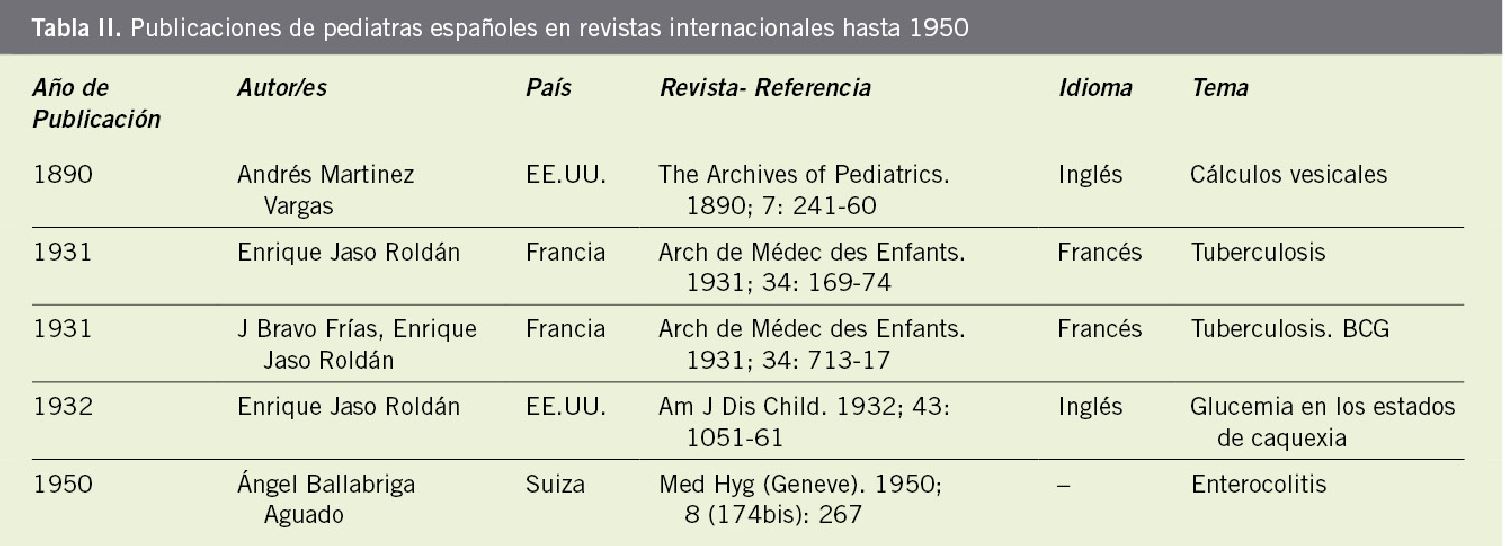
Se suelen fijar como hitos que marcan el inicio de la pediatría, la creación de los hospitales pediátricos y de las cátedras de la especialidad. Claro está que estos fenómenos fueron consecuencia del clima socio-sanitario que generaba la necesidad de que estos hechos se produjeran. El final del siglo XIX se caracteriza por: la industrialización, la emigración a las ciudades y la toma de conciencia de las clases trabajadoras y de la mujer como protagonistas en la sociedad. Este periodo se define también por la reivindicación social y médica de la infancia “como un valor y como un problema”. La infancia abandonada y explotada laboralmente, la falta de escolarización y especialmente la elevada mortalidad infantil(5,7), motivaron el cambio de óptica social y de atención prestada a la infancia(5,7). La gran lucha de la pediatría fue intentar reducir el alto índice de morbilidad y mortalidad infantil(2-5,7). Lo sería hasta finales de los años 50 del siglo XX. Todavía en 1910, en España, la mortalidad en el primer año de vida era 160 por 1.000 nacidos vivos, y hasta uno de cada cinco niños no llegaba a cumplir los cinco años.
La medicina del siglo XIX se empieza a interpretar como una ciencia social (Virchow, Jacobi). En los cambios de actitudes y en la valoración social de la infancia desde finales del siglo XIX, jugaron un papel importante médicos e higienistas; también, pedagogos, juristas y reformadores sociales, sin olvidar la filantropía, la caridad y la actuación de mujeres que empezaron a participar activamente en el desarrollo social como fue, por ejemplo, el caso de Concepción Arenal.
Dimensión institucional académico-universitaria
Siguiendo a Granjel, López-Piñero y Brines, se puede decir que el nacimiento de la Pediatría-Puericultura en España tuvo lugar en varias dimensiones confluentes e imbricadas(2-5), como esta académica y las que se citan más adelante.
Durante el siglo XIX, la enseñanza oficial de la pediatría en España estuvo adscrita a la ginecología-obstetricia. En 1886, se crea la primera cátedra de la asignatura de “Enfermedades de la Infancia y su Clínica”, que se pone en marcha en la Universidad Central de Madrid, con Francisco Criado Aguilar (1850-1946). Pronto, en 1887, se dotaron las de Zaragoza (Patricio Borobio), Santiago (Juan Lojo y Batalla) y, en 1888, las de Barcelona, Valencia y Granada.
En el ámbito de Barcelona y Cataluña, destaca Andrés Martínez Vargas, catedrático de Pediatría de Barcelona desde 1892; lo había sido primero en Granada desde 1888 (Fig. 1, Tabla II). Verdadero “maestro de la pediatría”, promovió instituciones asistenciales y profesionales. Fue el organizador y el principal impulsor del Primer Congreso Nacional de Pediatría (Palma de Mallorca, 1914). Martínez Vargas organizó con sus colaboradores y estudiantes de la Cátedra de Pediatría una denominada “Sociedad de Pediatría Española” (Barcelona, 16 de marzo de 1912); si bien, tuvo apenas significación nacional y escasa duración. Martínez Vargas escribió su “Tratado de Pediatría” en 1915 y, al final de su carrera profesional, la “Historia de la Pediatría en España”, recientemente, editada parcialmente por la AEP y por su Grupo de Historia de la Pediatría. No obstante, en Cataluña, se deben citar otros pediatras como Francisco Vidal Solares (Fig. 1), promotor del Hospital de Niños Pobres, Juan Viura i Carreras, jefe de Pediatría del Hospital del Sagrado Corazón de Barcelona (Fig. 1), Jaime Estapé, director de Asilo-Cuna del Niño Jesús y José Cabot Rovira, director de la Maternidad y de las Casa de Expósitos(2,5,8).

Fueron pioneros y sobresalientes en sus cátedras, Ramón Gómez Ferrer, que trabajó en Valencia durante 36 años (Fig. 1) y, en Zaragoza, Patricio Borobio (Fig. 1).
Dimensión institucional de ejercicio hospitalario filantrópico y público
El primer hospital pediátrico en el mundo se fundó en París. Se trata del Hôpital des Enfants Malades (1802). Posteriormente, vendría el de la Charitéde Berlín (1830) y el Great Ormond Street Hospital de Londres (1852).
El primer hospital infantil surgido en España fue el Hospital del Niño Jesús en Madrid. Fue patrocinado por la Duquesa de Santoña, María Hernández Espinosa. Se inauguró en enero de 1877, en la calle Laurel de Madrid, con 60 camas. Lo dirigió Mariano Benavente González (1818-1885), el “primer especialista pediátrico” según Granjel (Fig. 1). El edificio del Hospital del Niño Jesús en su localización actual fue inaugurado en 1881. Inicialmente, funcionó como un hospital-asilo, pero enseguida se sumó a la formación de especialistas en pediatría y de especialidades quirúrgicas para niños y niñas. Fue, en cierto modo, la cuna de la pediatría en España(2,5,8-10).
Desde 1890, Barcelona contó con el Hospital de Niños Pobres creado a partir del Consultorio de Enfermedades de los Niños y Escuela de Madres, fundado por Francisco Vidal Solares(2,5,8). El Hospital Santa Cruz y San Pablo de Barcelona fue inaugurado en 1916. Pere Martínez i García fue su director.
Desde 1880, en Valencia existía un Hospital para niños con afecciones nerviosas.
En Madrid, se inauguró en 1892, el Hospital-Asilo de San Rafael. Aunque primero funcionó en Pinto, posteriormente se trasladó a Madrid, 1897.
En 1901, se fundó el Hospital de Niños de Santa Cruz de Tenerife.
Dimensión de protección social-médico-higienista
Los primeros pediatras tenían una fuerte implicación social y en la protección a la infancia. Destacaron: Manuel Tolosa Latour(2,5,8), Gómez Ferrer, Patricio Borobio y otros.
Manuel Tolosa Latour (1857-1919) fue nombrado en 1882 médico titular del Hospital del Niño Jesús (Fig. 1). Fundó revistas médicas, como: “La Madre y el Niño” y “Pro Infancia”. Fue uno de los principales impulsores, junto con Pulido, de la Ley de Protección a la Infancia (1904), primera de estas características en España.
Unas instituciones de gran relevancia social y sanitaria(1,2,5,11), serán los Consultorios de Niños de Pecho “y Gota de Leche” (desde 1903-1904). Rafael Ulecia y Cardona (1850-1912) funda la primera “Gota de Leche” de Madrid (1904).
Funcionaban como centros de promoción de normas de higiene y crianza a los lactantes. Serían el germen de los Institutos de Puericultura.
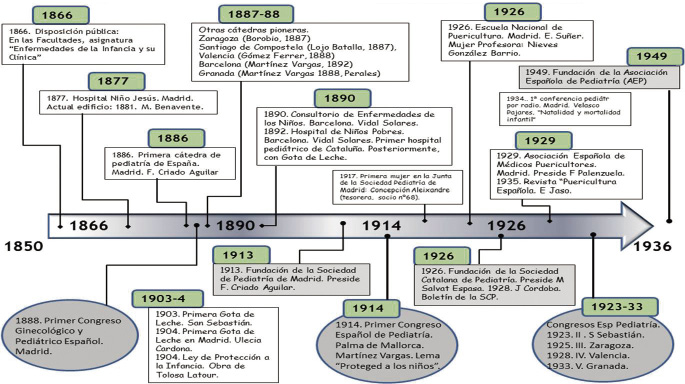
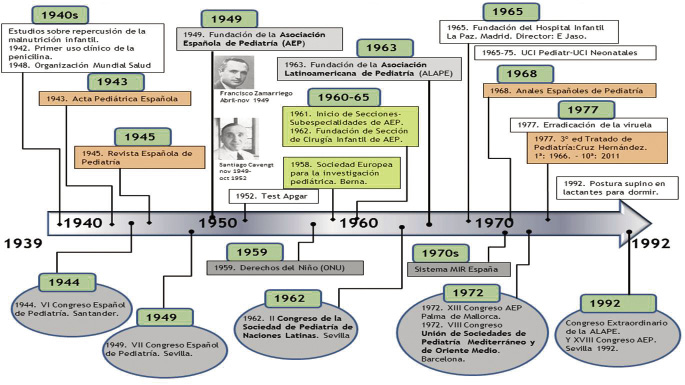
Dimensión asociativa y divulgativa
La constitución de la pediatría como especialidad viene marcada en el final de este periodo por la fundación de la Sociedad de Pediatría de Madrid y por la celebración del primer congreso español de Pediatría.
La Sociedad de Pediatría de Madrid fue la primera sociedad regional que se creó en España, en 1913, seguida de la Sociedad Catalana (1926). Ambas fueron las pioneras del asociacionismo pediátrico español(2,8,11). No existió una sociedad científica pediátrica de ámbito estatal hasta 1949. Se propuso su creación en el primer congreso de Pediatría celebrado después de la guerra civil (Santander, 1944).
El Primer Congreso Español de Pediatría tuvo lugar en Palma de Mallorca en 1914, con el lema “Proteged a los niños”. Fue organizado por Martínez Vargas y participaron, entre otros: Martín Arquellada, Borobio, Eleizegui, González Álvarez, Gómez Ferrer, Sarabia y Velasco Pajares. Los temas más importantes que se desarrollaron en la Reunión versaron sobre temas de higiene, puericultura (lactancia, protección y asistencia a la infancia, cartillas sanitarias), infectología (tuberculosis, leishmaniosis, difteria, malaria), vacunaciones (antitifoídica) y otros(12). Véase en la figura 2, con la línea histórica de la pediatría española.
La segunda etapa. Los inicios de la consolidación de la pediatría española (1914-1936)
El primer tercio del siglo XX fue el de la consolidación de la Pediatría como especialidad y el de su maduración desde la etapa clínica o nosológica a la etiopatogénica, poniendo las bases para la terapéutica.
Entorno social y asistencia médica de principios del siglo XX
Tras la Instrucción General de Sanidad Pública de 1904, la asistencia sanitaria ofertada por las distintas administraciones públicas tenía un carácter exclusivamente preventivo o de atención a problemas colectivos o a enfermedades muy concretas (p. ej., la tuberculosis o brotes epidémicos). En la asistencia al enfermo, tenía un gran predominio el ejercicio libre y privado, con una mayor frecuencia de la visita domiciliaria(2,5). Luego, se desarrollaría la asistencia organizada colectivamente, primero, con las “igualas médicas” y las “Sociedades de Socorros Mutuos” (de médico, botica y entierro en el habla popular) y, más adelante, con la atención sanitaria pública en España(5).
Ejercicio de la pediatría en el primer tercio del XX
El estudio y medicalización del crecimiento y desarrollo del niño promovió la investigación en diversos temas(1,5,6):
• Promoción de la lactancia materna, regulación y control de las nodrizas (lactancia mercenaria)(2,5,6). En esta época, se desarrolla la alimentación láctea artificial. Rotch, primer profesor de pediatría de Harvard, publicó sus fórmulas de porcentajes de alimentación y dilución de la leche, según la edad del niño.
• Antropometría. Al nacimiento y durante la primera infancia. Se tradujeron las obras más significativas de Variot o Bouchut. Las gráficas de crecimiento fueron un paso importante para la medicalización de los cuidados en la infancia.
• Fisiología del crecimiento durante la primera infancia, en especial, el metabolismo energético. El tratado de Heubner se tradujo al español en 1903. Desde Heubner, el procedimiento científico para la alimentación infantil se llamó método calórico. Como anécdota, a los pediatras se les llamó entonces “baby feeders” o alimentadores de bebés, puesto que lo niños mayores no eran cuidados, aún, por los primeros pediatras.
Curiosamente, en las primeras épocas, la atención a los recién nacidos y prematuros no eran una prioridad para los pediatras sino, sobre todo, para los obstetras y las matronas. El desarrollo inicial de las primeras incubadoras estuvo protagonizado por dos ginecólogos franceses: Stéphane Tarnier (1878) y Pierre Budin. Este último, está considerado por muchos autores como uno de los padres de la neonatología.
Los ingresos en los hospitales infantiles, en muchos casos eran prolongados, dadas las enfermedades prevalentes y el escaso tratamiento disponible(5,10). Por ejemplo, en el Hospital del Niño Jesús de Madrid, en 1910 los ingresos registrados tuvieron unas estancias medias de 115 días; se redujeron a 66 días, en 1917.
En esta etapa, hay que señalar la incorporación de la mujer a la Pediatría española. La enseñanza oficial universitaria a la mujer no fue aceptada en España por Ley hasta 1910, aunque algunas de ellas ya habían realizado los estudios de medicina. Una de las primeras pediatras, muy reconocida en su época, fue Nieves González Barrio (doctorada en 1915) (Fig. 1). Trabajó en la Gota de Leche varios años, en el laboratorio de San Carlos y en la Escuela Nacional de Puericultura.
Muy influyente en los inicios de la Pediatría fue María Concepción Aleixandre Ballester (maestra en 1883 y licenciada en medicina en Valencia, 1889). Se especializó en ginecología. Otras médicos pediatras o que influyeron en la Pediatría hasta 1939 fueron: Juana García Orcoyen (Navarra y Madrid), Amparo Poch y Gascón (asistencia social, 1936), Matutina Rodríguez Álvarez (Oviedo) y Antonia Casado Lobato (León).
Dimensión académica y profesional en 1914-1936
En esta etapa inicial de consolidación, al tiempo que continúan su labor los creadores de la especialidad, inician su quehacer pediatras de la segunda generación(2,5,9).
Fueron catedráticos de Pediatría de la época: Enrique Súñer en Madrid y, desde 1925, Rafael García-Duarte Salcedo (1894-1936) en Granada. Desarrolló una auténtica “escuela” pediátrica por su entusiasmo renovador de los viejos sistemas pedagógicos. Un capítulo del Cuaderno nº 3 del Grupo de Historia de la Pediatría de la Asociación Española de Pediatría, está dedicado a este ilustre personaje(9).
Guillermo Arce Alonso (1901-1970), fue creador de una gran escuela de pediatras en la Casa Salud Valdecilla de Santander. Rafael Ramos Fernández (1907-1955), discípulo de Suñer, fue catedrático en Salamanca en 1935 y, desde 1940, en Barcelona. Ciriaco Laguna Serrano (1905-1991), desempeñó la docencia en las universidades de Santiago, Granada y Salamanca, desde donde llegó a la cátedra de Madrid para cubrir la plaza que dejaba su maestro, Enrique Suñer y Ordóñez.
Dimensión asociativa y divulgativa en 1914-1936
Los cuatro congresos posteriores al de 1914 se celebraron sin una periodicidad fija (1923, 1925, 1928 y 1933). En dos ocasiones (Valencia y Granada), sufrieron retrasos por circunstancias político-sociales. Esta sucesión de cinco congresos es un verdadero logro de la pediatría española, habida cuenta de que no existía una sociedad nacional. El siguiente iba a tener lugar en Madrid, en 1936; lo impidió el comienzo de la Guerra Civil.
Tras la Sociedad de Pediatría de Madrid(5,9,11), fundada en 1913, en 1926 se creó la Sociedad Catalana de Pediatría por iniciativa de jóvenes pediatras de la maternidad de Barcelona(2,8). Manuel Salvat Espasa fue su primer presidente y Joan Córdoba i Rodríguez, el segundo y primer director del Boletín de la Sociedad Catalana de Pediatría. Se publicó desde 1928 hasta 1938 y se reiniciaría a partir de 1947.
En 1929, se fundó la Asociación Española de Médicos Puericultores, constituida por antiguos alumnos de la Escuela Nacional de Puericultura. El órgano oficial de esta asociación fue Puericultura Española, revista mensual de puericultura e higiene (solo funcionó de 1935-1936).
La participación de los primeros pediatras en instituciones médicas de la época fue intensa, especialmente, en Colegios de Médicos y en las Academias de Medicina, la nacional y las provinciales.
Dimensión institucional de asistencia infantil en 1914-1936
El Hospital del Niño Jesús tuvo una gran influencia en el desarrollo de la pediatría en las primeras décadas del XX, además de otras especialidades, como: dermatología, cirugía y radiología. Otros centros hospitalarios, además de los antes citados, fueron(2,8):
• Hospital Central de la Cruz Roja o de San José y Santa Adela, Madrid. En 1933, lo dirigiría Carlos Sainz de los Terreros.
• Instituto Municipal de Puericultura de Madrid (1914). Previamente, había sido Casa de Socorro y Gota de Leche. En 1927, se inauguró la Casa Central, siendo director Aurelio Romeo Lozano. Debemos citar aquí a un practicante muy reconocido, Leonardo Sánchez.
• En 1924, se inauguró la Maternidad de O’Donnell o de Santa Cristina donde funcionó una escuela de matronas.
Las casas de maternidad y las inclusas recibieron una significación y un trato muy especial por parte de los médicos de niños y por la sociedad. En los años 30, el Instituto de Puericultura (Inclusa) fue fuente de investigación y de publicaciones internacionales por parte de Enrique Jaso y de Bravo Frías (Tabla II).
Las Gotas de Leche sirvieron en muchas provincias para tejer el entramado de la asistencia sanitaria infantil en la primera mitad del siglo XX. Las Gotas de Leche se desarrollaron y persistieron en el reinado de Alfonso XIII, la II República, la Guerra Civil y el régimen de Franco. Por tanto, disfrutaron de una primera etapa de desarrollo, hasta 1940, una segunda etapa de esplendor hasta los años 50 a 60 y cerraron hacia los años 70-85(5,13,14) e, incluso, más tarde. En algunas circunstancias, en torno a las Gotas de Leche, se abrieron anexos del tipo de una Casa-Cuna, de una Sala de Maternidad e, incluso, de un Instituto de Puericultura o de un Centro de Prematuros dotado con incubadoras de marca Isolette o Armstrong. Este entramado pediátrico, en ocasiones, surgió por el esfuerzo de un pediatra o un grupo reducido de ellos, como por ejemplo, en los casos de Avelino González Fernández (1893-1978) en Gijón o Manuel Bueno Fajardo (1905-2000) en Jaén(8,13,14). El Cuaderno nº 8 del Grupo de Historia de la Pediatría de la Asociación Española de Pediatría ha sido dedicado a este último tema(14).
Docencia de la Pediatría
La Escuela Nacional de Puericultura fue el centro docente en la especialidad de Pediatría y Puericultura más importante en el periodo de entreguerras(2,5). Fue creada en Madrid por un Real Decreto dictado en 1925, a iniciativa del profesor Enrique Suñer. Estuvo localizado en la calle Ferraz. Fuera del ámbito universitario, tomó a su cargo la preparación de médicos puericultores, enfermeras y matronas, visitadoras y guardadoras de niños. Promovió y encauzó investigaciones sobre problemas concretos de higiene infantil. Fueron docentes en esta etapa, entre otros: Suñer, Eleizegui López, Nieves González Barrio y Juan Mañes Retana (odontología).
Estancias y pensiones de formación en el extranjero
A principios del siglo XX, la formación en Pediatría hacía recomendable la práctica de realizar estancias en el extranjero. Por ejemplo, Martínez Vargas estuvo con Abraham Jacobi en EE.UU. y, más tarde, Guillermo Arce y Enrique Jaso visitaron centros alemanes. Muy relevante en la ciencia española fue la actividad de la Junta de Ampliación de Estudios. Creada en 1907, pensionó a varios pediatras como: Romeo Lozano, Juan Bartual Moret, García-Duarte Salcedo, Enrique Jaso y otros.
La tercera etapa. La consolidación definitiva (1939-años 60)
Entorno social y asistencia médica a mediados del siglo XX
Hacia los años 40-50 del siglo XX, la asistencia en “el Seguro” (Seguro Obligatorio de Enfermedad, SOE) era principalmente de tipo ambulatorio, con “cupos”. La hospitalización en los casos de procesos quirúrgicos se hacía en las Residencias. Este hecho sucedía al contrario que en EEUU y en Europa, donde existía una cultura sanitaria de grandes hospitales, y donde empezarían a nacer las subespecialidades pediátricas. La potenciación de la medicina ambulatoria, entre otras razones, por la falta de recursos para construir hospitales en la España de la postguerra, tuvo el efecto de que mejorasen las condiciones higiénico-sanitarias en los hogares, que la población acogiera las vacunas y que se concediera importancia a la medicina de primer nivel y preventiva. Estos y otros factores socioeconómicos contribuyeron a reducir considerablemente los índices de mortalidad. España fue precursora en Europa de la atención a la infancia a nivel ambulatorio por parte de especialistas en Pediatría y Puericultura.
Dimensión asistencial e institucional 1939-años 60
Un hecho trascendental y que marcó la evolución inicial de la Pediatría y Puericultura, fue que en 1958 se instauró en el SOE la figura del pediatra de zona, con niños menores de 7 años adscritos(15).
En 1955, se inauguró el Hospital General Vall d’Hebron (inicialmente Residencia Sanitaria Francisco Franco), primera “Residencia del Seguro”. Pero no fue hasta 1967 en que se inauguró el Hospital Maternal y la Clínica Infantil y en que se reorganizó como hospital moderno.
En Pediatría, destacaron algunos centros universitarios, como los de Granada, Barcelona, Santander, Valladolid y Valencia.
En los años 50, también, se prosiguió el desarrollo de la Cirugía Pediátrica(15-18), que se había iniciado en el Hospital del Niño Jesús. Aparecen pequeños núcleos en Madrid [cirugía neonatal de la Maternidad Provincial dirigida por Julio Monereo González (1924-1977), el del Hospital de la Cruz Roja, bajo la tutela de Blas Agra Cadarso (1925-2012), la cátedra de Madrid regida por Gutiérrez Guijarro], en Barcelona [Hospital de Santa Cruz y San Pablo, Antonio Raventós Moragas (1904-1975)] y Santiago de Compostela [Hospital Clínico, Manuel Moreno de Orbe (1922-2002)].
En esta etapa, se van formando más sociedades regionales de la AEP: Galicia (1950), Asturias-Cantabria-Castilla y León (SCALP, 1956), Valencia (1958), Aragón-Soria-Rioja (1960), etc.(15,17).
Algunos pediatras destacados de la época fueron: Santiago Cavengt, Rafael Ramos Fernández, Juan Bosch Marín, Manuel Suárez Perdiguero (Cuaderno de Historia de la Pediatría en España nº 5, 2013), Ciriaco Laguna Serrano, Guillermo Arce Alonso, Carlos Sainz de los Terreros, Antonio Alonso Muñoyerro, José Sala Ginabreda, Tomás Sala Sánchez y Joaquín Colomer Sala, Antonio Galdó Villegas, etc.
En este periodo, se fundaron varias revistas pediátricas(5,8,17):
• 1943. Acta Pediátrica, Madrid (Sainz de Terreros, Cavengt, Bosch Marín y Navas).
• 1945. Revista Española de Pediatría, Zaragoza (Manuel Suárez Perdiguero).
• 1948. Progresos en Pediatría y Puericultura, Barcelona (Francisco Prandi).
• 1950. Archivos de Pediatría, Barcelona (Rafael Ramos).
• 1952. Actualidad Pediátrica, Granada (Antonio Galdó Villegas).
• 1961. Referata Pediátrica, Madrid (Enrique Jaso).
Otras revistas de interés fueron los boletines de las sociedades regionales como: los Boletines de la SCALP y de las Sociedades Aragonesa, Catalana y Canaria de Pediatría.
La cuarta etapa. El desarrollo de la Pediatría y sus especialidades desde los años 60-70 hasta la actualidad
En la España de comienzos de la década de los años 60, existía una necesidad imperiosa de modernización de la asistencia, especialmente, de la hospitalaria.
Tras la promulgación de la Ley de Bases de la Seguridad Social de 1963, se construyen Ciudades Sanitarias y se renuevan otros hospitales, con maternidades y servicios de Pediatría y Cirugía Pediátrica. El Hospital de La Paz nace como un centro de referencia nacional en varias especialidades médicas y quirúrgicas. La apertura de la Clínica Infantil La Paz tuvo lugar en 1965. Su primer director fue Enrique Jaso Roldán, que había sido Presidente de la APE, que cambió su nombre a AEP(5,18,19).
El desarrollo de las subespecialidades pediátricas fue paralelo al desarrollo de la Pediatría Hospitalaria de la Seguridad Social, luego, Sistema Nacional de Salud. Hasta entonces, los pediatras se centraban en la atención y el cuidado globalizado de la infancia; requerían de la colaboración de los especialistas hospitalarios de otras ramas para resolver problemas específicos(5,15).
En 1968, en el congreso de Pediatría de la AEP se presentaron trabajos importantes firmados por miembros de los hospitales La Paz y Valle Hebrón, que llevaban unos pocos años de actividad. Supuso la aparición de las especialidades en la Seguridad Social. La consagración del desarrollo inicial de las especialidades pediátricas tuvo lugar en el XIII Congreso de la AEP, celebrado en Palma de Mallorca en 1972 y presidido por Enrique Jaso(16). En los años 70, las especialidades pediátricas adquirieron contenidos y cometidos asistenciales insustituibles, representatividad científica y reconocimiento profesional, al menos, nominal(16).
La cirugía infantil se desarrolló de forma “explosiva” en los años 60, con el reconocimiento como Sección especializada de la AEP en 1962, al formarse la Sección de Cirugía, con J. Picañol como primer presidente. En el desarrollo de la cirugía pediátrica en España, fue también determinante la inauguración de los hospitales infantiles monográficos y de los servicios pediátricos completos en la Seguridad Social. El reconocimiento oficial de la especialidad fue realizado por el Ministerio de Educación y Ciencia en 1977.
Los principales impulsores oficiales en la AEP de las especialidades pediátricas fueron: Enrique Jaso, Ciriaco Laguna, Ángel Ballabriga y Ernesto Sánchez Villares. Algunas secciones se crearon y luego desaparecieron como las de Hospitales (1961), Higiene Escolar (1965), Higiene Mental (1966) e Higiene Infantil (1966). En 1973, en la asamblea general celebrada en Granada con motivo de la X Reunión Anual de la AEP, siendo Presidente de la AEP Ernesto Sánchez Villares, tuvo lugar la aprobación del Reglamento de Régimen Interior de las Secciones Pediátricas, más adelante, subespecialidades(5,16,18,20).
Las subespecialidades pediátricas pioneras fueron: Cardiología, Neurología, Neonatología y Nefrología(5,18,19). En la tabla III, se citan las Sociedades de Especialidades asociadas, actualmente, a la AEP(20). La primera en conseguir la acreditación oficial ha sido la neonatología como Área de Acreditación Específica.
Desde los años 70, la pediatría española se hace internacional y se integra en las organizaciones internacionales europeas, del Mediterráneo y Latinoamericanas como UEMS, la CESP, UNEPSA, IPA, ALAPE(15,16).
En España, se siguió el modelo de especialista pediátrico en Atención Primaria. El desarrollo ha sido muy importante, especialmente, desde la conferencia de Alma-Ata de 1978.
Sobre lactancia materna, hay que señalar que la caída en la cultura de lactancia que ocurrió en EE.UU. y en otros países de forma extrema en los años 60, tuvo menos impacto en nuestro país, afortunadamente, y se asiste a un resurgimiento actualmente.
La Sociedad Española de Pediatría Extrahospitalaria y de Atención Primaria (SEPEAP) tuvo su origen el año 1970, en el entorno del 2º Curso de Pediatría Extrahospitalaria dirigido por Francisco Prandi y celebrado en el Hospital de San Rafael de Barcelona. Un grupo de pediatras de Sevilla fundó una Sección Colegial de Pediatría Extrahospitalaria. Varias secciones provinciales se sumaron para fundar una Sección de Pediatría Extrahospitalaria dentro de la AEP en 1983, cuyo primer presidente fue Francisco Prandi Farrás, y la Primera Reunión Anual fue en Sevilla en 1986. La revista Pediatría Integral surge en 1995, con vocación de formación continuada en Pediatría Extrahospitalaria, y como órgano de expresión de la SEPEAP.
Bibliografía
1. Ballabriga Aguado Á, Trías de Bes L. El concepto cambiante de la Pediatría desde Nils Rosen von Rosenstein hasta finales del siglo XX: su repercusión sobre la enseñanza. Barcelona: Real Academia de Medicina de Barcelona, 1974. http://www.ramc.cat/composicio/Angel%20Ballabriga%20Aguado.pdf.
2. Sánchez Granjel L. Historia de la pediatría española. Cuadernos de Historia de la Medicina Española. Monografías III. Salamanca Ediciones del Seminario de Historia de la Medicina Española, 1965.
3. Peña Guitián J, Ruza Tarrío F, Moro Serrano M. La Asociación Española de Pediatría. Evolución histórica. Acta Pediatr Esp. 1992; 50: 717-21.
4. Brines Solanes J. Ensayo sobre el nacimiento y desarrollo de la pediatría. Serie M (Manuals) nº 39. Valencia: Generalitat Valenciana, Consellería de Sanitat, 2002.
5. López Piñero JM, Brines Solanes J. Historia de la pediatría. Valencia: Albatros, 2009.
6. Arana Amurrio JI. Evolución de los saberes pediátricos en España desde el tratado de Gerónimo Soriano. Cuatro siglos de historia. En: XXIX Congreso Nacional Ordinario de la Asociación Española de Pediatría, 2000. http://www.aeped.es/sites/default/files/documentos/evolucion_saberes_pediatricos_arana_2000.pdf.
7. Ballester Añón R, Balaguer E. La infancia como valor y como problema en las luchas sanitarias de principios de siglo en España. Dynamis (Granada). 1995; 15: 177-92.
8. Morales JL. El Niño en la Cultura Española (4 tomos). Alcalá de Henares: Imprenta de los Talleres Penitenciarios, 1960.
9. Rodríguez Ocaña E. Rafael García-Duarte Salcedo y la consolidación de la Pediatría en la España del primer tercio del siglo XX. En: La Pediatría en Granada en las primeras décadas del siglo XX. Cuadernos de Historia de la Pediatría Española nº 3. Madrid: Asociación Española de Pediatría; 2012. pp. 4-16. http://www.aeped.es/sites/default/files/cuaderno_de_historia_num_3_0.pdf.
10. Jiménez Serrano C, Ollero Caprani JM. El Hospital del Niño Jesús: 125 años de historia (1877-2002). Madrid: Hospital Universitario Niño Jesús, 2002.
11. Zafra Anta MA, Medino-Muñoz J. El nacimiento de la Sociedad de Pediatría de Madrid. En: El Centenario de la Sociedad de Pediatría de Madrid. Cuadernos de Historia de la Pediatría Española nº 4, Madrid: Asociación Española de Pediatría; 2012. pp. 6-19.
http://www.aeped.es/sites/default/files/_cuaderno_de_historia_n_4.pdf.
12. Ponte Hernando F, Zafra Anta M, Fernández Menéndez JM, Gorrotxategi Gorrotxategi P, Bassat Q, Fernández Teijeiro JJ, de Arana Amurrio JI, García Nieto V. Tal como éramos. En el centenario del Primer Congreso Español de Pediatría de Palma de Mallorca (1914-2014). An Pediatr. 2014; 80: 404.e1-8.
13. García García E. La Gota de Leche. Casa Cuna de Gijón. Memoria de Gijón. Gijón: Ed Ayuntamiento de Gijón, 2003.
14. Arana Amurrio JI, Zafra Anta MA. Transformación de la lactancia y consiguiente desaparición de las Gotas de Leche. En: Historia y significación de las Gotas de Leche en España. Cuadernos de Historia de la Pediatría Española nº 8. Madrid: Asociación Española de Pediatría 2014, pp. 33-38. http://www.aeped.es/sites/default/files/documentos/cuaderno_de_historia_num_8_0.pdf.
15. Peña Guitián J, Ruza Tarrío F, Moro Serrano M. La Asociación Española de Pediatría. Evolución Histórica. Acta Ped. 1992; 50: 717-21.
16. Sánchez Villares E. Importancia de las especialidades pediátricas en la evolución de la pediatría española de los últimos 50 años. Acta Ped. 1992; 50: 724-32.
17. Sainz de los Terreros DC. Pasado y Futuro de la Pediatría. Madrid: Sociedad de Pediatría de Madrid, 1962. http://www.aeped.es/sites/default/files/i_pasadofuturo_discurso_spm_1962_sainz_terreros.pdf.
18. Hernández C. Sesenta años de Pediatría inacabada. Páginas vividas de la historia pediátrica contemporánea. Majadahonda (Madrid); Ergon. 2010.
19. Pascual-Castroviejo I. Historia de La Paz (y de la especialidad de neurología pediátrica). En: Emergencia y decadencia de la reciente medicina española (visión personal del autor). Madrid: Díaz de Santos, 2014.
20. Asociación Española de Pediatría. Libro Blanco de las Especialidades Pediátricas. Madrid: Exlibris Ediciones, 2011.


























 Figura 1.
Figura 1.
 Figura 2.
Figura 2.










