 |
| Temas de FC |
J. de la Flor i Brú
Centro de Salud “El Serral”. ABS Sant Vicenç dels Horts-1. DAP Baix Llobregat-Litoral. ICS. Barcelona
| Resumen
La sinusitis es la inflamación y/o infección de la mucosa que recubre los senos paranasales, generalmente en el curso de una infección vírica de vías altas. Los gérmenes más frecuentes son: neumococo y Haemophilus influenzae no capsular. El diagnóstico debe ser por sospecha clínica, dado que la radiología es muy inespecífica. Solo los antibióticos tienen un papel relevante en el tratamiento. La amoxicilina a altas dosis es la mejor opción. Los macrólidos deben utilizarse en alérgicos a la penicilina. |
| Abstract
Acute sinusitis is the mucosal inflammation or infection of the paranasal sinuses, usually related to an upper respiratory tract infection. Bacterial agents most frequently involved are Streptococcus pneumoniae and non-typeable Haemophillus influenzae. Diagnosis must be made on clinical bases, as radiology is very non-specific. Only antibiotics are useful in its treatment. High dose amoxicillin is the best choice. Macrolides must be used in penicillin allergic patients. |
Palabras clave: Sinusitis; Pediatría.
Key words: Sinusitis; Pediatrics.
Pediatr Integral 2022; XXVI (6): 348 – 352
OBJETIVOS
• Conocer los criterios de sospecha clínica de sinusitis aguda.
• Conocer que los antibióticos tienen un papel relevante en su tratamiento.
• Conocer que los gérmenes más frecuentes en la sinusitis son: neumococo y Haemophilus influenzae y, muy secundariamente, Moraxella y Streptococcus pyogenes.
Infecciones de vías respiratorias altas-1: sinusitis
Introducción y epidemiología
La sinusitis es la inflamación y/o infección de la mucosa que recubre los senos, generalmente en el curso de una infección vírica de vías altas. Pese a su frecuencia, la sinusitis se diagnostica poco en Pediatría, al considerarse habitualmente una entidad de diagnóstico radiológico.
La sinusitis es la inflamación y/o infección, asociada a la presencia de exudado, de la membrana mucosa que recubre los senos, 4 cavidades óseas normalmente estériles localizadas en el cráneo y comunicadas con las fosas nasales por una estrecha abertura (ostium), infección que se produce generalmente en el curso de un resfriado común(1). La función de los senos no se conoce con exactitud. Se cree que protegen las estructuras craneales, actúan como factor de resonancia de la voz y ayudan a la olfación. Su tortuosa anatomía comporta dificultades de acceso de los antibióticos al foco infeccioso. Pese a su frecuencia, es la gran olvidada de la patología infecciosa ORL pediátrica, al ser considerada tradicionalmente como un diagnóstico radiológico y al ser asimilada su clínica a la propia de un adulto (cefalea, dolor facial y mal aliento), raramente presentes en Pediatría. Entre un 0,5-2% de infecciones de vías altas se complican con sinusitis, pero es evidente que se diagnostican muchas menos. La sinusitis recurrente (Tabla V) generalmente se presenta en niños sanos, pero puede ir asociada a múltiples patologías.
Etiología
Los gérmenes implicados son neumococo y Haemophilus influenzae y, muy secundariamente, Moraxella y Streptococcus pyogenes.
La sinusitis aguda (<30 días) y subaguda (30-90 días) están producidas fundamentalmente por neumococo y Haemophilus influenzae (HI) no capsular y, muy secundariamente, Moraxella catarralis, de escasa presencia en nuestro medio, y Streptococcus pyogenes. Estafiloco aureus es poco frecuente, pero se registra una incidencia creciente de cepas meticilin resistentes (MARSA). La sinusitis crónica infecciosa (>90 días), rara en Pediatría, puede ser causada, además, por estafilococo y anaerobios (peptococos, peptoestreptococos, bacteroides, veilonella, prevotella). El serotipo de neumococo 19 A, con alta tasa de resistencia antibiótica, es causa común de sinusitis crónica y sinusitis recurrente. Es frecuente una forma de sinusitis crónica asociada a rinitis alérgica y asma bronquial, que actúa como factor de exacerbación del mismo. La sinusitis es más frecuente en niñas, contrariamente a lo que sucede en la otitis media aguda.
Patogenia
La infección vírica del epitelio respiratorio comporta presión negativa en las cavidades sinusales y dificultad en el drenaje de las secreciones acumuladas en las mismas, lo que favorece la sobreinfección.
La sinusitis es una frecuente complicación del resfriado común. Los senos paranasales tienen el mismo epitelio que el resto del tracto rinofaríngeo y participan siempre de la inflamación mucosa que se produce en el resfriado (rinosinusitis vírica), pero en Pediatría reservaremos el término sinusitis sensu estricto a la sobreinfección bacteriana del moco presente en los senos. El difícil drenaje de las secreciones a través de un orificio estrecho comporta estancamiento de las mismas, lo que favorece la sobreinfección. La aparición de presión negativa en los senos, al reabsorberse el oxígeno del aire intrasinusal que se produce después de la obstrucción del ostium, y la toxicidad que produce la infección vírica sobre el mecanismo de aclaramiento mucociliar, favorece la aspiración de secreciones nasofaríngeas y la imposibilidad de drenaje de las mismas hacia la nasofaringe, seguida de sobreinfección y respuesta inflamatoria, en un mecanismo similar a la disfunción de trompa de Eustaquio que origina la otitis media (v. más adelante en este mismo número). En realidad, funcionalmente, podemos considerar el oído medio como un seno paranasal más. Sonarse la nariz produce suficiente presión para impulsar la secreción nasal al interior de los senos. La participación de unos u otros senos tiene relación con la edad en la que se airean. En el primer año solo están aireados los senos etmoidales. A partir de los 12 meses, pueden airearse los maxilares, que son los más frecuentemente afectados. Sin embargo, en muchos niños, los senos maxilares no se airean hasta los 4 años. Entre los 6 y 10 años, se airean los senos frontales y esfenoidales.
Clínica
Debemos sospechar sinusitis bacteriana, ante un resfriado que no mejora en 10 días, ante un resfriado con clínica inusualmente grave (fiebre superior a 39ºC y rinorrea purulenta de más de 3 días de evolución) o ante un resfriado que empeora en su fase de defervescencia.
La cefalea es rara, al contrario de lo que sucede en el adulto, aunque puede presentarse en adolescentes. Puede aparecer al flexionar la cabeza hacia delante. La percusión de los dientes maxilares puede generar dolor. Algunos niños escolares y adolescentes pueden referir sensación de ocupación paranasal y anosmia. La fiebre es poco habitual, de escasa cuantía y curso intermitente; en raras ocasiones, la sinusitis se presenta como una fiebre de origen desconocido. Pueden presentarse náuseas y vómitos. En lactantes, puede haber irritabilidad y anorexia. Se puede observar edema periorbitario. Sin embargo, los síntomas predominantes son los nasales: la rinorrea puede ser acuosa o purulenta, con un grado variable de obstrucción nasal persistente. La descarga postnasal de moco, no siempre visible a la exploración, causa tos seca e irritativa durante todo el día (especialmente a primera hora de la mañana), con empeoramiento nocturno (síndrome del goteo nasal posterior) debido a la posición horizontal. Desde los referenciales estudios de Wald(2), se considera que debe sospecharse sinusitis aguda cuando en el curso de un resfriado común no se produce mejoría en alguno de sus síntomas (tos, obstrucción nasal, rinorrea) a los 10 días del inicio de la sintomatología. Esta es la forma más frecuente de presentación. Se excluye de este concepto la tos nocturna que, en muchas ocasiones, es residual a una infección aguda y, en otras, puede ser la forma de presentación de un asma bronquial. También es sugestiva de sinusitis: la presencia de temperatura superior a 39ºC asociada a rinorrea purulenta de 3 o más días de evolución, o el empeoramiento de la sintomatología de un resfriado cuando este se encuentra en fase de mejoría, generalmente a partir de los 6-7 días (aunque esta situación es difícil de diferenciar de una nueva infección, dado que en un 29% se detectan nuevos virus en la muestra nasal). Estas dos formas de presentación son menos frecuentes que la persistencia de sintomatología catarral. La etmoiditis del lactante puede ocasionar celulitis periorbitaria. La sinusitis frontal se relaciona más frecuentemente que la maxilar con complicaciones severas intracraneanas(3) (meningitis, absceso cerebral, empiema epidural o subdural, trombosis sagital o cavernosa, osteomielitis craneal). La sinusitis esfenoidal, más común en adolescentes y adultos, suele formar parte de una pansinusitis.
Diagnóstico
Debe ser fundamentalmente clínico, dado que la radiología es muy inespecífica. La ecografía de senos es una técnica más precisa.
El diagnóstico de esta patología en la edad pediátrica es difícil y, hasta el presente, se ha recomendado que se haga fundamentalmente en función de la sintomatología clínica descrita anteriormente. Es un diagnóstico de sospecha por anamnesis. En la práctica pediátrica de Atención Primaria (AP) y de Urgencias, estas situaciones clínicas son frecuentemente tratadas con antibióticos (ATB), con diagnósticos a menudo ambiguos (“faringoamigdalitis”, “sobreinfección”…), pero muy raramente valoradas como sospechosas de sinusitis bacteriana, y se comunican incidencias muy diversas, dependientes probablemente del grado de sensibilización del pediatra hacia esta entidad: tan altas como de un 6% de todas las infecciones de vías altas en una consulta de AP, y tan bajas como del 0,24% de procesos infecciosos catarrales en un servicio pediátrico de urgencias domiciliarias.
La radiología convencional de senos ha sido tradicionalmente la base donde se ha fundamentado el diagnóstico, pero en Pediatría es una prueba complementaria sensible, pero poco específica(4). Los signos más frecuentemente encontrados, la opacificación de senos y la hipertrofia de mucosa superior a 4 mm tienen escaso valor predictivo positivo, puesto que son habituales en niños sanos o con resfriado común/rinosinusitis vírica o rinitis alérgica, el primero especialmente si la exploración radiológica se practica cuando el niño llora. Entre un 35-50% de niños sanos entre 1-9 años, presentan falsos positivos y hasta un 97% de niños con un cuadro catarral concomitante o reciente. El nivel hidroaéreo, de más valor y especificidad, es un hallazgo poco frecuente. Por otro lado, la frecuencia de episodios clínicos sospechosos de sinusitis en un niño, invalida la práctica de exposiciones repetidas a radiación ionizante. La radiología debería reservarse a situaciones de fracaso terapéutico o clínica grave con sospecha de complicaciones intracraneales. Algunos especialistas la proponen en el estudio complementario del niño asmático. La tomografía axial computerizada (TAC) es más fiable(5,6), pero también ha presentado resultados anormales en niños con cuadro catarral leve y sin sintomatología clínica sugestiva de sinusitis, y requiere, en muchas ocasiones, de sedación y la irradiación necesaria supera a la de la radiología simple. Sin embargo, si se precisa alguna técnica de imagen, es la que ofrece mejor rendimiento diagnóstico y se considera el gold standard(7). El TAC debe hacerse urgentemente en caso de: proptosis, alteración del movimiento ocular o de la visión, cefalea intensa, vómitos repetidos, convulsiones o alteración del sensorio y edema periorbitario.
La resonancia nuclear magnética(8) tiene un elevado coste y también requiere frecuentemente de sedación. Define peor que la TAC la estructura ósea del complejo ostio-meatal, aunque es más sensible en la detección precoz de complicaciones intracraneales que pueden pasar desapercibidas inicialmente y es útil en la diferenciación entre inflamación y tumor, y en la sinusitis crónica micótica, muy rara en niños.
La endoscopia(9) ha mostrado correlación adecuada con los hallazgos de la TAC, pero no es una técnica utilizable en AP. La transiluminación o diafanoscopia(10,11), utilizada en adultos, con poca correlación con la radiología, es aún menos fiable en Pediatría, dado que los senos son de pequeño tamaño y los hallazgos difíciles de valorar y, en cualquier caso, aplicables solo a senos maxilares. La punción sinusal, pese a ser el patrón de oro del diagnóstico, es una prueba invasiva, aplicable únicamente a senos maxilares, requiere de anestesia general en niños y solo está justificada su utilización en situaciones muy individualizadas (falta de respuesta a múltiples cursos antibióticos, dolor facial severo e intratable, en cuyo caso será diagnóstica y terapéutica, complicaciones orbitarias o intracraneales y evaluación de un paciente inmunodeprimido).
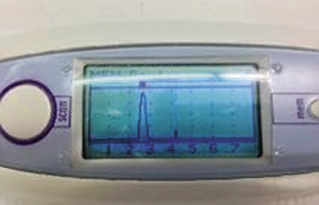
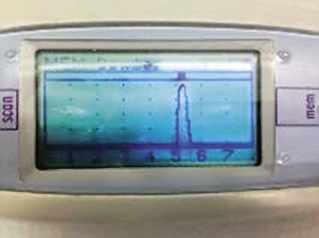
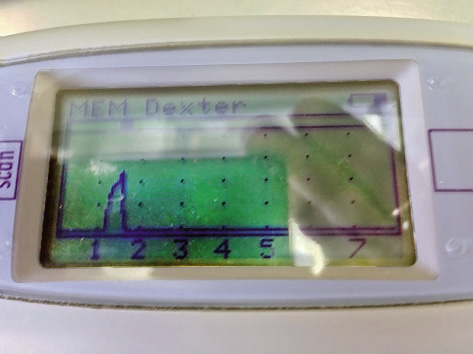
La ultrasonografía de senos paranasales(12-15) (Fig. 3) es una exploración rápida, simple y de carácter no invasivo, utilizada en el diagnóstico objetivo de la sinusitis.
Figura 3. Ultrasonografía portátil de senos.
El procedimiento es indoloro, se puede repetir ilimitadamente, es de interpretación sencilla y no irradia al niño. No obstante, también tiene sus limitaciones: no sirve para el diagnóstico de la sinusitis etmoidal, más propia del lactante, que debe seguir fundamentándose en un grado elevado de sospecha clínica, dado que las complicaciones son más frecuentes en este grupo etario, ni de la sinusitis esfenoidal, más característica del adolescente, pero que habitualmente se presenta dentro de un contexto de pansinusitis.
Los principios físicos en los que se basa esta técnica, consisten en la emisión de pulsos de energía ultrasónica, de una frecuencia de 3 MHz, que se transmite a través de los tejidos blandos y hueso, pero no a través del aire, y la recepción de los ecos reflejados por obstáculos interpuestos. Si la cavidad sinusal está llena de líquido y este líquido tiene una continuidad entre la pared anterior y la posterior del seno, aparecerá el eco de la pared ósea posterior. Este eco no se recibe si la cavidad contiene aire o la posición de la cabeza impide que haya continuidad líquida entre ambas paredes.
Esta técnica ha demostrado buena sensibilidad (>86%) y especificidad (>96%), superiores a la radiología, para determinar la presencia de exudado de los senos maxilares (Figs. 4 y 5).
Figura 4. Sinusitis maxilar en niños.
Figura 5. Sinusitis maxilar en adolescentes.
El diagnóstico se establece con la presencia de ecos de 2-4 cm de profundidad en niños y de 3-6 cm de profundidad en adolescentes. No se ha mostrado tan precisa como la radiología en la detección de pequeñas hipertrofias de mucosa (sensibilidad máxima del 68%), situación de menor trascendencia clínica o terapéutica, dado que se correlaciona con la presencia de una rinosinusitis vírica y, en consecuencia, con la no utilización inicial de antibióticos, o con sinusitis crónica asociada a asma bronquial extrínseco. La técnica también presenta buenos resultados en la valoración de los senos frontales (Fig. 6). El diagnóstico de sinusitis frontal se establece con la presencia de ecos en cualquier profundidad.
Figura 6. Sinusitis frontal.
En un estudio de correlación de la sintomatología clínica, clásicamente considerada como sospechosa de sinusitis y los hallazgos de la ultrasonografía de senos, hemos comunicado(16), en una gran muestra de pacientes pediátricos de AP, que la clínica es muy sensible, pero poco específica en el diagnóstico de sinusitis, y que el apoyo en técnicas de interpretación objetiva debería generalizarse en el manejo de esta patología respiratoria común, con el objetivo de una prescripción más correcta de ATB, pese a que en las guías de práctica clínica no se recomienda el uso de ninguna prueba de imagen.
Tratamiento
Solo los antibióticos tienen un papel relevante en el tratamiento. La amoxicilina a altas dosis es la mejor opción. Los macrólidos deben utilizarse únicamente en alérgicos a la penicilina.
El fundamento para la utilización de ATB para la sinusitis se basa en la presencia de alta densidad de bacterias en el 70% de punciones sinusales obtenidas en niños con un síndrome clínico, caracterizado por persistencia de: secreción nasal, tos diurna o ambos. Los ATB son la única terapéutica que se ha mostrado eficaz(17); si bien, algún estudio reciente no muestra superioridad con respecto a placebo(18). Aunque un 50-60% de sinusitis se resuelven espontáneamente, la no utilización de ATB comporta una mayor duración de la sintomatología y mayor frecuencia de complicaciones. La recomendación actual de la Academia Americana de Pediatría es seguir tratando la sinusitis con ATB en las formas de gravedad y de recrudescencia, y da la opción de tratar o de adoptar una conducta expectante de 3 días en las formas de persistencia de sintomatología catarral(19). El tratamiento empírico se establecerá según el mismo esquema propuesto para la otitis media aguda (v. más adelante en este mismo número): amoxicilina, sola o asociada a ácido clavulánico en caso de fracaso terapéutico (o en ámbitos con una alta tasa de Haemophilus productores de betalactamasas), a altas dosis (no inferiores a 80 mg/kg/día), y cefuroxima axetil en caso de alergia no anafiláctica o historias dudosas de alergia a la penicilina. La generalización de vacunas antineumocócicas conjugadas se acompaña de reducción marcada de serotipos resistentes a la penicilina, por lo que puede ser planteable en estos casos, volver a las dosificaciones clásicas de 40-50 mg/kg/día. Azitromicina o claritromicina serían las opciones recomendables en caso de alergia anafiláctica a la penicilina, pero no son útiles en caso de HI y su actividad frente a neumococo puede tener grandes variaciones geográficas. Si se produce un fracaso terapéutico con macrólidos, una opción en cuadros leves que no requieran de ingreso hospitalario, sería la combinación de clindamicina (buena actividad frente a neumococo, pero sin presentación pediátrica) con cefixima (para una cobertura adecuada de HI). En muy excepcionales y seleccionados casos de intolerancia manifiesta a la vía oral, ceftriaxona (50 mg/kg/día, 3 días) es una alternativa valorable. La terapia se ha prolongado tradicionalmente durante 2-3 semanas, sobre la base de la dificultad de acceso del antibiótico al foco infeccioso. Otros expertos proponen 7 días desde la mejoría de la clínica. Existen datos que sugieren que 7 días son igualmente eficaces, pero faltan estudios con el diseño adecuado para permitir conclusiones definitivas al respecto. En un estudio del autor(20), con monitorización de la respuesta al antibiótico controlada con ecografía, se ha demostrado que la mayor parte de sinusitis se resuelven en 4 días, sin que suspender el tratamiento en este momento aumente las complicaciones ni recidivas, en comparación con un grupo control de duración convencional (2 semanas). Los lavados nasales son un complemento útil para mejorar la sintomatología, dado que fluidifican secreciones, diluyen toxinas y antígenos y mejoran el transporte mucociliar. La vaporterapia fluidifica las secreciones, pero solo si se hacen 3-4 sesiones diarias de 10-15 minutos. Los descongestionantes nasales, si bien son útiles para mejorar la obstrucción nasal, no deben usarse(21), puesto que la vasoconstricción que producen dificulta aún más el ya difícil acceso del ATB al foco infeccioso. Tampoco, deben emplearse antihistamínicos, por su efecto espesante de secreciones, salvo en niños con rinitis alérgica asociada, en los que la sinusitis recurrente o crónica es frecuente, tanto por la inflamación de la mucosa respiratoria, como por la afectación de los mecanismos inmunitarios locales y sistémicos. Los mucolíticos no han mostrado ningún papel en el tratamiento de sinusitis. Si bien, los especialistas ORL utilizan habitualmente corticoides nasales inhalados, ningún estudio controlado ha mostrado su utilidad, salvo si hay una rinitis alérgica concomitante(22). El tratamiento quirúrgico debe emplearse excepcionalmente en Pediatría, en las raras situaciones de sinusitis crónica rebelde a todo tratamiento o en la excepcional situación de complicaciones intracraneanas. Se ha propuesto que el niño con sinusitis recurrente puede beneficiarse de un tratamiento preventivo con amoxicilina diaria a mitad de dosis terapéutica, pero esta estrategia se ha extrapolado de la que se utiliza en otitis media aguda recurrente y su eficacia no se ha demostrado en ningún estudio controlado.
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.*** Pappas DE, Hendley JO. Sinusitis. En: Kliegman RM, St. Geme III JW. Nelson textbook of pediatrics. 21ª ed. Elsevier. Philadelphia; 2020. p. 2188-92.
2.** De Muri GP, Wald ER. Acute bacterial sinusitis in children. N Engl J Med. 2012; 367: 1128-34.
3.** Germiller JA, Monin DL, Sparano AM. Intracranial complications of sinusitis in children and adolescents and their outcomes. Arch Otolaryngol Head Neck Surg. 2006; 132: 969-76.
4.* Snopfner C, Rossi J. Roentgen evaluation of the paranasal sinuses in children. Am J Roentgenol. 1973; 118: 176-81.
5.* Lee HS, Majima Y, Sakakura Y, Sugiyama Y, Nakamoto S. Conventional X-ray versus CT in diagnosis of chronic sinusitis in children. Nihon Jibiinkoka Gakkau Kaiho. 1991; 94: 1250-6. DOI: 10.3950/jibinkoka.94.9-1250.
6.* April MM, Zinreich SJ, Baroody FM. Coronal CT scan abnormalities in children with sinusitis. Laryngoscope. 1993; 103: 985-90.
7.*** Martínez L, Albañil R, de la Flor J, Piñeiro R, Cervera J, Baquero F, et al. Documento de consenso sobre etiología, diagnóstico y tratamiento de la sinusitis. An Pediatr (barc). 2013: 15: 59.
8.* Diament MJ. The diagnosis of sinusitis in infants and children: x-ray, computed tomography, and magnetic resonance imaging. Diagnostic imaging of pediatric sinusitis. J Allergy Clin Immunol. 1992; 90: 442-4.
9.* Castellanos J, Axelrod D. Flexible fiberoptic rhinoscopy in the diagnosis of sinusitis. J Allergy Clin Immunol. 1989; 83: 91-4.
10.* McNeill R. Comparison of the findings on transillumination, X-Ray and lavage of the maxillary sinus. J Laryngol. 1963; 77: 1009-12.
11.* Otten FW, Grote JJ. The diagnostic value of transillumination for maxillary sinusitis in children. Int J Pediatr Otorhinolaryngol. 1989; 18: 9-14.
12. Varonen H, Kunnamo I, Savolainen S, Makela M, Revonta M, Ruotsalainen J. Treatmnet of acute rhinosinusitis diagnosed by clinical criteria or ultrasound in primary care. Scand J Prim Care. 2003; 21:121-26.
13. Revonta M, Suonpaa J. Diagnosis and follow-up of ultrasonographical sinus changes in children. Int J Pediatr Otorhinolaryngol. 1982; 4: 301-8.
14. Reilly JS, Hotaling AJ, Chiponis D. Use of ultrasound in detection of sinus disease in children. Int J Pediatr Otorhinolaryngol. 1989; 17: 225-30.
15. Haapaniemi J. Comparison of ultrasound and x-ray maxillary sinus findings in school-age children. Ear Nose Throat J. 1997; 76: 102-6.
16. Parellada N, de la Flor J. Correlació entre simptomatología clínica sospitosa de sinusitis i presència d’hipertrofia de mucosa i/o ecsudat de sins maxilares, i ecsudat de sins frontals, detectats amb ultrasonografia portàtil en una consulta de Pediatría d’atenció primaria. Pediatría Catalana. 2005; 63: 65-76.
17.* Cronin MJ, Khan S, Saeed S. The role of antibiotics in the treatment of acute rhinosinusitis in children: a systematic review. Arch Dis Child. 2013; 98: 299-303.
18.* Arroll B, Kenealy T. Are antibiotics effective for acute purulent rhinitis? Systematic review and meta-analysis of placebo controlled randomized trials. BMJ. 2006; 333: 279-80.
19.** Wald ER, Applegate KE, Bordley C, Darrow Dh, Glode MP, Marcy SM, et al., American Academy of pediatrics. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years. Pediatrics. 2013; 132: e262-80.
20.* De la Flor J, Parellada N. Monitorización con ultrasonografía portátil de la respuesta al tratamiento antibiótico de la sinusitis en Atención primaria. Pediatria Catalana. 2005; 65: 224-30.
21. Shaikh N, Wald ER. Decongestants, antihistamines and nasal irrigation for acute sinusitis in children. Cochrane Database Syst Rev. Cochrane Database of Systematic Reviews. 2014; 10: CD007909. DOI: 10.1002/14651858.CD007909.pub4.
22. Zalmanovici TA, Yaphe J. Intranasal steroids for acute sinusistis. Cochrane Database Syst Rev. 2013; 12: CDC005149.
Bibliografía recomendada
– Brook I. Acute sinusitis in children. Pediatr Clin N Am. 2013; 60: 409-24.
Sucinta actualización publicada en una serie de revisiones pediátricas de gran prestigio mundial.
– Cherry JD, Kuan EC, Shapiro NL. Rhinosinusitis. En: Cherry JD, Harrison GJ, Kaplan SL, Steinbach WJ, Hotez PJ. Feigin and Cherry’s textbook of pediatric ingectious diseases. 8ª ed. Elsevier. Philadelphia; 2018. p. 137-44.
– De Muri GP, Wald ER. Complications of acute bacterial sinusitis in children. Pediatr Infect Dis J. 2011; 30: 701-2.
– Shaikh N, Wald ER, Jeong JH, Kurs-Lasky M, Bowen A, Flom LL, et al. Predicting responses to antimicrobial therapy in children with acute sinusitis. J Pediatr. 2014; 164: 536-41.
– Wald ER, DeMuri GP. Sinusitis. En: Long SS. Prober CHG, Fischer M. Principles and practice of pediatric infectious diseases. 5ª ed. Elsevier. Philadelphia; 2017. p. 230-4.
– Pappas DE, Hendley JO. Sinusitis. En: Kliegman RM, St. Geme III JW. Nelson textbook of pediatrics. 21ª ed. Elsevier. Philadelphia; 2020. p. 2188-92.
Sintética revisión en un texto fundamental de la Pediatría general.
– Germiller JA, Monin DL, Sparano AM. Intracranial complications of sinusitis in children and adolescents and their outcomes. Arch Otolaryngol Head Neck Surg. 2006; 132: 969-76.
Son poco frecuentes, pero muy serias. ¿Aumentarán con una previsible reducción futura del uso de ATB en sinusitis?
– De la Flor J, Parellada N. Correlació entre simptomatología clínica sospitosa de sinusitis i presència d’hipertrofia de mucosa i/o ecsudat de sins maxilares, i ecsudat de sins frontals, detectats amb ultrasonografia portàtil en una consulta de Pediatría d’atenció primaria. Pediatría Catalana. 2005; 63: 65-76.
Estudio en una consulta de AP en el que se demuestra que la sintomatología clínica sospechosa de sinusitis es sensible, pero poco específica para el diagnóstico.
– Cronin MJ, Khan S, Saeed S. The role of antibiotics in the treatment of acute rhinosinusitis in children: a systematic review. Arch Dis Child. 2013; 98: 299-303.
Revisión práctica orientada al pediatra generalista.
– De la Flor J, Parellada N. Monitorización con ultrasonografía portátil de la respuesta al tratamiento antibiótico de la sinusitis en Atención primaria. Pediatria Catalana. 2005; 65: 224-30.
Estudio en el que se demuestra que la monitorización ecográfica del tratamiento ATB permite una reducción muy marcada en la duración del mismo en relación a la recomendación habitual.
| Caso clínico |
|
Acude a nuestra consulta un paciente de 8 años. Consulta por un cuadro catarral de 4 días de evolución, con: tos diurna, rinorrea mucopurulenta y fiebre superior a 39ºC. Ha estado tratado con paracetamol. En el examen físico destaca: faringe hiperémica, moco espeso en cavum y otoscopia con hiperemia y matidez timpánica sin abombamiento. La auscultación respiratoria es normal.
|



 Upper respiratory tract infections-2: otitis media (etiology, symptoms and diagnosis; complications and treatment); recurrent acute otitis media and chronic otitis media; external otitis
Upper respiratory tract infections-2: otitis media (etiology, symptoms and diagnosis; complications and treatment); recurrent acute otitis media and chronic otitis media; external otitis