 |
| Temas de FC |
M.I. Hidalgo Vicario*, L. Rodríguez Molinero**
*Pediatra. Doctora en Medicina. Acreditada en Medicina de la Adolescencia. Expresidenta de la SEMA. Madrid. **Pediatra. Doctor en Medicina. Acreditado en Medicina de la Adolescencia. Centro Médico La Marquesina. Valladolid
| Resumen
La etapa de la adolescencia toma relevancia social en los países industrializados a partir de la II Guerra Mundial y está ligada a la evolución social más que ninguna otra etapa de la vida. En las sociedades industriales y de consumo, existe mucho interés por estudiar y comprender lo que sucede en la adolescencia, desde los cambios físicos a los mentales y sociales. Los adolescentes sufren diferentes patologías y muchas están relacionadas con sus conductas de riesgo. Debido a los avances médicos, se ha visto un cambio en relación a las enfermedades crónicas, en las que se ha reducido la mortalidad infantil, incrementado la esperanza de vida, incluso hasta la edad adulta. Las principales causas de muerte son evitables. Todas las patologías y factores de riesgo que se eviten o corrijan durante este periodo, servirán para tener unos adultos más sanos en el futuro. Se han constatado las dificultades y los fallos asistenciales que se producen cuando el adolescente crece y pasa a ser atendido por otros profesionales. Se sugieren pautas y protocolos para facilitar el proceso de transición del cuidado del pediatra al médico de adultos. Diferentes organismos internacionales proponen estrategias para mejorar la salud de los adolescentes. |
| Abstract
The stage of adolescence becomes socially relevant in industrialized countries after World War II and is linked to social progress more than any other stage of life. In industrial and consumer societies there is great interest in studying and understanding the events that take place in adolescence, from physical to mental and social changes. Adolescents suffer from diverse pathologies, many of which are related to their risk behaviors. There has been a switch in relation to chronic diseases due to medical advances, whereby infant mortality has been reduced and thus, life expectancy increased, even into adulthood. The main causes of death are preventable. All the pathologies and risk factors avoided or corrected during this period will lead to healthier adults in the future. The difficulties and care failures that occur when the adolescent grows up and starts to be looked after by other professionals have been verified. Guidelines and protocols to facilitate the process of transitioning care from the pediatrician to the adult physician are suggested. Strategies to improve the health of adolescents proposed by various international organizations are also presented. |
Palabras clave: Adolescente; Epidemiología del adolescente; Salud del adolescente; Transición del cuidado.
Key words: Adolescent; Adolescent epidemiology; Adolescent health; Care transition.
Pediatr Integral 2022; XXVI (4): 200 – 213
OBJETIVOS
• Actualizar conocimientos sobre la adolescencia en la actualidad. El concepto de adolescencia como fenómeno social cambia con las ideologías, los valores, los planes asistenciales y los datos demográficos.
• Definir qué teorías son más potentes en cuanto a comprender la psicología del adolescente y sus comportamientos.
• Analizar la situación epidemiológica a nivel mundial y en España: mortalidad, morbilidad, motivos de consulta y causas de ingreso.
• Comprender por qué causas los adolescentes pierden la salud y cómo se realiza en nuestro país la atención a su salud.
• Conocer cómo debe realizarse “la transición” desde los niveles de asistencia para lograr más eficiencia asistencial.
• Cuáles son las estrategias de los organismos mundiales para afrontar la “adolescencia como edad de riesgo”.
 |
 |
La adolescencia. Situación epidemiológica. Patología más frecuente. La transición
Introducción
La etapa de la adolescencia toma relevancia social en los países industrializados a partir de la II Guerra Mundial y está ligada a la evolución social más que ninguna otra etapa de la vida.
El Diccionario de la RAE define la adolescencia como la etapa entre la infancia y la edad adulta. Etimológicamente procede de adolescere y de su participio presente adolescens, que quiere decir creciendo y desarrollándose. Con esta definición, engloba los dos caracteres más decisivos de esta etapa: el crecimiento y el desarrollo.
La parcelación de la vida en edades viene de antiguo. Ya en el Corpus Hipocraticum, se habla de las distintas etapas de la vida: infancia, niñez, juventud, edad adulta, ancianidad y vejez. Los límites son imprecisos. Charlotte Bühler en el siglo XIX, admitía que había unas etapas en la vida críticas en las que no se trata de la edad cronológica, sino de la forma de realizar ese “paso”. Ese sería el primer concepto de adolescencia, tal y como lo entendemos ahora.
La etapa de la adolescencia toma relevancia social en los países industrializados a partir de la II Guerra Mundial. Los cambios económicos, sociológicos y culturales condicionaron el retraso de la incorporación del adolescente a la vida adulta. Paralelamente, el adelanto de los fenómenos biológicos acrecienta progresivamente este desajuste. La eclosión de la competitividad, el consumo, y la sociedad del bienestar han contribuido a plantear problemas desconocidos hasta ahora.
La adolescencia está ligada a la evolución social más que ninguna otra etapa de la vida. Cuando la esperanza de vida era corta, los adolescentes eran los sucesores de la familia, tenían que asumir una responsabilidad precozmente. Eran una mano de obra barata, dócil y eficaz. Tradicionalmente eran usados con fines militares. Y han sido muchas veces objeto de captación por grupos ideológicos, sectas, minorías… En ninguna otra etapa de la existencia influye tanto la vida social como en esta, y el ejemplo que mejor lo demuestra es la influencia de las modas del momento y lo que están sufriendo en la actual pandemia COVID, con el importante aumento de los problemas psicológicos e intentos autolíticos.
Existen muchas formas de “pasar” la adolescencia. Por eso hablamos de “adolescencias”. Sin embargo, todavía estamos lejos de conseguir una sociedad a la medida del adolescente. Mientras no haya una economía estable y equilibrada, unos planes educativos hechos para cada grupo de adolescentes, una dinámica familiar comunicativa y una asistencia sanitaria adecuada, seguirá existiendo la adolescencia como grupo social de riesgo.
En nuestras tradiciones hay numerosos ejemplos de ritos, fiestas o ceremonias para el paso de la infancia a la madurez, que se diferencian por el sentido que en cada época se tenía de lo que era la adolescencia.
En nuestra cultura occidental, encontramos relatos tradicionales que intentan aclarar los misterios de los ciclos de la vida, por ejemplo, en la mitología clásica. Los mitos clásicos dan representación a los acontecimientos que suceden en la adolescencia, como si el inconsciente histórico se adelantara a lo que posteriormente se ha analizado de una manera más científica; y en este sentido, ¿qué significan los mitos de Adonis (”hombre joven extremadamente atractivo, a menudo también vanidoso”), Perséfone (“una doncella inocente, el dolor de una madre por el rapto de su hija y la alegría por su regreso; la explicación de los procesos naturales, con la marcha y el regreso de la diosa provocando el cambio de estación”), Artemisa (“la virginidad; la diosa que traía y también aliviaba las enfermedades de las mujeres”), Afrodita (”diosa de la belleza, la sensualidad y el amor erótico”), Narciso (”incapaz de amar a otra persona porque se ama a sí mismo en exceso”) o Cupido (“dios del amor y del deseo”)? ¿Se podría decir que esos procesos son consustanciales con el devenir del hombre? ¿Acaso la adolescencia no es la concentración de todas esas vicisitudes del ser humano?(1).
La adolescencia se inicia con la pubertad y tiene un final indeterminado, y se ha ido prolongando en los últimos años debido al mayor tiempo que el joven invierte en su formación. No existe consenso entre autores sobre las edades que comprende. La Organización Mundial de la Salud (OMS) la sitúa entre los 10 y los 19 años, aunque algunos organismos, como la Asociación Americana de Pediatría, consideran que este periodo se alarga hasta los 21 años. Dado que se trata de una etapa de desarrollo y que incluye alrededor de 10 años, parece evidente pensar que habrá diferencias a lo largo de su duración, por lo que se han definido tres etapas que se solapan entre sí: hasta los 13 años, la adolescencia temprana; de los 14 a los 17, la adolescencia media; y a partir de los 18 hasta los 21 años, la adolescencia tardía. Esta clasificación es orientativa y relativa y varía con las razas, las culturas y la situación geográfica.
La adolescencia es, pues, una etapa de cambios rápidos, amplios, muy significativos y determinantes. Es una crisis evolutiva con adaptaciones y readaptaciones constantes, personales, familiares, académicas y sociales. Culturalmente, se desenvuelve en una oferta de consumo “sin límites”, con una pérdida del papel educativo y protector de los padres; en muchas ocasiones, con unos horizontes de futuro inciertos, en una sociedad que sobreestimula y excita a la población y que, en no pocas ocasiones, niega la educación y la asistencia (López, 1999). La adolescencia, como fenómeno social, no se analiza desde el punto de vista de los cambios fisiológicos, sino por sus rasgos psicológicos evolutivos, su búsqueda de identidad, sus ansias de encontrar un lugar en el mundo y la influencia de las modas y los valores del momento. El mundo occidental del consumo, industrial, del mercado y la producción crea trampas y genera frustraciones y desesperanzas para lo que, biológicamente, los adolescentes están menos preparados(1).
Teorías sobre la adolescencia
En las sociedades industriales y de consumo existe mucho interés por estudiar y comprender lo que sucede en la adolescencia, desde los cambios físicos a los mentales y sociales.
A mediados del siglo XIX, apareció la Psicología como disciplina autónoma. Después apareció la Psicología infantil en Alemania, la Psicología comparada en Inglaterra y la Psicología de la adolescencia en EE.UU. Autores relevantes que se han preocupado por estudiar la adolescencia son: Stanley Hall, Gesell, Freud (desarrollo psicosexual), Rank, Sullivan, Erikson, Blos, Spranger, Piaget (estructuras cognitivas), Remplein (síntesis estructural), Lewin (teoría tipológica), Malinosky, Margaret Mead (Antropología), Bandura (aprendizaje social), etc.
En las sociedades industriales y de consumo existe mucho interés por estudiar y comprender lo que sucede en la adolescencia, desde los cambios físicos a los mentales y sociales. Hay muchas formas de explicar todo lo que sucede en esta etapa. Nos vamos a centrar en aquellas teorías que han tenido mayor difusión e influencia(2).
Enfoque psicoanalítico
El cuerpo cambiante del adolescente es objeto de emociones contradictorias que generan confusión. Se produce una tensión entre el cuerpo y la mente que requiere tiempo para ser comprendida. El niño pequeño que desea ser atendido y cuidado pasa a ser el adolescente que reclama su espacio y el derecho a decidir, mostrando, en ocasiones, desprecio hacia sus progenitores. Estas situaciones están relacionadas con el funcionamiento psicológico. Algunos autores acentúan la evolución de la sexualidad del niño en transición al adulto y otros apuntan, como prioritario, el duelo que se produce por la infancia pasada.
Enfoque cognitivo-evolutivo. Teoría de Piaget
La adolescencia se ve como un periodo de transición en el que se producen importantes cambios en lo cognitivo. Fundamentalmente, se accede al pensamiento formal (resolver dificultades y razonar las funciones). Según Piaget, los adolescentes logran el más alto nivel de desarrollo cognitivo (operaciones formales), cuando alcanzan la capacidad de producir pensamiento abstracto. Les proporciona nuevas y más flexibles maneras de utilizar la información. La capacidad de producir pensamiento abstracto tiene implicaciones emocionales. Ahora “el adolescente puede amar la libertad y odiar la explotación. Lo posible y lo ideal cautivan la mente y los sentimientos”.
Desarrollo psicosocial en la adolescencia
• Para Elkind, el pensamiento del adolescente contiene rasgos de inmadurez reflejados en: la tendencia a la discusión constante en un intento de afirmar sus ideas; la inseguridad que los lleva a la indecisión, para finalmente adoptar posturas no meditadas e impulsivas; sentirse el centro del mundo; desear ser tenidos en cuenta; afán de llamar la atención, creer que son únicos, como si las normas de los demás no les afectaran y, en consecuencia, pensar que nadie siente como ellos.
• Para Erikson, la búsqueda de la identidad (entendida como la conciencia de saber quién se es), es la principal tarea durante los años adolescentes. Conocer la propia identidad hace al adolescente sentirse único y distinto a todos los demás. La identidad se forma por modelado e imitación, pero también por modificaciones propias que derivan de su conocimiento, ideas, pensamiento y educación. La confusión de la identidad es un riesgo que puede durar hasta la adultez. Los adolescentes consolidan su sentido de la identidad personal, sexual y social, construyendo una teoría positiva o negativa sobre sí mismos, que tendrá una importancia decisiva para el resto de su vida, ya que en ella se fundamentan la autoestima y el sentimiento de capacidad para gestionar su propia vida de forma autónoma, responsable y eficaz.
• Teoría de Bandura del aprendizaje social. Nuestro cerebro está programado para aprender y desde pequeños uno de los métodos más potentes de aprender es el modelado o imitación. Los adolescentes a lo largo de su vida familiar, escolar o social, tienden a imitar lo que les gusta, y más si se refuerza positivamente. Las sociedades industriales y de consumo ejercen una influencia muy grande en los aprendizajes de los adolescentes. Por eso, las personas que más influyen en los adolescentes pueden ser figuras públicas, famosas o de éxito.
• Maltrato cultural (F. López). La adolescencia prolongada socialmente es una creación cultural. Las sociedades industriales producen esta prolongación social de la adolescencia, bien porque se lo pueden permitir, alargando la escolarización obligatoria, o bien porque si están en crisis no pueden ofrecer trabajo a buena parte de los adolescentes. Desde el punto de vista social, la adolescencia debería conllevar un cierto grado de autonomía del joven de su familia en numerosos aspectos de la vida: el vínculo del apego sigue siendo fundamental, pero con menor necesidad de proximidad y presencia familiar.
Situación epidemiológica de la adolescencia
En 2016, en el mundo, había 1.800 millones de adolescentes y jóvenes, entre los 10-24 años. Se observa una creciente desigualdad y mayores desafíos para la salud de los jóvenes del presente que aquellos a los que tenía que enfrentarse este mismo colectivo 25 años atrás.
La adolescencia, desde el punto de vista de salud pública, constituye una etapa a la que hay que dedicar atención, no solamente en los países industrializados, sino en todos los demás. En el año 2011, Lancet publicó un estudio sobre la mortalidad por tramos de edad de 5 años, desde el nacimiento hasta el final de la adolescencia. Y las conclusiones, entre otras, fueron: las tasas de muerte en los jóvenes de 15 años son más altas que en los menores de 10 años en países de altos, medianos y bajos ingresos, y la mayoría de los fallecimientos son causados por lesiones. Estos datos pusieron en evidencia la importancia de invertir en medidas preventivas de salud en adolescentes, en todo el mundo.
En el mundo, según datos de 2016, había 1.800 millones de adolescentes y adultos jóvenes, entre 10-24 años, lo que constituye un tercio de la población mundial. Se observa una creciente desigualdad y mayores desafíos para la salud de los jóvenes del presente que aquellos a los que tenía que enfrentarse este mismo colectivo 25 años atrás(3,4).
Desde 1990 a 2021(5,6), se han producido cambios notables en la salud de los adolescentes. Una disminución en la carga de enfermedad en muchos países, ha sido compensada por el crecimiento de la población adolescente en los países más pobres. Han aumentado el sobrepeso, la obesidad y la anemia. El matrimonio infantil es frecuente, con aproximadamente 66 millones de mujeres entre 22 y 24 años que se casaron antes de los 18 años de edad. Aunque a nivel mundial, existe paridad de género en la finalización de la escuela secundaria, la prevalencia de NEET –jóvenes sin educación, empleo o capacitación– sigue siendo más alta para las mujeres jóvenes en los países con múltiples cargas, lo que sugiere pocas oportunidades para ingresar en el mercado laboral.
Según datos de la OMS en 2021(6): la mitad de todos los trastornos de salud mental en la edad adulta comienzan antes de los 14 años, pero, en la mayoría de los casos, no son detectados ni tratados. El abuso de sustancias afecta a las personas jóvenes de forma desproporcionada, en comparación con las personas de más edad. El hecho de empezar tempranamente a consumir sustancias está asociado a un mayor riesgo de caer en dependencias y otros problemas durante la vida adulta. A escala mundial, cada año dan a luz 43 de cada 1.000 chicas de entre 15 y 19 años de edad.
La carga mundial de morbilidad ha cambiado poco desde 1990 y la prevalencia de muchos riesgos para la salud de los adolescentes ha aumentado(6,7). La salud, la educación y los sistemas legales no han seguido el ritmo de las cambiantes necesidades de los adolescentes y las variaciones demográficas. La inequidad de género sigue siendo un poderoso impulsor de la mala salud de los adolescentes en muchos países.
A fecha de enero de 2021, según el Instituto Nacional de Estadística Español (INE), había 5.954.862 adolescentes en España entre los 10 y los 21 años (12,5% de la población total). Este número se mantiene estable en los últimos años.
Mortalidad. Evolución
Las principales causas de defunción de adolescentes son las lesiones y los traumatismos (incluidos los causados por el tránsito y los ahogamientos), la violencia, las conductas autolesivas y las dolencias ligadas a la maternidad. La mayoría son evitables.
En el mundo, según un estudio reciente de la OMS 2021(6):
• En 2019 murieron más de 1,5 millones de adolescentes y jóvenes adultos de entre 10 y 24 años de edad, lo que supone casi 5.000 al día.
• De todos los grupos de edad, el que presenta menor riesgo de muerte es el de los jóvenes adolescentes de entre 10 y 14 años.
• Las principales causas de defunción de adolescentes y jóvenes adultos son: las lesiones y los traumatismos (incluidos los causados por el tránsito y los ahogamientos), la violencia, las conductas autolesivas y las dolencias ligadas a la maternidad.
En la mayoría de casos, se trata de muertes evitables, tanto las producidas por causas externas (violencia, accidentes de tráfico, etc.), como las relacionadas con infecciones (mediante vacunas, mejorando el acceso al sistema sanitario, etc.). Los chicos fallecen más en el contexto de violencia y las chicas por situaciones relacionadas con la maternidad. A pesar de estos datos, también hay que tener en cuenta que las causas de mortalidad son diferentes en función de los países.
En España, según datos del INE, en el año 2020, la mortalidad entre los 10-19 años fue del 11%(8). Las principales causas entre los 15-19 años fueron: causas externas, 40,3% (accidentes de tráfico, violencia, suicidio y lesiones autoinfligidas), seguidas por tumores-neoplasias, enfermedades del aparato circulatorio, respiratorio y sistema nervioso. En la tabla I podemos ver las diferencias de mortalidad ocurridas en nuestro país entre 1987-92 y 2020, con una importante disminución de las causas externas y, en especial, de los accidentes de tráfico, que se mantiene en los últimos años. Por otro lado, son especialmente relevantes, y hay que ser consciente de la tendencia a incrementarse, los tumores y el suicidio, como causa de muerte en esta etapa. Este último está aumentando de forma significativa en estos dos años de la pandemia COVID.
Morbilidad. Motivos de consulta. Causas de ingreso hospitalario
Todas las patologías y factores de riesgo que se eviten o corrijan durante este periodo, servirán para tener unos adultos más sanos en el futuro.
En general, el periodo de la adolescencia es un periodo de salud, desde el punto de vista biológico, aunque es un periodo de muchos riesgos. Es importante no olvidarse de que aquellas patologías o aquellos factores de riesgo de salud que se eviten o corrijan durante este periodo, servirán para tener unos adultos más sanos en el futuro.
Los problemas que presentan los adolescentes, en general, son consecuencia de su desarrollo psicológico y social (problemas mentales, conductas de riesgo), de su desarrollo biológico (escoliosis, acné, dismenorrea, problemas traumatológicos, etc.), enfermedades infecciosas, como en cualquier otra época de la vida, por lo que es fundamental continuar la vacunación en esta edad, patologías del adulto que pueden ser detectadas de forma asintomática durante esta etapa (hipertensión, hiperlipemia, obesidad, diabetes) y enfermedades crónicas, de las cuales en el pasado los pacientes fallecían antes de llegar a la adolescencia, como: cardiopatías congénitas, cánceres o enfermedades crónicas como, por ejemplo, la fibrosis quística del páncreas.
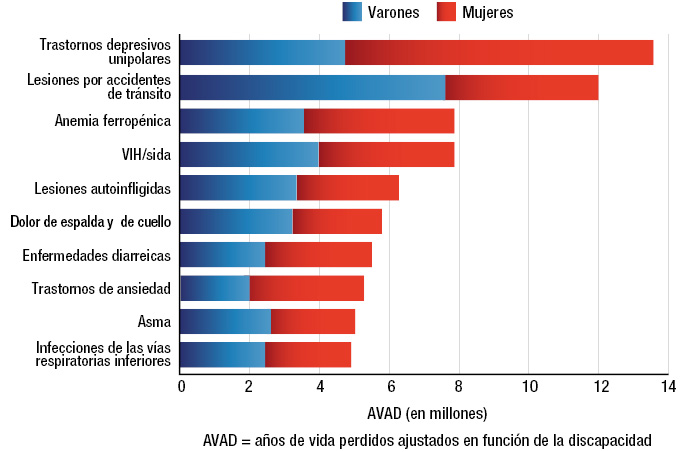
A nivel mundial, según estudios de la OMS 2014(4), las principales causas de enfermedad por años de vida perdidos ajustados en función de la discapacidad y por sexo, se pueden ver en la figura 1. Aunque no aparezca en la lista, hay que destacar que la malnutrición se encuentra en aumento. La desnutrición en países de ingresos bajos y la obesidad que aumenta tanto en países de ingresos bajos como altos.
Figura 1. Principales causas de enfermedad por años de vida perdidos, ajustados en función de la discapacidad y por sexo. Fuente: OMS Salud para los adolescentes del mundo. Una segunda oportunidad en la segunda década. 2014 (en línea). Consultado en febrero 2022. Disponible en: https://apps.who.int/iris/handle/10665/141455.
Morbilidad. Algunos datos en España(8)
• Drogas. La Encuesta ESTUDES 2020 (datos 2018), se realiza desde 1994, cada dos años, sobre el uso de drogas en la enseñanza secundaria, de los 14-18 años(9). Los datos de 2020 confirman que el consumo de alcohol, tabaco y cannabis, que habían ido bajando, se ha estabilizado en los últimos años. El 77,9% había probado el alcohol alguna vez. El 41,3%/33% había fumado tabaco/probado cannabis alguna vez, respectivamente. El uso de cocaína desciende, y del éxtasis asciende ligeramente. El consumo del resto de sustancias (hipnóticos, alucinógenos, anfetaminas, inhalables volátiles, heroína, etc.) es mucho más minoritario, con un consumo inferior al 2% los que la han probado.
• Problemas relacionados con la sexualidad. Según datos del INE en 2011, la tasa de nacimientos por mil (o tasa de fecundidad) entre los 15-19 años fue de 11 y ha ido disminuyendo progresivamente, así en 2017 se situaba en 7,15. La interrupción voluntaria del embarazo (IVE) en el mismo grupo de edad, en 2011 fue de 14,09 y ha seguido disminuyendo a 7,41 en 2020, aunque no se sabe con certeza, ya que no se pueden contabilizar los abortos espontáneos.
Si sumamos el número de nacimientos en menores de 19 años más las IVE (aunque esta cifra no sea exacta) en el mismo grupo de edad y durante 2019, obtenemos 17.500 embarazos en menores de 20 años/anual, cifra muy importante a tener en cuenta.
La edad media de la primera relación sexual completa, según datos del INJUVE 2020, es a los 16,2 años. El 50,2% de los adolescentes de 16-18 años han tenido relaciones sexuales completas (Observatorio S.E. Contracepción 2019).
El 62,5% de los adolescentes (87,5% varones, 38,9 mujeres) entre 13-17 años ha visto pornografía alguna vez en la vida. El inicio es sobre los 12 años y casi el 50% lo ha llevado a la práctica. El peligro es que su deseo sexual se esté construyendo sobre unos cimientos irreales, violentos y desiguales propios de la ficción (Save the Children 2020).
Respecto a las infecciones de transmisión sexual (ITS) en adolescentes, sabemos que, a veces, cursan asintomáticas y pueden producir graves secuelas, como enfermedad inflamatoria pélvica, infertilidad o cáncer. Los adolescentes, en general, tardan en consultar, aunque tengan síntomas, una tercera parte de ellos no realiza el tratamiento de forma adecuada, lo que conlleva un mayor riesgo de secuelas; hay un uso insuficiente del preservativo y, en la actualidad, la vacunación del VPH en el Calendario Interterritorial de nuestro país sigue sin recomendarse para los varones, y las coberturas vacunales son insuficientes en mujeres.
• En relación a los problemas nutricionales, como la obesidad, aunque es difícil comparar los estudios por las diferentes metodologías, en el estudio Paidós-84, la prevalencia (6-13 años) era de 4,7. En el estudio Enkid-2003 (2-24 años), se obtuvo que el 13,9% sufrían obesidad y el 26,3% sobrepeso. En esos 20 años, se triplicó la prevalencia de obesidad. Santa Cruz en 2012 (8-17 años), obtuvo una prevalencia de obesidad del 12,6 y sobrepeso del 26%. En estos dos últimos años de pandemia COVID, ha aumentado la prevalencia de obesidad debido al sedentarismo y a los hábitos nutricionales alterados.
También, se ha incrementado la prevalencia de los trastornos del comportamiento alimentario (TCA) en adolescentes. El 70% de los adolescentes no está a gusto con su cuerpo; 6 de cada 10 chicas serían felices más delgadas y un 30% revela conductas patológicas.
• Salud mental. El 20% de los adolescentes españoles (10-19 años) sufre un problema de salud mental, más en las mujeres (Unicef-Estado mental de la infancia 2021).
• Tecnologías. Su uso es muy elevado (ordenador 91,5%; Internet 94,5%, móvil 69,5%), siendo mayor en el sexo femenino. Es conocida la relación entre el uso de redes sociales y conductas disfuncionales en Internet.
• El acoso escolar afecta al 10-15% de los alumnos.
• El abandono temprano de la educación/formación entre los 18-24 años, es del 20,2% en varones y del 11,6% en mujeres (Europa 2020 Ministerio de Educación y FP).
A pesar de estos datos, los adolescentes se sienten sanos y no tienen percepción de que sus conductas de riesgo lo sean, por lo que no suelen acudir a los servicios sanitarios, salvo que lo necesiten por patología aguda importante. En ocasiones, no saben quién es su médico o no tienen confianza con él. Por otro lado, los profesionales sanitarios, en general, han demostrado poco interés por esta edad.
Cualquier consulta con el joven, se debe aprovechar al máximo y, aunque se atienda en principio la demanda que le ha traído, hay que realizar prevención. Siempre que se esté ante un adolescente, se tendrá en cuenta la “agenda oculta”, es decir, que pueden acudir a la consulta por un problema y lo que realmente le preocupa es otro; por ejemplo: una joven puede acudir por un dolor abdominal y lo que le preocupa es un posible embarazo o ITS. Puede acudir por un mareo o cefalea y lo que ocurre es que tiene problemas en el colegio, en casa o con la pareja.
Motivos de consulta
La patología por problemas agudos es la que hace que el joven acuda a la consulta (Tabla II) y, en general, son escasos, tanto en Atención Primaria como en Urgencias hospitalarias o Consultas de especialistas. Hay pocos estudios al respecto, ya que su investigación es compleja, debido a la agenda oculta del joven, el alto índice de patología psicosomática –que dificulta el diagnóstico–, y las diferencias según el lugar donde se consulta –consulta general o consulta joven(10)–. En este último caso, la mayoría de las consultas están relacionadas con la sexualidad y el embarazo no deseado.
En un estudio realizado sobre los motivos de consulta entre 10-18 años en un Centro de Salud de consulta general(11), se obtuvieron por orden de mayor a menor frecuencia: infecciones ORL (45,3%), problemas de piel (24%), traumatismos (15,3%), alergias (7,6%) y gastroenteritis (7,6%). La consulta por temas relacionados con la sexualidad, las drogas o con problemas personales era muy baja: menor del 3%.
Motivos de ingreso hospitalario
Según el estudio de Díaz Gañán (2009)(12), las causas más frecuentes de ingreso hospitalario en la Comunidad de Madrid, en adolescentes varones de 15-24 años, en orden de mayor a menor frecuencia fueron: lesiones y envenenamientos 18,1%, problemas del aparato digestivo 17,2%, aparato locomotor y tejido conectivo 15,1%, y afecciones del aparato respiratorio 11,6%. Las causas en las mujeres fueron: complicaciones del embarazo, parto y puerperio 50,6%, aparato digestivo 10,2%, aparato respiratorio 5,5% y lesiones y envenenamientos 3,5%.
Romero y cols., en 2006, encontraron que los motivos más prevalentes de ingreso en una unidad de Medicina de la Adolescencia entre los 13-16 años, fueron el control de enfermedades crónicas en ambos sexos; seguían: traumatismos, cuadros confusionales/sincopes e intoxicaciones. Los pacientes que ingresaban por cuadros orgánicos asociaban cuadros psicosomáticos de forma subyacente no diagnosticados.
Aún no tenemos una herramienta que mida realmente las necesidades de salud de los adolescentes. Existe una patología biomédica que consta en todas las bases de datos y que refleja bien la realidad; pero hay otras patologías, como las psicosomáticas, las relacionadas con la imagen corporal, el estilo de vida o las carencias afectivas, incluso con las llamadas patologías secretas relacionadas con situaciones personales vividas con intensidad y que alteran la estabilidad emocional, que no se reflejan en los estudios.
Patologías prevalentes durante la adolescencia
Los adolescentes sufren diferentes patologías y muchas están relacionadas con sus conductas de riesgo. Debido a los avances médicos, se ha visto un cambio en relación a las enfermedades crónicas, en las que se ha reducido la mortalidad infantil, incrementado la esperanza de vida, incluso hasta la edad adulta. Se necesitan estrategias para conseguir la mayor implicación y adherencia a los tratamientos.
A continuación, se exponen brevemente las patologías más frecuentes que se pueden encontrar durante la adolescencia(10,13,14).
• Accidentes. Constituyen la principal causa de muerte e incapacidad en el grupo de los 15-24 años, siendo una proporción importante la de accidentes de tráfico. Se ha estimado que la utilización correcta del cinturón de seguridad mientras se conduce, podría disminuir el riesgo de lesiones en un 45-55%, y la mortalidad en un 40-50%, tanto del conductor como de su acompañante. Además, se debe aconsejar que no se consuman bebidas alcohólicas si se ha de conducir, dado que el alcohol está relacionado con los accidentes de tráfico en un 40%. La utilización de casco al ir en bicicleta reduce la incidencia de traumatismo craneal en el 69-80% y su uso en bicicleta o motocicleta, reduce el riesgo de lesión o muerte (Evidencia II-2; Recomendación B).
• Drogas. Su consumo se asocia con: accidentes de tráfico, homicidios y suicidios, actividad sexual temprana, fracaso escolar, trastornos mentales, problemas familiares y delincuencia; además de las posibles consecuencias en la edad adulta, como: las enfermedades cardiovasculares, alteraciones psiquiátricas y cánceres. Las drogas legales (alcohol y tabaco) son las de uso más prevalente y constituyen la puerta de entrada a otras drogas. En los países de renta alta se mantiene el patrón de consumo característico de los jóvenes: policonsumo, en ambientes lúdicos, durante el fin de semana; el porcentaje va aumentando con la edad y se ha ido incrementando el consumo femenino.
• Problemas relacionados con la sexualidad. El aumento del embarazo no deseado y de las ITS en los adolescentes es consecuencia del: adelanto de la menarquia, inicio precoz de relaciones sexuales, uso inadecuado de métodos anticonceptivos, existencia de múltiples parejas, consumo de drogas y desconocimiento. Los jóvenes, debido a su fisiología, a que consultan tarde, a que no realizan bien los tratamientos, etc., tienen más riesgo que los adultos de morbilidad y secuelas a largo plazo, como: infertilidad, enfermedad inflamatoria pélvica, embarazo ectópico o cáncer. Es importante fomentar la vacunación del VPH, tanto en las mujeres como en los varones, ya que previene el cáncer.
• Trastornos nutricionales. La ingesta excesiva de calorías es un problema más grave e importante que la ingesta inadecuada. En diversos estudios de países occidentales, se ha observado un elevado consumo de grasa saturada y bajo en carbohidratos, así como una ingesta insuficiente de lácteos y frutas, estando cada vez más extendido el consumo de comidas de preparación rápida, lo que conlleva un exceso de grasas saturadas, sodio y azúcares refinados, con un elevado aporte calórico, y casi nulo aporte de vitaminas y minerales, acompañándose de un aumento de la prevalencia de sobrepeso y obesidad. En España, las cifras de prevalencia de obesidad infantojuvenil, como hemos visto, se han triplicado en los últimos 30 años. Los TCA cada vez se producen a edades más tempranas, y engloban un amplio espectro, desde cuadros subclínicos y parciales, hasta cuadros graves con serias consecuencias si no son tratados. Tienen complicaciones irreversibles: estancamiento del crecimiento, fallo en lograr el pico de masa ósea y cambios cerebrales. La vigorexia, es más frecuente en el sexo masculino, están obsesionados por la práctica deportiva para conseguir un cuerpo atlético y lo anteponen a cualquier otra actividad. La ortorexia es la obsesión por comer alimentos sanos, conociendo su origen y proceso hasta llegar al consumidor. En relación con todo ello, existe también una gran demanda de intervenciones estéticas para mejorar el aspecto (las mamas, la nariz o el abdomen), así como el importante aumento del consumo de ropa, moda, informática…
• Salud mental. Trastornos emocionales y del comportamiento. Las situaciones conflictivas propias de la adolescencia, junto a la fragilidad de su personalidad en desarrollo, constituyen un marco idóneo para la eclosión de posibles trastornos mentales. Las chicas son más propensas a presentar problemas de tipo emocional (ansiedad, depresión) y TCA; los chicos son más vulnerables a trastornos perturbadores y violentos. En los últimos dos años de pandemia COVID, los problemas mentales se han multiplicado de forma muy importante.
• Tecnologías de la Información y Comunicación (TICs). Las TICs han revolucionado el mundo actual, están presentes en la mayoría de los hogares/centros escolares y constituyen un peligro para la adolescencia. Los niños inician su uso cuando aún no han desarrollado la capacidad de comprender términos, como el respeto a uno mismo y a los demás, la privacidad o la propiedad intelectual. La información que se cuelgue perdurará para siempre (huella digital). Su uso conlleva muchos beneficios educativos, comunicativos o de entretenimiento, pero también muchos riesgos que deben tenerse en cuenta: violencia, pornografía, adicción, suplantación de identidad, fracaso escolar, trastornos emocionales, psiquiátricos, alteraciones visuales (miopía, fatiga, ojos resecos por disminución del parpadeo), cefaleas, además del ciberacoso, grooming y sexting. La popularidad hoy se mide por el número de seguidores en las redes sociales. Somos la primera generación en la historia en que, de manera masiva, la transferencia de tecnología se realiza de hijos a padres, y no al revés. Los adultos, en general, desconocen los aspectos técnicos y minusvaloran los posibles riesgos, aunque en los últimos años esto va cambiando.
• Trastornos del sueño. Diferentes estudios han mostrado que los niños y adolescentes duermen una cantidad insuficiente de horas para sus necesidades, lo que puede afectar: a su salud física y mental (alteración del crecimiento, obesidad, hipertensión, trastornos inmunológicos, problemas emocionales y de conducta); a su seguridad (accidentes); al éxito académico y a la calidad de vida, condicionando alteraciones crónicas del sueño en el futuro. Según diferentes estudios, hasta el 30% de niños y adolescentes presentarán algún trastorno y/o problema del sueño. En ello influyen los cambios biológicos de la pubertad y causas que son modificables, como: estilo de vida y hábitos, uso de tecnologías, exigencias académicas o inicio temprano de las clases. Los trastornos más frecuentes durante la adolescencia son: insomnio, parasomnias, síndrome de piernas inquietas y síndrome de retraso de fase.
• Enfermedad crónica o discapacidad. Como se ha comentado, la población adolescente es, en general, una población sana. Sin embargo, principalmente debido a los avances médicos, se ha visto un cambio en relación a las enfermedades crónicas, en las que se ha reducido la mortalidad infantil, incrementado la esperanza de vida, incluso hasta la edad adulta. Estos logros médicos suponen un aumento de adolescentes con enfermedades crónicas: asma, neoplasias, cardiopatías y otras malformaciones congénitas, diabetes, epilepsia, enfermedad inflamatoria intestinal, miopatías o trastornos metabólicos, entre otras.
Si una enfermedad crónica genera dificultades en cualquier momento de la vida, durante la adolescencia, se añaden algunos elementos especiales. Por ejemplo, por un lado, se trata de un paciente que se encuentra en una fase vital con necesidad de una autonomía que debemos potenciar, pero que, a su vez, en algunas ocasiones puede no aceptar, o no entender las implicaciones que la enfermedad tiene, y también puede que no se implique en el propio autocuidado (toma de medicación, asistencia a visitas médicas…). Algunas veces, si el adolescente no se implica, puede suceder que se implican demasiado los padres/tutores, o que se desentiendan, generando conflictos, mala evolución de la enfermedad, aumento de los ingresos, etc. Pero precisamente por el incremento de la esperanza de vida de estas enfermedades, que sugiere que el adolescente llegará a la vida adulta, es de gran importancia que se encuentren estrategias para conseguir la mayor implicación y adherencia a los tratamientos.
Los adolescentes con enfermedades crónicas tienen igual o mayor posibilidad que sus compañeros sanos de adoptar conductas de riesgo. También, de tener trastornos emocionales y depresión, ser víctimas de diferentes formas de violencia, de bullying, maltrato y abuso sexual. Igualmente, presentan una mala adaptación al sistema sanitario y, en ocasiones, negación de la enfermedad, además de efectos secundarios severos por la medicación que toman. Aunque en todos los adolescentes es importante el cuidado durante la transición, aquí tiene mayor relevancia.
El proceso de la transición
Se entiende por transición: el proceso de preparación, adaptación e integración paulatina de niños y adolescentes en una unidad asistencial de adultos.
La vida es un continuum. Han sido los gestores sanitarios y la complejidad y sofisticación de los tratamientos los que han obligado a parcelar la atención médica.
Cada etapa de la vida tiene unas características y necesita un tipo de asistencia. Incluso, cada parcela exige un perfil profesional diferente y esto los pacientes, en ocasiones, no lo entienden bien. Las características de cada etapa de la vida nos hacen poner sobre la mesa cómo se produce el paso de una etapa a otra en la atención sanitaria, es decir, la transición del paciente de una especialidad a otra; por lo que se refiere a los adolescentes, se añade que el joven cambia de forma rápida y significativa, lo que exige una adaptación, tanto por su parte como por la de los profesionales que le atienden, si lo que se pretende es lograr la máxima calidad asistencial, eficiencia y éxito clínico(15). Los dos objetivos principales de una transición bien organizada y coordinada son optimizar la salud y facilitar que el adolescente se sienta satisfecho con la asistencia sanitaria(15).
Podemos distinguir dos tipos de asistencia: la Atención Primaria (AP) y la Atención Especializada (AE). La primera se da en los Centros de Salud y, aunque se ocupa de la atención integral a la salud, también atiende a adolescentes sanos, tiene como base: la Educación para la Salud (EpS), la Promoción de la Salud (PS) y la Prevención Primaria (PP). La segunda, se da en los Hospitales y atiende principalmente a pacientes con patología crónica, casi siempre multidisciplinar. En ambos casos, la transición asistencial tiene características específicas.
La transición en Atención Primaria
En la mayoría de las Comunidades Autónomas, la edad límite de asistencia sanitaria es la de los 14 años cumplidos y, en algunas, se llega hasta los 16 años. Aunque determinados profesionales continúan atendiendo al adolescente más allá de esta edad, en la revisión de salud de los 14-16 años, se suele informar a los padres del paciente de que a partir de ese momento la administración traslada sus datos a la consulta del médico de familia. Este paso debería ser tomado más en serio por todos: pediatras, médicos de familia, enfermería, familia y realizar acciones coordinadas.
Si partimos de la base conceptual de que la adolescencia es una etapa que une la niñez con el estado adulto, lo coherente sería mantener la asistencia, al menos, durante el tiempo mínimo que dura la etapa, hasta los 18 años. Pero la realidad no es así, sino que interrumpimos la asistencia en la adolescencia media (14-16 años), el momento más crítico de toda la evolución. No se entiende que un niño de 14 años, en una edad en que aún no ha concluido su crecimiento y desarrollo, deba pasar de un cuidado pediátrico individualizado, supervisado, orientado en la familia y coordinado con la escuela y el entorno, a un cuidado de adulto, mucho más impersonal, que se centra en el eje salud-enfermedad y no en los aspectos del desarrollo. El cambio del cuidado pediátrico al modelo adulto conlleva una ruptura importante, y hace que, en ocasiones, se pierdan el seguimiento y la adherencia al tratamiento y también que aumente el número de ingresos del paciente(16,17).
La transición tal y como la proponemos, podría ser considerada un “rito de paso-iniciación”, que supone el reconocimiento de la edad del adolescente, al que se da autonomía para que utilice los servicios de salud según su criterio y sus necesidades. La transición es el momento de recapitular toda la etapa que ha transcurrido desde el nacimiento y hablar de la salud como un valor importante en la vida. Se trata de contribuir a potenciar el “principio de autonomía del paciente”: “el derecho del paciente de decidir por sí mismo sobre los actos que se practicarán en su propio cuerpo y que afectarán de manera directa o indirecta a su salud, su integridad y su vida”.
La transición es específica para cada persona y debería ocurrir entre los 16-18 años (según esté organizada la atención) y más que por la edad, el paso debería realizarse cuando los jóvenes estén maduros para ello y cuenten con habilidades suficientes para el autocuidado(17). No todos los adolescentes tienen el mismo grado de madurez y de autonomía como para poder gestionar el control de su salud. La ley da el derecho a decidir sobre esto a partir de los 16 años (mayoría de edad sanitaria), cuando sus decisiones no pongan en grave riesgo su salud. El nivel de desarrollo tampoco es igual en todos los adolescentes. Existe un cuestionario TRAQ (Transition Reading Assessment Questionnaire) que pretende medir esta autonomía mediante una valoración. Es un instrumento que valora las habilidades de los adolescentes con enfermedades crónicas en relación a la autonomía y los cuidados propios que van adquiriendo en la transición a la fase adulta. Está dirigido a personas entre los 14 y 26 años y las preguntas se clasifican en 5 dominios: utilización de medicación, asistencia a citas, seguimiento de los problemas de salud, comunicación con los profesionales y gestión de actividades cotidianas(18).
La transición es un proceso dinámico, no un evento, debe ser gradual y multidisciplinar, pues implica un proceso planeado en el tiempo para preparar las necesidades médicas, psicosociales y educacionales, en los servicios de adultos. Es esencial la coordinación entre servicios. Hay tres etapas: inicial, momento en que se toma la decisión; intermedia, el paciente, su familia y su médico ya están preparados; y final, cuando el adolescente o adulto joven, además de ser “transferido” a un servicio de adultos, participa activamente de su cuidado y de la toma de decisiones, de acuerdo a sus capacidades. Existen obstáculos para la transición, dependientes del paciente, la familia, el pediatra o médico de adultos(17). Durante la transición, se produce la presentación de otros profesionales que van a estar implicados en su salud. Por una parte, no todos los profesionales tienen la misma forma de entender la práctica clínica; por otra, los adolescentes son muy sensibles a las formas de trato y, si estas no son adecuadas, pueden dar al traste con la relación clínica.
En un estudio realizado en el año 2021 en España, se detectó que el 75% de los jóvenes habían visitado al médico de familia antes de cumplir los 21 años, mientras que el 25% restante terminaba esta etapa sin hacer ninguna visita. Llama la atención que acudían por primera vez a la consulta a una edad muy temprana, en la mayor parte de los casos a los 15 años (67%) o a los 16 años (20%). Se puede interpretar que esta precoz visita inicial se debe a la adherencia de los pacientes a la consulta de Pediatría, que se traslada a la primera visita con su médico de adulto(18-19).
La morbi-mortalidad adolescente, como hemos visto es muy importante. En esta edad, la Educación para la Salud (EpS), la Promoción de la Salud (PS) y la Prevención Primaria (PP), tienen mucha importancia. Por eso se habla de “captación oportunista”, es decir, aprovechar cada acto médico para implementar los programas preventivos. Además, se puede intentar que, a partir de los 16 años, el paciente acuda solo a la consulta, eliminando de esta manera sesgos en la recogida de información y fomentando la autonomía, independencia y capacidad del joven, facilitando la accesibilidad al sistema y la entrada en el mismo como paciente adulto al que vamos a acompañar mientras podamos y lo precise(20).
En los últimos seis años se han establecido en nuestro país, programas para realizar la transición a nivel hospitalario, y es necesaria también su organización en Atención Primaria (AP). Es preciso, cuando llegue el momento, establecer en el Centro de Salud visitas del adolescente con los dos profesionales (el pediatra para presentar al joven y explicar su problemas y necesidades de salud y el médico de familia que recibe al adolescente) para ir realizando el cambio.
La transición en Atención Especializada. Pacientes con enfermedades crónicas y discapacidad
La OMS considera las enfermedades crónicas como: “aquellas enfermedades que presentan una larga duración (más de 6 meses) y una progresión lenta, no se transmiten de persona a persona y son consideradas, por lo tanto, como no transmisibles”. Se ha propuesto el uso del término “adolescente con necesidad de cuidados especiales en salud”, como un término menos estigmatizante y más aceptable socialmente (Stein. EE.UU.). En las últimas décadas, hemos asistido al aumento de la prevalencia de enfermedades crónicas que oscilan entre el 10 y el 30%(20). Globalmente, 9 de cada 10 niños afectados por una enfermedad crónica superarán los 20 años de edad(15).
Entendemos por transición: el proceso de preparación, adaptación e integración paulatina de niños y adolescentes con una patología crónica en una unidad asistencial de adultos. El proceso de transición comienza en la adolescencia precoz, pero no termina hasta que el adulto joven está totalmente integrado en una unidad de adultos. Sin embargo, el término transferencia hace alusión al momento del traslado del paciente con información clínica y administrativa de una unidad pediátrica a otra de adultos (no implica desarrollo, no es un proceso sino un momento)(18-19).
Muchos adolescentes pasan de forma abrupta, ya sea por haber cumplido una determinada edad, o por una descompensación aguda que motiva el ingreso en un servicio de adultos. La preparación para ese paso y la coordinación de la atención entre el grupo pediátrico y el de adultos son fundamentales para facilitar el proceso de transición, que debe asegurar la misma calidad y continuidad en la atención de esos pacientes, sobre todo en el caso de enfermedades crónicas(16).
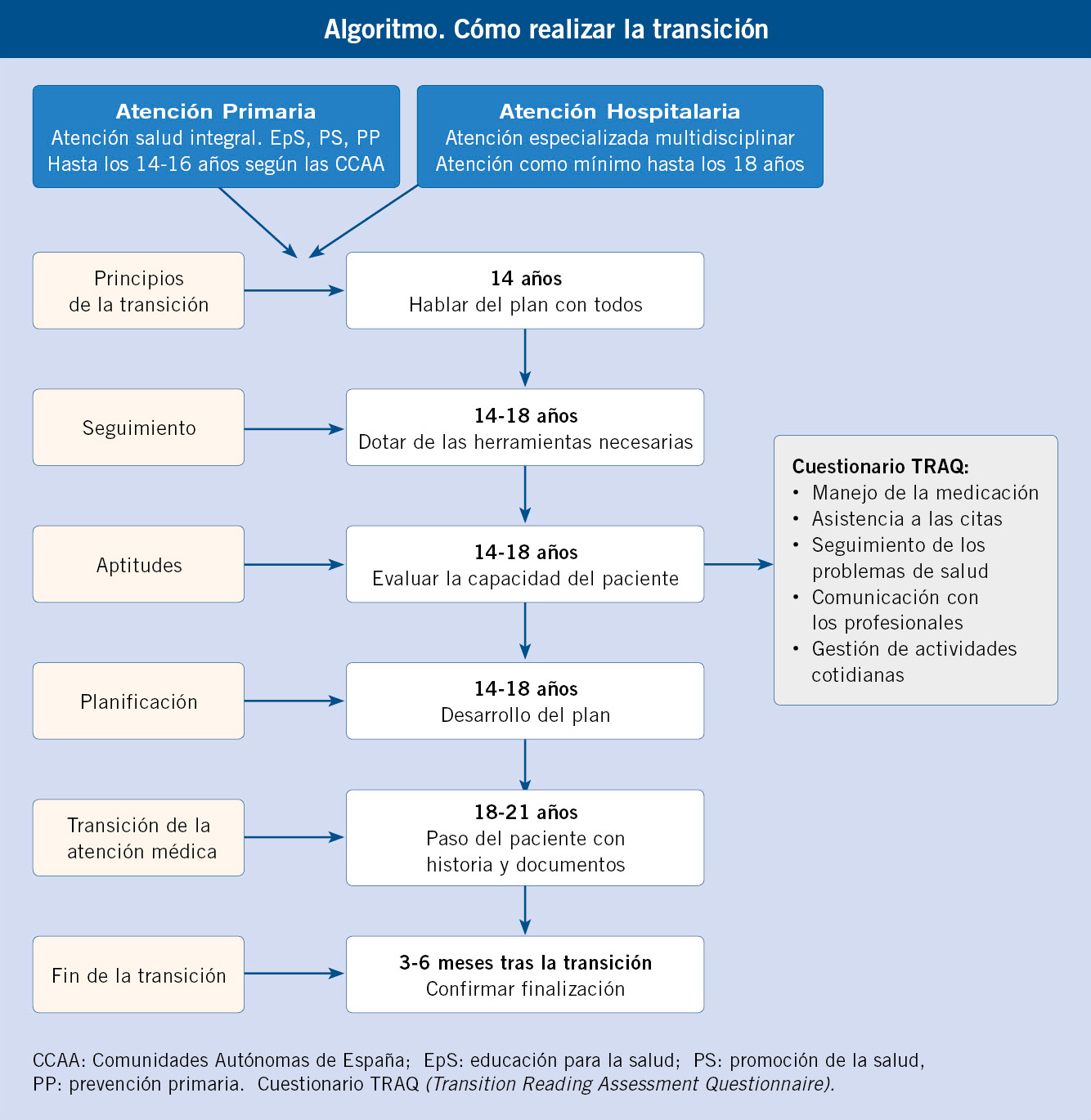
La Academia Americana de Pediatría (AAP), la Academia Americana de Médicos de Familia (AAFP) y el Colegio Americano de Médicos (ACP) han sido conscientes de la importancia del proceso de atención médica en la transición del adolescente del pediatra al médico de familia, y de la necesidad de darle más autonomía en el cuidado de su salud, especialmente a los que padecen una enfermedad crónica. Los organismos anteriormente citados redactaron un manifiesto llamado: “Los seis elementos principales de la transición”(21) que son:
1. Principios de la transición: hablar con el paciente y la familia sobre el plan y realizar la formación del personal implicado.
2. Atención y seguimiento del proceso de transición, herramientas para establecer criterios de inclusión, selección, observación, registro, etc.
3. Capacitación del paciente: pretende evaluar sus capacidades y prepararlo para una correcta transición.
4. Planificación de la transición con la preparación individualizada del paciente: objetivos, informe pormenorizado, información al médico de familia y elección del mejor momento para la transición, asesoramiento al paciente con discapacidad intelectual, así como ayuda en la elección del médico de adultos y coordinarse con él.
5. Transición médica con toda la historia clínica e informaciones adicionales al médico de adultos, cuando la enfermedad esté en una fase estable. Es responsabilidad del pediatra atender al adolescente hasta que sea atendido en la consulta de adultos.
6. Fin de la transición. Conexión posterior con la familia y el paciente por parte del pediatra para cerrar el tránsito, y ofrecer la ayuda necesaria y el contacto con el médico de adultos, así como construir alianzas de colaboración con el resto de profesionales.
En resumen, es elaborar los planes de transición conjuntamente con el paciente y la familia, iniciar el proceso sobre los 14 años de edad y formar al personal en los procedimientos para la correcta transición (v. Algoritmo).
Asistencia clínica a los adolescentes
En la actualidad, existe un vacío asistencial con los adolescentes. A pesar de todos los problemas que hemos visto que presentan estos, los médicos ponen poco interés por la salud de los adolescentes. Su rebeldía, contestación, reivindicación, jerga, la crítica exacerbada, la irrespetuosidad, a veces, etc., los hacen antipáticos y su atención y cuidado poco gratificantes. Por eso se dice que es la etapa más abandonada de la vida, más aún que la ancianidad. Existen pocos planes y programas en la cartera de servicios sociales que traten con detalle estos momentos. Tenemos una historia que lo puede justificar. Hasta bien entrados los años noventa del siglo pasado, la edad límite de la atención pediátrica llegaba a los 7 años. Desde 1973 a 1982, no hay ninguna publicación en Anales Españoles de Pediatría sobre adolescencia. Han sido los profesionales, antes que las instituciones, los primeros en dar la voz de alarma, y todo de la mano de importantes problemas sociales, como: la prevención del consumo de sustancias, los problemas escolares, los conflictos familiares, los embarazos no deseados(1), etc.
En los últimos años, se han conseguido varios avances como la ampliación de la edad de atención pediátrica hasta los 14-16 en Atención Primaria (según las diferentes Comunidades Autónomas) y hasta los 18 años a nivel hospitalario (II plan estratégico nacional de infancia y adolescencia 2013-2016), aunque sin desarrollar un plan estratégico concreto para su implementación, que incluya formación específica de los profesionales sanitarios o un aumento de recursos; pero la atención a esta población no está adecuadamente organizada, faltan servicios adecuados, profesionales bien formados, así como reconocer dicha subespecialidad, entre otras(22). En la tabla III se pueden observar los problemas para la atención a la población adolescente, así como las necesidades para solucionarlo.
Diversos organismos como Unicef en 2011, recomiendan que se debe invertir en los adolescentes: porque necesitan desarrollar sus capacidades y habilidades para hacerse competentes, poder ejercer sus derechos y acceder a una educación y servicios de salud de calidad, a un empleo digno y a participar de manera positiva en la vida y el futuro del país.
Planes estratégicos globales
La OMS, la ONU y diversos organismos están interesados en estudiar los indicadores de salud de los adolescentes y para ello han creado organismos especiales.
Los datos demográficos comentados previamente, han conducido a la OMS y a la ONU a crear organismos encargados de estudiar criterios para medir la salud de los adolescentes.
• Estrategia Mundial para la salud del adolescente 2016-2030(3):
– La Estrategia, que está estrechamente alineada con los Objetivos de Desarrollo Sostenible (ODS), persigue asegurar que los adolescentes puedan ejercer sus derechos a la salud y al bienestar físico y mental.
– Pretende poner fin en el año 2030, a la mortalidad prevenible de los adolescentes de cualquier entorno y parte del mundo y garantizar el acceso universal a los servicios sanitarios. Para ello, la Estrategia Mundial proporciona un plan de trabajo que pretende marcar los hitos a alcanzar por los diferentes países de aquí al año 2030, teniendo en cuenta la evidencia disponible de la evaluación de necesidades y de resultados de eficacia de las intervenciones.
– En relación con los adolescentes que viven en contextos de crisis humanitaria, la Estrategia Mundial advierte que presentan un riesgo de morbilidad mayor que la población general, debido a las condiciones de inseguridad, la violencia sexual y la depresión a las que están expuestos. Insta a la comunidad mundial a actuar de manera más ágil e invertir más recursos en ayudar a las personas en situaciones de riesgo.
– Integra la salud en todas las políticas, en particular, en lo que respecta a: la malnutrición, la contaminación del aire, la mala calidad del agua, el saneamiento y la higiene, la violencia y las prácticas nocivas y discriminatorias.
– Defiende la adopción de políticas y programas orientados a la equidad, que estén basados en los derechos humanos, sobre todo, para los adolescentes en situación de exclusión social y marginalidad.
• Medición de la salud de los adolescentes: un paso necesario hacia el logro de los objetivos mundiales. En el año 2018, el Grupo Asesor de Acción Global para la Medición de la Salud de los Adolescentes (GAMA) propuso un proyecto patrocinado por la OMS y el apoyo de otras agencias, como Naciones Unidas (ONU) y la Fundación Bill y Melinda Gates, para buscar unos indicadores de la salud de los adolescentes, siendo conocedores de que un tercio de la carga global de enfermedad es atribuible a la conducta y circunstancias de la adolescencia(23-25).
– El GAMA acepta el grupo de edad que la OMS considera de adolescencia entre los 10 y 19 años, pero admite otras definiciones. Tanto los problemas de salud como los sistemas sociales o de atención sanitaria, cambian en estos años. Reconocen que los adultos jóvenes se sienten mejor atendidos en entornos de adolescentes mayores. Realiza su trabajo en colaboración con los gobiernos locales interesados en mejorar la vida de los adolescentes.
– El GAMA prevé estimular el uso de los indicadores de salud. El impacto de estas recomendaciones a nivel nacional dependerá del apoyo dentro de cada país.
– Los Objetivos de Desarrollo Sostenible (ODS) de la ONU exigen a todos los países: atención a la equidad, prevenir la pobreza, promover la salud y el crecimiento económico general, abordar la educación, la protección social, el empleo, el cambio climático y la protección al medio ambiente.
– Es prioritario invertir en servicios para adolescentes y para ello es necesario un compromiso político de todas las naciones para mejorar la vida de los jóvenes.
– La Alianza para la Salud Materna e Infantil y otras muchas organizaciones reconocidas por la OMS, se comprometió a mejorar la salud de los adolescentes. Hizo una llamada a favor del bienestar de los adolescentes en el año 2019, que consistía en involucrar y capacitar a los adolescentes y fortalecer el compromiso político de financiación a través de la Cumbre Mundial sobre Adolescentes en 2023.
– La importancia de la participación de los jóvenes en los ODS, la ONU y la OMS aumenta la eficacia de los planes y estrategias. El Secretario General de la ONU destaca la importancia de que 1.800 millones de personas entre los 10 y 24 años, convertidos en agentes de cambio, son un potencial enorme para lograr un mundo mejor.
Función del pediatra de Atención Primaria
La labor del pediatra va más allá del tratamiento de la enfermedad o sus complicaciones, y debe cuidar y acompañar durante este periodo, para que el paciente llegue a la edad adulta con: la mejor calidad de vida, el menor número de complicaciones y sin sufrimiento por la transición del modelo pediátrico al modelo adulto (Tabla IV). Es preciso que conozca las características del adolescente, sus necesidades y problemas de salud, así como su dinámica familiar y social.
Como sabemos, el adolescente acude poco a consultar, el pediatra debe aprovechar al máximo sus visitas para abordar todos los temas que influyen en su salud integral, y realizar también educación y prevención. Para ello, puede ayudar el acrónimo que propone la Sociedad Española de Medicina de la Adolescencia (SEMA): F.A.V.O.R.E.C.E.R. la salud (Familia, Amigos, Vida sana-vacunas, Objetivos-ocio, Religión-espiritualidad, Estima, Colegio-universidad-trabajo, Estado mental, Riesgos).
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio de los autores.
1.** Rodríguez Molinero L. Salud biopsicosocial de los adolescentes de Valladolid. Tesis Doctoral Universidad de Valladolid. 1993.
2. Rodríguez Molinero L. El adolescente, la escuela, la universidad y sus pares. En: Hidalgo Vicario MI, Rodríguez Molinero L y Muñoz Calvo MT. Medicina de la Adolescencia. Atención Integral. 3ª ed. Madrid: Ergon; 2021. p. 77-83.
3.** Naciones Unidas. Estrategia mundial para la salud de la mujer, el niño y el adolescente 2016-2030 (en línea). NY. Consultado en febrero 2022. Disponible en:
https://apps.who.int/gb/ebwha/pdf_files/WHA69/A69_16-sp.pdf.
4.*** OMS. Salud para los adolescentes del mundo. Una segunda oportunidad en la segunda década. 2014 (en línea). Consultado en febrero 2022. Disponible en:
https://apps.who.int/iris/handle/10665/141455.
5.** Azzopardi PS, Francis KL, Hearps SJC, Mbiostat KLF, Kennedy EC, Mokdad AH, et al. Progress in adolescent health and wellbeing: tracking 12 headline indicators for 195 countries and territories, 1990-2016. Lancet. 2019; 393: 1101-18.
6.*** Salud del adolescente y el joven adulto. OMS. Enero 2021 (en línea). Consultado en febrero 2022. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/adolescents-health-risks-and-solutions.
7. Grupo Interinstitucional para la Estimación de la Mortalidad en la Niñez de las Naciones Unidas. Levels and trends in child malnutrition: Report 2020 (en línea). Consultado en febrero 2022. Disponible en: https://www.who.int/es/news/item/19-09-2019-more-women-and-children-survive-today-than-ever-before-un-report.
8. INE. Instituto Nacional de Estadística. Censo de población de 2021. Resultados Nacionales. Características generales de la población (en línea). Consultado en febrero 2022. Disponible en www.ine.es.
9. Estudio ESTUDES. Encuesta sobre uso de drogas en enseñanzas secundarias en España, 1994-2021. Ministerio de Sanidad. Gobierno de España. 2021.
10.** Salmerón Ruiz M, Casas Rivero J, Guerrero Alzola. Problemas de salud en la adolescencia. Patología crónica y transición. Pediatr Integral. 2017; XXI: 245-53.
11. Menéndez Suso JJ, Hidalgo Vicario MI, González Rodríguez MP, Parra Martínez MI, et al. Motivos de consulta de los adolescentes en un centro de Atención Primaria. Comunicación presentada en el XV Congreso Nacional de la Sociedad Española de Medicina del Adolescente. Granada; 2003.
12. Díez-Gañán L. Morbilidad hospitalaria, Comunidad de Madrid, 2008. Boletín epidemiológico de la Comunidad de Madrid nº10. 2009; 15: 26-7.
13.** Vallejo Matavera V, Rodríguez Molinero L, Hidalgo Vicario MI. Situación actual de la adolescencia. Datos epidemiológicos: morbilidad, motivos de consulta y mortalidad. En Hidalgo Vicario MI, Rodríguez Molinero L y Muñoz Calvo MT, eds. Medicina de la Adolescencia. Atención Integral. 3ª ed. Madrid: Ergon; 2021. p.1-9.
14.** Hidalgo Vicario MI. Atención Integral del adolescente. Revisión crítica. XVIII Congreso nacional de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria. Pediatr Integral. 2004; 7: 76-84.
15. Raiola G, Galati MC, Socavones M, Talarico V, Chiarello VP. La transición del cuidado del adolescente al médico de familia. Adolescere. 2017; V: 14-21.
16.** Suris Granel JC, Barrense-Dias Y, Akre C. El adolescente con enfermedad crónica y discapacidad. La transición. En: Hidalgo Vicario MI, Rodríguez Molinero L y Muñoz Calvo MT. Medicina de la Adolescencia. Atención Integral. 3ª ed. Madrid: Ergon; 2021. p. 1325-8.
17. Hidalgo Vicario MI. La transición del paciente con enfermedades crónicas. Pediatría Integral. Editorial. 2013. XVII; 157-59.
18. Ayechu Díaz A. Transición del cuidado del adolescente al médico de familia. Autonomía del adolescente. Adolescere. 2021; IX: 75-80.
19. Otero Arévalo E. La transición del adolescente al médico de familia. Análisis y propuesta de mejora. Adolescere. 2021; IX: 81-8.
20. Barrio Cortés J, Suárez Fernández C, Bandeira de Oliveira M, Muñoz Lagos C, Beca Martínez MT, Lozano Hernández C, et al. Enfermedades crónicas en población pediátrica: comorbilidades y uso de servicios en Atención Primaria. Anales de Pediatría. 2020. 93: 183-93.
21.*** American Academy of Pediatrics, American Academy of Family Physicians and American College of Physicians, Transitions Clinical Report Authoring Group. Clinical report- Supporting the health care transition from adolescence to adulthood in the medical home. Pediatrics. 2011; 128: 182-200.
22.** Hidalgo Vicario MI. Adolescencia. Perspectivas asistenciales. Adolescere. 2014; II: 130-6.
23. Guthold R, Moller AB, Azzopardi P, Ba MG, Fagan L, Baltag V, et al. The Global Action for Measurement of Adolescent Health (GAMA) initiativee Rethinking adolescent metrics. J Adolesc Health. 2019; 64: 697e9.
24. Klein JD. Editorial. Adolescent health measurement. A necessary step toward achieving global goals. Journal of Adolescent Health. 2021; 68: 836-9.
25. Gago A, Iglesias JL. Enfermedad crónica y transición del cuidado del pediatra al médico de adultos. En: Hidalgo Vicario MI, Rodríguez Hernández PJ (ed). I Curso de psiquiatría del niño y adolescente para pediatras 1ª ed. Barcelona: Ediciones Mayo; 2019. p. 367-79.
Bibliografía recomendada
– Salud del adolescente y el joven adulto. OMS. Enero 2021 (en línea). Consultado en febrero 2022. Disponible en: https://www.who.int/es/news-room/fact-sheets/detail/adolescents-health-risks-and-solutions.
Se exponen los problemas de salud de los adolescentes a nivel mundial y se ofrecen soluciones.
– American Academy of Pediatrics, American Academy of Family Physicians and American College of Physicians, Transitions Clinical Report Authoring Group. Clinical report- Supporting the health care transition from adolescence to adulthood in the medical home. Pediatrics. 2011; 128: 182-200.
Se puede ver detenidamente, en 6 fases, un protocolo para planificar y organizar un Programa de transición.
| Caso clínico |
|
Jorge tiene 15 años. Es diabético desde los 13. Debutó con cansancio y pérdida de peso. En la actualidad, está en tratamiento con insulina y aceptablemente controlado. Estudia 4º de ESO en un colegio concertado. Su padre es industrial y su madre ama de casa. Tiene otra hermana de 10 años. La estructura familiar es buena. La madre acude a la consulta, porque el último fin de semana en una fiesta se ha emborrachado y ha regresado a casa con ayuda de los amigos. Nos dice que desde que ha empezado el curso, hace 3 meses, no se encuentra bien, no rinde como el año pasado, no lleva bien la dieta… Hace unos meses ha ido al médico de familia, que según dice la madre apenas le conoce, y se ha limitado a recetarle la insulina y las tiras reactivas para control de glucemia. Acude a la consulta del pediatra, ya que en la última revisión, a los 14 años, este le dijo que, si alguna vez tenía algún problema de salud, podía contar con él. El caso es un modelo de una mala transición. Jorge es portador de una enfermedad crónica (diabetes) y va a llevar una dependencia de los servicios sanitarios de por vida. Lo suyo hubiera sido haber realizado alguna gestión clínica con su médico de familia y enfermera, conocerlos, incluso presentarles para ir familiarizándose con sus servicios (no solamente despacho de jeringas e insulina), de forma que este episodio último le hubiera permitido acudir a él como responsable administrativo de su diabetes. |





 Adolescence. Epidemiological situation. Most frequent pathology. Transition
Adolescence. Epidemiological situation. Most frequent pathology. Transition 