|
| Temas de FC |
O. González Calderón*, H. Expósito de Mena**
*Servicio de Pediatría. Sección Escolares. Hospital Universitario de Salamanca. Coordinadora grupo docencia y MIR SEPEAP. **Servicio de Pediatría. Unidad de Gastroenterología Infantil. Hospital Universitario de Salamanca
| Resumen
Es conocido que la salud está íntimamente relacionada con la alimentación y que en gran medida, depende de ella. En nuestro medio, las enfermedades no transmisibles (ENT): cardiovascular, diabetes, obesidad y cáncer, son las primeras causas de mortalidad y morbilidad. Algunos de los principales factores de riesgo relacionados con las ENT son: hipertensión arterial, exceso de peso, ingesta energética excesiva y una dieta pobre en frutas, verduras y rica en grasas saturadas. Por eso, la nutrición, en especial en la población infantil, toma un papel relevante en el control de esos factores de riesgo, ya que los hábitos alimentarios se establecen en los primeros años de vida y se mantienen en el tiempo. |
| Abstract
It is known that health is closely related to food and depends largely on it. In our environment non-communicable diseases (NCDs): cardiovascular disease, diabetes, obesity and cancer, are the first cause of mortality and morbidity. Some of the main risk factors related to NCDs are high blood pressure, overweight, excessive energy intake and a diet with low content of fruits, vegetables and high in saturated fats. That is why nutrition, especially in children, takes a relevant role in controlling these risk factors, since eating habits are established during the first years of life and maintained over time. |
Palabras clave: Requerimientos nutricionales; Niño; Adolescente; Alimentación.
Key words: Nutritional requirements; Child; Adolescent; Food.
Pediatr Integral 2020; XXIV(2): 98 – 107
Alimentación del niño preescolar, escolar y del adolescente
Introducción
Hay una relación directa entre los hábitos de vida y de alimentación adquiridos en la infancia y el riesgo de desarrollar enfermedades a lo largo de la vida.
Las enfermedades crónicas son la principal causa de muerte en los países desarrollados y muchas de ellas son prevenibles modificando los hábitos de vida(1). La alimentación es uno de los pilares fundamentales de un estilo de vida saludable y podría evitar el desarrollo de un gran número de casos de: obesidad, cáncer, diabetes o enfermedad cardiovascular. Por ello, cada vez cobran más importancia las recomendaciones que hagamos los profesionales sanitarios sobre alimentación.
Hay un gran conocimiento y suficiente bibliografía sobre la lactancia materna y la alimentación en las primeras etapas de la vida (lactante y niño pequeño), incluso en la adolescencia, sin embargo poca se interesa por las franjas de la edad preescolar y escolar, donde se le considera muchas veces como un adulto pequeño, y se le alimenta muchas veces disminuyendo la ración respecto al adulto. Se trata de un concepto erróneo, que puede tener consecuencias negativas en el mantenimiento de un estado de salud adecuado y en la prevención de futuras enfermedades nutricionales como: obesidad, hipercolesterolemia, hipertensión y osteoporosis.
El sobrepeso y la obesidad se han convertido en la nueva epidemia del siglo XXI con valores cada vez más crecientes en los niños españoles, con un 26% de niños con sobrepeso y un 9% en el rango de obesidad(2,3). Por ello en España, la Agencia Española de Consumo, Seguridad Alimentaria y Nutrición (AESAN) puso en marcha en el año 2005, la Estrategia de la Nutrición, Actividad física y Prevención de la Obesidad (NAOS) para la promoción de una alimentación saludable y de la actividad física y la prevención de la obesidad en sintonía con las estrategias de la Organización Mundial de la Salud (OMS) y las instituciones europeas. La educación como medida de prevención, se constituye como un elemento capital, especialmente en niños y adolescentes, para inculcar conocimientos básicos que les hagan entender que la forma en que nos alimentamos tiene consecuencias muy importantes sobre la salud(4).
Podemos entender como alimentación saludable, aquella que nos aporta energía y nutrientes (energéticos, plásticos y sustancias reguladoras) en cantidad y calidad suficiente, y que además cumpla una serie de criterios como son: ser variada, moderada y equilibrada.
Alimentación en el preescolar y escolar
Características biológicas y otros condicionantes de la alimentación de la edad escolar y preescolar
La desaceleración del crecimiento en las etapas preescolar y escolar, conlleva una disminución de la necesidad en energía y nutrientes.
La edad preescolar (2-6 años) engloba el periodo desde que el niño adquiere autonomía en la marcha hasta que empieza a asistir regularmente a la escuela.
En este periodo, se produce una desaceleración del crecimiento: 8-9 cm en el 3º año y, a partir de esa edad, unos 5-7 cm/año, lo cual conlleva una disminución de las necesidades en energía y nutrientes específicos en relación al tamaño corporal. De forma paralela, el aumento de peso también se enlentece y el incremento ponderal pasa a ser de 2-3 kg anuales. Hay un aumento de la masa muscular, disminuyendo la cantidad de agua y grasas. A esta edad presentan un rápido aprendizaje del lenguaje, una maduración en la motricidad fina y gruesa y es una etapa importante de socialización. Se inicia la adquisición de los hábitos y costumbres propias de la familia, esta representa un modelo de dieta y conducta alimentaria que los niños aprenden(5), y de la cultura en que vive.
Además de la familia, adquiere cada vez mayor importancia la influencia ejercida por los comedores escolares. La incorporación a la guardería o a la escuela conlleva la influencia de los educadores y de otros niños en todos los ámbitos, incluido el de la alimentación, especialmente en aquellos que acuden al comedor escolar.
En cuanto al desarrollo emocional, en esta etapa preescolar, aumenta la actividad, la autonomía y la curiosidad, se vuelven caprichosos con las comidas y, a veces, presentan fobias a todo lo nuevo, incluidos los alimentos. El niño va desarrollando sus preferencias y clasifica los alimentos entre los que le gustan y los que no le gustan, influido por su aspecto, sabor y olor. A su vez, tiene capacidad para regular la ingesta de energía a lo largo del día. Es frecuente que haga varias tomas pequeñas a lo largo del día, pudiendo realizar un gran ingreso energético en unas comidas en detrimento de otras, si bien, con un consumo calórico global normal(6) y estable.
El periodo escolar (6-12 años) comprende desde los 6 años que el niño inicia la escuela hasta el comienzo de la pubertad, generalmente tras los 12 años de edad, aunque con amplias variaciones, dado que la etapa prepuberal puede, en algunos casos, ser más prolongada.
La edad escolar se caracteriza por un crecimiento lento y estable, el crecimiento longitudinal es de 5-6 cm al año y el aumento de peso de 3 a 3,5 kg por año, con aumento a 4 a 4,5 kg/ año cerca de la pubertad.
Con el aumento de la edad, el apetito se recupera y tienden a desaparecer las apetencias caprichosas, es un periodo de gran variabilidad interindividual de los hábitos, incluido el alimentario o el de la actividad física, y con un aumento progresivo de influencias externas a la familia, como son: compañeros, escuela y tecnologías de la información y la comunicación (TICs). La disponibilidad de dinero hace posible comprar alimentos sin control parental. En la merienda, se recurre frecuentemente a productos manufacturados y bebidas azucaradas, y el horario de comidas es más irregular.
En el periodo de la edad escolar, la alimentación saludable es imprescindible para la consecución de un crecimiento y desarrollo óptimos, y el acto de la comida debe ser un medio educativo familiar para la adquisición de hábitos saludables que deben repercutir en el comportamiento nutricional a corto, medio y largo plazo(7).
Es importante remarcar que el niño tiene una gran capacidad para ajustar su ingesta en respuesta a la densidad energética de los alimentos administrados. Hay evidencias de que un control familiar rígido, o estricto de la dieta de los niños es un factor negativo para su respuesta a la densidad calórica(8).
Junto a estos aspectos, relacionados con las características biológicas de cada periodo y el medio familiar, la alimentación se ve influida en estas etapas por los cambios sociales. En todos los países desarrollados hay un cambio de hábitos alimentarios, que se caracterizan por un mayor consumo de alimentos de origen animal, ricos en proteínas y grasas, mayor consumo de energía y mayor consumo en productos manufacturados, que son ricos en azúcares refinados y en grasas.
En estos cambios influyen también: la incorporación de la mujer al trabajo fuera del hogar, la disminución del número de hijos por familia, la influencia del mensaje en televisión o redes sociales (la televisión y el uso de otras TICs se han convertido en la primera actividad de los niños después de dormir), la incorporación cada vez más temprana de los niños a la guardería donde reciben parte importante de su dieta diaria y la adaptación de costumbres importadas de otros países, como las comidas en hamburgueserías, los snacks o un consumo importante de refrescos y zumos industriales.
Requerimientos nutricionales
En Pediatría, la gran mayoría de las recomendaciones se basan en la edad y sexo, pero no tienen en cuenta: diferencias interindividuales, factores genéticos, actividad física, estadio madurativo, ritmo de crecimiento o enfermedad.
Las necesidades nutricionales se definen como la cantidad de todos y cada uno de los nutrientes que precisa un individuo, en cualquier periodo de la vida, para mantener un correcto estado nutricional, evitar la enfermedad y asegurar un crecimiento correcto en la etapa pediátrica.
La determinación de las necesidades nutricionales es compleja y ha sido publicada por diversos organismos internacionales. La publicación en 1998-2002 de las DRI (Dietary Reference Intake), por parte del instituto de Medicina norteamericano, ha supuesto una completa renovación del concepto de ingestas recomendadas(9). Definimos una serie de conceptos básicos:
• RDI: Ingestas Dietéticas Recomendadas, son valores de referencia de ingesta de nutrientes que están cuantitativamente estimados para ser utilizados en la planificación y asesoramiento de dietas para personas sanas.
• RDA: Recomended Average Requeriment, ingesta dietética diaria suficiente para cubrir las necesidades de un nutriente del 97-98% de los individuos sanos de un grupo de edad y sexo.
• AI: Adequate Intake, cantidad de nutrientes recomendados cuando no existen datos suficientes para estimar las recomendaciones respecto a un nutriente en una población.
Necesidades energéticas y macronutrientes
La dieta debe ser variada, equilibrada e individualizada. De forma general, podemos poner como valores de referencia los siguientes: niños de 2-3 años; de 1.300 a 1.500 kcal/día, siempre dependiendo de la actividad física; de los 4 a los 6 años, 1.800 kcal/día (90 kcal/kg/día); y de los 7 a los 12 años, 2.000 kcal/día (70 kcal/kg/día)(10) (Tabla I).
En la página web de la Sociedad Española de Gastroenterología, Hepatología y Nutrición Pediátrica (https://www.seghnp.org/), en herramientas profesionales, tenemos una aplicación nutricional de utilidad donde podemos calcular el gasto energético Schofield/OMS.
Las diferentes proporciones adecuadas entre los diferentes principios inmediatos administrados son las siguientes:
• Hidratos de carbono y fibra: deben constituir el 50-60% del total de energía. De ellos, el 90% serán hidratos de carbono complejos (cereales, legumbres, arroz, frutas) y el 10% en forma de azúcares simples(11). Evitar zumos y batidos envasados, cereales azucarados y bollería industrial. Debe moderarse el consumo de sacarosa, para prevenir caries dental, hiperlipemia y obesidad. La fibra dietética es de gran importancia para el funcionamiento del tubo digestivo, pero también para regular los niveles de glucemia y reducir la absorción del colesterol de la dieta.
• Proteínas: papel principal en el crecimiento y en el mantenimiento de la estructura corporal. Una dieta equilibrada debe incluir del 10 al 15% de proteínas de alto valor biológico (1-1,2 g/kg/día) con un 65% de origen animal (carne, pescado, leche, huevos y derivados lácteos) y el resto de origen vegetal. Se ha sugerido que una ingesta excesiva de proteínas puede causar una excesiva movilización del calcio de los huesos con efectos desfavorables para su mineralización(12).
• Grasas: fuente importantísima de energía, soporte para el transporte de vitaminas liposolubles y proveedor de ácidos grasos esenciales. Las recomendaciones de la ingesta de lípidos en las fases precoces de la vida están cada vez menos restringidas, dado que se ha observado que dietas bajas en grasas pueden aumentar el riesgo de obesidad, no así en la edad adolescente, donde una ingesta alta sí produce obesidad. La ingesta total de grasa debe estar entre el 30-35% de la ingesta de energía para los preescolares de 2 a 3 años y entre el 25-35% para niños mayores de 4 años. Con un reparto de: 15% de monoinsaturada (aceite de oliva, frutos secos); 10% de poliinsaturada, especialmente de omega 3 (pescados); y hasta el 10% restante como grasa saturada. Restringir la ingestión de ácidos grasos trans y grasa saturada, por lo que se debe evitar el consumo de: carnes grasas, comida rápida, mantequilla y margarina, alimentos industriales hidrogenados, alimentos procesados, bollería industrial y alimentos ricos en aceite de palma y coco. No debe sobrepasarse la cifra de 100 mg/1.000 kcal de colesterol total (Tabla II).
Necesidades de vitaminas, minerales y oligoelementos
Las vitaminas y minerales carecen de aporte calórico y su presencia en cantidades suficientes se garantiza con una dieta variada. Destacan entre ellos, por su importancia: calcio, hierro y vitamina D. El aporte de calcio y vitamina D, que es vital para alcanzar una masa ósea adecuada, se ha comprobado que es inferior al recomendado en el 77% y 100% de los niños españoles, la ingesta diaria de calcio en esta época es algo menor que en la adolescencia, unos 800 mg/día, que se garantiza con una ingestión diaria de 500 ml de leche u otros productos lácteos. El déficit de hierro también es frecuente en estas etapas de la vida, debido a múltiples factores donde juegan un papel importante las infecciones. La ingesta aconsejada de hierro es de 7-10 mg/día, que se garantiza con la ingesta de carnes y frutos secos (cuidado con el atragantamiento).
Se consideran oligoelementos o elementos traza, aquellos que desempeñan un papel fisiológico fundamental o presentan toxicidad potencial, y que se encuentran normalmente en cantidades inferiores a 250 mg/g en los tejidos corporales, alimentos o agua de bebida; la deficiencia de algunos de ellos tiene consecuencias importantes en el crecimiento y desarrollo de los niños (Tablas III y IV).
Estrategias para una alimentación saludable
Los objetivos principales de una alimentación saludable pasan por cubrir las necesidades que permitan un correcto desarrollo y crecimiento, y lo más importante, adquirir hábitos alimentarios saludables que eviten la aparición de enfermedades crónicas en la vida adulta.
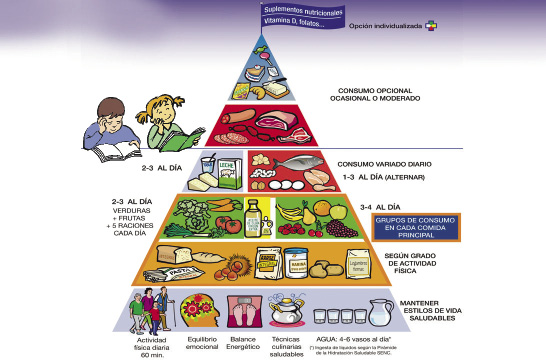
Una dieta saludable es aquella que tiene una proporción de alimentos que se ajusta a la distribución contemplada en la dieta equilibrada en términos de nutrientes; para ello, nos podemos guiar por la pirámide de alimentación de la Sociedad Española de Nutrición Comunitaria (SENC) en el año 2019 (Fig. 1).
Figura 1. Pirámide de Alimentación saludable. SENC (Sociedad Española de Nutrición Comunitaria) publicada en 2019.
Si tenemos que hacer una distribución práctica de la cantidad de alimentos a lo largo del día, y sabiendo que no se recomienda la ingestión de más de un 25% de calorías en forma de un solo alimento, podemos promover la siguiente proporción: 20-25% en el desayuno, 10% media mañana, la comida de medio día un 30-35%, la merienda un 10% y la cena el 20-25% (Fig. 2).
Figura 2. Distribución de los alimentos en las comidas del día.
Especial importancia tiene el desayuno; es una comida principal, rompe el ayuno de 10-12 horas y restituye la homeostasis corporal. Sin embargo, cada vez más, un número importante de niños o no desayunan, o lo hacen insuficientemente. Así, en España, el estudio enKid(13), pone de manifiesto como el 8% no desayuna y el 75% lo hace insuficientemente, no alcanzando el 20-25% de las calorías del día, ni la diversidad de alimentos recomendados (lácteos, cereales, fruta, aceite de oliva, miel o mermelada y, en ocasiones, jamón o fiambre). Un desayuno inadecuado está favorecido por varios factores, como: comer rápido, solo y de pie o viendo la televisión, acostarse tarde y dormir pocas horas. En este contexto, la estrategia para la Nutrición, Actividad física y Prevención de la Obesidad (NAOS) ha establecido un programa como primer paso para una alimentación saludable y de prevención de la obesidad (Fig. 3).
Figura 3. Alimentación de tus niños y niñas. Nutrición saludable de la infancia a la adolescencia. Tomado de: Agencia Española de Seguridad Alimentaria y Nutrición (AESAN). Ministerio de Sanidad, Política Social e Igualdad.
Los beneficios del desayuno no solo son nutricionales y metabólicos, sino que también puede favorecer los mecanismos de atención y memoria; un desayuno inadecuado o inexistente se asocia a una disminución de la atención y a un peor rendimiento escolar(14). También se asocia a un riesgo aumentado de sobrepeso en edades posteriores. Esta es la comida familiar que debería ser más calmada, cálida y de mayor convivencia.
La comida de mediodía es la comida principal y debe incorporar alimentos de todos los grupos, muchas veces es excesiva, ya que el niño tiene hambre tras un desayuno frugal, y esto le produce somnolencia excesiva para las tareas de la tarde.
Merienda: debe ser breve, no muy tarde para que el niño llegue con hambre a la cena y completa: lácteos variados, pan, cereales, fruta, etc. Debemos evitar los alimentos tipo snacks, refrescos y dulces. La llamada merienda-cena es una opción nutricional aceptable si incluye alimentos suficientes y variados.
Cena: importante tener en cuenta lo que el niño ha comido a lo largo del día para equilibrar la ración alimentaria y reforzarse en lo que falta, que suelen ser verduras y lácteos.
El agua debe acompañar a todas las comidas. En la mesa no debe estar presente el azucarero ni el salero y el ambiente de las comidas debe ser tranquilo, acompañado, en especial por la familia y realizando la ingesta de forma pausada.
Un concepto novedoso, complementario a la pirámide nutricional, desarrollado por un equipo multidisciplinar formado por 20 profesionales del ámbito de la nutrición del Hospital Sant Joan de Déu y la industria alimentaria (Nestlé®) es el desarrollo de Nutriplato®. Este método de educación nutricional está dirigido a padres y profesionales de la salud, e inspirado en otras iniciativas llevadas a cabo en EE.UU. Incluye un plato didáctico a tamaño real, con diseño atractivo, que muestra las proporciones de los grupos de alimentos que deberían estar presentes en las dos comidas principales del día de los niños (comida y cena): verduras y hortalizas (50%); carne, pescado, huevos, legumbres y frutos secos (25%); y cereales integrales y/o tubérculos 25% (Fig. 4).
Figura 4. Nutriplato®. Tomado de: nutriplatonestlé.es.
En el borde del plato incluye una serie de mensajes para reforzar los buenos hábitos alimentarios y promover un estilo de vida saludable: muévete, come fruta, bebe agua y usa aceite de oliva.
De forma resumida, realizamos al final del tema un decálogo para fomentar hábitos saludables en la alimentación del niño y el adolescente.
Alimentación en el adolescente
La nutrición posee un papel crucial en el desarrollo del adolescente.
La adolescencia es el período de la vida comprendido entre la niñez y la edad adulta.
La Organización Mundial de la Salud (OMS) la definió en 1975, como la etapa de transición comprendida entre los 10 y 19 años, posteriormente UNICEF postula que se trata de la época donde se desarrollan los cambios: biológicos, psicológicos, emocionales y sociales, necesarios para alcanzar la vida adulta(15).
Estos cambios condicionarán la alimentación de los adolescentes, tanto en las necesidades nutricionales como en la adquisición de los hábitos alimentarios(16).
La nutrición juega un papel crucial en el desarrollo del adolescente. El crecimiento somático y la maduración sexual pueden verse afectados por una inadecuada dieta.
Requerimientos nutricionales
La adolescencia es una etapa de gran aceleración de crecimiento y desarrollo, lo que implica un aumento de los requerimientos calóricos.
El principal objetivo de las recomendaciones nutricionales en este periodo será conseguir un estado nutricional óptimo y mantener un ritmo de crecimiento adecuado. Las necesidades nutricionales se encuentran elevadas, debido a los rápidos cambios que se suceden del ritmo de crecimiento y de la composición corporal(17). Es la segunda época de mayor crecimiento después de la etapa de lactante, donde se gana aproximadamente el 20% de la talla que va a tener como adulto y el 50% del peso.
Los requerimientos nutricionales en el adolescente variarán en función de: sexo, edad puberal, altura, índice de masa corporal (IMC) y, especialmente, grado de actividad física. Por ello, es difícil establecer unas recomendaciones estándar que se ajusten a todos los adolescentes por igual.
En promedio, las necesidades energéticas se calculan entre 2.500- 2.750 kilocalorías en los chicos y 2.200-2.300 en las chicas (Tabla I). En líneas generales, la proporción de macronutrientes recomendada en la dieta de los adolescentes no varía mucho de la que se recomienda para niños escolares o para adultos (12-15% de proteínas, 25-35% de lípidos, 50-58% de hidratos de carbono)(9,18) (Tablas I y II); aumentando las necesidades de hierro, vitaminas (A, D y C), ácido fólico y calcio. Son superponibles todas las recomendaciones dadas en el apartado anterior de alimentación en el niño, para alcanzar una dieta saludable basadas en la pirámide de alimentación(19) o en los actuales modelos de plato nutritivo.
En cuanto a recomendaciones específicas por grupo de alimentos, destacaremos las publicadas recientemente acerca del consumo del azúcar. El Comité de Nutrición de la European Society for Paediatric Gastroenterology Hepatology and Nutrition (ESPGHAN) recomienda en niños y adolescentes, evitar la ingesta de “azúcares libres” al mínimo posible (<5% requerimientos energía diarios, lo que corresponde con 15-28 g y 16-37 g de azúcar en niñas y niños, respectivamente) para evitar efectos deletéreos: caries dentales, obesidad, diabetes mellitus tipo 2(11).
Hábitos alimentarios
La conformación de la personalidad y las adquisiciones sociales de independencia, entre otros aspectos, afectará a los hábitos alimentarios y el estilo de vida.
En esta etapa, se suceden múltiples cambios en el estilo de vida que conformarán nuevos hábitos alimentarios(20). Se perfila la personalidad, se vuelven independientes, controlan la ingesta según sus preferencias, así como qué actividad física realizar. Todo ello bajo la influencia del entorno que les rodea (grupo de amigos, publicidad…). Siguen “patrones de alimentación social”: se saltan comidas principales o las sustituyen por “picoteos”, pasan más tiempo fuera de casa con aumento de consumo de comida rápida o realizan dietas erráticas o caprichosas.
Estos hábitos adquiridos van a repercutir no solo en el estado de salud actual, sino que a la larga pueden producir efectos no deseados en su salud como: irritabilidad, trastornos del sueño, problemas digestivos, dificultad de concentración, detención de crecimiento, alteraciones menstruales, etc.; así como van a jugar un papel clave en la prevención de enfermedades crónicas importantes, donde podemos incluir: obesidad, enfermedad coronaria, algunos tipos de cáncer, síndrome metabólico o la diabetes tipo 2.
La obesidad y el sobrepeso es también uno de los mayores y preocupantes problemas nutricionales en la adolescencia. Como ya hemos comentado, en el año 2005, en España, desde las instituciones centrales, se pone en marcha la Estrategia para la Nutrición, Actividad Física y Prevención de la Obesidad (NAOS), encaminada a la promoción de hábitos alimentarios saludables e impulsar la práctica regular de la actividad física, especialmente durante la etapa infantil(21). A pesar de ello, las cifras de sobrepeso y obesidad en España siguen mostrando crecimiento. El estudio ALADINO 2015(22), reflejó datos sobre la prevalencia de obesidad en la población infantojuvenil del 18,1%, frente al 13, 9% publicado en el estudio transversal Enkid en el 2004(13). Por todo ello, la adolescencia es considerada un período vulnerable desde el punto de vista de la alimentación. Es frecuente que los adolescentes adopten “formas no convencionales de alimentación”, que pueden desembocar en verdaderos trastornos del comportamiento alimentario, si no se detectan. En este sentido, parece razonable ser conocedor de estas formas de alimentación peculiares o poco convencionales, y de los errores nutricionales más frecuentes en los jóvenes (Tabla V).
Riesgos nutricionales en la adolescencia
Período de especial riesgo nutricional, debido a las características fisiológicas distintivas de esta etapa.
Como ya hemos comentado, en esta etapa se dan una serie de condiciones que aumentan el riesgo nutricional. Destacando entre los múltiples factores de riesgo nutricional: incremento de las necesidades, dietas erráticas y caprichosas, aumento del consumo de snack, comida rápida y bebidas refrescantes. A ello se asocian otras situaciones que pueden coexistir en la adolescencia, potenciando el riesgo nutricional como: presencia de enfermedad crónica, embarazo, actividad deportiva intensa o de competición, medicación crónica (antiepilépticos, anticonceptivos orales…) y abuso de drogas.
En líneas generales, se observa en este grupo de edad: bajo consumo de hidratos de carbonos complejos, fibras, frutas y vegetales, mientras que existe un aumento del consumo de: proteínas, grasas saturadas, colesterol, hidratos de carbonos refinados y sal. En función de estas deficiencias observadas, proponemos una serie de recomendaciones y consejos prácticos para la elaboración de una dieta saludable (ver más adelante, apartado Decálogo). Una opción idónea es aconsejar la dieta mediterránea, que ha demostrado proporcionar beneficios para la salud(23).
Reiteramos la presencia de trastornos nutricionales como: obesidad, desnutrición y añadimos situaciones de carencia de nutrientes específicos(24):
• Déficit de hierro. Es el más frecuente. Las necesidades de hierro se incrementan durante la adolescencia, debido a la formación de los tejidos musculares y sanguíneos y, en el caso de las chicas, por las pérdidas secundarias a la menstruación. Las ingestas recomendadas oscilan según la edad y el sexo, entre 8 y 15 mg/día. Debemos aconsejar alimentos ricos en hierro (carnes, mariscos y/o frutos secos) y un aporte adecuado de vitamina C, que aumenta la absorción de hierro.
• Déficit de calcio. Para asegurar el crecimiento óptimo y alcanzar el pico máximo de masa ósea, se precisa un balance positivo, estableciéndose ingesta diaria recomendada de 1.200-1300 mg de calcio; siendo el nivel máximo tolerable de 2.500 mg/día. El consumo de leche y productos lácteos será la clave para asegurar un aporte adecuado y, así de este modo, prevenir la osteoporosis en la época adulta. No se deben sobrepasar las recomendaciones, ya que puede condicionar hipercalciurias y alterar la absorción intestinal de hierro y zinc.
• Déficit de zinc. Es esencial para el crecimiento y la maduración sexual. Las últimas recomendaciones aconsejadas son de 11 mg/día en varones y 9 mg/día en mujeres, entre 14-18 años. Las principales fuentes son: pescado (lenguado, atún, salmón), carnes, hígado, leche, huevos y queso. El zinc de los vegetales es poco biodisponible, por lo que puede provocar carencias en las dietas vegetarianas extremas.
• Déficit de vitaminas. Para los adolescentes se recomiendan, especialmente, las vitaminas que se relacionan con la síntesis de proteínas y la proliferación celular:
- Vitamina A: se encuentra mayoritariamente en la materia grasa de alimentos de origen animal, como: carnes, hígado de pescado o de ternera, cordero o yema de huevo, leche, mantequilla, queso o nata, y margarina enriquecida.
- Vitamina D: está relacionada con el metabolismo del calcio y del fósforo. Se sintetiza gracias a la exposición solar.
- Ácido fólico: es muy importante en la síntesis de ADN y en el metabolismo proteico.
- Vitamina B12 y B6, riboflavina, niacina y tiamina: todas están implicadas en el metabolismo energético, debido a que intervienen en diferentes reacciones enzimáticas.
Decálogo para fomentar hábitos saludables en la alimentación del niño
y el adolescente
Podemos resumir de una manera práctica en 10 sencillos puntos, las recomendaciones para una alimentación saludable en estas edades:
1. Servir las raciones apropiadas en tamaño, para asegurar un aporte calórico suficiente, según la edad del niño y su actividad física, así como una correcta proporción entre los principios nutritivos.
2. Tener en cuenta las preferencias, gustos y aversiones del niño. Los alimentos se deben presentar en forma atractiva y variada. Invitar a participar de las comidas en familia (compra, preparación y disfrute).
3. Es el niño el que regula la cantidad de lo que come, según la sensación de hambre o saciedad. No se le debe forzar ni amenazar. Los alimentos no se deben ofrecer como recompensa o castigo.
4. El aporte de alimentos se debe distribuir en 4 o 5 comidas al día, evitando la ingesta entre horas.
5. Hacer un buen desayuno: levantar al niño con tiempo suficiente para que pueda desayunar tranquilamente. Todo desayuno debe incluir, al menos: lácteos, cereales y fruta.
6. Completar en la cena la comida del mediodía, sobre todo en los niños que usan comedores escolares.
7. Aumentar la ingesta de alimentos ricos en hidratos de carbono complejo, ricos en fibra y reducir el consumo de: azúcares, bollería, y dulces. No premiar, sobornar o recompensar a los niños con estos alimentos u otros típicos de comida rápida.
8. Ingerir carnes pobres en grasa y estimular la ingesta de pescado rico en grasa poliinsaturada con omega 3.
9. Usar aceite de oliva como grasa principal, utilizando lo menos posible grasa de origen animal.
10. La bebida principal de las comidas debe ser el agua, restringiendo el consumo de refrescos y bebidas carbonatadas que contribuyen a la obesidad.
Estas características las cumple la dieta mediterránea, que es el mejor ejemplo de alimentación saludable. En nuestro país, su puesta en práctica es fácil, porque se dispone de todos los alimentos que la componen.
Además, las anteriores recomendaciones las debemos de acompañar de 60 minutos de ejercicio físico diario al aire libre, siempre que sea posible, comer en familia sin distracciones y hacer un uso razonable de las TICs.
Función del pediatra de Atención Primaria
El pediatra de Atención Primaria tiene en sus manos la prevención de las enfermedades no transmisibles, que son la primera causa de morbi-mortalidad en nuestro mundo, controlando los principales factores de riesgo asociados a ellas.
El pediatra de Atención Primaria debe implicarse de forma activa en la consecución de una dieta saludable, así como en la adquisición de hábitos alimentarios adecuados.
En las visitas que realiza la familia y el niño, sobre todo en las revisiones programadas, tiene que valorar: dieta, actividad física, uso de las TICs, medir la tensión arterial y antropometría del niño con peso, talla e IMC; así será posible detectar factores de riesgo importantes para el desarrollo de enfermedades como: obesidad, hipertensión, diabetes, etc.
Se puede ayudar de material publicado a tal efecto, como son las “Guías Alimentarias” de diferentes sociedades. Estas pueden constituir una herramienta de educación nutricional y de promoción de la salud de gran utilidad para trasladar una serie de recomendaciones mediante mensajes claros y asequibles, con el objetivo de promover los beneficios de una alimentación más saludable.
Deben saber implicar a la familia, ya que esta puede ejercer una influencia favorable en la dieta y el desarrollo de adecuados patrones de conducta alimentaria de niños y adolescentes.
Hay que pensar que la adolescencia puede ser la última etapa en la que poder influir en los hábitos alimentarios, fomentando el desarrollo de un pensamiento crítico sobre las normas que, en materia de alimentación, impone la sociedad y la publicidad, en la actualidad.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio del autor.
1.* Forouzanfar MH, Afshin A, Alexander LT, Biryudov S, Brauer M, Cercy K, et al. Global, regional, and national comparative risk assessment of 79 behavioural, environmental and occupational, and metabolic risks or clusters of risks, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015. Lancet. 2016; 388: 1659-724.
2. Gil JM, Takourabt S. Socio-economics, food habits and the prevalence of childhood obesity in Spain. Child Care Health Dev. 2017; 43: 250-8.
3. Pérez-Ríos M, Santiago-Pérez MI, Leis R, Martínez A, Malvar A, Hernández X, et al. Excess weight and abdominal obesity in Galician Children and adolescents. Anales de Pediatría. An Pediatr. 2018; 89: 302-8.
4.* Rivero Urgell M, Moreno Aznar LA, Dalmau Serra J, Moreno Villares JM, Aliaga Pérez A, García Perea A, et al. Libro blanco de la nutrición infantil en España. Zaragoza. 2015.
5.* Fulkerson JA, Larson N, Horning M, Neumark-Sztainer D. A review of associations between family or shared meal frequency and dietary and weight status outcomes across the lifespan. J Nutr Educ Behav. 2014; 46: 2-19.
6. Cobaleda Rodrigo A, Bousoño García C. Alimentación de los 2 a los 6 años en Manual Práctico de Nutrición Pediátrica. Madrid. Ergon; 2007. p. 79-89.
7. Ros Arnal I, Ros Mar L. Nutrición en el niño mayor. Tratamiento en Gastroenterología, Hepatología y Nutrición Pediátrica. Madrid. Ergon; 2016 p. 791-803.
8. Scaglioni S, Salvioni M, Galimberti C. Influence of parental attitudes in the development of children eating behavior. Br J Nutr. 2008; 99: S22-5.
9.* Dietary Reference Intakes for energy, carbohydrates, Fiber, Protein and Aminoacids (macronutrients). Food and Nutrition Board. Institute of Medicine, National Academy Press. 2002.
10.** Polanco Allue I. Alimentación del niño en la edad preescolar y escolar. An Pediatr, Monogr. 2005; 3: 54-63.
11.*** ESPGHAN Committee on Nutrition: Fidler Mis N, Braegger C, Bronsky J, Campoy C, Magnus Domello JJ, Embleton ND, et al. Sugar in Infants, Children and Adolescents: A Position Paper of the European Society for Paediatric Gastroenterology, Hepatology and Nutrition Committee on Nutrition. JPGN. 2017; 65: 681-96.
12. Giovannini M, Agostini C, Giani M. Adolescence macronutrient needs. J Clin Nutr. 2000; 54: 7-10.
13.** Serra Ll, Aranceta J. Nutrición infantil y juvenil. Estudio enKid. Barcelona. Masson. 2004.
14. Kleinman RE, Hall S, Green H, Korzec-Ramírez D, Patton, K, Pagano ME, et al. Diet, breakfast and academic performance in children. Ann Nutr Metab. 2002; 46: 24-30.
15. Estado mundial de la Infancia. La adolescencia una época de oportunidades. Fondo de las Naciones Unidas para la Infancia (UNICEF). Febrero de 2011.
16. Moreno Villares JM, Galiano Segovia MJ. Alimentación del niño preescolar, escolar y del adolescente. Pediatr Integral. 2015; XIX(4): 268-76.
17. Das JK, Salam RA, Thornburg KL, Prentice AM, Campisi S, Lassi ZS, et al. Nutrition in adolescents: physiology, metabolism, and nutritional needs. Ann N Y Acad Sci. 2017; 1393: 21.
18. Federación Española de Sociedades de Nutrición, Alimentación y Dietética (FESNAD). Ingestas dietéticas de referencia (IDR) para la población española. EUNSA, 2010.
19. Aranceta-Bartrina J, Partearroyo T, López-Sobaler AM, Ortega RM, Varela-Moreiras G, The Collaborative Group for the Dietary Guidelines for the Spanish Population, et al. Updating the Food-Based Dietary Guidelines for the Spanish Population: The Spanish Society of Community Nutrition (SENC) Proposal. Nutrients. 2019; 11: 2675.
20. Moreno Villares JM, Galiano Segovia MJ. La comida en familia: algo más que comer juntos. Acta Pediatr Esp. 2006; 64: 554-8.
21. Estrategia para la Nutrición, Actividad Física y Prevención de la Obesidad (NAOS). Ministerio de Sanidad, Consumo y Bienestar Social. Madrid. 2005.
22. Estudio ALADINO 2015: Estudio de Vigilancia del Crecimiento, Alimentación, Actividad Física, Desarrollo Infantil y Obesidad en España 2015. Agencia Española de Consumo, Seguridad Alimentaria y Nutrición. Ministerio de Sanidad, Servicios Sociales e Igualdad. Madrid. 2016.
23.** Iaccarino Idelson P, Scalfi L, Valerio G. Adherence to the Mediterranean Diet in children and adolescents: A systematic review. Nutr Metab Cardiovasc Dis. 2017; 27: 283-99.
24. Vitoria Miñana I, Correcher Medina P, Dalmau Serra J. La nutrición del adolescente. Adolescere. 2016; IV(3): 6-18.
Bibliografía recomendada
- EFSA (European Food Safety Authority) 2017. Dietary Reference Values for nutrients. Summary report. EFSA Supporting publication. 2017: e15121. 98 pp. doi: 10.2903/sp.efsa.2017.e15121.
Revisión detallada de la EFSA, basada en 32 opiniones científicas durante 7 años que abarcan los valores de referencia dieteticos en: agua, grasas, carbohidratos, fibra, proteínas, energía, 14 vitaminas y 13 minerales.
- Expert panel on integrated guidelines for cardiovascular health and risk reduction in Children and Adolescents: Summary report. Pediatrics. 2011; 128: 213-56.
Revisión de los factores de riesgo en la infancia y adolescencia, que aceleran el desarrollo de la enfermedad cardiovascular aterosclerótica en el adulto.
- ESPGHAN Committee on Nutrition. Supplementation of N-3 LCPUFA to the Diet of children Older Than 2 Years: a commentary by the ESPGHAN Committee on Nutrition. JPGN. 2011; 53(1).
Revisión del comité de nutrición de la EPSGHAN sobre el beneficio de la suplementación con ácidos grasos poliinsaturados (LCPUFA) en la alimentación de niños mayores de 2 años con enfermedades crónicas como asma, TDAH, fenilcetonuria y fibrosis quística.
- EPSGHAN Committee on Nutrition. Role of Dietary Factors and Food Habits in the Development of Childhood Obesity: A Commentary by the ESPGHAN Committee on Nutrition. JPGN. 2011; 52(6).
Comentario del Comité de Nutrición de la ESPGHAN donde se hace un resumen de los factores relacionados con la nutrición en la prevención de la obesidad en niños de 2 a 18 años.
- Tojo R, Leis R y grupo de trabajo estrategia NAOS. La obesidad en la infancia y adolescencia. Nutrición, actividad física y prevención de la obesidad. Estrategia NAOS. Ministerio de Sanidad y Consumo. Madrid: Médica Panamericana. 2007. p. 69-112.
Revisión de los factores de riesgo de obesidad y sus comorbilidades en niños. Establece las recomendaciones a pediatras, familia y escuela para la prevención de la misma dentro de la estrategia NAOS.
- Mozaffarian D, Katan MB, Ascherio A, Stampfer MJ, Willett WC. The trans fatty acids and cardiovascular disease. N Engl J Med. 2006; 354: 1601-13.
Revisión sobre el efecto negativo de los ácidos grasos trans sobre la salud cardiovascular. Efecto que es tanto o más negativo que el de los ácidos grasos saturados. Alerta sobre el efecto de la comida rápida.
- Demory-Luce D, Motil KJ. Adolescent eating habits. Uptodate. Actualizado en octubre de 2019 (consultado en enero de 2020). Disponible en: https://www.uptodate.com/contents/adolescent-eating-habits.
Revisión sistemática actualizada de las necesidades nutricionales y de los comportamientos alimentarios en los adolescentes.
- Guía de la alimentación saludable para Atención Primaria y colectivos ciudadanos. Sociedad Española de Nutrición Comunitaria. Sociedad Española de Nutrición Comunitaria (SENC). Madrid 2019. Disponible en: http://www.nutricioncomunitaria.org/es/noticia/guia-alimentacion-saludable-ap
Nueva Guía de alimentación saludable elaborada por la colaboración de múltiples sociedades científicas entre las que se encuentra la SEPEAP. Pretende acercar a los profesionales de la salud y al público en general, las cualidades y beneficios de una alimentación y hábitos saludables.
Otro material de interés:
– https://doi.org/10.17226/10490. Institute of Medicine. 2005. Dietary Reference Intakes for Energy, Carbohydrate, Fiber, Fat, Fatty Acids, Cholesterol, Protein, and Amino Acids. Washington, DC: The National Academies Press.
Guía Americana que establece recomendaciones para: energía, carbohidratos, fibra, grasa, ácidos grasos, colesterol, proteínas y aminoácidos con RDI y RDA.
Programa de Alimentación, Nutrición y Gastronomía para la Educación Infantil (PANGEI), desarrollado por el Ministerio de Sanidad, Servicios Sociales e Igualdad y AECOSAN. Guía con recursos didácticos para profesores, para que los escolares se interesen por los alimentos y la salud, y disfruten con una alimentación sana.
– http://www.aecosan.msssi.gob.es/AECOSAN/web/nutricion/subseccion/material_didactico_familias.htm
Guía para la alimentación de los niños, dando pautas importantísimas a las familias basadas en la estrategia NAOS 2011.
– http://www.aecosan.msssi.gob.es/AECOSAN/docs/documentos/nutricion/educanaos/documento_consenso.pdf.
Documento de consenso sobre la alimentación en los centros educativos dentro de la estrategia NAOS de la Agencia Española de Seguridad Alimentaria y Nutrición (AESAN).
- La alimentación de tus niños y niñas. Nutrición saludable de la infancia a la adolescencia. Agencia española de Seguridad Alimentaria y Nutrición (AESAN). Ministerio de Sanidad, Política Social e Igualdad. Madrid. 2010.
| Caso clínico |
|
Paciente de 14 años que acude a consulta programada con su pediatra para revisión de niño sano. En la exploración física destaca: peso: 62 kg (p80, +0. 85 DE); talla: 165 cm (p49, -0,02DE); e índice de masa corporal (IMC): 22,8 kg/m2 (p89, 1,20 DE). Sin antecedentes personales relevantes. Dado los datos antropométricos en rango de sobrepeso, realizamos encuesta nutricional a la familia con los siguientes datos destacados: • No suele desayunar a diario. Fines de semana toma restos de la cena del día anterior. • Come en el comedor escolar, pero rechaza la toma de pescado, frutas y verduras. • Suele acompañar las comidas principales los fines de semana con bebidas carbonatadas o zumos comerciales. • Algunas tardes que tiene actividad extraescolar de idioma no merienda por falta de tiempo. • Cena grandes cantidades, según refiere el niño por llegar con mucho apetito. • Suele hacer picoteos a lo largo del día de productos manufacturados comprados con la paga de sus abuelos. No realiza actividad física reglada salvo la realizada en la hora de educación física en el instituto. Suele ocupar su tiempo libre en horas de televisión y con el móvil, él mismo cree que puede estar hora y media diaria viendo la televisión y dos o tres horas con el móvil.
|