|
| Temas de FC |
P. Morató Robert, H. Souto Romero
Unidad de Malformaciones Torácicas del Hospital Infantil Universitario Niño Jesús de Madrid
| Resumen
Las anomalías de la pared torácica son un amplio grupo de distintas malformaciones muy variadas y, en ocasiones, mixtas, que ocasionan deformidades en el esternón, costillas y columna dorsal, principalmente. A pesar del importante efecto visual que en ocasiones presentan, la repercusión funcional, tanto cardiaca como pulmonar, es leve o moderada. El grupo más frecuente es el pectus excavatum, seguido del pectus carinatum. |
| Abstract
Chest wall malformations are a large group of different anomalies that cause deformities in the sternum, ribs and thoracic spine mainly. Although in many occasions the visual effect is important, functional impact is low or moderate. Pectus excavatum is the most frequent malformation followed by pectus carinatum. |
Palabras clave: Malformaciones pared torácica; Pectus excavatum; Pectus carinatum; Síndrome de Poland; Síndrome de Currarino Silverman.
Key words: Chest wall malformations; Pectus excavatum; Pectus carinatum; Poland syndrome; Currarino Silverman syndrome.
Pediatr Integral 2019; XXIII (6): 292 – 300
Anomalías torácicas
Introducción
Las malformaciones de la pared torácica constituyen un grupo variado de defectos que afectan a la caja torácica (costillas, esternón y columna dorsal). Normalmente, estas deformidades están presentes al nacimiento pero, en ocasiones, se muestran por primera vez o se exacerban en la adolescencia(1).
La conformidad de la caja torácica, que relaciona el esternón con las vértebras torácicas mediante las costillas, es la causante de que anomalías de rotación o deformidad esternal produzcan un cierto grado de deformidad de la columna. Igualmente en la escoliosis, podemos encontrar deformidades costales y rotaciones esternales.
Clasificación de las malformaciones de la pared torácica
A lo largo de los años, han sido muchos los autores que han intentado organizar en diferentes categorías, la variedad de defectos que se pueden encontrar.
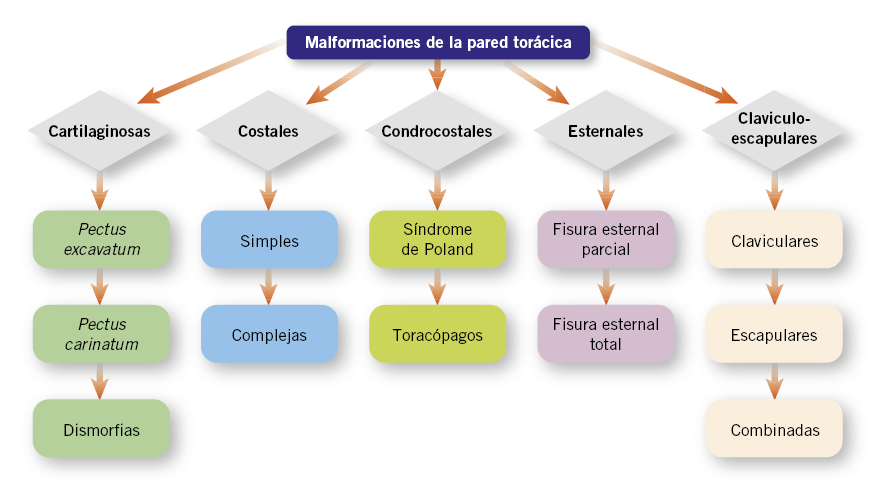
Podemos ver, de esta manera, en la literatura, multitud de clasificaciones (las primeras se remontan a mediados del siglo XIX), aunque la más ampliamente utilizada en el ámbito experto es la publicada por Acastello y Garrido en 2009, que organiza los defectos en función de su origen anatómico(2) (Fig. 1).
Figura 1. Algoritmo de malformaciones de la pared torácica.
De acuerdo con esta norma, los clasificaremos en 5 tipos:
1. Defectos cartilaginosos.
2. Defectos costales.
3. Defectos condrocostales.
4. Defectos esternales.
5. Defectos clavículo-escapulares.
Unidades de malformaciones torácicas
Estos pacientes deben ser controlados en una unidad experta en malformaciones torácicas y con experiencia quirúrgica demostrada. Son pacientes complejos que muchas veces van a asociar, además del defecto torácico, otras patologías.
Debe ser un equipo multidisciplinar, desde el punto de vista quirúrgico, con: cirujanos pediátricos/torácicos, traumatólogos y cirujanos plásticos, y desde el punto de vista médico, con: radiólogos, anestesistas, cardiólogos, neumólogos y ortopedas. No hay que olvidar también que muchos de estos pacientes van a tener una indicación quirúrgica por un defecto estético que provoca en ellos una afectación psicológica. Debemos ser capaces de conectar con el paciente, para poder detectar las posibles angustias que le produce su patología; ya que, en un elevado número, la afectación física es muy leve, pero la psicológica muy elevada. Tenemos la obligación, en todos los casos, de ofrecerles la mejor solución sea quirúrgica o no.
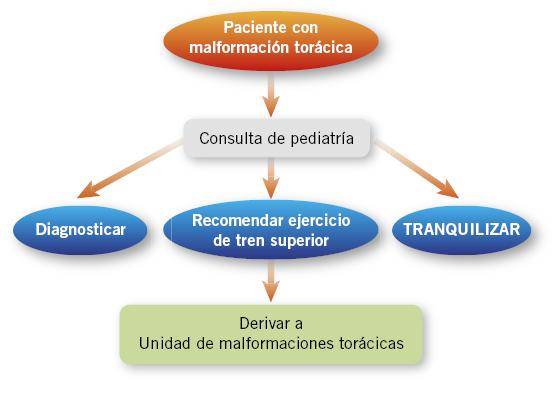
En nuestra unidad, recomendamos una primera consulta en el momento del diagnóstico, donde se hablará con los padres o con el propio paciente, en caso de que este sea capaz de comprender la información. En esta primera consulta, se explicará el defecto en concreto y se les recomendará la importancia de la realización de deporte, sobre todo de tren superior (natación, judo, balonmano, baloncesto, gimnasia deportiva, tenis…). Con la práctica continua de deporte, conseguimos evitar, en ocasiones, que progrese el defecto, pero siempre conseguimos una mejora en su musculatura torácica que: ayuda a disimularlo, aumenta la autoestima del paciente y proporciona una complexión del tórax que nos ayudará mucho en el supuesto de tener que llegar a la cirugía.
Se realizarán visitas anuales en la infancia y cada 4-6 meses en la adolescencia, debido a que es en esa edad, cuando el crecimiento se dispara, pudiendo descontrolar la morfología de la malformación. Este seguimiento más estrecho nos permite controlar las variaciones del tórax y diagnosticar los problemas psicológicos que con más frecuencia aparecen en esta etapa (Fig. 2).
Figura 2. Algoritmo de paciente con malformación torácica.
Estudios complementarios
La evaluación de estos pacientes incluirá determinadas pruebas, encaminadas tanto a conocer la anatomía del defecto como a estudiar las posibles alteraciones funcionales que estén provocando en el paciente.
En general, se reservan las técnicas radiológicas que implican radiación para pacientes con defectos óseos muy complejos. La radiografía simple de tórax en proyección anteroposterior y lateral ha sido sustituida por el TC con bajas dosis de radiación, para ver tanto las estructuras óseas (costillas y esternón) como corazón, pulmones y estructuras vasculares(3). Es útil también para medir el índice de Haller (IH), que es el cociente entre los diámetros transverso y anteroposterior del tórax. Este índice es el más utilizado en la práctica clínica (los pacientes con pectus excavatum suelen tener IH> 3,5), aunque un IH bajo no excluye el diagnóstico ni la indicación quirúrgica (Fig. 3).
Figura 3. Mediciones de diámetros e índices torácicos, así como de rotación esternal.
En la actualidad, en muchos de los centros especializados, se ha sustituido el TC por la resonancia magnética cardiaca (RMN-c) en el estudio diagnóstco prequirúrgico. La RMN-c, aunque tenga menor resolución en la definición anatómica del plano óseo, supera a la ecocardiografía en el estudio cardiovascular, tanto anatómico como funcional del corazón y, sobre todo, su ausencia de radiación la hacen muy adecuada en el paciente pediátrico(4,5).
Últimamente, se han desarrollado escáneres en 3D que permiten medir el defecto de una manera bastante precisa mediante captadores que emplean franjas luminosas. Es rápido y no emite radiación, por lo que puede ser usado ambulatoriamente en la consulta para el seguimiento de los pacientes, con la limitación de que nos muestra únicamente la forma anatómica y no las estructuras internas del tórax(6).
A la mayoría de los pacientes y a todos los que van a ser sometidos a una corrección quirúrgica, se les realiza un estudio de su función cardíaca (ecocardiograma o RMN-c) y respiratoria (espirometría).
Pectus excavatum (PE)
Es la malformación de la pared torácica más frecuente. Se observa en 1 de cada 300 recién nacidos vivos, con una relación 5 a 1 en varones(4) y se da con mayor frecuencia en la raza blanca. Se encuentra una incidencia familiar del 40%(7). Aunque, en la mayoría de los casos, el defecto es congénito y se empieza a hacer visible lentamente a lo largo del primer año de vida, hasta el 15% de los pacientes refieren la aparición del pectus con el desarrollo en la adolescencia.
Se encuentra asociación en un tercio de los pacientes con PE, con síndromes u otras enfermedades, siendo los más frecuentes: el síndrome de Marfan, el síndrome de Ehlers Danlos o el síndrome de Down. También, se relaciona con alguna malformación cardiaca congénita en un porcentaje variable, que va desde el 0,2 al 11,5% de los pacientes, según las distintas publicaciones, así como a diferentes enfermedades respiratorias(8).
Morfológicamente, el defecto consiste en una depresión de la pared torácica anterior y el esternón, con un anormal desarrollo lateral de los cartílagos costales. El punto de depresión máxima de esa concavidad característica suele encontrarse en la parte inferior del esternón(8). Con respecto a la simetría del defecto, la mayoría de los pacientes (hasta el 80%) presenta hundimiento mayor en el lado derecho, lo que conlleva un mayor o menor grado de rotación esternal(7). Es importante también saber que la deformidad puede mantenerse más o menos estable durante la infancia y progresar muy rápidamente durante la pubertad.
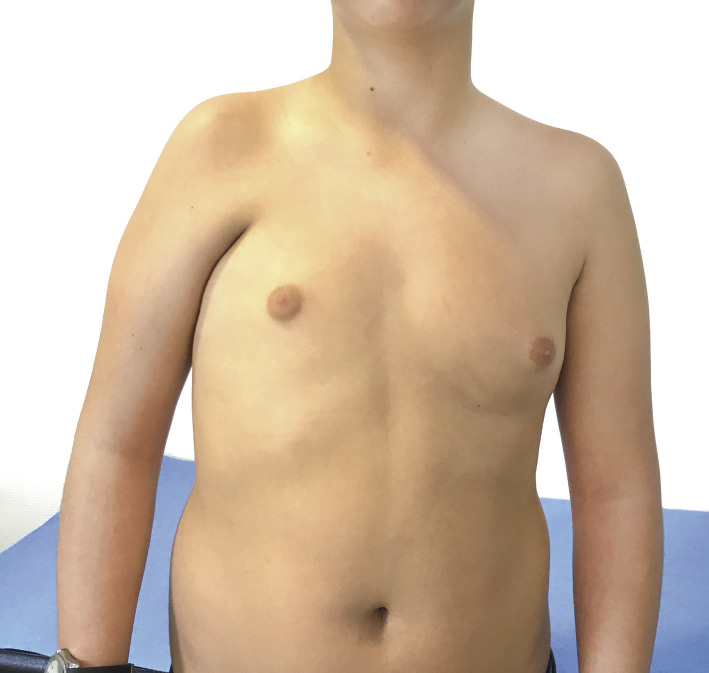
El paciente tipo con PE es alto y delgado y se presenta con una postura muy característica de marcada cifosis dorsal, poca lordosis lumbar y con los hombros hacia delante (Figs. 4 y 5).
Figura 4. Pectus excavatum asimétrico.
Figura 5. Pectus excavatum simétrico.
Las alteraciones funcionales en los pacientes con pectus excavatum, han sido ampliamente estudiadas. En el estudio, van a presentar una disminución de la capacidad vital y del volumen espiratorio forzado, con un patrón típico restrictivo en la espirometría(9,10). En los últimos años, se han publicado revisiones sistemáticas(11) con un mayor número de pacientes, que muestran mejoría en pacientes operados en: tolerancia al ejercicio físico, mejora de la mecánica respiratoria y de los patrones restrictivos de la espirometría, así como disminución de la compresión cardiaca al levantar el esternón y la pared anterior del tórax.
Con respecto al tratamiento, tendremos que diferenciar las medidas conservadoras y ortopédicas de las opciones quirúrgicas. Salvo en PE muy severos que sí provoquen sintomatología y alteraciones funcionales, la indicación de tratar el PE será consecuencia de la repercusión psicológica que le ocasione al paciente y se realizará, en general, cuando nos lo solicite.
Una de las primeras medidas que tenemos que tomar con estos pacientes, es incentivar la modificación de la postura. Es importante intentar que corrijan la posición de los hombros y también se le indicará la realización de deporte (en especial, aquellos que fuercen el tren superior haciendo hincapié en la natación) para conseguir este objetivo de corrección postural, a la vez, que se consigue mejorar la musculatura pectoral. Aunque no hay estudios publicados que demuestren resultados significativos, la repetición de ejercicios de Valsalva forzados se ha visto que ayuda a mejorar el defecto, especialmente en tórax aún no rígidos.
A pesar que hace más de cien años se describió la posibilidad de aplicar vacío en la pared torácica para elevar el esternón, no ha sido hasta las últimas décadas cuando se han desarrollado materiales y técnicas para tratar, de manera conservadora y en su domicilio, a los pacientes de PE.
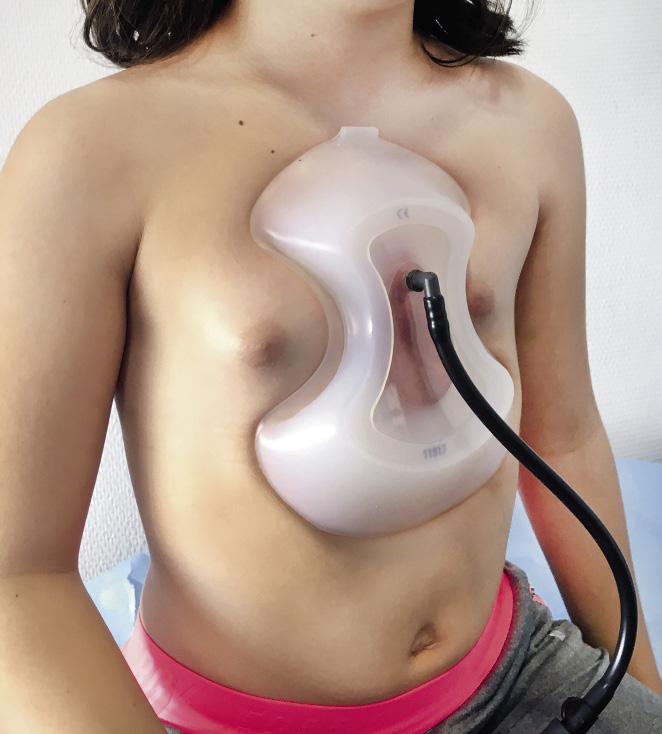
La campana de vacío consiste en un dispositivo que el paciente usará ambulatoriamente y a diario un tiempo determinado con el que se consigue, mediante succión, levantar el esternón corrigiéndose el defecto(12,13). Este tratamiento va a depender de la adhesión al mismo de los pacientes, puesto que la succión mantenida en el tiempo es molesta y pueden encontrarse efectos locales, como irritación e incluso quemaduras que provocan el abandono. No existen recomendaciones estándar ni para la indicación del uso de la campana ni del número de horas que el paciente debe tenerla puesta a diario. Los mejores resultados se han conseguido en pacientes menores de 11 años, con menor profundidad del defecto (menor a 1,5 cm) y con un uso de un mínimo de 12 meses consecutivos(14) (Fig. 6).
Figura 6. Campana de vacío.
La cirugía correctora del PE se indicará siempre que el paciente lo solicite y rechace, no sea posible su uso o no haya dado resultado la campana de vacío.
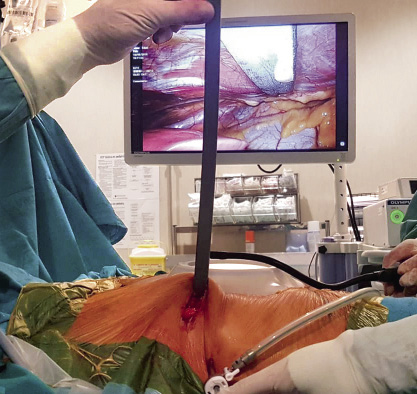
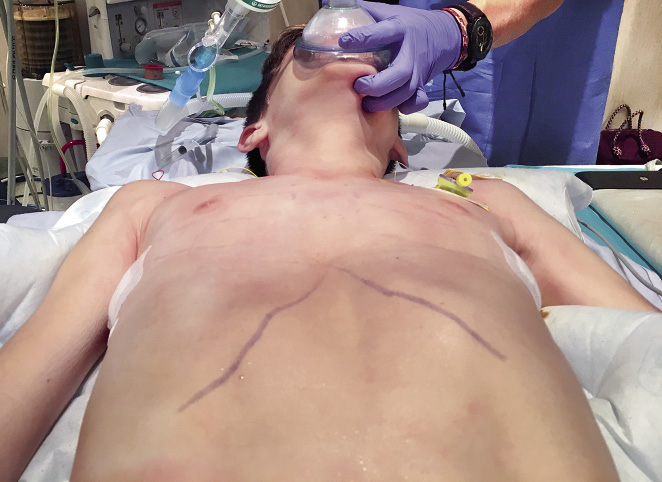
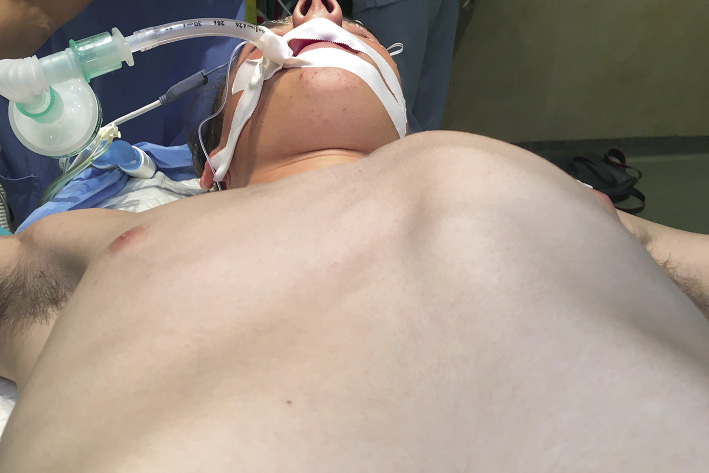
En la actualidad, el abordaje mínimamente invasivo descrito en 1997 por Donald Nuss (técnica de Nuss), es la técnica que más ampliamente se utiliza por los cirujanos en todo el mundo para la corrección del PE(15,16). Consiste en la colocación de una barra metálica retroesternal que levantará el defecto y que se colocará a través de dos incisiones bastante estéticas en la pared lateral del tórax. Esta cirugía se realizará bajo anestesia general y, en la actualidad, se realiza con un control toracoscópico del paso obligatorio del material entre el pericardio y el esternón deprimido. Para mayor seguridad, en este paso crítico, se han desarrollado distintas técnicas para conseguir una elevación esternal intraoperatoria que facilite este paso. El conocimiento y uso de cualquier método que facilite esta difícil maniobra se ha convertido en obligatorio para el cirujano que realice este tipo de cirugía(16,17). En defectos de gran longitud o en casos severos, puede ser necesaria la colocación de dos o más barras (Figs. 7 y 8).
Figura 7. Campana de vacío para elevar el esternón en quirófano.
Figura 8. Imagen del paciente en quirófano y la visión toracoscópica del paso de la barra a través del mediastino.
Con la mejora de técnicas para el control del dolor, tanto intra como postoperatorio, se ha conseguido reducir la estancia hospitalaria y aumentar la satisfacción de los pacientes operados.
El paciente operado deberá evitar realizar esfuerzos, coger peso y tendrá que dormir en decúbito supino durante 6 semanas. A partir de la sexta semana, podrá comenzar sus actividades normales y, a partir de los 3 meses, se iniciará otra vez en la actividad deportiva.
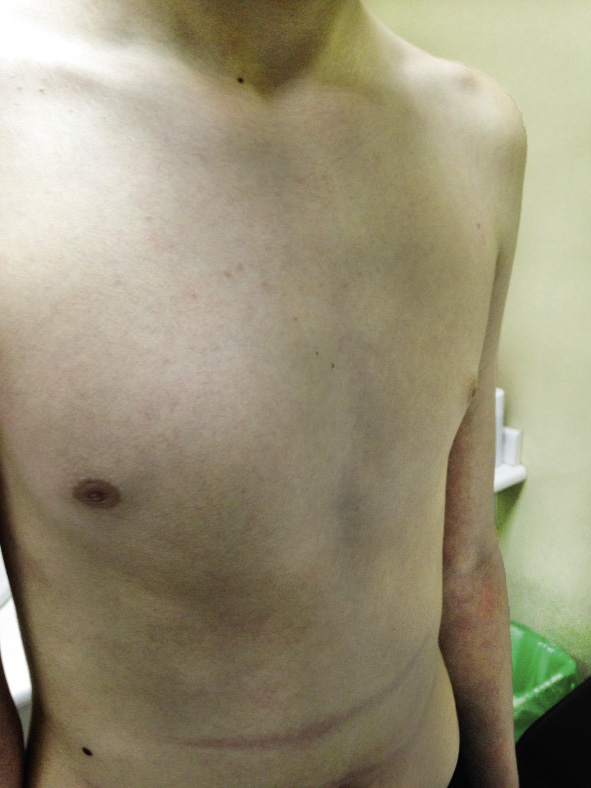
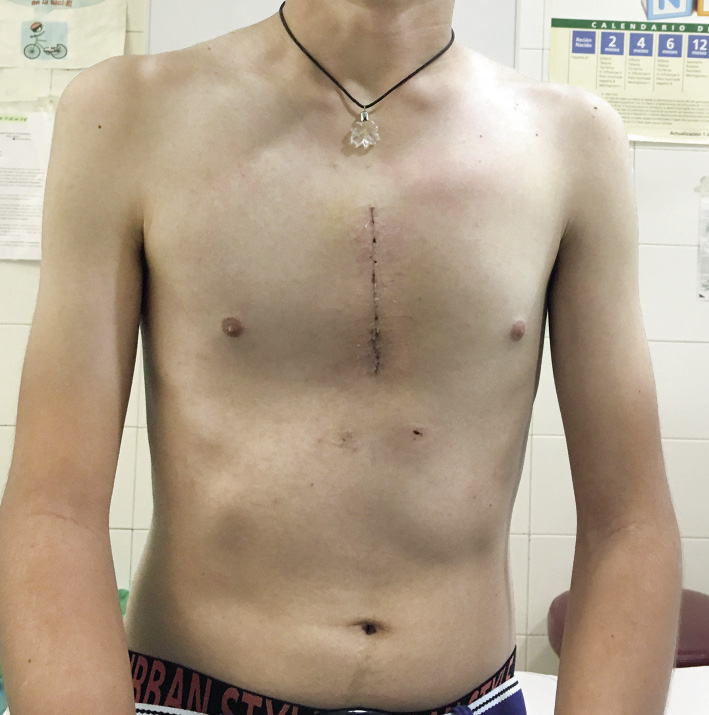
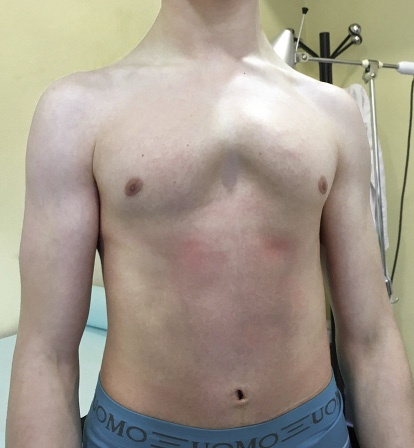
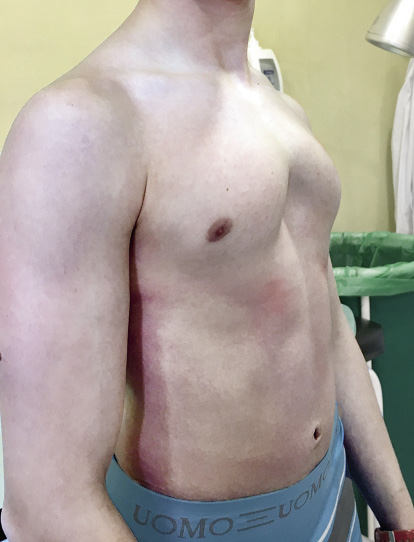
El paciente será portador de esta barra durante una media de tres años, tras los cuales se retirará en otro procedimiento bajo anestesia general. Los porcentajes de recidiva del PE son menores cuanto mayor tiempo ha permanecido la barra en el tórax, siendo excepcional la recaída del PE a partir de los 36 meses(8). La cirugía de retirada es obligatoria por varios motivos: imposibilidad de realizar una reanimación cardiopulmonar en caso de ser necesaria, rechazo del material con el paso del tiempo o el aumento de la posibilidad de infección de la barra entre otras (Figs. 9 y 10).
Figura 9. Paciente antes de la cirugía.
Figura 10. Mismo paciente tras la cirugía.
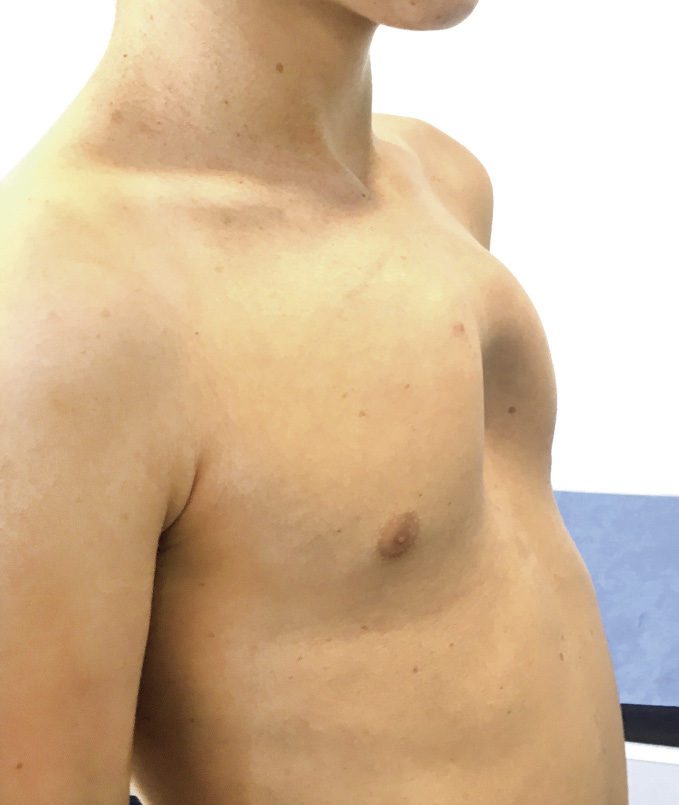
Aunque esta técnica está ampliamente extendida y se usa en pacientes que se operan en la edad adulta, en casos de PE secundarios a cirugías que hayan requerido esternotomías previas o incluso en recidivas de técnicas de Nuss, los mejores resultados, tanto en estética como en menor número de complicaciones, se obtienen en pacientes adolescentes con el tórax aún flexible (Figs. 11 y 12).
Figura 11. Precirugía en quirófano.
Figura 12. Poscirugía en quirófano.
Otras posibilidades quirúrgicas de las que disponemos son: la técnica de Ravitch y sus modificaciones, que consisten en una resección total o parcial de los cartílagos costales afectados en el defecto, seguido de una esternotomía parcial transversa para corregir su posición mediante tornillos o placas. La taulinoplastia o pectus up es otra muy buena posibilidad terapéutica, sin necesidad de esternotomía. Todas estas técnicas, a pesar de ser seguras y resolutivas, nos obligan a realizar una cicatriz de mayor o menor tamaño en medio del tórax y, por tanto, no son la primera elección en pacientes cuya mayor preocupación es la estética de su tórax.
Pectus carinatum
Es la segunda malformación de la pared torácica en frecuencia(2). Consiste en un defecto caracterizado por la protrusión del esternón, asociada o no a la de cartílagos costales hacia fuera de la parrilla costal.
Se presenta con mayor frecuencia en el sexo masculino y se puede clasificar en 3 subtipos, si tomamos de medida la línea entre ambas mamilas: superior, medio (el más frecuente) e inferior. Así mismo, cada uno de estos subtipos puede dividirse en simétrico y asimétrico según esté el defecto en la línea media o en uno de los dos lados, con la consiguiente rotación esternal (Figs. 13 y 14).
Figura 13. Pectus carinatum.
Figura 14. Pectus carinatum asimétrico.
Se han descrito formas familiares y se asocia también a otros síndromes como: Morquio, Down y Marfan.
El defecto, aunque congénito, suele hacerse evidente a partir de los 7-9 años y suele aumentar con el crecimiento en la adolescencia y, en las mujeres, suele provocar una posición no simétrica de las mamas. Al no existir una repercusión funcional respiratoria en casi ninguno de estos pacientes, la causa que nos lleva a tratarlos, en la mayoría de los casos, es la preocupación estética que suele ser, además, el principal motivo de consulta. Otros menos frecuentes son: el dolor con la movilización del tronco o los traumatismos deportivos en la parte que protruye.
El tratamiento de esta malformación va a ser principalmente ortopédico, con un corsé compresor que el paciente tendrá que llevar durante una media de 9-18 meses, la mayor cantidad de horas que le sea posible. Es fundamental que el niño lo solicite, puesto que el cumplimiento terapéutico es básico para alcanzar el éxito.
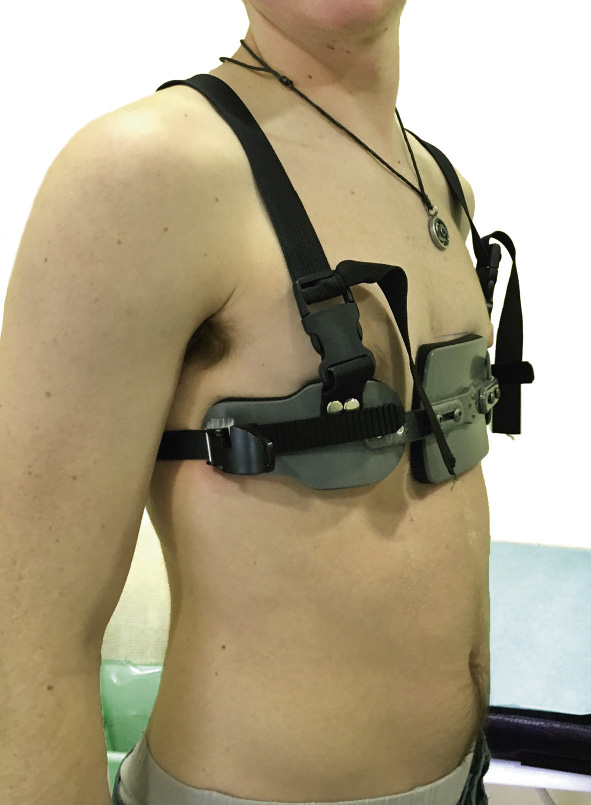
Con el desarrollo de corsés de compresión, que consisten en una especie de chaleco con una placa que ejerce una compresión continua y progresiva del esternón, de forma anteroposterior, provocando un aumento del diámetro del tórax, ensanchándolo lateralmente, se consigue poco a poco una remodelación completa del tórax. Con este tipo de corsés, que requieren un ajuste periódico de la presión que se ejerce, se ha conseguido reducir el tiempo de tratamiento con muy buenos resultados(18,19). Suele indicarse a partir de los 10 años y suele ser muy útil, mientras los pacientes desarrollan su crecimiento en la adolescencia, puesto que en pacientes mayores (a partir de los 16 años de media) el tórax se vuelve rígido y la compresión no es tan eficaz en la corrección. El uso de los escáneres 3D en las consultas de unidades especializadas, permite al paciente apreciar con más facilidad el progreso en la corrección del pectus, lo que ayuda en la adherencia al tratamiento(20) (Figs. 15 y 16).
Figura 15. Corsé de compresión.
Figura 16. Tras corsé de compresión.
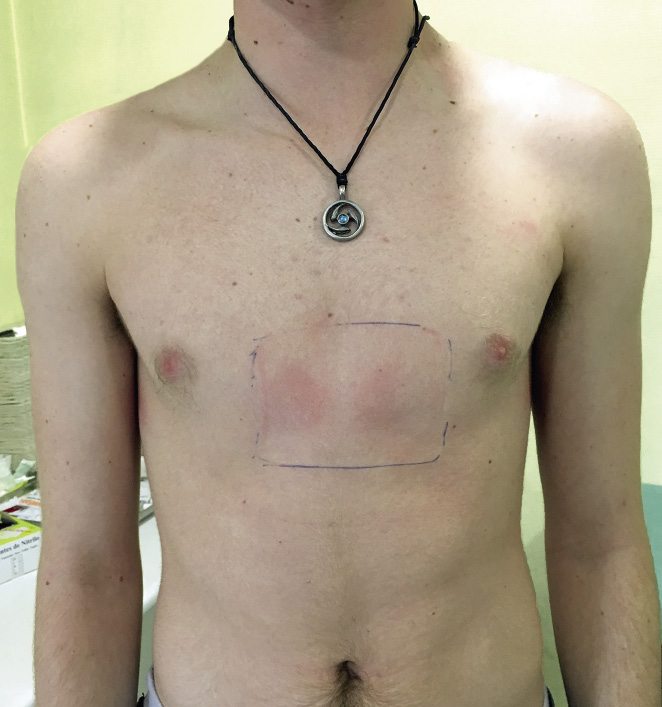
En pacientes que rechazan el tratamiento ortopédico, cuando este haya fracasado o cuando el corsé ya no sea una opción posible, existen opciones quirúrgicas(21), como la esternocondroplastia de Ravitch (resección de los cartílagos afectados, sumada o no a una esternotomía) o la técnica de Abramson (colocación de una barra supraesternal con compresión anteroposterior, al contrario que en la técnica de Nuss). El paciente debe ser consciente de que el defecto será sustituido por cicatrices que, en determinados casos, pueden resultar poco estéticas (Figs. 17 y 18).
Figura 17. Cirugía del pectus carinatum.
Figura 18. Mismo paciente tras cirugía.
Síndrome de Currarino-Silverman
Es una malformación esternal que, en muchas ocasiones, se diagnostica de pectus excavatum y en otras de carinatum, ya que se considera una malformación mixta.
Se puede apreciar una deformidad con forma de herradura, si observamos al paciente frontalmente y una convexidad superior con depresión inferior del esternón de manera bastante simétrica. Al existir una osificación prematura del esternón, esta malformación va a ser muy rígida y no susceptible a corrección con corsé, por lo que estos pacientes son subsidiarios de tratamiento quirúrgico en el caso de solicitarlo (Figs. 19 y 20).
Figura 19. Síndrome de Currarino.
Figura 20. Síndrome de Currarino.
Síndrome de Poland
Con una incidencia aproximada de 1 por cada 30.000 recién nacidos vivos, el síndrome de Poland es una condición muy poco frecuente.
La etiología no está clara y se siguen estudiando los mecanismos etiopatogénicos, entre los cuales destaca: la hipótesis del insulto vascular o alteraciones en genes que regulan las etapas embriológicas iniciales, en especial en la formación de los músculos pectorales y el esqueleto óseo(22).
Es más frecuente su presentación de manera aislada, aunque también se asocia a otros síndromes como: Klippel-Feil, Moebius o a la secuencia de Pierre-Robin, entre otros. Se han descrito también casos familiares.
La presentación, en la mayoría de los casos, es unilateral. Este síndrome consiste en la aparición de anomalías torácicas y del miembro superior ipsilateral (la mano con mayor frecuencia). Son múltiples las presentaciones clínicas que nos podemos encontrar en función de la etapa de la embriogénesis que se haya visto afectada, provocando este amplio rango de variabilidad, a veces, un retraso en el diagnóstico, ya que los defectos que pueden verse van desde una simple hipoplasia en una mama, hasta la agenesia completa del miembro superior o ausencia de múltiples costillas, agenesia esternal o pectus excavatum, entre otras. En casi una décima parte de los pacientes, se ha descrito una dextrocardia(22).
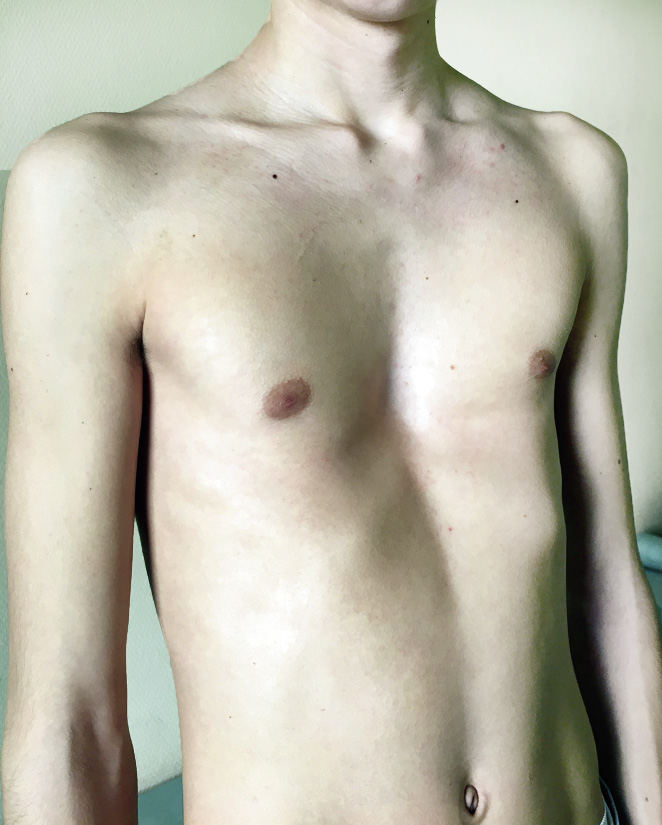
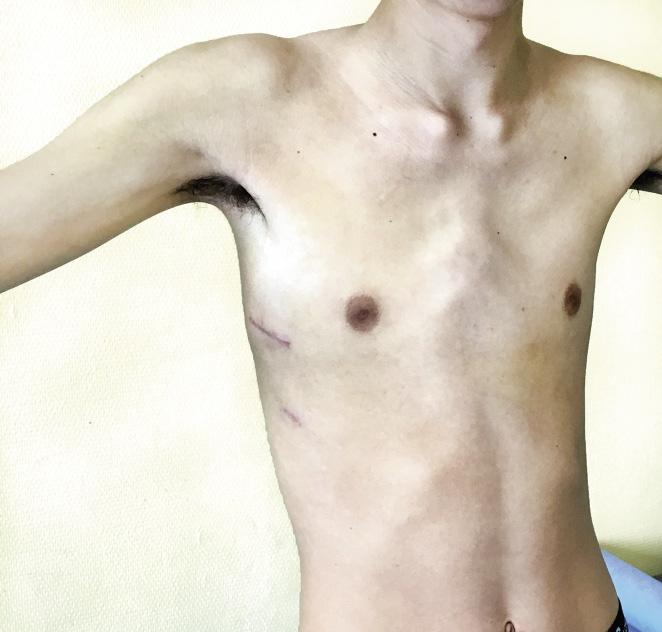
El diagnóstico es clínico, observándose una asimetría del tórax más o menos evidente, generalmente con una depresión anterior infraclavicular. El resto de músculos de la espalda y del brazo van a realizar una compensación que hará que la ausencia de la movilidad del miembro superior sea excepcional (Figs. 21 y 22).
Figura 21. Síndrome de Poland.
Figura 22. Síndrome de Poland.
Se realizarán estudios radiológicos como: ecografía de los músculos de la pared torácica o TAC de tórax, para el estudio de las anomalías costales y como ayuda en la planificación de una futura cirugía.
El tratamiento de este tipo de pacientes es quirúrgico y el propósito fundamental del mismo suele ser mejorar la estética del defecto. El manejo debe ser multidisciplinar entre cirujanos pediátricos o torácicos y cirujanos plásticos. Suele esperarse al término del crecimiento del paciente, si la presentación clínica lo permite. En los pacientes con afectación de la mano, se requerirá un manejo especial orientado a aumentar la funcionalidad, que va a consistir principalmente en la liberación de sindactilias (corrección a los 3-4 años) y apertura de la primera comisura (corrección al primer año de edad).
Son múltiples y, en algunos casos, muy complejas las técnicas quirúrgicas descritas, pero el propósito fundamental será conseguir una simetría torácica con el lado no afecto(23,24). La ausencia de músculos de la pared se corregirá con colgajos musculares (el músculo dorsal ancho es el más frecuentemente utilizado) o prótesis. La hipoplasia o ausencia mamaria se corregirán usando: prótesis, rellenos con grasa del paciente o reconstrucciones mamarias complejas con colgajos microquirúrgicos y, en los casos en los que se encuentre una afectación de la pared ósea y cartilaginosa, se puede recurrir a modelos costales de titanio u otros materiales e, incluso, a esternocondroplastias, según técnicas de Nuss o Ravitch, entre otras.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio del autor.
1.* Obermeyer RJ, Goretsky MJ. Chest wall deformities in pediatric surgery. Surg Clin North Am. 2012; 92: 669-84.
2. Acastello E, Garrido P. Actualización de la clasificación de las malformaciones congénitas de la pared torácica: 22 años de experiencia en un hospital pediátrico. Rev. Med. Clin. Condes. 2009; 20: 758-67.
3. Mak SM, Bhaludin BN, Naaseri S, Di Chiara F, Jordan S, Padley S. Imaging of congenital chest wall deformities. Br J Radiol. 2016; 89: 20150595.
4. Dore Reyes M, De La Torre C, Bret Zurita M, Triana Junco P, Jiménez Gómez J, Romo Muñoz M, et al. Benefits of magnetic resonance for the study of pectus excavatum in children: initial experience. Cir Pediatr 2017; 30: 71-6.
5. Lo Piccolo R, Bongini U, Basile M, Savelli S, Morelli C, Cerra C, et al. Chest fast MRI: an imaging alternative on pre-operative evaluation of Pectus Excavatum. J Pediatr Surg. 2012; 47: 485-9.
6. Taylor JS, Madhavan S, Szafer D, Pei A, Koppolu R, Barnaby K, et al. 3D Optical Imaging for Pectus Excavatum Assessment. Ann Thorac Surg. 2019; 108: 1065-71.
7. Kelly RE, Quinn A, Varela P, Redlinger RE, Nuss D. Dysmorphology of chest wall deformities: frequency distribution of subtypes of typical pectus excavatum and rare subtypes. Arch Bronconeumol. 2013; 49: 196-200.
8. Nuss D, Obermeyer RJ, Kelly RE. Pectus excavatum from a pediatric surgeon’s perspective. Ann Cardiothorac Surg. 2016; 5: 493-500.
9. Frantz FW. Indications and guidelines for pectus excavatum repair. Curr Opin Pediatr. 2011; 23: 486-91.
10. Redlinger RE, Kelly RE, Nuss D, Goretsky M, Kuhn MA, Sullivan K, et al. Regional chest wall motion dysfunction in patients with pectus excavatum demonstrated via optoelectronic plethysmography. J Pediatr Surg. 2011; 46: 1172-6.
11.* Jaroszewski DE, Velazco CS, Pulivarthi VSKK, Arsanjani R, Obermeyer RJ. Cardiopulmonary Function in Thoracic Wall Deformities: What Do We Really Know? Eur J Pediatr Surg Off J Austrian Assoc Pediatr Surg Al Z Kinderchir. 2018; 28: 327-46.
12. Patel AJ, Hunt I. Is vacuum bell therapy effective in the correction of pectus excavatum? Interact Cardiovasc Thorac Surg. 2019.
13. Haecker F-M, Mayr J. The vacuum bell for treatment of pectus excavatum: an alternative to surgical correction? Eur J Cardio-Thorac Surg Off J Eur Assoc Cardio-Thorac Surg. 2006; 29: 557-61.
14. Obermeyer RJ, Cohen NS, Kelly RE, Ann Kuhn M, Frantz FW, McGuire MM, et al. Nonoperative management of pectus excavatum with vacuum bell therapy: A single center study. J Pediatr Surg. 2018; 53: 1221-5.
15. Nuss D, Kelly RE, Croitoru DP, Katz ME. A 10-year review of a minimally invasive technique for the correction of pectus excavatum. J Pediatr Surg. 1998; 33: 545-52.
16. Nuss D, Obermeyer RJ, Kelly RE. Nuss bar procedure: past, present and future. Ann Cardiothorac Surg. 2016; 5: 422-33.
17. Haecker F-M, Krebs T, Kocher GJ, Schmid RA, Sesia SB. Sternal elevation techniques during the minimally invasive repair of pectus excavatum. Interact Cardiovasc Thorac Surg. 2019; ivz142, https://doi.org/10.1093/icvts/ivz142.
18.* Martinez-Ferro M, Bellia Munzon G, Fraire C, Abdenur C, Chinni E, Strappa B, et al. Non-surgical treatment of pectus carinatum with the FMF® Dynamic Compressor System. J Vis Surg. 2016; 2: 57.
19. Jung J, Chung SH, Cho JK, Park S-J, Choi H, Lee S. Brace compression for treatment of pectus carinatum. Korean J Thorac Cardiovasc Surg. 2012; 45: 396-400.
20. Kelly RE, Obermeyer RJ, Kuhn MA, Frantz FW, Obeid MF, Kidane N, et al. Use of an Optical Scanning Device to Monitor the Progress of Noninvasive Treatments for Chest Wall Deformity: A Pilot Study. Korean J Thorac Cardiovasc Surg. 2018; 51: 390-4.
21. Cohee AS, Lin JR, Frantz FW, Kelly RE. Staged management of pectus carinatum. J Pediatr Surg. 2013; 48: 315-20.
22.* Romanini MV, Calevo MG, Puliti A, Vaccari C, Valle M, Senes F, et al. Poland syndrome: A proposed classification system and perspectives on diagnosis and treatment. Semin Pediatr Surg. 2018; 27: 189-99.
23. Dingeldein MW, Lu CJ, Kim AW, Ostric S, Liptay MJ, Holterman MJ. Simultaneous costal cartilage-sparing modified Ravitch procedure and latissimus dorsi transfer for chest wall deformity repair in Poland’s syndrome. J Pediatr Surg. 2009; 44: e29-32.
24. Manzano Surroca M, Parri F, Tarrado X. Poland Sequence: Retrospective Analysis of 66 Cases. Ann Plast Surg. 2019; 82: 499-511.
| Caso clínico 2 | ||
|
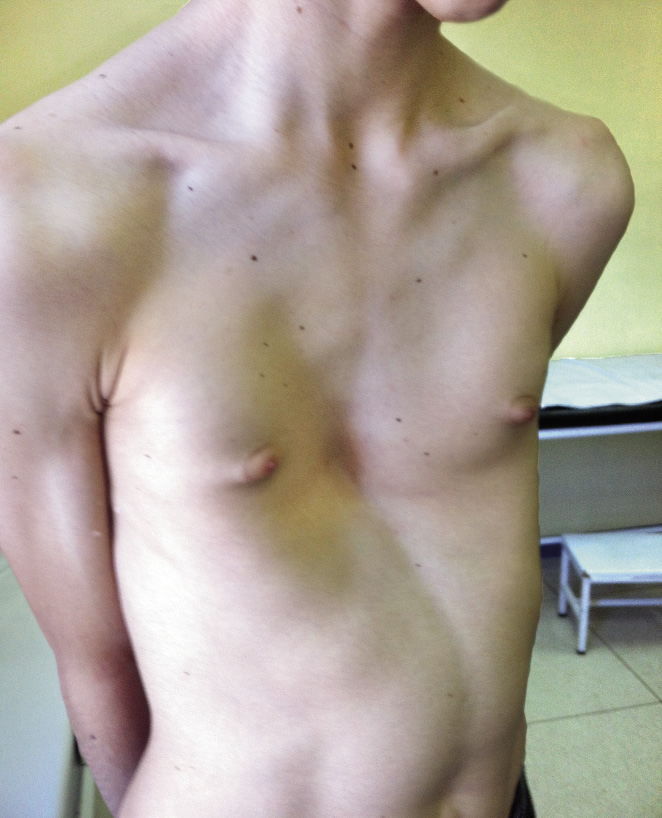
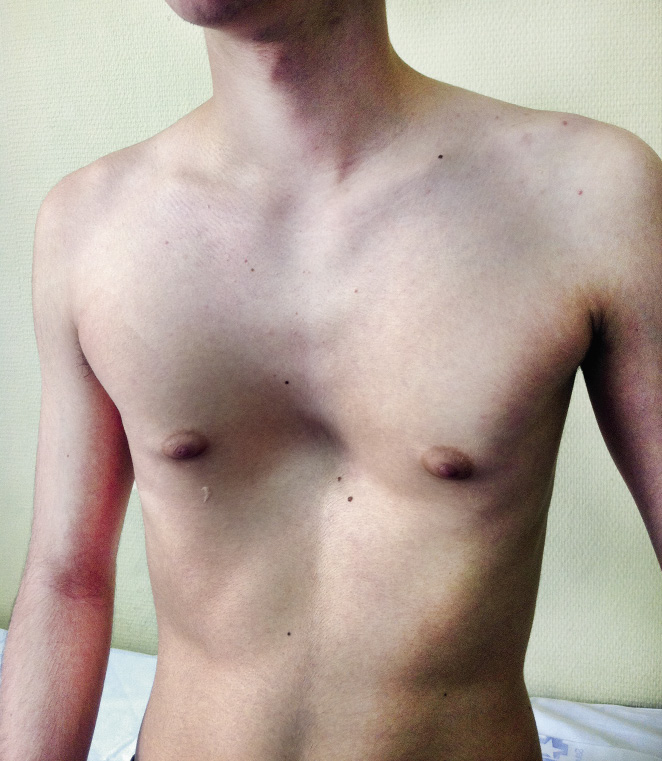
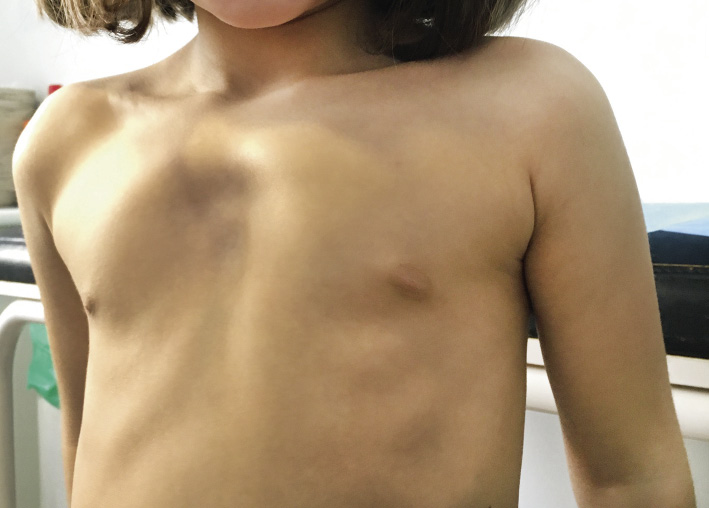
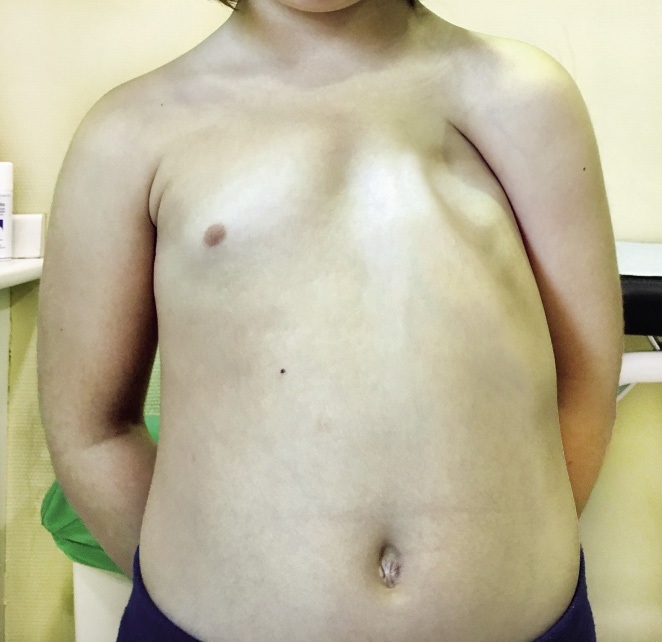
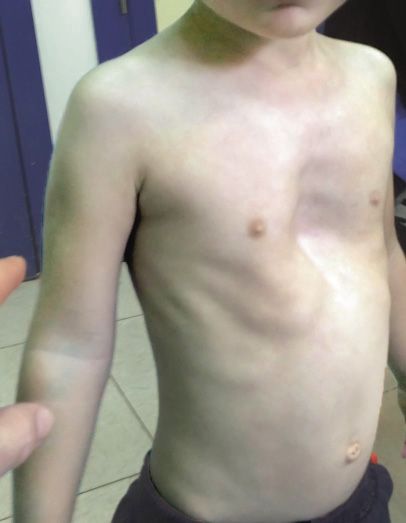
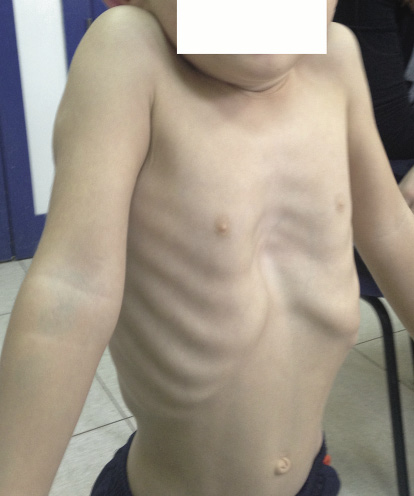
Varón de 5 años que nos consulta por malformación torácica desde recién nacido, que se agudiza con la inspiración profunda. Los padres presentan gran ansiedad por la patología del niño, a pesar de que su desarrollo es rigurosamente normal. No tiene antecedentes médicos de interés y solo ha sido operado de fimosis. A la exploración, objetivamos un hundimiento esternal y de las costillas afectadas, que aumenta en la inspiración. Flexibilidad normal del tórax y no encontramos puntos dolorosos (Figs. 25 y 26).
|
||