| Temas de FC |
G. Pin Arboledas*, M. Sampedro Campos**
*Clínica Quirón. Valencia. **C.S. Novoa Santos. Ourense
| Resumen
Conocer la regulación del sueño con sus tres facetas (circadiana, homeostasis y evolutiva), la estructura interna del sueño y la relación sueño-nutrición, basada en el concepto de crononutrición, que se resumen en este artículo, permite al pediatra de Atención Primaria: enfocar de manera adecuada la prevención de los problemas del sueño, adecuar las expectativas de las familias a la realidad fisiológica por etapas y sentar las bases de una adecuada atención a los problemas y/o trastornos más comunes relacionados con el sueño. Ese es el objetivo fundamental de estas páginas. |
| Abstract
Understanding the regulation of sleep in its three aspects (circadian, homeostasis and evolutionary), the internal structure of sleep and the sleep-nutrition relationship based on the concept of chrononutrition, that are summarized in this article, will allow the primary health care pediatrician to adequately focus on the prevention of sleep problems, to adapt the families’ expectations to the physiological reality in stages and to lay the foundations for an adequate approach to the most common disorders related to sleep. That is the fundamental objective of these pages. |
Palabras clave: Sueño REM; Circadiano; Crononutrición; EEG
Key words: REM sleep; Circardian; Chrononutrition; EEG
Pediatr Integral 2018; XXII (8): 358 – 371
Fisiología del sueño y sus trastornos. Ontogenia y evolución del sueño a lo largo de la etapa pediátrica. Relación del sueño con la alimentación. Clasificación de los problemas y trastornos del sueño
Fisiología del sueño y sus trastornos
Introducción
El sueño es un fenómeno activo, complejo, necesario para la vida y que representa un logro en el desarrollo psicomotor del niño.
Desde que en 1951, Aserinsky y Kleitman, descubrieron el sueño de movimientos oculares rápidos (REM), los estudios sobre el sueño empezaron a tener auge, dejando de considerarlo como un estado pasivo en el que no ocurría nada, en el que muchas de las funciones corporales quedaban suspendidas y otras permanecían en un estado de mantenimiento automático con los mínimos necesarios para mantener la vida. Actualmente, se sabe que el sueño es un estado en el que intervienen diferentes sistemas que se influyen mutuamente. Es un fenómeno activo, necesario, periódico y complejo, que sigue una periodicidad circadiana (20-28 h) que en el adulto es aproximadamente de 24 h. Es, además, un proceso evolutivo que comienza ya en la etapa prenatal, de tal forma que dormir toda la noche es un logro en el desarrollo psicomotor gobernado principalmente por factores madurativos, constitucionales y genéticos. El buen dormir es el resultado de la combinación de las leyes biológicas, el apego y la actitud de la familia. El ser humano invierte, aproximadamente, un tercio de su vida en dormir, lo que demuestra que dormir es una actividad absolutamente necesaria en la que se llevan a cabo funciones fisiológicas imprescindibles para el equilibrio psíquico y físico. La duración del sueño varía en función de la edad, estado de salud, estado emocional y otros factores, y su duración ideal es la que nos permite realizar las actividades diarias con normalidad(1,2).
Fases del sueño
En circunstancias normales, el sueño se divide en dos estados diferenciados: sueño no REM (NREM o NR) y sueño REM (R) o sueño de ondas lentas o sueño de movimientos oculares rápidos:
1. Fase NREM (No Rapid Eye Movement) también llamada NR.
Comprende, a su vez, varios estadios:
• Fase N1: es la más corta y abarca el sueño más superficial.
- Es fácil despertar al sujeto desde este estadio.
- Los ojos se mueven lentamente por debajo de los párpados cerrados sin ritmicidad.
- La respiración es calmada y la frecuencia cardiaca lenta.
- Existen algunos movimientos groseros en busca de posiciones cómodas.
- La situación todavía se relaciona con los problemas diurnos, aunque después de 10 minutos en este sueño, no se recuerda lo que se ha escuchado, leído o preguntado justamente antes de dormirse.
• Fase N2: supone el 50% del sueño total.
- En esta fase ya se aprecian ondas cerebrales típicas, con los complejos K y los “husos de sueño” (a partir de los 3 meses de edad).
- Ausencia de movimientos oculares.
- Frecuencia cardiaca lenta con alguna arritmia.
- Los sueños son raros y no se suelen recordar.
• Fase N3: sueño muy profundo y reparador.
- Presencia de ondas delta cerebrales.
- Ausencia de movimientos oculares.
- Frecuencias cardiaca y respiratoria muy lentas.
- Ausencia de sueños.
2. Fase REM (R). También llamado sueño paradójico o sueño MOR (movimientos oculares rápidos).
Se caracteriza por:
• Presencia de movimientos oculares rápidos (Rapid Eye Movements).
• Frecuencia cardiaca y respiración irregulares.
• Cuerpo “paralizado” a excepción de pequeños músculos periféricos y pequeñas sacudidas.
• Presencia de sueños emocionales activos.
• Es más frecuente al final de la noche.
• El EEG se parece al de la vigilia.
• Esta fase se incrementa durante el proceso de aprendizaje activo.
• Se asocia con una elevada actividad cerebral.
Concepto de hipnograma
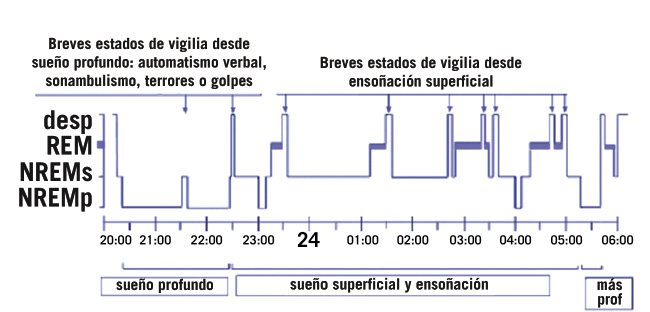
Se llama HIPNOGRAMA a la representación gráfica de las diferentes fases del sueño a lo largo de una noche, esto es, de la arquitectura del sueño.
A lo largo de la noche hay varios ciclos de sueño, cuya duración se va alargando de 40 minutos en la infancia a 80-90 minutos en el adulto, y en los que se alternan ambos estados NR y R; la representación gráfica de la cronología de las diferentes fases del sueño se conoce como hipnograma (Fig. 1).
Figura 1. Hipnograma. Desp: vigilia. REM: sueño R (representado con las barras en azul). NREMs y NREMp corresponden al N1, N2 y N3.
A lo largo de una noche de sueño, tras un breve periodo denominado latencia de sueño (que suele durar entre 20 y 30 minutos según la edad del niño), se va entrando progresivamente a la fase de sueño profundo, pasando por las dos fases anteriores de sueño más superficial (N1 y N2). Si se realiza una polisomnografía (detecta los cambios que se producen en el organismo durante el sueño) en la que se registra EEG, electrooculograma (EOG), electromiograma (EMG) y otras variables, como: actividad cardiaca, movimientos respiratorios, etc. Se puede observar como progresa el sueño, apreciándose ondas cerebrales típicas con los complejos K y los “husos de sueño”, para pasar finalmente a constatarse la presencia de ondas delta típicas del sueño profundo. Si se continúa con el registro, a los 40-90 minutos (según la edad), comienza una serie de cambios en el EEG con la aparición de frecuencias similares a la vigilia, y en el EOG movimientos oculares rápidos, sin embargo, la actividad muscular alcanza una relajación total. Estaríamos en fase REM y se completa así un ciclo de sueño. Cada vez que esto ocurre, casi se produce un despertar, es lo que se denomina “despertares superficiales, arousal o microdespertares”(1).
A lo largo de la noche, se producen varios ciclos de sueño, los periodos de sueño REM son más cortos al principio de la noche y más largos al final, el sueño NR profundo se produce al principio y al final de la noche, durante el resto del tiempo predomina el sueño NR superficial.
Regulación del ciclo sueño-vigilia
El sueño, como el resto de funciones del organismo, funciona mediante ciclos, es decir, que se repiten de forma reiterativa cada determinado tiempo.
Se considera que el sueño y la vigilia obedecen a tres tipos de procesos:
1. Un proceso homeostático, que controla la producción sucesiva del sueño y vigilia.
2. Un proceso circadiano, que determina la organización del sueño y la vigilia en torno a un ciclo de 24 h.
3. Un proceso ultradiano que produce, dentro del sueño, las oscilaciones entre sueño NREM y sueño REM.
En cronobiología(3), se suele utilizar como unidad de frecuencia el día y, según su frecuencia, los ritmos se clasifican en:
• Ritmos circadianos: circa (cerca) die (día), cuya duración es alrededor de 24 h.
• Ritmos infradianos, de duración mayor a 24 h.
• Ritmos ultradianos, de duración menor a 24 h.
El ciclo vigilia sueño es un claro ejemplo de ritmo circadiano. La expresión de los ritmos circadianos depende de un conjunto de elementos estructurales que constituyen el sistema circadiano. Este sistema mantiene organizado temporalmente el organismo del niño y le permite sincronizarse con la oscilación ambiental (zeitgeber). Uno de los zeitgeber más potentes es el ciclo de la luz diurna y la oscuridad nocturna y, por ello, la importancia desde el inicio de la vida de la exposición del niño a estos ciclos luz/oscuridad. Este ritmo está generado y organizado por una estructura marcapaso o reloj circadiano: el núcleo supraquiasmático (NSQ), localizado en el hipotálamo y que precisa de sincronizadores tanto externos como internos; de los externos, la luz y los hábitos sociales son los más importantes. La luz percibida por las células ganglionares fotosensibles de la retina se transforma en impulsos nerviosos que llegan al NSQ que, a su vez, transmite la información de la duración del día a los osciladores secundarios.
Entre los sincronizadores internos destacan: secreción de melatonina, secreción de cortisol y temperatura corporal.
En la fisiología del sueño intervienen también mecanismos homeostáticos que tienden a mantener un equilibrio interno, cuantas más horas pasa un individuo durmiendo, menor es la necesidad de dormir (la regulación del sueño es similar a la del apetito y la sed, actividades también controladas por el hipotálamo).
Otro factor importante lo constituye la edad. El reloj circadiano humano, a veces, se altera y va demasiado rápido o demasiado lento, de manera que los ritmos empiezan relativamente avanzados o retrasados con respecto a lo que está preprogramado. Este ritmo circadiano varia también con la edad: los adolescentes y adultos jóvenes prefieren acostarse tarde y levantarse tarde, mientras que la gente mayor tiende a acostarse y levantarse pronto. Parece ser que esto es el resultado de que el reloj biológico se acelera con la edad(1,4).
Duración del sueño
Eficiencia sueño: tiempo dormido/tiempo en la cama.
La cantidad total de sueño se expresa por el número de horas y la profundidad. Cada persona tiene unas necesidades de sueño específicas que, en el caso de los niños, puede coincidir o no con lo que los padres desean, de tal manera que podemos obligar a dormir más a los niños, pero esto hace que disminuya la profundidad del sueño, además de la eficiencia del mismo.
La duración del sueño nocturno presenta diferencias individuales, pero también se relaciona con la ubicación geográfica y la cultura. Así, hay diferencias de más de 1,7 horas entre los países del norte, sur y este de Europa. Existen percentiles de tiempo dedicado al sueño(4).
Teniendo en cuenta el concepto de eficiencia del sueño y los hábitos de sueño individual, se puede hacer una clasificación en la que aparecerán diferentes patrones de sueño desde el inicio de la vida:
• Dormidores cortos: necesitan pocas horas de sueño para encontrarse plenos durante el día (estarían en percentiles 3-25 de las curvas de sueño).
• Dormidores largos: necesitan más horas de sueño que la media (percentiles por encima de 75).
• Dormidores “tipo alondra”: necesitan acostarse y levantarse temprano.
• Dormidores tipo “búho” o “mochuelo”: desean trasnochar y, por consiguiente, levantarse más tarde.
Ontogenia del sueño: evolución del sueño del feto al adolescente, la etapa de maduración
Evolución de los ciclos del sueño del niño pretérmino al niño a término
El SNC es el sistema ejecutivo que controla el sueño, sus componentes y el ciclo vigilia/ sueño, de manera que la arquitectura del sueño está sujeta al estado de maduración cerebral.
Los estudios del sueño en el feto, recién nacido pretérmino y recién nacido a término son escasos y con unas características determinadas, entre las que podemos destacar(5):
• La diferenciación de los estadios de sueño en el pretérmino, se basa más en sus características conductuales y ciertos cambios fisiológicos que en el EEG(6).
• Los periodos que no pueden ser definidos claramente en alguno de los tres estados (vigilia, sueño activo o sueño tranquilo), se denominan sueño indeterminado o de transición. Este sueño predomina en el gran pretérmino, pero representa únicamente el 3% en el ciclo del recién nacido.
• Vigilia: se define por periodos en los que los ojos están abiertos con aspecto de alerta, movimientos corporales al azar, vocalizaciones y respiración irregular.
• Sueño activo: se caracteriza por la presencia conjunta de movimientos oculares, movimientos corporales, disminución del EMG y un patrón EEG continuo.
• Sueño tranquilo: se caracteriza por incremento del tono EMG, respiración regular y ausencia de movimientos corporales. En él se da el trazado EEG llamado alternante y el de alto voltaje de ondas lentas.
• Las alteraciones relacionadas con el sueño en los niños pretérmino, generalmente, están eclipsadas por los problemas médicos que presentan, por lo que la atención se centra en la conservación y mantenimiento de la ventilación y la protección e integridad del frágil SNC.
• Los estudios polisomnográficos realizados a un recién nacido pretérmino, a menudo, son difíciles de interpretar y suelen estar llenos de artefactos ocasionados por la atención médica y técnica, y se realizan generalmente tras la estabilización clínica.
• Tanto el estado de sueño como el estado de vigilia, se inician como procesos independientes del ambiente, enraizados en la regulación genética del metabolismo monoamino, de manera que el desarrollo de los ritmos actividad/reposo durante el primer año de vida refleja la maduración del comportamiento vigilia/sueño del niño.
• El ritmo ultradiano y la periodicidad diurna de 24 horas se desarrollan pronto después del nacimiento. El ritmo de 24 horas emerge rápidamente, pero muestra un desarrollo completo sólo después de los 3-4 meses de edad. El patrón de desarrollo diurno de descanso/actividad está fuertemente influenciado por la madre.
Debido a estas dificultades, se ha valorado la maduración de los movimientos corporales del pretérmino como una guía para valorar el sueño en estos niños, con el siguiente orden:
• Los movimientos corporales a las 28 semanas de gestación.
• Los movimientos oculares a las 30 semanas de gestación.
• La respiración a las 34 semanas de gestación.
Valoraremos, pues, la evolución del patrón electroencefalográfico, el ritmo cardiaco y la actividad muscular, como las variables que nos van a permitir clasificar y estudiar el sueño a lo largo de la vida fetal.
Por esta razón, en prematuros y neonatos, son muy importantes las observaciones conductuales, que deben hacerse directamente en el registro poligráfico y deben incluir comentarios sobre los ojos, la boca, expresión facial, movimientos corporales, vocalizaciones e intervenciones de los cuidadores(7).
Los patrones de motilidad antes de la semana 38 son predictivos acerca de los patrones electrofisiológicos, de manera más frecuente que a la inversa.
Valoraremos la maduración de los ciclos del sueño en diferentes etapas de la vida fetal, teniendo en cuenta que el EEG del pretérmino es dependiente de la edad concepcional: el desarrollo del ritmo vigilia-sueño en pretérminos, depende más de su edad cronológica que del ambiente. No se retrasa si estos son dados de alta de las Unidades de Cuidados Intensivos Neonatales, con luz constante, antes de que el reloj biológico innato del niño esté lo suficientemente maduro para responder al ciclo ambiental; sin embargo, este ritmo es menos estable durante el primer año de vida, si lo comparamos con los nacidos a término.
Evolución del EEG de sueño durante la gestación(8)
El sueño y la vigilia del feto no pueden ser diferenciados antes de las 24 semanas de gestación.
El EEG de sueño antes de las 24 semanas de gestación
A partir de aproximadamente las 12 semanas de gestación, los patrones EEG son reemplazados por diferentes ritmos eléctricos en distintas localizaciones, de manera que la actividad eléctrica está presente antes de las 24 semanas de gestación, pero el sueño y la vigilia no pueden ser diferenciados por las características del EEG o por el comportamiento del feto.
El EEG de sueño de la 24 a 28 semanas de gestación(9,10)
El EEG muestra un patrón discontinuo: periodos de actividad eléctrica limitada de aproximadamente 3 minutos están separados por picos de actividad de aproximadamente 20 segundos, que se pueden observar en pretérminos neurológicamente normales de más de 27 semanas de gestación.
Generalmente, esta actividad es simétrica, rítmica y puede estar compuesta por frecuencias alfa, theta y delta.
A las 28 semanas, ya se pueden observar variaciones cíclicas del EEG asemejando a unos ciclos vigilia-sueño tempranos. Estas variaciones cíclicas podrían representar intercambios tálamo-corticales e indicar la integridad de la función del SNC, de manera que podría ser útil como un test no invasivo de la función cerebral del pretérmino.
Las ondas punta son frecuentes a esta edad y son normales si son frontales o son esporádicas en cualquier localización. Se consideran anormales si son repetitivas, unilaterales u ocurren durante el periodo tranquilo del patrón discontinuo.
El sueño de transición (TS) está presente probablemente en los mamíferos en general, y es la actividad observada en el cerebro aislado. Es de corta duración en los animales y es probablemente esencial para la supervivencia de la especie.
El EEG de sueño de la 28 a 32 semanas de gestación(11,12)
El patrón discontinuo persiste, pero los picos de actividad caen dramáticamente en duración (1 o 2 segundos).
A esta edad, es difícil identificar el sueño tranquilo, pues más del 85% es sueño activo.
El sueño activo se caracteriza por un incremento del flujo sanguíneo de inicio rápido que coincide con una disminución de la resistencia vascular cerebral, de manera que estos cambios en la resistencia son críticos para determinar las características de los cambios del flujo sanguíneo en el sueño activo. El óxido nitrico (NO) juega un papel importante en el cerebro neonatal, promoviendo la vasodilatación durante el sueño y contribuyendo a las diferencias que se observan en el flujo sanguíneo cerebral entre los estadios del sueño.
Predomina el ritmo theta. Las ondas delta reaparecen en la semana 30; a menudo, la actividad de 10 a 20 Hz se superpone a estas ondas lentas hasta el término.
A partir de la semana 30, se observan períodos de inmovilidad corporal durante el sueño, pero hacia la semana 32, los movimientos corporales están ausentes en el 53%.
El mayor porcentaje de tiempo en vigilia se produce entre las 2 y las 5 de la mañana.
Entre las 28-30 semanas de gestación, el sueño activo se puede identificar por la presencia de:
• Movimientos oculares.
• Movimientos corporales.
• Movimientos respiratorios irregulares.
EL EEG de sueño de la 32 a 36 semanas de gestación
Se pueden distinguir ya dos patrones de EEG:
• Durante el sueño tranquilo: un patrón discontinuo de ondas lentas de 1-2 ciclos por segundo, especialmente en zona occipital.
• Durante el sueño activo y la vigilia: ondas de 1 a 2 Hz, continuas, sincrónicas y rítmicas distribuidas difusamente en el área occipital, temporal y central.
Los niños de 31 a 34 semanas de gestación tienen ciclos más largos, debido fundamentalmente a períodos de sueño activo más largos:
• Se observan períodos interrumpidos de sueño activo de más de 13 minutos y de sueño tranquilo de más de 5 minutos.
• El intervalo desde el inicio al primer periodo de sueño tranquilo varía de 0 a 63 minutos y el intervalo hasta el inicio del ciclo más largo varía de 5 a 84 minutos.
• Hay un patrón estable y bien organizado de transición entre los estadios de sueño en los niños clínicamente estables de 30 a 36 semanas de gestación.
• La duración de la transición del sueño activo al sueño tranquilo (el tiempo necesario para la desaparición de las características del sueño activo y el establecimiento de las características del sueño tranquilo), es más larga que la duración de la transición del sueño tranquilo al activo. La explicación de este fenómeno no es conocida, aunque se piensa que es debido a que necesita una mayor despolarización de las neuronas talamocorticales.
• El primer cambio que se produce es el cese del movimiento ocular rápido y, de la misma manera, el inicio de los movimientos oculares rápidos es el primer hecho de la transición del sueño activo al tranquilo.
• Los niños generalmente se duermen en sueño activo y este sueño activo, tras el periodo de vigilia, es significativamente más corto que el siguiente período de sueño activo.
El sueño indeterminado es aproximadamente el 30% del total del ciclo a las 31-34 semanas y disminuye al 12% en las semanas 35-36.
Tanto la duración como el porcentaje de sueño activo y sueño tranquilo aumentan a las 35-36 semanas y permanecen estables a las 39-41 semanas de gestación.
La duración media del ciclo se incrementa desde, aproximadamente, 46 minutos en las semanas 31-34 a 70 minutos en las semanas 35-36.
Antes de las 36 semanas, hay pocos períodos de actividad tónica, por lo que es difícil de evaluar el tono mandibular.
La ventilación artificial no modifica la organización del sueño en los niños pretérmino neurológicamente normales, por lo que la polisomnografía puede aportar datos valiosos de la maduración e integridad de los sistemas nerviosos autónomo y central durante el tratamiento, especialmente en aquellos niños sometidos a ventilación mecánica.
La evolución de los estadios de sueño entre la semana 34 a 36 se resume en la Tabla I.
A diferencia de lo que ocurre en los adultos, la cafeína no parece modificar la organización del sueño en pretérminos neurológicamente normales y clínicamente estables, según los datos de Cursi-Dascalova.
La organización de la conducta, en términos de ritmo vigilia-sueño, y la distribución de los estadios de sueño en el pretérmino con un buen estado neurológico está acelerada frente al niño con un peor pronóstico neurológico.
En los niños pretérmino, el consumo de oxígeno es diferente durante el sueño activo que va seguido de un despertar, cuando se le compara con el sueño activo que va seguido de sueño tranquilo; por otro lado, la evolución de la temperatura corporal en el sueño activo no parece predecir el estadio siguiente.
El EEG en el feto de la 36 a 40 semanas de gestación(13)
Tanto la duración como el porcentaje de sueño activo y tranquilo aumentan para las semanas 35-36 y se mantienen estables durante las semanas 39 a 41 de gestación.
A medida que se aproxima el término, se van identificando dos patrones EEG:
1. Continúa el patrón alternante, pero las pausas son cortas y se asocia al sueño tranquilo (es el patrón dominante en este sueño al término y desaparece progresivamente entre las semanas 40-44).
2. Se observa un segundo patrón con ondas lentas continuas, irregulares, de frecuencia delta y theta, que aparecen durante la vigilia y el sueño activo.
A la edad concepcional del término (aunque ya se pueden observar, a veces, en la semana 38) se pueden identificar 4 patrones EEG:
1. Irregular de bajo voltaje.
2. Trazado alternante.
3. Alto voltaje.
4. Mixto.
Los patrones EEG ya son claramente diferenciables en cada estadio de sueño:
• En la transición del sueño activo al sueño tranquilo, pueden observarse:
- En las regiones frontales, ondas lentas que suelen ser monomorfas, de 50 a 70 mV (disritmia lenta anterior) o elementos agudos difásicos.
- En las áreas rolándicas, se observa actividad con una frecuencia de 4 a 5 Hz o de 7 a 8 Hz, y puntas negativas aisladas o repetitivas, ocasionalmente asimétricas.
• Al inicio del sueño tranquilo, existe un predominio de las puntas rolándicas sobre los elementos agudos difásicos frontales y las ondas lentas anteriores.
• El sueño tranquilo está formado por ondas lentas continuas, con una mayor amplitud en comparación con las que se observan en los trazados de vigilia y de sueño activo.
La disminución del tono muscular mandibular durante el sueño activo es irregular antes de la semana 37 de gestación (incluso en el término es muy variable).
En el recién nacido a término (RNT), las fases de sueño se suceden de forma cíclica y se pueden observar hasta 20 ciclos de sueño durante el primer día, con una duración de estos ciclos muy variable.
La duración media del ciclo de sueño en el RNT es de aproximadamente 60 minutos, con una horquilla entre 30 y 70 minutos.
La duración media del sueño tranquilo es de 20 minutos y la del sueño activo de 25 minutos.
En los RNT, se pueden identificar tres estadios diferentes de sueño:
1. Sueño activo (equivalente al futuro sueño REM).
2. Sueño tranquilo (equivalente al futuro sueño NREM).
3. Sueño indeterminado (definido por ser un estadio en el cual no se identifican los criterios de clasificación de sueño REM ni de sueño NREM).
Diferencias electroencefalográficas del RNT y postérmino de la misma edad conceptual:
Las medidas electroencefalográficas de sueño extraútero varían significativamente del niño a término del pretérmino. Cuando el pretérmino es comparado con el RNT, el pretérmino muestra:
• Una mayor duración del ciclo ultradiano (70 m versus 53 m).
• Un mayor porcentaje de sueño tranquilo y trazado alternante (34% versus 28%).
• Arousal menores en frecuencia y de menor duración.
• Menor número de movimientos corporales, especialmente durante el sueño tranquilo.
• Menor número de movimientos oculares durante el sueño activo.
Parece que no existe una diferencia en la edad cronológica entre el término y el pretérmino con respecto a:
• La edad de cambio de sueño activo a sueño REM en el inicio del sueño.
• Los porcentajes de sueño activo y sueño tranquilo con respecto al sueño total.
• La edad de desaparición de las ondas pico frontales.
Desde el punto de vista clínico, las características madurativas del EEG de sueño se pueden aplicar al niño pretérmino y a término sin requerir una corrección significativa por edad concepcional:
• El patrón alternante del sueño tranquilo puede ser identificado en casi todos los niños a las dos semanas post-término, pero desaparece completamente a las 6 semanas de edad.
• El inicio en sueño activo ocurre en el 80% de los episodios de sueño diurno a la 1-3 semanas de vida. Esto disminuye rápidamente en las siguientes 4-6 semanas, aunque todavía puede estar presente en el 5-10% de los episodios de sueño diurno a las 8-13 semanas de edad.
• Las spindles características del estadio 2 aparecen, de manera inmadura, en las 4 semanas de vida y, de manera madura, a las 8 semanas, mientras que los complejos K no aparecen hasta los 6 meses de vida.
A modo de resumen de los cambios EEG de sueño durante la gestación, podríamos decir que:
• Antes de las 28 semanas de edad gestacional, la vigilia no está claramente determinada por un patrón EEG único y solo hay una actividad EEG discontinua. Dreyfus-Brisac afirma que es muy difícil hablar de sueño y vigilia antes de esta edad gestacional y propone el término “estado indefinido”.
• Entre la 28 y 31 semanas persiste este patrón discontinuo, pero se intercalan breves salvas (1-2 s) de actividad theta a 4-6 c/s, rítmica y bisíncrona.
• Entre las 32 y 35 semanas se instaura un patrón de actividad delta a 1-2 c/s, continua y rítmica, tanto en vigilia como en sueño activo.
• Y entre las 36 y 40 semanas aparece un nuevo patrón, integrado por una actividad lenta, continua, irregular y difusa, de relativo bajo voltaje (<50 µV), durante la vigilia y el sueño activo; el EOG revela movimientos conjugados de los ojos y el EMG demuestra movimientos en la vigilia activa. El ritmo cardíaco se muestra relativamente rápido y la respiración es irregular, aunque más estable durante la vigilia activa.
Comportamiento de la frecuencia cardiaca durante el sueño fetal(13)
• Antes de la semana 37, la frecuencia cardiaca muestra variaciones periódicas, tanto en el sueño activo como en el tranquilo.
• Después de la semana 37, las variaciones periódicas todavía están presentes en el sueño activo, pero son más llamativas las variaciones sincrónicas con el ciclo respiratorio.
• Las variaciones rápidas persisten en el sueño tranquilo, de manera que la variabilidad de la frecuencia cardiaca es mayor en el sueño activo (REM) que en el sueño tranquilo.
• La frecuencia cardiaca disminuye entre 4-8 pulsaciones por minuto al pasar de vigilia a sueño tranquilo; esta reducción de la frecuencia cardiaca durante el sueño es paralela a cambios en la tensión arterial.
Actividad muscular durante
el sueño en el pretérmino y en el término
Los movimientos corporales, como ya dijimos, son el primer parámetro utilizable como indicador del estadio de sueño.
Si analizamos los movimientos faciales y de los miembros superiores e inferiores, entre la semana 32 y el término, observamos:
• Los movimientos faciales aumentan del 48 al 60%.
• Los movimientos de los miembros inferiores disminuyen del 31 al 11%.
• Los movimientos de los miembros superiores permanecen estables entre el 12 y 18%.
Los movimientos durante el sueño tranquilo tanto en pretérminos como en niños a término son parecidos a:
• Los reflejos primitivos del recién nacido (Moro like).
• Los movimientos generalizados fásicos.
• Incremento de la actividad muscular tónica submentoniana.
Por el contrario, el sueño activo se caracteriza por patrones de movimientos más incoordinados y localizados, actividad tónica local y actividad muscular clínica corta.
El electromiograma mandibular es uno de los parámetros más variables:
• A las 34 semanas, es típico un alto nivel de tono en el sueño tranquilo. A las 37 semanas, la asociación con los otros parámetros típicos del sueño tranquilo es irregular; mientras que a las 45 semanas, de nuevo se asocia con el sueño tranquilo.
• Con el aumento de la edad gestacional, se produce una disminución de los movimientos fásicos generalizados, así como de los movimientos fásicos localizados, mientras que la actividad tónica localizada tiende a ser constante durante toda la gestación.
Cuando ya se puede identificar claramente el estadio REM, los movimientos corporales revelan una relación clara con el estado de sueño:
• Un continuum de movimientos se puede observar con una frecuencia decreciente entre el estado de vigilia, el sueño transicional, sueño REM, estadio 2 y sueño de ondas lentas, de manera que unos estadios de sueño prolongados e ininterrumpidos sin movimientos corporales o cambios de posición pueden indicar un desarrollo anormal de la respuesta de arousal y puede ser una indicación para la investigación del desarrollo del SNC.
• En el recién nacido, la posición tiene un importante efecto sobre la organización del estadio de sueño: Hashimoto demostró hace ya años que el sueño tranquilo ocupa el mayor porcentaje de sueño cuando el RN está en posición de decúbito prono y, de la misma manera, en esta posición durante el sueño existen menos movimientos groseros y actividad muscular fásica, aunque persisten el mismo número de movimientos localizados.
Indicaciones de la polisomnografía en la época neonatal
En líneas generales, la polisomnografía es de utilidad en recién nacidos con problemas de ventilación asistida y en aquellos con crisis comiciales o en los que la integridad del proceso madurativo del SNC está amenazada:
• Apnea de la prematuridad.
• Síndrome de hipoventilación central congénita.
• Hipoxemia inexplicada.
• A.L.T.E. (Apparent Life-Threatening Event).
• Estridor.
• Hermano de víctima de muerte súbita del lactante.
• Crisis de tipo comicial.
• Hipotonía congénita.
• Hipertonía.
• Malformaciones congénitas de cabeza, cara y tórax.
Evolución del sueño extrautero(13,14)
Los patrones del sueño infantiles son el resultado, entre otras cosas, de la acción del niño sobre el ambiente y de la respuesta que obtiene de este.
La edad es el mayor modulador de las características del sueño durante la infancia. En los primeros meses de vida, el niño se despierta más a menudo durante el sueño REM que durante el NREM.
Etapas normales del desarrollo, tales como: un llanto excesivo, la ansiedad de separación o el desarrollo de la autonomía personal, pueden acompañarse de alteraciones del sueño y provocar respuestas parentales caracterizadas por una alta intensidad de respuesta, una baja duración de la misma y una gran diversidad.
Cada vez tenemos más evidencias que sugieren que la organización del sueño se produce más rápidamente en condiciones de una estimulación coordinada y escasa. Este ambiente de estímulo medido, coordinado y rítmico ocasiona unos estados mejor definidos de sueño y vigilia, mayor cantidad de sueño tranquilo y menor inquietud y llanto.
Esto implica que los padres pueden influir profundamente en el desarrollo de la organización del sueño si ellos sobreestimulan al niño.
De forma que los padres pueden inadvertidamente quitarle la oportunidad al bebé de aprender a dormirse sin necesidad de ayuda si lo sobreestimulan; de manera que, incluso, algunos bebés excesivamente estimulados pueden dormirse como un camino de evitar la sobreestimulación.
Hasta los tres meses de edad, la secreción de melatonina es muy baja y continua, es decir, no existe un ciclo de secreción circadiano (Kivelä A, 1990) (Attanasio A, 1991) y, según establece Kennaway, la concentración de 6-sulfatoximelatonina (el metabolito urinario de la melatonina) es extremadamente baja hasta las nueve o doce semanas. A partir de este momento, se adquiere un ciclo circadiano, aunque difiere del patrón adulto, tanto en la cantidad y duración, como en el momento en que se consigue su máxima secreción (Kennaway DJ, 1992).
En el RN, la duración total del sueño suele ser de 16 a 17 h al día.
Evolución del sueño de 1 a 3 meses de vida
En el lactante, se pueden identificar 6 estados:
1. Sueño tranquilo: respiración regular sin movimientos espontáneos, sueño REM ni succión.
2. Sueño ligero (superficial): respiración irregular, movimientos espontáneos, sueño REM y movimientos de succión ocasionales.
3. Transición-somnoliento: mirada poco precisa y de admiración, actividad variable con reacción tardía a estímulos.
4. Consciente-alerta: mirada viva, reacción enfocada a los estímulos con actividad espontánea mínima.
5. Consciente-hiperactivo: expresión vocal desorganizada, muy reactivo a estímulos, está perfectamente despierto, tiene mayor actividad motora y, a veces, llora.
6. Llanto: llanto y grito sostenido e intenso, mayor actividad motora, reacción no focalizada a estímulos.
En los 2 primeros meses de vida, es frecuente que aparezcan breves despertares, a esta edad comienza a establecerse el ritmo nictameral. Al mismo tiempo, el cerebro del niño inicia el ritmo circadiano de liberación de cortisol y melatonina: el ritmo circadiano de la temperatura corporal es el primero que aparece precozmente después del nacimiento, hacia el día 45 aparece el ritmo circadiano de despertar y hacia el día 56 de vida aparece el ritmo circadiano de sueño.
A los 3 meses de edad, se organiza el sueño NREM coincidiendo con el desarrollo de los hemisferios cerebrales. A esta edad, el 70% de los niños tienen un período de 5 horas de sueño nocturno.
El sueño se inicia en fase REM y este representa el 40% del sueño total, los cambios cíclicos ocurren cada 3-4 horas.
A estas edades desaparece el trazado alternante del EEG y aparecen los husos.
Hacia los 3 meses de edad, la maduración de los sistemas de control produce una distribución casi estable de los periodos de sueño y vigilia diurnos; de tal forma, que los patrones diurnos están relativamente bien establecidos hacia las 12-16 semanas de vida. Un arousal sin movimientos corporales es muy raro en los niños antes de los 3-6 meses de edad, a diferencia de lo que ocurre en los adultos.
Durante los primeros 3 meses, el adormecimiento nocturno se produce generalmente con facilidad, pero a partir de esta edad, se observa cierta dificultad en alcanzarlo, quizás relacionado con el deseo de relación con el entorno.
Tanto el tiempo despierto, como la duración de los períodos de vigilia, se doblan desde el nacimiento hasta los 3 meses de edad en los RNT. Antes de los tres meses de edad, el estado de vigilia puede ser alterado por las condiciones ambientales, lo que sugiere que el despertar todavía no posee los mecanismos de autorregulación que posee el sueño.
Existe una diferenciación clara de esta periodicidad diurna en el 66% de los bebés durante la quinta semana y un 98% de la diferenciación durante la duodécima semana.
El tiempo total de sueño se incrementa de aproximadamente 8,3-9 horas, en la semana octava, a 10 horas en la semana 24, permaneciendo a este nivel a lo largo del primer año.
El periodo de sueño más largo es de 210 minutos o el 23% del tiempo total de sueño a las 3 semanas, y se incrementa a una media de 430 minutos a la semana 20, y se mantiene a este nivel a partir de este punto.
Entre las 3 y 6 semanas de vida, el periodo de sueño más largo ocurre indistintamente durante el día o durante la noche, a partir de las 6 semanas de vida suele ocurrir durante el periodo nocturno. Después de las 6 semanas, este período largo de sueño suele ser de 5-6 horas.
El tiempo de vigilia durante la noche se mantiene persistente en un 6% del tiempo total de sueño nocturno.
El patrón diurno está relativamente bien establecido entre las 12 y 16 semanas de vida.
La respiración periódica es muy frecuente durante el sueño activo las primeras 7 semanas de vida, pero a partir de entonces, su aparición es infrecuente.
De la semana 10 a la 12 de vida, el niño atraviesa un periodo crítico de reorganización, en el que el comportamiento del sueño infantil adquiere formas más maduras con significativos cambios del patrón de sueño.
Las horas totales de sueño disminuyen progresivamente, siendo alrededor de 14 a 15 h a las 16 semanas de vida y 13 a 14 h hacia los 6 u 8 meses.
La mayoría de bebés sanos pueden dormir durante 12 horas por la noche al llegar a la edad de tres meses.
Sueño y cólico del lactante: los niños con cólico del lactante tienen hallazgos normales desde el punto de vista PSG a los 2 y 7 meses de edad, incluyendo: la estructura del sueño, movimientos durante el mismo y la respiración, salvo la mayor presencia de apneas obstructivas durante la fase REM en los niños con cólico (sin embargo, este número está situado dentro de los parámetros normales de <1 a 2/h de REM).
Los niños con cólico presentan los mismos despertares nocturnos a los dos meses que los niños control. A pesar de tener menos tiempo de sueño diario, los datos disponibles no sugieren que el cólico esté asociado a algún desorden del sueño (Tabla II).
Los niños que han padecido cólico del lactante tienen mayor tendencia a desarrollar: temperamento difícil, sueños de menor duración y despertares más frecuentes entre los 4 y los 8 meses de edad. De la misma manera, los padres tienden a valorar los despertares nocturnos más frecuentemente como un problema.
En los niños que han sufrido cólico del lactante, es posible hacia los 4 meses de edad, disminuir los despertares nocturnos y alargar el tiempo de sueño, solamente, si los padres establecen y mantienen unos comportamientos regulares con el sueño de su hijo, pues los problemas del sueño no están ocasionados por alteraciones biológicas, sino más bien, por la imposibilidad de los padres de establecer unos hábitos regulares.
Evolución del sueño de los 3 a los 12 meses de edad
A estas edades aparecen los estadios I, II y III de la fase NREM y los complejos K.
Los spindles, que se han desarrollado a los dos meses de edad, no son frecuentes ni se corresponden con un determinado estadio de sueño hasta los 6 meses de edad. Por ello, no son un buen elemento como criterio de arousal, al menos, durante los 6 primeros meses de vida.
A la edad de 6 meses, el porcentaje de episodios de sueño que se inician en sueño activo ha disminuido al 18%. Entre los 4 y 13 meses de edad, la distribución de las latencias de sueño activo parecen tener un tipo bimodal, con latencias tan cortas como de 8 minutos (con tendencia a aparecer al inicio de la noche) o tan largas como 16 minutos (con tendencia a suceder en la segunda parte de la noche), y con cierta dependencia de la duración del periodo de vigilia previa.
A partir de los 8-10 meses, la organización y los ciclos del sueño comienzan a ser muy parecidos a los del adulto.
El REM es el 30% del sueño total a los 6 meses; a los 7 meses de edad, 1/3 del sueño es REM y 2/3 es NREM.
Entre el 4º y el 6º mes, se consolida el largo periodo de sueño nocturno y se establece el ritmo de temperatura (Tª).
A partir de los 3-4 meses de vida, se observa una reducción de esta variabilidad de los ciclos nocturnos; que implica aspectos madurativos del desarrollo; de igual manera, la evolución de las diferentes formas de despertar a lo largo de la infancia refleja aspectos organizativos.
Entre los 3 y los 6 meses de edad, el niño desarrolla un ritmo “multimodal” de sueño, caracterizado por una siesta en la mañana, siesta en la tarde y largo sueño nocturno. Hacia los 6 meses de edad, el período más largo de sueño tiende a ser de algo más de 350 minutos o aproximadamente la mitad del tiempo total de sueño. La duración media de los episodios diurnos de vigilia aumenta desde 95 a 123 minutos entre los 3 y los 9 meses, mientras que la duración de los despertares nocturnos lentamente disminuye desde 13,6 a 10,3 minutos.
De la misma manera, el número medio de despertares nocturnos suele ser aproximadamente de 9 al mes de edad y de 4,5 al año de edad.
Curiosamente, al realizar seguimiento de niños diagnosticados de cólico del lactante a los 3 y 12 meses de edad y compararlos con niños sin este diagnóstico, no se encuentran diferencias significativas en los patrones del sueño de ambos grupos.
Los niños alimentados al pecho se alimentan más frecuentemente y tienen intervalos entre comidas más cortos, los patrones de alimentación son uno de los marcadores de los patrones de sueño, por lo que los niños alimentados al pecho adquieren el patrón de sueño nocturno continuado más tarde.
Aproximadamente, el 6% del tiempo en la cuna es tiempo en vigilia.
Los episodios de arousal(15) sin movimientos corporales son muy raros en los niños antes de los 3-6 meses de edad, en contraste con lo que ocurre en adultos.
Evolución del sueño del primer al segundo año de vida(16-17)
A partir del año de edad, los cambios madurativos son más lentos.
Hacia el año y medio de edad, se retira la siesta matinal y aparece un ritmo “bimodal” con una siesta a medio día. Aparecen las ondas alfa lentas durante la vigilia relajada.
El sueño total es de 14-15 horas y se consolida un largo período de sueño nocturno de 10 a 12 horas. La latencia de sueño es de entre 15-30 minutos.
El estadio II-NREM aparece entre 3-5 minutos después de que el niño se duerma, y el sueño de ondas lentas 11 minutos después.
El porcentaje de niños que duermen 5 horas seguidas durante la noche se va incrementando: 70% a los 3 meses, 80% a los 6 meses y 90% a los 12 meses.
Durante la última parte del primer año, el sueño REM ocupa aproximadamente 1/3 del tiempo de sueño total. Los movimientos corporales asociados al sueño activo son menos frecuentes.
Evolución del sueño de los 2 a los 5 años de edad
En contraste con los rápidos cambios que se producen durante el primer año de vida, los cambios en este periodo son más graduales.
El sueño empieza a consolidarse en un largo periodo nocturno de aproximadamente 10 horas.
Durante los 2-3 primeros años, el sueño diurno continúa con siestas diurnas cortas y, entre los 3-5 años de edad, se consolida en un único periodo nocturno: 25% de niños de dos años tienen dos siestas por día, el 66% una única siesta y el 8% tienen siestas de manera irregular. De dos a 5 años, las cantidades de sueño permanecen estables (11 horas) con un 10% de niños durmiendo más de 12 horas y un 10% durmiendo menos de 9,5 horas
Los niños de 4 años no duermen siesta cada día y, únicamente el 50%, la duerme una o dos veces a la semana.
A los 2-3 años de edad, los niños todavía tienen unos ciclos de sueño de aproximadamente 60 minutos, con el primer periodo de sueño REM hacia la hora de inicio del sueño (a diferencia de los adultos), es a partir de los 4-5 años de edad, cuando los ciclos se van alargando progresivamente hasta los 90 minutos típicos del adulto. Hacia los dos años, se adquiere un patrón EEG similar al del sueño característico del adulto.
La distribución del sueño REM/NREM también varía: el sueño REM desciende progresivamente desde el 30% del tiempo total de sueño al nivel normal de adulto de 20-25%. Estos cambios están estrechamente relacionados con el incremento de los periodos de vigilia diurna. La disminución del periodo REM es continua hasta los 3/4-6 años en los que desaparece la siesta diurna.
Típicamente, los niños a esta edad suelen tener 7 ciclos de sueño durante cada periodo de sueño nocturno. La transición entre los diferentes ciclos a esta edad es regular y tranquila, mientras que los adultos se mueven bruscamente al paso de un ciclo a otro(18).
En general, se produce un declive del tiempo total de sueño de 20 minutos por año.
A los 2 años de edad, el 20% de los niños se despiertan, cifra que se reduce al 14% a los 3 años.
Evolución del sueño de los 5 a los 10 años de edad(18)
Los patrones del sueño ya muestran una cierta estabilidad y se parecen al de los adultos.
El tiempo total de sueño suele ser 2 horas y media más largo que el adulto.
En los niños en edad escolar, parece existir una “ventana del despertar”, que se suele localizar entre los 90 y 120 minutos después del inicio del sueño.
La mayoría de los despertares en este grupo de edad se producen en el estadio 2NREM. En esta edad escolar, la duración de los despertares aumenta progresivamente con la profundidad del sueño NREM, con despertares menos largos después del sueño REM o los estadios 1-2 NREM.
A esta edad, la presencia de manera constante de siestas diurnas nos debe alertar sobre la existencia de algún proceso patológico. Owen et al. (2000), encontraron una prevalencia del insomnio del 6,7% en niños entre 4 y 11 años de edad y, al mismo tiempo, notaron una gran diferencia en los despertares informados por los padres y los niños mayores (4,6% versus 14,6%).
La duración media de la latencia del sueño suele ser de alrededor de 15 minutos lo que demuestra un estado importante de alerta y vigilancia(19).
La eficacia del sueño ya es mayor del 95% con pocos despertares espontáneos y un despertar matutino pleno de energía.
En niños mayores de 10 años, se debe tener en cuenta que hasta un 27% son roncadores habituales, cifra que se eleva a 47% en presencia de infección respiratoria superior. Estos roncadores habituales tienen de forma significativa una mayor incidencia de somnolencia diurna, síndrome de hiperactividad y sueño de peor calidad.
En los niños con trastorno de déficit de atención, se ha observado: un marcado aumento del porcentaje de sueño delta, una disminución de la latencia del sueño y frecuentes despertares nocturnos.
Entre los 5 y los 10 años, se produce una deceleración continua de la cantidad de sueño de alrededor de 20 minutos por año.
Curiosamente, al comparar las características del sueño entre niños obesos y no obesos no se observan grandes diferencias, salvo una discreta disminución del sueño REM.
El sueño de los adolescentes(16,20-22)
Los estudios de Carskadon sugieren que el período circadiano intrínseco de los adolescentes es más prolongado, de alrededor de 25 horas (población en general, 24,5 h), lo que indica que la tendencia al retraso de fase es primariamente biológica más que social. Las necesidades de sueño permanecen constantes, pero su distribución varía a lo largo de la maduración, según los estadios de Tanner (Tabla III)(23-24).
El déficit de sueño aumenta a pesar de mantener la misma cantidad de sueño total:
• Tanner II: TLMS (test de latencias múltiples del sueño) de 18 minutos.
• Tanner V: TLMS de 16 minutos.
El sueño REM permanece constante. Los adolescentes son más vulnerables al déficit de sueño.
Hay una correlación positiva entre la hora de inicio de la secreción de melatonina y el estadio de Tanner. Kahn describe también una disminución gradual del sueño de ondas lentas a través de los estadios de Tanner, con aproximadamente una disminución del 35% del estadio 1 al 5.
Carskadon observó una reducción del sueño de ondas lentas de aproximadamente el 40% durante la segunda década de la vida.
Al mismo tiempo, la maduración del adolescente se acompaña de una disminución de la latencia del REM y una disminución de la densidad REM (frecuencia de los movimientos oculares durante el REM).
Entre los 10 y los 13 años de edad, el tiempo en cama de los días escolares se recorta cada año, alcanzando una diferencia al final de 63 minutos y en los días no escolares solo en 14 minutos. Hacia los 13 años, la diferencia en el tiempo en cama entre los días escolares y los fines de semana es de 45 minutos.
Existe un decline marcado en el tiempo en cama en los días escolares entre los 20 y los 13 años, mientras que el tiempo en cama en los fines de semana permanece más estable. Los sujetos con un estadio puberal más avanzado están una media de 31 minutos más en la cama.
De la misma manera, en niños de 6 a 15 años, el sueño NREM está marcado por una disminución progresiva del porcentaje de sueño delta.
En muchos casos, la consecuencia de esta tendencia biológica al retraso de fase es que los adolescentes tienen dificultad para acostarse pronto (durante el período en el que su temperatura corporal está aumentada) y levantarse pronto (en el período en el que su temperatura corporal está descendida), hasta que el ritmo de su temperatura corporal sea adelantado (lo cual requiere una conducta constante durante semanas). Esto crea un círculo vicioso de deprivación de sueño y síntomas de Jet lag.
En los adolescentes, el problema más frecuente es la excesiva somnolencia diurna que representa, en la mayoría de los casos, un sueño insuficiente o inadecuado, aunque otras causas de excesiva somnolencia diurna en la adolescencia son:
• Cantidad insuficiente de horas de sueño.
• Apnea obstructiva del sueño.
• Narcolepsia.
• Síndrome de Kleine- Levine.
• Síndrome de piernas inquietas (Restless Leg Syndrom/ Periodic Limb Syndrom).
• Alteraciones del movimiento.
• Síndrome de retraso de fase.
• Enfermedad psiquiátrica
• Uso de cafeína, drogas o alcohol.
• Retirada de drogas ilegales o alcohol.
Se ha observado la aparición de síntomas depresivos en adolescentes que duermen menos de 6 horas cada noche los días escolares y/o informan de una diferencia mayor de dos horas en el sueño entre días escolares y días no escolares.
En estas circunstancias, el inicio temprano de las actividades escolares ocasionará una reducción del sueño total debido a la dificultad para avanzar la fase de sueño por la tarde en orden a obtener una cantidad adecuada de sueño.
Wolfson y Carskadon informan que los adolescentes que duermen 6 h y 15 m o menos tienen una mayor tendencia depresiva que los que duermen 8 h y 45 m o más. Solo un 11% de los adolescentes reúnen los criterios de una buena calidad de sueño.
Los estudiantes que regularmente tienen 8 horas de sueño nocturno, pero que cambian su horario de sueño más de dos horas, pueden experimentar alteraciones en: atención, concentración, razonamiento y habilidades psicomotoras, así como un incremento de su irritabilidad, ansiedad y depresión(25).
Se ha demostrado que, incluso a estas edades, aumentar el conocimiento de los adolescentes sobre la higiene del sueño incrementa las prácticas saludables de sueño.
Influencia de la alimentación en el sueño y del sueño en la alimentación
Crononutrición y microbiota
La microbiota intestinal juega un papel principal en el desarrollo del SNC y los ritmos circadianos desde el momento del nacimiento. La crononutricion, fundamentalmente, consiste en administrar la alimentación en coordinación con los ritmos del organismo.
Nuestro reloj endógeno puede reflejar qué comemos y cuándo comemos.
La microbiota intestinal comunica con el SNC indirectamente vía tracto gastrointestinal a través del parasimpático o directamente vía señales originadas por los propios microbios(26); al mismo tiempo, comunica con el conectoma intestinal, que es una red de células neuronales, inmunes, endocrinas… a través de los metabolitos de la misma microbiota, produciendo cambios en la función intestinal y, a su vez, modulando el comportamiento de la propia microbiota intestinal.
El conectoma cerebral regula el SNA y sus influencias, que modifican la composición de la microbiota y su función al modular el ambiente microbiano intestinal.
En esta relación bidireccional intestino-SNC, juega un importante papel la serotonina. Como prueba de ello, las células enterocromafines contienen el 90% de la serotonina corporal. Las alteraciones de esta relación bidireccional secundarias a estrés psicosocial o alteraciones digestivas pueden alterar la estabilidad de este complejo sistema, manifestándose como alteraciones gastro-cerebrales y/o alteraciones del sueño.
De manera que no debe sorprender el importante papel que la microbiota juega en el desarrollo cerebral desde el nacimiento.
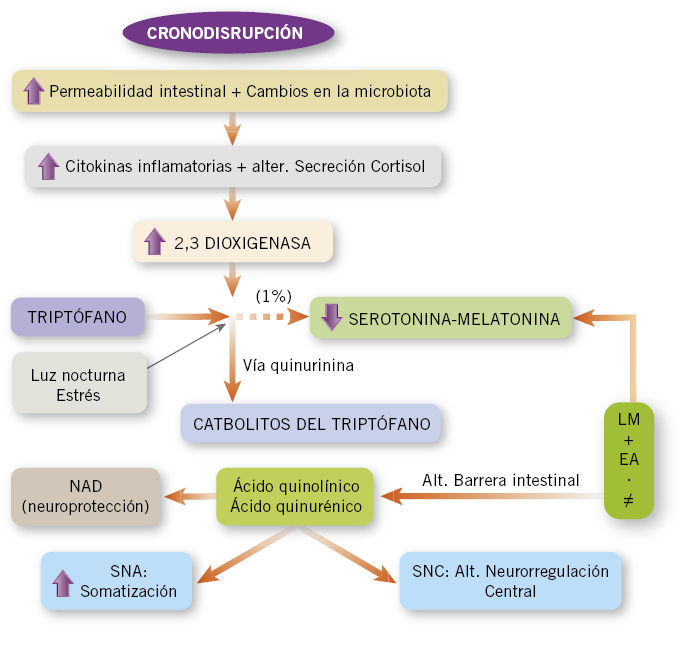
Por otro lado, el momento del día de la ingesta es un factor al que cada vez se le está otorgando mayor valor(27). Alimentarse a horas irregulares o sin tener en cuenta los ritmos circadianos favorece la cronodisrupción y esta modifica la circulación de ácidos grasos poliinsaturados en el hipotálamo, lo cual ocasiona alteraciones de la conducta alimentaria (Fig. 2).
Figura 2. Efectos de la cronodisrupción. La melatonina actúa manteniendo la integridad de la barrera intestinal. El enterobacter aerogenes (EA) de la microbiota favorece esta acción de la melatonina, de manera que el incremento de la producción de melatonina que sigue a la ingesta favorece esta preservación de la mucosa intestinal a través de su interacción con la microbiota. La colonización de la microbiota en las primeras etapas de la vida y el desarrollo de la microbiota tienen un importante papel en el desarrollo cerebral postnatal.
LA: lactancia materna; NAD: Nicotinamida Adenina Dinucleótido; SNA: Sistema Nervioso Autónomo; SNC: Sistema Nervioso Central.
De todo ello se observa la importancia del concepto de CRONONUTRICIÓN que, fundamentalmente, consiste en administrar la alimentación en coordinación con los ritmos del organismo con dos componentes básicos:
• La composición de la alimentación que regula el sistema circadiano; por ejemplo: dietas ricas en grasa alteran el ritmo de la lipogénesis, la actividad locomotora y la conducta alimentaria.
• El horario de las comidas que afecta las salidas del centro circadiano, por ejemplo: la alimentación nocturna o no desayunar, aumenta el riesgo de obesidad.
El 13% de los lípidos (especialmente di y triglicéridos) tienen oscilaciones circadianas, con un pico aproximado de 8 h después de apagar las luces. Horarios regulares ayudan a prevenir alteraciones metabólicas facilitadas por dietas de alto contenido graso.
Comer en el momento adecuado durante el día y de manera sincronizada entre el sistema circadiano central y el periférico favorece la salud.
Los ritmos del tejido adiposo se aplanan a medida que el sujeto es más obeso.
Alimentar al niño en el momento adecuado del día, es muy importante para sincronizar el reloj circadiano central y el periférico(28); los individuos que consumen un mayor porcentaje de sus calorías diarias entre el inicio de la secreción nocturna de melatonina (DLMO) y las 4 horas previas, tienen un mayor porcentaje de grasa corporal, situación relacionada con la presencia de un menor efecto hipotérmico de la ingesta (TEF) que puede contribuir a un balance positivo y ganancia de peso(29).
Duración de sueño e IMC
A pesar de las limitaciones del conocimiento actuales, los datos indican que una mayor duración del sueño se asocia en general a una mejor composición corporal, mejor regulación emocional y crecimiento en los niños de 0 a 4 años(30); así, en niños de 7 a 12 años de edad, dormir menos de 8 horas se asocia a un mayor riesgo de obesidad (OR: 3,75; IC: 1,56-9,05)(31).
Esta relación entre déficit de sueño y mayor IMC persiste tras valorar diferentes factores de confusión (actividad/inactividad física, dieta, peso al nacimiento y factores maternos, como: nivel de educación, IMC y tabaco durante el embarazo). Así, por cada hora adicional de sueño a los 3-5 años de edad, se aprecia una reducción del IMC de 0,48 (IC: 0,01-0,96) y una reducción del riesgo de sobrepeso (IMC superior a percentil 85) de 0,30 (IC: 0,20-0,63) a la edad de 7 años(32).
Hoy en día, se piensa que esta relación tiempo de sueño-IMC se basa en una respuesta metabólica adaptativa a lo largo de la historia de la humanidad, al coste que representa un mayor tiempo de vigilia, pero, hoy en día, situado en un ambiente social moderno que conlleva un mayor consumo de energía y una vida más sedentaria, convierten esta respuesta adaptativa en una respuesta incorrecta(33).
Definición de trastorno del sueño en la infancia
El trastorno de sueño es una alteración real, no una variación, de una función fisiológica que controla el sueño y opera durante el mismo.
El acople del feto al ritmo sueño-vigilia comienza intrautero, como una respuesta pasiva a la secreción materna de melatonina. En el lactante y el niño pequeño, la exposición a la luz controla el tiempo de secreción de melatonina y, por consiguiente, el tiempo de sueño. Los ritmos circadianos están completamente desarrollados en los primeros 6 meses de vida. El número de horas de oscuridad (menos de 3 lux) a las que el niño está expuesto puede influir en la duración de la secreción de melatonina y en el número de horas que el niño duerme. La propensión a dormir del niño está influenciada por: la hora en la que es despertado, el tiempo expuesto a luz artificial y su intensidad después de anochecer y antes del alba, las conductas y horarios alimenticios, el momento de ejercicio físico y el momento en el que se realizan las relaciones sociales.
La amplitud del ritmo circadiano (esto es, la diferencia entre el pico y el nadir de Tª, por ejemplo) es una estimación de la capacidad de oscilar cada día del sueño profundo a la alerta intensa. Esta amplitud del ciclo circadiano es mínima al nacimiento y alcanza niveles de adulto dentro del primer año.
La definición de los trastornos del sueño en la infancia es sorprendentemente difícil por varias razones:
• Los problemas del sueño son patrones de sueño insatisfactorios para los padres, el niño o el pediatra. Con más frecuencia, existen problemas del sueño en lugar de verdaderos trastornos del sueño. Pueden estar relacionados con el bienestar del niño o con el de la familia. No todos los problemas del sueño son anormalidades ni todos precisan tratamiento.
El trastorno, por el contrario, se definirá como una alteración real, no una variación, de una función fisiológica que controla el sueño y opera durante el mismo. Así pues, el trastorno representa una función anormal, mientras que el “problema” puede representarla o no.
• Frecuentemente el problema es para los padres y no para el niño. Situaciones que para unas familias son problemáticas no lo son para otras del mismo entorno. Se ha calculado que en el primer año de vida del niño, los padres suelen perder entre 400 y 750 horas de sueño.
• Las diferencias entre lo normal y lo anormal, muchas veces, está más relacionado con la edad que con el patrón de sueño.
En ocasiones, el tratamiento va a ser semejante se trate, bien de un trastorno, bien de un problema del sueño, debido a que los patrones específicos del sueño infantil pueden causar serios problemas, incluso cuando se trate únicamente de variaciones de la normalidad(34).
Los mismos trastornos del sueño van a tener una clínica y unas consecuencias diferentes en el adulto y en el niño (el adulto que padece insomnio se manifiesta con somnolencia diurna, mientras el niño lo puede hacer con un síndrome de hiperactividad, los problemas del sueño infantil implican a la familia…), por lo que la intervención terapéutica debe ser diferente.
Clasificación de los trastornos del sueño
Existen varias clasificaciones para los trastornos del sueño en la infancia y adolescencia(34-36). La Academia Americana de Medicina del Sueño (AASM), propuso en el año 2005, la Clasificación Internacional de los Trastornos del Sueño. En nuestro país, en la Guía de Práctica Clínica sobre Trastornos del Sueño en la Infancia y Adolescencia en Atención Primaria, publicada en el año 2011, se propuso una clasificación, mucho más práctica para su aplicación en Atención Primaria, cuyos cuadros se irán exponiendo en los siguientes capítulos de esta monografía:
1. El niño al que le cuesta dormirse: síndrome de retraso de fase, insomnio por higiene de sueño inadecuada, insomnio conductual, síndrome de piernas inquietas.
2. El niño que presenta eventos anormales durante la noche, las parasomnias: sonambulismo, terrores del sueño, despertar confusional, pesadillas, movimientos rítmicos del sueño y del síndrome de apnea hipopnea del sueño (SAHS).
3. El niño que se duerme durante el día: privación crónica de sueño por diferentes causas, narcolepsia.
Bibliografía
1. Pin Arboledas G. Bases fisiológicas y anatómicas del sueño. Evolución del sueño en la infancia y adolescencia. Pediatría Integral. 2010; XIV(9): 691-8.
2. Heath AC, Kendler KS, Eaves L, Martín NG. Evidence for genetic influences on sleep disturbance and sleep patterns in twins. Sleep. 1990; 13: 318-35.
3. Ardura J, et al. Desarrollo del sistema circadiano en el RN. En: Cronobiología Básica y Clínica. Ed: J.A. Madrid, A. Rol del Lama. Madrid, 2006.
4. Iglowstein I, et al. Pediatrics. 2003; 111: 302-7.
5. Siegel JM. REM Sleep: A biological and psychological paradox. Sleep Medicine Reviews. 2011; 15: 139-42.
6. The AASM Manual for the scoring of sleep and Associated Events (Online Subscription Only). Acceso: 20 de Agosto de 2018.
7. Herman JH. Cronobiology of sleep in children. En: Sheldon, Ferber, Kryger editores: Principles and Practice of Pediatric Sleep Medicine. Elservier/Saunders. 2005. p. 85-99.
8. Lampl M, Johnson ML. Infant growth in length follows prolonged sleep and increased naps. Sleep. 2011; 34: 641-50.
9. Jenni OG, Deboer T, Tobler I. Development of the 24-H rest-activity rhythm in human infants. Journal Sleep Research. 11; Supplement 1: 111.
10. Groome LJ, Bentz LS, Singh KP. Behavioral State Organization in Normal Human Term Fetuses: The Relationship between periods of undefined state and other characteristics of state control. Sleep. 1995; 18: 77-81.
11. Hao H, Rivkees SA. The biological clock of very premature primate infants is responsive to light. Proc Natl Acad Sci U S A. 1999; 96: 2426-9.
12. Scher MS, Dokianikis SG, Steppe DA, Banks DL, Sclabassi RJ. Computer classificattion of state in healthy preterm neonates. Sleep. 1997; 0: 132-41.
13. Ludington-Hoe S, Johnson M, Morgan K, Lewis T, Gutman J, Wilson D, et al. Neurophysiologic assessment of neonatal sleep organization: Preliminary results of a randomized controlled trial of skin contact with preterm infants. Pediatrics. 2006; 115,5: e909-e922.
14. Hunt CE. Ontogeny of autonomic regulation in late preterm infants born at 34-37 weeks born at 34-37 weeks posmenstrual age. Semin Perinatol. 30: 73-6.
15. Franco P, Kato I, Richardson H, Yang J, Montemitro E, Horne R. Arousal from sleep mechanisms in infants. Sleep Medicine. 2010; 11: 603-14.
16. Bruni O, Novelli L, Parrino L, Terzano M, Ferri R. Cyclic alternating pattern: A window into pediatric sleep. Sleep Medicine. 2010; 11: 628-36.
17. Horne R, Wircombe N, Yiallourou S, Scaillet S, Thiriez G, Franco P. Cardiovascular control during sleep in infants: Implications for Sudden Infant Death Syndrome. Sleep Medicine. 2010; 11: 615-21.
18. Gaylor E, Burnham M, Goolin-Jones B, Anders T. A longitudinal follow-up study of young children´s sleep patterns using a developmental classification system. Behavioral Sleep Medicine. 2005; 3: 44-61.
19. Acebo C, Sadeh A, Seifer R, Tzischinsky O, Hefer A, Craskadon M. Sleep/wake patterns derived from activity monitoring and maternal report for healthy 1 to 5 year old children. Sleep. 2005; 28,12: 1568-77.
20. Montgomery-Downs H, O´Brien L, Gulliver T, Gozal D. Polysomnographic characteristics in normal preschool and early school-aged children. Pediatrics. 2006; 117,3: 741-53.
21. Spilsbury JC, Storfer-Isser A, Rosen C, Kirchner L, Venían H, Redline S. Sleep behavior in an Urban US sample of school-aged children. Arch Pediatr Adolesc Med. 2004; 158: 988-94.
22. Tarokh L, Carskadon MA. Developmental changes in the human sleep EEG during early adolescence. Sleep. 2010; 33: 801-9.
23. Buchmann A, Ringli M, Kurth S, et al. EEG sleep slow-wave activity as a mirror of cortical maturation. Cereb Cortex. 2011; 21: 607-15.
24. Feinberg I, Campbell IG. Sleep EEG changes during adolescence: an index of a fundamental brain reorganization. Brain Cogn. 2010; 72: 56-65;
25. Feinberg I, de Bie E, Davis NM, Campbell IG. Topographic differences in the adolescent maturation of the slow wave EEG during NREM sleep. Sleep. 2011; 34: 325-33;
26. Kurth S, Jenni OG, Riedner BA, Tononi G, Carskadon MA, Huber R. Characteristics of sleep slow waves in children and adolescents. Sleep. 2010; 33: 475-80.
27. Dhal R, Lewin DS. Pathways to Adolescent Health: Sleep Regulation and Behavior. Journal of Adolescent Health. 2002; 31: 175-84.
28. Laberge L, Petit D, Vitaro C, Tremblay R, Momtplaisir J. Development of sleep patterns in early adolescence. J. Sleep Res. 2001; 10: 59-67.
29. Folkardf S, Barton J. Does the “forbidden zone” for sleep onset influence morning shift sleep duration? Ergonomics. 1993; 36: 85-91.
30. Martin CR, Osadchiy V, Kalani A, Mayer EA. The Brain-Gut-Microbiome Axis, Cellular and Molecular Gastroenterology and Hepatology; 2018. doi: 10.1016/j.jcmgh.2018.04.003.
31. McHill AW, Phillips AJ, Czseisler CA, Keating L, Yee K, Barger LK, et al. Later circadian timing of food intake is associated with increased body fat. Am J Clin Nutr. 2017; 106: 1213-9.
32. Pin Arboledas G, Lluch Rosello A. Sueño y obesidad: una relación íntima en dos direcciones. Form Act Pediatr Aten Prim. 2010; 3: 16-21.
33. Fisher A, McDonald L, van Jaarseld C, Llewellyn C, Fildes A, Schremptf S, et al. Sleep and energy intake in early childhood. International Journal Obesity. 2014; 38, 926-9.
34. Guía de Práctica Clínica sobre trastornos del sueño en la Infancia y Adolescencia. Ministerio de Sanidad. p. 43-45, Ed. 2011.
35. Lluch MA, Callol MT, Ferrando A, Chorda G, Mateos AB, Ruiz E. Prevención de los trastornos del sueño: funciones del pediatra y de la enfermería de A.P. Pediatría Integral. 2010; XIV(9): 744-8.
36. American Academy of Sleep Mediccine. Internnational classification of 2005. Wetchester, IL.
| Caso clínico |
|
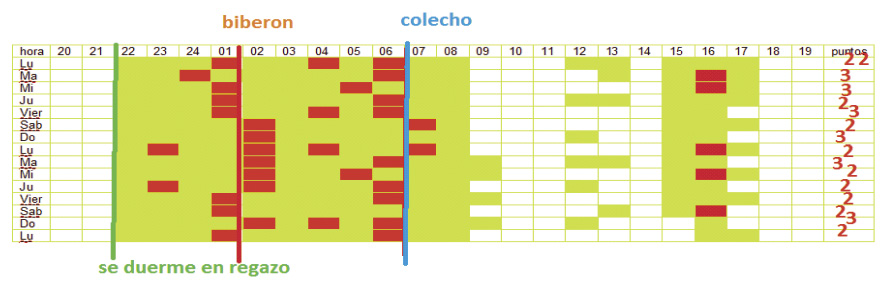
María tiene 12 meses. Desde siempre despierta de noche una o dos veces para tomar pecho, al principio, cada 2-3 horas y ahora una vez (biberón), aunque también se despierta sin comer. Por la mañana, echa un sueño corto (en ocasiones, en el carrito paseando) y después de comer una buena siesta (se despierta). La madre cree que no es normal que despierte tantas veces. Por lo demás, la niña come bien y es muy sana. Como solución, lo que hace es meterlo en la cama con ellos. El padre al principio se despertaba, pero ahora lo “lleva bien”. El hermano de 4 años durmió toda la noche desde los pocos meses. Antecedentes personales: nada destacable, salvo reacción febril a las vacunas. Exploración física: normal. Actitud: BISQ (menor de 2,5 años) y agenda libre de sueño. Control de 2 semanas. Se duerme en el regazo todos los días, toma biberón todas las noches y se despierta para reclamar colecho. Sombreado rojo, corresponden a despertares y sombreado verde a sueño. En la última columna, se representa la puntuación (0 a 5), que la madre valora, según haya sido la noche, en cuanto a su calidad de sueño. Comentario Como se refleja en el texto (“Evolución del sueño extrauterino”): ”cada vez existen más evidencias que sugieren que la organización del sueño se produce más rápidamente, en condiciones de escasa estimulación del niño”. El número de despertares nocturnos, es aproximadamente de 4-5, al año de edad. Los patrones de alimentación son uno de los marcadores de los patrones del sueño. Como vemos en el caso clínico, el paciente se despierta 2-3 veces, durante la noche, una para alimentarse y otra para demandar colecho, sería pues, un patrón de sueño compatible con la normalidad. La valoración materna de la noche, como vemos en la agenda de sueño, es baja, frustrante para ella, (el anterior hijo no presentaba despertares nocturnos). Este caso nos ilustra hacia la importancia de la información a los padres, de la variabilidad del sueño y de los despertares. En las consultas diarias, el personal sanitario debe informar a los padres de las características del sueño en los niños, para no crear falsas expectativas.
|