|
| Regreso a las bases |
L. Espinosa Román
Servicio de Nefrología Pediátrica. Hospital Universitario La Paz, Madrid
| Resumen
Las pruebas dirigidas a la valoración de la función renal son imprescindibles en la práctica clínica, ya que la enfermedad renal puede cursar de forma silente y solamente ponerse de manifiesto mediante exploraciones complementarias. Independientemente de este hecho, estas pruebas nos van a servir para hacer una orientación diagnóstica de la enfermedad renal, medir el grado de funcionalidad y establecer los tratamientos adecuados. |
| Abstract
The renal function evaluation is essential in the clinical practice because the kidney damage can be silent. These tests will help us to make a diagnostic orientation of kidney disease, to know the degree of renal failure and establish the appropriate treatments. |
Palabras clave: Función renal; Filtrado glomerular renal; Función tubular; Tira reactiva de orina
Key words: Renal function; Glomerular filtration rate; Tubular function; Urine dipstick
Pediatr Integral 2017; XXI(8): 549-555
Valoración de la función renal
Introducción
Los pacientes con enfermedad renal pueden tener muchas formas diferentes de presentación clínica. Algunos tienen síntomas que se relacionan directamente con los riñones (hematuria macroscópica), en otras ocasiones, son síntomas extrarrenales (hipertensión arterial, edemas), pero en algunas ocasiones, están asintomáticos y solo vamos a detectar la enfermedad renal mediante exploraciones complementarias (test de laboratorio o pruebas de imagen). Estos test para cribaje y diagnóstico son de crucial importancia, ya que de forma directa o indirecta van a medir la estructura y función renal(1). Estos test deben servir para:
• Detectar anomalías lo suficientemente pronto para alertar de la necesidad de un tratamiento y prevenir la mortalidad y morbilidad asociada a la enfermedad renal.
• Ayudar a establecer un diagnóstico específico para instaurar el tratamiento correcto y la posibilidad de respuesta a dicho tratamiento.
• Aun en ausencia de tratamiento específico, ayudar a determinar un pronóstico.
• Determinar si un tratamiento es efectivo.
• Predecir el curso clínico de una enfermedad.
El riñón participa en el mantenimiento del equilibrio extracelular mediante la excreción de productos de desecho y por el ajuste específico de la excreción de agua y electrolitos. Además, secreta hormonas que participan: en la regulación de la hemodinámica sistémica y renal (renina, prostaglandinas), en la producción de células rojas (eritropoyetina) y en la regulación del metabolismo fosfocálcico (calcitriol). En este capítulo estudiaremos las pruebas básicas de función renal en Pediatría.
Análisis de orina
El análisis de orina es un arma diagnóstica informativa y no invasiva que es rápidamente accesible al clínico. El análisis de orina tiene tres componentes: el examen macroscópico, la tira reactiva y el examen microscópico. ¿Cuándo hacer un análisis de orina completo?:
• Paciente con sospecha de enfermedad renal: anomalías macroscópicas de la orina, hipertensión arterial (HTA), edemas, poliuria-polidipsia, oliguria, enfermedades sistémicas (LES, Vasculitis, Diabetes…), tratamiento con drogas nefrotóxicas, sospecha de infección del tracto urinario (ITU), sintomatología de cólico nefrítico etc.
• Pacientes con evidencia de enfermedad renal.
• Está más discutido en el despistaje de enfermedad renal.
La muestra de orina debe ser recogida de forma apropiada(1)
Para sacar la máxima rentabilidad y cumplir los mismos requisitos que para la recogida de un urocultivo:
• Orina limpia no contaminada.
• Contenedor limpio y seco.
• Examinar a temperatura ambiente: dentro de las 2 horas de la recogida o refrigerar (2-8ºC) y esperar a que alcance la temperatura ambiente para examinarla.
Examen macroscópico
Hay que fijarse en la turbidez: una orina turbia puede ser consecuencia de una ITU o por precipitación de cristales; en el color: la orina es de color amarillo claro cuando está diluida y oscura cuando está concentrada. Hay que valorar si es de color rojo (rojo vivo orienta a hematuria de vías y un color pardo nos habla más de una hematuria glomerular). Otras causas de orina roja pueden ser debidas a la ingesta de determinados medicamentos (rifampicina o fenitoína).
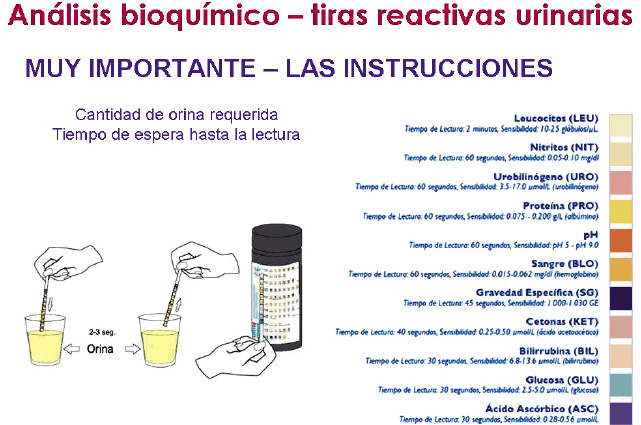
Tira reactiva de orina(1-3,4)
La tira de orina proporciona una medida semicuantitativa rápida de las características de la orina. Muchas tiras permiten el análisis de los siguientes parámetros urinarios: sangre, esterasa leucocitaria, nitritos, albúmina, pH, densidad y glucosa. A la hora de interpretarlas es importante seguir las indicaciones del fabricante en cuanto a la cantidad de orina requerida y el tiempo necesario para proceder a la lectura (Fig. 1).
• Sangre: puede ser positivo no solamente por la presencia de hematíes, sino por la existencia de hemoglobinuria y mioglobinuria. La existencia de hematíes en orina requiere un examen microscópico. Es un test muy sensible y es muy raro el falso negativo, aunque el ácido ascórbico puede interferir con la reacción de la peroxidasa y dar negativo.
• Esterasa leucocitaria: es liberada por los neutrófilos lisados y por los macrófagos y es un marcador de la presencia de leucocitos en orina. Las orinas muy diluidas pueden favorecer la lisis celular y bajar el umbral de positividad, mientras que las orinas concentradas impiden la lisis celular y pueden dar falsos negativos. La presencia de proteinuria y glucosuria también puede dar falsos negativos.
• Nitritos: indican bacteriuria subyacente por gérmenes que son capaces de reducir los nitratos a nitritos. Sin embargo, puede haber bacteriuria en ausencia de nitritos positivos, bien por gérmenes que expresan bajos niveles de nitrato reductasa o porque la orina lleve poco tiempo almacenada en la vejiga.
• Proteínas: la tira de orina es más sensible a la albúmina y nos proporciona una medida semicuantitativa de la albuminuria. Cuando un test es persistentemente positivo se debe hacer un análisis cuantitativo, bien mediante un cociente albúmina/creatinina en orina de micción o una cuantificación de albuminuria en 24 horas.
• pH: el pH en orina normal varía de 4,5 a 8 dependiendo del balance ácido-base sistémico. En situación de acidosis, el riñón responde bajando el pH urinario por debajo de 5,5. Si el pH en orina es más alto, se puede sospechar una acidosis tubular renal. En algunas ocasiones, el pH puede no ser indicativo de acidificación urinaria, como con los patógenos que producen ureasa, como el proteus, encontrando pH de 7-7,5 con una acidificación renal normal.
• Densidad: nos puede dar una estimación indirecta de la osmolalidad de la orina y, por tanto, de la capacidad de concentración urinaria, que es una de las primeras funciones que se altera en muchas patologías renales. La densidad varía con la osmolalidad y se eleva 0,001 por cada 30-40 mOsm/kg de osmolalidad (una densidad de 1.020 equivale a 900 mOsm/kg). Hay que conocer que la osmolalidad está determinada por el número de partículas en la orina, mientras que la densidad depende del número y del tamaño de esas partículas. En la situación de moléculas grandes, como la glucosa o los contrastes radiológicos, podemos tener una densidad alta de 1.030 y, sin embargo, tener una orina diluida.
Examen microscópico
Nos ayuda a interpretar los hallazgos de la tira reactiva. Permite la visualización de células: hematíes, leucocitos, cristales, bacterias y cilindros, que nos pueden orientar a un diagnóstico clínico.
Filtrado glomerular renal (FGR)
La tasa de FGR es la suma de la tasa de filtración de todas las nefronas funcionantes y, por tanto, el FGR nos da una medida aproximada del número de las mismas(1). La medida del FGR es fundamental en pacientes con daño renal progresivo, pero también en otras situaciones clínicas para prescribir líquidos, electrolitos y drogas de eliminación renal. El FGR varía con la edad(5-7), siendo a la semana de vida de 45 ml/min/1,73 m2 y a partir del año 100-120 ml/min/1,73 m2.
La medida más común del FGR se basa en el concepto de aclaramiento (C) o volumen de plasma que es aclarado de una sustancia en la unidad de tiempo. Su fórmula es:
Cs = Us x V/Ps, (V = volumen/min urinario, Us y Ps = concentraciones urinarias y plasmáticas de la sustancia S
En Pediatría, el aclaramiento se corrige para la superficie corporal del adulto 1,73 m2, para permitir la comparación entre pacientes de diferente tamaño. Las sustancias que se reabsorben en el túbulo renal tienen un C más bajo que el FGR y las que se secretan tienen un C más alto. Para el cálculo del FGR, se pueden utilizar marcadores exógenos, como la inulina y los marcadores isotópicos (iohexol, iotalamato, 99mTc-DTPA, Cr-EDTA), o marcadores endógenos como la creatinina (Cr) o la cistatina C(6,8).
Históricamente, se ha utilizado la inulina, que se filtra libremente por el glomérulo y no se reabsorbe ni secreta por los túbulos. Hay que infundirlas intravenosamente, obtener una concentración estable y recoger muestras de orina minutadas para calcular el aclaramiento. Actualmente, ha sido desplazada por los marcadores isotópicos que también requieren infusión intravenosa del mismo y medidas repetidas de los niveles del marcador, aunque se puede obviar la recogida de muestras de orina minutadas(9).
Por tanto, la medida del FGR por cualquier marcador exógeno es incómoda y rara vez se realiza excepto en estudios de investigación. En su lugar, en la práctica clínica, el FGR se estima usando biomarcadores endógenos:
• Creatinina plasmática (Cr): la Cr es un producto metabólico de la creatina y la fosfocreatina, que se encuentra casi exclusivamente en el músculo, y se genera en una tasa casi constante (varía de 10 mg/kg en el lactante a 20 mg/kg en el adulto) y es aclarada por los riñones.
La cifra de Cr plasmática proporciona una medida indirecta del FGR, ya que su concentración aumenta cuando disminuye el FGR y sigue siendo el método indirecto de medida del FG más usado en la práctica clínica, por la facilidad de su determinación y el bajo coste. En la tabla I, podemos ver los valores normales de Cr según la edad(3,6,7).
• Aclaramiento de Cr (CCr): la medida del CCr obvia algunos problemas que plantea la determinación de la Cr plasmática, pero genera otros diferentes. La Cr se filtra libremente por el glomérulo, pero es secretada por el túbulo renal. Esta secreción aumenta cuando disminuye el FGR, de forma que a menor FGR mayor secreción de Cr, por lo que el CCr no es sinónimo de FGR y lo sobreestima aproximadamente en un 10-20%. Además, requiere la colección de una orina minutada que es difícil de realizar en la infancia. Para valorar si una orina está bien recogida, hay que medir la excreción de Cr en orina (Tabla I). Al igual que con el FGR, el CCr debe corregirse a la superficie corporal del adulto (1,73 m2).
CCr = Cro x V / Crp = ml/min
CCr x 1,73 / SC = ml/min/1,73 m2
Cro = Concentración de Cr en orina, Crp = Concentración de Cr en plasma, V = volumen/min de orina en ml/min, SC = superficie corporal en m2
• Filtrado glomerular estimado (FGE) por la Cr plasmática: la fórmula de mayor uso en Pediatría es la fórmula de Schwartz, que fue publicada en 1976(10). Calcula el FGE en función de la talla y una constante:
Fórmula de Schwartz:
FGE = Talla (cm) x K / Crp (mg/dl) = ml/min/1,73 m2
El valor de K en la ecuación original es: para menores de 1 año, 0,45 en RN a término y 0,33 para RN pretérmino; para mayores de 1 año y hasta la adolescencia: 0,55; y en varones a partir de los 14 años: 0,7.
Como los procedimientos de medida de la Cr han cambiado con los años, en el año 2009 se ha actualizado la fórmula de Schwartz(11), manteniendo el mismo formato, pero cambiando el valor de K a 0,413. En esta ecuación, no hay valor de K para menores de 1 año y no diferencia varones y mujeres en la adolescencia.
Fórmula de Schwartz actualizada:
FGE = Talla (cm) x 0,413 / Crp (mg/dl) = ml/min/1,73 m2
• Cistatina C: es una proteína de bajo peso molecular filtrada por el glomérulo, no reabsorbida y metabolizada en los túbulos renales. Se sintetiza en las células nucleadas y su producción es constante, no afectándose por los cambios en la dieta. A partir de los 2 años de edad, se mantiene constante y no se afecta por la edad ni por la masa corporal. La cifra de normalidad para la cistatina C es 0,48-0,98 mg/l.
Al igual que para la creatinina, se han hecho aproximaciones a través de diferentes fórmulas para medir el FGR a partir de la cifra de cistatina C, la que más se utiliza en la actualidad es la fórmula de Filler(12):
Fórmula de Filler: 91,62 x Cistatina (mg/l) –1,123= ml/min/1,73 m2
Interpretación(13,14)
En la tabla I, se representan los valores normales para la edad de la Cr. En la práctica diaria pediátrica, lo más importante es valorar la cifra de Cr y, a partir de ahí, calcular con la talla el FGE por la fórmula de Schwartz. Las causas que pueden alterar las cifras de Cr se reflejan en la tabla II.
En estos casos, hay que recurrir a los métodos de aclaramiento de Cr, cistatina C o marcadores isótopos para una mayor aproximación. El FGR normal a partir de los 2 años de vida se considera que debe ser superior a 90 ml/min/1,73 m2. En la tabla III, se pueden ver los valores de FGR en las diferentes edades.
Osmolalidad urinaria. Capacidad de concentración
Los riñones son capaces de mantener casi constante la osmolalidad plasmática (280-290 mOsm/kg) y la concentración de sodio mediante mecanismos independientes que regulan la excreción de agua y sodio. Los mecanismos de concentración urinaria juegan un papel fundamental en el mantenimiento de este equilibrio. Siguiendo a varias horas sin ingesta de agua, como puede ocurrir durante el sueño nocturno, el riñón es capaz de concentrar la orina hasta 1.200 mOsm/kg y, al contrario, cuando hay una ingesta excesiva de agua puede diluir la orina hasta 50 mOsm/kg. La capacidad de concentración urinaria es una de las funciones que se pierden más precozmente en los trastornos renales y provoca la poliuria que padecen estos pacientes.
Para medir la capacidad de concentración urinaria, se puede realizar mediante la estimulación de la ADH endógena con una restricción hídrica o mediante una sustancia exógena con acción antidiurética (desmopresina) o DDAVP(8). En los niños mayores de 1 año, se considera una capacidad de concentración urinaria normal cuando la osmolalidad urinaria está por encima de 800 mOsm/kg, que equivale a una densidad de 1.020. Para los niños más pequeños, existen tablas con los valores de normalidad(3,6,8).
• Restricción hídrica: se recomienda una cena a hora temprana con poco líquido. A partir de ese momento, no se deben ingerir más líquidos. A mitad de la noche en niños que controlan esfínteres, se recomienda vaciar la vejiga y por la mañana se recoge la primera orina que es la que se analiza. En los niños pequeños con toma nocturna, es más difícil el poder realizarla. Si en esta orina la osmolalidad es superior a 800 mOsm/kg, consideramos que el riñón tiene una capacidad de concentración normal, pero si la osmolalidad es más baja, puede deberse a que no haya habido una restricción hídrica suficiente y habrá que realizar un test de DDAVP.
• Prueba de concentración con desmopresina: se recurre a ella cuando no se consigue una osmolalidad normal con la prueba anterior o cuando no se puede realizar una restricción hídrica prolongada.
La concentración urinaria hay que valorarla en todos los niños con poliuria-polidipsia y nos ayuda a descartar una polidipsia psicógena en aquellos que se alcanza una capacidad de concentración normal.
Otras pruebas de función tubular(3,5,6,8)
Aparte del manejo del agua, en los túbulos renales se produce la reabsorción y secreción de diferentes electrolitos, glucosa y aminoácidos, bien de forma primaria o bien a través de diferentes hormonas que modulan estos mecanismos. Para valorar estas acciones, utilizamos diferentes parámetros, pero para su interpretación tenemos que tener en cuenta una serie de consideraciones:
• Son útiles cuando hay una alteración iónica en sangre.
• Permiten valorar la respuesta renal a la situación fisiológica / patológica y orientar el origen del problema (renal / extrarrenal).
• Siempre hay que tener en cuenta el contexto clínico. Valorar el uso de fármacos que pueden alterarlas (diuréticos…).
• Hay que tener cautela cuando hay normalidad en sangre y encontramos valores aparentemente anómalos o extremos, ya que pueden estar reflejando un comportamiento renal normal (aportes, situación clínica…).
Excreción de una sustancia en orina de 24 horas
Tiene la dificultad de la recogida exacta de orina, pero es muy útil para conocer la excreción de sodio que nos permite conocer la ingesta de sal en la dieta, cuantificar una proteinuria, valorar la eliminación de calcio, etc. Los valores irán referidos al peso (mg/kg/día o mEq/kg/día, a la superficie corporal (mg/m2/día) o a la superficie corporal del adulto (mg/día/1,73 m2). Solamente, hay que multiplicar la concentración de la sustancia por el volumen de orina, teniendo en cuenta las unidades en las que se expresa la concentración:
[So] (mEq/l) x V (ml/24 horas)/1.000 = mEq/día
[So] (mg/dl) x V (ml/24 horas)/100 = mg/día
[So] = concentración de la sustancia en orina, V = volumen de orina
Índices urinarios
Se pueden hacer los cocientes de las concentraciones de determinadas sustancias en orina, la mayoría de las veces se referirán a la Cr, que tiene una eliminación bastante constante. Para ello, no es necesario obtener una orina minutada, sino que es suficiente con una orina de micción:
Índice = [So] / [Cro] So y Cro concentraciones de S y Cr en orina
Es importante siempre expresar las unidades, así como el momento en el que se realiza la determinación, para poder interpretar correctamente los valores de normalidad.
Excreción fraccional y reabsorción tubular
Mide el porcentaje de una sustancia filtrada por el riñón que es excretada por la orina. La fórmula es:
EFS (%) = (Crp x So / Cro x Sp) x 100
Cro y So = concentraciones en orina y Crp y Sp concentraciones en plasma
En otras ocasiones se expresa como reabsorción tubular:
RTS (%) = [1 – (Crp x So / Cro x Sp)] x 100
Para la interpretación de estas fórmulas siempre tenemos que tener en cuenta las concentraciones plasmáticas.
• Excreción fraccionada de sodio (EFNa) = (Crp x Nao / Cro x Nap) x 100. Nos ayuda en el diagnóstico diferencial entre hiponatremia de origen renal y extrarrenal (un niño deshidratado con hiponatremia y aumento en la EFNa, indica pérdida renal de sal). En la insuficiencia renal aguda/IRA) prerrenal o en la glomerulonefritis aguda, la EFNa es inferior al 1%, mientras que en la IRA con daño renal intrínseco es superior al 1%.
• Reabsorción tubular de fósforo (RTP)= [1 – (Crp x Po / Cro x Pp)] x 100. En caso de hipofosfatemia, si la función tubular está conservada, la RTP se aproxima al 100%, a diferencia de los raquitismos hipofosfatémicos o la tubulopatía de Fanconi, donde puede estar muy descendido (<80%).
• Eliminación urinaria de potasio (K). El K en la orina va a depender de la ingesta dietética y de la acción de la aldosterona en el túbulo colector. Está indicada su realización para valorar en los estados de hipo o hiperpotasemia, si la causa es primaria o secundaria a un déficit de mineralcorticoides. Como la EFK depende del flujo de orina y de la carga distal de Na, su interpretación es más complicada y, actualmente, se emplea la determinación del Gradiente transtubular de K (GTTK)(15):
GTTK = Osmolaridadp x Ko / Osmolaridado x Kp
El GTTK nos informa de la actividad de la aldosterona. Cuando existe hiperpotasemia con buena respuesta a la aldosterona, su valor es superior a 7, y valores inferiores a 4 orientan a un hipoaldosteronismo o falta de respuesta a la hormona. Sin embargo, cuando existe hipopotasemia, la aldosterona debería estar frenada, por lo que el GTTK tendría que ser inferior a 2; si el valor es superior, hay que sospechar una pérdida renal de K.
En la tabla IV, se pueden consultar los valores normales de excreción de algunos solutos.
Valoración de la acidificación renal(16,17)
La acidosis tubular renal (ATR) es el trastorno de la función tubular que dificulta la regulación renal del equilibrio ácido-base. En condiciones normales, el riñón participa en el equilibrio ácido-base mediante la reabsorción de casi todo el bicarbonato plasmático filtrado por el glomérulo y mediante la excreción de hidrogeniones en forma de acidez titulable y amonio. Para su estudio inicial, analizamos diferentes parámetros:
• Anión GAP en sangre: Nap – (Clp + HCO3p) = 8 – 16 mEq. Cuando es normal, significa que hay pérdida de bicarbonato del espacio extracelular (puede ser causa digestiva o renal) y se acompaña de hipercloremia. Si el GAP está elevado, hay que pensar en una acidemia orgánica por acúmulo de ácidos orgánicos (acidosis láctica, cetoacidosis diabética). Por tanto, la ATR es una acidosis hiperclorémica con anión GAP normal.
• pH urinario. Mide solamente la actividad en orina de H+ libre, que es menos del 1% de la cantidad total de protones excretados en la nefrona distal. Se debe valorar siempre en situación de acidosis y, en esta situación, el pH en orina debe ser inferior a 5,5. Sin embargo, un pH bajo no asegura una acidificación distal normal si la excreción de NH4+ está baja y, al contrario, un paciente con una excreción alta de NH4+ puede tener un pH >6 sin implicar defecto de acidificación. El pH urinario y el NH4+ deben ser evaluados conjuntamente para medir adecuadamente la acidificación distal.
• Anión GAP urinario: (Na+ + K+) – Cl–. Se realiza en una muestra aislada de orina y en pacientes con Nao > 20 mEq/l, con acidosis metabólica y anión GAP en sangre normal nos da una estimación indirecta de la excreción de NH4+. Con una dieta normal, las cantidades de Ca++ y Mg++ son pequeñas y la excreción de aniones no medibles (ácidos orgánicos, sulfato y fosfato) varía muy poco, por lo que el GAP urinario es casi equivalente a la concentración de NH4+ menos la concentración de aniones no medibles. Como la concentración de estos aniones permanece constante, cualquier incremento en la excreción de NH4+ durante la acidosis se acompañará de un aumento en la excreción de Cl–, de tal forma que el GAP urinario se hace más negativo según aumenta la excreción de amonio (Cl– > Na+ + K+) (pérdidas digestivas o renales de bicarbonato). Si existe poca cantidad de amonio, el GAP urinario será positivo (Cl– < Na+ + K+) como ocurre en la ATR distal y en la ATR tipo IV con hiperkalemia.
Con estos datos, podemos hacer una orientación diagnóstica de la acidosis, aunque posteriormente haya que ampliar con pruebas más específicas de acidificación renal.
Bibliografía
1. Lesley AI, Perrone ND. Assessment of kidney function. In: UpToDate, Post TW (Ed), UpToDate, Waltham, MA. (Acceso en Marzo 2016).
2. Ibars Valverde Z, Ferrando Monleón S. Marcadores clínicos de enfermedad renal. Indicación e interpretación de las pruebas complementarias. Recogida de muestras y análisis sistemático de orina. Protoc diagn ter pediatr. 2014; 1: 1-19.
3. Martínez Débora MJ, Sánchez Cordero N. Estudio de la función renal desde Atención Primaria. Alteraciones del sedimento urinario. En: García Sicilia J ed. Manual práctico de Pediatría en Atención Primaria (2ª ed). Madrid: Publimed. 2013; 1003-18.
4. Cyriac J, Holden K, Tullus K. How to use… urine dipsticks. Arch Dis Child Educ Pract Ed. 2016; 1-7.
5. Bravo Feitó J, Fernández Camblor C. Anamnesis, exploración física y pruebas complementarias. Manual de diagnóstico y terapéutica en Pediatría (5ª ed). En: Guerrero Fernández J, Ruiz Domínguez JA, Menéndez Suso JJ, Barrios Tascón A eds. Madrid: Publicación de libros médicos S.L.U. 2009; 979-90.
6. Fraga Rodríguez GM, Huertes Díaz B. Evaluación básica de la función renal en Pediatría. Protoc diagn ter pediatr. 2014; 1: 21-35.
7. Atiyeh BA, Dabbagh SS, Gruskin. Evaluation of renal function during childhood. Pediatr Rev. 1996; 17: 175-80.
8. Santos F, García Nieto V. Exploración basal de la función renal. En: García Nieto V, Santos F, eds. Nefrología Pediátrica. Madrid: Aula Médica S.A. 2000; 3-14.
9. Piepsz A, Tondeur M, Ham H. Revisiting normal (51)Cr-ethylene diamine-tetra-acetic acid clearance values in children. Eur J Nucl Med Mol Imaging. 2006; 33: 1477-82.
10. Schwartz GJ, Haycock GB, Edelmann CM Jr, Spitzer A. A simple estimate of glomerular filtration rate in children derived from body length and plasma creatinine. Pediatrics. 1976; 58: 259-63.
11. Schwartz GJ, Work DF. Measurement and estimation of GFR in children and adolescents. Clin J Am Soc Nephrol. 2009; 4: 1832-43.
12. Filler G, Lepage N. Should the Schwartz formula for estimation of GFR be replaced by cystatin C formula? Pediatr Nephrol. 2003; 18: 981-5.
13. Montañés Bermúdez R, Gràcia García S, Fraga Rodríguez GM, Escribano Subias J, Diez de Los Ríos Carrasco MJ, Alonso Melgar A, et al. Miembros de la Comisión de Función Renal de la Sociedad Española de Bioquímica Clínica y Patología Molecular (SEQC). Documento de consenso: recomendaciones sobre la utilización de ecuaciones para la estimación del filtrado glomerular en niños. An Pediatr (Barc). 2014; 80: 326.e1-326.e13.
14. Pasala S, Carmody JB. How to use… serum creatinine, cystatin C and GFR. Arch Dis Child Educ Pract Ed. 2017; 102: 37-43.
15. Rodríguez-Soriano J, Ubetagoyena M, Vallo A. Transtubular potassium concentration gradient: a useful test to estimate renal aldosterone bio-activity in infants and children. Pediatr Nephrol. 1990; 4: 105-10.
16. Yaxley J, Pirrone C. Review of the Diagnostic Evaluation of Renal Tubular Acidosis. Ochsner J. 2016; 16: 525-30.