 |
| Temas de FC |
A. Ortigado Matamala
Jefe de Servicio de Pediatría. Cardiología Pediátrica. Hospital Universitario de Guadalajara. Profesor de Medicina de la Universidad de Alcalá
| Resumen
El síncope se define como la pérdida súbita y transitoria de la conciencia y del tono postural por una hipoperfusión cerebral transitoria, alguna vez, precedida por unos pródromos y, siempre, seguida de una recuperación completa y espontánea. El síncope es un problema pediátrico frecuente, afecta al 15-25% de los niños y, especialmente a los adolescentes, con un pico de incidencia entre los 15 y 19 años de edad, y con predominio en el sexo femenino. La etiología es variada, con múltiples causas y, aunque casi siempre es benigno, en unos pocos casos puede ser el aviso de una enfermedad cardiovascular subyacente con riesgo de muerte súbita. Una historia detallada del evento, una exploración física y un electrocardiograma, deben orientarnos en el diagnóstico diferencial y pueden mostrarnos los puntos clave para identificar pacientes de alto riesgo y enfermedades que amenacen la vida. |
| Abstract
Syncope is defined as the sudden and self-limited loss of consciousness and postural tone resulting from a transient global cerebral hypoperfusion, sometimes preceded by a prodrome and always followed by a spontaneous complete recovery. Syncope is a common pediatric problem, although syncope is almost always benign, in a few cases it may be a clue to the presence of an underlying cardiovascular problem and may predict a risk of sudden death. A detailed history of the event, a comprehensive physical examination and an electrocardiogram will help in the differential diagnosis and must show the key features for identifying high-risk patients and exclude life threatening disorder. |
Palabras clave: Síncope; Síncope vasovagal; Síncope cardiaco; Pérdida transitoria del conocimiento; Muerte súbita; Pediatría.
Key words: Syncope; Vasovagal syncope; Cardiac syncope; Transient loss of consciousness; Sudden death; Pediatrics.
Pediatr Integral 2021; XXV (8): 399 – 405
Síncopes
Introducción
El síncope es la pérdida súbita de la conciencia y del tono postural, de corta duración y con una recuperación espontánea.
El síncope es una pérdida súbita de la conciencia y del tono postural, debido a una hipoperfusión cerebral transitoria, caracterizada por un inicio rápido, una duración corta y una recuperación espontánea y completa(1). El síncope es una patología prevalente en las urgencias pediátricas, generalmente benigna, pero que genera una gran preocupación al paciente y a su familia. Uno de los retos del síncope para el pediatra es identificar casos con patología cardiaca subyacente y potencialmente letal(2).
Cuando evaluamos episodios de esta naturaleza, debemos evitar términos como: “mareo”, “desmayo”, “ataque” o “crisis”, porque son ambiguos, así como saber diferenciarlo de un vértigo o alteraciones del equilibrio, característicos de una disfunción cerebelosa o vestibular.
Debemos saber diferenciar el síncope de otras situaciones con pérdida transitoria de conciencia (PTC), pero que no son debidas a una hipoperfusión cerebral transitoria, como por ejemplo: las causas neurológicas (epilepsia, migraña, traumatismo craneoencefálico, accidente cerebrovascular transitorio…), las causas metabólicas (hipoglucemia), las intoxicaciones (fármacos, drogas de abuso, monóxido de carbono…) o las de causa psicógena(3,4).
Aunque parece un tema claro y bien definido, sin embargo, en la literatura médica quedan temas abiertos que plantean la necesidad de un consenso. Existen dos guías internacionales de práctica clínica importantes para el diagnóstico y el manejo del síncope; por un lado, la guía americana del “American College of Cardiology/American Heart Association/Heart Rhythm Society” (ACC/AHA/HRS) de 2017, y, por otro lado, la guía europea de la “European Society of Cardiology/European Heart Rhythm Association” (ESC/EHRA), con su cuarta edición de 2018(5,6). Curiosamente, existen ciertas diferencias entre la guía americana y la guía europea. Otro tema a destacar, es que, aunque ambas guías son muy completas, sin embargo, en ambas apenas desarrollan el tema del síncope en la edad pediátrica, donde existen formas específicas, como son los espasmos del sollozo con sus dos variantes, el pálido y el cianótico.
También es importante no confundir el síncope con el presíncope. El término de “presíncope” hace referencia a la situación clínica con los síntomas previos del síncope, es decir, la clínica vegetativa con: mareo, palidez, sudoración fría y visión borrosa, pero sin llegar a perder la conciencia. Por lo tanto, el presíncope sería un episodio de síncope frustrado.
Si la anoxia cerebral en el síncope se prologa más de 15 segundos, se puede producir un síncope convulsivo, caracterizado por un espasmo tónico generalizado, trismus mandibular, opistótonos, sacudidas mioclónicas y relajación de esfínteres(7). El síncope convulsivo, aunque no es frecuente (5% de los síncopes), puede suponer uno de los retos para el pediatra en su diagnóstico diferencial con un trastorno epiléptico(3,4).
Epidemiología
El síncope es frecuente en Pediatría, especialmente en la adolescencia, pero en la mayoría de los casos es benigno.
El síncope es una situación clínica frecuente en Pediatría, afecta al 15-25% de los niños y adolescentes, con un pico de máxima incidencia a los 18 años (30-50%). El síncope es más frecuente en el sexo femenino, especialmente entre los 15 y 19 años(4). El síncope es poco frecuente por debajo de los 6 años de edad, excepto si de base existe patología neurológica (epilepsia), cardiológica (arritmias) o espasmos del sollozo. El síncope es el motivo de acudir al servicio de urgencias pediátricas en el 0,5-3 casos por cada 1.000.
La mayoría de los síncopes en Pediatría son benignos, el 75% corresponden al síncope reflejo o neuromediado, y dentro de ellos, destaca el síncope vasovagal, también conocido como síncope neurocardiogénico(10,11). El síncope cardiaco supone el 5-10%, pero su pronóstico le confiere un gran interés clínico. La tasa de recurrencia varía entre 33-51% en los pacientes que han sido seguidos durante 5 años(9).
Etiopatogenia
El síncope puede tener una etiología variada, el síncope vasovagal es el más frecuente, pero el síncope cardíaco puede suponer una enfermedad de base potencialmente letal.
Las causas del síncope son múltiples, con mecanismos patogénicos variados y no todos completamente aclarados.
La presión arterial baja y la hipoperfusión cerebral son las causas centrales del síncope. La presión arterial sistémica está determinada por el gasto cardiaco y la resistencia vascular periférica, y una caída de uno de estos dos factores, puede causar el síncope.
Las causas de una resistencia vascular baja son tres:
1. Anomalía en la respuesta refleja con vasodilatación (síncope reflejo tipo vasodepresor).
2. Fallo funcional del sistema nervioso autónomo.
3. Fallo estructural del sistema nervioso autónomo.
El fallo del sistema nervioso autónomo puede ser primario o secundario, por ejemplo, inducido por fármacos.
Las causas de un gasto cardiaco bajo son cuatro:
1. Bradicardia refleja (síncope reflejo tipo cardioinhibitorio).
2. Enfermedades estructurales del corazón y arritmias, especialmente las taquicardias ventriculares.
3. Retorno venoso inadecuado: hipovolemia o acumulación venosa.
4. Anomalía del cronotropismo e inotropismo por disfunción del sistema nervioso autónomo.
Hay que tener presente que estos diferentes mecanismos primarios pueden interferir e interactuar entre ellos(5).
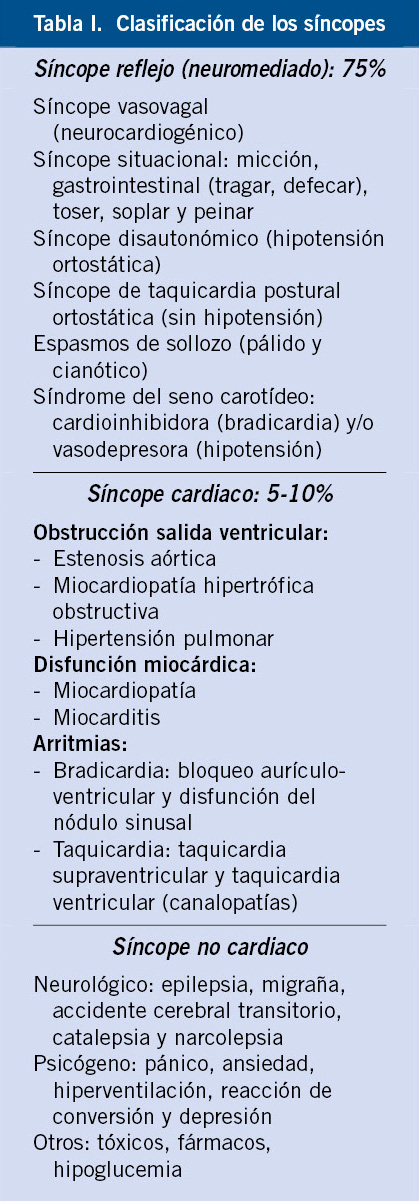
Para facilitar la comprensión y manejo clínico del síncope, es aconsejable una clasificación del síncope en función de su etiopatogenia y que se puede resumir en 3 grandes grupos (Tabla I):
1. Síncope reflejo o neuromediado.
2. Síncope cardíaco.
3. Síncope no cardíaco.
Síncope reflejo o neuromediado
El síncope reflejo es el más frecuente (75%). Diferentes factores como la posición erecta del cuerpo y el remanso venoso en las extremidades inferiores condicionan una disminución brusca de la precarga cardiaca, esto, por ejemplo, se acentúa en la bipedestación prolongada. En el síncope se produce una respuesta refleja paradójica. Esta hipovolemia relativa por descenso de la presión arterial provoca una liberación inicial de catecolaminas para mejorar el cronotropismo e inotropismo. Sin embargo, las contracciones cardiacas en ventrículos relativamente vacíos, estimulan los mecanorreceptores del ventrículo izquierdo y por vía vagal aferente (fibras C no mielinizadas) llegan al tronco cerebral. Luego, la respuesta vagal eferente es doble, provocando la bradicardia (respuesta cardioinhibidora) y la vasodilatación (respuesta vasodepresora).
No obstante, los mecanismos implicados son más amplios y precisan ser aclarados. El desencadenante de un síncope por una emoción intensa, visión de sangre o un traumatismo a distancia, sugieren la implicación de estructuras cerebrales. Hay estudios que señalan la existencia de niveles bajos de serotonina y altos de beta-endorfinas en pacientes con este tipo de síncope(10).
Otro componente importante que se ha relacionado con el síncope neuromediado es la función endotelial(11,12). El óxido nítrico (NO) es un potente vasodilatador de nuestro organismo, creado por las células endoteliales a través de la enzima óxido nítrico sintetasa (NOS). En niños y adolescentes con este tipo de síncope, se han detectado niveles más altos de NO y NOS que en el grupo control(13).
El síncope vagal o neurocardiogénico es la forma más frecuente y representativa de este tipo de síncope, en el que además de los mecanismos implicados ya descritos, suele haber un factor desencadenante que actuaría de trigger, como, por ejemplo: el estrés emocional (ansiedad, miedo, dolor) o el estrés físico (calor, bipedestación prolongada, fatiga, deshidratación, ayunas, enfermedad intercurrente…).
Algunas veces, el síncope sucede en unas circunstancias específicas, como en la micción, especialmente en varones (en bipedestación) y en la primera micción de la mañana (en ayunas y tras reincorporarse de estar tumbado). Otros síncopes situacionales se relacionan con la defecación, ingesta de bebidas frías, ejercicio físico, baños de agua caliente, tos, risa intensa, soplar o tocar instrumentos de viento (maniobra de Valsalva).
Otro cuadro clínico dentro de este grupo es el síndrome del seno carotídeo. El seno carotídeo es un regulador de la presión arterial a través de sus barorreceptores; en caso de hipersensibilidad, al realizar un estímulo, como, por ejemplo: un masaje del seno carotideo puede producir un síncope(14).
En Pediatría existe una entidad propia de síncope reflejo, son los espasmos del sollozo con sus dos variantes, el tipo cianótico y el tipo pálido. El espasmo de sollozo tipo cianótico ocurre entre los 6 meses y los 5 años de edad, con un pico a los 2 años; el síncope empieza con un llanto intenso (“rabieta”) seguido de una pausa de apnea. El espasmo del sollozo tipo pálido aparece entre los 12 y 24 meses de edad, y el síncope ocurre súbitamente tras un estímulo (dolor o susto) y sin llanto previo. El pronóstico de estos cuadros clínicos es bueno, el 100% desaparece con la edad. El 25% de los casos de espasmos del sollozo tipo pálido, presentarán síncopes vasovagales en la adolescencia(3).
Otra entidad a tener en cuenta es el síndrome de taquicardia postural ortostática, en inglés POTS (postural orthostatic tachycardia síndrome), frecuente en adolescentes, especialmente del sexo femenino. Este cuadro consiste en una intolerancia al ortostatismo que ocurre en los primeros 10 minutos tras reincorporarse en bipedestación, con aceleración mayor de 30 lpm de la frecuencia cardiaca (frecuencia máxima de 130 lpm para 6-12 años, 125 lpm para 13-18 años y más de 120 lpm en adultos) en ausencia de hipotensión. Con la taquicardización puede aparecer mareo, debilidad, visión borrosa y síncope. El POTS se trataría de una exageración de un mecanismo fisiológico compensatorio. Aunque su fisiopatología no está aclarada, se relaciona con diferentes factores como, por ejemplo: la hipovolemia, déficit de hierro, estado hiperadrenérgico, disfunción de la regulación local de la tensión vascular, disfunción endotelial, disfunción autoinmune (anticuerpos frente los receptores de la colinesterasa) o la activación de mastocitos(15).
Síncope cardíaco
Aunque el síncope de origen cardíaco es poco frecuente (5-10%), tiene una gran trascendencia por su morbimortalidad. El síncope en estos casos puede ser la primera manifestación de una enfermedad cardiaca potencialmente mortal(16).
Globalmente, podemos clasificarlos en tres grandes grupos: el primero, situaciones de obstrucción al tracto de salida ventricular; el segundo, la disfunción miocárdica y, por último, las arritmias.
Entre las obstrucciones del tracto de salida del ventrículo izquierdo figuran la estenosis aórtica y la miocardiopatía hipertrófica obstructiva, mientras que en el caso del ventrículo derecho, destaca la estenosis pulmonar grave y la hipertensión pulmonar primaria(3).
La disfunción miocárdica puede ser primaria (p. ej., las miocardiopatías familiares) o secundaria (p. ej., las miocarditis víricas). La miocardiopatía isquémica por lesión coronaria es infrecuente en Pediatría, pero, como patología congénita, debemos tener presente el origen anómalo de la arteria coronaria izquierda en el tronco pulmonar o síndrome de ALCAPA (Anomalous origin of the Left Coronary Artery from the Pulmonary Artery) y, como patología adquirida, la enfermedad de Kawasaki(17).
Entre las bradiarritmias que pueden ocasionar síncopes, está la enfermedad del seno carotídeo y, sobre todo, el bloqueo auriculoventricular completo, que puede ser congénito (hijo de madres con lupus eritematoso sistémico) o adquirido (postcirugía cardíaca, procesos inflamatorios/infecciosos del corazón)(4).
Las taquiarritmias también son causa de síncopes. Las taquicardias supraventriculares (p. ej., síndrome de Wolff-Parkinson-White) suelen ser mejor toleradas en Pediatría, pero las taquicardias ventriculares tienen peor pronóstico, siendo potencialmente letales. Mención especial merecen las canalopatías, como el síndrome del QT largo, el síndrome del QT corto, el síndrome de Brugada o la taquicardia ventricular polimórfica catecolaminérgica que, teniendo corazones estructuralmente normales, se asocian a taquiarritmias ventriculares graves que pueden culminar en una muerte súbita. Hay que recordar que el intervalo QT puede estar alargado, no solamente de forma congénita (ya se han descrito 17 subtipos de síndrome de QT largo), sino también de forma adquirida por alteraciones electrolíticas (hipopotasemia) y especialmente por la administración de fármacos (determinados antiarrítmicos, psicotropos, macrólidos o antihistamínicos)(18). Es importante conocer estos medicamentos, especialmente en pacientes con síndrome QT largo congénito. En el AZCERT (Centro de Arizona para la Educación e Investigación en Terapéutica) están disponibles en su web (www.crediblemeds.org) los listados de medicamentos que prolongan el intervalo QT, agrupados en tres categorías según el nivel de evidencia. Estos listados se van actualizando periódicamente teniendo en cuenta las notificaciones de las agencias reguladoras y la evidencia clínica disponible. Únicamente, hay que registrarse de forma gratuita en la web para recibir dichas actualizaciones(19).
Síncope no cardíaco
Existen otras entidades que, aunque no cumplen los requisitos del síncope, deben tenerse en consideración, especialmente para el diagnóstico diferencial con otras formas de pérdida transitoria del conocimiento (PTC).
En este grupo se debe destacar la epilepsia, por el reto que supone para el médico y no confundir una crisis epiléptica con una crisis sincopal (Tabla II).
Otras alteraciones neurológicas que pueden simular un episodio sincopal son las migrañas (migraña basilar), los accidentes cerebrovasculares transitorios, las crisis catapléjicas en la narcolepsia, los “síncopes vestibulares” (crisis otolíticas de Tumarkin o drop attacks) o las elevaciones agudas de la presión del líquido cefalorraquídeo (hidrocefalia)(3).
Entre los “síncopes psicógeneos”, se deben tener presentes diversos trastornos de índole psiquiátrica, como las crisis histéricas, crisis de pánico, reacciones de conversión o depresión mayor. En la hiperventilación se produce hipocapnia que, si no es compensada, se genera una alcalosis respiratoria aguda y con ello, mareo, confusión, parestesias periféricas y periorales, calambres y finalmente un síncope(4).
La hipoglucemia puede remedar manifestaciones de índole sincopal por la respuesta adrenérgica asociada con: ansiedad, taquicardia, sudoración, palidez, temblor, debilidad y sueño.
Tampoco debemos olvidar la posibilidad de ingesta de tóxicos, fármacos o drogas de abuso en pacientes con síncope, especialmente en adolescentes. Entre los fármacos, están los que alargan el segmento QT del electrocardiograma, fármacos que disminuyen la volemia (antihipertensivos y diuréticos) y los fármacos psicotrópicos(10).
Diagnóstico
El diagnóstico del síncope se basa en una historia clínica detallada, una exploración física completa y la realización de un electrocardiograma.
El diagnóstico del síncope se basa en tres pilares básicos:
1. Historia clínica.
2. Exploración física.
3. Electrocardiograma (ECG).
Historia clínica
La historia clínica es la piedra angular y herramienta fundamental en el diagnóstico del síncope, con una anamnesis detallada de toda la información, tanto por parte del paciente como de posibles testigos. La historia clínica debe contemplar la siguiente información(5):
• Antecedentes personales y familiares. Es importante conocer los antecedentes del paciente y posibles enfermedades de interés (cardiopatías, epilepsia, diabetes…), así como de la familia (miocardiopatías, arritmias cardiacas, casos de muerte súbita, síncopes vasovagales en los padres…). En niñas adolescentes, valorar la posibilidad de embarazo.
• Factores predisponentes. Se deben buscar datos de las circunstancias previas al síncope, que puedan ser factores predisponentes, como: posible ayuno, tomas de medicamentos, el ambiente donde ocurre (local cerrado o exterior, temperatura, espacios llenos de gente), actividad realizada (reposo, deporte, baño, micción…) o posición del paciente (bipedestación, decúbito o sentado).
• Factores desencadenantes o precipitantes. El relato del episodio debe considerar posibles factores desencadenantes del síncope que hayan podido actuar como trigger de la pérdida de conciencia (cambio postural, situación de pánico, temor, traumatismo…).
En los síndromes de QT largo congénitos, el síncope puede estar relacionado con una arritmia ventricular grave (“torsade de pointes”) inducida por un trigger específico. En el tipo 1 (SQTL1) se relaciona con el ejercicio físico (en especial, con la natación), en el tipo 2 (SQTL2) con el estrés emocional o con un estímulo auditivo intenso y súbito, y en el tipo 3 (SQTL3) con el sueño (bradicardia).
• Clínica inicial (pródromos). A continuación, se deben describir los síntomas iniciales que preceden a la pérdida de conciencia (palidez, sudoración, náuseas, vómitos, dolor abdominal, dolor torácico, palpitaciones, debilidad, mareos, visión borrosa…).
• Descripción el síncope. Son importantes las características del episodio de pérdida transitoria del conocimiento (PTC), su duración, actitud corporal, coloración y descripción de posibles movimientos anormales (¿crisis sincopal?).
• Recuperación posterior. Confirmar normalidad, clínica posterior o existencia de estado postcrítico (somnolencia, confusión, focalidad neurológica…).
Exploración física
La exploración física debe ser completa, prestando una especial atención a signos cardiovasculares (palpación de pulsos arteriales centrales, frecuencia cardiaca o auscultación de soplos cardíacos) y neurológicos (nivel de conciencia, equilibrio, función vestibular, focalidad neurológica…). Se debe realizar toma de constantes vitales, sobre todo, frecuencia cardiaca y tensión arterial.
Un tema importante a valorar en la exploración física son los cambios con el ortostatismo, solicitando al paciente pasar de la posición de decúbito a la bipedestación y a los 3 minutos comprobar si aparece clínica y medir la frecuencia cardiaca y tensión arterial. Una bajada de más de 20 mmHg de la presión arterial sistólica, o de 10 mmHg de la presión arterial diastólica, o una aceleración de la frecuencia cardiaca mayor de 30 lpm, sugiere un mecanismo neuromediado del síncope(4).
Un método para evaluar la función autonómica, es mediante la maniobra de Valsalva, más rentable en un paciente adulto que en Pediatría. El paciente realiza una espiración forzada durante 15 segundos con la glotis cerrada (boca y nariz cerrados). Al principio, la presión arterial aumenta ligeramente por el llenado del ventrículo izquierdo, pero enseguida disminuye por la reducción brusca del retorno venoso, disminuye el gasto cardiaco y la frecuencia cardiaca aumenta para compensar (reflejo barorreceptor). Esta hipotensión en personas sanas, provoca una respuesta automática simpática compensadora: aumenta la resistencia vascular sistémica y la frecuencia cardiaca. Al finalizar la maniobra, cuando el paciente libera todo el aire retenido y respira con normalidad, desaparece la sobrepresión intratorácica y se produce una caída de la presión arterial, y se normaliza la frecuencia cardiaca. En el síndrome situacional, por ejemplo, al tocar un instrumento de viento o levantar un peso excesivo, la respuesta normal de la frecuencia cardiaca se asocia a una hipotensión pronunciada por falta de la respuesta automática compensadora(6).
Otra de las pruebas diagnósticas es el masaje del seno carotídeo, que reproduce la clínica sincopal con mecanismo reflejo (bradicardia e hipotensión), sin embargo, esta maniobra no está indicada en Pediatría.
Pruebas complementarias
Además de tomar la tensión arterial en decúbito y bipedestación, también se debe comprobar una glucemia capilar.
Existe un amplio consenso en la recomendación de realizar un electrocardiograma (ECG) de 12 derivaciones en todo síncope, aunque en la guía canadiense lo indica en un síndrome atípico o con factores de riesgo asociados(7,8). En el ECG se debe comprobar la frecuencia cardiaca y el ritmo cardiaco, descartar arritmias y confirmar la presencia de ritmo sinusal.
Incluso en un ECG con ritmo sinusal, se deben descartar los siguientes signos de alerta, indicativos de posible patología cardiaca en el síncope:
• Patrón del síndrome de Wolff-Parkinson-White (WPW): intervalo PR corto (desde el inicio de la onda P hasta el inicio de complejo QRS), complejo QRS ancho y onda delta (empastamiento inicial del complejo QRS, positivo o negativo).
• Intervalo QT: se debe obtener el QT corregido (QTc) mediante la fórmula de Bazett, porque el intervalo QT varía con la frecuencia cardiaca (Fig. 1), preferentemente medido en las derivaciones II y V5.
Figura 1. Cálculo del QTc (fórmula de Bazzet).
Recordar que el intervalo QT va desde el inicio de la onda Q hasta el final de la onda T (el de la tangente de la onda T), sin incluir la onda U en caso de identificarse.
• Síndrome de QT largo (SQTL): prolongación del QTc, mayor de 450 mseg en hombres y mayor de 460 mseg en mujeres.
• Síndrome de QT corto (SQTC): acortamiento del QTc menor de 330 mseg.
• Patrón del síndrome de Brugada: elevación descendente del segmento ST mayor o igual a 2 mm (“aleta de tiburón”) en más de una derivación derecha (V1-V2), seguidas de ondas T negativas (patrón tipo I).
• Miocardiopatía hipertrófica: crecimiento ventricular izquierdo con cambios en la repolarización, ondas Q patológicas, anchas y profundas, desnivel del segmento ST, ondas T negativas en cara inferior e izquierda.
• Miocardiopatía arritmogénica: presencia de ondas épsilon que, aunque infrecuente es específica (potenciales eléctricos de baja amplitud entre el final del complejo QRS y el inicio del segmento ST), ondas T invertidas en precordiales derechas (V1, V2, V3) en individuos mayores de 14 años y en ausencia de bloqueo completo de rama derecha.
El test de la mesa basculante o “tilt-test” es una prueba que permite provocar la clínica sincopal en personas predispuestas y bajo una situación de control con monitorización de la presión arterial, frecuencia cardiaca, frecuencia respiratoria y saturación periférica de oxígeno. El rendimiento de la mesa basculante es subóptimo. La indicación de esta prueba quedaría limitada a pacientes con síncopes recurrentes con sospecha de sincope reflejo, pero que la evaluación clínica no lo puede concretar. La mesa basculante, por lo tanto, es útil para el diagnóstico del síncope reflejo, en el fallo autonómico que cursa con hipotensión ortostática, en el síndrome de taquicardia postural ortostática (POTS), y también podría ser útil para diferenciar un síncope vasovagal de un pseudosíncope psiquiátrico(6).
El electroencefalograma (EEG) no está indicado como prueba de rutina en el síncope y quedaría limitado a aquellos casos con sospecha de posible etiología neurológica de base, en concreto, la epilepsia. Una crisis epiléptica con pérdida de conciencia puede simular un síncope convulsivo y, por lo tanto, es importante plantearlo en el diagnóstico diferencial (Tabla II). Las pruebas de neuroimagen, como la Tomografía Axial Computerizada (TAC) o la Resonancia Magnética (RM), también quedarían limitadas en su indicación, por el mismo motivo.
La analítica sanguínea, salvo una glucemia capilar, tampoco es necesaria en todo síncope, sino que se debe justificar por criterios clínicos el hemograma (p. ej., hipovolemia o infección) o la bioquímica (sospecha de alteración metabólica). En determinados casos, se debe tener en cuenta la posibilidad de solicitar tóxicos en orina o test de embarazo.
Si el paciente es derivado a Cardiología pediátrica, el estudio se puede completar con ecocardiografía, ECG-Holter ambulatorio y ergometría. En casos definidos, también se pueden indicar otros estudios: RM cardiaca, holter implantable subcutáneo, estudio electrofisiológico y cateterismo cardiaco.
Tratamiento
El tratamiento se basa en tres pilares fundamentales: tranquilizar, educar y prevenir.
La mayoría de los sincopes son neuromediados y es, por tanto, importante informar al paciente y a la familia sobre la naturaleza benigna del proceso, evitar o minimizar los factores predisponentes y desencadenantes de los episodios sincopales (evitar bipedestación prolongada, ambientes estresantes, calurosos o con aglomeraciones). Así como, ayudarlos a saber detectar los síntomas prodrómicos y pautarles instrucciones para la realización de maniobras para interrumpir el episodio (posición en supino, maniobras de contrapresión física)(20).
Las maniobras de contrapresión más comunes son tres(6):
1. Cruzar las piernas en bipedestación, con la tensión máxima de los músculos de las piernas, abdomen y glúteos, de manera intensa y mantenida.
2. Contracción de manos, apretando con la mayor fuerza posible una pelota de goma o un objeto blando, de manera intensa y mantenida.
3. Tensar los brazos, se entrelazan las manos quedando bien agarradas, produciendo una contracción isométrica intensa y mantenida, con los brazos plano-horizontal y tirar con los codos hacia fuera (fuerza centrífuga).
Como normal general, se recomienda mantener una buena hidratación (aporte de líquido 30-50 mL/kg/día, 1,5-2,5 L/día) y un aumento controlado en la ingesta de sal (2-5 g/día)(7).
El uso de tratamiento farmacológico es controvertido y queda limitado a casos definidos (fludrocortisona, beta-bloqueantes, alfa1-agonistas).
Función del pediatra de Atención Primaria
El pediatra de Atención Primaria es esencial en el síncope, porque suele ser el médico responsable de su valoración inicial y quien decide su manejo clínico.
El síncope es una causa frecuente de consulta en Atención Primaria y, el pediatra, el médico que debe atenderla. La mayoría de los síncopes son benignos y basta una detallada historia clínica, una exploración física completa y la realización de un ECG, para llegar a su diagnóstico. Este es el caso de los síncopes neuromediados, en concreto, el síncope vasovagal, que no precisa ampliar estudio ni derivar al especialista, pero sí informar al paciente y a su familia, tanto de la benignidad del cuadro, como de su posible prevención o forma de actuar ante un nuevo episodio(21).
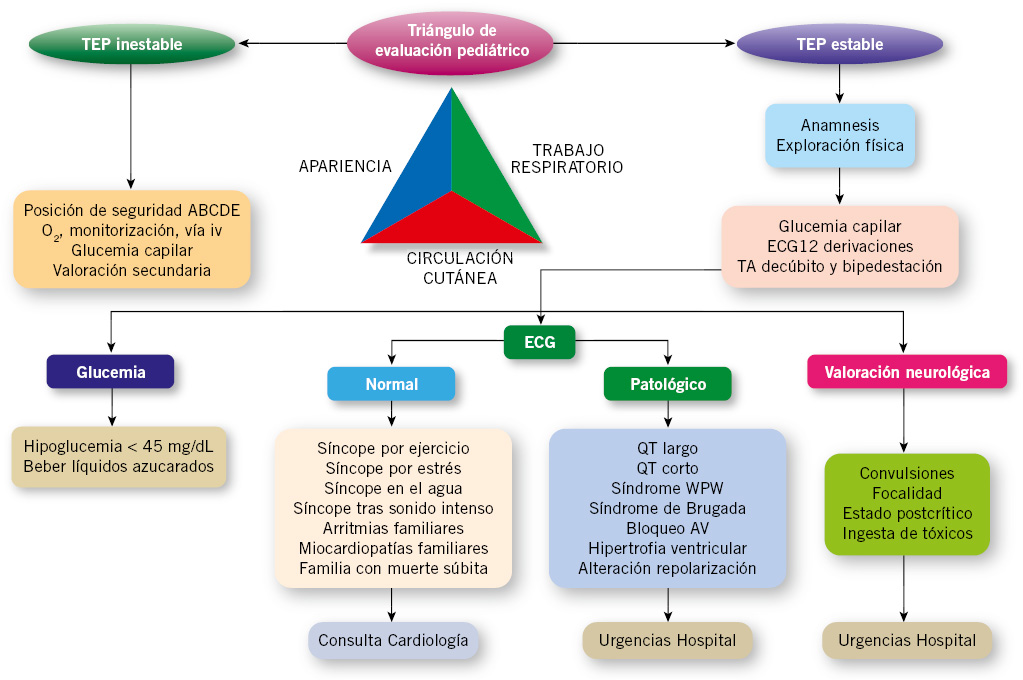
Uno de los retos del pediatra en un paciente con síncopes, es detectar la posibilidad de una patología de base, en especial, cardiológica, que precise derivar al servicio de urgencias del hospital o a la consulta del cardiólogo (Fig. 2).
Figura 2. Algoritmo del manejo clínico del síncope. TEP: triángulo de evaluación pediátrico.
Bibliografía
Los asteriscos muestran el interés del artículo a juicio del autor.
1.** Zavala R, Metais B, Tuckfield L, DelVecchio M, Aronoff S. Pediatric syncope: a systematic review. Pediatr Emer Care. 2020; 36: 442-5.
2.*** Koene RJ, Adkinsson WO, Benditt DG. Syncope ant the risk of sudden cardiac death: evaluation, management and prevention. J Arrhythm. 2017; 5: 33-44.
3.*** Kanjwal K, Calkins H. Syncope in children and adolescents. Cardiol Clin. 2015; 33: 397409.
4.** Anderson JB, Willis M, Lancaster H, Leonard K, Thomas C. The evaluation and management of pediatric Syncope. Pediatr Neurol. 2016; 55: 6-13.
5.** Shen W-K, Sheldon RS, Benditt DG, Cohen MI, Forman DE, Goldberger ZD, et al. 2017 ACC/AHA/HRS Guideline for the evaluation and management of patients with syncope. A report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. Circulation. 2017; 136: e60-122.
6.*** Brignole M, Moya A, de Lange FJ, Deharo JC, Elliott PM, Fanciulli A, et al. ESC Scientific Document Group. 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J. 2018; 39: 1883-948.
7.*** Moodley M. Clinical approach to syncope in children. Semin Pediatr Neurol. 2013; 20: 12-7.
8.*** Sanatani S, Chau V, Fournier A, Dixon A, Blondin R, Sheldon R. Canadian Cardiovascular Society and Canadian Pediatric Cardiology Association Position Statement on the Approach to Syncope in the Pediatric Patient. Can J Cardiol. 2017; 33: 189-198.
9.** Zhang Q, Du J, Wang Z, Du Z, Wang L, Tang C. The diagnostic protocol in children and adolescents with syncope: a multi-center prospective study. Acta Paediatr. 2009; 98: 879-84.
10.** Puñal JE, Rodríguez A, Gómez C, Martinón-Torres F, Castro-Gago M, Martinón JM. Síncope en el adolescente. Orientación diagnóstica y terapéutica. An Pediatr. 2005; 63: 330-9.
11.** Dehghan B, Sabri MR, Javanmard SH, Ahmadi AR, Mansourian M. Neurally mediated syncope: is it really an endothelial dysfunction? Anatol J Cardiol. 2016; 16: 701-6.
12.** Santini L, Capria A, Brusca V, Violo A, Smurra F, Scarf I. et al. An increased endothelial-independent vasodilation is the hall mark of the neurally mediated syncope. Clin Cardiol. 2012; 35: 107-10.
13.** Liao Y, Chen S, Liu X, Zhang Q, Ai Y, Wang Y, et al. Flow-mediated vasodilation and endothelium function in children with postural orthostatic tachycardia syndrome. Am J Cardiol. 2010; 106: 378-82.
14.** Moya-i-Mitjans A, Rivas- Gándana N, Sarrias- Mercè A, Pérez- Rodón J, Roca-Luque I. Síncope. Rev Esp Cardiol. 2012; 65: 755-65.
15.** Chen G, Du J, Jin J, Huang Y. Postural tachycardia syndrome in children and adolescents: pathologhysiology anc clinical management. Font Pediatr. 2020; 8: 34. Doi:10.3389/fped.2020.00474.
16.** Hammond BH, Zahka KG, aziz PF. Suden cardiac death: a pediatrician´s role. Pediatr Rev. 2019; 40: 456-67.
17.** Lee TM, Hsu DT, Kantor P, Towbin JA, Ware SM, Colan SD, et al. Pediatric cardiomyopathies. Circ Res. 2017; 121: 855-73.
18.** Wallace E, Howard L, Liu M, O´Brien T, Ward D, Shen S, et al. Long QT syndrome: genetics and future perspective. Pediatr Cardiol. 2019; 40: 1419-30.
19.** Web de Arizona Center for Education and Research on Therapeutics. Acceso el 6 de septiembre de 2021. Disponible en: www.azcert.org o www. qtdrugs.org.
20.** Strickberger SA, Benson W, Biaggioni I, Callans DJ, Cohen MI, Ellenbogen KA, et al. AHA/ACCF scientific statement on the evaluation of syncope. From the American Heart Association Councils on clinical cardiology, cardiovascular nursing, cardiovascular disease in the young, and stroke, and the quality of care and outcomes research interdisciplinary working group; and the American College of cardiology Foundation in collaboration with the Heart Rhythm Society. J Am Coll Cardiol. 2006; 47: 473-84.
21.** Rivera DR, Cartón AJ. Síncope. En: Guerrero-Fernández J, Cartón A, Barreda A, Menéndez J, Ruiz J, ed. Manuel de Diagnóstico y Terapéutica en Pediatría. Madrid: Editorial Médica Panamericana S.A.; 2018. p. 325-30.
Bibliografía recomendada
- Brignole M, Moya A, de Lange FJ, Deharo JC, Elliott PM, Fanciulli A, et al. ESC Scientific Document Group. 2018 ESC Guidelines for the diagnosis and management of syncope. Eur Heart J. 2018; 39:1883-948.
Una guía internacional de práctica clínica, donde se reúne y se evalúa toda la evidencia científica sobre el síncope. Este artículo es importante para aclarar conceptos y definiciones, así como ayudar al médico en la evaluación, manejo y tratamiento de estos pacientes.
- Kanjwal K, Calkins H. Syncope in children and adolescents. Cardiol Clin. 2015; 33: 397409.
Un artículo que se centra en el síncope en el paciente pediátrico, mostrando sus peculiaridades y dando una visión global del tema.
- Moodley M. Clinical approach to syncope in children. Semin Pediatr Neurol. 2013; 20: 12-7.
Un artículo breve en extensión, pero que ayuda de manera práctica al pediatra en el manejo clínico del síncope en Pediatría.
- Koene RJ, Adkinsson WO, Benditt DG. Syncope ant the risk of sudden cardiac death: evaluation, management and prevention. J Arrhythm. 2017; 5: 33-44.
Este artículo resalta la importancia del síncope como presentación clínica de la muerte súbita en diferentes situaciones y enfermedades.
- Sanatani S, Chau V, Fournier A, Dixon A, Blondin R, Sheldon R. Canadian Cardiovascular Society and Canadian Pediatric Cardiology Association Position Statement on the Approach to Syncope in the Pediatric Patient. Can J Cardiol. 2017; 33: 189-198.
Este artículo expone una guía muy completa de aproximación al sincope y es específica para pacientes pediátricos.
| Caso clínico |
|
Niño sano de 9 años, que el profesor observa cómo pierde súbitamente el conocimiento en el patio del colegio, estando en bipedestación, tras pararse cuando jujaba con los amigos, quedando tumbado en el suelo sin movimientos anómalos. Al minuto recupera la conciencia, está asustado y solo refiere que antes de perder el conocimiento notó un dolor en el tórax. Los padres son avisados y, aunque el niño aparentemente está asintomático, acuden a ver a su pediatra del Centro de Salud. El pediatra ya conoce al paciente, porque es un niño delgado (peso en p3), con falta de apetito y se cansa con facilidad. Su pediatra, por este motivo ya le había pedido una analítica sanguínea completa unas semanas antes. En los antecedentes personales y familiares no hay datos de interés. En la exploración física, el paciente presenta un buen estado general, tensión arterial 100/65 mmHg, saturación de oxígeno 98%, se detecta un soplo cardiaco nuevo, soplo sistólico 2/6 en foco tricuspídeo, siendo el resto de la exploración normal. Se realiza un ECG (Fig. 3). Figura 3. ECG 12 derivaciones. Nótese que cambia el calibrado del voltaje en las derivaciones frontales y precordiales (10 mm/mV frente a 5 mm/mV).
|






 Syncope
Syncope