 |
| Regreso a las bases |
M.C. Amigo Bello*, T. de la Calle Cabrera**
*Hospital Universitario de Cabueñes. Gijón. **Hospital Universitario de Salamanca
| Resumen
La fiebre supone uno de los motivos de consulta más frecuentes en Pediatría. Existen muchos miedos y mitos respecto a ella en la población general. Se expone la fisiopatología de la fiebre y los métodos de medición disponibles. Se revisa la evidencia sobre el lugar donde hacer la determinación de temperatura según la edad. Todo esto puede ayudar a racionalizar el tratamiento de la fiebre y poder transmitir a las familias información adecuada. |
| Abstract
Fever is one of the most frequent reasons for consultation in Pediatrics. There are many fears and myths about it in the general population. We must understand the pathophysiology of fever, know the available measurement methods and where temperature determination should be done according to age. All this can help us to rationalize treatment and be able to transmit adequate information to the families. |
Palabras clave: Fiebre en Pediatría; Medición de temperatura; Tratamiento de la fiebre.
Key words: Pediatric fever; Temperature measurement; Fever treatment.
Pediatr Integral 2023; XXVII (7): 404.e1 – 404.e5
OBJETIVOS
• Conocer la fisiopatología de la fiebre.
• Analizar los diferentes dispositivos para su medición y en qué zona corporal se deben usar.
• Fármacos y pautas para el tratamiento de la fiebre.
Medición de la temperatura corporal y tratamiento de la fiebre
Introducción
La fiebre constituye uno de los motivos de consulta más frecuentes en Pediatría(1). Aunque en los niños, la mayoría de las veces, la causa de la fiebre será un proceso banal, existe, de forma cultural, un miedo exacerbado de los padres, tanto a su causa como a sus consecuencias directas(1), de forma que incluso se ha acuñado el término “fiebrefobia” para denominar este fenómeno(2).
¿Qué es la fiebre y por qué se produce?
En general, se considera fiebre a la temperatura corporal superior a 38ºC rectal.
La fiebre es el aumento de temperatura corporal por elevación del punto de ajuste del control de esta a nivel central(3). La temperatura corporal es regulada desde el centro termorregulador situado en el hipotálamo. La estabilidad térmica se consigue equilibrando la actividad metabólica muscular y hepática con la pérdida de calor que se produce a través de la piel y los pulmones, alrededor de un punto de ajuste marcado por el hipotálamo. De este modo, en ambientes térmicos normales, el centro termorregulador mantiene la temperatura corporal estable, con una fluctuación suave, dependiendo de múltiples factores(3). Sin embargo, a partir de 35ºC de temperatura ambiental, la capacidad corporal para perder calor se ve superada y se produce una elevación de la misma, pudiendo aparecer sintomatología en relación con el calor ambiental (golpe de calor). Esta situación no depende del punto de ajuste hipotalámico y, por tanto, es sustancialmente diferente de la fiebre.
La temperatura corporal fluctúa a lo largo del día en relación a la actividad física, edad, fluctuaciones hormonales y también con el momento del día, con un nadir por la mañana y un pico por la tarde(3).
La temperatura que se considera normal en la mayoría de las publicaciones (37ºC) se basaba en estudios realizados en el siglo XIX(1). En estudios más recientes se ha encontrado que, en adultos jóvenes, la temperatura corporal (medida oral) puede variar entre 37,2ºC por la mañana a 37,7ºC por la tarde, con una temperatura media de 36,8ºC(4). Para definir fiebre, hablamos de una elevación de 2 desviaciones estándar sobre la temperatura normal, eso de forma general se ha establecido en 38ºC, referida a la temperatura central. Aunque con pequeñas variaciones según la fuente, en general se considera fiebre a la temperatura corporal superior a 38ºC rectal o 37,5ºC axilar(5,6).
La fiebre se produce por una elevación del punto de ajuste de la temperatura central, gracias a la acción de unas sustancias conocidas como pirógenos, que pueden ser, tanto internos (producidos por el organismo) como externos (partículas virales, toxinas bacterianas, etc.)(3). Cuando existe una infección, las células fagocíticas secretan al torrente sanguíneo citocinas (IL-1, IL-6, factor de necrosis tumoral [TNF], interferón alfa y otras citocinas endógenas inductoras de fiebre). Estas, a su vez, actúan sobre el hipotálamo anterior, produciendo una liberación de prostaglandina PGE2 y una elevación del punto de ajuste o set point de la temperatura corporal. Tras esto, el centro termorregulador activa los mecanismos para la elevación de la misma (activación metabólica, aumento del tono y actividad muscular, y disminución de la pérdida de calor cutáneo restringiendo la perfusión periférica)(3,5). La subida de temperatura continúa hasta llevar la temperatura al nuevo punto de ajuste. El límite superior del rango de temperatura corporal, debido a la fiebre, parece situarse en 42ºC, pero es raro que se superen los 41ºC sin un factor concomitante de hipertermia(1,3).
Además de causar fiebre, el aumento de las citocinas pirógenas circulantes produce: elevación de la síntesis de proteínas de fase aguda por el hígado, disminución de los niveles séricos de hierro y zinc, leucocitosis y lisis muscular. La IL-1 provoca ondas lentas de sueño, lo que podría explicar la somnolencia que se observa con frecuencia en los niños durante el curso de un proceso febril. También es frecuente observar artralgias y mialgias que se asocian a la acción periférica de los niveles elevados de PGE2(3,5).
La explicación aceptada para esta respuesta del organismo a la infección es que una temperatura corporal más elevada dificulta el crecimiento y replicación de los agentes infecciosos y mejora la función inmunológica(1,3,5).
A nivel clínico, la aparición de fiebre en un paciente pasa por dos fases. En la primera, el hipotálamo debe conseguir la nueva temperatura corporal marcada por el aumento del punto de ajuste; por ello se produce vasoconstricción periférica y el paciente siente frío, las manos y los pies están fríos y con mal color debido a la vasoconstricción. En una segunda fase, cuando el organismo ya ha alcanzado la nueva temperatura, desaparece la vasoconstricción y la piel del paciente de nuevo aparece caliente(3).
Métodos de medición de la temperatura corporal
La temperatura que se registre va a depender del instrumento de medida utilizado y del lugar donde se mide esa temperatura.
Punto de medición de la temperatura corporal
Cuando de la medición de la temperatura dependen decisiones clínicas, las guías clínicas de adultos recomiendan usar temperatura intravascular (catéter esofágico, arteria pulmonar, vesical), o en todo caso, la temperatura rectal, que es considerada como la más cercana a la temperatura central(7).
En Pediatría, en la práctica clínica habitual, se utilizan mediciones de temperaturas periféricas (oral, axilar, frontal…), por ser más accesibles y menos invasivas, aunque son poco precisas y muy variables, dependiendo de múltiples factores(7). Realmente, la precisión en la toma de la temperatura corporal solo se requiere en los casos en los que el valor de la medición va a cambiar el manejo del paciente, teniendo en cuenta que, en la mayoría de las ocasiones, en niños previamente sanos y con un adecuado estado de vacunación, la apariencia clínica va a ser la que marque la actitud médica y no la cifra obtenida con el termómetro(1,5). Una medición fiable es más importante en neonatos y lactantes, debido al riesgo de enfermedades bacterianas potencialmente graves y la menor expresividad clínica(8).
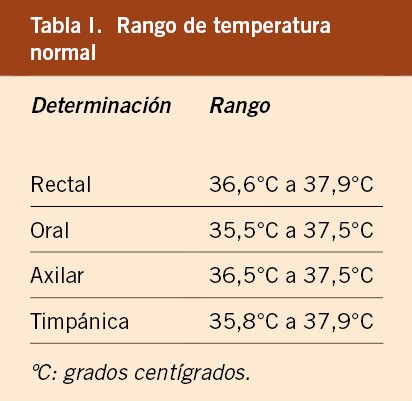
Se recomienda no utilizar el mismo termómetro para los diferentes puntos de medición. Cada uno de estos puntos tiene su propio rango de normalidad(5), como muestra la tabla I:
• Temperatura rectal: se considera el método más fiable de los utilizados en la práctica clínica habitual. Sin embargo, puede ser desagradable e incómodo para el niño. Debe evitarse en situaciones de neutropenia, riesgo hemorrágico y enterocolitis necrotizante(1). Se indica en los casos que el resultado pueda tener implicaciones clínicas, como puede ser en neonatos y lactantes(8).
• Temperatura oral: múltiples guías clínicas lo consideran el indicado en pacientes colaboradores a partir de los 5 años(5,6). Su valor se afecta por la respiración bucal, sobre todo si existe taquipnea, y por la ingesta previa de líquidos, tanto fríos como calientes. Suele ser 0,6ºC inferior a la rectal(6).
• Temperatura axilar: aunque no se considera el más indicado, es el método más utilizado en nuestro medio. Es de elección en pacientes neutropénicos. Tradicionalmente, se ha aplicado una conversión de 0,5ºC más baja a la temperatura axilar respecto a la rectal, pero en realidad no se dispone de una conversión estandarizada con la temperatura rectal y se ha observado amplio rango de diferencias, por lo que no se recomienda realizar dicha conversión(5).
• Termometría infrarroja: su uso se ha extendido mucho en los últimos años, debido a su rapidez y comodidad(9). Los dispositivos disponibles para su uso en el mercado no tienen suficiente fiabilidad como para recomendar su uso(10).
Existen discrepancias sobre la indicación de donde tomar la temperatura entre las diferentes sociedades científicas. La Bright Futures Guideliness for Health Supervisión recomienda el uso de la determinación rectal para todos los menores de 4 años (excepto contraindicaciones). Sin embargo, el National Institute for Health and Care Excellence considera más recomendable la determinación axilar con termómetro digital en menores de 4 semanas, y determinación axilar (con termómetro digital o químico) o infrarrojos timpánico en niños entre 4 semanas y 5 años. Esta recomendación se basa en que la determinación es más rápida, más fácil y mejor aceptada por los pacientes y sus cuidadores(5).
La Guía-ABE considera, de elección, la determinación rectal en menores de 5 años, y la axilar como alternativa en ese rango de edad, aceptando la determinación timpánica a partir de los 2 años. En los pacientes mayores de 5 años y que sean colaboradores, recomiendan la determinación oral e, igualmente, la axilar se considera como alternativa(6).
Tipos de termómetros
Además del punto de medición, la temperatura registrada también se va a ver influida por el tipo de termómetro utilizado. El termómetro considerado más fiable, el de mercurio, fue prohibido en 2009, por los problemas asociados a la toxicidad del mercurio. En la actualidad, en la práctica clínica habitual se utilizan(9):
• Termómetro digital: el más usado por rapidez y facilidad de uso. Puede utilizarse oral, rectal o axilar.
• Termómetro de galinstano (aleación de galio, indio y estaño): se comercializa como sustituto del termómetro de mercurio sin sus problemas de toxicidad. Uso oral, rectal o axilar.
• Termómetro de infrarrojos: muy rápido y accesible. Muy exactos los utilizados en investigación, pero mucho menos los dispositivos para uso doméstico. Puede ser timpánico (mide la temperatura de la membrana timpánica) o frontal (temperatura de la arteria temporal).
• Aplicaciones para teléfonos inteligentes. No pueden recomendarse al no haber disponible aún estudios sobre su uso.
Tratamiento de la fiebre
Objetivos del tratamiento
Tanto los sanitarios como los padres, deben conocer que no debe tratarse la fiebre para disminuir la temperatura corporal en sí, sino con el objetivo de aliviar el malestar o incomodidad que puede generar(6).
La fiebre puede causar incomodidad e incluso malestar en el niño. El principal objetivo del tratamiento de la fiebre, en un niño por lo demás sano, debe ser: mejorar su malestar, no disminuir los grados de temperatura ni acortar la duración de la fiebre. Debe transmitirse claramente este mensaje a los padres, para evitar la “fiebrefobia”(2). Por otra parte, el tratamiento de la fiebre no ha demostrado en ningún estudio ser perjudicial para la evolución del proceso subyacente(5).
La fiebre produce aumento de la tasa metabólica, aumenta el consumo de oxígeno y la demanda cardiovascular y pulmonar, con un escaso efecto sobre niños sanos. Sin embargo, no hay evidencia de que disminuir la fiebre tenga efectos beneficiosos sobre la morbimortalidad, salvo en los niños con comorbilidades importantes (enfermedad pulmonar, cardiaca o del SNC), que puedan inestabilizarse por el aumento de demanda fisiológica que supone la fiebre(5).
Al ser el objetivo del tratamiento mejorar el confort del niño, realmente no existe un dintel de temperatura a partir de la cual se indique o no el tratamiento de la fiebre. Esta debe tratarse cuando cause incomodidad o malestar en el paciente.
No hay evidencia de que el tratamiento de la fiebre prevenga las crisis febriles(11), por lo que no debe pautarse para tal fin. Con respecto a la fiebre postvacunal, algunos trabajos alertaron de que tratar la fiebre, sobre todo, con la administración profiláctica de antitérmicos, podría disminuir la respuesta inmune vacunal. No se recomienda esta administración profiláctica de antitérmicos, pero tratar la fiebre una vez que aparece, aunque pudiese disminuir algo la producción de anticuerpos, no parece que tenga repercusión clínica real en la protección vacunal(5).
Tratamiento no farmacológico. Medidas físicas
La medicina tradicional recomendaba medidas físicas para disminuir la temperatura corporal, entre las que se hallaban métodos diversos, desde: desnudar o desabrigar al niño, aplicación de esponjas o compresas húmedas, o baño tibio(12). Las recomendaciones actuales de diferentes guías clínicas sobre el manejo de la fiebre en los países de nuestro entorno son dispares e incluso contradictorias en ocasiones, desde algunos que las desaconsejan, a otras que sí mantienen la recomendación para alguna de ellas, sobre todo, la aplicación de esponja con agua tibia(13). La medicina basada en la evidencia informa de que al comparar medios físicos vs placebo, no se encuentran diferencias en la proporción de niños sin fiebre una hora después(14). Sin embargo, algunos estudios que asocian antipiréticos con métodos físicos, encuentran cierta ligera mayor disminución de la temperatura, con poca evidencia. Los niños tratados con medios físicos presentaron, de forma estadísticamente significativa, más efectos adversos leves (escalofríos y piel de gallina)(14).
La mayoría de las guías desaconsejan los medios físicos en la primera fase de instauración de la fiebre, mientras se produce la vasoconstricción periférica, porque se asocia a aumento del malestar en esta fase(12,13). Entre las medidas más ampliamente recomendadas, una vez que ya ha pasado esa primera etapa, están: desabrigar al niño, ofrecer líquidos, no forzar a comer… Varias guías europeas mantienen la indicación de aplicar esponjas de agua tibia si el niño está confortable con esa medida(13).
Fármacos antipiréticos
Los fármacos de primera elección son el paracetamol o el ibuprofeno administrados vía oral, en monoterapia.
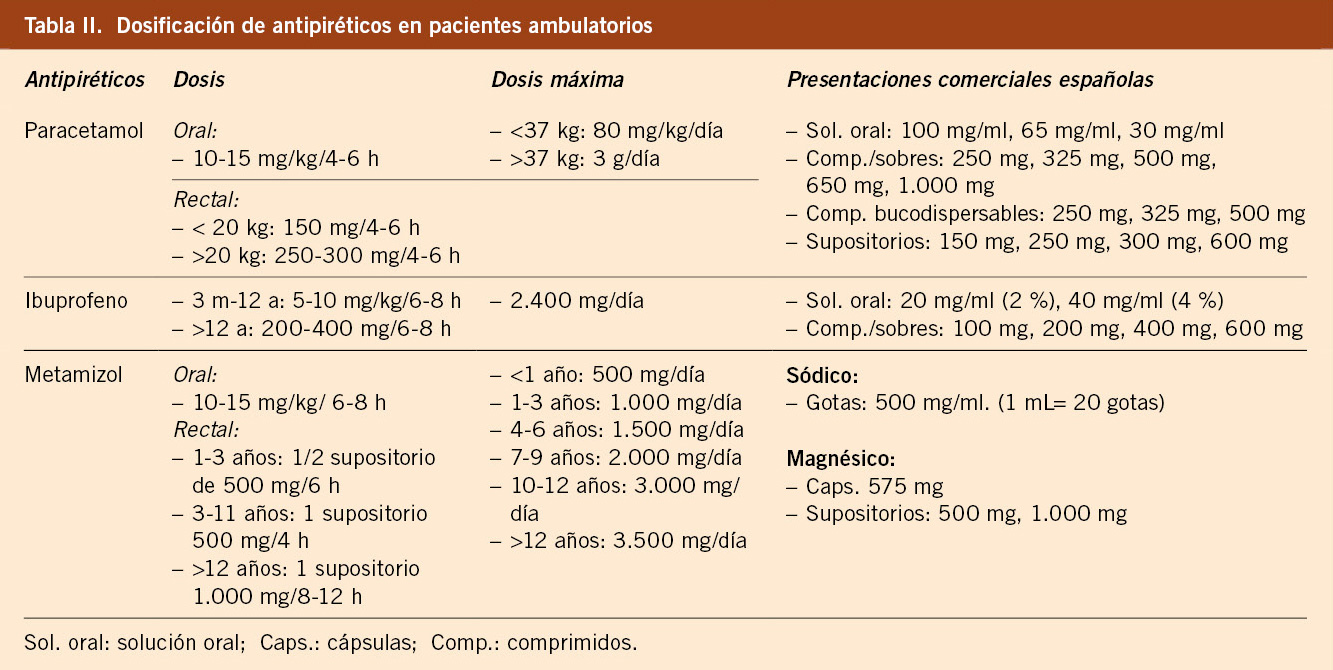
Actúan retornando a la normalidad el punto de ajuste de la temperatura central. Siempre es preferible la vía oral cuando sea posible. La tabla II muestra las dosis y presentaciones comerciales disponibles de los principales antipiréticos(16).
Los fármacos de elección por su perfil de seguridad y eficacia son el paracetamol y el ibuprofeno vía oral. La elección de uno u otro va a depender de las preferencias de los padres y los pacientes y, en algún caso, de la patología de base causante de la fiebre(5). Aunque, clásicamente, se ha considerado el paracetamol de primera elección, realmente no hay suficiente evidencia para esta afirmación; de hecho, el riesgo de toxicidad asociado al paracetamol es mayor que el asociado a ibuprofeno. En este momento, no parece que pueda recomendarse uno por encima del otro(15).
Paracetamol
Inhibidor de la síntesis de prostaglandinas. Actúa sobre el centro hipotalámico regulador de la temperatura y bloquea el impulso doloroso a nivel periférico. Presenta efecto analgésico y antipirético sin acción antiinflamatoria. Puede utilizarse a cualquier edad, aunque algunas guías recomiendan que, en menores de 2-3 meses, sea solo bajo prescripción médica(6). Puede administrarse vía oral y rectal en el paciente ambulatorio, siendo preferible la vía oral. La vía rectal debe reservarse para situaciones de intolerancia oral, dada su menor biodisponibilidad y su absorción irregular(5).
Efectos secundarios: aunque tiene un excelente perfil de seguridad, puede producir hepatotoxicidad a dosis elevadas. Hay que recordar que la intoxicación con paracetamol es una de las más frecuentes en Pediatría.
Ibuprofeno
Pertenece al grupo de los AINE (antiinflamatorio no esteroideo). Tiene efecto antiinflamatorio, además de analgésico y antipirético. Como antipirético puede utilizarse vía oral a partir de los 3 meses de edad(16), aunque algunas guías lo retrasan hasta los 6 meses(6). Puede ser preferible, si se desea efecto antiinflamatorio(5). Inicio de acción en menos de 60 minutos, con un pico a las 3- 4 horas, y duración de acción 6-8 horas. La ficha técnica recomienda tomarlo durante las comidas o con leche para evitar molestias digestivas(16).
Efectos secundarios: reacciones gastrointestinales, raramente sangrado gastrointestinal (evitar administrar, si vómitos de repetición o intolerancia oral). Contraindicado en insuficiencia renal grave, y valorar con precaución y disminución de dosis en insuficiencia renal leve-moderada, sobre todo en condiciones de deshidratación.
Metamizol
Pirazolona con acción analgésica y antipirética, se considera de segunda elección, para uso ante fiebre o dolor refractario a paracetamol o ibuprofeno(6). Existe disponible en España metamizol sódico (en solución oral) y metamizol magnésico (en cápsulas orales, supositorios o intravenoso). El metamizol sódico se ha incorporado en los últimos años a la farmacopea de Pediatría, por su ventaja de poderse administrar en solución en gotas. Por ficha técnica puede utilizarse vía oral a partir de los cuatro meses de edad(16). El inicio del efecto es entre 30 y 60 minutos, con una duración de 6-8 horas.
Los efectos secundarios a vigilar, aunque raros, son: agranulocitosis, hipotensión y se ha descrito asociación a síndrome de Stevens-Johnson.
Aspirina
Analgésico, antipirético y antiagregante plaquetario. En la actualidad, no debe ser usada como tratamiento de la fiebre por su asociación al síndrome de Reye. Son excepciones aquellas entidades donde constituye parte del tratamiento específico, como la enfermedad de Kawasaki.
Existen otros fármacos con efecto antipirético, entre ellos diferentes AINE (naproxeno, ketotifeno), que no son de elección como antitérmicos.
Pautas de administración de antipiréticos
Los padres deberían recibir por escrito la pauta de antipiréticos recomendada por el pediatra, ajustada por peso del niño y no por edad(5). La elección del antitérmico, en ocasiones, deberá ajustarse, además de las preferencias de los padres, a las condiciones médicas de cada proceso. El pediatra explicará que el objetivo del tratamiento antipirético no es la disminución de la fiebre en sí, sino el confort del niño. Asimismo, se reiterará que la fiebre en sí no es peligrosa, y se hará énfasis en los signos de alerta que tienen que vigilar(8).
En la práctica clínica, en ocasiones, se ha planteado el uso de ibuprofeno y paracetamol combinados o alternados, con el fin de lograr una disminución mayor o más prolongada de la temperatura. La mayoría de las guías clínicas desaconsejan esta práctica, por aumentar el riesgo de sobredosificación y efectos adversos, sin efectos beneficiosos claros sobre el bienestar del niño(5,6). Una revisión Cochrane encuentra que la administración de ambos fármacos juntos (presentaciones combinadas, no disponibles en España), puede ser más efectiva para reducir la temperatura en las primeras horas del tratamiento, con calidad de la evidencia moderada; sin embargo, no parece existir diferencias en el malestar o incomodidad de los niños, que debe ser el objetivo principal del tratamiento(17).
En cuanto a la prescripción del uso alternante de paracetamol e ibuprofeno, con un teórico mejor efecto sobre la disminución de la temperatura que la monoterapia, según algunos estudios pequeños, es igualmente desaconsejada por la mayoría de las guías clínicas, por el riesgo asociado de sobredosificación y la escasa evidencia sobre la mejoría del confort del niño(5,6). Algunas guías clínicas, entre ellas la NICE (National Institute for Health and Care Excellence), permite la administración de un único antipirético (paracetamol o ibuprofeno) y utilizar el otro “como rescate”, si a las 2-4 horas persiste el disconfort del niño(12). Una revisión Cochrane pone de manifiesto, de esta manera, que el tratamiento antipirético podría ser más eficaz en disminuir la temperatura y en mejorar el confort del niño, si bien se avisa de que la evidencia es de baja calidad(17).
En resumen, la prescripción de un correcto tratamiento antitérmico debe realizarse por escrito, a las dosis correctas ajustadas por el peso del niño, e informando a los padres de la finalidad del tratamiento, que no es la disminución de la temperatura en sí, a la vez que se advierte de los signos de alarma a vigilar, el principal de los cuales será el estado general del niño(5,8).
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito. Declaración de intereses: ninguno.
Bibliografía
1. Rose E. Pediatric Fever. Emerg Med Clin North Am. 2021; 39: 627-39.
2. Crocetti M, Moghbeli N, Serwint J. Fever phobia revisited: have parental misconceptions about fever changed in 20 years? Pediatrics. 2001; 107: 1241-6.
3. Surana NK, Dinarello CA, Porat R. Fiebre. En: Loscalzo J, Fauci A, Kasper D, Hauser S, Longo D, Jameson J. eds. Harrison. Principios de Medicina Interna, 21e. McGraw Hill; 2022. Disponible en: https://accessmedicina.mhmedical.com/content.aspx?bookid=3118§ionid=267810244.
4. Mackowiak PA, Wasserman SS, Levine MM. A critical appraisal of 98.6 degrees F, the upper limit of the normal body temperature, and other legacies of Carl Reinhold August Wunderlich. JAMA. 1992; 268: 1578-80.
5. Ward MA. Fever in infants and children: pathophysiology and management. En: UpToDate, Post TW (Ed), UptoDate, Waltham, MA. Disponible en: https://www.uptodate.com.
6. García Soto, Laura L, Callejas Pozo JE. Fiebre: ¿cómo medir la temperatura?, ¿cuándo y cómo tratar la fiebre? (v.2/2022). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico. Disponible en: http://www.guia-abe.es.
7. Niven DJ, Gaudet JE, Laupland KB, Mrklas KJ, Roberts DJ, Stelfox HT. Accuracy of peripheral thermometers for estimating temperature: a systematic review and meta-analysis. Ann Intern Med. 2015; 163: 768-77.
8. Gómez B, Mintegi S. Fiebre sin foco. Pediatr Integral. 2018; XXII: 211-8. Disponible en: https://www.pediatriaintegral.es/publicacion-2018-07/fiebre-sin-foco-2018/.
9. Canadian Paediatric Society. Fever and temperature taking. Ottawa: Community Paediatrics Committee; 2020. Disponible en: https://caringforkids.cps.ca/handouts/health-conditions-and-treatments/fever_and_temperature_taking.
10. Chen A, Zhu J, Lin Q, Liu W. A Comparative Study of Forehead Temperature and Core Body Temperature under Varying Ambient Temperature Conditions. Int J Environ Res Public Health. 2022; 19: 15883.
11. Offringa M, Newton R, Nevitt SJ, Vraka K. Prophylactic drug management for febrile seizures in children. Cochrane Database of Systematic Reviews. 2021; 6: CD003031.
12. Green C, Krafft H, Guyatt G, Martin D. Symptomatic fever management in children: A systematic review of national and international guidelines. PLoS One. 2021; 16: e0245815.
13. Chiappini E, Bortone B, Galli L, de Martino M. Guidelines for the symptomatic management of fever in children: systematic review of the literature and quality appraisal with AGREE II. BMJ Open. 2017; 7: e015404.
14. Meremikwu MM, Oyo-Ita A. Physical methods versus drug placebo or no treatment for managing fever in children. Cochrane Database of Systematic Reviews. 2003; 2: CD004264.
15. Effectiveness of paracetamol versus ibuprofen administration in febrile children: A systematic literature review. Journal of Paediatrics and Child Health. 2017; 53: 800–7.
16. Fichas técnicas del Centro de Información de medicamentos de la AEMPS-CIMA. Madrid. Agencia Española de Medicamentos y Productos sanitarios (AEMPS). Disponible en: https://cima.aemps.es/cima/publico/home.html.
17. Wong T, Stang AS, Ganshorn H, Hartling L, Maconochie IK, Thomsen AM, et al. Combined and alternating paracetamol and ibuprofen therapy for febrile children Cochrane Database of Systematic Reviews. 2013; 10: CD00957.

 Rapid microbiological diagnostic test in the Primary Care Pediatric consultation
Rapid microbiological diagnostic test in the Primary Care Pediatric consultation