|
| Temas de FC |
J. de la Flor i Brú
Pediatra de AP. CS El Serral. Sant Vicenç dels Horts. ICS. Barcelona
| Resumen
La gastroenteritis aguda es una de las enfermedades pediátricas más frecuentes y la segunda causa de mortalidad infantil en el mundo. En nuestro medio es un proceso generalmente autolimitado. La etiología más frecuente son las infecciones virales y el diagnóstico es generalmente sindrómico. La base fundamental del tratamiento es la hidratación con soluciones de rehidratación oral y, en general, no es necesario hacer cambios importantes en la alimentación. El tratamiento con probióticos o racecadotrilo puede ser de alguna ayuda en la mejoría de los síntomas, y otros tratamientos, como los antibióticos, se deben reservar para situaciones muy concretas. La vacuna para el rotavirus es muy efectiva en la prevención. |
| Abstract
Acute gastroenteritis is a common problem in childhood and is the world ́s second cause of pediatric mortality. It is usually a mild and self-limited process in Western countries. Viruses are the most frequent etiology. Oral rehydration with oral rehydration solutions should be the first-line treatment for its management, and normal feeding should be continued in the majority of cases. Probiotics and racecadotril may be an adjunctive treatment for the improvement of diarrhea symptoms. Antibiotics are not needed in most cases. Rotavirus vaccination is highly effective in its prevention. |
Palabras clave: Diarrea; Gastroenteritis aguda; Deshidratación; Soluciones de rehidratación oral; Rotavirus.
Key words: Diarrhea; Acute gastroenteritis; Dehydration; Oral rehydration solutions; Rotavirus.
Pediatr Integral 2019; XXIII (7): 348 –355
Gastroenteritis aguda
Definición
Diarrea es la disminución de la consistencia de las heces.
La Sociedad Europea de Gastroenterología, Hepatología y Nutrición Pediátrica (ESPGHAN) define la gastroenteritis aguda (GEA) como: “reducción de la consistencia de las evacuaciones (líquidas, semilíquidas) y/o un incremento en la frecuencia de las mismas (>3 en 24 horas), pudiendo acompañarse de fiebre y/o vómitos”. Para considerarla como aguda, su duración debe ser inferior a 2 semanas y normalmente no dura más de 7 días(1). Tiene más valor el cambio de consistencia que el aumento de frecuencia, muy especialmente en lactantes, que acostumbran a tener deposiciones frecuentes. La GEA es más frecuente y potencialmente más grave en menores de 5 años y, sobre todo, en los primeros meses de vida.
Clasificación
La diarrea puede clasificarse de distintas maneras (Tabla I).
Así como la GEA puede ser debida a causas virales o bacterianas, la diarrea prolongada o persistente se asocia preferentemente con parásitos o intolerancias alimentarias secundarias a dicha infección. La diarrea acuosa es por lo general de etiología vírica, bacteriana o parasitaria, y puede cursar con fiebre, vómitos y dolor abdominal. La diarrea inflamatoria se asocia con patógenos bacterianos y cursa con: fiebre, dolor abdominal, tenesmo, heces sanguinolentas y moco, signo de afectación crónica. En la diarrea inflamatoria es habitual la presencia de más de 50 leucocitos en heces y marcadores inflamatorios como la lactoferrina, que puede determinarse con el test de diagnóstico rápido/TDR en la consulta de Atención Primaria (AP).
Epidemiología
La incidencia de GEA en Europa es de 0,5-2 casos/año en menores de 3 años.
La diarrea aguda es una de las enfermedades más frecuentes en niños, constituyendo la segunda causa de morbilidad y mortalidad infantil en el mundo, después de la neumonía(2). En los países desarrollados, no supone prácticamente riesgo de mortalidad, pero es muy frecuente en Europa en niños sanos, con una incidencia anual aproximada de 0,5-2 episodios/año en menores de 3 años(1). Es la segunda causa de asistencia a un servicio de urgencias pediátrico, tras las infecciones respiratorias.
Etiopatogenia
Las infecciones víricas son la principal causa de GEA, siendo el rotavirus el agente etiológico más frecuente.
En la tabla II se presentan las causas más frecuentes de GEA.
La mayoría de los episodios ocurren entre octubre y mayo, con un pico de incidencia entre enero y marzo. En los estudios realizados en Europa, el agente causal más frecuente es el rotavirus (RV), seguido por norovirus y adenovirus. Los agentes bacterianos que se aíslan con más frecuencia son: Campylobacter jejuni y Salmonella spp. La incidencia de estos enteropatógenos está influenciada por el clima y la estación en cada uno de los países, así como por el nivel socioeconómico de las distintas regiones(1). Por edades, el RV es la causa más frecuente en menores de 2 años, mientras que Campylobacter es más frecuente en mayores de 5 años. En España, los virus producen el 80% de los casos de GEA, siendo el RV el más frecuente, seguido por calicivirus (norovirus), adenovirus, astrovirus y enterovirus. El norovirus es la causa más frecuente en niños vacunados contra el RV. El RV produce los casos más graves, afectando casi a la totalidad de los niños por debajo de los 4 años de edad, con un máximo de incidencia entre los 6 y los 24 meses de edad, con infecciones repetidas, de gravedad decreciente. Entre las GEA bacterianas, los enteropatógenos aislados con mayor frecuencia son: Campylobacter spp y Salmonella spp, seguidos de Shigella spp, Aeromona spp, Yersinia spp y E. Coli(3-4). Los parásitos más frecuentes en nuestro medio son: Cryptosporidium y Giardia, que tienden además a producir episodios más prolongados de diarrea.
Fisiopatología
La interacción entre los distintos agentes causales y la mucosa intestinal lleva a una secreción aumentada de agua y electrolitos.
La diarrea aparece cuando el volumen de agua y electrolitos presente en la luz intestinal supera la capacidad de absorción del colon, con la consecuente eliminación aumentada por las heces(5). Esto ocurre fundamentalmente por dos motivos: por un aumento de la secreción y/o una disminución de la absorción. Los patógenos ocasionan daño en la mucosa intestinal bien directamente, con invasión de la mucosa (diarreas invasivas) o a través de toxinas. De cualquiera de las dos formas, se produce un daño físico y funcional en los mecanismos de absorción de agua y electrolitos de la mucosa intestinal, una estimulación de la secreción de los mismos y un daño en las hidrolasas presentes en la mucosa, con la posible malabsorción de lactosa y otros nutrientes, lo que favorece la deshidratación y la desnutrición.
Clínica
El dato clínico relevante que condiciona el tratamiento y el pronóstico es la deshidratación.
El rasgo que define a la GEA es, sobre todo, el cambio en la consistencia de las deposiciones y, secundariamente, un aumento en el número de las mismas. Acompañando a la diarrea, pueden aparecer: fiebre, vómitos, dolor abdominal, inapetencia, síntomas respiratorios e, infrecuentemente, signos de afectación del sistema nervioso central (SNC).
GEA viral
Los vómitos y los síntomas respiratorios asociados sugieren etiología viral. Las infecciones por RV suelen producir sintomatología más intensa, con: náuseas, dolor abdominal, cefalea, mialgias, más vómitos, que preceden a la diarrea, más fiebre y más casos de deshidratación que otros virus(3,5). Los norovirus (que junto con los sapovavirus forman la familia calicivirus) causan un cuadro clínico en el que predominan los vómitos y el dolor abdominal sobre la diarrea. Es de poca duración. Es la causa más frecuente de brotes de GEA no bacteriana y la causa más frecuente de GEA en adolescentes, adultos y niños vacunados contra RV. Los astrovirus causan diarrea líquida con fiebre y vómitos en niños pequeños, frecuentemente asociada a intolerancia a la lactosa. Es de corta duración y no suele asociarse a deshidratación. El adenovirus causa diarrea líquida con vómitos y poca fiebre en niños pequeños, puede ser de larga duración (2 semanas) y raramente evoluciona a deshidratación. Los serotipos habituales son el 40 y 41. Si bien, se ha discutido el papel de los enterovirus no polio como causantes de GEA, la sintomatología gastrointestinal acompaña en un 1/3 de casos, las infecciones por coxsackie y ECHO, siendo la sintomatología principal en un 12 y 8% de casos, respectivamente. El cuadro es leve, de 2-4 días de duración, con diarrea semilíquida, raramente con sangre.
GEA bacteriana
La fiebre elevada, aparición de sangre y moco en las heces, dolor abdominal intenso y tenesmo son signos sugestivos de etiología bacteriana, aunque en muchas ocasiones, se produce un solapamiento clínico que dificulta la orientación etiológica entre virus y bacterias.
El Campylobacter es la causa más frecuente de GEA bacteriana y la segunda causa de diarrea del viajero, después de E. Coli enterotoxigénico. Causa una diarrea acuosa, frecuentemente disentérica, con fiebre. Shigella tiene 4 serogrupos (sonnei, flexneri, boidyiy disenteriae) y causa una diarrea potencialmente grave, a menudo disentérica y con fiebre (disentería bacilar), de alta transmisibilidad interpersonal. Pueden presentarse complicaciones postinfecciosas, como artritis reactiva. Salmonella ocasiona distintos síndromes: portador asintomático y GEA, que puede ser acuosa o con sangre.
GEA parasitaria
Puede ser producida por protozoos (giardia, cryptosporidium, Entamoeba).
La Giardia ocasiona diarrea acuosa, generalmente persistente o crónica. El Crypstosporidium puede ser grave en pacientes inmunodeprimidos. La Entamoeba puede cursar con: diarrea acuosa o con sangre (disentería amebiana), con fiebre y dolor abdominal. Es más frecuente en países subdesarrollados.
La forma más fiable de diagnosticar y de medir el grado de deshidratación es la pérdida de peso, pero esto solo es factible en muy pocas ocasiones, ya que normalmente no se suele conocer el peso exacto del niño antes del inicio de la GEA. En cualquier caso, es una práctica de calidad tomar el peso de cualquier niño con GEA para poder valorar una eventual evolución. La clasificación de los niños según su grado de deshidratación es importante para el tratamiento (Tabla III).
Como la pérdida de peso solo es posible comprobarla en una minoría de los casos, se debe intentar estimar el grado de deshidratación a través de los datos recogidos en la anamnesis y los signos de la exploración física. En la anamnesis, se debe preguntar por: número, frecuencia, consistencia y volumen de las deposiciones, si hay vómitos (número y volumen), ingesta de líquidos y nutrientes, diuresis (en los lactantes, el número de pañales mojados y su peso), la actividad física que mantiene el niño y su estado general. Los distintos estudios demuestran que la fiabilidad de los signos de la exploración no es muy buena a la hora de diagnosticar la deshidratación y que la mayoría de los médicos suelen realizar una sobreestimación(1,5). Los datos que son más fiables a la hora de determinar el grado de deshidratación son: el relleno capilar, la turgencia de la piel y la existencia de un patrón respiratorio alterado. La turgencia de la piel se debe medir en la piel del lateral de la pared abdominal, a la altura del ombligo. Lo normal es que el pliegue cutáneo vuelva a su forma normal inmediatamente después de soltarlo. Un aumento en el tiempo de recuperación del pliegue indica deshidratación. Si existe aumento de la grasa subcutánea o en el caso de deshidratación hipernatrémica, puede aparecer un falso negativo y, en los niños malnutridos, existe un aumento del tiempo de recuperación del pliegue de manera basal. El relleno capilar se debe medir en un dedo, con el brazo colocado a la altura del corazón, en un ambiente templado y con el niño tranquilo. Hay muchos factores que pueden influir en este dato, como: fármacos, luz ambiental o cualquier factor que influya en el sistema nervioso autónomo del niño (frío, nerviosismo, etc.). En un niño sano, el tiempo hasta que el dedo recupera su color normal debe ser de menos de 1,5-2 segundos. Otros signos clínicos que pueden ser valorados son: el frío en las extremidades, la ausencia de lágrimas con el llanto o el pulso débil. Las mucosas secas, los ojos hundidos o la fontanela deprimida son menos fiables a la hora del diagnóstico de deshidratación. Los criterios clínicos para derivar a un niño al hospital para un posible ingreso hospitalario son: deshidratación moderada-grave o shock, diarrea inflamatoria grave con apariencia de afectación del estado general (posible sepsis), síntomas neurológicos (letargia, convulsiones), incapacidad para la rehidratación oral (bien sea por incapacidad a la ingesta o intolerancia de las soluciones orales o por vómitos incoercibles o biliosos), sospecha de patología quirúrgica abdominal y pacientes de alto riesgo (inmunodeprimidos, enfermedad grave de base o menores de 3 meses).
Diagnóstico
El diagnóstico de la gastroenteritis aguda es fundamentalmente clínico.
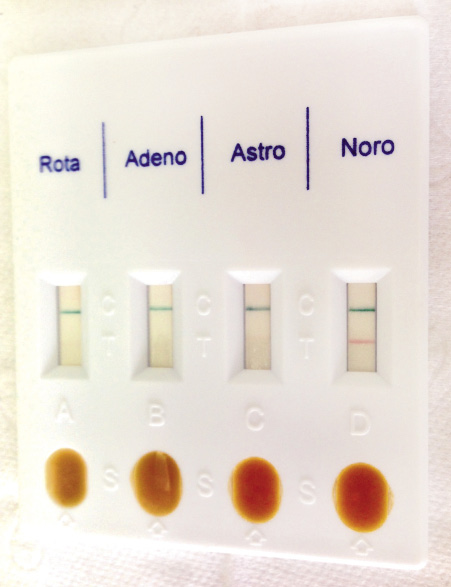
La GEA es un proceso autolimitado en la mayoría de los niños. El diagnóstico microbiológico se ha basado tradicionalmente en el cultivo, pero se está desplazando rápidamente a métodos de diagnóstico rápido basados en la inmunología (determinación antigénica, de toxinas o de anticuerpos) o en métodos moleculares (Fig. 1).
Figura 1. Test de diagnóstico rápido (TDR) para antígenos virales digestivos en heces. Positivo para norovirus.
Si bien, se considera en muchas guías y revisiones que no se precisa la realización de ningún tipo de prueba diagnóstica, ya que su resultado no modifica la actitud terapéutica, la opinión del autor es que la disponibilidad de TDR en la consulta de Pediatría de AP modifica decisivamente el manejo de estos pacientes a múltiples niveles:
• Explicación específica del cuadro y evolución prevista a la familia: previsión de cuadro potencialmente más grave y necesidad de un control más estricto y de implicación en la rehidratación (RV), previsión de duración prolongada (2 semanas) en caso de adenovirus, previsión de un cuadro de vómitos explosivos, pero de corta duración (norovirus), recomendación de retirada de la lactosa (astrovirus), explicación de posibles cuadros neurológicos (enterovirus)…
• Control de la negativización del test antes de permitir la reentrada en guardería, controlando así la cadena de transmisión (RV).
• Modificación de conducta terapéutica en caso de GEA bacteriana: utilización precoz de antibióticos (ATB) y mejora dramática del cuadro (campylobacter), utilización de ATB en caso de Shigella, no utilización habitual de ATB en caso de salmonella.
Otros estudios microbiológicos: la mayoría de los casos de GEA se producen por virus, por lo que el coprocultivo solo se debe realizar en casos de diarrea persistente o cuando existe la posibilidad de necesitar tratamiento antibiótico; por ejemplo, en pacientes inmunodeprimidos o con enfermedad grave de base(4). También se puede realizar cuando se quiere descartar la infección como causa de una patología intestinal o en el caso de brotes, sobre todo, hospitalarios. Los criterios clínicos que pueden decidir la realización de un coprocultivo son: más de 10 deposiciones en las últimas 24 horas, fiebre elevada, sangre o moco en las deposiciones, dolor abdominal importante, niños mayores o antecedente de haber viajado a países con alto riesgo de diarrea bacteriana o sospecha de infección parasitaria. Los problemas que presenta el cultivo son que su resultado no se tiene hasta pasados 2-3 días (generalmente más) y que la existencia de portadores asintomáticos de determinadas bacterias complica la interpretación de sus resultados. La toxina de Clostridium difficilese puede determinar en pacientes con patologías graves de base, postquirúrgicos y pacientes multitratados con antibióticos.
Analítica de sangre: se realizaría en casos de pacientes con deshidratación moderada o severa y en todos aquellos en los que se vaya a realizar una rehidratación con fluidos intravenosos: hemograma, ionograma, bioquímica sanguínea (glucemia, función renal) y gasometría. El resultado del ionograma con los valores de sodio permite clasificar las deshidrataciones en: isotónicas-isonatrémicas, hipotónicas-hiponatrémicas o hipertónicas-hipernatrémicas, muy poco frecuentes en nuestro medio actualmente (Tabla IV).
La mayoría de los casos con deshidratación son isotónicas.
Tratamiento
El tratamiento con soluciones de rehidratación oral es el principal tratamiento de la GEA.
Soluciones de rehidratación oral (SRO)
Salvo en los pocos casos de GEA bacteriana en la que esté indicado un ATB, no existe ningún tratamiento específico para la GEA, por lo que el objetivo es la prevención y el tratamiento de la deshidratación. Las SRO constituyen el principal tratamiento para los niños con GEA(6). Las SRO clásicas contienen 90 mmol/l de Na+, pero en la actualidad, se recomiendan las denominadas SRO hipotónicas, que contienen aproximadamente 60 mEq/L de Na+ o las recomendadas por la OMS como soluciones de osmolaridad reducida con 75 mEq/L de Na+. En nuestro medio, las soluciones que se suelen utilizar siguen las recomendaciones de la ESPGHAN, con 60 mEq/l de Na+ (hipotónicas)(1,7). Se debe iniciar la rehidratación con SRO tan pronto como sea posible, recomendándose la administración de forma fraccionada, en pequeñas cantidades, cada 2-3 minutos. Las cantidades aproximadas que se deberían aconsejar son, si no hay deshidratación, de 10 ml/ kg por cada deposición realizada y de 2-5 ml/kg por cada episodio de vómitos, con ingesta libre fraccionada entre episodios. En casos de deshidratación leve, se deberían ofrecer de 30-50 ml/ kg durante unas 4 horas, para recuperar el déficit, más 10 ml/kg por cada deposición líquida. Si hay signos de deshidratación moderada, 75-100 ml/kg para compensar el déficit más pérdidas. En caso de mala tolerancia por vía oral, es preferible la administración de SRO a través de sonda nasogástrica (reduce el número de complicaciones y el tiempo de estancia hospitalaria) que pasar a la vía intravenosa (IV). El fracaso global de la rehidratación oral es de menos del 4% en nuestro medio. No se deben administrar como SRO refrescos, bebidas para deportistas (“energéticas”) o preparados caseros (“agua de arroz”, “agua de zanahoria”), porque suelen tener bajo contenido en sodio, alto contenido en glucosa y osmolaridad elevada. Se han hecho diversos estudios para valorar la efectividad de distintos componentes añadidos a las SRO, las denominadas super-SRO(1), con el objetivo de mejorar el tratamiento de la GEA. Algunos de ellos han demostrado cierta eficacia en el tratamiento, pero las SRO tradicionales siguen siendo la base del tratamiento de la diarrea. La rehidratación por vía IV está reservada exclusivamente para aquellos niños en los que, derivados al hospital, no sea posible la administración de líquidos por vía oral, como casos con: deshidratación grave, afectación hemodinámica, alteración del nivel de conciencia, sospecha de cuadro quirúrgico abdominal o niños con vómitos o deposiciones muy persistentes o abundantes, que impidan lograr un balance hídrico positivo por vía oral.
Tratamiento nutricional
No existe evidencia que justifique la realización de cambios significativos en la dieta. En los niños que no están deshidratados, se debe continuar su alimentación de forma normal y, cuando existe deshidratación, se recomienda un breve periodo de ayuno (en el que se administran SRO) no superior a 4-6 horas antes de reiniciar la alimentación. En los lactantes alimentados con lactancia materna, se debe continuar con la misma de manera normal, ya que varios estudios han demostrado que la lactancia disminuye la intensidad y la duración de la GEA. En niños lactados con fórmula, no se deben hacer cambios en su fórmula normal, ni dar biberones con la fórmula más diluida. Las leches sin lactosa(8) no se utilizarán en la mayoría de las ocasiones y deben quedar reservadas para aquellos niños en los que, llevando ya varios días de diarrea, aparezcan signos sugestivos de intolerancia a la lactosa (lo recomendable sería hacer detección de cuerpos reductores y pH en heces, pero el diagnóstico se puede basar en signos clínicos, como: heces explosivas, acuosas, ácidas, con irritación importante del área perianal). En los niños mayores, se debe hacer una dieta normal, apetecible, intentando evitar los alimentos muy ricos en azúcares refinados o alimentos muy grasos. Varios estudios han demostrado que los carbohidratos complejos, las verduras, las frutas, los lácteos y las carnes magras son alimentos bien tolerados por los niños con GEA(1), aunque algunos gastroenterólogos recomiendan retirar legumbres y verduras, por su alto contenido en lectinas, mal toleradas cuando hay inflamación intestinal. Hay que evitar los zumos de fruta, que por su alto contenido en azúcar pueden empeorar la diarrea osmótica.
Tratamientos farmacológicos
La mayoría de niños con GEA en nuestro medio no van a necesitar ningún tipo de tratamiento farmacológico. Los fármacos que se podrían utilizar se detallan a continuación:
• Antieméticos. Hay controversia en su uso rutinario en los niños con vómitos en el contexto de una GEA. En varios estudios se ha demostrado que, aunque tanto ondansetrón como metoclopramida reducen los vómitos, tienen efectos secundarios importantes y pueden aumentar la diarrea posiblemente por la retención de toxinas que habrían sido eliminadas con los vómitos. En la actualidad, el único aconsejado sería el ondansetrón para casos muy seleccionados de vómitos incoercibles y en ámbito hospitalario(1). Sin embargo, en un reciente ensayo(9) se ha demostrado que ondansetrón, en una sola dosis oral administrada antes del inicio de la SRO, en menores de 5 años, mejora la efectividad de la hidratación oral. El ondansetrón es un antiserotoninérgico. La infección por rotavirus, en la que los vómitos son el síntoma más preminente, produce un aumento de serotonina por estimulación de las células enteroendocrinas (enterocromafines) del intestino, aumentando la motilidad intestinal y estimulando por vía vagal el centro del vómito.
• Antibióticos. El tratamiento con ATB no es necesario en la mayoría de los niños con GEA, dado que la mayor parte de los casos son producidos por infecciones víricas e incluso en el caso de diarrea bacteriana suele ser un proceso autolimitado, donde no existen evidencias que demuestren que este tratamiento sea efectivo para la disminución de los síntomas y la duración de la GEA(4,10). Los antibióticos quedarían reservados para unos patógenos muy concretos como:
- Shigella. El tratamiento de las diarreas por Shigella reduce los síntomas y el tiempo de eliminación de la bacteria, lo que disminuye la infectividad, siendo un dato importante en los casos en hospitales o en instituciones. El tratamiento disminuye también el riesgo de síndrome hemolítico urémico, asociado a la infección por Shigella dysenteriae. Han aumentado en todo el mundo las resistencias antibióticas de las especies de Shigella, por lo que el tratamiento recomendado sería: azitromicina, cefalosporinas de tercera generación (cefixima o ceftriaxona), ácido nalidíxico o fluorquinolonas (la OMS recomienda ciprofloxacino como tratamiento de 1ª elección, incluso en Pediatría). Si bien, se recomendaba anteriormente tratar solo las formas disentéricas, en la actualidad, se trata cualquier GEA, dado el potencial de repercusión en el crecimiento a corto y medio plazo que tiene esta infección si no se trata, especialmente en países subdesarrollados.
- Salmonella. No se debe usar habitualmente tratamiento antibiótico en el tratamiento de las GEA por Salmonella, porque aumenta los casos de portadores asintomáticos y puede derivarse a una situación de enfermedad sistémica con bacteriemia. Solamente se usará en niños con riesgo aumentado de infección extraintestinal o sepsis, como: inmunodeprimidos, asplenia, tratamiento con corticoides o inmunosupresores, enfermedad inflamatoria intestinal, aclorhidria y menores de 6 meses (3 meses para algunos autores). El tratamiento de elección son los macrólidos y cefalosporinas de 3ª generación.
- Campylobacter. Pese a que es una infección autolimitada, el tratamiento de la diarrea por Campylobacter es muy eficaz para mejorar la sintomatología y disminuir la infectividad, si se establece antes de 3 días después del inicio de la sintomatología, para lo que deben utilizarse TDR. El tratamiento de elección son los macrólidos. No tiene sentido iniciar un tratamiento con el resultado de un coprocultivo a los 7 días del inicio de la sintomatología, cuando la diarrea se habrá resuelto en la mayoría de ocasiones.
Dado que la GEA es un proceso autolimitado y el resultado microbiológico se suele retrasar unos días, salvo que se disponga en la consulta de TDR, el tratamiento antibiótico se debe iniciar de manera empírica en los niños con sospecha de GEA bacteriana en algunos casos seleccionados:
- Casos severos de diarrea enteroinvasiva, definida por la aparición de deposiciones con moco y sangre y fiebre elevada. La etiología de estos casos suele ser por Shigella spp, Campylobacter spp o Salmonella enterica. Es importante tratar a niños que estén hospitalizados o en instituciones, para disminuir el riesgo de transmisión a otros pacientes.
- En diarreas con sangre o moco en las deposiciones, pero con clínica moderada y poca fiebre, no se debe realizar tratamiento antibiótico de rutina, excepto si se encuentran dentro de un brote conocido de shigellosis.
- En el caso de diarreas acuosas, y en nuestro medio, solo en aquellos pacientes con antecedentes de viajes a zonas con cólera, donde se pueda sospechar esta patología.
- El tratamiento antibiótico por vía parenteral se reserva para niños hospitalizados con: intolerancia oral, pacientes inmunodeprimidos con clínica severa, sospecha de bacteriemia y neonatos o menores de 3 meses (para algunos autores 6 meses) con fiebre. Las infecciones parasitarias en nuestro medio suelen estar producidas por Cryptosporidium y Giardia. Giardia se detecta en el 8-10% de los niños como portadores asintomáticos. Cuando aparece clínica, no suele ser como GEA, sino casos de diarreas prolongadas o dolor abdominal de larga duración. Si se diagnostica, el tratamiento se puede hacer con metronidazol, tinidazol o nitazoxanida. Las infecciones por Cryptosporidium son frecuentes en los 2 primeros años de vida, pero no precisan tratamiento en la mayoría de los casos. Solo se tratarán en niños inmunodeprimidos con clínica importante (nitazoxanida, azitromicina). En pacientes con antecedente de viaje a zonas con amebiasis, se debe investigar la existencia de Entamoeba histolytica si aparece diarrea con deposiciones con sangre. La disentería amebiana se trata con metronidazol o tinidazol.
• Racecadotrilo. Es un fármaco antisecretor, que funciona a través de la inhibición de la encefalinasa intestinal, reduciendo la secreción de agua y electrolitos a la luz intestinal. En los niños con diarrea moderada o grave, el racecadotrilo asociado a las SRO reduce la intensidad y la duración de la diarrea, mejorando además la tolerancia de las SRO. Es un fármaco que puede ser considerado como tratamiento de las diarreas moderadas o graves (recomendación II, B)(1,11).
- No hay evidencia para el uso pediátrico de otros antisecretores (salicilato de bismuto y loperamida).
• Probióticos. Pueden ser eficaces. Se recomienda utilizar aquellos que han demostrado eficacia en los estudios realizados y a las dosis adecuadas. Hasta el momento, los dos probióticos que han demostrado su eficacia en los distintos metaanálisis son: Lactobacillus GG (I, A) y Saccharomyces boulardii (II, B). Reducen la intensidad y la duración de la diarrea, más en los casos de diarreas secretoras o virales, que en el caso de patógenos enteroinvasivos(1). Su eficacia es mayor cuanto antes se empiezan a administrar tras el inicio de los síntomas. En cambio, en un reciente estudio(14), Lactobacillus Rhamnosus no ha mostrado ninguna eficacia.
• Prebióticos. Los prebióticos son alimentos o nutrientes no digeribles que favorecen el desarrollo y la actividad de la flora saprofita colónica habitual. De momento, no está demostrada su utilidad en el tratamiento de la GEA y no se recomienda su administración (II, B).
• Otros fármacos. La esmectita es un adsorbente (silicato de aluminio y magnesio), que tiene la capacidad de captar las enterotoxinas producidas por los patógenos intestinales, incrementando la reabsorción de agua y electrolitos y favoreciendo la recuperación de la mucosa intestinal. Se usa en varios países europeos y, aunque en las guías internacionales no se recomienda su uso de manera rutinaria, se acepta su posible utilidad y uso en niños con GEA.
• Homeopatía y medicina natural. No existe evidencia científica que justifique la utilización de estos tratamientos en la GEA en niños (III, C).
• Micronutrientes. La OMS recomienda los suplementos de zinc para todos aquellos niños con GEA a nivel mundial(2). El déficit de zinc es común en niños malnutridos en los países en vías de desarrollo y está asociado con una disminución en la reabsorción de agua y electrolitos a nivel intestinal. Por eso, los suplementos de zinc en estos países, disminuyen la clínica y la duración de las diarreas, aconsejando la OMS su uso (10-20 mg/día), durante 10-14 días, en todos los niños con diarrea. En nuestro medio, la ESPGHAN no recomienda su uso de forma rutinaria en Europa, ya que no produce beneficios respecto al tratamiento habitual (III, C), aconsejándolo solamente para los niños malnutridos, en los que se debe administrar según las pautas de la OMS(12,13). Sin embargo, el zinc ya va asociado a alguna SRO, por lo que se considera correcto su uso. Otros micronutrientes, como el ácido fólico o la glutamina, no se recomiendan para el tratamiento de los niños con GEA (II, B).
Prevención
La medida de higiene más importante para prevenir la transmisión de las infecciones que producen diarrea es el adecuado lavado de manos.
La principal vía de contagio de los patógenos que producen GEA es la fecal-oral, por lo que el adecuado lavado de manos con agua y jabón o con desinfectantes hidroalcohólicos, después del contacto con el paciente o sus secreciones, es la medida de higiene más importante para prevenir la transmisión de estas infecciones. Esta es la medida en la que se debe insistir, tanto a nivel familiar como en los colegios y guarderías, para evitar la aparición de brotes en estas instituciones.
La única medida disponible de prevención primaria es la vacuna para el rotavirus. En nuestro medio, el Comité de Vacunas de la Asociación Española de Pediatría la recomienda para todos los lactantes, existiendo en la actualidad dos vacunas, no financiadas por el sistema sanitario público: vacuna recombinante humana-bovina pentavalente (Rotateq®), de la que se administran 3 dosis por vía oral, a partir de las 6 semanas, con intervalos mínimos de 1 mes, con una primera dosis que debe administrarse como máximo a las 12 semanas, y cuya pauta debe completarse antes de las 32 semanas, y vacuna humana monovalente (Rotarix®), de la que se administran 2 dosis por vía oral, a partir de las 6 semanas, con una primera dosis que debe administrarse antes de las 16 semanas, con intervalos mínimos de 1 mes, y cuya pauta debe completarse antes de las 24 semanas. Numerosos ensayos clínicos y estudios observacionales postcomercialización han demostrado la eficacia y efectividad de la vacuna, sobre todo, en la prevención de los casos más graves y en la disminución de la necesidad de hospitalización, así como la seguridad de la vacuna, con un mínimo riesgo de invaginación intestinal después de la primera dosis, pero con una relación riesgo-beneficio muy favorable.
Papel del pediatra de Atención Primaria
El pediatra de Atención Primaria (PAP) va a diagnosticar y tratar la mayoría de los casos de GEA en nuestro medio. Su papel es fundamental en el adecuado tratamiento de estos niños y en la detección de los casos graves que deben ser derivados al hospital. La OMS refiere que solo precisarían consulta médica presencial aquellos niños con más de 8 deposiciones/día, vómitos persistentes, enfermedad de base o menores de 2-3 meses. De igual forma, aconseja el inicio precoz del tratamiento con SRO en el domicilio, lo que reduce el número de consultas médicas. Sin embargo, en nuestro entorno, por la gran accesibilidad de nuestro sistema sanitario, la mayoría de los pacientes van a ser vistos y tratados en las consultas de PAP. Las preguntas más importantes a la hora de evaluar a un niño con GEA son: la edad, la duración del proceso, el número de deposiciones y de vómitos, la diuresis aproximada y el estado neurológico del niño (activo, decaído). Los datos que deben sugerir la derivación a un servicio de urgencias hospitalario son: deshidratación grave, shock, alteraciones del estado neurológico, vómitos incoercibles, fracaso del tratamiento con SRO y factores sociales (familias con incapacidad para proporcionar los cuidados adecuados en domicilio). Otro de los puntos que va a manejar el PAP son los aspectos relacionados con el contagio de la enfermedad a otros niños. La principal medida que se debe recomendar es el adecuado lavado de manos, con agua y jabón o soluciones hidroalcohólicas, después de estar en contacto con los fluidos contaminados del paciente (deposiciones, vómitos). Esta es la misma medida que se debe recomendar a los cuidadores de las guarderías para evitar la aparición de brotes en las mismas. Respecto a la vacuna del rotavirus, al no estar financiada por el sistema público, el pediatra y la enfermera de Pediatría deben informar sistemática y proactivamente a los padres de la existencia y características de la vacuna.
Agradecimientos
Agradecemos al Dr. Dámaso Infante Pina la revisión de este texto.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.** Guarino A, Albano F, Ashkenazi S et al. European Society for Paediatric Gastroenterology, Hepatology and Nutrition/European Society for Paediatric Infectious Diseases: Evidence-based guidelines for the management of acute gastroenteritis in children in Europe. JPGN. 2008; 46: S81-S122.
2.** World Health Organization. The treatment of diarrhoea. Geneva: WHO Press; 2005.
3.*** Alcolea A, Díaz V, Polanco I. Diarrea aguda. En: Decisiones en Gastroenterología Pediátrica. Madrid: Ergon. 2013; p. 189-96.
4.** Gavilán C, García B, González R. Gastroenteritis aguda. En: Protocolos diagnósticos terapéuticos de Infectología. Madrid: Ergon. 2011; p. 113-24.
5.*** Román E, Barrio J, López MJ. Diarrea aguda. En: Protocolos diagnósticos terapéuticos de Gastroenterología Pediátrica. Madrid: Ergon. 2010; p. 11-20.
6.*** Gutiérrez P, Polanco I, Salazar E. Manejo de la gastroenteritis aguda en menores de 5 años: un enfoque basado en la evidencia. Guía de práctica clínica Ibero-Latinoamericana. An Pediatr (Barc). 2010; 72: 220.e1-220.e20.
Todas estas publicaciones ofrecen una actualización de recomendaciones genéricas en el manejo de la gastroenteritis aguda pediátrica en AP.
7.** Hernández Merino R. Soluciones de rehidratación oral (v.3.2/2010). Guía ABE. Infecciones en Pediatría. Disponible en http://www.guia-abe.es.
8.** Molina M, Ortega E. ¿Es eficaz la dieta exenta de lactosa en la gastroenteritis aguda infantil? Evid Pediatr. 2014; 10: 24.
9.** Danewa AS, Shah D, Batra P. Oral ondansentron in management of dehydrating diarrhea with vomiting in children aged 3 months to 5 years: a randomized controlled trial. J Pediatr. 2016; 169: 105-9.
10.** Albert de la Torre L, Roa Francia MA. Gastroenteritis aguda (v.4/2011). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico. Disponible en http://www.guia-abe.es.
11.** Benito AM. Racecadotrilo en la gastroenteritis en niños: metaanálisis realizado con datos individuales de pacientes. Evid Pediatr. 2013; 9: 35.
12.** Benito AM. Tratamiento de la diarrea con zinc. Efectos sobre la morbilidad, mortalidad e incidencia de episodios futuros. Evid Pediatr. 2011; 7: 48.
13.** Cortés RB, Sánchez I, Buñuel JC. La administración de zinc oral en niños con gastroenteritis aguda en países desarrollados no tiene efecto beneficioso sobre la duración o gravedad del episodio. Evid Pediatr. 2011; 7: 9.
14.* Schnadower D, Tarr PI, Casper TC, Charles Casper T, Gorelick MH, DeanJM, et al. Lactobacillus rhamnosus GG versus Placebo for Acute Gastroenteritis in Children.N Engl J Med. 2018; 379: 2002-14. doi: 10.1056/NEJMoa1802598.
En este segundo bloque de referencias, se encuentran evidencias actuales sobre posibles tratamientos utilizables para la GEA infantil.
Bibliografía recomendada
– Cherry JD, Krogstad P. Enteroviruses, Parechoviruses and Saffold viruses. En Cherry JD, Harrison GJ, Kaplan SL, Steinbach W, Hotez PJ. Feigin and Cherry´s textbook of pediatric infectious diseases. 8ª ed. Elsevier Saunders. Philadelphia; 2018. p. 1499-545.
Imprescindible revisión en un texto referencial de la infectología pediátrica.
- De la Flor J, Marès J. Test de diagnóstico rápido en la consulta de Pediatría de Atención Primaria. 2ª ed. Ergon. Madrid. 2018.
Reciente actualización de una monografía sobre test de diagnóstico rápido utilizable por el pediatra de Atención Primaria.
– Martin B, López MJ. Diarrea aguda. En de la Flor J, Bras J, Ridao M, Roger M. Pediatría en Atención Primaria. 4ª ed. Ergon. Madrid; 2018. p. 458-61.
Capítulo de un tratado de Pediatría de Atención Primaria.
- Ochoa TJ, Chea-Woo E. Approach to patiens with gastrointestinal tract infections and food poisoning. En Cherry JD, Harrison GJ, Kaplan SL, Steinbach WJ, Hotez P. Feigin and Cherry´s textbook of pediatric infectious diseases. 8ª ed. Elsevier. Philadelphia; 2018. p. 440-70.
| Caso clínico |
|
Es una niña de 10 años, sin antecedentes de interés, que consulta por presentar desde el día anterior deposiciones líquidas y abundantes (ha realizado 10 deposiciones, sin vómitos, ni fiebre). La madre explica que en las últimas deposiciones le ha parecido ver hebras de sangre, que ella atribuye a la irritación en la mucosa anal. La niña ha ido comiendo, con menos apetito. Exploración física: Tª: 37,9ºC axilar. Buen estado general, buena coloración, turgencia cutánea normal. Auscultación cardiopulmonar normal, abdomen levemente distendido, con aumento de borborigmos a la auscultación. Resto del examen físico sin datos relevantes.
|