 |
| El Rincón del Residente |
Coordinadores:
E. Pérez Costa*, D. Rodríguez Álvarez*, M. García Boyano*, I. Noriega Echevarría**
*Residentes de Pediatría del Hospital Universitario Infantil La Paz. Madrid. **Residente de Pediatría del Hospital Universitario Infantil Niño Jesús. Madrid
Autores:
L. Hernández Bel*, C. Chiarri Toumit*, M.I. Soler Sanchis**
*Residente. **Médico adjunto. Servicio Oftalmología. Consorcio Hospital General Universitario de Valencia
|
El Rincón del Residente es una apuesta arriesgada de Pediatría Integral. No hemos querido hacer una sección por residentes para residentes. Yendo más allá, hemos querido hacer una sección por residentes para todo aquel que pueda estar interesado. Tiene la intención de ser un espacio para publicaciones hechas por residentes sobre casos clínicos e imágenes entre otras. |
Pediatr Integral 2017; XXI (6): 433.e1– 433.e7
Imagen en Pediatría Clínica.
Haz tu diagnóstico.
Heterocromía del iris
Historia clínica
Niña de 8 años de edad, sin antecedentes de interés, que tras una exploración oftalmológica de rutina se observa una heterocromía del iris, la agudeza visual era de 20/20 en ambos ojos sin corrección. A la biomicroscopia en lámpara de hendidura, se observa una hiperpigmentación iridiana en 360º, de aspecto aterciopelado con múltiples nódulos elevados, pigmentados y regularmente distribuidos en el ojo izquierdo. La presión intraocular y la funduscopia no presentaron alteraciones.
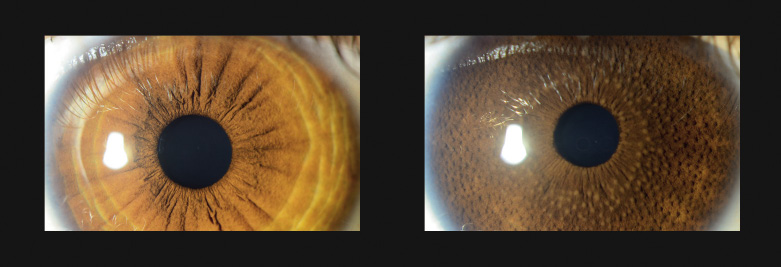
Figura 1 A y B. Diferencias pigmentarias en el iris de ambos ojos dando lugar a una Heterocromía del iris.
¿Cuál es el diagnóstico?
a. Nódulos de Lisch
b. Mamelones de iris.
c. Melanoma uveal anterior difuso.
d. Síndrome de Cogan Reese.
e. Uveítis granulomatosa.
Ver comentario
Comentario
Los mamelones de iris (Fig. 1B) son anomalías congénitas caracterizadas por la presencia de elevaciones cupuliformes del iris, distribuidas regularmente por toda la superficie o parte de él. La mayoría de los casos son unilaterales, dando una heterocromía del iris.
Lo que observamos en la imagen es la heterocromía del iris con los mamelones de iris en la imagen derecha (Fig. 1B). Mientras que la imagen izquierda corresponde al ojo sano (Fig. 1A).
Estas lesiones fueron nombradas por primera vez por Coats en 1912, en un sujeto con melanosis ocular. Utilizándose el término de mamelones debido a su morfología(1).
Se han descrito casos de melanocitosis ocular (hiperpigmentación de tejido uveal, iridiano o escleral) necesitando seguimiento continuo por considerarse lesiones premalignas, con incidencia elevada de melanoma intraocular(2). Así como dos casos de mamelones de iris asociados a hiperplasia adrenal congénita(3).
El diagnóstico diferencial incluye los nódulos de Lisch de la neurofibromatosis, los cuales tienen una apariencia más esponjosa, distribución irregular y mayor variación en cuanto a tamaño, número y coloración; el melanoma uveal anterior difuso, de lento crecimiento, más frecuente en pacientes jóvenes; el síndrome de Cogan Reese, que se caracteriza por nódulos difusos, sinequias anteriores periféricas, discoria y atrofia de iris; y los nódulos inflamatorios granulomatosos, en el contexto de una uveítis granulomatosa.
Los mamelones de iris no requieren tratamiento. Tan solo sería necesario hacer evaluaciones oftalmológicas esporádicas.
Con este caso, destacamos la importancia de una valoración oftalmológica en pacientes con heterocromía de iris por su asociación con lesiones premalignas y enfermedades sistémicas.
Palabras clave
Mamelones iris; Heterocromía de iris; Nódulos de Lisch.
Bibliografía
1. Ragge NK, Acheson J, Murphree AL. Iris mammillations significance and associations. Eye. 1996; 10: 86-91.
2. Association of ocular and oculodermal melanocytosis with the rate of uveal melanoma metastasis: analysis of 7872 consecutive eyes. Shields CL, Kaliki S, Livesey M, Walker B, Garoon R, Bucci M, et al. JAMA Ophthalmol. 2013; 131: 993-1003. doi: 10.1001/jamaophthalmol.2013.129.
3. Mohammadrza P, Ming JO, Tajunisah I, Visvaraja S. Iris mammillations in two female siblings with congenital adrenal hiperplasia. BMJ Case Reports. 2010; doi 10. 1136/bcr.08.2010.3266.

