|
| Temas de FC |
P.J. Rodríguez Hernández, V.M. Barrau Alonso*
Pediatra Acreditado en Psiquiatría Infantil (AEP) y Psicólogo. Hospital de Día Infantil y Juvenil “Diego Matías Guigou y Costa”. Servicio de Psiquiatría. Hospital Universitario Ntra. Sra. de Candelaria. Tenerife. Fundación Internacional O´Belén. Tenerife. Gabinete Pediátrico “Don Carlos”- Plaza del Príncipe. Tenerife. *Residente de Psiquiatría. Hospital Universitario de Canarias. Tenerife
| Resumen
Los problemas de comportamiento de inicio en la infancia son frecuentes en la atención pediátrica extrahospitalaria y producen un coste económico elevado debido al consecuente consumo de recursos sociales y a los problemas de salud, sociales, educativos y legales a largo plazo. El patrón de comportamiento más frecuente incluye: falta de cooperación, desafío y hostilidad hacia las figuras de autoridad. Los síntomas más graves implican conductas antisociales. El diagnóstico es fundamentalmente clínico, aunque los cuestionarios y test pueden ayudar en el proceso. El diagnóstico precoz incide en la mejoría del pronóstico. El tratamiento es multidisciplinar. Las investigaciones aportan una evidencia elevada de la eficacia y efectividad de la intervención psicológica (a través de medidas conductuales y cognitivas), programas de entrenamiento de padres y tratamiento farmacológico. En el presente artículo, se desarrollan los aspectos más importantes sobre la etiología, diagnóstico y tratamiento de los trastornos del comportamiento en la infancia. |
| Abstract
Early-onset child conduct problems are common in paediatric ambulatory care and costly due to consumption and utilization of social resources and long-term health, social, educational and legal costs associated. The main symptoms presented are a pattern of uncooperative, defiant and hostile bahaviour toward authority figures. The severe symptos involve major antisocial violations. The diagnostic procedure is based on clinical assessment but questionnares or screening test can be useful in the evaluation. An early diagnosis is associated with a better prognosis. Multidisciplinary treatment is required. Research provides strong support for the efficacy and effectiveness of psychological intervention (behavioral and cognitive therapy), parent training and pharmacological treatment. This current article develops the main basis about aetiology, diagnosis and treatment of the behaviour problems in childhood. |
Palabras clave: Trastornos de conducta; Salud mental; Niños; Adolescentes.
Key words: Conduct disorder; Mental health; Children; Adolescents.
Pediatr Integral 2012; XVI(10): 760-768
Trastornos del comportamiento
Introducción
Los trastornos del comportamiento (trastorno por déficit de atención e hiper-actividad, trastorno negativista desafiante y trastorno disocial) constituyen el grupo diagnóstico más frecuente en salud mental infantil y juvenil.
Los trastornos del comportamiento están suscitando un interés creciente en pediatría debido a su elevada frecuencia y a la importancia del diagnóstico precoz. Además de los síntomas conductuales, implica disfunción en alguna de las áreas contextuales del niño: escolar, familiar y social. Aunque existen muchas circunstancias que pueden producir conductas disruptivas, en la presente revisión solo se consideran las que se articulan en torno a los diagnósticos establecidos en las clasificaciones internacionales de los trastornos mentales. La característica principal de estos diagnósticos es que presentan una serie de síntomas y signos más o menos específicos para cada una de las categorías establecidas y que se engloban bajo el epígrafe de trastornos por déficit de atención y comportamiento perturbador, como son: el trastorno por déficit de atención e hiperactividad (TDAH), el trastorno negativista desafiante (TND), el trastorno disocial (TD) y el trastorno de comportamiento perturbador no especificado. Debido a que el TDAH se desarrolla de manera independiente en otro artículo, se desarrollarán los aspectos más importantes del TND y del TD. En el presente artículo, el concepto de “trastorno del comportamiento” hace referencia a esas dos entidades(1).
Epidemiología y edad de presentación
La prevalencia se sitúa en el 2,5% en las niñas y el 6% en los niños.
En cuanto a los aspectos epidemiológicos, los trastornos del comportamiento son una de las causas más frecuentes de consulta en los servicios especializados de salud mental infantil y juvenil. En las unidades de pediatría, se considera el motivo de consulta no orgánico más frecuente. También, son una de las causas más importantes de consumo de recursos y utilización de dispositivos dependientes de los servicios sociales.
La prevalencia de los trastornos del comportamiento en niños de edades comprendidas entre los 5 y 10 años fluctúan entre el 4,8% y el 7,4% para niños y entre el 2,1% y el 3,2% para niñas, según el estudio que se consulte. Para los trastornos de la conducta en adolescentes, la prevalencia varía entre un 1,5% y un 3,4%.
La prevalencia parece ser mayor en zonas urbanas y en clases sociales bajas (aunque en los últimos años está apareciendo un grupo creciente de niños y adolescentes con trastornos del comportamiento de nivel socioeconómico medio-alto posiblemente asociado al estilo de crianza materialista como factor de riesgo)(2).
La adolescencia es el periodo crítico de presentación del problema, aunque la media de inicio se encuentra sobre los 11 años. Es más probable que los individuos con trastorno disocial de inicio en la infancia desarrollen un trastorno antisocial en la edad adulta que en los que el inicio se fecha en la adolescencia. Destacar también que el predominio de hombres es menor en este tipo de trastorno en la adolescencia(3).
En investigaciones recientes, se ha prestado mayor atención a formas de agresividad menos físicas, más relacionadas con la intención de herir al otro a través de amenazas y del daño de sus relaciones sociales; la mayoría de estudios al respecto, han demostrado su mayor frecuencia en y entre mujeres(4).
Etiopatogenia de los trastornos del comportamiento
La etiopatogenia está mal definida debido a que existen múltiples factores incidentes. Los más estudiados son: el temperamento, el sexo, los factores genéticos y las variables sociofamiliares.
La etiopatogenia depende de múltiples variables que confluyen, interaccionan y se potencian. Algunas de ellas dependen de factores internos o variables biológicas del individuo y otras de características externas, del contexto social o familiar(5). Las más importantes son:
• Temperamento: los factores temperamentales constituyen la personalidad del niño o adolescente. Algunas características del temperamento, como la elevada reactividad o la escasa cordialidad, pueden ayudar a desarrollar trastornos en la conducta.
• Sexo: la totalidad de los estudios indican que es más frecuente en el sexo masculino. Además, los varones presentan síntomas más graves y desde edades más tempranas.
• Genética: los trastornos del comportamiento tienen una elevada heredabilidad. No se ha identificado ningún gen que tenga un efecto directo; por lo que, probablemente el efecto aparece por la interacción de muchos genes entre sí y de estos con los factores ambientales.
• Variables sociofamiliares: es importante la influencia etiopatogénica de la presencia de conducta disocial o delincuente en los padres, disciplina familiar dura o inconsistente, consumo de drogas por parte de las amistades o haber padecido abuso sexual.
Clínica
Los síntomas más frecuentes son las conductas contrarias a las normas establecidas y la transgresión de los derechos de otras personas.
La clínica del TND implica ocasiones en las que los niños y/o adolescentes muestran un patrón de comportamiento desafiante hacia las figuras de autoridad, junto con discusiones, negativa a cumplir sus responsabilidades y enfados con otros niños o con los adultos, lo que crea dificultades en varios contextos durante los últimos 6 meses o más. En el TD existe un patrón de comportamiento antisocial que vulnera derechos de las otras personas, así como normas de convivencia y/o reglas socialmente aceptadas para su edad, siendo estos comportamientos inmanejables por personas cercanas al individuo sintomático, lo que provoca un deterioro progresivo y significativo en el ámbito interpersonal, relacional y laboral.
Un aspecto importante a tener en cuenta es la relación que existe entre los trastornos del comportamiento y el consumo de tóxicos. Se observan más conductas de consumo en pacientes con TD y los efectos que produce incluyen el agravamiento del problema y la dificultad en la intervención terapéutica.
También, hay que reseñar que los niños con problemas de la conducta graves tienen, cuando lleguen a adultos, más probabilidades de abusar de drogas, sufrir ansiedad o depresión, intentos de suicidio, violencia de género o tener hijos antes de los 20 años de edad. Estas asociaciones persisten tras controlar estadísticamente las variables de confusión (inteligencia, clase social, escolarización, etc.)(6).
Factores de riesgo en los trastornos del comportamiento
Para un adecuado diagnóstico precoz, es importante conocer las situaciones que constituyen un factor de riesgo en el desarrollo de trastornos del comportamiento.
Determinadas condiciones suponen un factor de riesgo para desarrollar trastornos del comportamiento. Es importante que el pediatra de Atención Primaria conozca los más frecuentes, ya que puede ayudar a identificar a la población de riesgo. Una adecuada observación de la población de riesgo es el primer paso para establecer el diagnóstico precoz. Los factores de riesgo más importantes son(7-9):
1. Circunstancias de la concepción, embarazo y perinatales: embarazo en la adolescencia; hijos no deseados; hijos concebidos en violaciones; embarazo de riesgo médico; enfermedades graves de la madre o el feto; conductas y situaciones de riesgo prenatal, como el consumo de drogas y los problemas laborales y ambientales durante el embarazo; prematuridad; y sufrimiento fetal.
2. Características de la familia: padres muy jóvenes o muy mayores; conflictos graves y crónicos de pareja; familias monoparentales; enfermedades crónicas, invalidantes o graves en varios miembros de la familia; presencia de trastornos psiquiátricos severos, entre los que cabe destacar los trastornos delirantes y la esquizofrenia; trastornos depresivos mayores; intentos de suicidio; trastornos graves de personalidad; y abuso de drogas. También, es importante la existencia de malos tratos y la falta de contacto afectivo y lúdico.
3. Situaciones traumáticas puntuales, tales como: muerte de uno de los padres o un hermano, separación de los padres u hospitalización prolongada. En definitiva, cualquier cambio importante en el entorno del niño.
4. Factores relacionados con los patrones educativos familiares: padres con importantes problemas de tolerancia por las crisis de la infancia y adolescencia; padres que no aceptan la autonomía progresiva de sus hijos; y choques relacionales destructivos o con violencia reiterados entre un progenitor y el hijo.
5. Circunstancias socioeconómicas adversas de la familia: familias aisladas socialmente, cambios de residencia repetidos y paro sin subsidio de varios miembros de la familia. También influyen las variables culturales.
6. Antecedentes de trastornos mentales en el niño: trastornos de la alimentación, como: anorexia, bulimia, dietas restrictivas y ritualizadas; trastornos de ansiedad: presencia de fobias, obsesiones y compulsiones, crisis de angustia; manifestaciones somáticas de trastornos emocionales: existencia de quejas sobre dolor de cabeza, cefaleas, abdominalgias, náuseas y vómitos; otros cuadros psiquiátricos definidos: depresión, ideas de suicidio, drogodependencia y/o abusos de drogas, presencia de alucinaciones/delirios.
7. Problemas con la justicia: adolescentes con medidas judiciales, delincuencia y contactos repetidos con fiscalía de menores.
Ninguna de estas características, ni otras recogidas en otros estudios, son, por sí mismas, predictoras del desarrollo presente o futuro de un trastorno de conducta, pues también existen factores personales y sociales que pueden hacer que la evolución sea favorable. Por último, reseñar que la acumulación de factores de riesgo incrementa la probabilidad de aparición de trastornos de conducta.
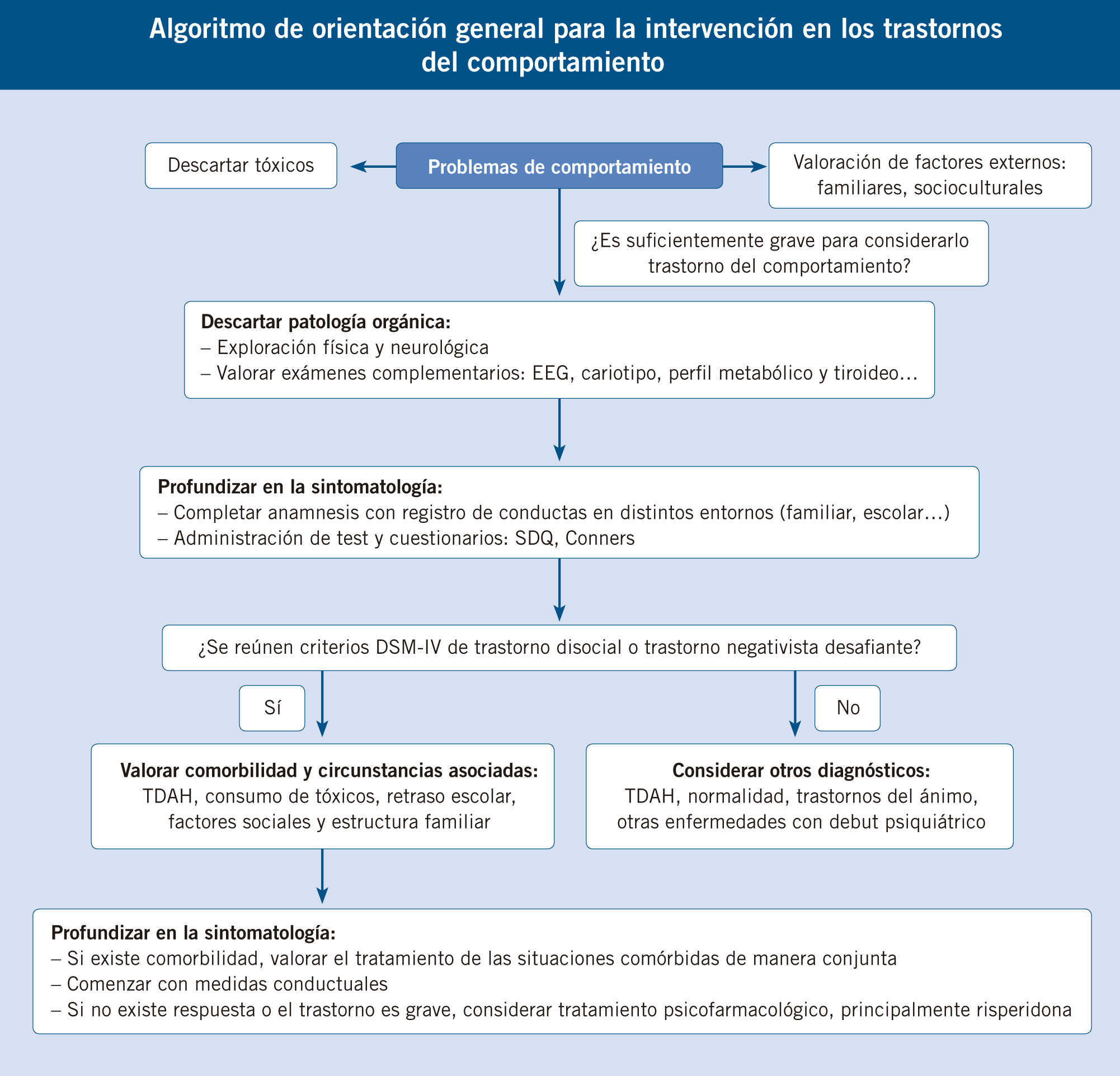
Diagnóstico
El diagnóstico es fundamentalmente clínico. Existen criterios diagnósticos para el TND y el TD en los principales sistemas de clasificación internacionales. Algunos test y cuestionarios pueden ayudar a precisar la sintomatología existente.
Para establecer el diagnóstico, es preciso que los síntomas que presenta el paciente se correspondan con los síntomas establecidos en alguna de las clasificaciones internacionales de los trastornos mentales. Las dos clasificaciones más importantes son: la Clasificación Internacional de Enfermedades, en su décima edición (CIE-10), y el Manual Diagnóstico y Estadístico de los Trastornos Mentales, en su décima edición revisada (DSM-IV-TR). En las tablas I y II, se muestran los criterios diagnósticos para el TND y TD que se recogen en el DSM-IV-R, que es la clasificación más utilizada en la práctica clínica.
A pesar de la importancia de los aspectos clínicos, muchos expertos recomiendan la combinación de entrevista y observación con la utilización de escalas o pruebas de valoración sistematizadas(10). Existen instrumentos de evaluación psicológica que pueden contribuir a la delimitación de síntomas y a definir la gravedad de los mismos. Los más importantes son:
• Las Escalas de Conners(11). Valoran comportamiento, atención, hiper-actividad y aprendizaje. Algunas de ellas son cuestionarios breves muy útiles en pediatría de atención primaria por la facilidad de administración y corrección.
• EL Cuestionario de Cualidades y Dificultades (SDQ)(12). Valora 5 aspectos. Problemas de comportamiento, hiperactividad y atención, problemas con los compañeros de clase, síntomas emocionales y sintomatología prosocial. El cuestionario solo consta de 25 preguntas, se administra a padres y profesores y su corrección también es muy fácil y rápida. Tanto el SDQ como las Escalas de Conners se desarrollan en profundidad en el artículo sobre la utilización de cuestionarios/test psicométricos en Pediatría de Atención Primaria, en el apartado de regreso a las bases del presente volumen de Pediatría Integral.
Diagnóstico diferencial
El diagnóstico diferencial se establece con otros trastornos que se expresan con síntomas conductuales, como el TDAH o los trastornos del ánimo.
El trastorno por déficit de atención e hiperactividad (TDAH) puede presentar problemas conductuales importantes derivados de la impulsividad que acompaña al cuadro. Además, hasta el 40% de los niños con TDAH presentan TND en situación de comorbilidad(13). Los trastornos del ánimo, como la depresión o el trastorno bipolar, pueden presentar irritabilidad como síntoma principal en lugar de ánimo triste que aparece con más frecuencia en el adulto. En otros trastornos psiquiátricos graves, como la esquizofrenia o los trastornos de ansiedad grave, pueden existir problemas de comportamiento. En ocasiones, son difíciles de etiquetar, especialmente cuando aparecen en la fase prodrómica del trastorno mental grave. En estos casos, pueden existir problemas conductuales inespecíficos sin que se objetiven otros síntomas psiquiátricos. Los niños con retraso psicomotor o los trastornos del desarrollo también se pueden acompañar de trastornos del comportamiento. Por último, determinadas alteraciones metabólicas, degenerativas o genéticas pueden presentarse con trastornos del comportamiento.
Tratamiento
El tratamiento implica distintas estrategias, como la psicoterapia cognitivo conductual y la farmacológica, además de la intervención educativa, familiar y social.
El abordaje terapéutico de los trastornos del comportamiento se denomina multimodal, debido a que participan en el tratamiento distintos profesionales con varias estrategias que deben estar coordinadas entre sí. La terapia psicológica precoz mediante estrategias conductuales se debe emplear de manera precoz, ya que es una medida que mejora el pronóstico. Las estrategias psicológicas se deben emplear en todos los contextos del niño y del adolescente; por lo que, además del aprendizaje familiar, se deben aportar pautas útiles a educadores y profesores. En la intervención no se deben olvidar los factores del entorno, como los aspectos socioeconómicos y culturales. Tampoco los factores inherentes al niño y al adolescente, como su temperamento o el nivel madurativo(14). La terapia farmacológica se puede usar en las situaciones más graves. Cuando el tratamiento psicológico no es efectivo o cuando las dificultades conductuales son muy importantes. Además, en ocasiones otros profesionales intervienen en el proceso terapéutico. Los mediadores escolares en situaciones de conflicto o los técnicos de las fiscalías de menores responsables de la mediación familiar son ejemplos de ellos.
Terapia psicológica
La terapia psicológica que ha mostrado efectividad es la que combina estrategias conductuales y cognitivas.
La psicoterapia conductual incluye una serie de técnicas de relativamente fácil aplicación para ser utilizadas en el entorno del niño o adolescente. El pediatra de Atención Primaria debe estar familiarizado con ellas, ya que constituyen herramientas muy útiles desde la aparición de los primeros síntomas(15). Existen técnicas conductuales útiles en la negociación y mediación para la resolución de los conflictos que surgen en los trastornos del comportamiento y otras cuyo objetivo es modificar las conductas problemáticas.
Algunas de las técnicas de negociación y mediación más importantes son:
• Técnica de la reciprocidad: se basa en la estrategia por la cual es más fácil que otra persona secunde nuestro propósito si previamente o de manera concomitante se le hace algún regalo, premio o concesión como reforzador. La técnica se puede desarrollar de dos maneras. En primer lugar, añadiendo el reforzador en la petición: “si tratas bien a tu hermano, vas a conseguir que seas más feliz y, además, que tus padres se sientan mejor”. En el ejemplo, la palabra “además” introduce el reforzador posterior. La segunda manera es realizar una petición elevada (por ejemplo, que el niño ordene su cuarto tres veces al día) y, cuando el niño lo rechaza, negociar el que lo ordene solo una vez al día (que en realidad es lo que queríamos): “vale, de acuerdo, no tienes que ordenarlo tres veces al día sino solo una vez al día”. Esa disminución en los requerimientos de la petición actúa como reforzador. El niño tiene la sensación de que la orden no ha sido una imposición sino que se ha llegado a un acuerdo en el que él ha tenido el control sobre la decisión de ordenar el cuarto “solo una vez al día”.
• Técnica de la escasez: se sustenta en la tendencia que tenemos a valorar más lo que es difícil de conseguir o cualquier oportunidad que se nos puede escapar. Se explica por 2 razones: asociamos lo más valioso a lo que no está al alcance de cualquiera. Cuando algo no es accesible, se incrementa el deseo de tenerlo. “Juan, no entiendo el motivo por el que has rechazado y tirado al suelo la comida del almuerzo. Las verduras que había son muy especiales. Hay muy pocas de ese tipo en el mercado, ya que es muy difícil su cultivo”.
• Técnica de la validación social: se fundamenta en la tendencia que tenemos a actuar como lo hacen las personas que nos rodean y que son similares a nosotros. Se sustenta en que suele ser adecuado hacer lo que hace la gente similar a nosotros. “Juan, todos los niños hablan sin enfadarse con sus padres y cuando tienen un problema lo solucionan hablando, no gritando”.
• Técnica de la coherencia: se basa en la importancia social de ser congruente con las actuaciones anteriores y con los compromisos previamente adquiridos. “Juan, toda la semana has aceptado tratar bien a tu hermano pequeño, y me dijiste que siempre lo harías a partir de esta semana” (en el caso de que existieran peleas diarias e importante entre los hermanos con anterioridad).
En cuanto a las técnicas encaminadas a la modificación de las conductas problemáticas, algunas de las más importantes son:
• Técnicas de corrección: la corrección se realiza para eliminar problemas en el comportamiento. Se basa en la interposición de una señal u orden en el momento en el que el niño realiza la conducta irregular. Se puede utilizar, por ejemplo, la palabra “no” en los niños más pequeños. Se debe decir de manera firme, con seriedad en el rostro y con mirada fija. Para que el “no” surta efecto, previamente tenemos que estimular un estilo comunicativo propositivo en el entorno del niño. Esto significa que es crucial evitar la utilización de la palabra “no”, cambiando el sentido de los enunciados por su forma positiva. Por ejemplo, en lugar de decirle “no comas con las manos”, decir “come con el cubierto” o, en lugar de decirle “no le pegues a los demás niños”, decirle “quiere más a los demás niños”. Así, se reserva la palabra “no” para los momentos especialmente disruptivos. Si la conducta es más grave, se puede incluir la contención física, mediante la separación forzada del niño y de la situación problema. Por ejemplo, si se está peleando con otro niño, empujarlo suavemente fuera del entorno del otro niño a la vez que le decimos “no”.
• Técnica de extinción: también sirve para eliminar problemas de conducta. Se emplea cuando existen episodios intrusivos o explosivos que provocan situaciones de conflicto con educadores o familiares. Para su aplicación se debe ignorar la conducta problemática que realiza el niño desde su comienzo. Para comprender mejor esta técnica se utiliza un ejemplo. Si la familia acude a un restaurante a almorzar y el niño presenta conductas negativas y desafiantes continuas se debe ignorar la intromisión que realiza. Las primeras veces que se utiliza la ignorancia existe un incremento del negativismo y el desafío, ya que el niño estaba acostumbrado a ser el centro de atención cuando ahora no lo es.
• Técnica de utilización de reforzadores: los reforzadores son elementos que se asocian a una buena conducta para que se incremente la probabilidad de su aparición. Pueden ser tangibles (un pequeño regalo asociado a la conducta positiva) o intangibles (una alabanza, una caricia). Por ejemplo, si un niño se pelea diariamente con otros niños en clase y un día no lo hace, en ese momento se utilizará el reforzador.
• Técnica de la economía de fichas: consiste en registrar las conductas positivas del niño y, cuando se consiga un número de registros pactado entre el registrador y el niño, asociar un reforzador positivo. Por ejemplo, se registra en una hoja el día en el que el niño no presenta conductas desafiantes en su relación con la familia. Cada 10 registros, se le premia con una tarde en el cine.
• Técnica del contrato de contingencias: un contrato de contingencias es un documento que recoge los resultados de una negociación. Se establece por escrito después del periodo en el que el educador o familiar del niño o adolescente discuten sobre un tema sobre el que existen posturas distantes. Al finalizar la negociación, se plasma en el documento los resultados de la misma y se mencionan los objetivos y las concesiones que las dos partes han realizado. También debe recoger las consecuencias de que alguna de las dos partes rompa el contrato. Al final, las dos partes firman el documento. Esta técnica es muy útil, especialmente en adolescentes, y su efecto es mayor si está constantemente visible (por ejemplo, colgado en su cuarto) y si es un tema muy importante para el joven. Por ejemplo, si quiere ir al viaje de fin de curso, se puede realizar un contrato en el que se especifiquen los cambios en la conducta que deben producirse para poder ir, así como las conductas negativas que impiden que acuda.
Las técnicas de negociación y de modificación de conducta son útiles en la mayoría de las ocasiones en que existen trastornos del comportamiento. Utilizando varias simultáneamente se incrementa la probabilidad de establecer la modificación en la conducta problemática.
La psicoterapia cognitiva comprende una serie de técnicas encaminadas a modificar los pensamientos, creencias o actitudes del paciente. A diferencia de la psicoterapia conductual, su utilización requiere del aprendizaje y entrenamiento de una serie de habilidades terapéuticas complejas. Por ese motivo, no se recomienda su utilización en terapeutas no experimentados.
Tratamiento farmacológico
Se utiliza cuando el comportamiento es grave y las técnicas psicológicas no han dado resultado. No existe un tratamiento específico para los trastornos del comportamiento(16). Los psicofármacos que han mostrado efectividad son los neurolépticos, los psicoestimulantes, la atomoxetina, los antiepilépticos y el litio.
Los neurolépticos a dosis bajas pueden disminuir el oposicionismo, las conductas desafiantes y la sintomatología disocial(17). El más estudiado en niños es la risperidona. No existe una dosis óptima establecida, aunque se recomienda que en niños menores de 6 años se comience con 0,5 mg al día dividido en 2 tomas, mañana y noche, y que se vaya aumentando según respuesta y tolerancia hasta 1 mg al día. En niños mayores de 6 años se puede llegar a 2-3 mg al día y, en adolescentes, hasta 5-6 mg al día. Existe presentación en solución, lo que facilita la dosificación en los niños más pequeños. Los efectos secundarios suelen ser leves y bien tolerados. Los más frecuentes son la sedación y el incremento de peso(18).
Los psicoestimulantes, como el metilfenidato, son útiles en la regulación de la impulsividad y favorece el control inhibitorio y la autorregulación del comportamiento. Su efectividad es mayor cuando existe comorbilidad con el TDAH. La atomoxetina actúa de la misma manera que los psicoestimulantes aunque su efectividad está menos demostrada en los trastornos del comportamiento(19).
Los antiepilépticos se han utilizado para regular las oscilaciones en el estado de ánimo que pueden ir acompañadas de irritabilidad y para controlar conductas impulsivas. Los resultados de su efectividad son contradictorios, aunque el fármaco que parece tener mayor utilidad es el divalproato(20).
El litio ha demostrado ser efectivo en los trastornos del comportamiento, especialmente en los que se acompañan de un componente explosivo. Sin embargo, los importantes efectos secundarios que presenta y la necesidad de una monitorización estrecha restringen su utilización a profesionales muy familiarizados con el fármaco.
Función del pediatra de Atención Primaria
Las principales funciones son las siguientes:
• Conocer los indicadores de riesgo en el desarrollo de trastornos del comportamiento más importantes para establecer una adecuada vigilancia sobre la aparición de sintomatología precoz.
• Diferenciar entre conductas propias del desarrollo evolutivo del niño y aquellas que indican la existencia de un trastorno para realizar una aproximación diagnóstica de manera precoz.
• Utilizar cuestionarios útiles como instrumentos de despistaje o para complementar la información procedente de la entrevista clínica. Como mínimo, las Escalas de Conners y el Cuestionario de Cualidades y Dificultades (SDQ).
• Realizar una adecuada aproximación terapéutica inicial. Empleo de estrategias conductuales que se deben explicar a la familia. Utilización eficiente de los psicofármacos cuando las estrategias conductuales no disminuyen la sintomatología: risperidona y metilfenidato. Si, a pesar de ello, el paciente no mejora, se debe derivar a un dispositivo especializado.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.*** Rodríguez PJ. Trastornos del comportamiento. Pediatr Integral. 2008; 12: 949-58.
2.*** Javaloyes A, Redondo A. Trastorno del comportamiento: trastorno negativista desafiante, trastorno disocial y otros problemas del comportamiento. En: Muñoz MT, Hidalgo MI, Clemente P, eds. Pediatría Extrahospitalaria. Madrid: Ergon SA; 2008. p. 721-5.
3.** Hendren RL, Mullen DJ. Trastorno disocial y trastorno negativista desafiante. En: Weiner JM, Dulcan MK, eds. Tratado de psiquiatría de la infancia y adolescencia. Barcelona: Masson SA; 2006. p. 511-30.
4.** Herreros O, Rubio B, Monzón J. Etiología y fisiopatología de la conducta agresiva. Rev Psiquiatr Infanto-Juv. 2010; 27: 254-69.
5.** Montenegro H. Los trastornos conductuales del niño. En: Grau A, Meneghello J, eds. Psiquiatría y psicología de la infancia y adolescencia. Madrid: Panamericana; 2000. p. 488-94.
6.*** Colman I, Murria J, Abbott RA, Maughan B, Kuh D, Croudace TJ, et al. Outcomes of conduct problems in adolescence: 40 year follow-up of national cohort. BMJ. 2009; 338: a2981.
7.** Castells P. Trastornos del comportamiento. En: del Pozo J, Redondo A, Gancedo MC, Bolívar V. Tratado de Pediatría Extrahospitalaria. Madrid: Ergon, SA; 2011. p. 1321-5.
8.* Crick NR, Zahn-Waxler C. The development of psychopathology in females and males: current progress and future challenges. Dev Psychopathol. 2003; 15: 719-42.
9.* Zahrt DM, Melzer-Lange MD. Aggressive Behavior in Children and Adolescents. Pediatrics Rev. 2011; 32: 325-32.
10.** García-Tornel S, Eyberg S, Calzada E, Sáinz E. Trastorno del comportamiento en el niño: utilidad del Inventario Eyberg en la práctica diaria del pediatra. Pediatr Integral. 1998; 3: 348-54.
11.*** Farré-Riba A, Narbona J. Escalas de Conners en la evaluación del trastorno por déficit de atención con hiperactividad. Nuevo estudio factorial en niños españoles. Rev Neurol. 1997; 25: 200-4.
12.** Goodman R. The Strengths and Difficulties Questionnaire: a research note. J Child Psychol Psychiatry. 1997; 38: 581-6.
13.* Kimonis ER, Frick PJ. Oppositional Defiant Disorder and Conduct Disorder Grown-Up. J Dev Behav Pediatr. 2010; 31: 244-54.
14.** Lochman JE, Powell NP, Boxmeyer CL, Jiménez-Camargo L. Cognitive-Behavioral Therapy for Externalizing Disorders in Children and Adolescents. Child Adolesc Psychiatric Clin N Am. 2011; 20: 305-18.
15.** Henggeler SW, Sheidow AJ. Empirically supported family-based treatments for conduct disorder and delinquency in adolescents. J Marital Family Therapy. 2012; 38: 30-58.
16.** Ipser J, Stein DJ. Systematic review of pharmacotherapy of disruptive behavior disorders in children and adolescents. Psychopharmacol. 2007; 191: 127-40.
17.*** Häbler F, Reis O. Pharmacotherapy of disruptive behavior in mentally retarded subjects: a review of the current literature. Dev Disabil. 2010; 16: 265-72.
18.* Wohlfarth T, Kalverdijk L, Rademaker C, Schothorst P, Minderaa R, Gispen-de Wied C. Phychopharmacology for children: from off label use to registration. Eur Neuropsychopharmacol. 2009; 19: 603-8.
19.** Vitiello B, Correll C, van Zwieten-Boot B, Zuddas A, Parellada M, Arango C. Antipsychotics in children and adolescents: Increasing use, evidence for efficacy and safety concerns. Eur Neuropsychopharmacol. 2009; 19: 629-35.
20.** Turgay A. Psychopharmacological treatment of oppositional defiant disorder. CNS Drugs. 2009; 23: 1-17.
Bibliografía recomendada
– Caballo VE, Simón MA. Manual de psicología clínica infantil y del adolescente. Madrid: Ed. Pirámide; 2005.
La característica principal de este manual es que, en el capítulo dedicado a los trastornos del comportamiento, se recogen las principales teorías psicológicas explicativas sobre su génesis y mantenimiento. Cuando muchas de estas circunstancias no son bien conocidas, las teorías psicológicas ayudan a su comprensión y asimilación.
– Labrador FJ, Cruzado JA, Muñoz M. Manual de Técnicas de Modificación y Terapia de Conducta. Madrid: Ed. Pirámide; 2001.
Es uno de los manuales más completos y sistemáticos sobre las distintas técnicas que existen para actuar sobre el comportamiento. Incluye ejemplos prácticos y varios capítulos sobre intervención cognitiva.
– Mojarro MD. El adolescente disocial. En: del Pozo J, Redondo A, Gancedo MC, Bolívar V. Tratado de Pediatría Extrahospitalaria. Madrid: Ergon, SA; 2011. p. 1305-11.
Revisión reciente de los aspectos más importantes del trastorno disocial en los adolescentes. Incluye una amplia descripción de factores de riesgo y otros aspectos a tener en cuenta por parte del pediatra de Atención Primaria.
– Rodríguez Sacristán, J. Psicopatología del niño y del adolescente. Ed. Universidad de Sevilla; 1998.
Uno de los mejores manuales en lengua española sobre psiquiatría infantil. Se detallan todos los trastornos de manera individualizada, además de incluir varios capítulos específicos sobre evaluación psiquiátrica en niños o técnicas para la modificación de la conducta.
– Rey JM, Domínguez MD. Trastorno Negativista Desafiante y Trastorno de Conducta. En: Soutullo C, Mardomingo MJ, eds. Manual de psiquiatría del niño y del adolescente. Madrid: Editorial Médica Panamericana; 2010. p. 79-93.
Es la revisión más reciente publicada en nuestro país sobre los trastornos del comportamiento. Recoge los aspectos más destacados de la etiopatogenia, diagnóstico, tratamiento, etc.
– Silvoso C, San Sebastián J, Parellada MJ, Martínez R, Segura M. Investigación sobre Trastornos del Comportamiento en niños y adolescentes. Madrid: Ed. Fundación Internacional O´Belén; 2005.
En el libro, se realiza una actualización teórica de los trastornos del comportamiento, desde un punto de vista multidisciplinar, y se exponen los resultados del primer estudio nacional sobre prevalencia de los trastornos del comportamiento y su relación con distintas variables.
| Caso clínico |
|
Luis, de 13 años de edad, acude a su pediatra acompañado por su madre debido a problemas en el comportamiento. Entre sus antecedentes personales destaca el nacimiento a las 32 semanas (recién nacido pretérmino de peso adecuado a la edad gestacional) y que los padres se han separado cuando tenía 9 años de vida. Hijo único. Actualmente convive con su madre y la custodia de ambos progenitores es compartida (vive con su padre fines de semana alternos y dos tardes cada semana). No existen problemas importantes en la relación entre sus padres separados. Se encuentra correctamente escolarizado. No existen otros antecedentes personales o familiares de interés. A los 7 años de edad, se objetiva la presencia de síntomas de inatención, hiperactividad e impulsividad con repercusión en los ámbitos escolar y familiar. Aunque presentaba esas características con anterioridad, no interferían de manera significativa en su comportamiento. Las dificultades en la atención producen rendimiento escolar deficiente, la hiper-actividad y la impulsividad hacen que el niño no pueda permanecer en el asiento, se levanta constantemente en clase y molesta a los compañeros. Con frecuencia tiene peleas con otros niños de su clase, con los hijos de los amigos de sus padres y con sus primos por lo que dejan de asistir a reuniones familiares. Entre los 8 y 9 años, los síntomas descritos incrementan la conflictividad en todas las áreas. Se acentúa el retraso escolar y repite un curso. Continúan las peleas y aparecen comportamientos impulsivos con episodios explosivos ante la frustración. A pesar de ello, el comportamiento con sus padres no es especialmente problemático cuando están a solas excepto cuando lo presionan para que haga los deberes del colegio. Después de la separación de sus padres, cuando Luis tenía 9 años, y a pesar de que ésta fue totalmente amistosa, la madre refiere que su “carácter cambia”. Aumenta la irritabilidad y “parece que todo le molesta”. Desde que se levanta por la mañana está “enfadado con el mundo”. En el colegio y en la relación con otros familiares no se ha detectado ningún cambio en su carácter o en su comportamiento, que continúa siendo muy deficiente. El rendimiento escolar sigue afectado. En la actualidad, la madre acude a su pediatra para consultar distintos problemas que suceden en los últimos 8 meses coincidiendo con el inicio del curso escolar. Luis comienza a presentar problemas de conducta más importantes en el instituto. Se ha peleado varias veces con compañeros y a alguno de ellos los ha amenazado de muerte. Ha sido expulsado durante una semana por llevar una pistola de aire comprimido a clase y amenazar a un niño más pequeño para que le dé dinero. Ha robado varias veces en tiendas cercanas al instituto y a la casa. Refiere su madre que no le gustan los amigos con los que sale por la tarde y que tiene la sospecha de que está fumando porros. En los últimos 3 meses ha sido expulsado del instituto en 5 ocasiones, debido a peleas y conflictos con los profesores. La última vez fue por empujar a un profesor y después amenazarlo e insultarlo verbalmente. En el último mes ha estado en 2 ocasiones en fiscalía de menores por robar en el interior de coches. La madre trae varios informes de la orientadora del instituto y algunos anteriores de la orientadora del colegio. En todos se recogen varios cuestionarios de inteligencia con resultado normal, evaluaciones de la capacidad de aprendizaje que muestran dificultades en la comprensión de la lectura, en la caligrafía y en la resolución de problemas matemáticos. En las pruebas de atención no pasa del percentil 5. Puntúa alto en la evaluación de la impulsividad. Después de realizar una anamnesis detallada y de hablar a solas con el adolescente, el pediatra solicita un análisis de tóxicos en orina que resulta positivo para cannabis y negativo para otras drogas. En una consulta posterior comienza tratamiento con metilfenidato (1 mg por kg de peso y día) y lo remite al equipo de Salud Mental Infantil de su zona para intervención psicológica y familiar. Después de un mes de tratamiento, existe mejoría de la consulta impulsiva y de la atención. Sin embargo, continúa presentando problemas de comportamiento secundarios a la frustración y que se manifiestan en forma de explosiones de ira, especialmente en el contexto escolar. Se decide incrementar la dosis de metilfenidato hasta 1,5 mg por kg de peso y día y esperar otro mes. No se observa mejoría significativa en la sintomatología y sí aparecen efectos secundarios (pérdida de apetito, dificultades en la conciliación del sueño), por lo que se vuelve a la dosis anterior (1 mg por kg de peso) y se añade risperidona (1 mg cada 12 horas). De manera simultánea, el psicólogo del Equipo de Salud Mental lo ha valorado, ha realizado la primera sesión de psicoterapia individual y familiar y se ha puesto en contacto con la orientadora del instituto para iniciar la coordinación. Después de otro mes de tratamiento con metilfenidato y risperidona, se observa mejoría en el comportamiento, permaneciendo episodios puntuales de agresividad e ira. |