|
| Temas de FC |
A. Díez Suárez
Unidad de Psiquiatría Infantil. Departamento de Psiquiatría y Psicología Médica.
Clínica Universidad de Navarra. Pamplona, Navarra
| Resumen
Un tic es un movimiento o una vocalización que ocurre súbitamente, de forma recurrente, y con frecuencia recuerda a movimientos normales. Son los movimientos involuntarios más frecuentes en niños y adolescentes, seguidos por las distonías y los temblores. |
| Abstract
Tics are sudden, repetitive movements or phonic productions that mimic normal behaviour. Tic symptoms can be exacerbated by stress, anxiety, fatigue and they improve during relaxation or sleep. Some children present only transient and isolated tics, such as eye blinking or cough, which does not correspond to a tic disorder. Simple tics are present in 25% of school age children, and Tourette disorder in 1 per 1.000 boys and 1 per 10.000 girls. In the etiology of tic disorders, there have been described genetic, neurobiological, psychological and autoinmune factors. ADHD an OCD are the most frequent coexisting conditions in children with tics. Before starting a pharmacological treatment, impact and coexisting conditions must be assessed carefully. Antipsychotic drugs, such as haloperidol o risperidone are effective in the treatment of tics. Educational interventions must be undertaken with children, parents and school if possible. |
Palabras clave: Tics; Pediatría; Trastorno por déficit de atención con/sin hiperactividad (TDAH); Trastorno obsesivo-compulsivo (TOC); Antipsicóticos.
Key words: Tics; Pediatrics; Attention Deficit Hyperactivity Disorder (ADHD); Obsessive Compulsive Disorder (OCD); Antipsychotic.
Pediatr Integral 2012; XVI(10): 795-801
Tics en pediatría
Introducción
Los tics simples son muy frecuentes en niños y adolescentes, el trastorno más grave de tics se denomina trastorno de Tourette.
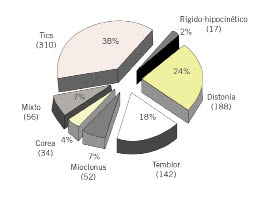
Los tics son movimientos involuntarios y repentinos que se observan con frecuencia en niños y adolescentes en las consultas de pediatría. Son los movimientos involuntarios más frecuentes en niños y adolescentes, seguidos por las distonías y los temblores (Fig. 1). En la mayoría de los casos, al principio solo preocupan a los familiares, ya que los niños inicialmente no los viven con sufrimiento. La intensidad puede ser muy variable, desde la presencia de tics de parpadeo o carraspeo ocasionales, hasta el desarrollo de un trastorno de Tourette, antes llamado síndrome de Gilles de la Tourette. Según el tipo y la intensidad con la que se presenten, pueden conllevar un impacto y una serie de dificultades, tanto en la vida familiar, como en la académica y social del niño. En los casos más graves se puede llegar a producir un rechazo por parte de compañeros y profesores. En este capítulo, se describen los principales trastornos que cursan con tics, la epidemiología, cómo se deben diagnosticar, a qué otros trastornos psiquiátricos se pueden asociar y cuál es el tratamiento adecuado en cada caso.
Concepto
Los tics son movimientos involuntarios pero sobre los que se puede ejercer un control parcial, pueden ser motores o fonatorios.
Los tics son los movimientos anormales más frecuentes en la población menor de 18 años. Son movimientos repetitivos, gestos o emisiones fonatorias que remedan a determinados comportamientos normales. Son repentinos, duran escasos segundos y, por lo general, se agrupan en salvas. Los más frecuentes son los tics de parpadeo y olfateo. Se dividen en tics motores o fonatorios. Los motores pueden variar desde movimientos casi imperceptibles y que se confunden con los habituales, como parpadeos, desviaciones oculares, encoger los hombros, pequeños giros de cabeza y cuello, etc., hasta complejas series de movimientos que implican varios grupos musculares. Pueden afectar a cualquier grupo de músculos pero, generalmente, empiezan por la cara y los músculos del cuello. En casos graves se desarrollan tics complejos que pueden ser autoagresivos, como arañarse, cortarse, etc. A la realización de movimientos o gestos obscenos con las manos o los dedos se le denomina copropraxia. Los tics suelen progresar en sentido rostro-caudal, de modo que los casos más leves suelen limitarse a la cara y, si el trastorno progresa, posteriormente se extienden a las extremidades superiores y, por último, afectan a las inferiores.
Lo mismo ocurre con los tics fonatorios, ya que lo más frecuente es observar sonidos en los que se puede llegar a dudar que sean tics, ya que son similares a la actividad normal, como por ejemplo, carraspeos, olfateos, toses, aclaramientos de garganta o estornudos. Estos sonidos pueden ser más llamativos, tomando forma de chillidos, maullidos o ladridos, o incluso complicarse con sílabas, palabras y frases. En los casos más severos, los tics se asocian a palilalia (repetir las propias palabras), ecolalia (repetir las palabras de los demás) y coprolalia (emitir insultos o palabras obscenas). Las palabras emitidas pueden ser insultos de intensidad variable, incluyendo insultos de contenido sexual, o incluso juramentos o blasfemias. Este tipo de comportamiento dificulta mucho la función social y escolar del niño.
Con respecto al curso clínico, por lo general, suelen iniciarse hacia los 5-7 años, se exacerban entre los 8-12 años y tienden a disiparse a partir de los 15-16 años. La evolución típica es con periodos de exacerbación y remisión, independientemente del tratamiento. En los periodos en los que las salvas son muy frecuentes, los niños que los padecen tienen que realizar grandes esfuerzos para tratar de controlarlos y pueden acabar exhaustos. Esto tiene implicaciones a nivel de atención y rendimiento académico. Algunos factores, como la fatiga, la falta de sueño, las temperaturas extremas y la sobreestimulación ambiental (videojuegos, excesivas horas de televisión) exacerban los tics. Existe un cierto control voluntario sobre los tics, la mayoría de los pacientes afirman que si consiguen desviar su atención en otro asunto o cambian de actividad, logran inhibir los tics.
Diagnóstico y clasificación
Para establecer el diagnóstico de un trastorno de tics basta con realizar una historia clínica detallada en la mayoría de los casos.
El diagnóstico diferencial de los tics no suele ser complicado, generalmente con una observación detallada y una historia clínica completa se puede realizar el diagnóstico. Uno de los principales datos a favor de que esos movimientos se pueden catalogar como tics es la presencia de una sensación premonitoria antes de una salva de tics. Los niños de una cierta edad lo describen como la sensación que uno experimenta antes de estornudar o de toser. Además, tras efectuar los tics, los pacientes refieren una sensación de alivio.
A la hora de realizar la historia clínica, es imprescindible recoger la edad de inicio de los tics, la frecuencia y duración con la que se presentan, las situaciones que los generan, los grupos musculares implicados, el grado de control que se ejerce sobre ellos y el impacto que producen.
En algunos casos, puede ser necesario realizar una exploración neurológica para descartar otras causas. Las convulsiones mioclónicas, las encefalopatías post-víricas o algunos tipos de corea, como la de Huntington, suelen presentar tics como síntomas iniciales pero, posteriormente, desarrollan otros síntomas neurológicos más específicos. Puede ser necesario realizar un EEG para descartar la presencia de convulsiones.
La clasificación de los tics según el DSM-IV-TR consta de tres categorías: trastorno de tics transitorios, trastorno de tics motores o vocales crónicos, trastorno de Tourette y trastorno de tics no especificados de otro modo. Los criterios diagnósticos para cada uno de ellos se encuentran en la tabla I.
Si se realiza un diagnóstico de tics transitorios y estos no generan un gran impacto en el funcionamiento social del niño, el pediatra puede realizar revisiones periódicas. Es importante que busque de forma activa la presencia de síntomas de TDAH, TOC y trastornos del aprendizaje. En los casos en los que se sospeche alguno de estos trastornos, se diagnostique un trastorno de Tourette o se plantee la necesidad de tratamiento farmacológico, se debe remitir a un especialista neuropediatra o psiquiatra infantil con experiencia.
Epidemiología
Los tics, que son más frecuentes en varones, aparecen hasta en el 20% de los niños en edad escolar.
Los tics transitorios se pueden observar, según los estudios, entre un 5% y un 20% de los niños en edad escolar. En las muestras en las que se realizan estudios mediante observación directa, la frecuencia aproximada es del 18%. Sin embargo, en los estudios en los que se entrevista a los padres, la frecuencia es menor, de aproximadamente el 5%. Son dos veces más frecuentes en varones y tienden a disminuir en la edad adulta.
En un metaanálisis reciente, que incluye 13 estudios realizados en niños y adolescentes, la prevalencia de trastorno de Tourette es 0,77%, resultando más alta en varones (1,06% frente a 0,25% en chicas). El trastorno de tics transitorios es el más frecuente, afectando al 2,99%. También incluían dos estudios realizados en adultos, con frecuencias inferiores a las de población pediátrica.
En otro estudio realizado en población escolar española, se observaron tics en 17% de los niños. En centros de educación especial, los tics aumentaban hasta el 20% de los niños. En general, los tics con impacto eran más frecuentes que los que no producían impacto (4,65% vs 11,85%). Los diagnósticos más frecuentes eran tic motores crónicos (6,07%), y trastorno de Tourette (5,26%).
Trastornos psiquiátricos comórbidos
El TDAH y el TOC son los trastornos que se asocian con mayor frecuencia a los tics. Los síntomas de TDAH suelen aparecer antes que los tics.
Los trastornos psiquiátricos que se asocian con mayor frecuencia a los tics son el TDAH y el trastorno obsesivo-compulsivo (TOC). Además, los niños y adolescentes con tics presentan con una frecuencia superior a la de la población sana de trastornos de aprendizaje, alteraciones en el sueño, depresión, ansiedad y trastorno oposicionista desafiante.
En un estudio realizado en población española en el que se analizan los trastornos comórbidos asociados en una muestra amplia de niños que consultan por tics, el 39% de los niños padecen además TDAH, y otro 40% presentan síntomas de TOC. Además, los análisis de los antecedentes familiares indican que un 44% de estos pacientes tienen antecedentes familiares positivos y el 30% poseen antecedentes familiares de trastorno obsesivo-compulsivo.
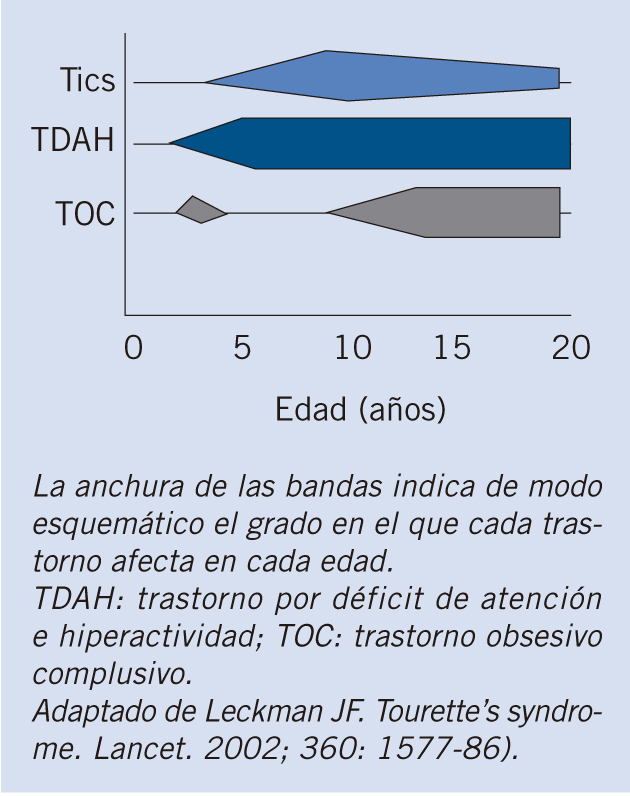
Los síntomas de TDAH se suelen iniciar hacia los 6-7 años, una media de dos años antes que los tics (Fig. 2). Sin embargo, los síntomas de trastorno obsesivo-compulsivo (TOC) aparecen hacia los 12-13 años, edad en la que los tics han disminuido en intensidad y frecuencia.
En los casos en los que se asocian trastorno de Tourette y TDAH, suelen ser más frecuentes las conductas oposicionistas y desafiantes. Son niños que suelen recibir con frecuencia rechazo de los compañeros y que tienen más dificultades académicas que los que padecen solo tics o solo TDAH.
Es importante recoger toda la información acerca de los síntomas comórbidos, ya que, como veremos a continuación, tiene implicaciones terapéuticas.
Etiología
Los factores hereditarios, las alteraciones neurobiológicas, principalmente en la región de los ganglios basales y los factores psicológicos, son los principales implicados en la etiología de los tics.
En la etiopatogenia de los tics se han descrito factores genéticos, neurobiológicos, autoinmunes y psicológicos.
Tanto en el trastorno de Tourette como en los tics en general, existe una gran influencia genética. El riesgo de que los hijos de una persona que padece un trastorno de Tourette lo desarrollen es del 10-15%, y de que padezca un trastorno de tics es del 20-29%. Por el momento, no se ha definido el tipo de patrón de herencia ni tampoco las regiones cromosómicas implicadas. Los estudios de gemelos indican que, en gemelos monocigóticos, la tasa de concordancia es mayor que en dicigóticos (50% frente al 10%). Estas diferencias a su vez sugieren que están implicados también factores no genéticos o ambientales.
Los factores perinatales juegan un papel destacado en la aparición de los tics, al igual que en otros muchos trastornos neuropsiquiátricos en niños. Se ha observado que las madres cuyos hijos padecen tics presentan una frecuencia 1,5 veces mayor de haber padecido complicaciones gestacionales que los que no los tienen. Otros factores implicados son la severidad de las enfermedades durante el embarazo, la presencia de náuseas o vómitos severos en el primer trimestre, el bajo peso al nacimiento y la presencia de lesiones parenquimatosas cerebrales.
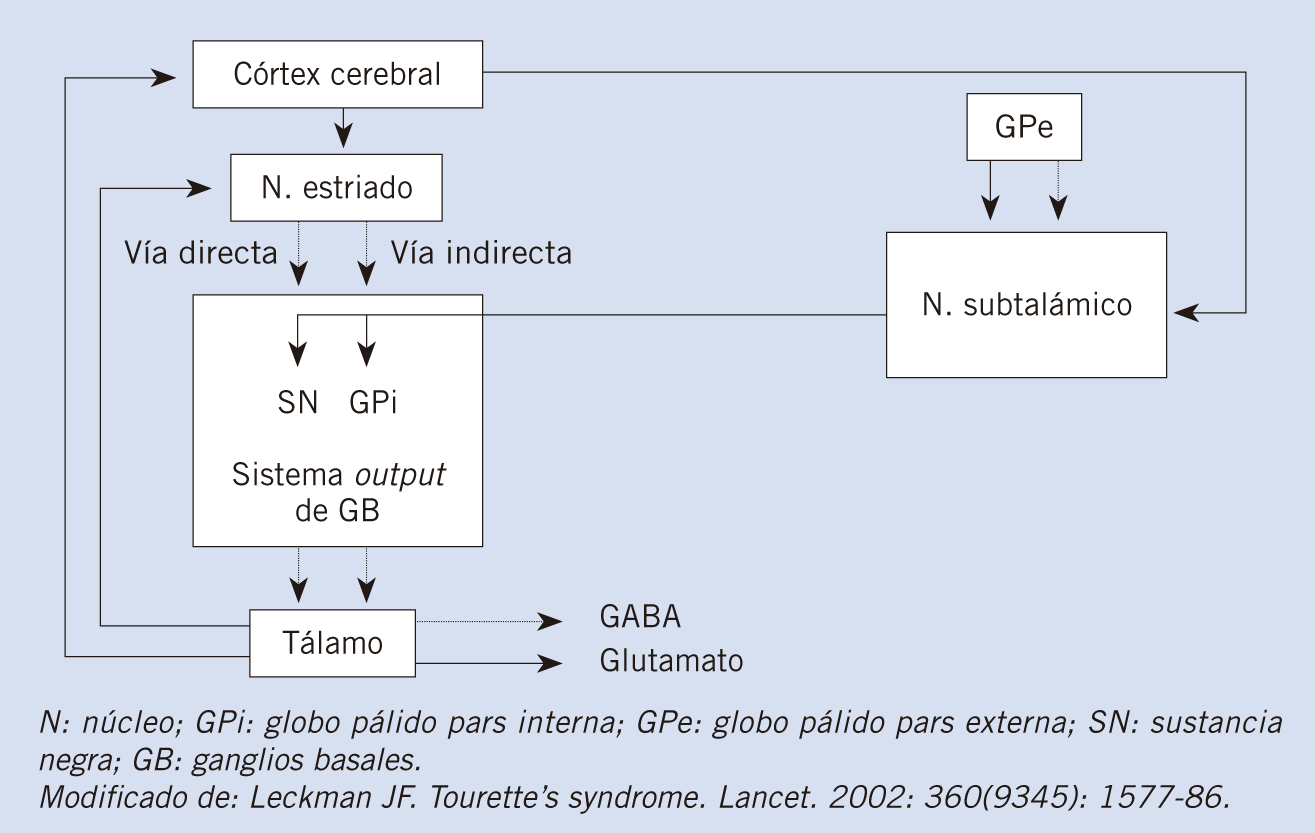
Las regiones cerebrales que se han implicado en la fisiopatología de los tics son los ganglios basales y la vía cortico-estriado-tálamo-cortical (CSTC). Esta asociación se describió hace décadas, cuando se descubrió la importancia de los ganglios basales en otras enfermedades que, a su vez, asocian tics, como la corea de Huntington. Tanto los tics como otros movimientos repetitivos y estereotipados parecen resultar de alteraciones en poblaciones focales de los circuitos de los ganglios basales. Un tic aparece cuando un grupo de neuronas estriadas se activa de forma anormal y produce una inhibición no deseada de un grupo de neuronas de las proyecciones talámicas, activando un generador cortical motor, lo cual desencadena un movimiento involuntario (Fig. 3). El neurotransmisor implicado en estas vías es la dopamina. Por ello, tal y como veremos a continuación, el tratamiento con antipsicóticos, que son antagonistas dopaminérgicos, mejora los tics.
Desde hace varias décadas, existe evidencia clínica de que, en algunos casos, tras una infección respiratoria o una faringoamigdalitis, en niños con una predisposición genética, pueden aparecer tics o exacerbarse si ya los presentaban. Se trata de un mecanismo autoinmune mediado por Estreptococo betahemolítico del grupo A. La corea de Sydenham, el TOC y el TDAH también se producen por este mecanismo. A este grupo de enfermedades se les denomina PANDAS (Pediatric Autoinmune Neuropsychiatric DisordersAssociated with Strestpcoccal Infection). Se estima que esta situación se produce en un pequeño porcentaje de los casos de tics. Cuando los tics comienzan de modo brusco, y más si se trata de niños con infecciones respiratorias frecuentes, se debe plantear esta posibilidad, ya que se pueden beneficiar de tratamiento con antibioterapia.
Tratamiento
En todos los niños que padecen tics se debe realizar una psicoeducación con ellos y sus familias. En los casos más graves, se pueden prescribir antipsicóticos.
La principal decisión a la hora de plantear el tratamiento en un niño con un trastorno de tics es la de administrar o no un tratamiento farmacológico. Es frecuente que, si presentan otros trastornos psiquiátricos comórbidos, como TDAH o TOC, estos causen más impacto en la vida del niño que los propios tics. Por tanto, el tratamiento debe ser individualizado, basado en el impacto de los síntomas. Hay que tener en cuenta que la forma de presentación más habitual de los tics es con exacerbaciones y remisiones, por lo que pueden remitir de forma temporal sin tratamiento.
Independientemente de que se le administre un tratamiento farmacológico, siempre hay que realizar un trabajo psicoeducativo con el niño, sus familiares y, a ser posible, también con los profesores.
Es importante que los padres conozcan la naturaleza del trastorno y dotarles de estrategias para que eviten críticas o excesiva atención, conductas que exacerban los tics. Se les debe instruir para que traten de no culpabilizar al niño.
Este tipo de medidas, que se pueden recomendar al profesorado, van dirigidas a minimizar las situaciones que el paciente asocia como una fuente de estés y que, por tanto, agudizan los tics. Por ejemplo y según la gravedad de cada caso, se le puede eximir de hablar en público o de realizar exámenes orales. Se puede valorar que realice los exámenes en un sitio más privado que el aula, con el fin de que el esfuerzo que el niño dirige a controlar sus tics para no molestar al resto de compañeros no le distraiga y le afecte al rendimiento.
Se le debe entrenar al niño para distraer su atención en aquellos momentos en los que prevé que va a presentar tics. En algunos casos, el simple hábito de llevar a mano un botellín de agua puede cortar el ciclo de que la sensación premonitoria se convierta en una salva de tics. Pueden ser útiles las técnicas de relajación, tanto física o muscular como mental, para reducir el nivel de ansiedad y estrés del niño ante los tics.
Existen algunos programas de terapia cognitivo-conductual específicos para tics. Se trata de programas individualizados y manualizados, que incluyen los siguientes pasos:
• Autorregistro y concienciación: el objetivo es que el paciente sea capaz de identificar las situaciones relacionadas con los tics.
• Entrenamiento en técnicas de relajación.
• Entrenamiento en respuestas incompatibles: consiste en enseñarle movimientos que resulten incompatibles con la aparición de cada tic.
• Manejo de contingencias: se trata de reforzar los avances logrados, resaltando el aspecto positivo de lograr el control sobre los tics.
• Generalización de lo aprendido y exhibición de la mejoría: consiste en trasladar a las situaciones cotidianas lo entrenado durante el programa.
Por lo general, los tics transitorios no precisan ningún tratamiento farmacológico. En los tics persistentes, se debe valorar si la intensidad de los síntomas resulta incapacitante. Por último, los trastornos de Tourette son los que con mayor probabilidad precisan tratamiento con un psicofármaco.
Los fármacos principales en el tratamiento del trastorno de Tourette son los neurolépticos o antipsicóticos. Los antipsicóticos denominados clásicos, como haloperidol o pimocida, fueron los primeros en utilizarse en estos pacientes y los que han mostrado mayor evidencia en estudios. Los efectos adversos (sedación y efectos extrapiramidales, como distonías, acatisia) son frecuentes a largo plazo con este grupo de fármacos, por lo que, en la actualidad, no son los que se deben indicar de primera elección. Los antipsicóticos denominados atípicos, como risperidona, aripiprazol y olanzapina, suponen actualmente el tratamiento de primera línea para los trastornos de tics. Han demostrado su efectividad en niños con tics, y producen efectos extrapiramidales con menor frecuencia, aunque suelen producir aumento de peso y sedación. El aripiprazol es uno de los antipsicóticos que producen menor ganancia ponderal, lo cual podría suponer una ventaja para minimizar el riesgo cardiovascular, al tratarse de niños y adolescentes.
Los antipsicóticos han mostrado una efectividad de hasta el 60-80% de los casos tratados. Otro fármaco no neuroléptico que puede ayudar es la clonidina, con una respuesta de hasta el 50%.
Se debe realizar en todos los casos un seguimiento estrecho con el fin de monitorizar la efectividad y los efectos adversos. Antes de iniciar el tratamiento, se debe mantener un periodo de observación para observar la intensidad de los síntomas al principio del tratamiento, y luego poder comparar para ver si la medicación está ayudando. A veces, los síntomas mejoran de forma natural o fluctúan en el tiempo independientemente de la medicación.
Debido a la alta frecuencia con la que se asocian los tics con el TDAH y el TOC, estas situaciones merecen una especial consideración. Durante los primeros años en los que se empleaba metilfenidato para el tratamiento del TDAH, se describió una mayor incidencia de tics en niños tratados con este psicoestimulante. Por este motivo, se llegó a contraindicar el tratamiento con psicoestimulantes en niños con TDAH que presentaran tics. Estudios posteriores han demostrado que, tal y como se ilustra en la figura 3, los síntomas de TDAH suelen iniciarse una media de dos años antes que los tics. Por ello, actualmente no se considera que los tics supongan una contraindicación en el tratamiento del TDAH. De hecho, continúan siendo el tratamiento de elección. En los pacientes que presentan tics y TDAH y se va a iniciar un tratamiento farmacológico es de vital importancia constatar la frecuencia y tipo de tics; de este modo, cuando se inicia el metilfenidato se puede valorar con detalle si se ha modificado la evolución de los tics. En los casos en los que se objetive un empeoramiento, se puede plantear disminuir la dosis o bien sustituirlo por atomoxetina.
En los casos de comorbilidad con TOC, es importante reseñar que los niños con TOC y tics responden peor a los antidepresivos tipo ISRS, que es el tratamiento de elección del TOC, y pueden responder mejor a los neurolépticos.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.** Fernández-Álvarez E. Trastornos comórbidos asociados a los tics. Rev Neurol. 2002; 34(Suppl 1): 122-9.
2. Fernández-Álvarez E. Frecuencia de los trastornos del movimiento en el niño. Rev Neurol. 2001; 33: 228-9.
3.* DSM-IV-TR. American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders. Fourth Edition. Text Revision. Washington: American Psychiatric Press Inc.; 2000.
4.** Knight T, Steeves T, Day L, Lowerison M, Jette N, Pringsheim T. Prevalence of tic disorders: a systematic review and meta-analysis. Pediatr Neurol. 2012; 47(2): 77-90.
5.** Bloch MH, Leckman JF. Tic Disorders. En: Martin A, Volkmar FR, Lewis M, eds. Lewis’ Child and Adolescent Psychiatry: A Comprehensive Textbook. 4ª ed. Philadelphia: Lippincott Williams and Wilkins; 2007. p. 570-608.
6.*** Pelaz A, Escamilla I, Gamazo P. Trastornos por tics motores, vocales y trastorno de Tourette. En: Soutullo, Mardomingo, eds. Manual de Psiquiatría del Niño y Adolescente. AEPNYA. 1ª ed. Madrid: Editorial Panamericana; 2010.
7.** Cubo E, Gabriel y Galán JM, Villaverde VA, Velasco SS, Benito VD, Macarrón JV, et al. Prevalence of tics in schoolchildren in central Spain: a population-based study. Pediatr Neurol. 2011; 45(2): 100-8.
8. Prior C, Tavares S, Figueiroa S, Temudo T. Tics en niños y adolescentes: análisis retrospectivo de 78 casos. An Pediatr (Barc). 2007; 66: 129-34.
9. Wilhelm S, Deckersbach T, Coffey BJ, Bohne A, Peterson AL. Habit reversal versus supportive psychotherapy for Tourette’s disorder. A randomized controlled trial. Am J Psychiatry. 2003; 160: 1175-7.
10. Lyon GJ, Samar S, Jummani R, Hirsch S, Spirgel A, Goldman R, Coffey BJ. Aripiprazole in children and adolescents with Tourette’s disorder: an open-label safety and tolerability study. J Child Adolesc Psychopharmacol. 2009; 19(6): 623-33.
Bibliografía recomendada
– Fernández-Álvarez E. Trastornos comórbidos asociados a los tics. Rev Neurol. 2002; 34(Suppl 1): 122-9.
Este artículo se revisa a fondo la comorbilidad de los tics en una muestra de población española. Asimismo, actualiza los datos bibliográficos sobre la relación entre tics y trastornos comórbidos asociados.
– Knight T, Steeves T, Day L, Lowerison M, Jette N, Pringsheim T. Prevalence of tic disorders: a systematic review and meta-analysis. Pediatr Neurol. 2012; 47(2): 77-90.
Meta-análisis reciente sobre la prevalencia de trastornos de tics, que incluye 13 estudios internacionales.
– Bloch MH, Leckman JF. Tic Disorders. En: Martin A, Volkmar FR, Lewis M, eds. Lewis’ Child and Adolescent Psychiatry: A Comprehensive Textbook. 4ª ed. Philadelphia: Lippincott Williams and Wilkins; 2007. p. 570-608.
En la última edición, recientemente publicada, del tratado de psiquiatría infantil más popular, se realiza una descripción exhaustiva de los trastornos por tics. No se ha publicado una versión en castellano, por el momento.
– Pelaz A, Escamilla I, Gamazo P. Trastornos por tics motores, vocales y trastorno de Tourette. En: Soutullo y Mardomingo, eds. Manual de Psiquiatría del Niño y Adolescente. AEPNYA. 1ª ed. Madrid: Editorial Panamericana; 2010.
Capítulo muy completo y actual, escrito en castellano, acerca de los trastornos de tics, del Manual de la Asociación Española de Psiquiatría del Niño y Adolescente (AEPNYA).
– Cubo E, Gabriel y Galán JM, Villaverde VA, Velasco SS, Benito VD, Macarrón JV, et al. Prevalence of tics in schoolchildren in central Spain: a population-based study. Pediatr Neurol. 2011; 45(2): 100-8.
Estudio de prevalencia realizado en más de 1.000 niños en edad escolar en la provincia de Burgos.
– Wilhelm S, Deckersbach T, Coffey BJ, Bohne A, Peterson AL. Habit reversal versus supportive psychotherapy for Tourette’s disorder. A randomized controlled trial. Am J Psychiatry. 2003; 160: 1175-7.
Ensayo clínico aleatorizado sobre psicoterapia específica para trastorno de Tourette, realizado en 32 pacientes durante 14 sesiones.
| Caso clínico |
|
Paciente de 12 años, adoptada de otro país cuando tenía 6 años, la mayor de cinco hermanos, convive con la segunda de ellas y sus padres adoptivos. Antecedentes perinatales y personales desconocidos. Antecedentes de abuso de alcohol en ambos progenitores. Acuden a consulta por tics motores. Los padres refieren una buena adaptación tanto social como escolar, desde su llegada a España. La definen como una niña perfeccionista, algo indecisa que, en ocasiones, tardaba en contestar debido a su miedo a cometer errores. Desde los 8-9 años presenta varios tipos de tics, el primero en aparecer fue un tic de cerrar los ojos con fuerza, que ella justificaba refiriendo prurito ocular. Tras la desaparición de éste, comenzó con otro de elevación de hombros y giro del cuello, que asociaba sensación de tensión muscular dolorosa. A lo largo de los años este movimiento se había hecho menos frecuente, y había surgido otro de giro de ambas muñecas de forma simultánea. Los tics son más frecuentes en situaciones de excitación y alegría, y disminuyen cuando se concentra en una tarea específica. Ocurren a diario, sin periodos libres de síntomas. No presenta tics vocales ni fonatorios. Con respecto al impacto de los mismos, la paciente comenta que no le limitan sus actividades, pero que le gustaría no presentarlos, ya que es víctima de burlas en el colegio por este motivo. En una ocasión había pedido a sus padres volver de un campamento a casa por lo mismo. Refería que notaba que le “iban a venir, pero que no podía evitarlos”. En la exploración, se observa una hipertrofia de la musculatura trapezoidal. Adopta una serie de posturas compensatorias, como cruzarse de brazos atrapando las manos o incorporar el giro de cuello con un movimiento de la melena, que ella tendía a minimizar. Se encuentra eutímica. Presenta un discurso fluido, coherente, pero en ocasiones es lenta en sus respuestas, y ella misma reconoce que no sabe qué contestar “para quedar bien”. En la exploración neurológica, no se detectan otros signos ni síntomas aparte de los tics. Niega síntomas de tipo obsesivo-compulsivo. |