 |
| De interés especial |
| En esta nueva sección se van a presentar los capítulos del libro “Manual de Iniciación a la Investigación en Pediatría de Atención Primaria” recientemente editado por la SEPEAP. Consideramos esencial potenciar y desarrollar los conocimientos, habilidades y actitudes de los pediatras de Atención Primaria en el campo de la investigación, que contribuirá a mejorar el cuidado de nuestros pacientes. Os animamos a que nos enviéis vuestros trabajos de investigación, que tras la evaluación por el Consejo editorial, podrán ser publicados en la revista. ¡Esperamos vuestras aportaciones! |
F.Á. Ordóñez Álvarez, E. Oltra Rodríguez*
Doctor en Medicina. Pediatra. *Máster en Ciencias de la Enfermería. Especialista en Enfermería Familiar y Comunitaria. Centro de Salud de Llanera
¿Qué es investigar?
¿Qué es investigar y qué no es investigar?
Se ha dicho que la investigación es la sistematización de la curiosidad. El investigar, por tanto, podría consistir en identificar y definir un problema, plantearse una pregunta, pensar en la manera de responderla, reunir los resultados necesarios para ello, analizarlos e interpretarlos. En salud, a ello se debería añadir que las respuestas que se generen supongan una diferencia sustancial para los pacientes o población a la que va dirigida. La investigación científica debería ser un acto de rebeldía intelectual contra lo que se da por sentado sin respaldo claro y también debería estar incentivada por lo que no se sabe o no se domina cabalmente. Un investigador es, por tanto, quien se hace preguntas inteligentes e intenta responderlas metódicamente y debería mostrar cierta rebeldía o disconformidad con lo comúnmente aceptado. Un pensamiento verdaderamente crítico.
Si una pregunta ya ha sido contestada con rigor metodológico y comunicada en una fuente de información solvente (libro, artículo, Internet…), no merece volver a ser investigada. Sería un derroche de recursos, incluido, entre otros, el tiempo del investigador, excepto si se tiene un objetivo concreto como puede ser el replicarla en otro entorno o hacer alguna aportación sustancial al planteamiento inicial. Pero repetirla, sin más, o para salir del apuro de tener unos datos que llevar a una reunión profesional no tiene ningún sentido. El primer paso previo a cualquier planteamiento de investigación es explorar concienzudamente lo que ya se sabe sobre el tema y, por tanto, también lo que se ignora.
Investigar es tratar de ampliar los límites del conocimiento. Las fuentes del conocimiento humano clásicamente han sido: la tradición, la autoridad, la experiencia y el tanteo, el razonamiento lógico y el método científico. Lo han sido y aún lo siguen siendo actualmente, pues todavía se escucha “utilizo tal producto porque me va bien”, “interpreto así tal situación clínica o vital porque se lo he visto hacer al Dr. X”. Hay que reconocer que la práctica nos inunda de incertidumbres que hay que despejar y que no siempre cada uno de nuestros actos profesionales va a poder basarse en investigaciones rigurosas (en evidencias de alta calidad), aunque sería lo deseable. Y ése es uno de los márgenes donde las preguntas esperan a ser formuladas por los nuevos investigadores.
Una meta de toda profesión debiera ser incrementar su cuerpo teórico-científico, mejorar la práctica de sus miembros, de modo que los servicios brindados a los ciudadanos se basen en fundamentos rigurosamente sostenibles, en la actualmente llamada práctica basada en la evidencia y, por tanto que sus intervenciones tengan la mayor pertinencia, efectividad, eficiencia y seguridad.
Investigar no sólo aporta beneficios a los sujetos a quien va dirigida la práctica profesional (ciudadanos, sociedad, sistema sanitario), sino que también el profesional clínico que investiga se ve beneficiado, fundamentalmente porque investigar debe suponer trabajar con rigor y motivación. También, estimula a incrementar la formación tanto clínica como metodológica, evita la apatía y el acomodamiento, potencia el espíritu crítico respecto a la información sesgada o contaminada con la que en muchas ocasiones se trata de manipular al profesional y consolida su propio campo de actuación. Evidentemente, todo ello corresponde al concepto de motivación intrínseca. La extrínseca en nuestro sistema sanitario todavía es deficiente, aunque en la actualidad cada vez toma más preponderancia la valoración del currículum investigador como mérito y algunas veces como requisito en diversos concursos y promociones, incluido el acceso a plazas laborales o la carrera profesional. Ya hay propuestas, más o menos concretas y acertadas, sobre cómo valorar los méritos en investigación, tanto en distintas comunidades autónomas como por diversas sociedades científicas, considerando no sólo la cantidad, sino también los criterios de calidad actualmente existentes en el medio en que se publica (nacional o internacional, factor de impacto, etc.) y en las propias publicaciones, aunque estos criterios aún no sean excesivamente ajustados y reciban críticas y matizaciones.
Nuestra sociedad demanda urgentemente que la producción de conocimiento le sea transferida lo más directamente posible y que los recursos sanitarios sean utilizados de la manera más eficiente para permitir la optimización, la sostenibilidad y, fundamentalmente, la equidad en el sistema nacional de salud. Más allá de los relativamente estériles debates sobre el nivel adecuado de gasto del sistema sanitario, resulta cada vez más claro que un nivel de producción y de gestión adecuada del conocimiento científico (evidencia) es una condición necesaria para la sostenibilidad y eficiencia de los sistemas sanitarios. Eso conlleva una necesidad perentoria de evaluar con rigor tanto los modelos de atención como nuestras actuaciones profesionales, para que los responsables sanitarios tengan evidencias sobre los que apoyar sus decisiones. La gestión basada en la evidencia comienza a percibirse como una necesidad, aunque probablemente aún lejana.
¿Y qué no es investigar? Se podría elaborar un extenso listado, pero básicamente se puede decir que existe un importante número de trabajos, entre los publicados en revistas no excesivamente rigurosas e incluso en algunas que pretenden serlo, que no cumplen con los criterios para ser considerados investigaciones, de mayor o menor calado, pero en esencia investigaciones. Entre otros se pueden señalar dos prototipos:
Uno de ellos lo suponen aquellos trabajos que carecen de pregunta. Son aquéllos realizados generalmente ad hoc y con urgencia, con el objeto de incrementar en un momento de necesidad el curriculum vitae del investigador o para presentar en un acto profesional, ¡que no científico! Trabajos que chapotean en registros, historias clínicas, o en cualquier lugar donde se acumulen datos y que, mediante una herramienta o programa estadístico, tratan de establecer cualquier correlación entre ellos o que simplemente enumeran, “cuentan”, lo que allí se ha ido guardando. Bien es cierto que pueden ser ensayos o entrenamientos de aprendizaje y, como tales, pueden tener su valor, pero como se ha dicho, hay un momento en que es necesario dar el salto para pasar del “refrito de datos” a la lógica del proceso de investigación.
Más preocupante que el anterior prototipo son aquellos estudios que teniendo pregunta, y hasta respaldo metodológico, ésta o el proceso con el que se pretende darle respuesta tienen intereses espurios ajenos al rigor y a la objetividad investigadora; es decir, que faltan a los principios de la ética de la investigación. Nos estamos refiriendo a lo que acertadamente ha expresado el LC Silva Ayçaguer: “intereses completamente ajenos al afán de responder preguntas verdaderamente relevantes determinan no pocas veces la agenda de los investigadores del mundo sanitario, quienes aceptan sumisamente ponerse al servicio de quienes menos interés tienen en atemperar la intervención biomédica”.
Turabian Fernández y Pérez Franco han enumerado algunas causas de lo que ellos denominan investigación irrelevante:
• No es fruto de una reflexión-acción de los prácticos.
• No se dirige a dar luz a los temas cruciales.
• Pretende simular ciencia.
• Se dirige a engordar el curriculum.
• No es creativa ni innovadora.
• Es repetitiva, copia de otras previas.
• No es predominantemente cualitativa.
• No relaciona avances básicos con aplicaciones prácticas.
• No es multidisciplinar ni transversal.
• No se dirige a resolver aspectos importantes para la vida de los pacientes.
A este listado de causas habría que añadir lo anteriormente citado, con especial atención a los intereses ajenos a la propia investigación, a la población que se investiga o al sistema sanitario. En concreto, no se puede obviar que el sesgo de financiación en la investigación clínica condiciona los resultados. Existen numerosos trabajos que demuestran que los ensayos patrocinados por la industria farmacéutica tienen, en conjunto, una probabilidad 3-5 veces superior a los no patrocinados de presentar resultados favorables a quien financió el estudio.
A cada pregunta, un método para responderla
Ya se ha visto cómo y dónde surge la pregunta. Veamos unas pinceladas de cómo darle respuesta. Cuando se nos plantea una pregunta, desde el paradigma positivista se tiende a pensar que la mejor respuesta se encuentra en los ensayos clínicos con doble ciego y aleatorización de la muestra y que los meta-análisis se encuentran en la cúspide de la jerarquía de la evidencia. Pero esto es así si evaluamos efectividad, eficacia y/o seguridad de un tratamiento, o algunas otras cuestiones. Sin embargo, cuando nos referimos a pruebas diagnósticas o a estudios de pronóstico, lo anterior puede no significar la mejor opción, o incluso sea inviable, y quizás tengamos que recurrir a los estudios de cohortes. Todos estos tipos de estudios se desarrollarán en profundidad en capítulos posteriores.
Hay ocasiones en las que la pregunta que nos plantea nuestra necesidad de conocimiento es aun más compleja. La complejidad puede venir dada porque existan factores humanos que supongan una influencia limitante, que la eficacia de la intervención dependa del contexto en que se aplique, que estén involucrados aspectos éticos o morales… o que, simplemente, lo que necesitemos sea conocer íntimamente, entender, o dar significado a lo que acontece en el hecho o situación a estudiar. En estos casos, el análisis difícilmente podrá ser matemático y las respuestas no serán numéricas. Habrá que buscar otra aproximación al problema y la podremos encontrar en los llamados métodos cualitativos, también denominados de investigación antropológica o social, por ser en estas disciplinas donde primero se comenzaron a utilizar, mucho antes que en las ciencias de la salud.
Los resultados de los métodos cualitativos, por su propio planteamiento de singularidad, no son generalizables como lo pudiesen ser los cuantitativos, aunque cada vez más se observa que el entendimiento de un fenómeno en un determinado entorno contribuye a su comprensión en otros ámbitos. Actualmente, aunque con cierta polémica, se está desarrollando la llamada “meta-síntesis”, que al igual que ocurriese con el meta-análisis, es un método que pretende incrementar la potencia del conocimiento.
Hasta hace relativamente poco tiempo, las posiciones de los investigadores cualitativos y cuantitativos eran de tensión y hasta de enfrentamiento abierto y descalificación mutua. En la actualidad, el reconocimiento es ya incuestionable. Ambos métodos, más allá de mirarse como dicotómicos, comienzan a admitir ciertas zonas compartidas e incluso su combinación para responder distintas perspectivas de una misma pregunta es signo de calidad. Es evidente que la calidad de la investigación está relacionada con el empleo del enfoque más adecuado para encontrar respuestas y con que los investigadores actúen de forma rigurosa, sistemática y transparente, no con el método utilizado.
En la Atención Primaria, y especialmente en la pediatría que se desarrolla en este nivel asistencial, los métodos cualitativos pueden suponer una gran aportación aún no suficientemente explotada. Esta aportación metodológica es especialmente valiosa al tratarse de un entorno con un gran componente interpretativo y relacional, donde se navega en un mar de incertidumbres y donde las condiciones, a diferencia del laboratorio y del hospital, no suelen ser controladas ni por el investigador ni por el profesional asistencial.
Como la investigación cualitativa es útil para entender las experiencias humanas y sus significados, puede ser aplicada, por ejemplo: para acercarse a cómo vive el dolor un niño, cómo esta vivencia se modifica con la edad y que implicación tiene para la atención pediátrica; qué significa cuidar y qué significa para un niño ser cuidado, interpretación diferente a la de un adulto o un profesional; cómo se afronta la impotencia ante la enfermedad de un hijo pequeño y que trascendencia tiene en el cuidado; en qué medida las creencias condicionan el cumplimiento terapéutico; cómo influye la tradición en el cuidar y especialmente desde una mirada multicultural; qué se interpreta como enfermedad, como se construye su conceptualización y qué influencia tiene todo ello en las demandas al sistema sanitario… y, así, un sinfín de situaciones donde los números traducen deficientemente las claves que los profesionales necesitamos para entender lo que ocurre y adaptar nuestras actuaciones con el objetivo de obtener mejores resultados.
¿Por qué investigar los pediatras en Atención Primaria?
Tradicionalmente, la investigación ha estado centralizada e identificada con los grandes centros hospitalarios, universitarios o dedicados en exclusiva a la investigación. Allí se concentran los medios y se tiene la idea de que es donde surge la ciencia en mayúsculas. Se considera que es en esos centros donde se atienden casos verdaderamente graves, complejos o “interesantes” para los que se precisa el uso de alta tecnología. Es en ellos donde se acumula el conocimiento y parece que se profundiza en la esencia pura del saber, y donde hallaremos la solución a los males y enfermedades de la humanidad, entendiendo la enfermedad como entidad en sí misma, una suerte de errores de nuestra naturaleza interna que poco o nada tienen que ver con el sujeto que la padece, con su vida y mucho menos con su entorno. No se debe perder de vista que allí también es donde más recursos tecnológicos se consumen y donde se induce buena parte del consumo farmacéutico, aunque luego se impute a la Atención Primaria. Por tanto, es donde más intereses económicos se mueven.
La universidad, las agencias que financian la investigación en ciencias de la salud y los editores de las revistas médicas, históricamente han desatendido a los médicos de Atención Primaria. La investigación hegemónica emana y a la vez respalda a un modelo conceptual de salud donde el eje es la medicalización y la medicamentalización, donde el hospital y el laboratorio se invisten en centros del conocimiento, un paradigma hipertecnológico que tuvo su preponderancia en la mitad del pasado siglo XX y que probablemente esté repuntando en la actualidad. La actual investigación de corte casi futurista (genómica, bioquímica molecular, robótica, grandemente intervencionista…), descontextualizada del entorno en el que se desarrolla el proceso salud-enfermedad e incluso abstraída de la propia persona, sin duda, es muy importante y posiblemente pueda traer respuestas a cierto tipo de enfermedades, aunque históricamente y hasta el momento esta medicina hipertecnológica ha hecho una aportación limitada a la salud y felicidad de la humanidad en su conjunto.
Cualesquiera que sean las razones, lo cierto es que la investigación orientada a la salud pública y a la prevención es mucho menos frecuente que la que se destina a evaluar (casi siempre a convalidar) fármacos o tratamientos propios de la atención secundaria. La relación entre investigación básica y la investigación de atención especializada-hospitalaria con la investigación aplicada y la investigación en servicios está enormemente desproporcionada.
Y en este escenario de la investigación ¿dónde se sitúa el pediatra que desempeña su labor en Atención Primaria?, ¿qué aporta?, ¿por qué debe investigar el pediatra de Atención Primaria? En primer lugar, porque es donde el pediatra está desarrollando su cometido profesional y, por tanto, donde le van a surgir los interrogantes y las necesidades de generar el conocimiento que precisa para ofrecer una atención de calidad, y es en ese ámbito inmediato donde mejor se les puede dar respuesta. La pregunta de investigación puede surgir de diversas circunstancias, pero, sobre todo, debe surgir de una práctica profesional rigurosa, sistemática y reflexiva. Es decir, cuando hablamos de investigación en la práctica clínica, la calidad de la atención ofrecida condicionará la calidad de la investigación, desde el establecimiento de la pertinencia del estudio planteado hasta la meticulosidad en los registros o el propio conocimiento del estado de la cuestión. Por eso se dice que si la investigación aplicada es genuina, su desarrollo en sí mismo debe mejorar o ser signo de una buena práctica clínica.
Por ejemplo, hay que tener en cuenta que en Atención Primaria se gestiona el consumo mayoritario de los medicamentos, fármacos cuya eficacia está generalmente probada, pero de los que muchas veces se desconoce la efectividad (su eficacia en la práctica real), incluyendo el análisis de la tolerabilidad cultural, entre otros. Asimismo, es preciso comprobar en la clínica cómo se comportan en la realidad los nuevos fármacos que aparecen en el mercado respecto a los que se venían utilizando y no sólo en cuanto a eficacia, de lo cual ya se ocupan los fabricantes, sino también en cuanto a efectividad y eficiencia. También el abordaje de los problemas de salud desde enfoques no farmacológicos merece ser evaluado.
Otras características del trabajo del pediatra en Atención Primaria que hacen valiosa la aportación al conocimiento son:
• Tiene un acceso natural a la población infantil general y no sólo a la población enferma, como ocurre en la atención hospitalaria. Se puede investigar “en salud”.
• Se conoce no sólo a los niños, también su contexto habitual (familia, entorno social, escuela, medio ambiente…), contexto que determina su proceso salud-enfermedad y lo que también es de gran trascendencia: la respuesta adaptativa desarrollada cuando aparece dicha enfermedad.
• Mantiene una relación de confianza con los niños y sus familias, y además permanente en el tiempo, lo que permite una continuidad en la observación.
• Se atienden estadios más precoces de la enfermedad y se está, en muchas ocasiones, más cerca de su etiología, desencadenantes, condicionantes, etc.
• Es sensible a las necesidades y a las demandas de la población, pudiendo incluso adelantarse a la oferta del sistema sanitario.
• Está integrado en un equipo multidisciplinar, lo que puede aportar una perspectiva muy holística de los problemas y situaciones abordados.
Sin embargo y siendo autocríticos, lo cual siempre es necesario para detectar las oportunidades de mejora, también podemos observar algún punto débil de las actuales características generales de la atención pediátrica en Atención Primaria:
• El enfoque más asistencial que comunitario, con tendencia a la atención individual en consulta más que a la intervención en el medio social y en los grupos naturales. Este aspecto condiciona que en ocasiones los trabajos de investigación de pediatría en Atención Primaria sean réplicas de trabajos de investigación de pediatría hospitalaria, pero en otro entorno o en una escala menor, o que se oiga “¿qué puedo investigar aquí si solo veo patología banal?”.
• Problemas en el diseño de las historias clínicas y registros que se utilizan, enfocados más al tratamiento de episodios de enfermedades, en general agudas, y como mucho a los llamados exámenes de salud, pero no orientados hacia la prevención, el abordaje familiar, condicionantes de salud, factores de riesgo, etc. Evidentemente, la forma en la que se recojan los datos condicionará la posibilidad de extraer información de ellos.
• Trabajo en equipo no completamente desarrollado. Aún se observa con cierta frecuencia unas interacciones con trabajadoras sociales y médicos de familia limitadas a casos de cierta excepcionalidad social, una continuidad mejorable con la labor de la matrona y una integración y desarrollo de los cuidados de enfermería no todo lo óptima que sería deseable. Si algo define la investigación en Atención Primaria es que o integra una perspectiva multidisciplinar o aporta poco de identidad propia.
El tamaño de los cupos pediátricos es limitado y, por tanto, su estudio aislado aportará, en general, poca consistencia a los resultados conclusiones. Se impone realizar los estudios multicéntricos. De esta manera se ganará en tamaño muestral y en los beneficios que aporta investigar en equipo. Además de estas oportunidades de mejora específicas, los pediatras de Atención Primaria comparten dificultades para investigar comunes al resto de los profesionales del equipo de Atención Primaria.
Tras este encuadre de la investigación en Atención Primaria cabe preguntarse si todos los pediatras que trabajan en este nivel de atención deben investigar. En principio, el compromiso que tiene el pediatra de Atención Primaria está relacionado con la calidad de atención a la población de niños y niñas que tiene adscrita y eso no pasa necesariamente por investigar. No sería real y sería profundamente injusto plantear que todos los pediatras que hasta hoy y aun en la actualidad no investigan no ofrecen una atención de calidad. Pero los tiempos cambian, parafraseando la zarzuela El huésped del sevillano: “la ciencia avanza que es una barbaridad”. La producción científica multiplica exponencialmente sus aportaciones y los usuarios tienen derecho a ser tratados con la mejor evidencia posible. En un artículo ya clásico se ha demostrado mediante un metaanálisis que no recomiendan algunos tratamientos incluso 10 años después de que se haya demostrado su eficacia y que se continúan recomendando otros tratamientos hasta 10 años después de que se haya demostrado su inutilidad.
Por todo ello, si bien podría admitirse que no todos los pediatras que trabajan en Atención Primaria aporten producción científica, sí que se debe asumir el compromiso de transferir los resultados de la investigación existente a la práctica y basarla en la mejor evidencia científica disponible. Por lo tanto, es preciso ser consumidores de investigación, consumidores con formación, inteligentes y críticos, con capacidad de discernir lo verdaderamente valioso y riguroso de aquello que no lo es o que tiene intereses no legítimos.
La investigación clínica en Atención Primaria en España
Perspectiva general sobre la investigación clínica en Atención Primaria en España
La Atención Primaria en España tiene una gran magnitud como espacio de atención a la salud: en él trabaja una tercera parte de la población profesional sanitaria (lo que supone una cuarta parte del gasto sanitario) y desde él se gestionan globalmente el 60% del gasto farmacéutico y el 90% de las consultas médicas. Indudablemente, las características actuales del sistema de salud (altos niveles de complejidad y exigencia, diversificación del proceso asistencial, variabilidad de la práctica clínica, incorporación de nuevas tecnologías y sistemas de gestión, etc.) exigen una investigación de calidad, a la que la Atención Primaria no puede estar ajena.
La investigación en Atención Primaria en España a lo largo de las últimas décadas pasó de ser prácticamente anecdótica en los años 80 a desarrollarse rápidamente en la década de los 90. Desde entonces, hemos asistido a un relativo estancamiento de su situación, con una creciente aportación de los profesionales de Atención Primaria en congresos y reuniones científicas autonómicas y nacionales, pero una muy escasa tasa de publicaciones de sus trabajos científicos y de participación en proyectos subvencionados por agencias externas.
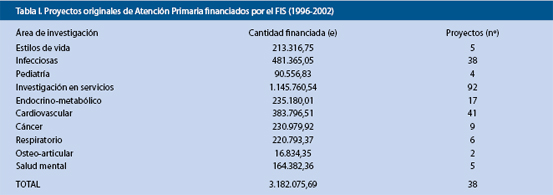
A modo de ejemplo, en la tabla I se recogen las áreas de investigación, financiación y número de proyectos aprobados por el FIS entre 1996-2002.
La investigación científica de la Atención Primaria en España parte de la década de los 80. En el año 1980 se creó el Fondo de Investigación Sanitaria (FIS) como instrumento de consolidación de la investigación biomédica, lo que impulsó la aparición de las primeras Unidades de Investigación en los años 90 como estructura de apoyo. Posteriormente, en 2003 se constituyó la RedIAPP (Red de Investigación en Actividades Preventivas y Promoción de la Salud) a partir de una convocatoria del Instituto de Salud Carlos III (ISCIII). Éste, desde entonces, ha promovido diferentes infraestructuras de investigación como herramientas de estímulo para la investigación en Atención Primaria, entre las que se incluyen redes temáticas cooperativas (RedIRIS –Red de Investigación de Resultados en Salud y Servicios–, RedMBE –Red sobre Medicina Basada en la Evidencia–), Centros de Investigación Biomédica en Red (CIBER) e institutos de investigación de excelencia. Los resultados francamente positivos en otros países que han desarrollado redes de investigación en Atención Primaria desde hace años, como Canadá, Holanda o Reino Unido, revelan que estas redes han supuesto un paso crítico en el despegue de este tipo de investigación, ya que facilitan la homogeneización de criterios metodológicos de investigación, estimulan el desarrollo de estudios multicéntricos y suponen, a la vez, un plan de capacitación de los propios investigadores.
Sin embargo, los objetivos originalmente propuestos por la Administración Estatal para impulsar la investigación se han modificado con el paso de los años: del apoyo preferente a la investigación de servicios y a la epidemiología clínica promovida inicialmente, aquél se ha ido abandonando en favor de la investigación básica, de mayor repercusión mediática y rentabilidad política, pero muy costosa en cuanto a su puesta en marcha, mantenimiento y obtención de resultados.
El análisis cuantitativo y cualitativo de la producción científica (publicaciones en revistas, conferencias y comunicaciones en reuniones) supone un indicador indirecto, pero objetivo, de la labor investigadora. En España, a la luz de los trabajos de los investigadores en Atención Primaria y del factor de impacto de las revistas médicas donde se publican aquéllos, existe un escenario muy alejado del ideal. La producción científica española partió de una situación desoladora en los años 80, ilustrada por estudios bibliométricos de la época sobre los artículos referenciados en el Índice Médico Español (IME), con menos del 1% de ellos pertenecientes al ámbito de la Atención Primaria, para, posteriormente, crecer de forma significativa a partir de los años 90. En este despegue tuvo mucho que ver la aparición en 1984 de la revista Atención Primaria, que se constituyó entonces como el “foro oficial” de las publicaciones de los profesionales de la Atención Primaria.
Actualmente, del reducido número de revistas españolas de biomedicina incluidas en el Science Citation Index, únicamente un porcentaje ínfimo se encuentran cercanas al campo científico de la Atención Primaria. Los estudios de investigación son comunicados en congresos y otros eventos científicos nacionales en abundancia y, aun así, un porcentaje significativo de los mismos son rechazados por defectos metodológicos graves o por falta de originalidad. Se publica poco y se hace predominantemente en revistas nacionales de difusión exclusiva entre médicos del ámbito de la Atención Primaria y, de los estudios presentados en congresos científicos, sólo llegan a publicarse en revistas indexadas en Medline el 2,3% (si provienen de eventos autonómicos) y el 6,3% (si proceden de eventos nacionales). Existe, además, un claro predominio de revisiones frente a las publicaciones originales y se utilizan diseños descriptivos, unicéntricos, con tamaños muestrales pequeños, periodos de seguimiento cortos y análisis estadísticos simples. Respecto a la investigación realizada mediante la metodología cualitativa, cada vez más introducida en ciencias de la salud, la mayoría de las publicaciones provienen de profesionales de enfermería.

El panorama lo completan una presencia anecdótica de ensayos clínicos (inferior al 4% del total de los ensayos clínicos aprobados), la reincidencia en algunos temas de investigación, preferentemente evaluación y organización de los servicios (validación de instrumentos de medidas o de pruebas diagnósticas, cumplimiento terapéutico, educación para la salud, etc.) y estudios clínicos centrados en factores de riesgo cardiovascular, y una cuota de participación en número de proyectos y presupuesto financiados por agencias externas, nacionales o europeas, inmóvil en un pírrico 4-5% desde hace muchos años. Además, cuatro comunidades autónomas (Cataluña, Madrid, País Vasco y Baleares) se reparten cerca del 75% de la financiación nacional destinada a investigación en Atención Primaria.
La investigación pediátrica española en Atención Primaria
Por su parte, la situación de la investigación pediátrica a nivel de la Atención Primaria puede resumirse con un simple adjetivo: desoladora. Los datos reflejados previamente en el periodo 1996-2002 indican que únicamente 4 de los 221 proyectos financiados por el FIS en Atención Primaria (1,8%) corresponden al ámbito pediátrico, lo que supone menos del 3% de la cuota global financiada por esta entidad. Como no puede ser de otra forma, la producción científica pediátrica va de la mano de estas insignificantes cifras: el Mapa Bibliométrico 1994-2000 del FIS reveló que de 839 trabajos pediátricos realizados en España y recogidos por el National Citation Reports del Institute for Scientific Information (ISI), únicamente 3 fueron firmados desde Centros de Atención Primaria. Como en el resto de la esfera investigadora pediátrica, no existen prácticamente ensayos clínicos específicos de esta edad.
Barreras para investigar en Atención Primaria
Históricamente, la Atención Primaria en España ha mostrado una pobrísima tradición investigadora que ha sido achacada de forma repetitiva a los obstáculos inherentes a la actividad profesional en este ámbito (Tabla II).
En general, la alta presión asistencial ha sido percibida por los profesionales de la salud como el factor más determinante para justificar este déficit, tanto en España como en otros países europeos. Sin embargo, países como Reino Unido y otros de la Unión Europea siempre han obtenido mayores tasas de investigación y producción científica que España. Por lo tanto, es más que probable que existan otros factores negativos específicos a nivel nacional que hayan impedido el desarrollo de la investigación en este entorno sanitario. Uno de aquellos factores, sin duda, son las escasas fuentes de financiación oficiales. Ya en el año 1946, Gregorio Marañón escribía lo siguiente en el prólogo de un libro de fisiología: “Hoy, por desdicha, la obra experimental requiere, además de ambiente, entusiasmo, capacidad y genio, y otra cosa esencial, mucho dinero”. A este respecto, el esfuerzo financiero en investigación (I+D) que realiza España es pírrico, inferior al 1% del PIB y muy por debajo del que le corresponde por su situación global dentro de la economía mundial. Para muchos críticos de este escenario investigador nacional resulta sorprendente la dependencia tecnológica exterior que nuestro país aún mantiene en tema de patentes, que suponen un gasto muy superior al que se dice no disponer para investigación.
La evolución positiva del presupuesto dedicado a la investigación en el periodo 1996-2000 (de 0,83 a 0,94% del PIB), aunque pueda servir como punto de inflexión para potenciar la investigación, aún dista mucho de la media europea (1,9% del PIB) y del objetivo europeo de alcanzar el 3% del PIB en el año 2010. Además, en las actuales circunstancias, la ausencia de fondos específicos en convocatorias públicas para los investigadores de la Atención Primaria, especialmente si provienen de grupos investigadores nacionales no consolidados, hace muy difícil la competencia con otras instituciones con más calidad, experiencia, tradición y recursos (habitualmente asentados en grandes grupos en centros hospitalarios o universitarios).
Propuestas de desarrollo de la investigación en pediatría de Atención Primaria
Contrariamente a los que se puede presuponer, el ámbito de la Atención Primaria presenta características intrínsecas (asistencia continuada, global e integrada con otros ámbitos sanitarios) que pueden, y deben, facilitar el desarrollo de una investigación de calidad. Como queda reflejado en el informe de la Agencia de Evaluación de Tecnologías e Investigaciones Médicas de Cataluña, son diversas las ventajas de la Atención Primaria que deben ser aprovechadas como estímulo para la investigación, entre ellas su actividad en entornos reales, presencia de poblaciones accesibles y bien definidas, fácil acceso a registros y bases de datos poblacionales informatizadas, posibilidad de una atención preventiva o precoz de la enfermedad, relación continua entre profesionales y pacientes, capacidad de abordar patologías agudas, crónicas y el estado de salud, etc.
Si consideramos que la investigación en este ámbito constituye una función básica descrita dentro de las actividades del Equipo de Atención Primaria, paralela a la labor asistencial y docente, es preciso poner en marcha medidas inmediatas encaminadas a fortalecer a aquella. Se hace inexcusable una estrategia urgente liderada por la responsabilidad institucional, entre la que también debe incluirse la Universidad como el germen en que asentarse este cambio. Es preciso, por un lado, preparar a los futuros investigadores desde su entrada en la Facultad de Medicina primero y en la formación MIR posteriormente y, por otro, crear departamentos de Medicina Familiar y Comunitaria y Pediatría de Atención Primaria en las universidades.
Como apuntan diferentes autores, el desarrollo de la investigación biomédica en Atención Primaria no necesita precisamente altas tecnologías, pero sí pasa inicialmente por definir unos objetivos preliminares reales:
• Optimización de la formación investigadora de los profesionales sanitarios. Quizás ésta sea, a priori, la mejor estrategia destinada a alcanzar un despegue de la investigación en Atención Primaria, porque permitiría la obtención de las competencias necesarias para aumentar el nivel de conocimientos y habilidades metodológicas y contribuiría a una mayor sensibilización y motivación por la investigación. La formación de postgrado debería potenciar la existencia de programas de doctorado adecuados a las necesidades de los profesionales de la Atención Primaria.
• Adecuación de sus cupos, para disponer del tiempo necesario para investigar. Debería contemplarse la posibilidad de contratos mixtos asistenciales-investigadores o liberar tiempo de forma temporal de la asistencia clínica.
• Reconocimiento profesional y económico del tiempo dedicado a la investigación. El reconocimiento debe ser a título individual y de equipo de Atención Primaria, y aquellos centros que posean una trayectoria y financiación mantenidas a lo largo del tiempo deben obtener un aumento de recursos humanos, materiales y económicos.
• Creación de una infraestructura óptima, mediante personal de apoyo directo (estadísticos, epidemiólogos, informáticos), unidades de investigación y fundaciones vinculadas a las instituciones sanitarias oficiales que potencien la propia investigación y agilicen su gestión.
• Promoción de estudios multidisciplinares y multicéntricos.
• Establecimiento de unas relaciones fluidas con la industria farmacéutica, pero sometidas a códigos éticos rígidos. Especial relevancia tiene el papel que aquélla posee en el desarrollo de los ensayos clínicos.
• Sensibilización de las agencias financiadoras frente a la realidad investigadora de la Atención Primaria, nada comparable a la llevada a cabo en la Atención Especializada o a nivel universitario.
• Evaluación estandarizada de los resultados y de la difusión de los mismos.
Como se observa, es un amplio listado de objetivos encaminados a fomentar la investigación en Atención Primaria. Si lo que pretendemos es quedarnos con ideas simples de cuál debe ser el camino a seguir, podemos condensarlas en las extraídas por algunos grupos de trabajo, como los desarrollados en la comunidad autónoma valenciana en la década pasada: por un lado, sería necesario conseguir una disponibilidad transversal y común de los recursos de soporte, entre los que se incluyen el acceso bibliográfico, apoyo metodológico e informático y una secretaría que evite la pérdida de tiempo del investigador por trámites burocráticos; por otro, deberían emprenderse las modificaciones precisas en el actual modelo organizativo del sistema sanitario de Atención Primaria que faciliten la verdadera integración de la investigación en la actividad diaria del profesional a través de las medidas convenientes. Finalmente, habría que buscar las fórmulas encaminadas a conseguir un óptimo acceso a los recursos de investigación. En definitiva, como apunta Benjamín Herranz en su Editorial de la revista Atención Primaria “…Es digno de todo respeto quien sólo quiere o puede desarrollar una labor asistencial, pero la administración debiera posibilitar que aquéllos que lo deseen y estén capacitados, se dediquen a algo más, y que esto, que es bueno para el país y para la ciencia, redunde también en algún beneficio personal…”.
La conclusión de todo lo expuesto previamente es clara: la investigación en la Atención Primaria española aún es pobre, de mala calidad y depende en su mayor parte de proyectos llevados a cabo por grupos investigadores poco extendidos a lo largo de la geografía nacional. Afortunadamente, la puesta en marcha de medidas encaminadas a fomentar, promocionar y difundir la cultura investigadora, tales como el VII Programa Marco de la Unión Europea (2007-2013), los institutos de investigación sanitaria, los CIBER, etc., dejan entrever un horizonte más despejado que debe caminar paralelo a la actitud y al esfuerzo de los principales protagonistas: los profesionales de la Atención Primaria.
¿Cómo se aprende a investigar?
Como para cualquier otro aspecto del desempeño profesional, para investigar es necesario adquirir unas determinadas competencias, es decir, conocimientos, actitudes y habilidades. Hasta el momento la formación que se ofrecía a quien aspiraba a investigar ha sido preponderante y casi exclusivamente de adquisición teórica de conocimientos, la mayoría de ellos relacionados con el tratamiento de datos y con la estadística. A muchos profesionales se les ha considerado, y se han considerado a sí mismos, competentes para investigar en el momento en que “sabían manejar el SPSS” y conocían la fórmula y el valor de las pruebas de significación o de correlación, etc. Sin duda, hay que tener un cierto manejo de este entorno de la matemática, pero eso solo no es suficiente.
Tener una actitud crítica y reflexiva ante la práctica que nos lleve a formular preguntas inteligentes y a buscar métodos adecuados para responderlas, adoptar una posición ética ante el proceso de investigación, sus implicados y beneficiados o perjudicados, ser riguroso en los registros o desarrollar unas habilidades comunicativas para diseminar con eficacia los resultados o para trabajar en equipo, entre otras, son tan imprescindibles como codearse con las fórmulas de la “p”, “t”, “u”… y los postulados de los insignes F. Wilcoxon, D.R. Whitney, H.B. Mann, K. Pearson.
Hasta el momento, los conocimientos necesarios para investigar se adquirían regladamente a través de los cursos universitarios de doctorado o de cursos tipo máster en metodología de la investigación, e informalmente a través de una tercera vía, quizás la más utilizada, que ha sido mediante el autoaprendizaje, acudiendo a cursos cortos y monográficos e incorporándose a algún proyecto dirigido por compañeros más experimentados en los que se iba asumiendo responsabilidades crecientes.
En el momento actual, la universidad está realizando cambios profundos en los que desaparece la formación para la suficiencia investigadora tal y como antes se impartía. Las competencias investigadores se incluyen en los másteres oficiales y en el caso singular de los estudios de medicina, en los que el grado parece que dará acceso al doctorado sin necesidad de cursar un máster, parece que dichas competencias deberán ser incluidas en los estudios de grado.
En la formación especializada (MIR) también se está extendiendo la formación en investigación como competencia transversal común a todas las especialidades en ciencias de la salud, al igual que ya lo hicieran hace bastantes años y con excelentes resultados, alguna especialidad médica.
No obstante, al igual que ocurre con el aprendizaje de las artes culinarias en las que a cocinar se aprende cocinando, independientemente de cómo se obtenga el bagaje teórico y conceptual, el autoaprendizaje tutorizado integrándose en un grupo con experiencia seguirá siendo un método altamente eficaz para la adquisición real de las competencias.
Carrera profesional de investigador
La inexistencia de una planificación de futuro en materia de política científica en nuestro país es la razón por la cual España se encuentra en la cola de los países de la Unión Europea en ciencia, con una inversión en I + D que corresponde al 0,94% del PIB, por debajo del 2% de la media europea, y muy por debajo del 2,7 y del 3% que destinan Estados Unidos y Japón, respectivamente. También adolece nuestro país de un déficit en el número de investigadores, y más llamativamente en lo referido a investigadores clínicos. La idea de una carrera profesional de investigador para profesionales con formación clínica ha sido propuesta como una necesidad para cambiar este estado de cosas, posibilitando el acceso temporal o definitivo (sistema de pasarelas) desde la dedicación asistencial hacia la práctica investigadora, adquiriendo y manteniendo derechos laborales y de reconocimiento profesional intercambiables. Representaría, por tanto, la propuesta de una vía –alternativa o complementaria– de desarrollo profesional y un estímulo a la trayectoria profesional de investigador, por lo que debería tener un tratamiento personal diferenciado (incentivos y reconocimientos) sobre la base del rendimiento o resultados alcanzados.
Esta carrera profesional se iniciaría con la realización de una tesis doctoral en el seno de un grupo de investigación o en un centro asistencial. Durante este periodo –de duración no definida, aunque por lo general alrededor de cuatro años– se evalúa la labor como investigador para optar al Diploma de Estudios Avanzados –antigua Suficiencia Investigadora–, y se inicia una segunda etapa exclusivamente investigadora que culmina con la defensa de la tesis doctoral y la obtención del título de doctor. A partir de ahí (fase predoctoral) el clínico con vocación investigadora podría iniciar una dedicación parcial o total a esta actividad (fase postdoctoral). En nuestro país –a nivel de todo el SNS o de de las diferentes CC.AA.–, la carrera profesional de investigador se encuentra en fase definición de sus perfiles y competencias. El periodo postdoctoral se regiría por ayudas y contratos de diversa índole, hasta la obtención de una plaza de profesor universitario o investigador en centros públicos de investigación (CSIC, CNIO, ISCIII o similares).
Los objetivos de una carrera profesional de investigador deberían establecerse en los siguientes términos:
• Aumentar el número de investigadores.
• Estimular al profesional investigador para promover su iniciativa y conseguir su compromiso y dedicación.
• Facilitar las salidas profesionales a los doctores y la continuidad laboral de los investigadores jóvenes.
• Reconocer la cualificación y el mérito mediante la adscripción al nivel o categoría correspondiente.
• Retribuir de acuerdo al nivel alcanzado y en base a la evaluación del rendimiento.
• Homogeneizar y facilitar un sistema de pasarelas entre la investigación pública/privada, la autonómica/SNS y la actividad asistencial/investigadora gracias al ente gestor.
Bibliografía
– Antman EM, Lau J, Kupelnick B, Mosteller F, Chalmers TC: A comparison of results of meta-analyses of randomised control trials and recommendations of clinical experts. JAMA. 1992; 268: 240-8.
– Casajuna Brunet J, Laporte Roselló JR. Condicionantes, necesidades y prioridades en investigación clínica en Atención Primaria. En: Diogéne Fadini E, ed. Guía de investigación clínica para Atención Primaria. Barcelona: Ediciones Mayo; 2005.
– Del Castillo G, Arroba ML, Buñuel JC, Cano A, Gorrotxategi J, De Inocencio J. Investigación en Pediatría de Atención Primaria: ¿una meta o una ilusión? Rev Pediatr Aten Primaria. 2006; 8: 203-9.
– Delgado S, Franquelo P, Cuellar de León AJ. Investigación en el ámbito de la Atención Primaria. http://www.semergen.es/semergen/microsites/manuales/cuadernos/cuadernos1.pdf.
– Diogene-Fadini E. Promoción de la investigación clínica en Atención Primaria de salud. Aten Primaria. 2005; 36: 563-5.
– Fernández I, Gómez de la Cámara A. Investigación en Atención Primaria: situación. http://w3.icf.uab.es/ficf/es/pub/IAP/GuiaInvestigacion
ClinicaAP/GICAPcapitulo-1.pdf.
– García EI. Investigación en Atención Primaria. SEMERGEN. 2001; 27: 190-211.
– Gervás J. Atención Primaria de Salud en Europa: tendencias a principios de siglo XXI. SEMERGEN. 2004; 30: 50-7.
– Mahtani Chugani V. Metodología para incorporar los estudios cualitativos en la evaluación de tecnologías sanitarias. Servicio Canario de Salud y Ministerio de Sanidad y Consumo. Santa Cruz de Tenerife; 2007.
– Mant D, Del Mar C, Glasziou P, Knottnerus, Wallace P, Van Weel C. The state of primary-care research. Lancet. 2004; 364: 1004-6.
– Mercado FJ, Gastaldo D, Calderón C. Paradigmas y diseños de la investigación cualitativa en salud. México: Universidad de Guadalajara; 2002.
– Palomo L. La investigación y la evolución reciente de la Atención Primaria. Gac Sanit. 2002; 16: 182-7.
– Pons JMV (coordinación), Navarro MD (redacción), Albert X, Ausejo M, Bolíbar B, Díaz CA, Fernández MI, Gómez de la Cámara A, Grandes G, Llobera J, March JC, Monreal A, Pulpón A, Segura A. La investigación en Atención Primaria. Barcelona: Agència d’Avaluació de Tecnologia i Recerca Mèdiques. CatSalut. Departament de Salut. Generalitat de Catalunya. Diciembre de 2004.
– Porta M, Álvarez-Dardet C. How come scientists uncritically adopt and embody Thomson´s bibliographic impact factor? Epidemiology. 2008; 19: 370-1.
– Puig-Junoy J. Comentario editorial. Humanitas. Humanidades médicas. 2006. 5. http://www.fundacionmhm.org/www_humanitas_es_
numero5/revista.html
