|
| Temas de FC |
Á. Cansino Campuzano
Hospital Universitario Materno Infantil de Canarias
| Resumen
La bronquitis aguda es un diagnóstico que se realiza con frecuencia aunque su definición no está clara. En general, el término bronquitis aguda se utiliza para una infección respiratoria aguda en la que el síntoma predominante es la tos, con o sin expectoración. Su etiología es viral en la mayoría de los casos y el tratamiento consiste, básicamente, en medidas de soporte. |
| Abstract
Acute bronchitis is a diagnosis that is often performed although its definition is unclear. In general, the term is used for acute bronchitis, acute respiratory infection in which the predominant symptom is cough, with or without expectoration. Its etiology is viral in most cases and the treatment is basically supportive measures. Bronchiolitis, a lower respiratory tract infection that mainly affects the small airways (bronchioles), is a frequent cause of illness and hospitalization in infants that causes a great demand for care in all levels of care, primary care and hospital. Its etiology is viral and respiratory syncytial virus (RSV) is the most frequently isolated. It occurs in epidemics during winter and early spring. In most cases follows a benign self-limiting, presenting the most severe in younger infants and those with some risk factor. The clinical diagnosis is supported by the epidemiological environment. There is great variability in the therapeutic management of bronchiolitis among pediatricians, primary care is based on supportive measures and the use of a test dose of an inhaled bronchodilator. |
Palabras clave: Bronquitis; Bronquiolitis; Virus respiratorio sincitial.
Key words: Bronchiolitis; Bronchitis; Respiratory syncytial virus.
Bronquitis y bronquiolitis
Bronquitis
Concepto
La bronquitis aguda, desde un punto de vista fisiopatológico, se refiere a la inflamación aguda de la mucosa bronquial. Clínicamente, no está muy bien definida, pero se trata de una infección respiratoria de etiología viral que no suele durar más de dos semanas. La mayoría de los autores están de acuerdo en que la tos, con o sin expectoración, es el síntoma más comúnmente observado(1-3).
Etiología
Los virus respiratorios (parainfluenza, virus respiratorio sincitial e influenza) son los responsables de la mayoría de los casos de bronquitis aguda. En los niños mayores de 5 años, también puede esta causada por Mycoplasma pneumoniae y Chlamidia pneumoniae(1,2).
Diagnóstico
El diagnóstico es clínico y nos lo plantearemos ante un niño que presenta tos, con o sin expectoración, de menos de 2 semanas de duración. En muchas ocasiones, sobre todo en lactantes y preescolares, la bronquitis aparece junto con otros procesos de vías respiratorias altas, como la rinofaringitis o el catarro de vías altas. Los vómitos, provocados por la tos o las flemas, son frecuentes(4).
Otros signos o síntomas acompañantes con mayor o menor frecuencia son: fiebre, malestar general, ronquera, dolor torácico y disnea(2).
A la auscultación pulmonar es frecuente encontrar roncus y sibilantes(2,4).
El esputo o las flemas pueden ser transparentes, de color blanco, amarillo o verdoso; estos cambios de coloración no están relacionados con la sobreinfección bacteriana, sino con la peroxidasa liberada por los leucocitos presentes por el moco(2). Por lo tanto, el moco verde no es motivo para instaurar tratamiento antibiótico.
No se recomienda realizar de manera rutinaria ninguna prueba complementaria. Los test rápidos para virus respiratorios o la serología no van a modificar el manejo de esta patología(2,3).La radiografía de tórax sólo estará indicada ante la sospecha de neumonía o en pacientes con enfermedad pulmonar crónica grave (fibrosis quística, displasia broncopulmonar, etc.)(1).
El tratamiento es sintomático y los antibióticos se emplean en casos seleccionados.
Diagnóstico diferencial
• Neumonía. Lo fundamental es descartar una neumonía, ya que en ambos casos los cuadros clínicos son similares y, sin embargo, la neumonía no suele ser una enfermedad autolimitada y tiene una morbilidad y mortalidad considerables si no se trata adecuadamente. Sospecharemos neumonía si la fiebre persiste más allá de 72 horas, sobre todo si es alta (>39°) o si oímos crepitantes a la auscultación pulmonar.
• Asma. La hiperreactividad bronquial es una causa frecuente de tos en la infancia(1). En ocasiones, el asma es infradiagnosticada por la similitud entre ambos procesos, si se consideran los episodios de tos de manera aislada(3). Es muy importante recoger en la historia clínica si ha habido otros episodios similares y tener en cuenta el diagnóstico de asma, especialmente si se acompaña de broncoespasmo y si responde a broncodilatadores.
• Tos ferina. Debemos sospechar tos ferina, no sólo cuando la tos tiene las características típicas de paroxismos y gallo inspiratorio, sino en los casos de tos prolongada, sobre todo en escolares y adolescentes, si existe una fuente de contagio conocida(1).El tratamiento de elección es azitromicina durante 5 días, que se instaurará lo antes posible para reducir los accesos de tos y evitar la dispersión de la Bordetella pertussis(5).
Tratamiento
No existe ningún tratamiento específico. Se recomiendan una serie de medidas de soporte:
• Hidratación adecuada para fluidificar las secreciones, ofreciendo líquidos por vía oral con frecuencia.
• Permeabilidad nasal con suero fisiológico y aspirar secreciones.
• Antitérmicos si hay fiebre.
No se recomienda el uso de antibióticos de manera rutinaria en niños diagnosticados de bronquitis aguda(1,3), ya que la mayoría de los casos son producidos por virus; además, se ha podido comprobar que no ejercen ningún beneficio sobre la tos, y no previenen ni disminuyen la severidad de las complicaciones bacterianas(1). Únicamente, estarían indicados en casos seleccionados. Cuando la tos se prolonga =10 días, podría estar indicado tratamiento antibiótico específico en los siguientes casos: si se sospecha tos ferina (azitromicina), infección por Mycoplasma pneumoniae (un macrólido) y en aquellos niños con enfermedad pulmonar crónica grave (fibrosis quística, displasia broncopulmonar, hipoplasia pulmonar, discinesia ciliar, aspiración crónica)(1).
Los broncodilatadores inhalados no están indicados de manera rutinaria, sólo en aquellos casos en los que se asocie broncoespasmo(3). Sin embargo, hay niños con hiperreactividad bronquial que presentan un mínimo e incluso no apreciable broncoespasmo a la exploración, pero que responden de manera espectacular al broncodilatador inhalado, con resolución de la tos(1).
Los antitusígenos y los mucolíticos no se recomiendan por su falta de eficacia y seguridad.
Bronquiolitis
Introducción
La bronquiolitis es una infección respiratoria que afecta a la vía aérea pequeña y, principalmente, a los bronquiolos, originando edema, aumento en la producción de moco y, por lo tanto, obstrucción. Es la infección del tracto respiratorio inferior más frecuente en el lactante y constituye la primera causa de hospitalización en los menores de dos años, especialmente en menores de doce meses. Se calcula que, durante una epidemia, el 10% de los lactantes contraerán la enfermedad y las tasas de ingreso hospitalario alcanzan entre el 2-5%, con un incremento importante en los últimos 10 años. Las razones de este incremento de las hospitalizaciones por bronquiolitis no son del todo conocidas, pero parecen tener un origen multifactorial, incluida la mayor supervivencia de los lactantes prematuros(6,7).
En general, se acepta la definición que McConnochie hizo en 1983 de la bronquiolitis como: “primer episodio agudo de sibilancias, en el contexto de un cuadro respiratorio de origen viral, que afecta a lactantes menores de 24 meses”. Las diferentes guías consultadas coinciden en señalar que la bronquiolitis afecta a lactantes menores de 24 meses; sin embargo, no existen evidencias para considerar la edad como un requisito que excluya el diagnóstico de bronquiolitis(7).
Etiología
La bronquiolitis es típicamente producida por una infección viral y el virus respiratorio sincitial (VRS) es la causa más frecuente (75% de los casos)(7), especialmente durante las epidemias y en los pacientes hospitalizados, seguido del rinovirus. Otros virus que se aíslan con menos frecuencia incluyen: parainfluenza, metaneumovirus, influenza, adenovirus, coronavirus y bocavirus humano, descubierto en el año 2005. La coinfección viral puede ocurrir en la tercera parte de los lactantes pequeños hospitalizados con bronquiolitis. Además, las infecciones del tracto respiratorio inferior y los episodios de sibilantes en lactantes pueden estar asociados con infección por Mycoplasma pneumoniae(8).
El VRS es un virus ARN de la familia de los paramixovirus. Se pueden distinguir dos subtipos, el A y el B, capaces de producir la enfermedad. El VRS es responsable de un amplio espectro de enfermedades, que afectan exclusivamente al tracto respiratorio, en todas las edades y en todas las partes del mundo. La mayoría de los niños menores de dos años han sido infectados por el VRS; durante la infección presentan coriza y faringitis, y sólo un pequeño porcentaje de casos se asocia con afectación de la vía respiratoria inferior, sobre todo con bronquiolitis; aunque también con neumonía y bronquitis.
Alrededor del 70% de los lactantes serán infectados por el VRS durante su primer año de vida y el 22% desarrollarán enfermedad sintomática(7).
La infección por VRS no garantiza inmunidad permanente o prolongada, pudiendo desarrollar de nuevo la enfermedad durante un nuevo contagio.
Epidemiología
La bronquiolitis se presenta en epidemias durante el invierno y principio de la primavera, generalmente durante los meses de noviembre a marzo, aunque pueden aparecer casos esporádicos a lo largo de todo el año.
Afecta, sobre todo, a lactantes menores de 12 meses, con una incidencia máxima entre 3 y 6 meses(7-11). El contagio del VRS se produce por el contacto con partículas aéreas, secreciones y superficies contaminadas. El virus penetra en el cuerpo a través de las mucosas de los ojos, la nariz o la boca.
Es difícil establecer la incidencia real de la bronquiolitis; ya que, en primer lugar, los criterios clínicos para definir la enfermedad difieren según los autores y, con frecuencia, se incluyen en los estudios bronquiolitis y asma del lactante de forma indiferente. Por otra parte, los estudios de incidencia sólo incluyen a los que requieren hospitalización y son muchos los casos de bronquiolitis leve que son resueltos en Atención Primaria. La incidencia anual varía según los autores entre el 7 y el 20%, y la incidencia por hospitalización se estima entre el 1 y el 3%.
Son factores de riesgo para el desarrollo de bronquiolitis: hacinamiento(9), ingreso hospitalario, tener hermanos mayores(7-9,12,13) (sobre todo si comparten habitación), asistencia a guardería(7-9,12) y exposición al humo del tabaco(7-9,12,13), especialmente si la madre fuma durante el embarazo. La lactancia materna prolongada, cuatro meses o más, actúa como factor protector(7,9,13).
Existen algunos grupos que tienen mayor riesgo de desarrollar un cuadro grave de bronquiolitis VRS positivo, como: los lactantes menores de tres meses(7,8,10,13-15); los prematuros(8-12,14) (<35 semanas de edad gestacional)(7,13,15); aquellos que tienen enfermedad pulmonar crónica(7-15), tales como enfermedad pulmonar crónica del prematuro o displasia bronco-pulmonar, fibrosis quística, enfisema lobar o hipoplasia pulmonar; cardiopatías con repercusión hemodinámica(7-15); inmunodeprimidos (7-11,13-15); y los que padecen enfermedad neuromuscular crónica(8).
La mortalidad, en general, es baja cuando la población a la que afecta son niños previamente sanos. Las tasas de mortalidad por bronquiolitis han permanecido estables desde la década de los 70; mientras que, la mortalidad global por patología respiratoria ha disminuido. La mortalidad por VRS en niños con cardiopatía congénita también ha disminuido del 37 al 3% entre 1976-1980 y 1983-1990, respectivamente. La tasa de mortalidad global en niños hospitalizados por bronquiolitis por VRS es inferior al 2%(8).
Diagnóstico
El diagnóstico de la bronquiolitis se basa principalmente en los síntomas, que se presentan en un lactante menor de 2 años, y que coinciden con una epidemia de VRS en la comunidad. El cuadro clínico comienza como un catarro de vías altas, con: estornudo, tos, rinorrea y, en ocasiones, febrícula o fiebre; y en el transcurso de 2 ó 3 días, se intensifica la tos, aparecen los síntomas de obstrucción de la vía respiratoria inferior con aumento del trabajo respiratorio, taquipnea e irritabilidad. En los casos más graves, la dificultad respiratoria es marcada, y presenta rechazo de las tomas de alimento y postración.
Las pausas de apnea pueden ser un síntoma de bronquiolitis, sobre todo en lactantes pequeños y prematuros(7-9), y constituyen un factor de riesgo importante para desarrollar un cuadro grave. Las pausas de apnea pueden constituir el primer síntoma de bronquiolitis en estos pacientes(9). El VRS puede producir pausas de apnea en lactantes, incluso sin signos de bronquiolitis(8).
La presencia de una fiebre alta (=39,5° rectal) obliga a descartar otras causas antes de hacer el diagnóstico de bronquiolitis de manera exclusiva(7).
A la exploración física, podemos encontrar: taquipnea, tiraje subcostal, intercostal, supraesternal y aleteo nasal. A la auscultación pulmonar, el hallazgo más común son los sibilantes espiratorios, aunque los crepitantes finos inspiratorios y los subcrepitantes no son infrecuentes. En muchas ocasiones, los sibilantes pueden escucharse con el oído desnudo sin ayuda del fonendoscopio (sibilantes audibles o weezing).
Dado el curso clínico de la bronquiolitis, se recomienda reevaluar, dentro de las primeras 72 horas del inicio de los síntomas, a todos los lactantes menores de 12 meses que, en época epidémica, consulten por un catarro de vías altas.
La duración media de la bronquiolitis típica es de 12 días, aunque hasta el 18% de los afectados continúan con síntomas a los 21 días y hasta el 9% después de 28 días. Los padres deberán ser informados al respecto(13).
Pruebas complementarias
No se recomienda realizar ningún tipo de prueba para el diagnóstico de la bronquiolitis en el medio extrahospitalario, salvo la saturación de oxígeno por pulsioximetría transcutánea.
Radiografía de tórax. En la actualidad, no hay evidencia que apoye realizarla de manera rutinaria(7,8,10-13,15). Puede ser útil en pacientes hospitalizados que no evolucionan según lo esperado o en aquellos en los que se sospeche otra patología(14). No existe un patrón radiológico típico en la bronquiolitis. Los hallazgos radiológicos más comunes son: el atrapamiento aéreo, engrosamientos peribronquiales, infiltrados intersticiales y atelectasias laminares o segmentarias.
Hemograma. No está indicado en la valoración y manejo de lactantes con bronquiolitis típica(7,11,14).
Test rápidos con Ag. VRS. No se recomienda su uso en Atención Primaria(7,8,11,13-15), salvo con fines de investigación. Los resultados no van a modificar el manejo en la inmensa mayoría de los pacientes
Saturación de oxígeno. La valoración clínica aislada es un pobre predictor de la hipoxemia; por el contrario, la pulsioximetría transcutánea es un método sencillo, incruento y que tiene una buena correlación con la PaO2 sanguínea(15). Por lo tanto, nos permite discernir los casos que precisan aporte de oxígeno, cuando la saturación es inferior al 95%. Se recomienda realizar una medición de la SatO2 transcutánea en todos los pacientes con bronquiolitis aguda que acuden a un Servicio de Urgencias(7), en la primera evaluación y antes de ser dados de alta.
Los lactantes con una saturación de oxígeno <92% deben ser derivados al hospital(7). En los que tengan saturaciones entre el 92 y 94%, habrá que valorar otros parámetros clínicos, la respuesta al tratamiento y los posibles factores de riesgo para determinar si deben ser referidos al hospital(7).
Los lactantes con saturaciones >94% en el aire ambiente (sin que estén recibiendo oxígeno suplementario) pueden ser enviados a su domicilio(7), si no presentan otros factores de riesgo asociados u otras circunstancias que compliquen el cuadro clínico.
Valoración de la gravedad de la bronquiolitis
Para valorar la gravedad de la bronquiolitis y la eficacia de los medicamentos empleados para su tratamiento, se han utilizado parámetros clínicos y, para facilitar dicha evaluación, se han elaborado escalas de puntuación que agrupan estos parámetros. La más utilizada es la elaborada por Downes y cols. en 1970 para valorar el distrés respiratorio en recién nacidos y, posteriormente, ha sido modificada primero por Wood y, más tarde, por Ferrés y cols.
La mala evolución de la bronquiolitis, identificada con un mayor riesgo de ingreso en cuidados intensivos o mayores requerimientos de ventilación mecánica, está más relacionada con los factores de riesgo (menores de 3 meses, prematuros <35 semanas, cardiopatía congénita, enfermedad pulmonar crónica del prematuro, inmunodeprimido…) que con los hallazgos en el examen físico, como: la frecuencia respiratoria, la frecuencia cardiaca, el tiraje o la intensidad de los sibilantes, parámetros que se utilizan con frecuencia en las escalas clínicas de puntuación.
La Academia Americana de Pediatría(14), la Scottish Intercollegiate Guidelines Network(7), el UpToDate(8) y el Grupo de Vías Respiratorias de la Asociación Española de Pediatría de Atención Primaria(15), no recomiendan su uso, basándose en la gran variabilidad entre observadores y del momento en el que se realice la evaluación; así como en la falta de evidencia acerca de su utilidad y aplicabilidad en la práctica clínica. Las evaluaciones clínicas repetidas son mucho más fiables para monitorizar el deterioro del status respiratorio(13,14). De forma práctica, hablaremos de bronquiolitis leve, cuando existen signos compatibles con obstrucción de la vía aérea (tos, sibilantes) pero sin aumento del trabajo respiratorio; bronquiolitis moderada, cuando existen signos compatibles con obstrucción de la vía aérea y, además, aumento del trabajo respiratorio (taquipnea, retracciones, aleteo nasal), sin alteraciones hemodinámicas; y bronquiolitis grave, cuando hay signos de obstrucción bronquial, aumento del trabajo respiratorio y repercusión hemodinámica (cianosis, letargo, hipoxia <92%). La presencia de apnea(7,11,15) o una saturación de oxígeno <92%(7,11,15) en la evaluación inicial, constituyen por sí solos un criterio de derivación hospitalaria.
Tratamiento
En lactantes sanos, la bronquiolitis generalmente es una enfermedad autolimitada. El tratamiento, en la mayoría de los casos, consistirá en medidas de soporte para mantener unas adecuadas hidratación y oxigenación; los broncodilatadores inhalados pueden resultar beneficiosos para un grupo de pacientes.
Medidas de soporte
1. Mantener una correcta hidratación por vía oral, ofreciendo al lactante líquidos en tomas pequeñas y frecuentes; en aquellos pacientes con bronquiolitis leve que no tienen problemas para alimentarse. Los lactantes que presentan dificultad respiratoria pueden precisar la administración de fluidos intravenosos.
2. Lavados nasales con suero fisiológico y aspirar secreciones para aliviar la congestión nasal, especialmente antes de comer, antes de aplicar cualquier terapia inhalada y antes de dormir.
3. Antitérmicos si hay fiebre.
4. Posición semiincorporada, en decúbito supino.
5. Corregir la hipoxia administrando oxígeno con mascarilla facial, a 6-8 litros por minuto de flujo, a los lactantes con una saturación <95%.
6. Tabaquismo pasivo. Debemos informar a los padres lo perjudicial que resulta exponer a su hijo al humo del tabaco. Hay estudios que muestran tasas más altas de hospitalización en lactantes con bronquiolitis entre las familias fumadoras, si se comparan con familias no fumadoras(7).
No se recomiendan:
• Humidificación/nebulización templada. Existen pocos estudios que evalúen el papel de esta medida en el tratamiento de la bronquiolitis y ninguno ha podido demostrar su beneficio(10,12,13). Además, el hecho de que son muy pocas las gotas de vapor que alcanzan la vía respiratoria inferior y la posibilidad de efectos adversos desaconsejan su uso.
• La fisioterapia respiratoria, usando la percusión y la vibración, no se recomienda de manera rutinaria(7,10,13-16).
Broncodilatadores inhalados
Aunque se utilizan de manera generalizada, la eficacia de los broncodilatadores inhalados (salbutamol, adrenalina) en el tratamiento de la bronquiolitis es dudosa.
Uno de los mayores problemas es que en los ensayos clínicos que se realizan para valorar la eficacia de estos fármacos, se incluyen pacientes con bronquiolitis causada por una infección primaria por VRS, pacientes con sibilancias inducidas por virus o pacientes con asma de manera indistinta. Muchos de los lactantes incluidos en las dos últimas categorías van a responder al broncodilatador y, por lo tanto, es muy difícil determinar los efectos de esta medicación en la verdadera bronquiolitis(8).
A pesar de que la última evidencia disponible (ECA, metaanálisis y revisiones sistemáticas) no apoyan el uso rutinario de estos fármacos en el tratamiento de la bronquiolitis, la experiencia clínica nos muestra que, en algunos pacientes, se observa una mejoría clínica tras la administración de un broncodilatador; posiblemente aquellos con riesgo de desarrollar asma. Por lo tanto, se aconseja la administración sistemática de una dosis de prueba con salbutamol(13-16) y valorar la respuesta clínica a los 30 minutos. Se recomienda que el paciente sea valorado antes y después del tratamiento; si no hay respuesta antes de una hora, se abandonará dicho tratamiento. Únicamente, en aquellos casos en los que se obtenga respuesta estaría indicado continuar con el tratamiento.
A pesar de que la adrenalina nebulizada no se recomienda de manera rutinaria por falta de evidencia(7,10-14,16), algunos autores recomiendan administrarla si no hay respuesta al salbutamol, como dosis única (0,05 ml/kg)(16). Sin embargo, los potenciales efectos adversos (taquicardia y efecto rebote) derivadas de su administración desaconsejan su uso a nivel extrahospitalario.
Otros fármacos
Anticolinérgicos. No se recomiendan. El uso de anticolinérgicos (bromuro de ipratropio), solos o en combinación con los beta-2 agonistas, no han demostrado ser eficaces en el tratamiento de la bronquiolitis aguda(7,10,11).
Corticoides. No se recomiendan. Hay numerosos estudios que demuestran que la administración de corticoides, por vía sistémica o inhalada, no proporciona ningún beneficio, ni en la fase aguda ni en la evolución posterior (sibilancias recurrentes) en los lactantes previamente sanos(7,11,13-15). Sin embargo, un curso corto de corticoides sistémicos (prednisona o prednisolona) puede ser beneficioso en lactantes hospitalizados con bronquiolitis y antecedentes de enfermedad pulmonar crónica y en aquellos que presenten episodios recurrentes de sibilancias que pudieran tener un componente asmático(16).
Antibióticos. Sólo estarán indicados cuando exista una complicación bacteriana(7,11,13,14,16): otitis media aguda, sinusitis, neumonía, etc.
Antileucotrienos. No hay suficiente evidencia que apoye el uso de modificadores de los leucotrienos en el tratamiento de la bronquiolitis aguda ni para prevenir los episodios de sibilancias posteriores(7,11,14-16).
Fármacos mucomodificadores, antitusígenos y “anticatarrales”. No están indicados en ningún caso. Su falta de eficacia, unida a su falta de seguridad, contraindica su uso en el tratamiento de la bronquiolitis(6,13).
Algunos tratamientos de uso hospitalario
• Suero salino hipertónico. Utilizar suero salino hipertónico al 3% nebulizado para administrar el broncodilatador en pacientes hospitalizados con bronquiolitis, ha demostrado su eficacia, reduciendo la estancia hospitalaria(6,16). Sin embargo, se requieren más estudios que determinen si es más eficaz administrado solo o con el broncodilatador, el intervalo entre dosis, la concentración y el dispositivo más apropiado(16).
• Ribavirina. La ribavirina es un agente antiviral y su uso está limitado a pacientes inmunocomprometidos y a aquellos que presentan bronquiolitis grave por VRS(6,16).
• Heliox. El heliox es una mezcla de helio (70-80%) y oxígeno (20-30%) que puede penetrar con menos turbulencias y menor resistencia a través de la vía aérea. La administración de heliox puede resultar beneficiosa en un grupo reducido de pacientes con bronquiolitis que precisan ventilación mecánica(16).
• Surfactante. La suplementación terapéutica de surfactante exógeno estaría indicada en pacientes con bronquiolitis grave que precisan ventilación mecánica(16).
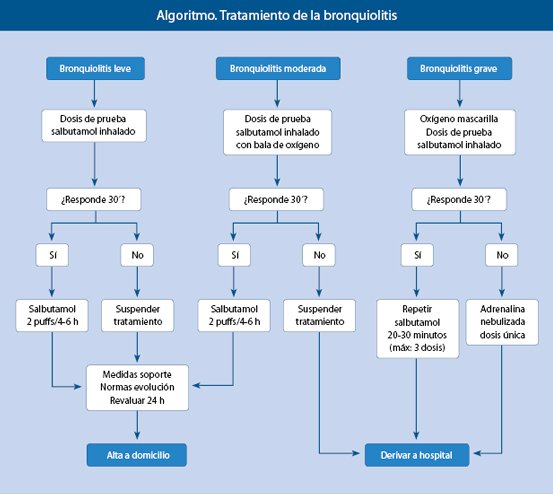
El tratamiento de la bronquiolitis depende de la gravedad del cuadro clínico.
Bronquiolitis leve. El tratamiento será ambulatorio.
• Medidas de soporte.
• Salbutamol nebulizado con mascarilla a 0,03 ml/kg/dosis (dosis mínima: 0,25 ml/dosis y dosis máxima: 1 ml/dosis) y completar hasta 3-4 ml con suero fisiológico, o con inhalador y dispositivo espaciador con mascarilla de 2-4 puffs(15).
Si hay respuesta clínica a los 30 minutos, continuar en domicilio con inhalador y dispositivo espaciador con mascarilla: 2 puffs cada 4 ó 6 horas.
• Normas de evolución y control en domicilio:
1. Vigilar la aparición de signos de empeoramiento como: dificultad para respirar, agitación, mal color, rechazo del alimento o vómitos.
2. Tomar la temperatura varias veces al día.
3. Ponerle ropa cómoda y amplia, y evitar el arropamiento excesivo.
4. Revaluar en 24 horas.
Bronquiolitis moderada:
• Si la saturación de oxígeno es <95%, administraremos oxígeno con mascarilla facial a 6-8 litros por minuto.
• Administraremos una dosis de prueba de salbutamol nebulizado con mascarilla, con la bala de oxígeno a 6-8 litros por minuto, a 0,03 ml/kg/dosis (dosis mínima: 0,25 ml/dosis y dosis máxima: 1 ml/dosis) y completar hasta 3-4 ml con suero fisiológico. Si hay respuesta clínica a los 30 minutos, continuar en domicilio con inhalador y dispositivo espaciador con mascarilla, 2 puffs cada 4 ó 6 horas. Si no hay respuesta, suspender el tratamiento y derivar al hospital.
Bronquiolitis grave:
• Administraremos una dosis de prueba de salbutamol nebulizado con mascarilla, con la bala de oxígeno a 6-8 litros por minuto, a 0,03 ml/kg/dosis (dosis mínima: 0,25 ml/dosis y dosis máxima: 1 ml/dosis) y completar hasta 3-4 ml con suero fisiológico. Si no hay respuesta clínica, a los 30-60 minutos administraremos una dosis única de adrenalina nebulizada (0,05 ml/kg).
• Todas requieren ingreso hospitalario. Durante el traslado, que se realizará en ambulancia medicalizada, se administrará oxígeno con mascarilla a 6-8 litros por minuto y fluidos intravenosos.
Criterios de derivación hospitalaria
Son criterios de derivación:
1. Edad <3 meses.
2. Antecedentes de prematuridad (<35 SEG) y que tenga <12 meses de vida(7,17).
3. Enfermedad de base: cardiopatía congénita con repercusión hemodinámica, enfermedad pulmonar crónica (displasia broncopulmonar, fibrosis quística, malformación congénita…), inmunodepresión o enfermedad neuromuscular crónica.
4. Historia de apnea.
5. Sociopatía grave.
6. Deshidratación, vómitos o cualquier otra situación clínica que complique el cuadro clínico.
7. Bronquiolitis moderada sin respuesta al tratamiento.
8. Bronquiolitis grave.
Prevención
Las medidas higiénicas, tanto en los hogares como en los centros sanitarios, son fundamentales para el control de la enfermedad.
Las recomendaciones para los padres incluyen: lavado frecuente de manos, evitar el tabaquismo pasivo y evitar el contagio a través de hermanos en edad escolar y l a asistencia a guardería(13,16).
Con respecto a la inmunoprofilaxis, disponemos de anticuerpos monoclonales humanizados frente al virus respiratorio sincitial, palivizumab. Palivizumab es un fármaco de prescripción y administración hospitalaria para lactantes con factores de riesgo. Las indicaciones de palivizumab están publicadas en julio de 2008 en Anales Españoles de Pediatría a través del “Consenso multidisciplinar español sobre la profilaxis de la infección respiratoria pediátrica por VRS”(17). La pauta es la siguiente: una dosis mensual intramuscular durante cinco meses. En nuestro medio, la epidemia anual de bronquiolitis por VRS suele comenzar a finales de octubre-noviembre; por lo tanto, se recomienda iniciar la profilaxis en octubre y terminar en febrero, para obtener una cobertura hasta el mes de marzo. El tratamiento con palivizumab no afecta al calendario vacunal, que se seguirá con absoluta normalidad(9,15,18-20). Tampoco interfiere con la vacunación antigripal, que se puede administrar a partir de los 6 meses de vida(20).
En la actualidad, no existe ninguna vacuna disponible para la prevención de la infección por VRS(16).
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1. O`Brien KL, et al. Cough Illness/Bronchitis-Principles of Judicious Use of Antimicrobials Agents. Pediatrics. 1998; 101: 178-81.
2. Knutson D, Braun C. Diagnosis and Management of Acute Bronchitis. Am Fam Physician. 2002; 65: 2039-44. www.aafp.org/afp
3. Braman SS. Chronic Cough Due to Acute Bronchitis: ACCP Evidence-Based Clinical Practice Guidelines. Chest. 2006; 129: 95S-103S. http://chestjournal.chestpubs.org/content/129/1_suppl/95S.full.html
4. Goodman D. Bronchitis. En: Kliegman: Nelson Textbook of Pediatrics, 19th ed. Saunders. And imprint of Elsevier 2011. p 1459-1460. http://www.mdconsult.com/das/book/pdf/311939364-6/978-1-4377-0755-7/4-u1.0-B978-1-4377-0755-7..00383-3..DOCPDF.pdf?isbn=978-1-4377-0755-7&eid=4-u1.0-B978-1-4377-0755-7..00383-3..DOCPDF
5. Yeh S. Treatment and Prevention of Bordetella pertussis infection in infants and children. UpToDate 2011. http://www.uptodate.com/contents/treatment-and-prevention-of-bordetella-pertussis-infection-in-infants-and-children?source=search_result&search=pertussi&selectedTitle=3%7E117
6. Simó Nebot M, Claret Treual G, Luaces Cubells C, Estrada Sabadell MD, Pou Fernández J. Guía de práctica clínica sobre la bronquiolitis aguda: recomendaciones para la práctica clínica. An Pediatr (Barc). 2010; 73 (4): 208.e1-208.e10. Disponible en: http://www.elsevier.es
7. Scottish Intercollegiate Guidelines Network SING. Bronchiolitis in children. A national clinical guideline. November 2006. www.sing.ac.uk
8.*** Piedra P, Stara AR. Bronchiolitis in infants and children: Clinical features and diagnosis. UpToDate 2011 Disponible en: http://www.uptodate.com/contents/bronchiolitis-in-infants-and-children-clinical-features-and-diagnosis?source=search_result&search=bronchiolitis&selectedTitle=2%7E150
9. García Martín FJ, Moreno Pérez D. Bronquiolitis. Protocolos de la Asociación Española de Pediatría (AEP); 2001. www.aeped.es/protocolos.
10. American Academy of Family Physicians. Prasaad Steiner RW. Treating Acute Bronchiolitis Associated with VRS. Am Fam Physician. 2004; 69: 325-30. www.aafp.org/afp
11. Paediatric Society of New Zeland. Best Practice Evidence Based Guideline Wheeze and Chest Infection in Infants Under 1 Year. 2005. www.paediatrics.org.nz
12. Couto Sant’Anna C, D’Elia C. Bronquiolitis. Libro electrónico: Infecciones respiratorias en niños; Sección III, Capítulo 13: 247-63. Organización Panamericana de la Salud, World Health Organization WHO 1999. www.paho.org/Spanish/AD/DPC/CD/aipei1.htm
13.*** Cincinnati Children’s Hospital Medical Center. Health Policy & Clinical Effectiveness Program. Evidence Based Clinical Practice Guideline for Infants with Bronchiolitis. 2006. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/ev-based/bronchiolitis.htm Guideline 1; p. 1-13.
14. American Academy of Paediatrics. Subcommittee on Diagnosis and Management of Bronchiolitis. Clinical Practice Guideline. Diagnosis and Management of Bronchiolitis. Paediatrics. 2006; 118 (4): 1774-93.
15. Grupo de Vías Respiratorias, Asociación Española de Pediatría de Atención Primaria. Bronquiolitis: Diagnóstico y Tratamiento en Atención Primaria; 2005 www.aepap.org/gvr/protocolos .htm
16.*** Piedra P, Stara AR. Bronchiolitis in infants and children: Treatment; outcome; and prevention. UpToDate 2011 Disponible en: http://www.uptodate.com/contents/bronchiolitis-in-infants-and-children-treatment-outcome-and-prevention?source=search_result&search=bronchiolitis&selectedTitle=1%7E150
17. Figueras Aloy J, et al. Consenso multidisciplinar español sobre la profilaxis de la infección respiratoria pediátrica por virus respiratorio sincitial. An Pediatr (Barc). 2008; 69 (1): 63-71.
18. American Academy of Pediatrics. Sincitial, virus respiratorio. Red Book. The Report of Committee of Infectius Diseases; 2006. p. 560-6.
19. Ficha técnica. Agencia Española del Medicamento. Ministerio de Sanidad y Consumo del Gobierno de España. www.agemed.es
20. Figueras Aloy J, Quero J, Comité de Estándares de la Sociedad Española de Neonatología. Recomendaciones para la prevención de la infección por virus respiratorio sincitial. An Pediatr (Barc). 2005; 63 (4): 357-62.
| Caso clínico |
|
Varón de 5 meses de vida que consulta por un cuadro de tos y mocos de 2 días de evolución. No ha tenido fiebre. Durante las últimas horas, lo encuentran cansado al comer y algo incómodo; también, le notan un ruidito al respirar. Antecedentes personales Embarazo controlado de 40 SEG, sin hábito tabáquico durante el embarazo y parto eutócico. Peso al nacer: 3,780 kg. Lactancia materna exclusiva durante 3 meses. Correctamente inmunizado según calendario vacunal de su Comunidad Autónoma, más 3 dosis de vacuna antineumocócica 13-valente. Antecedentes familiares Padre hipertenso, madre sana. Exploración física Buen estado general, no impresiona de gravedad, sí de enfermedad respiratoria, con: taquipnea, tiraje subcostal e intercostal. Auscultación pulmonar: buena ventilación bilateral con ruidos transmitidos de vías altas y sibilantes tele espiratorios. Saturación de oxígeno por pulsioximetría transcutánea del 98%. Peso: 7.300 g. Se administra una dosis de salbutamol inhalado (0,25 ml). Se evalúa la respuesta a los 20 minutos y continúa con distrés. Se decide derivarlo al Servicio de Urgencias del hospital de referencia. Permanece en observación en el Servicio de Urgencias durante 6 horas, monitorizado, con constantes dentro de los límites normales y saturaciones siempre por encima del 95%. Se instaura tratamiento con adrenalina nebulizada y se da el alta con resultado de test rápido para VRS positivo. Tratamiento recomendado: salbutamol inhalado, 2 puffs cada 4 horas hasta valoración por el pediatra de zona. |