 |
| Temas de FC |
I. Nistal Franco*, P. Serrano Pérez**
*Psiquiatra Infanto-Juvenil. Hospital Universitario Sant Joan de Deu. Barcelona. **Psiquiatra experto en adicciones. Hospital Universitario Vall d’Hebron. Barcelona
| Resumen
La adolescencia es un periodo especialmente delicado, debido a la multitud de cambios que se producen. En este contexto hay un mayor riesgo de experimentación con sustancias, tanto legales como ilegales. La apertura a la experiencia, la minimización de riesgos, el aumento de la sensación de capacidad de control y la necesidad de independencia de las figuras paternas y de identificación con el grupo de pares, son algunas de las características relacionadas con este aumento del riesgo. |
| Abstract
Adolescence is a particularly delicate period, due to the multitude of changes that take place. In this context there is an increased risk of experimentation with substances, both legal and illegal. Openness to experience, minimization of risk, increased sense of control, and the need for independence from parental figures and identification with the peer group are some of the characteristics related to this increased risk. |
Palabras clave: Conducta del adolescente; Abuso y dependencia de sustancias; Tratamiento farmacológico.
Key words: Adolescent behavior; Substance abuse and dependence; Pharmacotherapy.
Pediatr Integral 2022; XXVI (5): 306 – 315
OBJETIVOS
• Conocer las características sociales y biológicas que predisponen a los adolescentes al consumo de sustancias.
• Aprender las bases neurobiológicas de la adicción.
• Diferenciar entre los tipos de patrones de consumo existentes.
• Saber cómo diagnosticar y orientar a los adolescentes con problemas de drogas.
• Conocer los tratamientos farmacológicos disponibles para el abordaje del consumo de sustancias.
Consumo de drogas en la adolescencia
Introducción
A nivel psicológico, en la adolescencia, destaca la tendencia a: la experimentación, la búsqueda de experiencias, el aumento de la sensación de control, la minimización de los riesgos, así como la oposición a las figuras parentales y a la identificación y adhesión incondicional con el grupo de pares.
La adolescencia es una etapa evolutiva del ser humano, con características propias que la diferencian de otros momentos del desarrollo.
Destaca la tendencia a: la experimentación, la búsqueda de experiencias, la mayor sensación de control, la minimización de riesgos, la oposición a las figuras de autoridad y la identificación y adhesión intensificada con el grupo de pares. Estos factores hacen al adolescente más proclive a la exposición a situaciones de peligro, entre ellas al consumo de sustancias. A nivel biológico, se trata de un cerebro en desarrollo y, por tanto, más sensible y vulnerable al efecto y consecuencias de estas conductas de riesgo(1,2).
La OMS define el término droga de abuso como: “toda sustancia de uso no médico con efectos psicoactivos y susceptible de ser auto-administrada, que puede alterar el estado de ánimo, conducta, conciencia, propiocepción y puede crear tolerancia y dependencia”. Habitualmente, se trata de sustancias que no tienen indicación médica y, si la tienen, pueden utilizarse en dosis y con fines no terapéuticos.
A lo largo de este artículo, emplearemos los términos droga o sustancia para referirse a droga de abuso.
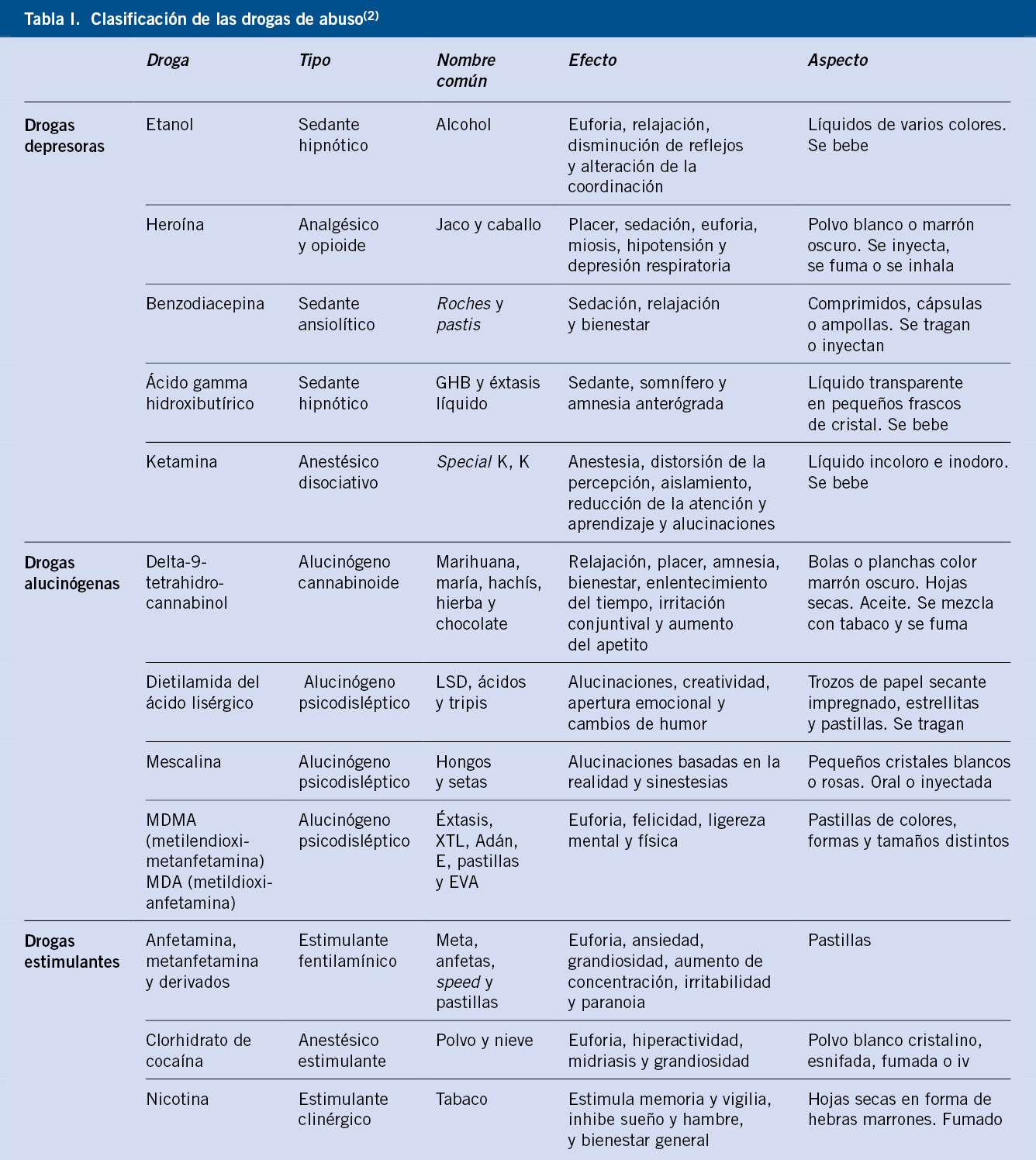
Clasificación de las drogas de abuso (Tabla I)
En este texto diferenciaremos los diferentes tipos de sustancias en función de su efecto sobre el sistema nervioso central (SNC)(2):
• Drogas depresoras (psicolépticas): se caracterizan porque enlentecen la actividad nerviosa, disminuyen o inhiben los mecanismos cerebrales de la vigilia y disminuyen el ritmo de las funciones corporales, pudiendo ir desde la relajación, somnolencia hasta el coma. Destacan: opiáceos, etanol, barbitúricos, cannabinoides, disolventes y aerosoles.
• Drogas estimulantes (psicoanalépticas): se caracterizan porque excitan la actividad nerviosa, con acción euforizante, aumento de la energía, del estado de alerta, de la psicomotricidad y de la frecuencia cardiaca y tensión arterial. Producen midriasis. Disminuyen la sensación subjetiva de fatiga y apetito. Aumentan el rendimiento intelectual. Destacan: cocaína, anfetaminas (MDMA), cafeína y nicotina.
• Drogas alucinógenas (psicodislépticas): se caracterizan porque deforman la percepción, evocan imágenes sensoriales sin entrada sensorial (ilusiones, alucinaciones…). Destacan: LSD (ácido lisérgico), cannabis, hongos alucinógenos… Asimismo, existen diversas sustancias muy utilizadas en la actualidad, que presentan características de varios grupos. Esto se ve con frecuencia en las drogas de síntesis, el MDMA es, a la vez, estimulante y alucinógena y la ketamina es depresora y alucinógena.
Epidemiología
La percepción de riesgo con respecto al cannabis ha disminuido ligeramente.
Desde 1994, el Plan Nacional sobre Drogas realiza en España, cada dos años, una Encuesta Estatal sobre Uso de Drogas en Estudiantes de Enseñanzas Secundarias de 14 a 18 años (ESTUDES)(3).
En la encuesta realizada en el año 2018-2019, obtuvieron una muestra de 38.010 estudiantes de 917 centros educativos públicos y privados, con el objetivo de conocer: el estado del consumo de drogas y otras adicciones, los patrones de consumo, los factores asociados y las opiniones y actitudes ante las drogas de los estudiantes, y así orientar el desarrollo y evaluación de intervenciones destinadas a reducir el consumo y los problemas asociados. Según los datos obtenidos en esta encuesta, el 18,3% de los estudiantes nunca han consumido ninguna droga legal o ilegal.
Las sustancias más consumidas eran: alcohol, tabaco, cannabis e hipnosedantes. El 77,9% ha consumido bebidas alcohólicas en alguna ocasión en su vida, el 41,3% ha fumado tabaco alguna vez en la vida, el 33% admiten haber consumido cannabis en alguna ocasión y el 18,4% hipnosedantes. Menos del 3% ha consumido cocaína y el 2,6% éxtasis alguna vez en la vida. El resto de sustancias registran porcentajes de consumo inferiores a 2%.
Con respecto al consumo en los últimos 12 meses previos a la encuesta, el 75,9% ha consumido alcohol, el 35% tabaco, el 27,5% cannabis, el 12,5% hipnosedantes y 2,4% cocaína. El resto de sustancias registran valores inferiores al 2%. Con respecto al consumo actual, es decir, en los últimos 30 días previos a la encuesta, es del 58,5% para el alcohol, el 26,7% para el tabaco, el 19,3% para el cannabis y el 6,4% para hipnosedantes. El resto de sustancias registran valores inferiores al 1%.
Comparando estos datos con los reflejados en encuestas previas, se observa un ligero aumento del consumo de alcohol en alguna ocasión en la vida tras varios años de descenso. Sin embargo, para el consumo en el último año, se obtiene una cifra similar a la edición anterior, mientras que el consumo en el último mes desciende desde 2014.
La prevalencia del consumo diario de tabaco aumenta un punto por encima del valor registrado en 2016. Con respecto al cannabis, con independencia del tramo temporal analizado, se mantiene la tendencia ascendente en el consumo. El consumo de hipnosedantes alguna vez en la vida, aumenta ligeramente con respecto a los datos obtenidos en 2016, obteniéndose datos similares a los registrados en 2012. En cuanto al consumo de cocaína, continúa con el descenso iniciado en 2006. El éxtasis muestra, sin embargo, una tendencia temporal ligeramente ascendente.
La edad de inicio de consumo de alcohol, tabaco e hipnosedantes está en torno a los 14 años. La edad de inicio del consumo de cannabis es a los 14,9 años y para la cocaína es a los 15,2 años, muy similar a otras sustancias como el éxtasis (15,4 años), las anfetaminas (15,4 años) o los alucinógenos (15,2 años).
En la mayor parte de las sustancias, la prevalencia de consumo aumenta según aumenta la edad de los alumnos. Considerando el consumo de drogas en función del sexo, se observan prevalencias más elevadas entre las mujeres en el caso del alcohol, el tabaco y los hipnosedantes. Por el contrario, las sustancias ilegales, registran mayores prevalencias entre los chicos.
Un 50,2% de los estudiantes ha realizado policonsumo alguna vez en su vida. El 42,8% lo ha realizado en el último año y un 30,6% en el último mes. El policonsumo ha aumentado ligeramente con respecto a los datos de 2016. Si únicamente se consideran drogas ilegales, el policonsumo desciende, de manera importante, a un 5% de los estudiantes alguna vez en su vida. La extensión del policonsumo aumenta conforme aumenta la edad de los estudiantes y la prevalencia de policonsumo es mayor entre las chicas en todos los tramos temporales. Sin embargo, si nos ceñimos a sustancias ilegales, el policonsumo es más frecuente entre los chicos.
Las percepciones de riesgo más elevadas se asocian con el consumo habitual de sustancias ilegales, como la heroína, la cocaína en polvo o el éxtasis. La percepción de riesgo con respecto al consumo de alcohol e hipnosedantes ha aumentado con respecto a 2016. La percepción de riesgo con respecto al cannabis ha disminuido ligeramente.
En cuanto a la percepción de disponibilidad, el alcohol y el tabaco son, con diferencia, las sustancias más accesibles para los estudiantes y esa percepción va aumentando según aumenta la edad. Así mismo, consideran que el acceso a hipnosedantes y cannabis es fácil y el porcentaje de alumnos que considera que puede conseguir cocaína en polvo sin problemas, se ha incrementado con respecto al año anterior. El resto de sustancias son menos accesibles según los estudiantes.
Neurobiología de la adicción
El circuito de recompensa cerebral, compuesto por estructuras relacionadas con el sistema dopaminérgico mesolímbico está en conexión directa con otros sistemas de neurotransmisión, como el sistema opioide endógeno, serotoninérgico y gabaérgico.
El circuito de recompensa cerebral, compuesto por estructuras relacionadas con el sistema dopaminérgico mesolímbico y en conexión directa con otros sistemas de neurotransmisión, como el sistema opioide endógeno, serotoninérgico y gabaérgico, se activa en respuesta a estímulos primarios, como la comida o el sexo, con el objetivo de garantizar la supervivencia de la especie.
La administración de sustancias psicoactivas produce la activación de este circuito de forma incrementada. La administración crónica de las drogas produce una regulación a la baja de este circuito, contribuyendo a estados emocionales negativos y aumentando las necesidades de consumo. Este circuito envía aferencias a la zona cortical prefontral, que es donde se realizan la mayoría de los procesos cognitivos que nos capacitan para la toma de decisiones y modulación de los actos impulsivos.
Las funciones cognitivas que permiten la inhibición de impulsos todavía no han experimentado un desarrollo completo durante la adolescencia y esta modulación puede verse alterada por diferentes factores ambientales, entre ellos, el consumo de tóxicos. De manera que, más allá del efecto reforzador inmediato, las sustancias consumidas durante la segunda década de la vida interfieren en el neurodesarrollo.
Así mismo, los adolescentes son más sensibles a los efectos adictivos de las sustancias de abuso y es más probable que los primeros consumos vayan seguidos de un rápido incremento de las dosis y de un desarrollo acelerado de la dependencia, existiendo una relación inversa entre la edad de inicio de la adicción y su gravedad y cronicidad posterior(2).
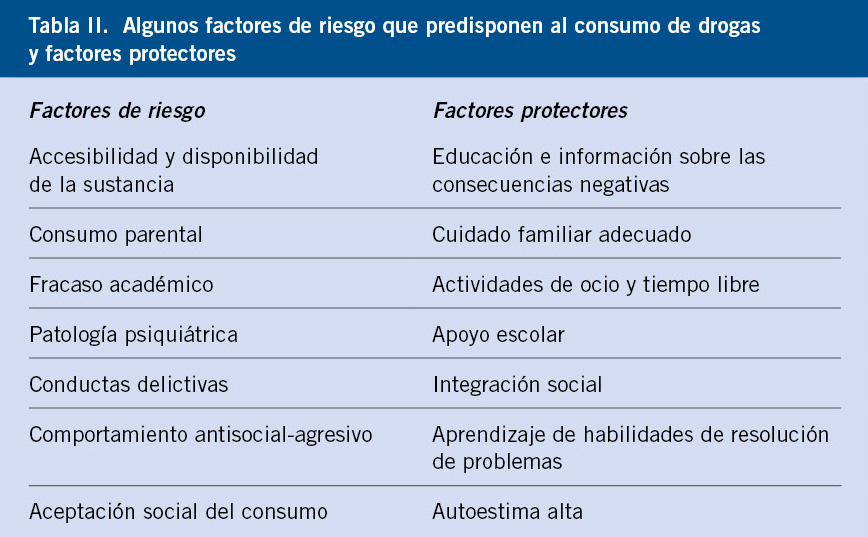
Factores de riesgo que predisponen al consumo de drogas (Tabla II)
La comunicación satisfactoria protege del aislamiento, educa para las relaciones extrafamiliares, promociona la expresión de sentimientos y facilita el desarrollo personal.
Existen diversos factores de riesgo que predisponen a un adolescente a consumir sustancias. Dependiendo de la edad en que estos factores de riesgo aparezcan en la vida del adolescente, pueden dictaminar el grado de influencia que provoquen, así como el riesgo de desarrollar la conducta adictiva(4).
Los factores de riesgo pueden ser clasificados siguiendo diferentes modelos. Se trata de una etiología multifactorial y el abordaje debe ser, por tanto, integral(5). Los estudios han identificado diversos factores de riesgo del consumo de drogas en la adolescencia, así como factores protectores que reducen la probabilidad de que este fenómeno aparezca(6).
• Factores macrosociales. Factores que facilitan y permiten la disponibilidad y accesibilidad a las sustancias. El hecho de que una sustancia sea legal facilita la relación con esta y, por tanto, incrementa el consumo. En el momento en que una sustancia es legalizada, se presupone una aceptación social que habitualmente suele ir acompañada de una publicidad y visibilización creciente. Anuncios y películas en los que se consumen estas sustancias, son mensajes persuasivos difíciles de contrarrestar por los adolescentes que, en muchos casos, carecen de una actitud crítica frente a la publicidad. Por otro lado, muchas de las formas de ocio entre los adolescentes están socialmente relacionadas con el consumo de estas sustancias legales(6).
• Factores microsociales. Estilos educativos inadecuados. La ambigüedad en las normas familiares, el exceso de protección, una supervisión negligente, la mala comunicación, una disciplina parental excesiva o inadecuada, hogares desestructurados, la falta de reconocimiento y una organización familiar rígida, influyen negativamente en el adolescente y pueden desembocar en una personalidad con escasa aserción o en un enfrentamiento con el mundo adulto.
La comunicación satisfactoria protege del aislamiento, educa para las relaciones extrafamiliares, promociona la expresión de sentimientos y facilita el desarrollo personal. Una ausencia de comunicación, una falta de libertad para expresar lo que se siente y un ambiente familiar enrarecido, suelen asociarse a un mayor aislamiento del adolescente, que puede encontrar en el consumo una vía de escape al malestar provocado por estas dinámicas.
Diversos autores señalan la relación existente entre una vivencia negativa de las relaciones familiares y el consumo de sustancias. La presencia de antecedentes familiares de consumo de sustancias se ha relacionado de forma clara con el consumo por parte de los hijos(7). El papel de las amistades, en una edad en la que se está forjando la identidad del adolescente, la búsqueda de la pertenencia y aceptación puede asociarse con una mayor riesgo de inicio del consumo, si en el entorno se consumen sustancias(8).
• Factores personales. A nivel individual, también existen factores de riesgo de gran importancia. Tener una historia de abusos físicos o sexuales en la infancia, se ha relacionado con mayor riesgo de consumo de sustancias. El consumo de alcohol se relaciona estrechamente con pobre autoestima y locus de control externo, y con trastornos de ansiedad y del estado de ánimo. También se ha relacionado con historia de comportamiento negativista y agresivo en la infancia.
Estadísticamente, se han descrito como factores riesgo que incrementan el riesgo de consumo de drogas: el hecho de ser varón, caucásico, tener dificultades académicas, escaso control de impulsos, inestabilidad emocional, tendencia a la búsqueda de novedades y escasa percepción de riesgo hacia el consumo de sustancias(5). Por otro lado, la falta de conocimientos o la información errónea sobre la naturaleza de las drogas, la extensión del consumo entre adolescentes, las repercusiones negativas a corto y largo plazo, etc., alienta la curiosidad o impide valorar acertadamente los riesgos. Esto puede constatarse en el hecho de que una elevada proporción de adolescentes no considera que el alcohol sea una droga. Modelo integrador de los distintos factores etiológicos.
Dado el gran número de variables que intervienen en el desarrollo de un trastorno por uso de sustancias, es razonable plantear una etiología multifactorial. El modelo considera que los factores sociales y personales actúan conjuntamente, facilitando la iniciación y escalada del consumo de alcohol y otras drogas. Mientras que algunos sujetos pueden verse influidos por los medios de comunicación, otros pueden ser más sensibles a las dinámicas de consumo de familiares o amigos.
• Factores protectores. Se han identificado elementos que reducen el riesgo de consumir, tanto drogas legales como ilegales. La cohesión familiar y tener una buena relación con los padres, se ha identificado como uno de los factores de mayor peso a la hora de reducir el riesgo de consumo de sustancias.
Se ha visto que el hecho de que el menor pueda comunicarse y, por tanto, se apoye en los padres cuando existan problemas, también es un factor protector(9). Otro elemento que reduce el riesgo de consumo es que el menor anticipe una reacción negativa de la familia en caso de que supieran que consume(10). Por tanto, la probabilidad de que un adolescente acabe iniciando o manteniendo un consumo de alcohol u otras drogas, depende del equilibrio entre factores protectores y factores de riesgo. Menores pertenecientes a ambientes marginales, con déficits en habilidades sociales o académicas, y con deficiencias o problemas psicológicos, como baja autoestima, ansiedad o estrés, van a tener un mayor riesgo de acabar iniciándose en el consumo y es por ello que son los sectores en los que con mayor énfasis se debe actuar.
La prevención debe ser un aspecto prioritario en el abordaje del consumo de drogas en adolescentes. Existen muchos tipos de abordajes para tratar de prevenir el problema. Algunas recomendaciones para reducir conductas de riesgo han sido(11):
• La información acerca de las consecuencias es importante, aunque no debe ser el único elemento de la prevención.
• Fomentar la autoestima: cómo se valora, se respeta y se acepta una persona como tal.
• Construir la resiliencia (capacidad de funcionar de forma apropiada a pesar de las dificultades del entorno). Se desarrolla con el apoyo que exista en el entorno.
• Fomentar la participación en actividades extraescolares y la utilización creativa del ocio y del tiempo libre.
• La escuela como una comunidad de apoyo para los alumnos, donde se sientan integrados y participen.
• Participar en el cuidado de otros a través de la comunidad.
Patrones de consumo
El consumo aumenta de frecuencia e intensidad, provocando un deterioro en el funcionamiento del adolescente, en los ámbitos familiar, social y académico.
La multitud de cambios que se sufren a nivel biológico, psíquico y social, la voluntad de reafirmarse, de transgredir, de formar parte de un grupo y la susceptibilidad a un potencial rechazo, hacen de la adolescencia un momento muy propenso para la experimentación con las diferentes sustancias(6).
En este aspecto se ha encontrado que la edad es una variable fuertemente relacionada con el consumo de drogas; y la precocidad en el uso de sustancias, uno de los predictores del abuso en la adolescencia. En relación a los rasgos de personalidad, se ha determinado que aquellos pacientes que puntúan más en la búsqueda de sensaciones y tienen necesidad real de una mayor estimulación (derivada de factores bio-fisiológicos), suelen asociarse con más conductas de riesgo y consumo de sustancias(12).
Otras variables de personalidad relacionadas con mayor riesgo de consumo de sustancias son: baja autoestima, alto nivel de inseguridad, predominio del locus de control externo, baja tolerancia a la frustración y determinadas creencias y actitudes(2).
El consumo de sustancias entre adolescentes es un aspecto dinámico, cambiante y que puede progresar con el paso del tiempo. Por ello, es útil diferenciar entre los diferentes tipos de consumo que se pueden encontrar:
• Uso experimental o social: la necesidad de sentirse aceptados por el grupo de iguales, así como la curiosidad por lo desconocido o prohibido, suele relacionarse con este patrón de consumo.
• Uso regular: el adolescente identifica el refuerzo positivo (los efectos agradables) y el consumo comienza a normalizarse en sus rutinas. Puede afectar negativamente el funcionamiento del menor.
• Trastorno por abuso de sustancias (TUS): el consumo aumenta de frecuencia e intensidad, provocando un deterioro en el funcionamiento del adolescente, tanto a nivel familiar, como social y académico. Se produce un cambio en la conducta del adolescente, que se muestra reservado o miente en un intento de ocultar el consumo. Si el consumo se mantiene durante el tiempo suficiente, podrían aparecer síntomas de abstinencia, aunque suelen ser menos frecuentes que en los adultos. La búsqueda de las sustancias y el consumo absorben la mayor parte de la vida del adolescente, a pesar de conocer las consecuencias negativas. Llegados a este punto, cumpliría los criterios diagnósticos de trastorno por uso de sustancias del DSM-5 y CIE-11.
Diagnóstico
Respetar el principio de autonomía del paciente y en caso de TUS, prevalecerá el principio de beneficencia.
Debido a la importancia que tiene el consumo de sustancias en menores y que Atención Primaria es el lugar donde más contacto se tiene con el menor, los pediatras pueden llevar a cabo una labor de detección e intervención temprana.
En esta línea, la Academia Americana de Pediatría recomienda realizar un cribado anual, coincidiendo con los exámenes físicos periódicos. Además de esta recomendación, hay otros lugares y oportunidades donde sería recomendable tratar de detectar un posible consumo de sustancias:
• En los servicios de urgencias.
• Pacientes a los que no se les ha visitado en mucho tiempo.
• Pacientes con mayor riesgo de consumo, como aquellos que consumen drogas legales, como el tabaco.
• Aquellos con factores de riesgo para presentar un TUS (depresión, TDAH, ansiedad o alteraciones de conducta, robos de dinero).
• Pacientes con problemas de salud relacionados con el consumo de alcohol (enfermedades de transmisión sexual, embarazos, lesiones o problemas relacionados con accidentes, alteraciones del sueño o el apetito, pérdida de peso importante, lesiones cutáneas, alteraciones gastrointestinales, dolores crónicos)(5).
• Menores con cambios sustanciales del comportamiento (actitud oposicionista o errática, cambios marcados de humor, problemas legales, cambios en las amistades, pérdida de interés en actividades habituales y absentismo escolar).
El poder cribar e intervenir precozmente puede ser preventivo, tanto de la aparición como de la cristalización de problemas graves con el consumo de drogas(13). Para poder realizar un diagnóstico precoz, deben llevarse a cabo los siguientes pasos(1):
• Cribado breve aplicable muchas veces, incluso verbalmente, a la población general de adolescentes, para realizar prevención primaria y detección de casos de riesgo. Preguntar acerca del consumo, informar de los riesgos a nivel social y de salud, y orientar en reducción de daños, son algunas de las medidas que pueden aplicarse.
• Protocolos de cribado más extensos, que se aplican a los sujetos identificados en el screening breve o a aquellos que se consideren de riesgo (familiares con TUS, grupos marginales, etc.).
• Protocolos de evaluación exhaustiva, en los casos en los que se ha identificado la necesidad de intervención. El proceso de detección de drogas puede generar situaciones complejas. El vínculo y la confianza en el terapeuta podrían verse deterioradas. Una actitud hostil u oposicionista en la entrevista, por parte del adolescente, podría limitar o sesgar la obtención de información. Por este motivo, es importante adecuar los métodos de abordaje al momento y gravedad de la situación.
Desde el punto de vista ético, se han identificado varias situaciones conflictivas a la hora de evaluar un posible consumo de sustancias en adolescentes(13):
• Respetar el principio de autonomía del paciente.
• A la hora de establecer la posible beneficencia de la actuación, hay que tener en cuenta los factores de riesgo de los adolescentes para el consumo problemático de sustancias. A nivel personal, se evaluarían aspectos como: rasgos de personalidad, impulsividad, rasgos disociales, presencia de enfermedades médicas o psiquiátricas. Por otro lado, los aspectos familiares como: presencia de enfermedades psiquiátricas de los padres, presencia de conflictividad intrafamiliar o consumo por parte de los padres. Incluir también aspectos socieconómicos como: lugar de residencia, relaciones habituales, amistades, etc.
• En caso de concluir que sí existe consumo, prevalecerá el principio de beneficencia sobre el de autonomía. Existen limitaciones y errores a la hora de evaluar un posible consumo de sustancias. Las pruebas de detección son habitualmente inmunoensayos cualitativos rápidos en la orina que, en ocasiones, pueden provocar falsos positivos o falsos negativos. Otra limitación de estos métodos de detección es que no pueden determinar la frecuencia o la intensidad del consumo de sustancias, no permitiendo distinguir a los usuarios ocasionales de aquellos con problemas más serios. Es por ello que la anamnesis y el uso de cuestionarios deben complementar a las pruebas de laboratorio.
Cuestionarios
A pesar de los cuestionarios existentes, a menudo, es útil consultar con un experto en el abuso de sustancias, para ayudar a determinar si la detección de drogas se justifica en una situación dada.
Existen numerosas herramientas de cribado para el consumo de drogas en adolescentes. Algunas de las más conocidas son las siguientes:
• Protocolo de cribado para jóvenes: es uno de los cuestionarios más fáciles de implementar en la práctica clínica, para detectar un posible consumo de alcohol. La National Institute on Alcohol Abuse and Alcoholism (NIAAA) ha desarrollado una guía en la que se propone empezar con las dos siguientes preguntas y cuyas respuestas se interpretarían según la edad del menor. En la guía, también aparecen estrategias para manejar los problemas detectados(14).
– ¿Tiene amigos que bebieron alguna bebida que contenga alcohol en el último año? — En el último año, ¿alguna vez tomó más que unos sorbos de cualquier bebida que contenga alcohol?
• CRAFFT: es un cuestionario similar al CAGE en adultos. El nombre viene dado por iniciales de palabras clave que aparecen en las 6 cuestiones que propone. Dos o más respuestas afirmativas sugieren la probable presencia de un problema y requerirían de una evaluación más exhaustiva. Consta de las siguientes preguntas:
– C (Car): ¿has viajado en un coche conducido por alguien (incluido tú) que estaba bajo los efectos de alguna sustancia?
– R (Relax): ¿has usado alguna vez alcohol o drogas para relajarte o sentirte mejor contigo mismo?
– A (Alone): ¿has consumido alcohol u otra droga estando solo?
– F (Forget): ¿alguna vez no has recordado cosas que hiciste mientras estabas bajo los efectos del alcohol u otra droga?
– F (Friends): ¿alguna vez te ha dicho tu familia o tus amigos, que debes reducir el consumo de alcohol o cualquier otra droga?
– T (Trouble): ¿has tenido algún problema mientras estabas bajo los efectos del alcohol u otra droga?
• ADIS (Adolescent Drug Involment Scale): cuestionario autoadministrado de 12 ítems que incluye una tabla de medida general de la frecuencia de consumo. No está validada al castellano.
• CPQ-A (Cannabis Problem Questionnaire in Adolescents): otro cuestionario autoadministrado que evalúa específicamente el consumo de cannabis. Validada al castellano.
• Las herramientas Brief Screener for Tobacco, Alcohol, and other Drugs (BSTAD) y la Screening to Brief Intervention (S2BI) cubren una amplia gama de sustancias y brindan una guía clínica breve sobre cómo responder a los resultados de la detección. Ya disponibles en línea. Instrumentos para evaluación exhaustiva.
• DUSI (Drug Use Screening Inventory): se trata de un test autoaplicado que consta de 149 preguntas (responder sí o no), que exploran la presencia de problemas específicos en 10 áreas distintas.
• POSIT (Problem Oriented Screening Instrument for Teenagers): es un cuestionario parecido al anterior, que consta de 139 preguntas (verdadero o falso). No está validada al castellano.
• PESQ (Personal Experience Screening Questionnaire): es un cuestionario autoaplicado que consta de 38 preguntas. Mide la gravedad del problema y la historia de uso de sustancias.
• PEI (Personal Experience Inventory): otro cuestionario autoaplicado de 300 preguntas. Como el anterior, mide la severidad del problema de uso de sustancias, así como los factores de riesgo.
• ADI (Adolescent Diagnostic Interview): es una entrevista estructurada que evalúa la presencia de criterios DSM-III-R para diagnóstico de trastorno por abuso de sustancias. También evalúa el funcionamiento interpersonal, escolar y psicosocial. No está validada al castellano.
• Teen-ASI (Teen-Addiction Severity Index): es una entrevista semiestructurada que evalúa la severidad en 7 áreas distintas. Está validada al castellano.
A pesar de los cuestionarios expuestos, se pueden encontrar dificultades y limitaciones en la evaluación. En caso de dudas o ante la presencia de signos inespecíficos de TUS o salud mental, se recomienda derivar al especialista.
Tratamiento
El terapeuta debe decidir con su juicio clínico cómo ajustar los tratamientos farmacológicos y psicológicos al caso concreto del paciente.
Es importante facilitar el acceso a los diferentes dispositivos de tratamiento, la posibilidad de llevar a cabo evaluaciones exhaustivas y ofrecer servicios de apoyo a las familias, adaptados al nivel de desarrollo, cultura y sexo del menor. Los estudios de seguimiento muestran amplias diferencias en relación a las tasas de recaídas (35-65%), señalando la presencia de trastornos de conductas previos, como los factores más relacionados con este fracaso terapéutico(1).
Como se ha indicado previamente, los adolescentes son especialmente influenciables por su ámbito social, familiar y sus amistades. Por este motivo, a la hora de abordar el tratamiento de un problema de uso de sustancias (TUS) en adolescentes, es recomendable involucrar en la medida de lo posible a los padres y tener en cuenta los círculos en los que se mueve el menor, como la escuela y las amistades(1).
El mantenimiento de la abstinencia en los adolescentes se ha relacionado con una reducción de los problemas interpersonales, una mejora en el rendimiento académico y en la adaptación social(1). Las visitas de seguimiento deben ser frecuentes, especialmente si existe patología psiquiátrica comórbida, y el abordaje debería ser integral.
En cada visita debe hacerse un control de los síntomas psiquiátricos y de la frecuencia de consumos, la presencia de estresores sociales, el cumplimiento de la medicación y la posible aparición de efectos adversos. Se ha evidenciado la efectividad de diferentes abordajes terapéuticos para adolescentes. Cada uno de ellos está diseñado para tratar aspectos específicos del consumo de sustancias en adolescentes, así como las consecuencias de este problema a nivel individual, familiar y social.
La mayor parte de los abordajes se han probado durante periodos de tiempo cortos y es probable que en la práctica clínica real se requiera de tiempos más prolongados de tratamiento. El terapeuta debe decidir con su juicio clínico, cómo ajustar los tratamientos farmacológicos y psicológicos al caso concreto del paciente(15).
Tratamientos psicológicos
La intervención, en cuanto al tratamiento psicológico, consistirá en: animar a cambiar de actitud para mejorar su estado de salud, informar sobre los efectos negativos del consumo, reconocer o señalar aspectos positivos y fortalezas del menor y tratar de plantear un posible plan para reducir o detener el consumo.
• Intervenciones breves: intervención corta que puede llevar a cabo el propio pediatra y que, en ocasiones, es la única oportunidad que tiene un adolescente de plantear el problema de uso de sustancias. Debería centrarse en animarles a cambiar de actitud, para mejorar su estado de salud, informar sobre los efectos negativos del consumo, reconocer o señalar aspectos positivos y fortalezas del menor y tratar de plantear un posible plan para reducir o detener el consumo. En casos graves, es necesario derivar a un centro especializado.
• Terapia cognitivo-conductual: basada en el aprendizaje mediante condicionamiento clásico y operante, como medio para modificar pensamientos erróneos y sistemas negativos de creencias. Ha demostrado su eficacia en diversos ensayos clínicos. Se puede combinar con otras variantes psicoterapéuticas.
• Terapia motivacional: es una intervención terapéutica en la que, mediante una relación empática y sin confrontación, se ayuda al paciente a desplazarse en las diferentes fases de motivación para el cambio (fase precontemplativa, fase contemplativa, fase de preparación, fase de acción y fase de mantenimiento). En función del grado de motivación y la fase en la que se encuentre el paciente, deberían de llevarse a cabo acciones diferentes.
• Terapia familiar breve y estratégica: está dirigida a las interacciones familiares consideradas como las que mantienen o agravan el abuso de drogas y otros problemas conductuales concurrentes de los adolescentes. Incluyen: problemas de conducta en el hogar y en la escuela, conducta opositora, delincuencia, asociación con compañeros antisociales, conducta agresiva y violenta y conducta sexual riesgosa. Basado en el enfoque de tratamiento de los sistemas, donde las conductas de los individuos de la familia tienen relación con lo que ocurre en el sistema familiar en su conjunto(16).
• Terapia multisistémica: basado en la terapia de sistemas e integra la terapia familiar con intervenciones en los otros ámbitos asociados al comportamiento del menor como: características del menor, familia, escuela, grupo de amigos y comunidad. Es un ejemplo de integración de diversos tipos de intervención, ya que implica la terapia familiar y la terapia cognitivo conductual. Se ha obtenido una reducción significativa en el uso de drogas con este tipo de intervenciones, con resultados mantenidos hasta los 6 meses, después de finalizar el tratamiento(17).
• Comunidades terapéuticas: se trata de centros que permiten la separación geográfica del ambiente asociado al consumo y donde se trabajan actividades de comunidad que promueven la integración social y la estructuración de hábitos y rutinas. El objetivo es mantener la abstinencia a través del aprendizaje de conductas adaptativas. Las comunidades terapéuticas son un recurso de utilidad en casos complejos y cuando han fracasado repetidamente los intentos ambulatorios de conseguir la abstinencia.
Tratamiento farmacológico
El único medicamento para la adicción al tabaco en adolescentes aprobado por la FDA de los Estados Unidos, es el parche de nicotina transdérmico. La complicación por la que se consulta con mayor frecuencia y gravedad en el TUS cannabis, es la aparición de cuadros psicóticos.
Los estudios realizados presentan numerosas limitaciones metodológicas, lo cual limita poder alcanzar conclusiones claras. Se han encontrado diferencias en relación al pronóstico y respuesta al tratamiento en función de: edad, raza, nivel socieconómico, gravedad de trastorno y existencia o no de comorbilidad psiquiátrica. Existen diferentes tratamientos farmacológicos que han mostrado efectividad a la hora de tratar la adicción a diferentes sustancias. En numerosas ocasiones existe policonsumo, lo cual dificulta llevar a cabo tratamientos específicos.
El tratamiento psicofarmacológico debe combinarse siempre con intervenciones psicosociales. Los resultados, hasta el momento, en la investigación de tratamientos para el uso de alcohol, opiáceos y nicotina, son preliminares y no se dispone de evidencia suficiente sobre el impacto neurobiológico que podrían producir en un cerebro aún en desarrollo.
Los pacientes con TUS poseen mayor probabilidad de presentar efectos secundarios a la medicación, por la posible combinación con las sustancias de abuso. Otro factor que debe tenerse en cuenta, es el probable abuso del tratamiento prescrito, por lo que se recomienda utilizar fármacos con el menor riesgo de adicción.
El único medicamento para la adicción en adolescentes aprobado por la Administración de Drogas y Alimentos (FDA, por sus siglas en inglés) de EE.UU., es el parche de nicotina transdérmico. Al igual que sucede en el abordaje de pacientes adultos, en algunas ocasiones, se utilizan tratamientos “fuera de ficha técnica” para tratar a adolescentes con adicción a sustancias.
No hay ningún tratamiento aprobado por la FDA para el tratamiento de la adicción a cocaína, cannabis o metanfetamina. Hasta el momento, los fármacos que han mostrado resultados concluyentes en la adicción a opiáceos, nicotina y alcohol son los siguientes:
• TUS opioides: se trata de un trastorno crónico que, en la mayoría de los casos, requiere de un abordaje prolongado en el tiempo. No existen tratamientos que sirvan para todos los pacientes y, por tanto, los casos deben abordarse de forma individualizada.
– Buprenorfina: tratamiento de primera línea en adolescentes. Se trata de un agonista parcial de los receptores opioides que controla los síntomas de abstinencia, pero sin producir los efectos positivos o peligrosos del consumo de otros opiáceos. Existen diferentes presentaciones, bien sea solo o en combinación con naloxona, un antagonista opioide. Recientemente, se ha comercializado en versión depot, lo cual asegura el cumplimiento. Existen dos estudios en los que demuestran su eficacia en la población adolescente, a pesar de no disponer de indicación oficial para uso pediátrico.
– Metadona: se trata de un agonista opioide puro de origen sintético, con mayor duración de acción y menor efecto euforizante que otros agonistas. Se ha utilizado desde hace años en los programas de dependencia a los opiáceos en adultos. No encontraron ningún ensayo controlado que hubiera usado dicho fármaco en adolescentes. La realización de ensayos con jóvenes puede ser difícil, por razones tanto prácticas como éticas. A pesar de ello, en algunos lugares se permite el uso de este tratamiento en adolescentes mayores y en casos en los que han fallado otras alternativas de tratamiento, siempre previo consentimiento parental o del tutor legal, así como autorización del estado para poder usarla. Es la primera línea de tratamiento para las adolescentes embarazadas que presentan dependencia de opiáceos, así como en los casos de adolescentes con dependencia grave a esta sustancia, en los que han fracasado otro tipo de intervenciones. Sin embargo, la eficacia y la seguridad de este tipo de tratamiento no están suficientemente estudiadas en adolescentes(18).
– Naltrexona: antagonista opiáceo aprobado para la prevención de recaídas en pacientes ya abstinentes. Disminuye la obtención del efecto euforizante y/o provoca un cuadro de abstinencia si ha habido consumo reciente de opioides.
• TUS alcohol: en caso de ser necesario llevar a cabo una desintoxicación alcohólica, el tratamiento indicado serían las benzodiacepinas de vida media larga. Una vez desintoxicado y con el objetivo de mantener la abstinencia, existe la posibilidad de utilizar un tratamiento aversivo del alcohol. El uso de interdictores, como el disulfiram (Antabus®), es controvertido, debido a que el patrón más frecuente de consumo en los adolescentes suele ser el episódico e impulsivo. Su uso en la población pediátrica está desaconsejado; sin embargo, debe individualizarse en cada caso y, en ocasiones, puede ser una opción a valorar. La naltrexona se usa en la dependencia de alcohol grave y en patrones de consumo compulsivo de cantidades elevadas de alcohol en adolescentes que refieren craving. Se recomienda la monitorización de las transaminasas y el control del incremento de cortisol y gonadotrofinas, para evitar una posible repercusión en el crecimiento y desarrollo del adolescente. En un ensayo doble ciego que comparaba acamprosato con placebo, se demostró la eficacia de este tratamiento para mantener la abstinencia de alcohol. El uso de anticonvulsionantes, muy utilizados en los adultos, no ha demostrado ser eficaz en esta población, aunque con topiramato se ha publicado un estudio controlado con placebo, doble ciego, en adolescentes y adultos jóvenes en dosis hasta 200 mg/d, observándose una buena tolerancia y una reducción del número de consumiciones por semana. El acamprosato, estaría indicado en pacientes ya abstinentes, para reducir el riesgo de recaídas.
• TUS nicotina: tratamiento sustitutivo con nicotina: se ha demostrado en distintos meta-análisis, ser eficaces y seguros en adolescentes. Activa los receptores nicotínicos a nivel cerebral, alivia algunos de los síntomas físicos de abstinencia, de tal forma que pueda concentrarse en los aspectos psicológicos (emocionales) que causan abandonar el hábito. Lo hay disponible en forma de: parches, chicles, spray nasal, inhaladores o grageas para chupar. El bupropion es un antidepresivo que ha demostrado eficacia a la hora de reducir el craving y los síntomas de abstinencia en fumadores adultos. Por último, la vareniclina también ha demostrado reducir, tanto el deseo de consumo como la abstinencia en estudios en población adulta(19).
• TUS psicoestimulantes: existen muy pocos estudios en deshabituación de sustancias, como la cocaína, anfetaminas u otros psicoestimulantes y, por tanto, no se puede recomendar la utilización de los tratamientos habitualmente usados en adultos. Debido a su frecuente asociación con el alcohol y los efectos potenciadores que tiene este sobre los estimulantes, la abstinencia al alcohol es uno de los pilares de estos tratamientos.
• TUS cannabis: los estudios arrojan datos poco concluyentes. Se han observado resultados positivos con dos moduladores del sistema glutamatérgico (N-acetilcisteína) y gabaérgico (gabapentina) en pacientes con trastorno por consumo de cannabis. En adolescentes, específicamente, se han obtenido resultados positivos en un estudio controlado con N-acetilcisteina, donde se obtuvo un porcentaje de abstinencia superior al placebo (41% vs 27%) al cabo de las 8 semanas de tratamiento, asociado a intervención psicológica. La complicación por la que se consulta con mayor frecuencia y gravedad es la aparición de cuadros psicóticos en contexto de consumo de cannabis(20).
Función del pediatra de Atención Primaria
Es importante que los pediatras de Atención Primaria dispongan de conocimientos básicos sobre el manejo y el cribado del consumo de sustancias en adolescentes. Si bien, los casos complejos deben ser derivados a centros específicos de adicciones y salud mental; en muchas ocasiones, el seguimiento puede ser realizado por el propio pediatra. Actuaciones orientadas a la prevención e intervención precoz, son de gran importancia para el buen pronóstico del caso.
A la hora de realizar el diagnóstico, se pueden utilizar herramientas como: cuestionarios, entrevistas estructuradas y test cualitativos de tóxicos en orina; si bien, la evaluación clínica sigue siendo el elemento más importante en este proceso. En la siguiente página web, perteneciente al Plan Nacional sobre Drogas, podemos encontrar la localización y teléfonos de los centros de atención a drogodependencias, distribuidos por toda la geografía española: https://pnsd.sanidad.gob.es/.
Conflicto de intereses
No hay conflicto de interés en la elaboración del manuscrito.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio de los autores.
1. Ramos-Quiroga JA. Diagnóstico y manejo de los trastornos por consumo de sustancias en adolescentes. Editorial Médica Panamericana. ISBN: 978-84-9110-099-7.
2. Prado RM. Consumo de tabaco, alcohol y drogas en la adolescencia. Pediatr Integral. 2013; XVII: 205-16.
3. Plan Nacional Sobre Drogas (PNSD). Ministerio de Sanidad, Consumo y Bienestar Social. Encuesta sobre el uso de Drogas en Enseñanzas Secundarias en España, del Gobierno para el Plan Nacional sobre Drogas. 2021.
4. Belcher HME, Shinitzky HE. Substance abuse in children: Prediction, protection, and prevention. Arch Pediatr Adolesc Med. 1998; 152: 952-60.
5.** Ali S, Mouton CP, Jabeen S, Ofoemezie EK, Bailey RK, Shahid M, et al. Early detection of illicit drug use in teenagers. Vol. 8, Innovations in Clinical Neuroscience; 2011. p. 24-8.
6. Alejandro MH. Consumo de alcohol y drogas en adolescentes. Rev Médica Clínica Las Condes. 2011; 22: 98-109.
7.** Solis JM, Shadur JM, Burns AR, Hussong AM. Understanding the diverse needs of children whose parents abuse substances. Curr Drug Abuse Rev (Internet). Citado el 20 de junio de 2020. 2012; 5: 135-47.
8. Shadur JM, Hussong AM. Friendship intimacy, close friend drug use, and self-medication in adolescence. J Soc Pers Relat. 2014; 31: 997-1018.
9. Muñoz-Rivas MJ, Luis J, López G, Gómez G. Factores familiares de riesgo y de protección para el consumo de drogas en adolescentes. Vol. 13. Psicothema. 2001.
10. Pons Díez J. El modelado familiar y el papel educativo de los padres en la etiología del consumo de alcohol en los adolescentes. Rev Esp Salud Publica. 1998; 72: 251-66.
11.** Hopkins GL, McBride D, Marshak HH, Freier K, Stevens J V, Kannenberg W, et al. Developing healthy kids in healthy communities: eight evidence-based strategies for preventing high-risk behaviour. Med J Aust. 2007; 186: S70-3.
12. Vidal-Infer A, Arenas MC, Daza-Losada M, Aguilar MA, Miñarro J, Rodríguez-Arias M. High novelty-seeking predicts greater sensitivity to the conditioned rewarding effects of cocaine. Pharmacol Biochem Behav. 2012; 102: 124-32.
13. Matalí Costa JL, Pardo Gallego M, Trenchs Sainz De La Maza V, Serrano Troncoso E, Gabaldón Fraile S, Luaces Cubells C. Consumo de drogas en adolescentes. Dilema ético en el abordaje diagnóstico-terapéutico. An Pediatr. 2009; 70: 386-90.
14. Winters KC. Advances in the science of adolescent drug involvement: Implications for assessment and diagnosis-experience from the United States. Vol. 26, Current Opinion in Psychiatry. 2013. p. 318-24.
15. Principios de tratamientos eficaces. National Institute on Drug Abuse (NIDA). Disponible en: https://nida.nih.gov/es/publicaciones/principios-de-tratamientos-para-la-drogadiccion-una-guia-basada-en-las-investigaciones/principios-de-tratamientos-eficaces.
16. Santisteban DA, Suárez-Morales L, Bobbins MS, Szapocznik J. Brief strategic family therapy: Lessons learned in efficacy research and challenges to blending research and practice. Fam Process. 2006; 45: 259-71.
17. Henggeler SW, Halliday-Boykins CA, Cunningham PB, Randall J, Shapiro SB, Chapman JE. Juvenile drug court: enhancing outcomes by integrating evidence-based treatments. J Consult Clin Psychol. 2006; 74: 42-54.
18. Borodovsky JT, Levy S, Fishman M, Marsch LA. Buprenorphine Treatment for Adolescents and Young Adults with Opioid Use Disorders: A Narrative Review. Journal of Addiction Medicine. Lippincott Williams and Wilkins. 2018; 12: 170-83.
19. Jiloha RC. Pharmacotherapy of smoking cessation. Indian J Psychiatry. 2014; 56: 87-95.
20. Nielsen S, Gowing L, Sabioni P, Le Foll B. Pharmacotherapies for cannabis dependence. Cochrane Database Syst Rev. 2019; 1: CD008940.
Bibliografía recomendada
- Ali S, Mouton CP, Jabeen S, Ofoemezie EK, Bailey RK, Shahid M, et al. Early detection of illicit drug use in teenagers. Innovations in Clinical Neuroscience. 2011; 8: 24-8.
Artículo muy interesante sobre cómo diagnosticar precozmente el consumo de sustancias en adolescentes.
- Solis JM, Shadur JM, Burns AR, Hussong AM. Understanding the diverse needs of children whose parents abuse substances. Curr Drug Abuse Rev (Internet). Citado el 20 de junio de 2020. 2012; 5: 135-47.
Artículo en el que se abordan las carencias y necesidades de los jóvenes que crecen en ambientes donde se consumen drogas.
- Hopkins GL, McBride D, Marshak HH, Freier K, Stevens J V, Kannenberg W, et al. Developing healthy kids in healthy communities: eight evidence-based strategies for preventing high-risk behaviour. Med J Aust. 2007; 186: S70-3.
Artículo que se focaliza en estrategias con base científica, que ayudan a prevenir conductas de riesgo y consumo de sustancias en población infantil.
| Caso clínico |
|
Varón de 14 años que acude a consulta, refiriendo “tener la sensación de que le miran por la calle, le critican y, a veces, cree que le persiguen”. Explica que esto le ocurre desde hace 3 meses. Además de las percepciones referidas, dice encontrarse cada vez “más bajo de ánimo, sin energía para hacer las cosas que debería”. Cuando está con los amigos sí disfruta y no presenta absentismo académico. Niega episodios similares en el pasado. No tiene patologías orgánicas de interés ni antecedentes psiquiátricos. En relación a los hábitos tóxicos, refiere consumir alcohol de forma lúdica los fines de semana (unos 10 UBEs; Unidad de Bebida Estándar de alcohol, que en España equivale a 10 gramos de alcohol) y fumar 4 porros al día. Tiene un tío diagnosticado de esquizofrenia.
|

 Gynecological examination and most common abnormalities of the menstrual cycle in adolescence
Gynecological examination and most common abnormalities of the menstrual cycle in adolescence