|
| Temas de FC |
M. Riera Campillo
Servicio de Cirugía Ortopédica y Traumatología. Hospital de Cabueñes. Gijón
| Resumen
Las variaciones de la normalidad en el pie infantil son frecuentes, constituyendo una fuente de preocupación habitual en los familiares del niño y, por tanto, de consulta al pediatra. La deformidad de los pies supone el segundo motivo de derivación a la consulta del traumatólogo tras el dolor musculoesquelético, siendo la primera causa en el grupo de edad de la primera infancia y la edad preescolar, junto con la alteración en el patrón de marcha. La evolución fisiológica de la huella plantar, con la presencia de un 44% de niños con pie plano entre los 3 y los 6 años de edad, se correlaciona con el pico de consultas propiciadas por la preocupación de los padres por la estática de los pies durante esas etapas del desarrollo. Debemos tener en consideración, por ello, tanto el desarrollo normal como la exploración básica del pie, para conocer aquellas condiciones que pueden requerir algún tratamiento específico por parte del traumatólogo. |
| Abstract
Variants of normality in the pediatric foot are frequent, constituting a source of habitual worry in the relatives of the child and therefore of consultation to the peditrician. Foot deformity is the second reason for consulting the orthopedic surgeon, after musculoskeletal pain, being the first cause in the age group of early childhood, together with abnormalities of the walking pattern. The physiological progress of the footprint, as 44% of children have flat feet between 3 and 6 years of age, is correlated with the peak of consultations caused by the parent ́s concern about the static of the feet during those stages of development. Understanding the normal development and basic examination of the foot is essential to recognize those conditions that may require specific treatment by the orthopedic surgeon. |
Palabras clave: Deformidades del pie; Dolor en el pie; Pie plano.
Key words: Foot deformities; Foot pain; Flat foot.
Pediatr Integral 2019; XXIII (4): 203 – 211
El pie normal y su patología
Conceptos básicos
Las deformidades del pie en la edad infantil suponen, según el análisis de un artículo de revisión sobre las causas de derivación a una consulta de Atención Especializada, el segundo motivo de consulta al traumatólogo tras el dolor musculoesquelético, convirtiéndose en la primera, junto con la alteración en el patrón de marcha, en el grupo de edad escolar(1).
El conocimiento en la consulta de Atención Primaria de la evolución fisiológica de la huella plantar y el desarrollo de la extremidad inferior, resulta fundamental para el diagnóstico correcto de aquella patología del pie infantil que acudirá a nuestra consulta; por ejemplo, la presencia de un planismo fisiológico entre los 3 y los 6 años de edad, se correlaciona con una alta incidencia de consultas en relación con la preocupación de los padres(2).
Desarrollo normal
El arco longitudinal del pie se desarrolla conforme se produce el desarrollo infantil, de forma que durante la primera infancia, la laxitud presente en el niño junto con la abundante grasa subcutánea de la planta, hacen que se produzca un aplanamiento del arco longitudinal(3). Su flexibilidad quedará patente en las maniobras exploratorias que describiremos a continuación.
Anatomía del pie
La anatomía del pie consta de un conjunto de 26 huesos articulados entre sí y conformando tres unidades funcionales que son: el retropié, mediopié y antepié. La descripción anatómica, así como biomecánica de estas unidades se encuentra exhaustivamente descrita en el artículo de Montón y Cortés de esta misma revista(4).
Movimientos del pie
Los movimientos que se llevan a cabo en la articulación tibioastragalina son, principalmente, los de flexión plantar y dorsiflexión. La alteración de la amplitud de este movimiento condiciona las siguientes deformidades:
• Pie talo: pie en flexión dorsal.
• Pie equino: pie en flexión plantar.
A nivel de la articulación subastragalina, ocurren los movimientos de inversión y eversión; en los cuales, el pie gira hacia adentro y hacia fuera sobre un eje frontal, acercando o alejando el pie hacia el plano medio. Su alteración provoca las siguientes deformidades:
• Pie valgo: el retropié mira hacia afuera.
• Pie varo: el retropié mira hacia dentro.
En la articulación mediotarsiana, tienen lugar los movimientos de adducción y abducción, que ocurren sobre un plano transverso, acercando o alejando el antepié de la línea media. Las deformidades que se producen a consecuencia de su alteración son:
• Pie abducto: el antepié se encuentra desviado hacia fuera.
• Pie aducto: el antepié se encuentra desviado hacia la línea media.
Estas diferentes condiciones pueden asociarse entre sí, constituyendo deformidades más complejas, como el pie zambo o el talo valgo.
Exploración física
Una correcta anamnesis y exploración básica nos permitirá diagnosticar la mayoría de los trastornos del pie, diferenciando lo fisiológico de lo patológico, evitando así la realización de pruebas innecesarias y permitiendo instaurar un tratamiento de forma precoz, si ello fuera necesario.
La exploración del pie no difiere mucho de nuestra sistemática en cualquier otra patología:
• Anamnesis: es evidente que nuestra anamnesis es diferente en función de la edad que tenga el niño. La presencia de una deformidad en un lactante nos obligará a realizar un interrogatorio dirigido a los padres sobre los antecedentes familiares del paciente y las circunstancias que rodearon el embarazo y el parto.
A medida que el niño crece, orientaremos las preguntas hacia: la existencia de dolor, la realización de actividad deportiva, el deporte practicado y el tiempo semanal que le dedica. Como veremos, determinadas patologías dolorosas del pie se relacionan con la práctica de algún deporte en concreto (como las fascitis plantares en el atletismo) o con la falta de preparación previa a la práctica deportiva (estiramientos, calentamiento).
Todo ello, nos permitirá clasificar el motivo de consulta en tres grupos básicos: dolor, deformidad o alteración funcional.
• Inspección: comienza en el momento que el niño entra en la consulta; la observación del tipo de calzado, así como las zonas de la suela que presenten un mayor desgaste, nos darán pistas sobre posibles alteraciones en la marcha.
Del mismo modo, la simple observación del pie, nos dará información sobre deformidades digitales (clinodactilias, sindactilias, dedos supernumerarios…). Igualmente, debemos explorar la posible existencia de hiperqueratosis, altamente infrecuentes en los niños y que no son más que la manifestación de un exceso de carga de forma localizada, o bien la señal de un roce excesivo con el calzado (como ocurre en el caso de dedos en martillo, a nivel de la articulación interfalángica).
Procederemos, a continuación, a explorar el pie en bipedestación, preferiblemente sobre un podoscopio. Así, podremos valorar el comportamiento del pie con la carga:
- La huella plantar, que será diferente dependiendo de la edad del niño, evolucionando desde una huella con apoyo casi cuadrangular en el niño pequeño, hasta el aspecto que tendrá en la edad adulta, siendo normal un apoyo en: talón, borde externo del pie y cabezas metatarsales.
- La actitud que toma el retropié, bien sea en varo o valgo: se evalúa la alineación del talón con respecto a la pierna, considerándose fisiológico un valgo de hasta 7°. Posteriormente, mandaremos al niño colocarse de puntillas, debiendo virar al varo para considerarse un resultado normal, y que pone de manifiesto la flexibilidad del valgo.
- la actitud de los dedos pequeños: las deformidades de los dedos, que se deben a hiperfunción de la musculatura flexora o extensora (dedos en garra), quedan de manifiesto al ponerse el niño de pie; la existencia de signos inflamatorios puede traducir la presencia de conflictos con el calzado.
• Palpación: el objetivo de la palpación es la localización de puntos dolorosos; en el caso del pie, la escasa proporción de partes blandas nos facilita la localización de puntos óseos dolorosos, siendo útil, también, si sospechamos, por ejemplo, la existencia de un escafoides supernumerario.
• Balance articular: ante una deformidad del pie, es fundamental distinguir si se trata de una alteración flexible o no, valorando la rigidez de las diferentes articulaciones, de manera que cuanto más estructurada sea dicha deformidad, más dificultades encontraremos en su corrección.
Iniciaremos la exploración en la camilla, valorando el rango de movilidad de la articulación tibioastragalina, que debe ser de unos 20° de flexión dorsal y unos 40° de flexión plantar. La existencia de una flexión dorsal inferior a 10° con la rodilla en extensión o de 20° con la rodilla en flexión (test de Silfverskiöld), debe hacernos pensar en un acortamiento del complejo gastrosóleo.
Valoraremos, también, la movilidad subastragalina mediante el análisis de la inversión/eversión. Limitaciones en la amplitud de este movimiento con respecto al pie contralateral, nos deben hacer sospechar la posible existencia de coaliciones tarsales en el niño mayor.
La movilidad activa y pasiva de las pequeñas articulaciones de los dedos nos dará idea de la rigidez de las deformidades de los dedos pequeños y, por tanto, de su capacidad de corrección con métodos ortopédicos.
• Exploración del ciclo de la marcha: en los niños que ya caminan, es indispensable evaluar su manera de caminar. El ciclo de la marcha debe iniciarse con una fase de taloneo, que faltará en el caso de niños con Aquiles corto (pie equino), compensado con una hiperfunción de los dorsiflexores, que puede desembocar en una deformidad en garra de los dedos pequeños.
No obstante, la marcha en equino es relativamente frecuente en los niños (sobre todo, menores de dos años) y no debe considerarse patológica, salvo que se confirme en la exploración de la movilidad del balance articular en la camilla.
Evaluaremos, también, la actitud del antepié, de forma que en vista posterior la visión de los dedos pequeños por fuera del eje de la pierna (“too many toes”) nos hará pensar en un pie abducto y, al contrario, si el hallux aparece por dentro del eje de la marcha, pensaremos en un pie aducto.
Patología congénita
Saber diferenciar las deformidades del pie al nacimiento con buen pronóstico de aquellas que precisarán tratamiento por el traumatólogo, es preciso para evitar las secuelas indeseadas.
Pie calcáneo valgo
Llamado también pie talo, se trata de la deformidad congénita que con más frecuencia aparece en el recién nacido (hasta el 50% de los recién nacidos según algunos autores(5). Es debido a una mala posición fetal, formando parte del conocido como “síndrome del niño moldeado”. Su importancia radica en saber diferenciarlo del astrágalo vertical congénito, que sí supone una entidad grave.
En esta deformidad, el pie se encuentra en una posición de talo (dorsiflexión y eversión), llegando a contactar, en ocasiones, el dorso del pie con la tibia del niño. Lo clasificaremos en función de la amplitud que consigamos al realizar la flexión plantar pasiva, de manera que puede ser etiquetado como: leve, moderado y grave. En cualquier caso, el pronóstico siempre es benigno.
Metatarso aducto
Se trata de una deformidad en aducto del antepié, sin afectación del retropié: a diferencia del pie zambo, no encontraremos equinismo ni varo del calcáneo.
Clásicamente, se ha diferenciado entre metatarso aducto, cuando la deformidad es flexible y se corrige pasivamente, y metatarso varo, en aquellas otras que se presentan con un componente de rigidez. Actualmente, tiende a considerarse la misma entidad con mayor o menor gravedad, dependiendo del grado de corrección pasiva que permita.
Por debajo del año de vida, el tratamiento consiste en las manipulaciones correctoras por parte de los padres, existiendo dudas sobre la efectividad de ortesis o calzado corrector. Se considera que el 85-90% de los casos se normalizan durante el primer año de vida(6).
En los casos severos, se plantea el tratamiento con yesos correctores por parte del especialista, debiendo dirigirse a esta consulta los casos inicialmente rígidos y aquellos con mala evolución espontánea, durante el primer año.
En aquellos pocos pacientes en los que no se produce la corrección espontánea en la primera infancia, se debe plantear el tratamiento quirúrgico mediante osteotomías(7).
Pie zambo
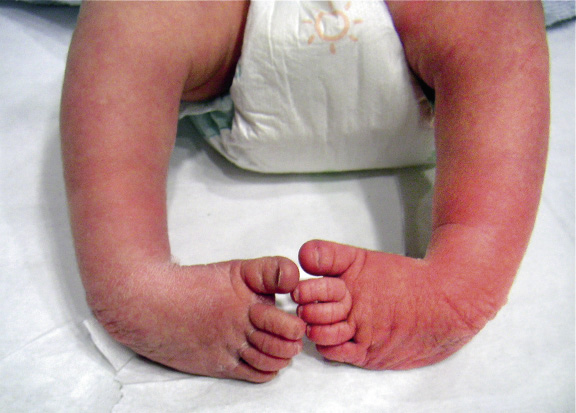
Se trata de una deformidad congénita que se desarrolla a partir del segundo trimestre del embarazo, en la que se combinan cuatro componentes: equino, varo, cavo y aducto (Fig. 1).
Figura 1. Pie zambo bilateral al nacimiento, en el que pueden observarse las cuatro deformidades combinadas: varo, equino, aducto y cavo.
Es más frecuente en varones y hasta en un 50% es bilateral. Afortunadamente, en el momento actual, el diagnóstico suele ser prenatal, de forma que los padres pueden ser informados, durante el embarazo, del diagnóstico y tratamiento de esta patología. Al nacimiento, nos encontraremos con un pie con las deformidades descritas y que no somos capaces de corregir de manera pasiva, que debemos saber distinguir de otras deformidades frecuentes en el neonato (Tabla I).
Además, dada la posible asociación con displasia de cadera, procederemos a la exploración detenida de la pelvis.
Una vez diagnosticado un pie zambo, lo remitiremos con la mayor brevedad posible a un centro de Ortopedia Infantil para su tratamiento, que debe instaurarse lo antes posible, aunque siempre por una persona formada específicamente en esta patología.
El tratamiento empleado actualmente en la mayoría de los centros, es el descrito por el profesor Ponseti(8), consistente en la aplicación de yesos seriados y una tenotomía percutánea del tendón de Aquiles, tras corregir todos los componentes salvo el equino. La utilización de férulas nocturnas posteriores hasta los cuatro años de vida, mantiene la corrección que se obtiene en la mayoría de los casos. Durante el tratamiento, debemos hacer ver a los padres que su colaboración es fundamental para el resultado final: el mal cumplimiento con las férulas es la principal causa de recidiva y supone retomar el tratamiento de nuevo desde el principio y aumenta el riesgo de secuelas, así como de precisar cirugía. La implicación de padres y niños en la cumplimentación del método es un reto que tanto traumatólogos como pediatras debemos perseguir. El diagnóstico prenatal se realiza en la mayoría de los casos, por lo que es durante el embarazo, cuando podemos conectar y comenzar la colaboración con los padres; de forma que, al nacimiento, todo resulta más fácil y comprensible para ellos.
Otro detalle que no debemos olvidar, es que el pie zambo tiene una anatomía patológica característica, de forma que tanto los huesos del tarso como músculos y ligamentos se encuentran hipoplásicos, de forma que se produce un acortamiento del pie, unido a atrofia de la pantorrilla. Debido a ello, la extremidad nunca será exactamente igual a la contralateral en caso de zambos unilaterales, de forma que el pie afecto suele ser aproximadamente un centímetro más corto que el sano, y la pantorrilla presentará una asimetría con respecto a la opuesta, incluso en el caso de un tratamiento exitoso. Esto es algo que, a su vez, debemos saber transmitir a los padres para evitar falsas expectativas.
La finalidad del tratamiento es conseguir un pie plantígrado, no doloroso y que sea capaz de realizar una función completa, sin precisar un calzado especial.
Astrágalo vertical congénito
Denominado también pie en mecedora, por el aspecto que presenta el pie al nacimiento. En esta entidad, se produce una luxación plantar de la cabeza del astrágalo con respecto al escafoides. Con frecuencia, se asocia a otras patologías como el mielomeningocele o la artrogriposis.
Nos encontraremos con un pie con una deformidad en balancín y que no responde a la manipulación pasiva. No debemos confundirlo con el pie talo-valgo, ya que en este último, no hay equino y, además, la deformidad es flexible.
El tratamiento de esta patología debe realizarse por un especialista; ya que, aunque suele iniciarse con la colocación de yesos seriados, la necesidad de intervención quirúrgica es la norma.
Sindactilias/polidactilias
La presencia de fusión de los dedos o sindactilia, generalmente, no produce incapacidad funcional y no suele precisar tratamiento quirúrgico.
La presencia de dedos supernumerarios (a menudo, asociada a sindactilia) puede provocar conflicto en el calzado, por lo que es frecuente la necesidad de extirpación quirúrgica para evitar la aparición de dolor. El dedo a extirpar debe analizarse de forma individual en cada paciente (Fig. 2).
 |
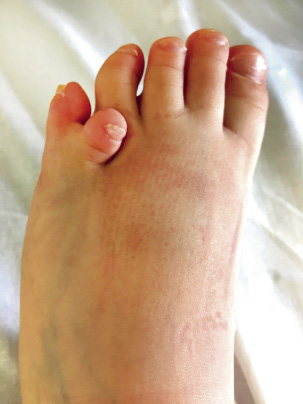 |
Figura 2. Pie con una polisindactilia del 5º dedo. Al lado, polidactilia mal tolerada que precisa extirpación quirúrgica.
Pie plano
El pie plano constituye una fuente frecuente de consultas, aunque en la mayoría de los casos, no precisará otro tratamiento más que el seguimiento clínico.
Denominamos a un pie como plano, cuando existe una desaparición o falta de formación de la bóveda plantar, de forma que hay un aumento del área de contacto plantar. Se considera que el arco plantar comienza a formarse a partir de los 4-6 años, influyendo tanto la desaparición de la grasa plantar como la disminución de la laxitud ligamentosa y, en general, el desarrollo tanto de la estructura ósea como muscular. Por todo ello, no podemos considerar a un pie plano per sé como algo patológico, aunque, sin embargo, constituye la causa de consulta ortopédica más frecuente en la edad pediátrica; como dice el Dr. Dimeglio, el pie plano es un “problema” que hay que saber desdramatizar(9). Los padres nos demuestran su preocupación; porque, a menudo, ellos mismos han sido tratados en la infancia por este mismo motivo. De hecho, asumen que su buen resultado es debido a ese tratamiento ortopédico y no a la evolución natural de la deformidad, y ahora quieren lo mismo para sus hijos, solo que mejor y más pronto(10).
En la mayoría de los casos, nos enfrentaremos a un pie plano flexible, que mejora de forma espontánea durante el desarrollo. Ahora bien, ¿cómo sabemos que un pie plano no es patológico? El pie debe ser: indoloro, funcional y flexible en la exploración. Hay que asegurarse de que el pie no está rígido, para ello haremos la movilización pasiva, tanto del retro como del medio y antepié, que debe ser completa, simétrica y no dolorosa. Igualmente, el Aquiles no debe estar tenso, y pasar de unos 15° de dorsiflexión pasiva(11). Debemos hacer al niño caminar de puntillas y talones, al caminar en sus punteras, observaremos cómo se forma el arco plantar, igual que durante la maniobra de extensión del hallux o test de Jack. Ambas maniobras son características de un pie plano flexible.
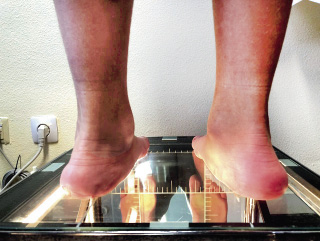
El retropié valgo suele acompañar a esta entidad clínica. Para comprobar su flexibilidad, haremos al niño ponerse de puntillas sobre el podoscopio, observando cómo se produce la varización del calcáneo (Fig. 3).
 |
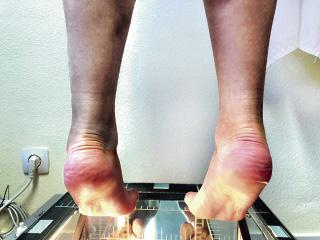 |
Figura 3. Imagen en la que se pone de relieve, la flexibilidad del valgo de retropié, al observarse la varización que se produce al poner al niño de puntillas.
Se ha demostrado, mediante distintos estudios, que las plantillas no corrigen un pie plano, pero sí es cierto que pueden ayudar a equilibrarlo, evitando la aparición de dolor o “cansancio” y favoreciendo la realización de la actividad física a los niños con planismo importante(12). Por tanto, aunque la valoración e información a los padres puede realizarla el pediatra, es cierto que aquellos pacientes a los cuales esta entidad supone algún tipo de limitación funcional, sí estaría indicada la derivación a un especialista, con el fin de recetar un tratamiento ortésico.
Cuando un pie plano se hace doloroso o rígido durante la adolescencia, debemos sospechar la existencia de una coalición tarsal (Tabla II).
Este caso, así como otras causas de pie plano no flexible (como el neurológico), deben ser remitidas a la consulta del traumatólogo, ya que pueden precisar tratamiento quirúrgico(13).
Al final de este capítulo, se ofrece un algoritmo de diagnóstico y tratamiento ante una consulta por planismo.
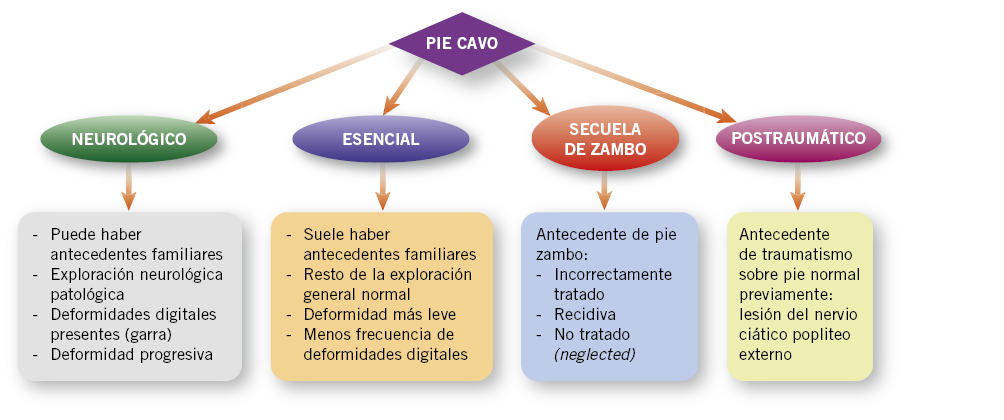
Pie cavo
Ante un pie cavo nos plantearemos, en primer lugar, la etiología neurológica, sin olvidar preguntar por los antecedentes familiares.
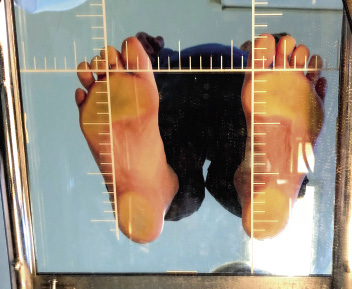
Consiste en la existencia de una elevación del arco longitudinal plantar, de forma que disminuye la superficie de contacto plantar (Fig. 4).
 |
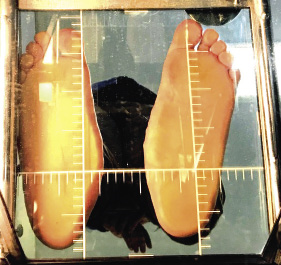 |
Figura 4. Aspecto de un pie cavo en el podoscopio, comparado con el aumento de la superficie plantar en contacto en el pie plano.
Con frecuencia, se asocia a varo del retropié y dedos en garra, siendo, con frecuencia, pies que llegan a ser dolorosos aún en el caso de un cavismo fisiológico, dolor que puede manifestarse en forma de talalgias (por acortamiento de la fascia plantar), metatarsalgias, dolor en el dorso del pie por empeine o en el dorso de los dedos, por la deformidad en garra.
Siempre debemos tener presente ante un pie cavo que clásicamente se ha considerado que su principal etiología es la neurológica (Tabla III).
De hecho, hemos de preguntar por posibles antecedentes familiares en busca de una enfermedad de Charcot-Marie-Tooth que, en muchas ocasiones, se diagnostica precisamente ante el hallazgo de un pie cavo. En el caso de un cavismo fisiológico, encontraremos también antecedentes familiares más o menos cercanos, con historia de dolor o dificultades con el calzado. Sin embargo, en este último caso, la exploración neurológica es normal y, además, es mucho menos frecuente la aparición de deformidades en garra de los dedos (Fig. 5).
Figura 5. Características clínicas de las distintas causas de pie cavo. Fuente: elaboración propia.
En la exploración física, nos encontraremos con: una elevación del arco plantar, un escaso apoyo en el podoscopio, faltando en casos severos el apoyo lateral y un empeine prominente. En la planta del pie, las zonas de hiperqueratosis nos indican las zonas de hiperpresión, habitualmente, en las cabezas de los metatarsianos y el talón. Al hacer la dorsiflexión pasiva del antepié, la fascia plantar se pone tensa y se hace evidente su acortamiento.
El tratamiento con plantillas será necesario siempre que el pie sea doloroso. Tanto en este caso como si sospechamos la posible causa neurológica, remitiremos al niño a la consulta del especialista. La cirugía solo está indicada ante una deformidad grave o si el dolor o la incapacidad no pueden ser controlados con medidas ortésicas.
Deformidades del antepié y de los dedos
En la mayoría de las ocasiones, las deformidades del antepié y los dedos en los niños, son patología que podremos observar en alguno de sus familiares cercanos. Con alguna excepción, están presentes desde el nacimiento y, en general, no suelen ser limitantes durante la edad infantil, aunque pueden convertirse en una deformidad rígida y dolorosa al llegar a la adolescencia o la edad adulta.
Hallux valgus
El hallux valgus es la deformidad en valgo de la primera articulación metatarsofalángica. Su presencia en la edad infantil, habla de un proceso hereditario que fácilmente encontraremos en algún familiar, aunque también es más frecuente en pacientes neurológicos.
En la exploración, encontraremos una prominencia a nivel de la cabeza del primer meta (denominado bunión) con una desviación en valgo del dedo. En ocasiones, sobre el bunión se desarrolla una bursitis, por lo que la zona estará roja y caliente, en relación con el roce que produce el zapato.
La prevención durante la infancia es fundamental para evitar el desarrollo de un pie doloroso en la adolescencia o la edad adulta joven, mediante el uso de zapatos anchos o, en su caso, ortesis separadoras. Nuestro papel en la consulta de Atención Primaria o Especializada, debe orientarse hacia el consejo sobre el calzado adecuado que el niño debe llevar para evitar problemas futuros.
En algunos casos excepcionales, la deformidad se hace limitante durante la infancia; no obstante, el tratamiento quirúrgico debe retrasarse lo más posible, para evitar las recurrencias que son más frecuentes durante la edad infantil. Aun así, en aquellos casos en los que sea inevitable, se solicitará la evaluación por el especialista para valorar la indicación de intervención. Actualmente, el desarrollo de técnicas percutáneas ha acortado sensiblemente, tanto el tiempo quirúrgico como la recuperación en las distintas deformidades del antepié(14,15).
Hallux valgus interfalángico
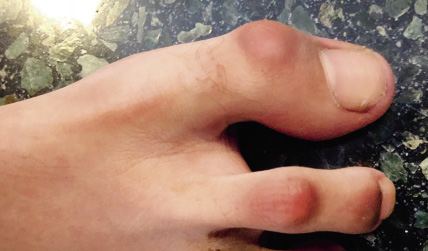
Con bastante frecuencia, encontramos esta deformidad más leve, en la que la desviación en valgo no se encuentra a nivel de la metatarsofalángica del hallux, sino en la articulación interfalángica, situándose la falange distal en valgo.
Generalmente, bilateral e igualmente presente de manera habitual en algún familiar, suele resultar asintomático, aunque, en ocasiones, puede producirse el roce del zapato en la zona de la desviación, apareciendo una bursitis o hiperqueratosis local que puede ser dolorosa (Fig. 6).
Figura 6. Bursitis producida por el calzado en un paciente con hallux valgus interfalángico y segundo dedo en garra.
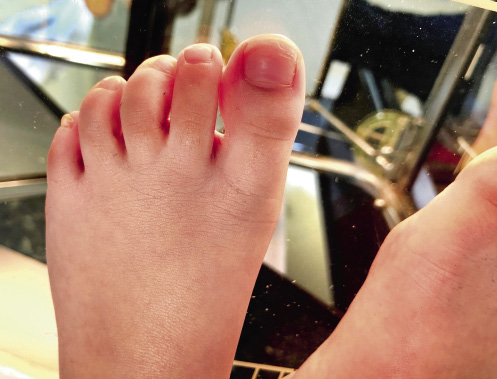
Dedo rizado
Los dedos rizados, curvados o rotados, como también se denominan, son deformidades muy frecuentes en los niños, que ocurren de manera generalmente simétrica y suelen afectar a 3º o 4º dedos. Se trata de una actitud del dedo en flexión y rotación de la articulación interfalángica distal, de manera que tienden a colocarse por debajo del dedo adyacente (Fig. 7).
Figura 7. Tercer dedo rizado leve en posición de infraducto bajo el segundo dedo.
En general, se trata de una deformidad estética que solo requerirá tratamiento con ortesis o vendaje corrector en caso de que sea dolorosa, rígida o que produzca alguna incomodidad en el calzado.
Dedos supraductos o suprabductos
La desviación de los dedos pequeños por encima o por debajo de los adyacentes es bastante común. En general, deformidades flexibles y bien toleradas que no precisan tratamiento.
Sin embargo, cuando esto ocurre a nivel del 5º (lo que se denomina quintus varus), es más frecuente que se haga doloroso al producirse un conflicto en el zapato. Además, el dedo más lateral es difícil de ortetizar, con lo que tampoco podremos ayudarlo con medidas conservadoras. Este hecho, unido al de que suele ser una deformidad más estructurada, hace que el quintus varus sea una deformidad que puede precisar tratamiento quirúrgico en la edad adulta o incluso en la infantil.
Patología dolorosa del pie
El dolor musculoesquelético es el motivo de derivación más frecuente a la consulta del traumatólogo(1). La mayoría de estas consultas tienen un antecedente traumático presente; no obstante, no debemos olvidar todas aquellas causas que pueden producir dolor sin que exista un traumatismo previo. Dentro de estas últimas, la aparición de dolor suele ocurrir, en general, en torno a la edad escolar y, sobre todo, en la adolescencia.
Osteomielitis
Las infecciones del pie son relativamente frecuentes. La artritis séptica suele ocurrir en la articulación del tobillo, aunque también, de manera menos común, en cualquier otra articulación del pie. La osteomielitis bien sea hematógena o por contigüidad (heridas punzantes, uñas encarnadas, roces del calzado, dermatitis), puede manifestarse por dolor espontáneo en el pie.
La clínica insidiosa se distingue de otras etiologías por su persistencia en las horas del sueño, así como los signos inflamatorios acompañantes. Ante la sospecha diagnóstica, buscaremos posibles puertas de entrada y realizaremos una analítica para confirmación. Las pruebas de radiología simple no son representativas hasta que han pasado semanas del inicio de la infección. La ecografía y, sobre todo, la resonancia magnética, nos aportarán información más precoz.
En cuanto al tratamiento, habitualmente es suficiente con la aplicación de los protocolos antibióticos y, en raras ocasiones (absceso persistente o cronificación de la infección), puede ser necesario el desbridamiento quirúrgico.
Fracturas de estrés
La historia de fracturas en el pie sin traumatismo, es poco habitual en los niños. La localización más frecuente son los metatarsianos, aunque pueden ocurrir en cuboides o calcáneo. La historia suele ser similar a la infección osteoarticular, aunque la aparición del dolor suele ser más insidiosa y, generalmente, se presenta con menos signos inflamatorios; aunque el edema está presente, el enrojecimiento y aumento de temperatura locales no son tan evidentes como en la osteomielitis.
La fractura por fatiga tiende hacia la curación, sin precisar ningún tipo de inmovilización, únicamente está recomendado el zapato ancho y cómodo, y el reposo de actividad hasta que cedan los síntomas.
Talalgias
El retropié es posiblemente la localización más habitual de dolor en el pie infantil. Sus causas son muchas y, para hacer una correcta filiación, debemos proceder a realizar una exploración sistemática. Lo más importante, es localizar si el punto doloroso es óseo (como en el caso del Sever) o de partes blandas, si se produce en reposo o al iniciar la marcha (como ocurre en las fascitis plantares) o bien al final de la actividad deportiva (tendinitis aquílea). Observaremos, también, si el niño tiene un pie cavo, que predispone al desarrollo de fascitis plantar de repetición.
Solo estará indicada la realización de Rx en el caso de que sospechemos un Sever para confirmación, porque el diagnóstico en todas estas entidades es clínico.
En cualquier caso, el tratamiento de la talalgia de cualquier origen es conservador, mediante: el reposo de actividad deportiva, el frío local y los antiinflamatorios. En casos de persistencia, pueden ser necesarias las plantillas de descarga.
Metatarsalgias
Más habituales en el caso de niños con pie cavo, veremos signos de sufrimiento cutáneo bajo las cabezas de los metatarsianos en forma de hiperqueratosis. Cuando aparece el dolor, es el momento de remitir al niño a la consulta del especialista para recetar unas plantillas a medida.
Un caso especial de metatarsalgia son las fracturas de estrés, más frecuentes en el 2º metatarsiano, y que diagnosticaremos en la radiografía simple (teniendo en cuenta que, inicialmente, esta puede ser normal), que puede ser preciso repetir hasta ver el callo perióstico que confirme nuestra sospecha.
También produce: metatarsalgia localizada (generalmente en el 2º), la enfermedad de Freiberg, osteonecrosis de la cabeza metatarsal, que también puede pasar desapercibida en la Rx inicial; los primeros signos radiológicos son el aumento de densidad y el aplanamiento de la cabeza. Esta patología es autolimitada, resolviéndose en torno a unas semanas, mientras dure la clínica, el reposo deportivo y las plantillas de descarga son lo más indicado.
Enfermedad de Köhler
Igual que la enfermedad de Freiberg, pero afectando al escafoides tarsiano, ocurre este proceso autolimitado que pude aparecer entre los 5 y los 14 años. La clínica es de dolor y tumefacción en el dorso del pie, que cede con el reposo.
Lo diagnosticaremos en la radiografía simple, siendo el signo inicial un aumento de densidad y un hueso adelgazado. Posteriormente, encontraremos las imágenes típicas de la osteocondritis: fragmentación y remodelación.
Clínicamente, evoluciona a la curación en el plazo de 6 a 12 meses, tiempo durante el cual, el tratamiento debe ser sintomático, con reposo relativo y plantillas de descarga.
Escafoides accesorio
Consiste en la permanencia del centro de osificación secundario en el escafoides. Se trata de una entidad relativamente frecuente; según algunos autores, aparece como hueso independiente hasta en un 10% de los niños(16). Tanto si permanece separado como si se osifica al núcleo primario, da lugar a una zona de prominencia ósea que, a menudo, resulta molesta por el roce con el calzado. El dolor, en ocasiones, se correlaciona con una impotencia del músculo tibial posterior, que puede manifestarse con un aplanamiento del arco plantar. De hecho, el escafoides accesorio es una de las causas de pie plano doloroso.
Nos encontraremos con una zona prominente y dolorosa a la palpación en el borde interno del mediopié, confirmando nuestro diagnóstico de sospecha, con la realización de una radiografía simple oblicua de ese pie.
El tratamiento, en general, es conservador, con el uso de una plantilla de descarga del arco plantar; siendo excepcional, la necesidad de exéresis quirúrgica del osículo.
Coaliciones tarsales
Se trata de una anomalía consistente en la fusión de dos o más huesos del tarso. Aunque la mayoría permanecen asintomáticas, cuando dan clínica es a partir de los 8-12 años, cuando la fusión se osifica. Debemos sospecharlo siempre ante un adolescente que presenta esguinces de repetición en un pie doloroso.
En la exploración física, lo más llamativo es una limitación de la movilidad de la articulación subastragalina o mediotarsiana, acompañada con frecuencia de un aplanamiento del arco plantar. Estamos ante una causa más de pie plano doloroso.
La confirmación diagnóstica la ofrecerá la radiografía simple oblicua a 45°, aunque el TC es casi siempre necesario en el caso de sospecha de esta entidad clínica.
Las coaliciones tarsales pueden necesitar tratamiento quirúrgico, dependiendo de: la edad, la localización, la extensión y la clínica producida, por lo que estos pacientes deben ser valorados por el cirujano ortopédico.
Otras consideraciones. Papel de la Atención Primaria
A la vista de lo comentado en el presente artículo, no cabe duda de que las consultas que se reciben por motivos ortopédicos en la consulta del Pediatra son, en un alto porcentaje de los casos, relacionadas con patología del pie. En la mayoría de las ocasiones, estas consultas están propiciadas por entidades clínicas que pueden ser diagnosticadas y tratadas a nivel de la Atención Primaria, siendo necesario saber establecer un diagnóstico correcto, con el fin de poder derivar aquellas anomalías que precisen tratamiento especializado.
Es motivo frecuente, también de preocupación y consulta, cuál es el zapato ideal o recomendable en la infancia. De hecho, se ha estudiado la relación entre el calzado y su efecto en la marcha y la carrera, encontrando que, efectivamente, el tipo de calzado sí modifica estas dos actividades(17,18). Recomendaremos la utilización de un zapato ancho y flexible, suave, si es necesario con refuerzo del contrafuerte.
Durante estas líneas, hemos analizado las deformidades del pie, no debemos olvidar que también son fuente de consulta habitual, los traumatismos del pie, que no son objeto del presente capítulo.
Es, por tanto, necesario que el pediatra conozca el desarrollo normal de los miembros inferiores a lo largo de la infancia, para ser capaz de tranquilizar y aconsejar a los padres al respecto(2,3), y de establecer un diagnóstico correcto que permita tratar, de manera adecuada, las posibles situaciones que se nos planteen en la consulta. Como decía Goethe: “Vemos lo que conocemos”.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.** Moraleda L, Castellote M. Motivos de derivación a una consulta ambulatoria de Traumatología Infantil. An Pediatr. 2015; 83 (2): 89-93.
2. Pfeiffer M, Kotz R, Ledl T, Hauser G, Sluga M. Prevalence of flat foot in preschool-aged children. Pediatrics. 2006; 118: 634-9.
3. Staheli LT, Chew DE, Corbett M. The longitudinal arch JBJS. 1987; 69: 426-8.
4.*** Montón JL, Cortés O. El pie normal y su patología infantojuvenil más prevalente. Pediatr Integral. 2014; XVIII (7): 442-55.
5. Obrero D, Delgado A, Farrington D. Anatomía y Biomecánica del pie. Malformaciones congénitas y anomalías del desarrollo. En: Cirugía Ortopédica y Traumatología. Editorial Panamericana. 2009.
6.** Martínez Caballero I. Alteraciones de alineación en el eje de los miembros inferiores. En: Ortopedia y Traumatología Infantil. Ergon, Madrid. 2015.
7. Cahuzac JP, Laville MD, Sales de Gauzy J, et al. Surgical correction of metatarsus adductus. J Pediatr Orthop. Part B. 1993; 2: 176-181.
8.** Ponseti IV. Treatment of congenital clubfoot. J Bone Joint Surg Am. 1992; 74: 448-54.
9. Dimeglio A. Pie. Lo que hay que saber. En: Ortopedia Infantil Cotidiana. Ed. Masson, Barcelona. 1991.
10. Wenger DR, Rang M. Flatfoot and children´s shoes. En: The Art and Practice of Children´s Orthopaedics. Ed. Raven Press, Nueva York. 1992.
11. Staheli LT. Etiology of orthopaedic disorders. En: Pediatric Orthopaedic Secrets. Ed. Hanley and Belfus, Philadelphia. 1997.
12.** Muñoz J. Deformidades del pie. An Pediatr Contin. 2006; 4(4): 251-8.
13. Halabchi F, Mazaheri R, Mirshahi M, Abassian L. Pediatric flexible flatfoot; clinical aspects and algorithmic approach. Iran J Pediatr. 2013; 23 (3): 247-60.
14. Murgier J, Knorr J, Soldado F. Percutaneous correction of congenital overlapping fifth toe in paediatric patients. Orthop Traumatol Surg Res. 2013; 99(6): 737-40.
15. Knorr J, Soldado F, Pham TT, et al. Percutaneous correction of persistent severe metatarsus adductus in children. J Pediatr Orthop. 2014; 34 (4): 447-52.
16. De Pablos J, González P. Coalición tarsiana y otras patologías del pie adolescente. En: Apuntes de Ortopedia Infantil. Ed Ergon, Madrid. 2000.
17. Wegener C, Hunt AE, Vanwanseele B, Burns J, Smith RM. Effect of children´s shoes on gait: a systematic review and meta-analysis. J Foot Ankle Res. 2011; 4: 3.
18. Walther M, Herold D, Sinderhauf A, Morrison R. Children sport shoes. A systematic review of curent literature. Foot Ankle Surg. 2008; 14(4): 180-9.
19.*** Abril JC, Bonilla P, Miranda C. Problemas ortopédicos en el recién nacido. Pediatr Integral. 2014; XVIII (6): 375-83.
Bibliografía recomendada
– Martínez Caballero, I. Ortopedia y Traumatología Infantil. Ergon, Madrid. 2015.
Se trata de un completo manual de Ortopedia Infantil, abordando las patologías ortopédicas infantiles de una manera didáctica y sencilla.
– Ponseti I, Morcuende J, Pirani S, et al. Pie Zambo: El Método de Ponseti. Ed. Lynn Staheli, Global HELP Publication.
Conocido, también, como: “El libro rojo de Ponseti”, se trata de una sencilla e ilustrativa guía sobre el diagnóstico, patogenia, clínica y tratamiento del pie zambo, basándose en el método de Ignacio Ponseti, que revolucionó el tratamiento de esta deformidad de una manera sencilla, eficaz y reproducible.
– Abril JC, Bonilla P, Miranda C. Problemas ortopédicos en el recién nacido. Pediatr Integral. 2014; XVIII (6): 375-83.
Excelente artículo de revisión de la patología ortopédica del recién nacido, incluyendo las deformidades del pie, objeto del presente artículo.
| Caso clínico |
|
A nuestra consulta de Atención Primaria, llega un bebé varón de dos meses que, por circunstancias laborales de sus padres, nació en otra comunidad autónoma. Tanto el embarazo como el parto, cursaron sin ninguna complicación, sin embargo, nos dice la madre que al nacimiento, los médicos les explicaron que el niño tenía un problema en los pies y que lo derivarían a la consulta del especialista. Antecedentes personales: sin interés. Antecedentes familiares: un tío precisa un zapato ortopédico para caminar. Exploración física: observamos que ambos pies están en una posición en la que el antepié se encuentra en aducto, presentando un pliegue medial a nivel del mediopié. Además, el talón está enrojecido y el primer dedo tiene un aspecto de acortamiento con respecto a los otros. Cuando intentamos manipular el antepié llevándolo hacia la abducción, vemos que encontramos un tope y no conseguimos que desaparezca el pliegue medial, además al intentar hacer la dorsiflexión del tobillo, la articulación del tobillo no se pone en ningún momento a 90° o más. El resto de la exploración física es normal, salvo una limitación en la abducción de la cadera izquierda, asociada a un resalte, con un posible Ortolani positivo.
|