|
| Temas de FC |
I. Manrique Martínez*, C.M. Angelats Romero**
*Director del Instituto Valenciano de Pediatría. Socio de honor de la Sociedad Española de Pediatría Extrahospitalaria y Atención Primaria. **Responsable de Urgencias Pediátricas Hospital Universitario Francesc de Borja de Gandía
| Resumen
Las quemaduras representan una de las principales causas de lesiones no intencionadas en la población pediátrica, con una repercusión social importante dada su morbimortalidad y posteriores secuelas. Estas presentan un amplio espectro de posibles tratamientos en función de su etiología, grado de afectación y momento de tratamiento (agudas o crónicas). El éxito de nuestra actuación desde Atención Primaria dependerá de su adecuado diagnóstico, valoración, tratamiento y remisión, si procede, a centro hospitalario, así como del seguimiento ambulatorio y las posibles derivaciones secundarias en caso de detectar complicaciones. |
| Abstract
Burn injuries represent one of the main causes of unintentional injuries in the pediatric population with an important social repercussion given their morbidity, mortality and possible sequelae. |
Palabras clave: Quemaduras; Cicatrización de heridas; Accidentes; Niños
Key words: Burns; Wound Healing; Accidents; Children
Pediatr Integral 2019; XXIII (2): 81-89
Abordaje de las quemaduras en Atención Primaria
Introducción
Una quemadura es una lesión en la piel u otro tejido orgánico causada principalmente por la acción de agentes: físicos, químicos y biológicos, que induce la desnaturalización de las proteínas tisulares implicadas(1-2).
Las quemaduras constituyen la tercera causa de muerte por lesiones no intencionadas en menores de 14 años (detrás de los accidentes de tráfico y los ahogamientos) y la segunda en menores de 4 años. Además, puede producir una morbilidad persistente derivada de las cicatrices antiestéticas, secuelas funcionales y psicológicas (Tabla I)(3-4).
Son más frecuentes en varones de 2 a 4 años y las localizadas en extremidades superiores, cabeza y cuello. La mayoría ocurren en el domicilio (cocina).
El 80-90% son producidas por agentes térmicos (escaldaduras) y no hay que olvidar que hasta un 10% de los niños maltratados presentan quemaduras, siendo el tipo más habitual la escaldadura por inmersión(2,5).
En Estados Unidos, las quemaduras representan un promedio de 1.230 visitas al día en los servicios de urgencias. Si bien, muchas de estas lesiones se curarán espontáneamente, casi 1 de cada 10 es lo suficientemente grave como para requerir hospitalización o traslado a un centro especializado en quemaduras. De los pacientes que ingresaron, el 18% eran menores de 5 años. El 70% de los casos tenían quemaduras inferiores al 10%.
Etiología
La etiología tiene importancia, especialmente en la actuación durante la emergencia y la urgencia(2).
Agentes físicos
Quemaduras térmicas: por líquidos u objetos calientes, llamas o vapor.
Quemaduras eléctricas: por fogonazo, arco voltaico o eléctricas. Su intensidad depende de la resistencia del tejido y del voltaje (bajo <1.000 V).
Quemaduras por radiación: por contacto con luz ultravioleta o radiación nuclear, la víctima puede sufrir quemaduras por radiación.
Quemaduras por frío: generalmente, temperaturas por debajo de los 0 grados y, con más frecuencia, en zonas acras. La lesión se produce por la cristalización extra e intracelular y la disminución del flujo vascular. Puede asociar hipotermia(6).
Quemaduras por fricción: asocian un componente mixto, abrasión y quemadura por calor; por ejemplo: lesiones de áreas expuesta en gimnasios.
Quemaduras por inhalación: podemos encontrar lesiones térmicas por: llamas, humo o vapor, lesión química pulmonar por tóxicos inhalados o CO.
Agentes químicos
Quemaduras químicas: producidas por sustancias ácidas (necrosis licuefactiva) o básicas (necrosis coagulativa). La gravedad, en estos casos, depende de la concentración y el tiempo de exposición.
Agentes biológicos
Seres vivos: como puede ser el caso de: arañas, medusas, peces eléctricos o incluso de origen vegetal, como las resinas(1).
Fisiopatología
La piel es un órgano que cuando pierde su integridad se producen 3 efectos principales: pérdida de líquidos, pérdida de calor (lo que puede causar hipotermia) y pérdida de la acción barrera frente a los microorganismos, aumentando la susceptibilidad de infección(2-3).
Secundariamente, la destrucción celular causada por la quemadura genera toxinas y activa la liberación de sustancias inflamatorias y vasoactivas (histamina, serotonina, prostaglandinas, tromboxanos, leucotrienos, citoquinas, radicales libres…) que desencadenan una reacción inflamatoria local, dando lugar a la aparición de: edema, flictenas y exudado seroso.
Cuando la quemadura sobrepasa el 10-15% de la superficie corporal total (SCT), estas sustancias pasan también al torrente circulatorio y se extienden provocando alteraciones sobre los órganos, pudiendo llegar a provocar el SIRS (síndrome inflamatorio reactivo sistémico)(6).
En quemaduras mayores de un 10% de Superficie Corporal Quemada (SCQ), ocurre reacción de aumento de permeabilidad capilar, ya no en el área quemada, sino, generalizada a todos los órganos, esto origina una extravasación de proteínas y, con ellas, líquido al compartimiento extravascular que, junto a los mediadores inflamatorios, da como resultado la formación de edema en tejido no quemado.
Diagnóstico diferencial
Diferencias con el adulto(2-3)
• Los niños son más susceptibles a la intoxicación por CO.
• Mayor predisposición a la hipotermia, por su mayor área de superficie corporal (ASC) e inmadurez termorreguladora.
• Diferentes proporciones en cuanto al ASC, lo que puede afectar al cálculo de la extensión de la quemadura al usar escalas no pediátricas.
• La piel de los niños es hasta 15 veces más fina que la de los adultos; por ese motivo, se quema a temperaturas más bajas y alcanza mayor profundidad.
Diferenciar lesiones no intencionadas de malos tratos(3,7)
• Tardanza en búsqueda de atención > 24 h.
• Afectividad inapropiada del niño y/o padres.
• Historia inconsistente sin relación entre el mecanismo de producción de la quemadura y la localización de la lesión que estamos viendo.
• Imagen sugestiva: profundas, simétricas y con clara delimitación (plancha, radiador, cigarrillo…).
• Localización sugestiva en zonas de castigo como: mejillas, orejas, glúteos, genitales y periné.
• Quemaduras de repetición.
Para un diagnóstico certero de una quemadura, además de la etiología, se debe conocer muy bien la extensión, profundidad, localización o zonas comprometidas, esto nos ayudará a conocer la magnitud de la lesión y, de esta manera, su índice de gravedad, lo que nos permitirá definir el tratamiento más adecuado para cada paciente.
Clasificación de las quemaduras
Según su profundidad (Tabla II)(2-5)
Consejos para la valoración de la profundidad
• El aspecto de la lesión debe coincidir con la sensibilidad del paciente. Si existen dudas, revalorar la lesión en 24 h.
• “Test de la aguja”: valorar la sensibilidad pinchando con una aguja o con el capuchón de la aguja, alternando. Si lo distingue claramente sin mirar con qué objeto se le está tocando, la quemadura es superficial. En caso contrario, es profunda.
• “Signo del pelo”: consiste en tirar de los pelos que queden en la zona quemada, si ofrece resistencia o causa dolor, la raíz del pelo no está afectada, la quemadura es 2ª superficial. En caso contrario, es 2ª profunda.
• Es posible que algunas quemaduras dérmicas superficiales o profundas, al inicio no presenten ampollas, por lo que ante duda diagnóstica es recomendable revalorar la quemadura al cabo de unas horas(6).
Según la extensión
Recordar que nunca debemos de contabilizar las quemaduras de primer grado. Para calcular la extensión de las quemaduras, los métodos más utilizados son los siguientes:
Regla de la palma de la mano
Se mide la palma de la mano del niño, incluyendo los dedos y juntos, considerándola como un 1% de la superficie corporal, nunca utilizar la mano del examinador.
Esta regla es especialmente útil si la superficie total afectada es menor del 10% o bien si es superior al 85%, dado que en estos casos, se podría calcular la superficie sana fácilmente (Fig. 1). También útil en quemaduras parcheadas o irregulares. Ventaja: fácil de estimar. Inconveniente: menos exacta y poco útil en superficies extensas(2-3).
Figura 1. Regla de la palma de la mano. ©David Cantillo.
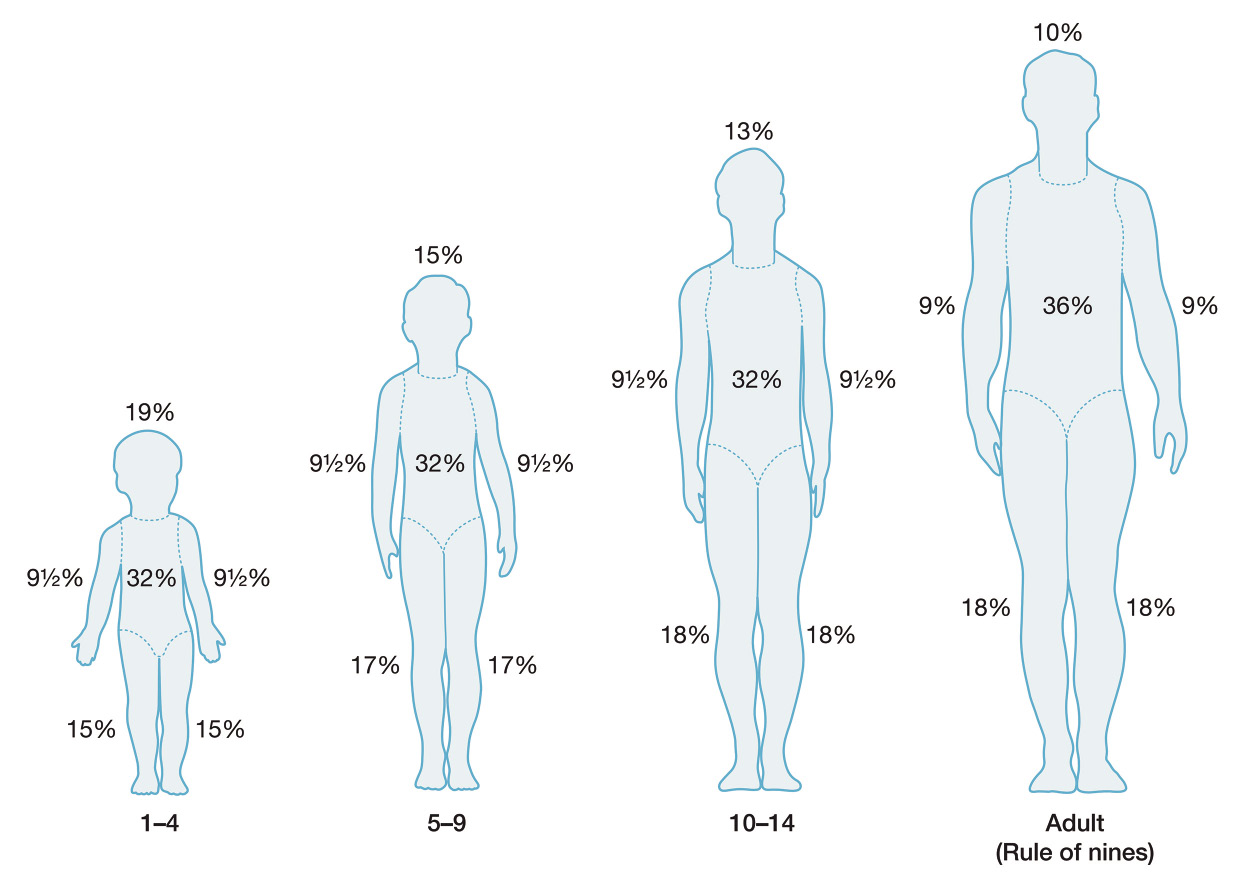
Regla de los 9 de Wallace
Aunque no es precisamente la más exacta en niños, es un método fácil de recordar y usada ampliamente por los pediatras. Consiste en asignar múltiplos de 9 a diferentes zonas corporales (Fig. 2). Ventaja: se usa para calcular grandes superficies de forma rápida. Inconveniente: depende de la superficie corporal(2).
Figura 2. Regla de los 9 de Wallace (Total Burn Care. 2018. 5th Edition).
Tabla de Lund y Browder
Existen tablas más elaboradas, como la de Lund y Browder (Tabla III).
Se especifican las proporciones del niño en relación a su edad. En la tabla III, el porcentaje se refiere a la parte anterior o posterior de la región referida.
Es el método más recomendado para calcular el área de superficie corporal quemada (SCQ) en los niños. Ventaja: la más exacta, útil en quemaduras extensas y múltiples. Inconveniente: la más laboriosa(2).
Según su localización
Las quemaduras conllevan mayor gravedad en zonas de riesgo, como son: cara, cuello, manos, pies, genitales, zona perianal y todas las zonas de flexión y las que implican un mayor riesgo de secuelas estéticas y funcionales.
Factores agravantes
• Quemaduras por llamas que se han producido en espacios cerrados (sospechar inhalación de humo).
• Exposición a monóxido de carbono o a cianuro (combustión de carburos o materiales sintéticos, como: poliuretano, nylon, acrílicos…).
• Historia de caídas o explosiones (sospechar otras lesiones).
• Quemaduras eléctricas (mayor lesión interna que externa) pueden asociar: arritmias cardiacas, fracturas, síndromes compartimentales y rabdomiolisis.
• Quemaduras químicas: requieren irrigación copiosa. Presentan más profundidad y complicación que las térmicas, ya que el periodo de acción del tóxico es mayor.
Clasificación y derivación
Para realizar la valoración de la quemadura es necesario determinar: la extensión (% de superficie corporal quemada), el grado de profundidad y la localización. También, hay que considerar: las circunstancias del accidente, los antecedentes personales y la localización (factores agravantes) (Tabla IV)(2,4-8).
Atención inicial del paciente quemado
Primeros auxilios extra hospitalarios(5-7,9)
• Asegurar la seguridad del entorno. Desconectar el cuadro de luces, abrir ventanas, evitar contacto con tóxicos, etc.
• Interrumpir el agente causal, extinguiendo las llamas cubriéndolas con una manta, o bien utilizando agua u otros líquidos que ayuden a apagar el fuego.
• Detener el proceso de quemadura, quitando la ropa (no se recomienda retirar la ropa si está muy pegada a la piel), anillos e irrigando partes afectadas con agua corriente a temperatura ambiente durante 15 min.
• Envolver al paciente en un paño o una sábana limpia y transportarlo al Centro Sanitario más cercano para que reciba atención médica.
En el centro de salud y hospital(1-2,8)
• Véase algoritmo 1.
Cuidado local de las quemaduras
Enfriamiento de la quemadura
En el momento inmediato posterior al accidente, lo prioritario es contrarrestar los efectos nocivos del agente causal para detener su acción y ello se consigue rápidamente enfriando la quemadura.
El enfriamiento de la quemadura limita la extensión y la profundidad de la lesión, además de disminuir el edema y el dolor. Comentaremos dos tipos de enfriamiento.
Enfriamiento con agua o suero fisiológico
Se realiza mediante rociamiento indirecto, a unos 15 cm de la quemadura, a una temperatura de 15º (el agua del grifo oscila entre 8º y 18º), durante 15-20 minutos, en ángulo de 15º para evitar el encharcamiento. Finalizado el tiempo de enfriamiento, hay que aplicar gasas secas o paños estériles. Se protegerá al paciente con una manta térmica aluminizada y con mantas convencionales para evitar la hipotermia(6).
El uso de agua fría o helada produce vasoconstricción acelerando la progresión de la quemadura local y aumentando el dolor. El caso de extensiones elevadas, favorece el riesgo de hipotermia.
Enfriamiento con apósitos de hidrogel (Water-jel®)(10)
Los apósitos de gel de agua (water-jel®) son otra opción para quemaduras de origen térmico. Es un compuesto con un contenido en agua del 96%, al que se añade un espesante que transforma el agua en gel. A diferencia de las gasas o toallas húmedas, no se adhieren a las zonas cruentas (es hidrosoluble, por lo que puede ser fácilmente eliminado con agua) y retirado de forma indolora. Contienen un antiséptico natural (árbol de té) que evitaría la proliferación de gérmenes y por su efecto “traje de buzo” (enfría la quemadura no al paciente) disminuye el riesgo de hipotermia (produce un descenso de la temperatura en la superficie quemada de unos 5º en unos 15 minutos, estabilizándose posteriormente la temperatura durante unas 6 horas).
Limpieza de las quemaduras
Solo se debe utilizar agua potable o suero fisiológico con un jabón suave para lavar las quemaduras leves. Los antisépticos (clorhexidina al 1-4%, Hibiscrub®) pueden interferir en el proceso de cicatrización, solo los utilizaremos si hay alto riesgo de contaminación y deberán ser enjuagados posteriormente(2,5).
En los sucesivos cambios de cura, se debe enjuagar solo con agua o con suero fisiológico, idealmente a 30-32ºC para eliminar exudado o restos de pomadas y aplicar un nuevo apósito, según necesidades.
Manejo de las flictenas y del epitelio necrosado
Recomendaciones(6):
• Ampollas rotas, se elimina el tejido necrótico.
• Ampollas íntegras, liquido turbio o que se rompen con facilidad (articulaciones), extensas o de piel fina, removerlas de forma estéril.
• Ampollas íntegras con líquido limpio, pequeñas (< 6 mm) o de piel gruesa, se dejan intactas.
Cobertura de las quemaduras
El principal objetivo es limitar el crecimiento de microorganismos, evitando posibles infecciones y favoreciendo la epitelización.
Según la evidencia científica, no hay ningún producto que sea el mejor para todo tipo de quemaduras, ni para todas las fases de la misma quemadura(2,6,11).
Antibióticos tópicos
No se recomienda el uso rutinario de antibióticos tópicos en el tratamiento de las quemaduras menores.
Cada uno ofrece ventajas y desventajas y afectan de forma distinta a la cicatrización. Si los empleamos, debemos ser consecuentes con los tiempos recomendados para las curas o recambios posteriores(5).
Sulfadiazina argéntica (Silvederma®, Flammazine®)
Es el antibiótico tópico de primera elección. Tiene acción antimicrobiana contra gram (+), gram (-), pseudomona aeruginosa y cándidas. Es hidrófila (aplicación y retirada fácil). Poca penetración en las escaras. Está contraindicado en menores de 2 meses, déficit de G6PDH y embarazadas. Puede retrasar el cierre de la herida y debe suspenderse en fase de reepitelización. Aplicado con cerio (Flamazine®) potencia la acción antimicrobiana y añade poder de penetración en la escara, pero no se recomienda su uso rutinario. Curas cada 12-24 horas(2,6).
Nitrofurazona (Furacin®)
Muy usada en nuestro medio, pero su indicación cada vez es más restringida por su espectro reducido y las posibles reacciones alérgicas en el 4% de los pacientes. Curas cada 24-48 h(12).
Bacitracina (Tulgrasum®)
Es la alternativa a la sulfadiacina argéntica. Se puede aplicar cuando la quemadura esté localizada en zonas expuestas al sol, como la cara y en pacientes con hipersensibilidad a las sulfamidas. No se recomienda su uso durante el embarazo o lactancia, en recién nacidos ni en superficies muy extensas (elevado riesgo de absorción sistémica)(6).
Apósitos
Su función es: proporcionar alivio del dolor, actuar de barrera frente a la infección, absorber el exudado que esta produce y promover la cicatrización, por lo que si cumplimos estos parámetros, independientemente del apósito que usemos, estaremos realizando un adecuado tratamiento(6). En el mercado, existen numerosos tipos de apósitos (Tabla V) que emplearemos según las características de la quemadura(2,4-6,8,12):
Recomendaciones:
• El tipo de apósito debe establecerse de forma individualizada según las características de cada lesión: profundidad, extensión, localización, riesgo de infección, fase evolutiva, exudación, sensibilidad, dolor y pautas de curas posibles.
• Las quemaduras de primer grado no requieren ningún tratamiento tópico específico. Para disminuir el dolor, se pueden emplear cremas hidratantes, de aloe vera y analgesia vía oral. El uso de corticoides tópicos está actualmente desaconsejado(2,4,8).
• En quemaduras de segundo grado superficial, una opción adecuada serían las gasas con parafina, solas o asociadas a antibióticos según las características de la herida. Si extensas, valorar apósitos hidrocoloides con plata o biosintéticos(2,4,6,13).
• A las de segundo grado profundo y tercer grado, aplicar antibiótico tópico, podríamos usar una asociación de apósitos hidrocoloides con plata o biosintéticos. Hay que tener en cuenta que estas quemaduras necesitarán individualizar el apósito según el tipo de lesión y estadio en el que se encuentren, además de valoración quirúrgica para escarotomía, escarectomía o desbridamiento(4-5).
• Los apósitos hidrocoloides se pueden cambiar a partir del 3er-5º día(2).
• Si en el cambio del apósito hidrocoloide este no se despega, no forzar, retirarlo por capas(2). Recortar y colocar otro sobre este. Vendar y mantener elevado el miembro afectado.
Vendajes
En general, se usan compresas y/o gasas sobre los apósitos (en longitudinal con respecto a la lesión) y vendajes compresivos no ajustados (de distal a proximal) en extremidades o sujeción con mayas, según la localización anatómica. Recordar mantener el área afectada elevada(6).
Analgesia y profilaxis antitetánica
La analgesia suele ser necesaria para controlar el dolor derivado de la quemadura, de su limpieza o de los cambios de apósitos.
Los analgésicos más usados en quemaduras menores son: paracetamol, ibuprofeno y metamizol. En caso de quemaduras de segundo grado profundas, puede ser útil emplear morfina hidrocloruro subcutáneo: 0,1-0,15 mg/kg, máximo 10 mg/dosis(6).
Valoremos la necesidad de una sedación consciente con analgesia en curas prolongadas y la asociación con medidas no farmacológicas(14).
Recordar que puede ser útil la administración oral de antihistamínicos para aliviar el prurito que acompañará posteriormente a la reepitelización (Tabla VI)(6).
Es necesario conocer el estado de inmunización de tétanos en todos los casos de heridas por quemaduras y seguir el protocolo de profilaxis antitetánica(6-7).
Secuelas
En las quemaduras de poca gravedad, para evitar en lo posible las cicatrices, se recomienda hidratar la zona de la quemadura una vez reepitelizada y caída la cicatriz (aceite rosa de mosqueta, Repavar®), y emplear protección solar de pantalla durante el día los 6 meses posteriores a la quemadura. Existen productos que se comercializan, como reductores de cicatrices con base de silicona como stratatriz® y mepiform®(15).
Si una quemadura superficial no ha iniciado la reepitelización después de 1 semana de curas, remitir para valoración.
Las quemaduras más profundas tienen más riesgo de dejar cicatrices hipertróficas.
No hay que olvidar la posibilidad de secuelas psicológicas. El cuidadoso control del dolor en la fase aguda, ayudará a que no aparezcan.
Es también importante la asistencia a los padres, cuyo sentimiento de culpabilidad va a condicionar posteriores comportamientos.
Quemaduras especiales
Quemaduras eléctricas
Su gravedad se ve determinada por: amperaje, voltaje, resistencia, tipo de corriente, duración y trayecto. Todas son consideradas quemaduras mayores, salvo las lesiones locales, producidas por corrientes de bajo voltaje, no transtorácicas, asintomáticas y sin alteraciones en el electrocardiograma ni mioglobinuria, que podrán ser dadas de alta tras observación(7-8).
Quemaduras químicas
El tratamiento fundamental es la irrigación con suero fisiológico tibio (30-60 min.), neutralización si tuviese y la desbridación de las ampollas, en todos los casos. Observación, incluso en quemaduras SCQ menor al 10% y consulta con Cirugía plástica u Oftalmología. Las producidas por cal viva se deben cepillar antes de lavar, ya que el agua activa la cal(2,4,6-8).
Quemaduras por frío
Se usa la misma clasificación que para el resto de quemaduras. El tratamiento es el recalentamiento tras estabilizar al paciente si hipotermia. En caso de quemaduras por áreas, realizar inmersiones a 37ºC por períodos de 20 minutos(4).
Quemaduras por inhalación
Es fundamental conseguir permeabilizar la vía aérea, sobre todo, en los casos graves y de alta sospecha, como: dificultad respiratoria, quemaduras orofaciales, esputo oscuro o resto de carbón en mucosas asociados a llamas, humo, vapor caliente en lugares cerrados o tóxicos inhalados(5).
Prevención
El mejor tratamiento de las quemaduras es evitarlas y es el pediatra quién debe informar a los padres. Realizamos las siguientes recomendaciones basadas en las de la OMS y otras guías centradas en la prevención de lesiones(3,9):
• Limitar la temperatura en los grifos de agua caliente. Existen dispositivos especiales para estos efectos.
• Comprobar la temperatura de la bañera con el codo y no con la mano, ya que esta es menos sensible a altas temperaturas.
• Remover el agua antes de sumergir al niño, ya que la distribución del calor puede no ser uniforme y estar más caliente en zonas profundas.
• El uso de detectores de humo en las viviendas.
• El uso de telas ignífugas para la ropa de dormir de los niños.
• Instalar protectores de seguridad en las tomas de corriente, así como evitar el uso de alargaderas y conexiones múltiples.
• Evitar la manipulación de cables, mechero o fuego en general, frente a los niños por el riesgo de imitación.
• Limitar dispositivos eléctricos en los baños o durante el baño del niño.
• Los niños no deben jugar con petardos ni bengalas.
• Limitar el acceso a la cocina y, siempre que permanezcan ahí, será bajo supervisión.
• Los mangos de la cocina deben estar girados de forma que no sobresalgan del canto externo.
• Limitar el uso de microondas para calentar biberones y favorecer el uso de calienta-biberones; así como comprobar siempre la temperatura del líquido en el dorso de la muñeca.
Bibliografía
1. García AR, Capín AM. Traumatismos y quemaduras en Atención Primaria. Pediatr Integral. 2014; XXII(5): 291-301.
2. Guía de práctica clínica para el cuidado de personas que sufren quemaduras (2011). [ebook] Sevilla: Servicio Andaluz de Salud. Consejería de Salud. Junta de Andalucía. Consultado: 28 de agosto de 2018.
Disponible en: http://www.guiasalud.es/GPC/GPC_485_Quemados_Junta_Andalucia_completa.pdf.
3. Esparza MJ, Mintegi S, Azkunaga B. Guía para padres sobre la prevención de lesiones no intencionadas en la edad infantil. Madrid: Asociación Española de Pediatría Fundación Mapfre; 2016.
4. Aneiros B, Delgado MD, Martí E. Heridas y quemaduras. En: Manual de urgencias de Pediatría. Segunda. Madrid. Ergon S.A.; 2018. p. 196-200.
5. Triana P, Dore M. Quemaduras. En: Manual de diagnóstico y terapéutica en Pediatría. Sexta. Madrid. Editorial Médica Panamericana S.A.; 2018. p. 547-53.
6. Herndon D. Total Burn Care. 5a ed. Edinburgh: Elsevier Inc.; 2018.
7. González M, Mintegi S. Quemaduras. En: Tratado de urgencias en Pediatría. Segunda. Madrid. Ergon S.A.; 2011. p. 967-74.
8. Rojo R, De Tomás y Palacios E. Quemadura. En: Síntomas/signos guía en urgencias pediátricas. Madrid. Ergon S.A.; 2016.
9. Organización Mundial de la Salud (2018). Quemaduras. Consultado: 27 de octubre de 2018. (En línea) Disponible en: http://www.who.int/mediacentre/factsheets/fs365/es/.
10. Torsova V, Chmelarová E, Dolecek R, Adámkova M, Tymonová J. Evaluation of the effects of a new Water Jel system on specific bacterial and yeast strains in laboratory conditions. Burns. 1995; 21: 47-9.
11. Wasiak J, Cleland H, Campbell F, Sppinks A. Dressings for superficial and partial thickness burns (Review). Cochrane Database of Systematic Review. 2013; 28: CD002106.
12. Baltá L, Berenguer M, Capdevilla G, García E. Clasificación de los productos de curas por indicación. AMF. 2011; 7: 581-608.
13. Tang H, Lu G, Fu J. An open, parallel, randomized, comparative, multicenter investigation evaluating the efficacy and tolerability of Mepilex Ag versus silver sulfadiazine in the treatment of deep partial-thickness burn injuries. J Trauma Acute Care Surg. 2015; 78: 1000-7.
14. Feng Z, Tang Q, Lin J, He Q, Peng C. Application of animated cartoons in reducing the pain of dressing changes in children with burn injuries. Int J Burns Trauma. 2018; 8: 106-13.
15. Hsu KC, Luan CW, Tsai YW. Review of Silicone Gel Sheeting and Silicone Gel for the Prevention of Hypertrophic Scars and Keloids. Wounds. 2017; 29: 154-8.
Bibliografía recomendada
– Esparza MJ, Mintegi S, Azkunaga B. Guía para padres sobre la prevención de lesiones no intencionadas en la edad infantil. Madrid: Asociación Española de Pediatría Fundación Mapfre; 2016.
Interesante guía para padres, desarrollada por el Comité de Seguridad y Prevención de lesiones Infantiles de la Asociación Española de Pediatría, con datos epidemiológicos actualizados y recomendaciones detalladas sobre la prevención de quemaduras, así como otras lesiones no intencionadas.
– Guía de práctica clínica para el cuidado de personas que sufren quemaduras (2011). [ebook] Sevilla: Servicio Andaluz de Salud. Consejería de Salud. Junta de Andalucía. Consultado: 28 de agosto de 2018.
Disponible en: http://www.guiasalud.es/GPC/GPC_485_Quemados_Junta_Andalucia_completa.pdf.
Completa guía de práctica clínica basada en la evidencia desarrollada por el Servicio Andaluz de Salud en 2011. Incluye un documento principal desarrollado minuciosamente con recomendaciones, utilizando el sistema GRADE para clasificar la evidencia, así como un formato resumen y una guía para padres.
– Herndon D. Total Burn Care. 5a ed. Edinburgh: Elsevier Inc.; 2018.
Magnífico libro sobre quemaduras. Reeditado cada 5 años aproximadamente, actualmente en su 5a edición, es para nosotros uno de los documentos más completos sobre el tema, abordando de forma minuciosa todos los detalles: médicos, quirúrgicos, de enfermería, intra y extrahospitalarios, con un formato amigable y bien estructurado.
– Baltá L, Berenguer M, Capdevilla G, García E. Clasificación de los productos de curas por indicación. AMF. 2011; 7: 581-608.
Encontraremos pocas clasificaciones tan completas como esta, sobre los distintos tipos de productos indicados para curas en nuestro medio. Es un enfoque práctico, bien estructurado y con imágenes, lo que lo convierte en un buen material de referencia.
| Caso clínico |
|
Motivo de consulta Niña de 13 años que consulta en su Centro de Salud por quemadura con agua hirviendo al caérsele la cacerola mientras cocinaba. El padre le aplica pasta de dientes y cubre la lesión con gasas húmedas y acuden a nuestra urgencia. Exploración física A la exploración, se aprecia una lesión de 8 x 5 cm de diámetro, muy dolorosa, con ampollas íntegras en los bordes y una flictena rota con base eritematosa, pero alguna zona pálida (0,5 cm) en los bordes, menos dolorosa con la prueba de la aguja. Es predominantemente exudativa.
|