|
| Temas de FC |
R. Molina Prado
Psiquiatra. Centro de Atención a Drogodependientes de Arganzuela. Instituto de Adicciones Madrid Salud. Madrid
| Resumen
En los últimos años se ha producido una tendencia a la normalización del uso de drogas en la población adolescente; de manera que, aparece un modelo de consumo juvenil como forma de relación social, ocio y realización personal. El consumo en adolescentes no debe ser visto como un rito de transición, sino como un problema de salud pública que está llegando a niveles “epidémicos”. |
| Abstract
Over the last few years we have observed a tendency |
Palabras clave: Uso experimental; Abuso y dependencia de sustancias; Comorbilidad psiquiátrica; Circuito de la recompensa; Impulsividad; Terapia motivacional; Tratamiento farmacológico.
Key words: Drug intake; Substance abuse; Substance dependence; Comorbid psychopathology; Reward circuit; Impulsivity; Motivational therapy; Pharmacological treatment.
Pediatr Integral 2013; XVII(3): 205-216
Consumo de tabaco, alcohol y drogas en la adolescencia
Epidemiología
Las drogas más consumidas por los estudiantes de 14 a 18 años son el alcohol, tabaco, cannabis y tranquilizantes o pastillas para dormir.
Los datos más recientes provienen de la Encuesta Estatal sobre el Uso de Drogas en la Enseñanza Secundaria (ESTUDES 2010)(1); en ella, las drogas más consumidas por los estudiantes de 14 a 18 años han sido: alcohol, tabaco, cannabis y tranquilizantes o pastillas para dormir. Un 81,2% habían tomado bebidas alcohólicas alguna vez en la vida, un 44,6% tabaco, un 35,2% cannabis y un 17,3% tranquilizantes. La proporción de consumidores actuales de estas sustancias, es decir, aquellos que las han consumido alguna vez en los 30 días previos a la encuesta fue de 58,5%, 32,4%, 20,1% y 5,1%, respectivamente.
El uso del resto de sustancias (cocaína, éxtasis, alucinógenos, inhalantes volátiles, heroína, etc.) estaba menos extendido, situándose la prevalencia del consumo alguna vez en la vida entre el 1% y el 6%.
Comparándolo con encuestas precedentes, se observa una reducción importante del consumo de cocaína y éxtasis, un descenso ligero del consumo de inhalantes volátiles, una estabilización del consumo de alcohol, tabaco, cannabis, anfetaminas, alucinógenos y heroína y un aumento importante del consumo de tranquilizantes o pastillas para dormir.
En 2010 se confirma la tendencia descendente del consumo de tabaco iniciada en 2004 y aumenta la percepción de riesgo ante el consumo diario de tabaco y sus repercusiones físicas. Las encuestas en adolescentes en nuestro medio muestran que 1 de cada 5 chicos y 1 de cada 3 chicas fuman diariamente a los 16 años. En los países desarrollados, el patrón de inicio es semejante en ambos sexos, produciéndose la experimentación de fumar entre los 12 y 14 años. Posteriormente, la historia natural muestra que las chicas tienen tasas de consumo más elevadas, que llegan a un máximo entre los 15 y 16 años; mientras que, en los chicos el aumento es mucho más gradual hasta los 18 años. Aunque a estas edades el porcentaje de chicas fumadoras es superior a los chicos, el consumo de estos es más elevado. Algunos estudios longitudinales sugieren que la consolidación del hábito entre aquellos adolescentes que experimentan sería muy superior entre las chicas.
El cannabis es la droga ilegal de inicio más temprano, se sitúa en 14,6 años y la más extendida entre adolescentes de 14 a 18 años. Los chicos consumen en mayor proporción que las chicas todas las drogas ilegales; mientras que, entre las mujeres es más frecuente el consumo diario de tabaco (16,4% de las chicas fuman frente al 13,3% de los chicos), de alcohol (59,4% de las chicas ha consumido alcohol en los últimos 30 días, mientras que los chicos lo hicieron en un 57,7%) y de tranquilizantes. En las drogas ilegales, se observa que las diferencias en las prevalencias por sexo son más acusadas a medida que el consumo es más frecuente o intensivo a favor de los varones. Los mayores incrementos en la extensión del consumo de alcohol, tabaco y cannabis se produce entre los 14 y 15 años.
Una proporción importante de escolares presentan conductas de policonsumo. El alcohol tiene una presencia importante entre los consumidores de cannabis y cocaína. Las combinaciones entre cannabis, alcohol, tabaco y cocaína son algunas de las conductas de policonsumo más habituales.
En cuanto a la tasa global de admisión a tratamiento en 2009 en el conjunto de España por abuso o dependencia de sustancia fue de 115 casos por 100.000 habitantes. Con respecto a la droga que motiva el tratamiento, la situación cambia radicalmente en los últimos años; la heroína (37,4%) deja de ser por primera vez en 2005 la droga que motiva mayor número de admisiones al tratamiento para ceder el puesto a la cocaína (45,6%). Sin embargo, entre los menores de 18 años, la sustancia que provoca mayor número de tratamientos fue el cannabis (78,4%), seguida de la cocaína (15,5%).
Drogas de abuso
Drogas depresoras, estimulantes y psicodislépticas.
Las drogas han sido clasificadas según diversos sistemas de categorización, aquí elegimos la clasificación según sus efectos sobre el sistema nervioso central debido a sus simplicidad didáctica.
• Drogas depresoras: las sustancias depresoras del sistema nervioso central son aquellas que atenúan o inhiben los mecanismos cerebrales de la vigilia y pueden producir distintos grados de inactivación, desde relajación, sedación y somnolencia, hasta hipnosis, anestesia y coma, dependiendo de la dosis. Algunas drogas, además, tienen efectos específicos, como la producción de anestesia. Las más frecuentes serían alcohol, ansiolíticos, opiáceos e hipnosedantes.
• Drogas estimulantes: son sustancias que producen euforia que se manifiesta con bienestar y mejoría del humor, aumento de la energía y del estado de alerta, así como un aumento de la actividad motriz y una estimulación del sistema cardiovascular. Produciéndose una mejora del rendimiento intelectual y una disminución de la sensación subjetiva de fatiga y apetito. Se asocian a aumento de la frecuencia cardiaca, tensión arterial y midriasis. Estimulantes mayores serían la cocaína y anfetaminas y, estimulantes menores, la nicotina y la cafeína.
• Psicodislépticos: son drogas perturbadoras de la conciencia, también llamadas alucinógenas. Alteran la percepción de la realidad, producen sensaciones extrañas, ilusiones e incluso alucinaciones visuales y auditivas. Ejemplos son: hongos alucinógenos, LSD, cannabis…
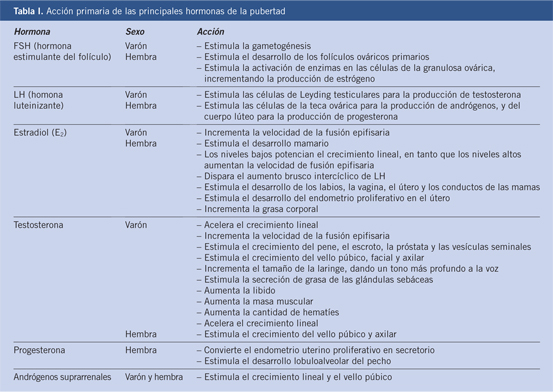
Sin embargo, existen diversas sustancias muy utilizadas en la actualidad que presentan características de varios grupos, esto se ve con frecuencia en las drogas de síntesis, el MDMA es, a la vez, estimulante y alucinógena y la ketamina es depresora y alucinógena (Tabla I).
Neurobiología de la adicción
La dependencia de sustancias es una enfermedad del sistema nervioso central, debido a la disfunción neurobiológica de estructuras cerebrales mesoencefálicas, límbicas, corticales y de circuitos cerebrales implicados en la motivación y la conducta.
El denominado circuito de recompensa cerebral se compone de estructuras relacionadas con el sistema dopaminérgico mesolímbico, en conexión directa con otros sistemas de neurotrasmisión, como son el sistema opioide endógeno, serotoninérgico y gabaérgico. Este circuito se activa en respuesta a estímulos primarios, como la comida y el sexo, que tienen una importancia primordial para la supervivencia de la especie (Volkof, 2005)(2).
La administración de sustancias psicoactivas produce también la activación de este circuito; de forma que, el alcohol, opioides y cannabinoides producen una inhibición de las interneuronas GABA del área tegmental ventral(3) liberando de este modo las neuronas DA que liberan DA en el núcleo accumbens, siendo este efecto neuroquímico el sustrato neurobiológico del efecto reforzador positivo de dichas drogas. Los psicoestimulantes bloquean la recaptación de monoaminas (DA, NA y 5.HT) y las anfetaminas producen, además, liberación de sus depósitos en este mismo circuito.
Con el desarrollo del proceso adictivo, la administración crónica de las drogas, conduciría a una regulación a la baja de dicho circuito y a un reclutamiento de los factores de estrés que contribuyen a estados emocionales negativos, aumentando de este modo las necesidades de un consumo reiterado de la sustancia (Fig. 1).

Figura 1. Circuito implicado en la dependencia y conductas.
Este circuito manda aferencias a la zona cortical prefontral, que es donde se realizan la mayoría de los procesos cognitivos que nos capacitan para la toma de decisiones y modulación de los actos impulsivos.
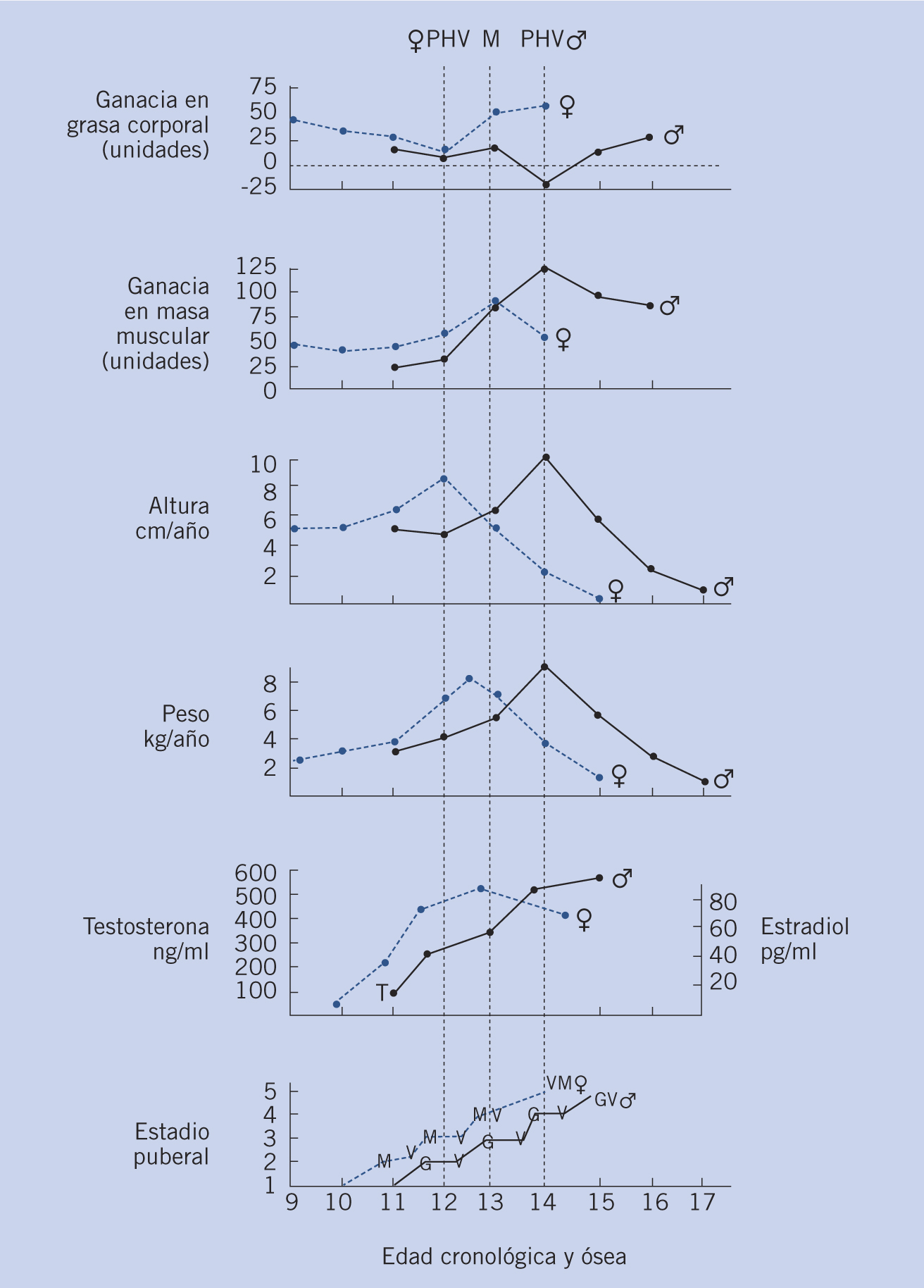
De acuerdo con la revisión de Chambers y cols. (2003)(4), numerosos hallazgos conducen a la conclusión de que durante la adolescencia se produce una preponderancia funcional del sistema dopaminérgico sobre el serotoninérgico. Además, en esta época se producen cambios profundos en el lóbulo frontal que favorecen el desarrollo de funciones como memoria de trabajo, pensamiento abstracto y capacidad para resolver problemas complejos, pero las funciones cognitivas que permiten la inhibición de impulsos todavía no ha experimentado un desarrollo tan espectacular. Estos cambios se producen a través de un proceso integrado de sobreproducción y eliminación de sinapsis y receptores (Lynch, 2006).
La materia gris prefontral experimenta un incremento notable desde los primeros años de vida hasta la preadolescencia. Entre la adolescencia y la edad adulta joven, la materia gris prefontral se reduce en volumen, sin embargo, la materia blanca prefontral aumenta linealmente desde los 4 hasta los 20 años de edad. Es interesante destacar que la reducción de la materia gris prefontral observada al final de la adolescencia es selectiva y viene guiada por la influencia del ambiente del individuo; indicando la importancia que posee el ambiente para modelar los procesos neurobiológicos. Sobre todo en periodos tempranos del ciclo vital.
Más allá del efecto reforzador inmediato, las sustancias consumidas durante la segunda década de la vida interfieren en el neurodesarrollo. Esta interferencia tendría una importancia de gran magnitud si fijase de por vida un estado de vulnerabilidad biológica a las adicciones. Tal posibilidad es coherente con la relación inversa que existe entre la edad de inicio de la adicción y su gravedad y cronicidad posterior.
Los resultados de un creciente número de estudios indican que los efectos de sustancias psicoactivas durante la adolescencia tienden a persistir, de modo que condicionan la edad adulta. Este fenómeno sugiere una alteración o detenimiento del neurodesarrollo. Así, las adicciones relacionadas con el consumo de sustancias susceptibles de abuso durante la adolescencia podrían entenderse como ajustes del neurodesarrollo. También se acumulan pruebas de que los adolescentes son más sensibles a los efectos adictivos de las sustancias de abuso. Como consecuencia, durante esta etapa de la vida, es más probable que los primeros consumos vayan seguidos de un rápido incremento de las dosis y de un desarrollo acelerado de la adicción.
Comorbilidad
Problemas de agresividad/impulsividad durante la infancia o inicios de la adolescencia contribuyen causalmente al desarrollo de adicciones en la adolescencia.
La comorbilidad entre patología psiquiátrica y consumo de drogas es muy elevada; la prevalencia, según diversos estudios, oscila entre el 61% y 88%. Una proporción importante de pacientes visitados en centros de salud mental infanto-juvenil presentan consumo de riesgo.
La presencia de psicopatología psiquiátrica de base es un factor de riesgo y posible factor causal para la aparición de un trastorno por uso de sustancias (TUS). Existen un amplio número de estudios de seguimiento que nos permiten afirmar que los problemas de agresividad/impulsividad durante la infancia o inicios de la adolescencia contribuyen causalmente al consumo temprano de sustancias y al desarrollo de adicciones en la adolescencia.
La comorbilidad de patología psiquiátrica y TUS empeora el pronóstico, la respuesta al tratamiento, aumenta las tasas de recaída de ambos trastornos y empeora la adherencia al tratamiento(5).
Las patologías que más se han asociado al consumo de tóxicos en adolescentes son los trastornos externalizantes: trastorno de conducta, trastorno negativista-desafiante, trastorno por déficit de atención e hiperactividad; frente a los trastornos llamados internalizantes, como los trastornos de ansiedad y afectivos. Pero ambos tipos de trastornos: externalizantes e internalizantes aparecen con una prevalencia de 2-3 veces mayor que en la población no consumidora. La presencia de trastornos mentales externalizantes y desarrollo posterior de adicciones es un hecho difícilmente discutible. Sin embargo, la asociación entre trastornos depresivos o de ansiedad en las primeras fases de la vida y la aparición posterior de adicciones es un hecho más controvertido y sólo existen estudios que lo justifican en la depresión y la dependencia de nicotina(6).
La relación existente en la psicopatología y el trastorno por consumo de sustancias es múltiple. La presencia de psicopatología puede preceder el inicio de un problema de tóxicos, puede ser la consecuencia de un TUS preexistente, puede moderar la severidad de un TUS o de la patología psiquiátrica o puede originarse de un factor común de vulnerabilidad.
Algunas de las características clínicas de los trastornos comórbidos más frecuentes, son:
• Trastorno de conducta: está presente en el 50-75% de los pacientes con TUS. El 30-50% evolucionarán a trastorno antisocial de la personalidad en la edad adulta. Normalmente precede al inicio del TUS. La mayoría presentan otro trastorno asociado, como TDAH o trastornos afectivos o de ansiedad.
• Trastorno por déficit de atención e hiperactividad: está presente en el 30-60% de los adolescentes con TUS.
• Trastorno bipolar: en el 30-40% de adolescentes con TUS. Existen dificultades en el diagnóstico por presentaciones atípicas con impulsividad, irritabilidad, hipercinesia y alteraciones de conducta. Es importante tener en cuenta los antecedentes familiares para hacer un diagnóstico.
• Trastorno depresivo: entre el 15-30% de los adolescentes con TUS. La presencia comórbida aumenta el riesgo de tentativas de suicidio y suicidios consumados. Antecede al TUS (50% refieren primero síntomas depresivos) y remite menos sólo con la abstinencia que en adultos.
• Trastorno por ansiedad: aparece en un 7-40% de adolescentes con TUS. El orden de aparición depende del trastorno. La fobia social suele preceder al inicio del consumo de tóxicos; mientras que, el trastorno de pánico o el trastorno de ansiedad generalizada suelen aparecer posteriormente al inicio del TUS. A menudo existe la presencia de un TEPT (trastorno por estrés postraumático) previo al inicio del TUS.
La evaluación del estado mental del paciente en la primera y segunda década de la vida puede suponer una importante ayuda para manejar el caso de la forma más adecuada en la edad adulta. La adicción de inicio temprano es un marcador clínico de los trastornos mentales caracterizados por la agresividad/impulsividad. En la práctica actual, esta idea está presente en lo que se refiere al trastorno de personalidad antisocial y límite. También, debemos tener en cuenta la posibilidad de que existiera un TDAH o un trastorno bipolar antes de que surgiera la adicción y para ello debemos tener en cuenta a los informantes externos y los antecedentes familiares de estos mismos trastornos. Con la adicción ya establecida, el tratamiento del trastorno bipolar o del TDAH no tendrá el mismo efecto sobre el consumo de sustancias que el tratamiento de estos mismos trastornos en la infancia o el inicio de la adolescencia(7).
Patrones de consumo de drogas
La precocidad en el uso de sustancias es uno de los predictores de dependencia en la adolescencia.
Existe una amplia gama de variables o factores de riesgo que deben ser tenidos en cuenta para explicar la iniciación y el mantenimiento del consumo de drogas: factores individuales, sociales y los relacionados con la propia sustancia (Tabla II).
La literatura sobre el inicio del consumo de drogas destaca que la experimentación de dichas sustancias ocurre normalmente durante la adolescencia. Al igual que en las demás conductas humanas, en el consumo de drogas puede observarse unas secuencias de desarrollo bastante bien definidas, dichas etapas son el resultado de la interacción entre factores individuales (biológicos y psicológicos) y sociales que facilitarían o interrumpirían la progresión en el consumo. Kendal, en 2002, modifica su teoría de la hipótesis de la escalada, donde asumía que el consumo de alcohol y tabaco conducía al consumo de marihuana y, de ésta, al consumo de cocaína y heroína, y concluye que: 1) existe una relación significativa entre el consumo de drogas legales (alcohol y tabaco) y el posterior consumo de cannabis, y entre el consumo de cannabis y el posterior consumo de heroína; y 2) aunque existe una relación, no puede confundirse relación (estadística) con causalidad.
Los patrones de consumo del adolescente son dinámicos y evolucionan, pudiendo conducir a un consumo exento de riesgo o a un problema de adicción o abuso. En este aspecto se ha encontrado que la edad es una variable fuertemente relacionada con el consumo de drogas; y la precocidad en el uso de sustancias uno de los predictores del abuso en la adolescencia. Entre los rasgos de personalidad, se ha encontrado una relación consistente con las conductas de consumo en los adolescentes que puntúan más en la búsqueda de sensaciones y que se ha relacionado con la necesidad real de una mayor estimulación (derivada de factores bio-fisiológicos) que caracterizan a estos sujetos(8). Existen otras variables de personalidad vinculadas al consumo de drogas, aunque no de forma tan consistente, como son: alto nivel de inseguridad, baja autoestima, predominio del locus de control externo, baja tolerancia a la frustración y determinadas creencias y actitudes.
Podemos hablar entonces de una progresión en el consumo de de sustancias que van implicando diversas facetas de la vida del adolescente :
• Uso experimental o social: los adolescentes se mueven por la curiosidad, diversión, emoción de realizar un acto prohibido y por la necesidad de ser aceptados por el grupo.
• Uso regular: el adolescente busca activamente el efecto placentero del uso de sustancias. El consumo empieza a ser más regular (fines de semana) y puede iniciarse un cierto deterioro en el rendimiento académico y en la aceptación de normas.
• Trastorno por abuso de sustancias: el consumo aumenta de frecuencia, apareciendo entre semana. Su grupo está compuesto por consumidores y el adolescente empieza a conocer cómo y dónde obtener alcohol y otro tipo de drogas, de manera que esto absorbe gran parte de su tiempo. Se produce un deterioro en el funcionamiento del adolescente, tanto en la escuela como en casa, con el incumplimiento progresivo de sus obligaciones. Se produce un cambio en su conducta, volviéndose reservado y deshonesto. En este punto, el adolescente ya cumple criterios según el DSM-IV-TR de trastorno por abuso de sustancias.
• Trastorno por dependencia de sustancias: según el DSM-IV-TR(9) la búsqueda de sustancias y el consumo absorben la mayor parte de la vida del adolescente y el consumo se mantiene a pesar de las consecuencias negativas que le produce. Pueden aparecer síntomas de abstinencia a pesar de ser menos frecuentes que en los adultos. Los adolescentes son capaces de mantenerse abstinentes durante algún periodo, sin embargo, la recaída conduce a una rápida pérdida de control en el consumo (Tabla III).
Los criterios DSM-IV para abuso y dependencia de sustancias son los mismos para adultos y adolescentes. Sin embargo, hay algunos autores que plantean dudas sobre la distinción categórica de abuso y dependencia en adolescentes. Opinan que en los adolescentes la historia de consumo es más corta por lo que es más difícil que aparezcan complicaciones somáticas del síndrome de abstinencia, lo que limita la sensibilidad diagnóstica de los criterios actuales, sobre todo a la hora de diferenciar abuso de dependencia. Por otra parte, las repercusiones sociales sí aparecen precozmente. Por este mismo camino se encuentra la Asociación de Psiquiatría Americana que, en el borrador de las propuestas para los criterios diagnósticos del DSM-V(10), que pretende transformarse en la quinta edición del Manual Diagnóstico y Estadístico de los trastornos mentales para el año 2013, plantea que el término de dependencia se deberá utilizar restrictivamente para indicar la presencia de dependencia fisiológica. Proponen considerar la agrupación de abuso y dependencia de drogas como un solo trastorno de diferente intensidad y gravedad clínica. Se propone eliminar el criterio de problemas legales para el diagnóstico, así como incorporar un nuevo criterio diagnóstico definido como “ansia de consumo”.
Detección e intervención temprana en Atención Primaria
Se recomienda preguntar a los adolescentes sobre el posible consumo de tabaco, de alcohol y de drogas al menos una vez al año.
La Atención Primaria es la puerta de entrada al Sistema Nacional de Salud. Entre sus cometidos primordiales está la prevención de la enfermedad en cualquiera de sus manifestaciones. El reto del médico es identificar el problema en etapas tempranas e intervenir de modo oportuno. El comité de Abuso de Sustancias de la Academia Americana de Pediatría recomienda a los médicos:
a. Preguntar y aconsejar de forma rutinaria sobre el abuso de sustancias en las consultas de niños y adolescentes.
b. Poseer las habilidades necesarias para reconocer factores de riesgo y signos de adicción en sus pacientes. Identificar conductas que conlleven riesgo elevado de consumo.
c. Ser capaces de valorar la naturaleza y la extensión del problema.
d. Ofrecer asesoramiento o derivación a otro nivel.
Para realizar estos fines tenemos las condiciones ideales en:
Programa del Niño Sano. Consiste en el seguimiento estandarizado del niño con el objetivo de detectar precozmente posibles alteraciones físicas, psíquicas y sociales en su etapa presintomática. En este marco se sitúa la prevención primaria. Su objetivo es favorecer los factores de protección. El pediatra realizará una educación progresiva a todos los niños y sus familiares en los distintos controles de salud:
• Consejo prenatal sobre tabaco, alcohol y otras drogas, realizado por matronas y médicos en las revisiones de las embarazadas.
• En las revisiones al niño sano, se insistirá en el concepto de fumador pasivo, repitiéndolo en los sucesivos cuadros faríngeos y bronquiales del niño (la historia clínica del niño debería contener información relativa al hábito tabáquico de los padres). Se asesorará a los padres en el acercamiento al adolescente(11).
• En consultas con adolescentes, será prioritaria la creación de un ambiente propicio para acercarse al adolescente, asegurándole confidencialidad y escucha. Se apoyará la prevención realizada desde la escuela.
El grupo de trabajo Previnfad recomienda preguntar a los adolescentes sobre el posible consumo de tabaco, de alcohol y de drogas al menos una vez al año. Esta anamnesis se hará en las diferentes consultas oportunistas por problemas de salud. El consejo irá orientado a los aspectos estéticos negativos: oscurecimiento de dientes, mal aliento, bajo rendimiento deportivo, posibilidad de adicción. Todo ello deberá quedar registrado en la historia clínica.
Contacto médico con el niño en riesgo. A partir de la adolescencia, el contacto con el médico se hace más esporádico; por lo que, éste debe aprovechar las consultas por patologías agudas, petición de certificados, actividades deportivas, etc. Será necesario un buen grado de empatía, crear un ambiente de confianza, asegurar la confidencialidad, iniciar entrevista por temas generales y con preguntas de carácter abierto. Aunque la visita suele iniciarse en presencia de familiares, el médico debe provocar la oportunidad de estar a solas con el paciente. Salvo en situaciones de urgencia, es raro que los menores que se inician en el consumo acudan a su médico habitual solicitando ayuda. Es frecuente que consulten por síntoma inespecíficos: malestar general, disminución del rendimiento escolar, alteraciones del comportamiento. También son frecuentes síntomas físicos, como tos, irritación ocular… El uso de drogas se asocia típicamente a otras conductas de riesgo, como actividad sexual precoz y promiscua, conducción irresponsable, hurtos, formar parte de pandillas, etc., que nos harán sospechar del uso de drogas (Tabla IV).
En este marco se dará la prevención secundaria, consistente en la detección precoz del uso de sustancias, para poder intervenir lo antes posible sobre el adolescente y su entorno, ofreciéndole una atención adecuada. Para ello el pediatra deberá tener previamente identificados a los menores vulnerables y a las familias de riesgo.
La evaluación del consumo implica definir la frecuencia, lugares, situaciones sociales, antecedentes, consecuencias e intentos y fracasos del control de consumo de cada sustancia.
Para poder realizar un diagnóstico precoz deben llevarse a cabo los siguientes pasos:
• Protocolo de cribado, que se aplicará a los sujetos que se consideren de riesgo (familiares con trastornos por uso de sustancias, grupos marginales, cambios de carácter, etc.). Aquí cobraría especial importancia el interés en detectar y diferenciar a los adolescentes que han iniciado un uso experimental o regular de sustancias que deberían ser tratados desde la consulta de pediatría y los adolescentes que presentan ya un abuso o dependencia de sustancias y que deberían ser derivados de forma inmediata a los Centros de Atención a Drogodependientes.
Existen diversos instrumentos de screening breve adaptados para adolescentes, pero escasos, que estén validados al castellano: CPQ-A (Cannabis Problem Questionnaire in Adolescents): cuestionario autoadministrado que evalúa el consumo de cannabis y la escala CAST (Cannabis Abuse Screening Test)(12), escala autoaplicada de 6 ítems que podría servir para determinar la prevalencia del consumo problemático de cannabis y que en estos momentos está sometida a estudios por el Plan Nacional sobre Drogas.
• Protocolos de evaluación exhaustiva, en los casos que se ha identificado la necesidad de intervención. Requiere derivación a los recursos especializados antes señalados. En estos casos se debería aplicar el Teen-ASI (Teen-Addiction Severity Index): es una entrevista semiestructurada que evalúa la severidad en 7 áreas distintas. Se usa en estudios de seguimiento.
Tratamiento
Existencia de escasos estudios sobre la eficacia del tratamiento psicofarmacológico para el trastorno por uso de sustancias en adolescentes.
Los estudios dirigidos a la eficacia de los tratamientos para el trastorno por consumo de sustancias en adolescentes tienen frecuentemente limitaciones metodológicas que conducen a la dificultad de llegar a conclusiones definitivas. Lo que está comprobado es que la realización de un tratamiento es mejor que no tratar.
Los resultados de estudios de seguimiento indican que las tasas de recaída se sitúan entre un 35-85%. Uno de los factores que se asocia a mayores tasas de recaída es la presencia de un trastorno de conducta previo.
El mantenimiento de la abstinencia en adolescentes produce un descenso de los problemas interpersonales, mejoran el rendimiento académico y la adecuación a las normas y actividades sociales. Por todo ello, se realizan tratamientos que intentan abarcar todas las áreas afectadas por las drogodependencias desde las diversas perspectivas:
Abordaje psicosocial. Comienzan a aparecer resultados favorables de diversos programas de intervención donde los protocolos evaluados incluyen técnicas terapéuticas distintas: terapia motivacional, terapia cognitivo-conductual, terapia sistémica…, constituyendo ejemplos de intervención multimodal.
De entre ellos, el modelo del proceso de cambio de Prochaska & DiClemente(11), creado para el tratamiento de la dependencia tabáquica, es aplicable a cualquier conducta necesaria de modificar. Es una intervención terapéutica en la que mediante una relación empática y sin confrontación, ayuda al paciente a desplazarse en las diferentes fases de motivación para el cambio (fase precontemplativa, fase contemplativa, fase de preparación, fase de acción y fase de mantenimiento), mediante una serie de abordajes específicos para cada estadio. Utiliza la entrevista motivacional con un estilo de asistencia directa, centrada en el cliente, que pretende provocar un cambio en el comportamiento, ayudando a explorar y resolver ambivalencias (Tabla V).
Según la fase en la que se encuentre el adolescente en relación con el consumo, las intervenciones serán diferentes:
• Uso experimental: deberá realizarse psicoeducación y consejo advirtiendo de los riesgos que supone el consumo de sustancia. Éste sería aconsejable realizarlo a nivel de su centro pediátrico de referencia, una vez identificada la situación.
• Uso regular: se usan terapias de grupo e individuales, familiares y “contratos de abstinencia” en los que se pactan recompensas y castigos entre padres y adolescentes. Se pueden realizar análisis de tóxicos en orina de forma imprevista. Esta forma de consumo debe ser detectada precozmente para evitar su evolución y deberá ser el pediatra quien valore la capacidad de seguimiento en sus dispositivos o la derivación a centros especializados en drogodependencias.
• Trastorno por abuso y dependencia de sustancias deben tratarse en los Centros de Atención a Drogodependientes, donde existen programas específicos para adolescentes y jóvenes, donde se realiza una atención integral, mediante intervenciones interdisciplinares tanto a nivel sanitario, psicológico, social y ocupacional y una evaluación multidimensional, de forma que puedan cubrir las necesidades de los pacientes en las distintas áreas afectadas por la adicción. Para ello cuentan, además, con servicios como son las comunidades terapéuticas, pisos de apoyo, unidades de hospitalización, etc., creadas para cubrir las necesidades del adolescente cuando el tratamiento ambulatorio es insuficiente o la necesidad de mayor contención o separación de la familia mientras se consigue la estabilización.
Tratamiento psicofarmacológico. Hay numerosos estudios sobre la eficacia del tratamiento psicofarmacológico en adultos, pero son escasos en el caso de los adolescentes. Esto ha producido una generalización de los resultados a los adolescentes por lo que la utilización de fármacos sin la indicación aprobada por los organismos reguladores es la norma. El abordaje del trastorno por dependencia de sustancias, comprende la realización de una desintoxicación y posteriormente la deshabituación a la sustancia. Una de las características del consumo a estas edades es el policonsumo, lo que supone una limitación a la hora de plantear tratamientos específicos. Además, hay que tener en cuenta que en los adolescentes es más frecuente la falta de motivación, la ambivalencia y la pobre adherencia y mal cumplimiento terapéutico. Este tratamiento siempre debe ir asociado al abordaje psicosocial.
Según el tipo de sustancia el tratamiento psicofarmacológico varía:
• Trastorno por consumo de nicotina: las intervenciones farmacológicas en esta población están poco estudiadas, pero existen algunos ensayos que comparan el uso de parches de nicotina, chicles de nicotina y placebo, demostrando una mayor tasa de abstinencia con los parches de nicotina, reduciendo los síntomas de abstinencia, el craving y siendo bien tolerado. Comienzan a aparecer estudios con el uso del bupropión(13) en los que se observa una mayor duración de la abstinencia; además, debido a que es efectivo en el tratamiento de la depresión y el TDAH, su uso puede ser recomendado en el caso de adolescentes con TUS y alguna de estas patologías comórbidas.
• Trastorno por consumo de psicoestimulantes: los estudios que orientan al tratamiento farmacológico de deshabituación de estas sustancias (cocaína, anfetaminas y otros psicoestimulantes) son escasos. No existen evidencias que permitan sugerir la utilización en adolescentes de los fármacos usados en adultos como el disulfiran, topiramato, baclofeno, modafinilo y tiagabina. En la actualidad, no existen evidencias para el uso de fluoxetina (e ISRS) como preventivo del daño neuronal inducido por el éxtasis “niños azules”, pero sí en el proceso de deshabituación asociado a la gabapentina.
Nuestra mejor herramienta para el consumo de cocaína es lograr y mantener la abstinencia al alcohol; ya que, éste es un potente inductor del craving de cocaína y además la sustancia producida con el consumo de alcohol y cocaína, el cocaetileno, presenta mayor capacidad para producir efectos secundarios negativos durante la intoxicación, que el consumo de cada sustancia por separado.
• Trastorno por consumo de cannabis: debido al debate que todavía existe sobre la presencia o no del síndrome de abstinencia, hace que los estudios en cuanto al tratamiento sean escasos. En los adolescentes no existen estudios controlados que apoyen estrategias específicas para la deshabituación. Los agonistas o antagonistas parciales (cannabidiol) o los antagonistas del receptor cannabinoide constituyen estrategias prometedoras pendientes de estudios adecuados. Especial interés es la aparición de cuadros psicóticos en adolescentes consumidores de cannabis que requieren altas dosis de neurolépticos y la abstinencia para lograr la estabilización psicopatológica y que, en la actualidad, es la patología psiquiátrica por la que los pacientes acuden o son derivados a los centros específicos de drogas.
• Trastorno por consumo de alcohol: el enolismo en adolescente se presenta en forma de consumos episódicos, que aparecen relacionados con una alta impulsividad. Los adolescentes son capaces de mantener la abstinencia pero, una vez que inician el consumo, son incapaces de pararlo (consumo tipo atracón o binge). Es frecuente el policonsumo y el alcohol aparece como un potente inductor del craving (ansia por la droga). En este tipo de consumo son útiles los agentes anticraving como la naltrexona a dosis de 50 mg/día para el tratamiento de la deshabituación(14). Se recomienda la monitorización de las transaminasas y el control del incremento de cortisol y gonadotrofinas que produce para evitar una posible repercusión en el crecimiento y desarrollo del adolescente. La naltrexona ha demostrado ser eficaz en esta población y presentar una buena tolerabilidad, así como de reducir significativamente el número de bebidas alcohólicas ingeridas y el craving.
Para la desintoxicación se usan benzodiazepinas de vida media larga. El uso de anticonvulsionantes cada vez más utilizado en los adultos no ha demostrado ser eficaz en esta población.
• Trastorno por consumo de opiáceos: se realizará la desintoxicación en régimen de ingreso hospitalario. En nuestro medio los fármacos más usados son los agonistas de vida media prolongada, principalmente metadona. Sin embargo, esta práctica en adolescentes no está avalada por ninguna referencia bibliográfica a diferencia del uso de buprenorfina, que permite su utilización (en ficha médica) a partir de los 15 años. Esta sustancia en la actualidad se presenta en forma de comprimido sublingual asociado a naloxona para evitar su utilización por vías no adecuadas, desde su introducción en España en 2007 su utilización se encuentra en aumento. Se observa una mayor eficacia de la buprenorfina en el mantenimiento de la abstinencia y adherencia al tratamiento(15), también se demostró que una mayor duración del tratamiento se asociaba a unos mejores resultados a largo plazo en relación a la abstinencia y a la adherencia. En cuanto a la deshabituación los estudios son escasos, aunque las líneas de recomendación van dirigidas a evitar el uso de fármacos.
Las visitas de seguimiento deben ser frecuentes, especialmente si existe patología psiquiátrica comórbida. En cada visita debe hacerse un control de los síntomas psiquiátricos, frecuencia del consumo (es aconsejable pautar controles toxicológicos periódicos), estresores sociales, cumplimiento de la medicación y la aparición de posibles efectos adversos.
Los pacientes con trastorno por uso de sustancias tienen mayor probabilidad de presentar efectos secundarios a la medicación por la posible combinación con las sustancias de abuso. Además, debe tenerse en cuenta el probable abuso del tratamiento prescrito por lo que se recomienda utilizar fármacos con el menor riesgo adictivo.
Conclusión
Los pediatras deben estar bien informados de los recursos que tienen a su alcance para orientar y derivar a los pacientes que así lo requieran. La Academia Americana de Pediatría ofrece unos criterios prácticos que nos indican la posibilidad de tratar al adolescente en Atención Primaria o ser remitido a centros especializados.
El adolescente podrá ser controlado en el centro de Atención Primaria si el uso de drogas es realizado de forma intermitente o experimental. Siempre que no se aprecie psicopatología significativa o se trate sólo de una reacción de ajuste. Cuando muestre un desarrollo adecuado en sus tareas y haya ausencia de conducta antisocial (Fig. 2).
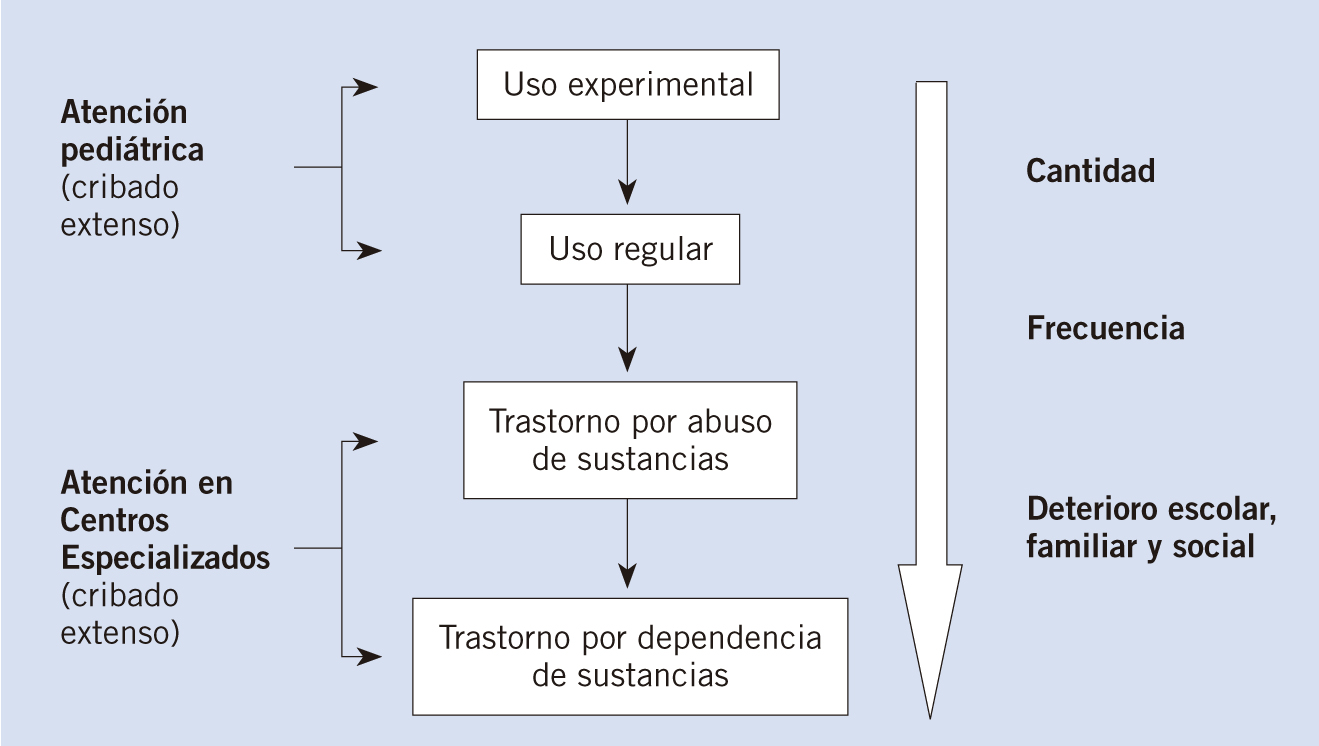
Figura 2. Progresión en el consumo de sustancias en adolescentes.
Será preciso derivar a un Servicio Especializada si el abuso de drogas es muy significativo, si hubiera alteraciones psicopatológicas asociadas, si se produce un estancamiento de las actividades académicas y sociales y ante la falta de experiencia o tiempo del profesional de Atención Primaria.
En la siguiente página web perteneciente al Plan Nacional sobre Drogas, podemos encontrar la localización y teléfonos de los centros de atención a drogodependencias distribuidos por toda la geografía española: www.pnsd.msc.es
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1. PNSD. Ministerio de Sanidad y Política Social. Encuesta estatal sobre el uso de Drogas en Enseñanzas Secundarias; 2010.
2. Kalivas PW, Volkof ND. The neural basis of addiction: a pathology of motivation and choice. AM J Psychiatry. 2005; 162(8): 1403-13.
3. Churchwell JC, Carey PD, Ferrett HL. Abnormal striatal circuitry and intensified novelty seeking among adolescents who abuse methamphetamine and cannabis. Dev Neurosci. 2012; 34(4): 310-7.
4.*** Chambers RA, Taylor JR, Potenza MN. Developmental neurocircuitry of motivation in adolescence: A critical period of addiction vulnerability. Am J Psychiatry. 2003; 160: 1041-52.
5.*** Pérez de los Coobos Peris J. Trastornos Duales: adicciones relacionadas con trastornos mentales en la infancia o la adolescencia. Un reto de asistencia y prevención. Grupo Ars Medica; 2008.
6. Dieker LC, Vesel F, Sledjeski EM, et al. Testing the dual pathway hypothesis to substance use in adolescence and young adulthood. Drug Alcohol Depend. 2007; 87: 83-93.
7.** Burnett-Zeigler I, Walter MA, Ilger M, et al. Prevalence and correlate of mental health problems and treatment among adolescents seen in primary care. J Adolesc Health. 2012; 50(6): 559-64.
8. Vidal-Infer A, Arenas MC, Daza-Losada M. High novelty seeking predicts grater sensitivity to the condicional rewarding effects of cocaine. Pharmacol Biochem Behav. 2012; 102(1): 124-32.
9. American Psychiatric Association. DSM-IV-TR. Manual Diagnóstico y Estadístico de los Trastornos Mentales. Barcelona: Masson; 2003.
10. Bobes J. Trastornos adictivos y relacionados con drogas: borrador del DSM-V. Jornadas de Sociodrogalcohol XXXVII.
11. Hayatbakhsh R, Williams GM, Bor W. Early childhood predictors of age of initation to use cannabis: a birth prospective study. Drug Alcohol Rev. 2012; 14, en prensa.
12. Fernández-Artandi S, Fernández-Hermida JR, García-Cueto E. Adaptación y validación al español del Adolescecent-cannabis problems Questionary (CPQ-A). Adicciones. 2012; 24(1): 41-9.
13. Evers KE, Paiva AL, Johnson JL, et al. Results of Transtheoretical model-based alcohol, tobacco and other drug intervention in middle schools. Addict Behav. 2012; 37(9): 1009-18.
14.** George E, Woody MD, Sabrina A, et al. Extended vs Short-term Buprenorphine-Naloxone for treatment of opioid-Addicted Youth. A randomized Trial. JAMA. 2008; 300(17): 2003-11.
15. Deas D, May MP, Randall C, et al. Naltrexone treatment of adolescent alcoholic: an open-label pilot study. J Child Adolesc Psychopharmacol. 2005; 15(5): 723-8.
Bibliografía recomendada
– Stager MM. Substance abuse. In Kliegman RM, Behrman RE, Jenson HB, Staton BF. Eds: Nelson Textbook of Pediatrics. 19th ed, Philadelphia, Pa: Saunders Elsevier; 2011: chap 108.
Es un buen libro de texto de pediatría, en el que el capítulo de adicciones recopila la epidemiología, tipos de drogas y acercamiento terapéutico de forma clara y concisa.
– Ramos Atance JA. Aspectos psiquiátricos del consumo de cannabis. Red Madrileña de Investigación sobre el cannabis. Sociedad Española de Investigación en Cannabinoides. Departamento de Bioquímica de la UCM; 2007.
Estudio en profundidad sobre todos los aspectos del cannabis: estudios en animales de experimentación, genéticos y clínicos y las diversas patologías psiquiátricas a las que se asocia. Se continua con volumen de casos clínicos comentados. Gratuito en PDF.
– Principles of Drug Addiction treatment: A Research Based Guide (Second edition). National Institute of Drug Abuse. U.S Department of Health and Human Service. NIH Publication, Nº 09-4180. Revised April 2009.
Guía sencilla que sirve de primera aproximación al tema de las adicciones creada por la institución paradigmática americana dedicada a las drogas de abuso.
| Caso clínico |
|
Anamnesis Motivo de consulta: paciente de 19 años que acude al centro de atención a drogodependencia acompañado por los padres por presentar un trastorno por dependencia de cannabis y haber requerido 2 ingresos psiquiátricos. Historia de la enfermedad: el paciente inicia el consumo de marihuana a los 15 años y desde los 17 cumple criterios de dependencia con consumo diario de 4-5 porros; ha probado en dos ocasiones setas alucinógenas; consumo de alcohol en ambiente social sin criterios de abuso y dependencia tabáquica desde los 17 años. Aporta informes de ingreso psiquiátrico hace 16 meses con el diagnóstico al alta de episodio psicótico probablemente inducido por drogas (cannabis) con síntomas de gran inquietud, disforia, actitud retadora y nula conciencia de enfermedad. Hace 6 meses requiere nuevo ingreso por urgencia en este caso por síntomas compatibles con episodio maníaco de nuevo probablemente inducido por cannabis y que se caracterizó por importante disforia, presión al habla, aceleración del pensamiento e ideas de tipo megaloide, en algunos casos claramente delirantes. Al inicio presentaba desorientación temporal. Actitud demandante, inadecuada y manipuladora con problemas para conciliar y mantener el sueño y que requirió contención mecánica en diversas ocasiones. Al ir remitiendo el cuadro, se le permite salida de fin de semana donde el paciente se escapa de casa consumiendo cannabis de nuevo y presentando alteraciones graves del comportamiento, siendo remitido de nuevo al hospital por el 112 y requiriendo altas dosis de psicofármacos para conseguir la mejoría del cuadro y precisando para ello un mes y medio de ingreso hospitalario. Su tratamiento al alta es de: risperidona Consta 37. 5 mg: 1 ampolla/14 días, olanzapina 7,5: 1-0-0, olanzapina 10: 0-0-1, ácido valproico crono 500: 0-0-2, biperideno 2: 1-0-0 y clonazepam 0,5: 1-1-2. Antecedentes personales Médicos: cirugía de hernia inguinal al año. Psiquiátricos: ingreso en 2010 con diagnóstico al alta de psicosis inducida por cannabis. Ingreso en 2011 con diagnóstico de episodio maníaco inducido por cannabis. Sospechas diagnósticas de TDAH en diversas ocasiones durante su desarrollo. Contactos esporádicos con psiquiatras privados desde la adolescencia debido a alteraciones del comportamiento con heteroagresividad física y verbal, sobre todo en el ambiente familiar. La familia le describe como inquieto, caprichoso, manipulador, con escasa tolerancia a la frustración. Antecedentes familiares Bisabuela materna fallecida por suicidio. Abuela materna diagnosticada de trastorno depresivo recurrente en tratamiento psicofarmacológico con varios intentos de suicidio. Tía materna diagnosticada de trastorno bipolar y prima con rasgos de personalidad de tipo límite. Exploración Cuando acude al centro el paciente muestra una actitud inquieta, caprichosa, con tendencia a la manipulación y a la agresión verbal, escasa tolerancia a la frustración e impulsividad. Presenta ligero embotamiento afectivo y enlentecimiento psicomotriz con tendencia a la somnolencia y ha engordado 10 kg desde el último ingreso. No se objetiva sintomatología psicótica ni maniforme. Nula conciencia de su problemática adictiva, admitiendo sólo que “se ha podido pasar un poco en los últimos meses” y nula conciencia de su problema psiquiátrico. En las citas se muestra escasamente colaborador, acudiendo a éstas exclusivamente cuando es traído por los padres. Pruebas complementarias Analítica de sangre y orina: normales. Hormonas tiroideas: normales. Se le aplica los test de MCMI-III y HTP. Resultados MCMI-III: Eje II no escalas significativas, pero alta puntuación en T. antisocial (Pt=72). En Eje I, puntuaciones significativas en escala de ansiedad (Pt=75), consumo de alcohol (Pt=75) y consumo de sustancias (Pt=77). Resultados HTP: dibujos excesivamente simplificados, propios de una postura defensiva, por lo que es difícil extraer conclusiones. Aún así, se aprecian indicadores de dificultades en la expresión y comunicación emocional. Al igual que elevada desconfianza de los demás y dificultades para establecer vínculos. Diagnóstico Eje I. Dependencia de cannabis. En remisión parcial temprana (CIE 10, F12). Episodio maníaco inducido por cannabis (CIE 10, F12.55). Provisional V/S trastorno bipolar. Eje II. Rasgos de personalidad impulsivos y antisociales. Evolución Su evolución viene marcada por la escasa conciencia de problema que presenta y por sus rasgos de personalidad que dificultan la creación de una relación terapéutica que permita trabajar su problemática. En las citas presenta una actitud retadora y desafiante, sin implicarse en las mismas. Acude sólo cuando la madre le trae al centro para los controles de orina y su único interés es en retirar la medicación por los efectos secundarios que le producen y que le impiden centrarse en los estudios. Se trabaja con los padres los límites necesarios para el paciente y que los premios sean consecuencia de estar abstinente. Mantiene la abstinencia a nivel general, con consumos puntuales cada vez que se le permite salir de fin de semana. Se le va retirando poco a poco la medicación hasta llegar a la suspensión de la misma tras 11 meses de tratamiento. Durante la retirada no ha presentado ni síntomas psicóticos ni maníacos, mostrándose en exclusiva ligeramente más impulsivo e irritable. Una vez retirada la medicación y aprobar los estudios se niega a volver al centro, abandonando el tratamiento. Discusión Nos encontramos ante un paciente paradigma de la patología dual y, por lo tanto, ante un complicado diagnóstico, pronóstico y tratamiento. En primer lugar, su edad nos dificulta a la hora de hacer un diagnóstico de trastorno de personalidad, pero sus rasgos están influyendo de forma muy negativa en la evolución y tratamiento de sus otras patologías: la dependencia y síntomas psicóticos. Asimismo, que el episodio maníaco se dé en el contexto de consumo de cannabis, dificulta el diagnóstico de trastorno bipolar pero, teniendo en cuenta los antecedentes familiares de trastornos afectivos y la sensibilidad de presentar síntomas psicóticos ante mínimos consumos, nos debe mantener en guardia y a poder ser con el paciente en seguimiento ante la probabilidad de que presenta un trastorno bipolar. Por lo tanto, nuestro diagnóstico definitivo debe ser diferido y va a depender de la evolución del paciente, mantenemos el diagnóstico de trastorno inducido que tiene mejor pronóstico para el paciente y tratamos de estudiarlo en abstinencia sostenida. Desde los estudios de Regiers y cols. en 1990 sabemos que el cannabis es la droga ilegal más consumida entre los pacientes con trastorno mental. Baetghe y cols.(1) y Strakowki y cols.(2) añaden que el cannabis es la droga más usada en pacientes afectados de trastorno bipolar. Los datos obtenidos en diversos estudios nos indican que el consumo de cannabis en adolescentes presenta una asociación robusta con los trastornos bipolares, sobre todo en forma de síntomas maníacos, si bien éstos son de intensidad moderada y/o con un componente de disforia. En la manía el cannabis empeora el cuadro clínico en gravedad, necesidad de hospitalización, frecuencia y longitud de los episodios(3). En la actualidad no se dispone de datos que indiquen la presencia de una base genética común, aunque sí acerca de una base neurobiológica, como indica Wilens(4) en sus estudios. |

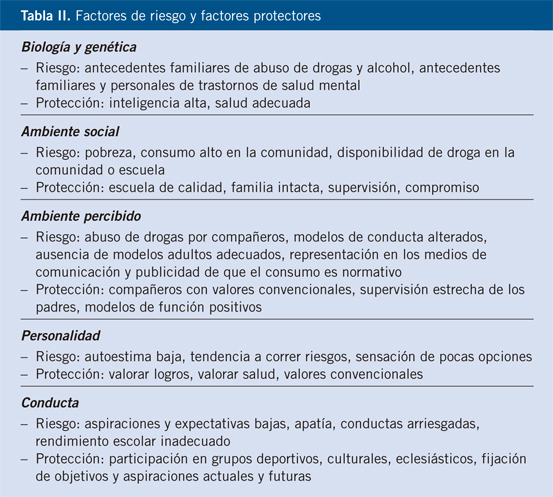






 Figura 1.
Figura 1.
 Figura 2.
Figura 2.
 Figura 3.
Figura 3.
 Figura 4.
Figura 4.

























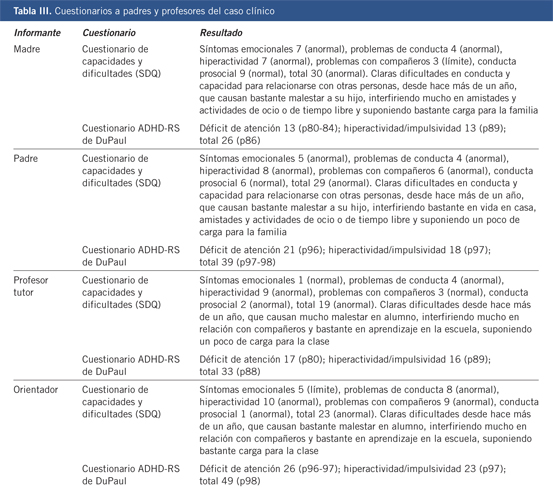
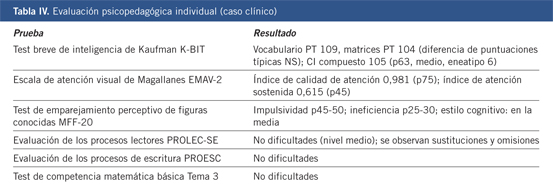






 Figura 1.
Figura 1.