 |
| Temas de FC |
J. Alonso Hernández
Servicio de Traumatología y Cirugía Ortopédica. Hospital Infantil Universitario del Niño Jesús, Madrid
| Resumen
La cojera es un motivo frecuente de consulta en Pediatría, que siempre debe considerarse como hallazgo patológico. El diagnóstico etiológico debe ser el objetivo de nuestra valoración, no siendo siempre fácil, por el amplio abanico de patologías en diferentes localizaciones, que pueden manifestarse en forma de cojera. |
| Abstract
Limping is a common reason for consultation in Pediatrics, which should always be considered a pathological finding. The etiological diagnosis should be the goal of our assessment, even though not being always easy for the wide range of conditions in different locations that may manifest as a limp. |
Palabras clave: Niño; Cojera; Marcha; Diagnóstico diferencial.
Key words: Child; Limp; Gait; Differential diagnosis.
Pediatr Integral 2014; XVIII(7): 456-467
Evaluación del niño con cojera
Introducción
Los errores y los retrasos en el diagnóstico etiológico de una cojera pueden dar lugar a importantes secuelas funcionales.
Se denomina cojera a cualquier alteración del patrón normal de la marcha esperado para la edad del niño.
Supone una de las causas más frecuentes de consulta en Atención Primaria y Urgencias Pediátricas, con una incidencia descrita de 1,8 casos por 1.000(1). Con frecuencia, el estudio de un niño con cojera supone un verdadero reto para el profesional, pues el diagnóstico etiológico abarca una amplia gama de causas y localizaciones.
La cojera debe considerarse como un hallazgo patológico, por lo que es importante realizar un diagnóstico etiológico y un seguimiento estrecho hasta su resolución(2).
Suele deberse, la mayoría de las veces, a causas triviales, como: una rozadura en el zapato, un pequeño cuerpo extraño en la planta del pie, etc., pero ocasionalmente está causada por patologías que requieren tratamiento urgente, como una artritis séptica o por enfermedades potencialmente mortales, como leucemias y otras neoplasias infantiles.
Por esto, es importante que pediatras y traumatólogos sepan proceder correctamente en el manejo de los niños con cojera, evitando un error o un retraso en el diagnóstico, que pudiera dar lugar a importantes secuelas funcionales.
El diagnóstico diferencial se puede realizar en función de la forma de presentación, la edad del paciente, el tipo de trastorno de la marcha y la localización anatómica de la patología sospechada(3).
Marcha normal y tipos de cojera
La marcha normal es un proceso cíclico, que madura en los primeros años de desarrollo y puede alterarse por diferentes patologías, traduciéndose en diferentes patrones de cojera.
La marcha normal se desarrolla en los primeros 3 años de vida y requiere que el niño alcance diferentes hitos de desarrollo psicomotor. A la edad de 1 año, muchos niños pueden caminar sin apoyo. A la edad de 18 meses, la mayoría de los niños han adquirido la marcha independiente(4). Para una marcha adecuada, se precisa un correcto desarrollo musculoesquelético de la zona lumbar, la pelvis y las extremidades inferiores, así como un desarrollo neurológico normal, que regula la coordinación y el equilibrio. El patrón normal de marcha del adulto se alcanza, generalmente, entre los 8 y 10 años.
La marcha normal es un proceso cíclico, que comprende dos fases bien diferenciadas:
• La fase de apoyo, se inicia con el golpeo del talón y prosigue a medida que el resto del pie comienza a plantar. Culmina esta fase de apoyo con el despegue de los dedos. Supone, habitualmente, el 60% del tiempo empleado en cada paso dentro del ciclo de la marcha.
• La fase de balanceo tiene menor duración (40%). Comienza con el despegue de los dedos y termina con el golpeo del talón. En el momento del impulso, la marcha coordinada exige la rotación de avance e inclinación de la pelvis, así como la estabilidad de la columna lumbar y el abdomen.
El patrón normal de la marcha puede verse afectado por numerosos factores, como: dolor, debilidad muscular, actividad muscular anormal, lesiones articulares, discrepancia de longitud de miembros inferiores, etc., manifestándose en forma de cojera. Existen algunos patrones característicos de cojera, siendo los más destacados:
Marcha antiálgica
Es el tipo más frecuente de cojera. Generalmente, es causada por dolor (aunque no siempre el niño lo manifieste). Se caracteriza por una disminución del tiempo de apoyo del miembro afectado, para minimizar la carga de peso (que es dolorosa) sobre dicho miembro. Puede estar originada por cualquier condición dolorosa del miembro inferior (y también de la columna vertebral, como un tumor o una discitis) que provoque dolor al apoyo.
Marcha de Trendelenburg
Es motivada por la debilidad de la musculatura abductora (glúteo medio), que dificulta el soporte del peso corporal en el lado débil. Puede observarse en la luxación congénita de cadera y en la coxa vara, como secuela de una artritis séptica o una enfermedad de Perthes (por acortamiento del cuello femoral y sobreelevación del trocánter mayor). Supone la imposibilidad para mantener la pelvis en posición neutra, observándose el descenso de la nalga del lado cuyo pie se eleva del suelo, cuando el paciente mantiene el equilibrio. Esto constituye un test de Trendelemburg positivo.
Marcha de pato
Se ve en la displasia del desarrollo bilateral de la cadera o en algunas enfermedades neurológicas, y consiste en una marcha oscilante con movimientos laterales de tronco, exagerados y con pies separados.
Marcha en circunducción
En relación con rigidez en extensión de la rodilla al final de la fase de apoyo; por lo que, el miembro afectado realiza un movimiento de circunducción o separación durante la fase de balanceo para evitar el choque de los dedos con el suelo. Se observa en cuadros de enfermedades neuromusculares asociados a rigidez en rodilla y/o tobillo.
Marcha en estepaje
Como consecuencia de la dificultad para la dorsiflexión del pie. Consiste en un aumento de la flexión de la cadera y rodilla durante la fase de balanceo para permitir a los dedos el despegue del suelo. Generalmente, asociada con neuropatías del nervio peroneo.
Marcha en equino
El niño camina de puntillas. Puede aparecer como hábito (idiopático, existiendo un equinismo bilateral) o ser debida a: contracturas musculares, espasticidad, discrepancia de longitud de miembros inferiores o, simplemente, a una herida en el talón.
Diagnóstico
El diagnóstico debe ser enfocado inicialmente a descartar patología urgente o potencialmente grave, basándonos en la historia clínica y la exploración física.
La cojera es un signo clínico que debe ser evaluado con el objetivo de identificar la patología que la origina.
La historia clínica y la exploración física constituyen el primer y más importante paso en el proceso diagnóstico(5). En algunas ocasiones, el diagnóstico lo apoyaremos en análisis de laboratorio y/o pruebas de imagen.
Historia clínica
La edad del niño es un dato básico a la hora de realizar el diagnóstico diferencial(6).
Al realizar la historia clínica, debemos averiguar cómo y cuándo fue la aparición de la cojera, así como la duración de los episodios y la evolución en el tiempo (¿empeora o va mejorando?). También, si se inició asociada a otra lesión o enfermedad y si fue de forma gradual o abrupta.
Debemos conocer si se asocia a dolor y las características del mismo (localización, intensidad, inicio, respuesta a analgésicos, etc.), así como si puede estar en relación con un traumatismo. Desgraciadamente, no siempre el niño o los padres son capaces de determinar estos datos. Si la cojera ha estado presente desde los primeros pasos, se debe investigar sobre la historia del desarrollo psicomotor, porque puede estar en relación con trastornos neuromusculares o malformaciones congénitas.
Debemos preguntar si ha existido fiebre, alteración del apetito o pérdida de peso que pudieran relacionar la cojera con enfermedades: reumáticas, infecciosas o neoplásicas. La valoración clínica, empleando algunas guías clínicas de actuación, puede ayudar a disminuir el tiempo de estudio y las pruebas de laboratorio en los niños con cojera(7).
Exploración física
Al realizar la exploración física, es primordial la observación de la marcha del niño. El tipo de cojera, por lo general, se puede determinar por la observación. Debe dejarse al niño en ropa interior para permitir la visión completa de los miembros inferiores y observar al niño caminar en un pasillo de la clínica, por delante y por detrás.
Se debe observar de forma sistemática:
• Aspecto general. Buscar anomalías evidentes. ¿De qué lado parece anormal? ¿Tiene la fase de apoyo, la misma duración en ambos lados?
• Cada pierna por separado y buscar cambios más sutiles en cada una de ellas.
• Valorar por separado la posición de: tronco, pelvis, rodillas y pies.
En algunos centros, disponemos de laboratorios del análisis del movimiento, que nos permiten un estudio sistemático y objetivo de la marcha. En ellos podemos captar la imagen del movimiento del paciente, con la ayuda de cámaras de vídeo y diferentes indicadores de posición, mientras el niño camina (Fig. 1). Los datos se registran en el ordenador y luego se traducen en gráficas que permiten detectar posibles alteraciones y constituyen una ayuda en la planificación del tratamiento. Se trata de una herramienta especialmente útil en los niños con trastornos neurológicos y deformidades óseas, para el diagnóstico y ajuste del tratamiento, permitiendo además comparar los datos previos al tratamiento y los resultados posteriores de forma objetiva.
Figura 1. Laboratorio de análisis del movimiento.
Tras la identificación de la cojera, debemos realizar la exploración en la camilla.
Inicialmente, observaremos la actitud postural (¿existe flexo de cadera o rodilla?), presencia de heridas, signos de inflamación, atrofias musculares, discrepancia de longitud, etc.
Posteriormente, realizaremos la palpación de las articulaciones, que nos permita descartar la presencia de derrame articular, así como puntos dolorosos.
En tercer lugar, debemos explorar el rango de movimiento articular pasivo y activo de las diferentes articulaciones.
Existen pruebas específicas como: el test de Trendelenburg, el test de Galeazzi o la maniobra de compresión en sacroilíacas, que nos pueden ayudar en la identificación de diferentes patologías.
Pruebas de laboratorio
Debemos pedir algunas pruebas de laboratorio(8) si existe sospecha de un cuadro de: infección osteoarticular, artritis inflamatoria o un proceso neoplásico.
Los datos del hemograma, así como la velocidad de sedimentación glomerular (VSG) y la proteína C reactiva (PCR) nos pueden a ayudar en el proceso diagnóstico.
Ante la sospecha de una artritis séptica, no debe demorarse: la artrocentesis y el análisis del líquido articular (recuento celular, bioquímica, gram y cultivo).
La realización de hemocultivos debe hacerse de forma sistemática cuando exista fiebre asociada a la cojera.
Pruebas de imagen
Cuando tras la historia clínica y la exploración física no somos capaces de descartar procesos hipotéticamente graves o urgentes, está indicada la realización de pruebas de imagen que nos permitan afinar el diagnóstico(9).
Radiografía simple
Es la prueba de imagen que, como norma general, debemos solicitar de forma inicial. Debe realizarse siempre en dos proyecciones (en la mayoría de casos de enfermedad de Perthes o de epifisiolisis de fémur proximal, los cambios se observan inicialmente solo en las radiografías axiales y no en la proyección anteroposterior).
En muchas patologías, las imágenes radiológicas iniciales suelen ser rigurosamente normales.
Ecografía
Es especialmente útil para detectar la presencia de derrame articular asociado a patología de cadera, aunque es menos sensible a la hora de determinar la naturaleza del mismo (purulento, hemorrágico, etc.).
Gammagrafía ósea
La indicación principal sería en el niño que presenta cojera (especialmente, si existe afectación del estado general y/o varias semanas de evolución), en el que tras realizar la historia clínica y exploración física adecuadas, las radiografías simples y estudio ecográfico no permiten localizar la patología.
Puede detectar en fases iniciales, fracturas ocultas: (p. ej., las llamadas fracturas de “toddler” o fracturas de estrés), osteomielitis, tumores, metástasis, etc., que solo aparecerían tardíamente en las radiografías simples.
El mayor inconveniente que tiene esta prueba es su baja especificidad.
TC
La indicación principal de la TC es la sospecha de patología con afectación de la cortical ósea (osteoma osteoide, absceso de Brodie, etc.).
RM
Permite una excelente visualización de: articulaciones, tejidos blandos, cartílago y hueso esponjoso. Es altamente sensible y específica, permitiendo la detección precoz de: osteomielitis, fracturas de estrés, epifisiolisis femoral proximal, enfermedad de Perthes, etc. Es determinante a la hora de valorar la extensión de una lesión tumoral, así como la presencia de masa de partes blandas asociada.
Diagnóstico diferencial
Solo podremos hacer un correcto diagnóstico si conocemos la patología y pensamos en ella.
Muchas son las variables que se pueden manejar a la hora de realizar el enfoque del diagnóstico diferencial: localización del dolor, sistema afectado (hueso, articulación, partes blandas, neurológico…), tipo de cojera, etc.(10). A efectos prácticos, vamos a desarrollar brevemente los diagnósticos más frecuentes que podemos encontrar en función de la edad y algunos aspectos característicos de cada uno de ellos.
1-3 años (primeros pasos)
El diagnóstico etiológico en este rango de edad de una cojera puede ser especialmente complicado por la dificultad que entraña conseguir datos válidos en la historia clínica (no siempre los padres saben si ha existido traumatismo, ni el tiempo de evolución, etc.).
También, debemos tener en cuenta que, a esta edad la marcha se encuentra en proceso de maduración, por lo que existirá un patrón de marcha inmaduro en función de la edad.
La exploración física puede también verse dificultada por una falta de colaboración del niño, debido al temor que le puede provocar encontrarse en una consulta médica. Debemos intentar ganarnos la confianza del niño, para lo que iniciaremos la exploración por aquellos aspectos que supongan menos temor para el niño (como puede ser observarle caminar junto a sus padres) y dejaremos para el final los momentos que suelen suponer mayor estrés (como la exploración de la movilidad articular en la camilla o la palpación de las posibles zonas dolorosas).
Fractura de “toddler” (primeros pasos)
Ante un proceso agudo de cojera en niños por debajo de 3 años, sin afectación del estado general y si no se puede descartar la posibilidad de un antecedente traumático, debemos pensar en la existencia de una fractura en la tibia.
En la exploración de la marcha, observaremos como el niño se niega a apoyar el pie, presentando dolor a la palpación en la tibia, si hacemos una exploración minuciosa.
No es infrecuente que no observemos ninguna línea de fractura en la Rx inicial. No obstante, si tenemos esta sospecha diagnóstica, la actitud inicial consistirá en inmovilizar y repetir la Rx en 7-10 días para confirmar el diagnóstico.
Displasia del desarrollo de la cadera
Es cada vez menos frecuente encontrarla en niños deambulantes, gracias al screening clínico-ecográfico de los recién nacidos y lactantes.
Los signos clínicos más comunes son: una cojera de Trendelemburg, la limitación en el movimiento de flexoabducción de la cadera, la asimetría de pliegues y un signo de Galeazzi positivo. Los signos de inestabilidad, como una maniobra de Barlow u Ortolani positivos, suelen desaparecer en niños por encima de los 4-6 meses de edad. La confirmación diagnóstica se realizará con una radiografía simple. El tratamiento normalmente consistirá en una reducción quirúrgica (abierta), que, a veces, debe asociarse a osteotomías femorales o pélvicas.
Artritis séptica
Se trata de una urgencia quirúrgica(11). Aunque es más frecuente por debajo de los 3 años de edad, puede observarse en niños de cualquier grupo de edad. Debe sospecharse en toda cojera acompañada de fiebre y/o afectación del estado general. En los lactantes, puede manifestarse simplemente como un cuadro de irritabilidad (sin fiebre) e impotencia funcional (pseudoparálisis) con posición antiálgica. La historia de: fiebre, falta de apoyo en el miembro afectado, leucocitosis mayor de 12.000 cel/mm3 y elevación de la VSG por encima de 40 mm/h, han sido descritas como factores predictivos de una artritis séptica(11). La ecografía puede ser una herramienta de ayuda a la hora de realizar el diagnóstico y, además, ser especialmente útil en la cadera para guiar la artrocentesis. La presencia de un líquido purulento nos confirmará el diagnóstico, debiendo proceder a: artrotomía, desbridamiento y limpieza exhaustiva de la articulación de forma urgente, dejando un drenaje durante varios días hasta finalizar el drenado por el mismo. Nada más tomar las muestras en el acto quirúrgico, debe iniciarse el tratamiento antibiótico intravenoso empírico, hasta disponer de los resultados del cultivo y antibiograma.
Osteomielitis
Puede darse conjuntamente con una artritis séptica, especialmente en los niños más pequeños, aunque el origen más común es por diseminación hematógena. Debemos sospecharla en aquellos niños con sintomatología de infección, en los que no se advierte la presencia de derrame en los estudios ecográficos. Los cambios radiológicos suelen ser tardíos, por lo que debemos valorar la realización de una RM para hacer el diagnóstico precoz. La RM también nos permitirá descartar la posibilidad de una piomiositis afectando al psoas o a la musculatura glútea. El tratamiento médico (antibiótico) suele ser suficientemente eficaz en la actualidad, limitando la cirugía a la presencia de: abscesos, secuestros óseos o casos con mala respuesta al tratamiento antibiótico inicial.
Parálisis cerebral infantil (leve)
Existen cuadros de parálisis cerebral infantil en los que la afectación es leve, pasando desapercibidos los primeros meses o años de vida. En estos casos, el niño puede acudir a consulta por presentar una cojera (que puede tener alguno de los patrones previamente descritos).
La historia de complicaciones durante el parto, la prematuridad, el bajo peso al nacer y la necesidad de maniobras de reanimación (junto con un test de Apgar bajo) nos deben hacer sospechar la posibilidad de un cuadro neurológico como etiología de la cojera.
En la exploración física, puede llamar la atención el aumento del tono muscular junto a deformidad (flexo en cadera o rodilla, equino en tobillo), rigidez o cierta limitación en el rango de movilidad articular. Es común que se acompañen de otras alteraciones, como estrabismo.
Artritis reumatoide juvenil
De todos los tipos, el pauciarticular es más común en niñas de alrededor de los dos años de edad. Suelen ser cuadros de cojera de larga evolución, acompañados de inflamación articular, que normalmente afectan a los miembros inferiores. Puede existir una elevación de parámetros inflamatorios, como un aumento leucocitario y elevación de la VSG y PCR. En algunos casos, puede encontrarse presencia de factor reumatoide y ANAs. Las características del líquido sinovial (inflamatorio y no séptico) permiten descartar una artritis séptica. Suelen responder bien a la terapia médica, pudiendo retornar a su actividad habitual en pocos meses.
Discitis
La mayor dificultad diagnóstica radica en no pensar en ella a la hora de hacer el diagnóstico diferencial. En todo niño con cojera, debemos realizar una exploración de la columna vertebral. El dolor vertebral asociado a una discitis puede dar lugar a cojera o a que el niño no quiera gatear o andar. En algunos casos, se puede acompañar de fiebre y/o irritabilidad.
Los estudios de laboratorio suelen mostrar elevación de la VSG, siendo la leucocitosis más rara. Las radiografías en fases muy precoces pueden ser normales, para, al cabo de pocas semanas, comenzar a observarse disminución (pinzamiento) del espacio intervertebral, generalmente en región lumbar, con irregularidades por erosión de los platillos vertebrales. El diagnóstico de imagen precoz puede realizarse con RM. La evolución suele ser favorable tras la instauración de tratamiento antibiótico, inicialmente intravenoso y posteriormente oral (aunque existe cierta controversia acerca del origen infeccioso de la discitis infantil).
Neoplasias (leucemia, neuroblastoma)
Aunque pueden ocurrir en otras edades, son más frecuentes en este rango de edad. La leucemia linfática aguda, hasta en un 25-30% de los casos, puede debutar en forma de dolores óseos o articulares, y/o cojera simulando una artritis, que puede preceder en días, semanas o hasta varios meses a las manifestaciones clínicas habituales de esta enfermedad y a la presencia de blastos en sangre periférica. La existencia de síntomas musculoesqueléticos inexplicables o con una marcha patológica de duración variable, acompañado de otras manifestaciones clínicas, como: febrícula, linfoadenopatías o hepatoesplenomegalia, con un aumento de la VSG y/o alteraciones hematológicas en forma de anemia, trombopenia o leucopenia, nos debe hacer considerar la posibilidad de leucemia aguda en el diagnóstico diferencial(12). Pueden ser de utilidad: el estudio radiológico, la gammagrafía ósea y el estudio de médula ósea.
El neuroblastoma y algunas variedades de linfoma pueden presentarse con dolor óseo o artralgias intensas. Se ha descrito la anemia como factor sugestivo de sospecha de neuroblastoma(13).
4-10 años
En estos niños de mayor edad, es más fácil obtener una historia clínica y exploración completa por su mayor capacidad para comunicar y su mejor cooperación en el momento de realizar la exploración física.
En ellos, vamos a encontrar un patrón de marcha más maduro, que llegará a ser semejante al del adulto a partir de los 7 años.
En este grupo de edad, son comunes los denominados: “dolores de crecimiento”, caracterizados por ser episodios de dolor de localización difusa en los miembros inferiores, que suelen aparecer a última hora de la tarde o por la noche y ceden normalmente en un periodo breve de tiempo (generalmente, 10 a 30 minutos) con un masaje, calor local o analgésicos. Estos “dolores de crecimiento”, por norma general, no provocan cojera, por lo que no deben incluirse en el diagnóstico diferencial de estos niños.
Sinovitis transitoria de cadera
Es la causa más común de cojera en este grupo de edad, manifestándose como un cuadro autolimitado, a veces precedido de cuadros infecciosos, como catarros o gastroenteritis agudas, con buena respuesta a analgésicos y duración menor a las dos semanas. El cuadro puede ser a veces difícil de diferenciar de una artritis séptica, aunque en la sinovitis es rara la presencia de fiebre o afectación del estado general(11). En algunos casos, puede estar justificada la realización de una analítica que, generalmente, será normal. Si se realiza ecografía, puede observarse cierto derrame sinovial asociado a la presencia de sinovitis. El pronóstico de estos niños es excelente.
Enfermedad de Perthes
Debemos sospechar una enfermedad de Perthes en los niños con un cuadro de cojera de varias semanas o meses de evolución, que empeora después del ejercicio físico. No siempre se acompaña de dolor y, cuando existe, el niño puede referirlo al muslo o la rodilla.
En la exploración, podemos encontrar una limitación de la flexoabducción y las rotaciones de la cadera afectada. En los casos iniciales, no es raro encontrar una imagen radiológica normal. Los primeros hallazgos radiológicos suelen consistir en una discreta disminución y/o esclerosis del núcleo epifisario o una fractura subcondral, que observaremos en la proyección axial (Fig. 2).
Figura 2. Enfermedad de Perthes en cadera derecha.
Inicialmente, debe tratarse con reposo y antiinflamatorios. Los principios del tratamiento consisten en mantener una buena contención de la cabeza femoral y mantener un aceptable rango de movilidad, con el objetivo de conseguir una aceptable remodelación de la cabeza femoral que está padeciendo la alteración del aporte vascular. En la mayor parte de los casos, realizaremos un tratamiento conservador. Cuando existen signos de mal pronóstico en niños mayores de 6-8 años, debemos valorar la posibilidad de mejorar la historia natural de esta enfermedad con la realización de un tratamiento quirúrgico (generalmente, osteotomía femoral varizante y/o pélvica).
Menisco discoideo
El menisco discoideo es una variante anatómica (malformación congénita) que afecta al menisco lateral, presentando un aspecto en forma de disco o pastilla (Fig. 3).
Figura 3. RM de menisco discoideo.
Suele comenzar a manifestarse a la edad de 6-7 años, apareciendo un chasquido por resalte al realizar el movimiento de flexo-extensión. Puede dar lugar a roturas en su espesor, generalmente transversas u horizontales, provocando dolor, bloqueos y presencia de derrame articular. En la radiografía simple, puede observarse un aumento de la interlínea externa con hipoplasia del cóndilo femoral externo. El diagnóstico definitivo suele realizarse con una RM. El tratamiento consiste en la realización de una artroscopia, en la que se realiza una resección parcial del menisco, remodelándolo de forma que adopte una morfología anatómica (en media luna).
Enfermedad de Sever
Se trata de una osteocondrosis (por sobreuso) que se manifiesta como dolor localizado en talón (apofisitis posterior de calcáneo), tras la realización de actividad física, generalmente en niños de 9-10 años. Es bilateral en el 60% de los casos. La imagen típica radiológica se considera una variante de la normalidad y consiste en la presencia de esclerosis y fragmentación, por lo que el diagnóstico es fundamentalmente clínico. Es un cuadro recurrente, autolimitado y que mejora si conseguimos mantener al niño en reposo. Los analgésicos, los ejercicios de estiramiento del tríceps sural y las taloneras, pueden colaborar en la mejora de la evolución.
Enfermedad de Köhler
Encuadrada dentro del grupo de las osteocondrosis, en este caso por necrosis avascular del escafoides tarsiano. Es más común en niños de 4-5 años de edad. Aunque a veces aparece como hallazgo casual (pudiendo ser bilateral), suele manifestarse en forma de dolor local, provocando cojera en la que el niño realiza el apoyo con el borde plantar externo. Las imágenes radiológicas son características, pudiendo encontrarse un estrechamiento del escafoides, con esclerosis y rarefacción del mismo (Fig. 4). Son lesiones con buen pronóstico, que responden favorablemente al tratamiento con reposo y analgésicos. En algunos casos, puede estar indicada la inmovilización con yeso o el uso de plantillas de descarga.
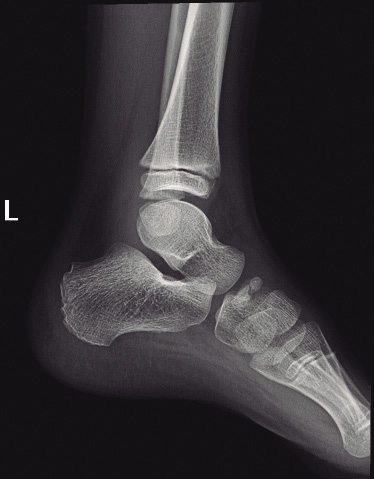
Figura 4. Enfermedad de Köhler.
Tumores vertebrales
Tumores benignos, como el osteoma osteoide o el granuloma eosinófilo, suelen manifestarse en forma de dolor y escoliosis reactiva secundaria. En algunos casos, pueden dar lugar a cojera. También, algunos tumores primarios de la médula espinal u otras alteraciones de la misma (médula anclada) pueden manifestarse en forma de cojera o de deformidad progresiva en los pies.
11-15 años
Los adolescentes van a aportar datos en la historia clínica y en la exploración física generalmente fiables, aunque existen casos, en los que trataran de disimular la sintomatología para iniciar cuanto antes su actividad deportiva; mientras que, otros, pueden exagerarla para llamar la atención o evitar las clases de educación física.
Epifisiolisis femoral proximal
Con cierta frecuencia se encuentran casos de epifisiolisis femoral proximal, en los que se realiza un diagnóstico tardío, con las consiguientes secuelas por deformidad de la región proximal del fémur. Este cuadro clínico debe sospecharse en niños, frecuentemente obesos, entre 8 y 14 años, que presentan cojera y dolor en muslo o rodilla. En la exploración física, es frecuente la actitud en rotación externa, limitación de la rotación interna y un movimiento de rotación externa siguiendo a la flexión pasiva de la cadera (signo de Drehmann). El estudio radiológico en la proyección axial es el que permite observar los primeros grados de deslizamiento (Fig. 5). La gammagrafía y la RM pueden ayudar en el diagnóstico precoz, en caso de dudas diagnósticas. El tratamiento definitivo no debe demorarse y consiste en la fijación quirúrgica “in situ”, mediante técnica de osteosíntesis percutánea con un tornillo canulado(14).

Figura 5. Epifisiolisis femoral proximal izquierda.
Condrolisis
Es un cuadro poco frecuente que afecta mayoritariamente a niñas, bien de forma primaria o secundariamente a otras patologías, como una epifisiolisis femoral proximal. Suele manifestarse en forma de dolor, cojera y limitación severa en todas las direcciones del movimiento. En las radiografías simples, puede observarse una osteopenia y un estrechamiento característico de la interlínea articular. El tratamiento inicial consiste en rehabilitación y descarga del miembro afecto. El pronóstico es variable. Se han descrito buenos resultados tras la realización de artrodiastasis (aumento del espacio articular con la ayuda de un fijador externo).
Osteocondritis disecante
Puede manifestarse como dolor y/o inflamación de la articulación afectada. En algunos casos, puede llegar a provocar bloqueo. La localización más típica es la región lateral del cóndilo interno del fémur distal (Fig. 6), pero puede afectar otras regiones, como al astrágalo o a la cabeza femoral. En el examen físico de la articulación, puede existir derrame, con dolor y crepitación local. Puede confirmarse mediante radiología simple o resonancia magnética (RM). En los niños, estas lesiones tienen mejor pronóstico que en los adultos, evolucionando favorablemente con tratamiento conservador. En algunos casos, se puede realizar una artroscopia de la articulación, realizando perforaciones múltiples en la lesión con una aguja o una fijación con agujas reabsorbibles, si existen signos de inestabilidad.
Figura 6. Osteocondritis disecante (Rx y RM) en cóndilo femoral interno.
Coalición tarsal
Se trata de una falta de diferenciación que da lugar a una unión entre dos huesos del tarso, pudiendo ser de tipo fibroso, cartilaginosa u ósea.
Debemos pensar en una coalición, ante un pie plano rígido doloroso en un adolescente. La barra o coalición calcaneoescafoidea y astragalocalcánea son las formas de presentación más frecuentes. En la exploración física, encontraremos: restricción de la movilidad del retropié (principalmente de la inversión-eversión), dolor con las actividades en el lugar de la fusión y contractura de la musculatura peronea. El diagnóstico radiológico suele realizarse con proyecciones laterales y oblicuas del pie, siendo necesario en ocasiones recurrir a la TC o la RM. Entre las posibilidades terapéuticas, debe plantearse, inicialmente, un tratamiento conservador, si existe poca sintomatología, o un tratamiento quirúrgico (resección-artroplastia de interposición con grasa o músculo) en los casos sintomáticos.
Enfermedad de Osgood-Schlatter
Cuadro clínico muy frecuente, caracterizado por dolor y tumefacción, localizado en la tuberosidad tibial anterior (TTA), que se presenta generalmente en adolescentes deportistas. Es común la afectación bilateral (25%). Se encuadra dentro de las osteocondrosis de causa mecánica (entesopatía por tracción).
En la exploración, se puede objetivar una tumefacción dolorosa de la TTA. La radiografía simple puede presentar, a veces: fragmentación, irregularidades, rarefacción y osificaciones a nivel de la TTA. El tratamiento será conservador y consiste en: reposo, frío local y analgésicos en el momento agudo. La utilización de una cinta infrapatelar y la realización de estiramientos pueden ser de ayuda.
Pinzamiento femoroacetabular e isquiofemoral
El pinzamiento o choque fémoro-acetabular es una anomalía en la forma ósea de la articulación de la cadera, que produce una limitación a la movilidad de la misma, por lesión del labrum acetabular, dando lugar a un conflicto que se produce entre el cuello del fémur con el acetábulo. Se caracteriza por dolor en las actividades que exigen flexión de la cadera. Debe tratarse de forma precoz, generalmente mediante artroscopia, para evitar una artrosis de cadera futura.
El pinzamiento o choque isquiofemoral es un diagnóstico clínico relativamente novedoso, que ha sido definido como: aquel dolor relacionado con el atrapamiento entre el trocánter menor del fémur y la tuberosidad isquiática. Debemos pensar en este cuadro clínico, en niñas con dolor inguinal o en muslo de tipo mecánico e insidioso. El diagnóstico se debe realizar con ayuda de la resonancia magnética, donde se puede observar disminución del espacio entre isquion y trocánter menor, así como cambios inflamatorios y/o atrofia grasa en el músculo cuadrado femoral. El pronóstico es favorable y suele responder al tratamiento conservador.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.** Fischer SU, Beattie TF. The limping child: epidemiology, assessment and outcome. J Bone Joint Surg Br. 1999 Nov; 81(6): 1029-34.
2.*** Staheli LT. Fundamentals of Pediatric Orthopedics. 4th Ed. Philadelphia: Lippincott Williams and Wilkins. 2006.
3.*** Herring J. Tachdjian’s Pediatric Orthopaedics. Ed. Saunders. 5th Edition 2013.
4.** Sutherland OH, Olshen R, Cooper L, Woo SL. The development of mature gait. J Bone Joint Surg. 1980; 62A: 336-53.
5.*** Sawyer JR, Kapoor M. The limping child: a systematic approach to diagnosis. Am Fam Physician. 2009 Feb 1; 79(3): 215-24.
6.*** Perry DC, Bruce C. Evaluating the child who presents with an acute limp. BMJ 2010; 341: c4250.
7. McCanny PJ, McCoy S. Implementation of an evidence based guideline reduces blood tests and length of stay for the limping child in a paediatric emergency department. Emerg Med J. 2013; 30: 19–23.
8.** Abbassian A. The limping child: a clinical approach to diagnosis. Br J Hosp Med (Lond). 2007 May; 68(5): 246-50.
9. Jain N, Sah M, Chakraverty J, Evans A, Kamath S. Radiological approach to a child with hip pain. Clinical Radiology 68 (2013) 1167e1178.
10.*** MacEwen GD, Dehne R. The limping child. Pediatr Rev. 1991 Mar; 12(9): 268-74.
11.** Kocher, MS, Mandiga R, Zurakowski D, Barnewolt C, Kasser, JR. Validation of a clinical prediction rule for the differentiation between septic arthritis and transient synovitis of the hip in children. Journal of Bone and Joint Surgery; Aug 2004; 86, 8.
12.** Jones OY, Spencer CH, Bowyer SL, Dent PB, Gottlieb BS, Rabinovich CE. A multicenter case-control study on predictive factors distinguishing childhood leukemia from juvenile rheumatoid arthritis. Pediatrics. 2006 May; 117(5): e840-4.
13.** Aston JW Jr. Pediatric update 16. The orthopaedic presentation of neuroblastoma. Orthop Rev. 1990 Oct; 19(10): 929-32.
14.** Martínez-Álvarez S, Martínez-González C, Miranda C, Abril JC, Epeldegui T. Slipped capital femoral epiphysis. Revista Española de Cirugía Ortopédica y Traumatología (English Edition), Volume 56, Issue 6, November–December 2012, Pages 506-514.
Bibliografía recomendada
- Staheli LT. Fundamentals of Pediatric Orthopedics. 4th Ed. Philadelphia: Lippincott Williams and Wilkins. 2006.
Sencillo, práctico, gráfico y didáctico tratado básico sobre ortopedia infantil. Especialmente indicado como libro de primera lectura para médicos residentes en Traumatología o Pediatría. El capítulo de cojera es sencillo y muy claro.
- Herring J. Tachdjian’s Pediatric Orthopaedics. Ed. Saunders. 5th Edition 2013.
Tratado muy completo y recientemente actualizado. Un clásico que es, probablemente, el texto de mayor difusión sobre ortopedia infantil. Incluye un interesante capítulo sobre cojera infantil.
- Sawyer JR, Kapoor M. The limping child: a systematic approach to diagnosis. Am Fam Physician. 2009 Feb 1; 79(3): 215-24.
Reciente e interesante artículo, con abundantes tablas y gráficos, que recoge numerosos aspectos prácticos acerca de la cojera en el niño.
- Perry DC, Bruce C. Evaluating the child who presents with an acute limp. BMJ 2010; 341: c4250.
Muy completo artículo de revisión, profundizando en aspectos importantes para el diagnóstico, como son: la edad, la presencia de sintomatología general o los dolores referidos a la rodilla en patología de cadera. Destacan los aspectos clave para el diagnóstico por patología.
- MacEwen GD, Dehne R. The limping child. Pediatr Rev. 1991 Mar; 12(9): 268-74.
Magnífico trabajo de revisión de la cojera infantil, destacando en el diagnóstico diferencial, la artritis séptica como verdadera urgencia.
| Caso clínico |
|
Motivo de consulta Varón de 3 años de edad que acude a urgencias por cojera y fiebre de dos días de evolución. Los padres le notan inflamación en la rodilla derecha. Antecedentes El embarazo y el parto fueron normales y se trataba del primer hijo de unos padres sanos, con un peso al nacimiento de 2.900 g. El comienzo de la marcha se produjo a los 12 meses. Nunca había sido ingresado excepto para una intervención por hernia inguinal izquierda con un año de edad. Exploración física y pruebas complementarias En la exploración física, se apreció fiebre de 38,5º. Presentaba una cojera antiálgica llamativa para la marcha. Las caderas tenían una exploración normal. La rodilla derecha presentaba tumefacción y calor local, con presencia de derrame articular. Estaba en flexo de 15, y resultaba dolorosa a la movilización. A la vista de estos hallazgos, se solicitaron las siguientes pruebas complementarias: - La analítica reveló una leucocitosis (Leucos: 17.500/dl; la fórmula era normal), así como una elevación de la velocidad de sedimentación (VSG: 50 mm en la 1ª hora) y de la PCR (6,2 g/dl). No se evidenció anemia ni otras alteraciones.
|
