 |
| Temas de FC |
N. Silva Higuero*, A. García Ruano**
*Servicio de urgencias. Hospital Medina del Campo. Valladolid
**C.S. Carballeda. Mombuey. Zamora
| Resumen
Los traumatismos craneoencefálicos (TCE) constituyen un motivo frecuente de consulta en los servicios de urgencias. Aunque en su mayoría serán TCE leves, pueden generar lesiones graves y potencialmente letales. Las características anatómicas hacen al niño más susceptible de padecer una lesión intracraneal. Hay una gran variabilidad de manifestaciones clínicas, por ello, el pediatra de atención primaria debe prestar especial atención a la aparición de síntomas guía. La escala de coma de Glasgow es la mejor herramienta que permitirá clasificar el TCE en función de su gravedad, indicará la necesidad o no de realizar pruebas complementarias y permitirá realizar un seguimiento evolutivo del paciente. La tomografía axial computarizada es la prueba diagnóstica de elección en el TCE, por su alta sensibilidad y especificidad para detectar lesiones intracraneales. El manejo terapéutico del TCE está orientado a asegurar una buena oxigenación y perfusión del tejido cerebral para evitar lesiones secundarias. |
| Abstract
Traumatic brain injury (TBI) is a frequent reason for consultation in the emergency department. While most will be mild TBI, can cause serious and potentially lethal injuries. The anatomical features make the child more susceptible to intracranial injury. There is a great variability of clinical manifestations, so the primary care pediatrician should pay special attention to the appearance of symptoms guide. The Glasgow coma scale is the best tool which enables the TBI rated according to their severity, will indicate whether or not further testing and to perform an evolving patient monitoring. Computed tomography is the diagnostic test of choice in the TBI for its high sensitivity and specificity for detecting intracranial injury. The therapeutic management of TBI is geared to ensure good oxygenation and cerebral tissue perfusion to prevent secondary injury. |
Palabras clave: Traumatismo craneal; Niños; Escala Glasgow; Lesión intracraneal.
Key words: Traumatic brain injury; Children; Glasgow scale; Intracranial injury.
Pediatr Integral 2014; XVIII(4): 207-218
Traumatismos craneoencefálicos
Introducción
Se define traumatismo craneoencefálico (TCE) como la lesión de las estructuras de la cabeza producida por fuerzas mecánicas. Por lo tanto, el concepto de TCE hace referencia a una gran variedad de patologías según las estructuras dañadas, bien sea el continente del cerebro y sus estructuras, o el contenido.
La repercusión del TCE tiene gran importancia por constituir un motivo frecuente de consulta en los servicios de urgencias y por la posibilidad de generar lesiones graves y potencialmente letales. Se estima que, 1 de cada 10 niños sufrirá un TCE no banal a lo largo de la infancia(1,2). En los países desarrollados, el TCE supone la primera causa de muerte y discapacidad en niños mayores de 1 año(2). En los niños menores de 1 año, la mortalidad de los traumatismos es el doble que en el resto de edades pediátricas(1). El pronóstico del TCE no ha variado sustancialmente en los últimos años pese a los avances terapéuticos, ya que depende fundamentalmente del daño inicial. Así pues, la principal forma de reducir la morbimortalidad es mediante la prevención.
El principal objetivo para el pediatra será la detección del potencial riesgo de lesiones intracraneales, sobre todo, en casos de TCE leve, donde la decisión de realizar exploraciones complementarias es más compleja(3).
Epidemiología
Aunque en nuestro país no existen registros fiables de la incidencia del TCE infantil, se conoce que presenta una distribución bimodal en la edad pediátrica, existiendo un pico de incidencia en los menores de 2 años, y otro en la pubertad relacionado con la práctica de actividades de riesgo(1).
Los TCE son más frecuentes en los varones en todos los grupos de edad, revistiendo mayor gravedad cuanto menor es la edad del niño.
Las causas de TCE están relacionadas con la edad del niño. En niños menores de 2 años, la causa más frecuente son las caídas accidentales por descuido de los cuidadores o en relación con el inicio de la deambulación. Especialmente en este rango de edad, es importante sospechar el maltrato como causa de TCE, principalmente ante la apreciación de lesiones que no concuerden con el mecanismo referido. Se estima que la mitad de los TCE graves en lactantes son secundarios a un daño intencional. En niños mayores de 2 años, las causas de TCE grave más frecuentes son los accidentes de tráfico y los atropellos, sin embargo las caídas son la causa global más frecuente de TCE en este grupo de edad. En los últimos años de la infancia, los accidentes deportivos son también una causa relativamente frecuente de TCE(1-5).
Fisiopatología
Los niños son más susceptibles de padecer una lesión intracraneal tras un TCE por sus características anatómicas: superficie craneal proporcionalmente mayor, plano óseo más fino y deformable, musculatura cervical relativamente débil y un mayor contenido de agua y menor de mielina, que favorece el daño axonal difuso ante fuerzas de aceleración y desaceleración(1).
Dependiendo del mecanismo de producción y del momento de aparición, se han descrito dos tipos de lesiones desde el punto de vista patogénico(1,4):
Daño cerebral primario
Consiste en las lesiones producidas por el propio traumatismo y/o por las fuerzas de aceleración y desaceleración. Dichas lesiones son escasamente modificables por la intervención terapéutica, siendo la prevención un aspecto fundamental. Las lesiones vendrán determinadas por el lugar del impacto, la dirección de la fuerza, la intensidad y la resistencia tisular (Fig.1).

Figura 1. Daño cerebral primario: posibles tipos de lesiones.
• Aceleración lineal laterolateral: predominan lesiones extraaxiales (hematoma epidural y subdural y hemorragia subaracnoidea) y lesiones golpe/contragolpe.
• Aceleración lineal fronto-occipital u occipito-frontal: produce principalmente lesiones de estructuras profundas, el denominado daño axonal difuso.
• Shaken baby syndrome: este síndrome se caracteriza por lesiones desencadenadas al agitar el cuello y la cabeza de un lactante sin golpearlo, produciendo fuerzas rotacionales equivalentes a las de caídas de menos de 1,5 metros. Si al agitar al niño se golpea además el occipucio contra un plano duro, las fuerzas generadas son mucho más intensas y, por ello, equivalentes a caídas superiores a 1,5 metros(4) (Fig. 2).
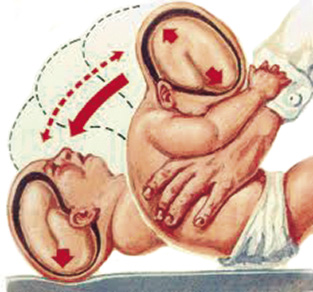
Figura 2. Shaken baby syndrome: este síndrome se caracteriza por lesiones desencadenadas al agitar el cuello y la cabeza de un lactante.
Daño cerebral secundario
Consiste en las lesiones producidas por distintos factores: isquemia (hipotensión, hipoxia, alteración del flujo cerebral…), alteraciones de la función celular (afectación de la permeabilidad de la membrana celular) y alteraciones de las cascadas del metabolismo. Este daño cerebral secundario se desarrolla en las horas siguientes al traumatismo y, a diferencia del daño cerebral primario, puede ser reversible con un buen manejo terapéutico.
Manifestaciones clínicas
Las manifestaciones clínicas del TCE pueden ir desde la ausencia de síntomas o signos exploratorios, que es lo más frecuente, hasta la aparición de síntomas guía que orientan hacia la posible existencia de lesión intracraneal.
Entre las manifestaciones que pueden aparecer, destacan las siguientes(1,2,4,5):
Alteración del nivel de conciencia
La presencia o ausencia de este síntoma y su duración son factores pronósticos de la gravedad del TCE. Una pérdida de conciencia supone per se, un traumatismo de intensidad moderada/alta. La duración de la pérdida de conciencia es directamente proporcional a la gravedad de la lesión intracraneal; de forma que, cuando es superior a un minuto hay alta probabilidad de lesión intracraneal y, si es mayor de 5 minutos, se muestra como un factor de riesgo independiente.
Amnesia postraumática
Es un síntoma relativamente frecuente que la mayor parte de las veces no determina la existencia de lesión intracraneal, sin embargo hay lesiones cerebrales que afectan a la región temporal y pueden manifestarse con este síntoma. Por tanto, un TCE que presente amnesia postraumática no debe considerarse como leve.
Convulsiones
No es un síntoma infrecuente tras un TCE. Según el momento de aparición, se clasifican en:
• Crisis inmediatas: ocurren en segundos o minutos tras el traumatismo y se manifiestan con atonía o hipertonía generalizada. No tienen valor pronóstico en la aparición de epilepsia postraumática.
• Crisis precoces: aparecen entre la primera hora y los 7 días posteriores al traumatismo, y pueden manifestarse como crisis parciales simples o crisis parciales con generalización secundaria. Suelen significar la presencia de daño cerebral (hematomas intracraneales, contusión cerebral, trastornos vasculares…). Cuanto más precoz es el desarrollo de la crisis, menor es la posibilidad de que la causa sea un hematoma intracraneal.
• Crisis tardías: ocurren después de la primera semana postraumatismo, siendo más frecuentes durante el primer mes y rara su aparición a partir de 1 año. Suelen ser crisis parciales simples durante la infancia, y aumenta la posibilidad de crisis generalizadas en la adolescencia. El diagnóstico de epilepsia postraumática viene determinado por la presencia de crisis tardías repetidas y suele tratarse de pacientes que han presentado previamente: hematomas intracraneales, contusiones cerebrales, fracturas de la base de cráneo o fracturas con hundimiento y coma postraumático. La presencia de crisis febriles en la infancia y/o historia familiar de epilepsia predispone al desarrollo de epilepsia postraumática (Tabla I).
Vómitos
Es un síntoma bastante frecuente, ocurre hasta en un 11% de los TCE, sobre todo formando parte de la reacción vagal que puede acontecer después de un TCE, sin que esto suponga la presencia de lesión intracraneal. Sin embargo, los vómitos pueden ser un síntoma guía de hipertensión intracraneal cuando son repetitivos, no se preceden de náuseas, (vómitos en escopetazo) y/o si se acompañan de síntomas neurológicos.
Cefalea
Es un síntoma difícil de valorar en niños y especialmente en los de corta edad. La presencia de este síntoma de manera aislada no es indicativa de lesión intracraneal, pero sí puede serlo si hay un empeoramiento progresivo y se acompaña de otras alteraciones neurológicas.
Diagnóstico
La actitud del pediatra de Atención Primaria ante cualquier TCE dependerá del riesgo de lesión intracraneal, que se establecerá a través de la historia clínica, la exploración y, en algunos casos, las pruebas de imagen.
Historia clínica(1,3,4)
Para poder realizar un correcto diagnóstico del TCE, se debe comenzar realizando una buena historia clínica, en la que se recojan, al menos, los siguientes datos:
• Edad: los menores de 1 año son pacientes de mayor riesgo.
• Mecanismo del traumatismo: caída desde altura, accidente de tráfico, impacto directo… Con ello, podemos sospechar el tipo de lesión que podría presentar el paciente y determinar si el mecanismo causal ha sido de alta o baja energía.
• Síntomas asociados: de todos los referidos en el apartado anterior, la pérdida de conciencia y su duración sería el síntoma de mayor relevancia.
• Localización del traumatismo y tiempo transcurrido desde el mismo.
• Una historia incongruente debe hacer sospechar la posibilidad de que las lesiones sean producidas por maltrato.
Exploración física
Es frecuente que un TCE se encuentre en el contexto de un politraumatismo; por tanto, la secuencia de actuación más aceptada, sería iniciar la exploración física por el ABCDE que forma parte de la evaluación primaria, para descartar la existencia o no de riesgo vital(1,3,4,6):
• A: control cervical y permeabilidad de la vía aérea.
• B: control de la ventilación, midiendo frecuencia y patrón respiratorios, SatO2, auscultación…
• C: valoración de la circulación mediante la toma de pulso (intensidad, frecuencia cardiaca y ritmo), medición de tensión arterial, relleno capilar para valorar el estado de perfusión y control del sangrado, si lo hubiera.
• D: exploración neurológica básica, con valoración pupilar y escala de coma de Glasgow.
• E: exposición con examen físico y control ambiental.
De todo lo anterior, la escala de coma de Glasgow ha demostrado ser una herramienta eficaz en la valoración inicial del TCE, tanto en el ámbito extra como intrahospitalario. Esta escala permite la clasificación del TCE según su gravedad y es un método simple y fiable de registro y monitorización del nivel de conciencia(5,7). La escala de coma de Glasgow debe ser adaptada a la edad del niño (Tabla II).
Tras finalizar la evaluación primaria, y una vez estabilizado el paciente, iniciaremos la evaluación secundaría, realizando una exploración física y neurológica exhaustiva para descartar lesiones concretas. En esta exploración, es importante, buscar focalidad neurológica, valorar la presencia de signos de fractura de base de cráneo (Fig. 3), exploración del cuero cabelludo en busca de posibles heridas que hayan pasado desapercibidas, cuerpos extraños penetrantes, hematomas en zonas de riesgo (temporal y parietal) y presencia de fracturas con hundimiento, entre otros(8). Los lactantes presentan líneas de sutura craneales móviles y las fontanelas abiertas, lo que supone una mayor tolerancia a lesiones expansivas intracraneales. Esta circunstancia produce que la clínica pueda aparecer de forma tardía, cuando la lesión ya es extensa. El pediatra de Atención Primaria, al no disponer de pruebas complementarias, deberá buscar como primer signo de HTIC, el abombamiento de las fontanelas(9).

Figura 3. Signos de fractura de la base del cráneo.
Pruebas complementarias
La realización de pruebas complementarias en pacientes con TCE tiene como principal objetivo identificar, de forma rápida, lesiones que requieran una actuación médica y/o quirúrgica urgente, que permita disminuir la morbimortalidad.
• Radiografía simple de cráneo(1,3,4): su utilidad está cada vez más cuestionada, ya que solo permite detectar fracturas, pero no lesiones intracraneales (Fig. 4).
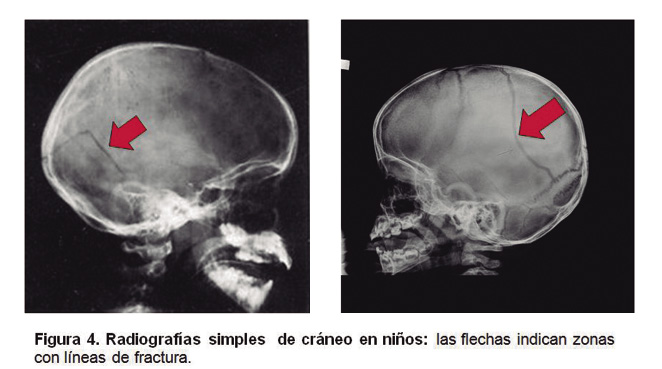
Figura 4. Radiografías simples de cráneo en niños: las flechas indican zonas con líneas de fractura..
Además, la ausencia de fracturas en la radiografía de cráneo no descarta la lesión intracraneal, pero la presencia de fractura aumenta el riesgo relativo de hemorragia intracraneal, siendo 6,13 veces más probable que en los casos en los que no existe fractura. Por todo ello, sus indicaciones son controvertidas, parece claro que en ningún caso debe considerarse una prueba rutinaria, y que únicamente puede ser útil en niños menores de 1 año (Tabla III).
• TAC craneal(1-4): es la prueba diagnóstica de elección en el TCE, por su alta sensibilidad y especificidad para detectar lesiones intracraneales postraumáticas (Fig. 5).
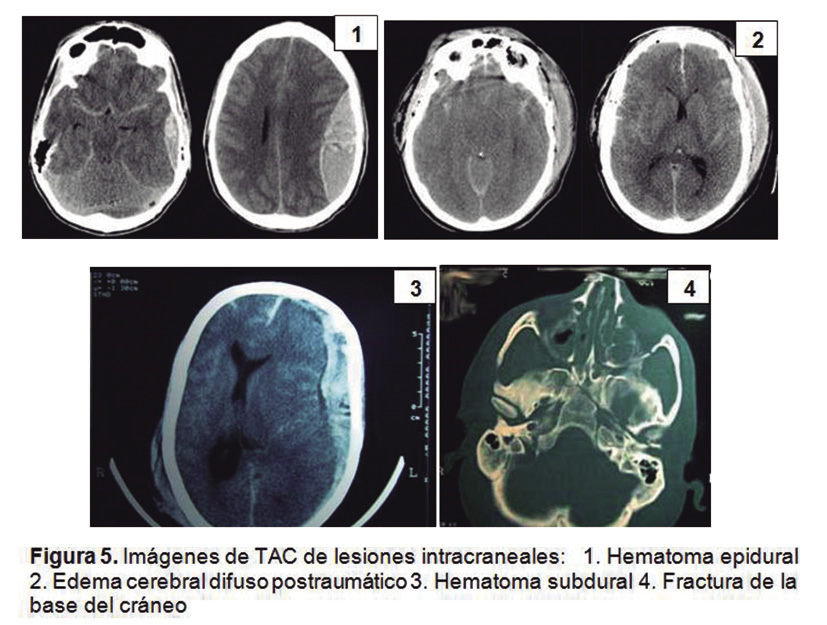
Figura 5.Figura 5. Imágenes de TAC de lesiones intracraneales: 1. Hematoma epidural. 2. Edema cerebral difuso postraumático. 3. Hematoma subdural. 4. Fractura de la base del cráneo.
No obstante, no se recomienda su uso rutinario en todo TCE, ya que es una prueba que implica elevados niveles de radiación, además de su coste económico y la necesidad de una interpretación especializada que no está al alcance de todos los centros. Otra dificultad añadida de la prueba es que, en ocasiones, los niños pequeños, por su escasa colaboración, precisarán de sedación, no exenta de riesgos. La realización de esta prueba diagnóstica, estará indicada en aquellos pacientes en los que se sospeche lesión intracraneal (Tabla IV).
• RMN(4,5,10): a pesar de no ser la prueba complementaria de primera elección en el TCE, es útil para detectar con mayor sensibilidad lesiones intraparenquimatosas, incluso aquellas lesiones de pequeño tamaño que pueden pasar desapercibidas en la TAC, no superando a ésta en la detección de lesiones óseas y/o hemorrágicas. Su principal indicación sería en aquellos pacientes cuya clínica no se explique con los hallazgos de la TAC y, sobre todo, en el seguimiento evolutivo del TCE. Otra indicación para realizar RMN sería la sospecha de lesiones medulares, aunque no existan alteraciones óseas detectables en radiografía o TAC, lo que se conoce como SCIWORA (Spiral Cord Injury Without Radiographic Abnormality), que ocurre característicamente en pediatría.
• Ecografía transfontanelar(4,10): es una prueba restringida únicamente a lactantes con fontanela abierta. Con esta técnica, podemos diagnosticar hemorragias intra y extraparenquimatosas, de forma rápida y sin precisar sedación. Pero, al ser la ventana de exploración limitada y no poder valorar en su totalidad la superficie cerebral, no se considera una prueba de elección en el diagnóstico de TCE.
Manejo terapéutico
El TCE engloba una gran variedad de manifestaciones clínicas, por lo que, para su correcto manejo terapéutico, todos los pacientes que lo necesiten deben ser estabilizados para asegurar una buena oxigenación y perfusión del tejido cerebral. Además, es necesario establecer una clasificación en función de su gravedad.
Clasificación del TCE(2,4,11,12)
• TCE leve: se considera como TCE leve, aquel en el que el paciente presenta una puntuación en la escala de Glasgow de 14-15 en el momento de la exploración, cuyo mecanismo de producción haya sido de baja energía, no presente amnesia postraumática, focalidad neurológica ni signos externos de sospecha de fractura craneal. En el caso de aparecer síntomas, como pérdida de conciencia menor de 1 minuto/5 minutos (según distintos autores)(3,11), cefalea y/o vómitos, se tratará de un TCE leve, siempre que dichos síntomas hayan sido inmediatos al traumatismo, leves y transitorios.. Hasta el 80% de los TCE son leves, su mortalidad es inferior al 1% y la probabilidad de la presencia de una lesión intracraneal es muy baja; por tanto, no precisan realización de pruebas complementarias y su tratamiento es, únicamente, la observación domiciliaria con vigilancia de la posible aparición de signos de gravedad en el niño, salvo sospecha de maltrato o situación social adversa.
• TCE moderado: se considera como TCE moderado, aquel que presenta una puntuación entre 13 y 9 en la escala de coma de Glasgow, pérdida de conciencia mayor a 1 minuto/5 minutos (según autores)(3,11), vómitos persistentes, cefalea progresiva o letargia, amnesia o convulsión postraumática, traumatismo múltiple, impactos por alta energía, accidentes de tráfico y/o caídas de alturas superiores a 2 metros. La mortalidad en estos casos es del 3% y, en todos ellos, hay indicación de realización de TAC craneal y observación hospitalaria. Durante la observación, hay que realizar exploración neurológica y toma de constantes vitales de forma periódica. Si se objetiva alguna lesión en la TAC inicial, es necesario repetir la prueba en las siguientes 24 a 48 horas para ver la evolución.
• TCE grave: se considera como TCE grave, aquel que presenta una puntuación menor o igual a 8 en la escala de coma de Glasgow, presencia de herida penetrante, lesiones sospechosas de fractura de la base del cráneo o déficit neurológico establecido. Este grupo de pacientes presentan una alta morbilidad y una mortalidad estimada del 40-50%, por lo que requieren hospitalización en UCI.
Actitud ante un TCE
Al ser el TCE un motivo de consulta frecuente en Atención Primaria, es importante establecer unos criterios que permitan minimizar la morbimortalidad de estos pacientes, y saber si el paciente debe ser derivado al hospital o si, por el contrario, puede ser enviado a su domicilio(1,7) (Tabla V).
Las actuaciones iniciales ante un TCE están encaminadas a evitar la aparición de lesiones secundarias, por ello, es prioritario un correcto manejo extrahospitalario. En los TCE clasificados como leves, se explicará y se entregará por escrito a los adultos responsables del niño las recomendaciones oportunas y los signos de alarma que deben hacerles sospechar la aparición de una posible complicación (Tabla VI). Solamente en aquellos TCE leves en los que se sospeche maltrato y/o existan factores socio-familiares adversos se recomienda derivación hospitalaria(1,3,4,5).
Los TCE moderados y graves deben remitirse desde Atención Primaria al hospital de referencia, para realización de estudios complementarios, observación y seguimiento, debido a la alta probabilidad de lesión craneoencefálica. Inicialmente, se debe actuar siguiendo el protocolo del ABCDE y posteriormente, cuando el paciente esté estabilizado, se iniciaran medidas específicas según la situación clínica de cada paciente. Estas medidas están destinadas a evitar la hipertensión intracraneal (HIC), que se ha mostrado como el principal factor pronóstico para evitar la aparición de lesiones secundarias y disminuir la mortalidad. La pauta de actuación en estos casos debe incluir las siguientes medidas terapéuticas (Fig. 6):
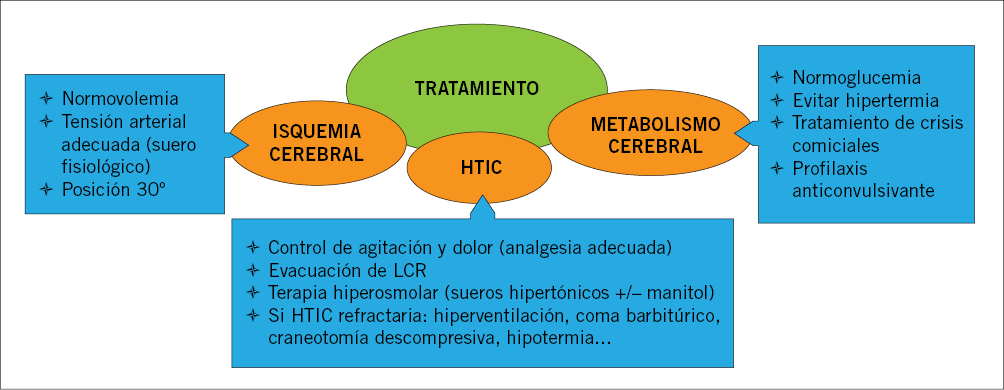
Figura 6. Pilares del tratamiento del traumatismo craneoencefálico: evitar la isquemia cerebral, la hipertensión intracraneal (HTIC) y el aumento de consumo metabólico cerebral.
Medidas generales
Mantener una posición semiincorporada con la cabeza a 30º, para facilitar el retorno venoso. Es recomendable evitar la hipertermia, la hipoglucemia y la hiperglucemia(4,6).
Analgesia y sedación
El dolor y la agitación aumentan la presión intracraneal y la demanda metabólica; por tanto, es necesario un buen control del dolor. En un primer momento, se recomienda el uso de analgésicos no sedantes para no interferir la exploración neurológica(1,4,6).
Sueroterapia
El principal objetivo es mantener una normovolemia, para evitar la hipotensión arterial y la hipoperfusión cerebral. Se aconseja el uso de suero fisiológico y evitar el uso de perfusiones hipotónicas, como el suero glucosado, para evitar el edema cerebral, excepto si hay riesgo de hipoglucemia(2,6).
Fármacos anticonvulsivantes
Está indicado tratar las crisis cuando aparezcan, con diazepam según las pautas habituales. Dado que las convulsiones producen un aumento de las necesidades metabólicas del cerebro, también está indicado el uso profiláctico de fármacos anticonvulsivantes durante la primera semana posterior a un TCE grave. El fármaco de elección en la profilaxis es la fenitoína, y las dosis indicadas son: 20 mg/kg vía intravenosa en infusión lenta como dosis de choque, y entre 5 y 10 mg/kg/día como dosis de mantenimiento controlando los niveles plasmáticos y manteniendo al paciente monitorizado. El uso profiláctico de la fenitoína está indicado en la prevención de las crisis epilépticas precoces, que pueden aparecer hasta en un 30% de los TCE graves. Las convulsiones tardías, que son más frecuentes en los TCE con fracturas óseas craneales con hundimiento y en los niños menores de 1 año, no podrán evitarse a pesar del uso de esta pauta profiláctica. El tratamiento de la epilepsia postraumática es idéntico al de cualquier otra epilepsia(6).
Control de la hipertensión intracraneal (HTIC)(4,6)
Son medidas que requieren ingreso hospitalario y en la mayoría de los casos en UCI pediátrica.
• La evacuación del líquido cefalorraquídeo (LCR) se considera una de las medidas principales en el tratamiento de la HTIC. La colocación de un catéter intraventricular facilita la medición de la presión intracraneal (PIC) y la extracción del LCR.
• La terapia hiperosmolar, utilizando manitol o suero salino hipertónico en los casos de TCE grave con signos de HTIC, tiene efectos beneficiosos por la creación de un gradiente osmolar y reológico. Se aconseja utilizar la dosis más baja de suero salino hipertónico al 3% para lograr una PIC menor de 20 mmHg y manteniendo una osmolaridad sérica menor de 360 mosm/L. El uso del manitol en la actualidad tiene un menor nivel de evidencia.
• La hiperventilación disminuye la PIC por vasoconstricción cerebral y descenso del flujo sanguíneo, pero a su vez puede provocar un déficit de oxigenación cerebral que puede producir isquemia. Por todo ello, en la actualidad solo se recomienda el uso de hiperventilación en casos de HTIC refractaria a tratamiento o signos de herniación cerebral inminente. Se recomienda monitorizar en todo momento los niveles de PaCO2 (presión arterial de CO2), que no deben ser menores de 30 mmHg.
• El coma barbitúrico está indicado en pacientes hemodinámicamente estables y con HTIC refractaria. Los barbitúricos a altas dosis producen una disminución de la presión intracraneal al suprimir el metabolismo cerebral y alterar el tono vascular. La inducción del coma debe durar un mínimo de 48 horas y se puede emplear indistintamente tiopental o pentotal.
• La craneotomía descompresiva amplia puede ser necesaria en las primeras 48 horas tras el TCE, para disminuir la HTIC refractaria a otros tratamientos, cuando haya signos de deterioro neurológico clínico o síndromes de herniación cerebral.
• Según algunas evidencias, la hipotermia moderada (32º-33ºC) puede emplearse en el tratamiento de la HTIC, comenzando después de las primeras 8 horas y manteniéndose como mínimo 48 horas. Actualmente, esta medida terapéutica es controvertida, ya que no ha demostrado una disminución de la mortalidad ni un mejor pronóstico en los niños con TCE grave.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1. Manrique I, Alcalá PJ. Manejo del traumatismo craneal pediátrico. En: AEP eds, Protocolos diagnóstico-terapéuticos de Urgencias Pediátricas SEUP-AEP. 2ª edición. Ergon. Majadahonda (Madrid) 2010; 211-30.
2. De las Cuevas Terán I, Arteaga RM. Traumatismo craneoencefálico en el niño. Bol Pediatr. 2000; 40: 109-14.
3. Benito Fernández J. Traumatismo craneoencefálico en la infancia. Rev Pediatr Aten Primaria. 2007; 9(Supl. 2): S39-47.
4.*** Ruano D, González R. Traumatismo craneoencefálico. En: J. Benito y cols. (eds.), Tratado de Urgencias en Pediatría. 2ª ed. Ergon. Majadahonda (Madrid) 2011; 865-74.
5. Casas Fernández C. Traumatismos craneoencefálicos. En: AEP eds., Protocolos diagnóstico-terapéuticos de la AEP: Neurología pediátrica. 2ª edición. Ergon. Majadahonda (Madrid) 2008; 118-28.
6. Serrano González A, Cambra Lasaosa FJ. Protocolo de actuación en el traumatismo craneoencefálico grave. Disponible en: http://secip.blogspot.com.es/2010_04_01_archive.html. Consultado 26 noviembre, 2013.
7. Garibi J, Aginaga JR, Arrese-Igor A, Barbero E, Capapé S, Carbayo G, Catalán G, Corral E, Echevarría E, González S, Ibarguren K, Iraola B, Iruretagoyena ML, López de Argumedo M, Mole L, Pacual R, Pomposo I, Sáez ML. Guía de práctica clínica sobre el manejo del traumatismo craneoencefálico en el ámbito extra e intrahospitalario del CAPV. Osakidetza. GPC 2007/2. Vitoria-Gasteiz.
8. Casas-Fernández C. Valoración del traumatismo craneoencefálico. En: Hidalgo Vicario MI, Redondo Romero AM, Castellano Barca G, Medicina de la Adolescencia. Atención integral 2ª edición. Ergon. Majadahonda (Madrid) 2012; 1087-92.
9. Fildes J, Wayne Merdith J, Kortbeek J. Trauma pediátrico. En: Colegio Americano de Cirujanos. Comité de trauma. Soporte Vital Avanzado en Trauma para médicos. ATLS. 8ª edición. Chicago. 2011; 241-62.
10. Cambra FJ, Palomeque A. Traumatismo craneoencefálico. An Pediatr Contin. 2005; 3(6): 327-34.
11.*** Benito FJ, Mintegi S, Etxaniz J. Accidentes infantiles. Traumatismo craneoencefálico. En: Diagnóstico y tratamiento de urgencias pediátricas. 4ª edición. Ergon. Majadahonda (Madrid) 2006; 537-49.
12.*** García Pimentel B, Muñoz Casado MJ, Pascual Martín B, Hinojosa Mena-Bernal J, Marín Ferrer M. Traumatismo craneoencefálico. En: Marín Ferrer M, Ordóñez Sáez O, Palacios Cuesta A. Manual de Urgencias de Pediatría Hospital 12 de Octubre. Ergon. Majadahonda (Madrid) 2011; 191-201.
Bibliografía recomendada:
– Ruano D, González R. Traumatismo craneoencefálico. En: J. Benito y cols. (eds.), Tratado de Urgencias en Pediatría. 2ª ed. Ergon. Majadahonda (Madrid) 2011; 865-74.
Este tratado aborda de forma integral la patología pediátrica y, en su capítulo sobre el TCE, realiza una visión extensa y de calidad sobre la fisiopatología y manejo del TCE en niños.
– Benito FJ, Mintegi S, Etxaniz J. Accidentes infantiles. Traumatismo craneoencefálico. En: Diagnóstico y tratamiento de urgencias pediátricas. 4ª edición. Ergon. Majadahonda (Madrid) 2006; 537-49.
Este manual aborda de forma esquemática y práctica el manejo del TCE en cualquier servicio de urgencias. Sus algoritmos de manejo son sencillos y prácticos.
– García Pimentel B, Muñoz Casado MJ, Pascual Martín B, Hinojosa Mena-Bernal J, Marín Ferrer M. Traumatismo craneoencefálico. En Marín Ferrer M, Ordóñez Sáez O, Palacios Cuesta A. Manual de Urgencias de Pediatría Hospital 12 de Octubre. Ergon. Majadahonda (Madrid) 2011; 191-201.
Este manual es de gran utilidad para la consulta diaria en la atención a las urgencias pediátricas en general. Su estructura facilita un manejo rápido y práctico.
| Caso clínico | |
|
Acude al centro de salud una madre con su hijo de 2 meses y medio, está nerviosa porque dice que estaba sola en casa y al ir a abrir la puerta dejó al niño solo encima del sofá. Cuando volvió se lo encontró en el suelo con restos de vómito. La madre refiere que el niño al principio estaba “raro”, no hacía ruidos y al cogerlo asustada, rompió a llorar al cabo de unos segundos. A su llegada a nuestra consulta, el niño está tranquilo en brazos de la madre, pero al iniciar la exploración comienza a llorar, tiene los ojos semiabiertos y mueve todo el cuerpo de forma activa sin necesidad de estimularle. Tras una evaluación completa, no se objetivan lesiones externas y la exploración física y neurológica es normal. Cuando terminamos la exploración, entregamos el niño a la madre y cesa el llanto.
|
|
GW: escala de coma de Glasgow adaptada a la edad pediátrica

