Sexualidad y anticoncepción en la adolescencia
“¿Han olvidado los adultos cuán depravados eran, cuán exaltados y ávidos de sexo estaban ellos mismos cuando eran niños? ¿Han olvidado la pasión que ardía en ellos y los atormentaba, siendo aún niños?
Yo no lo he olvidado porque lo he sufrido de una forma terrible”.
Egon Schiele
Introducción
La adolescencia trae consigo tremendos cambios biológicos y psicosociales, la aparición de nuevas necesidades y capacidades y la necesidad de asumir cada vez mayores responsabilidades y roles de adulto. Las tareas que deben afrontar los y las adolescentes en su proceso de maduración son múltiples y nada sencillas: aceptar los cambios que experimentan sus cuerpos, alcanzar cierta independencia respecto a la familia, buscar una identidad personal, sentirse parte de un grupo de iguales con el que compartir ideas y aficiones, desarrollar sus propias opiniones, asumir nuevas responsabilidades, elegir qué estudios realizar o incorporarse al mundo laboral, atender al creciente deseo sexual que les empuja a relacionarse afectiva y sexualmente con otras personas… Acontecimientos en rápida sucesión, retos importantes y decisiones trascendentes que provocan en los adolescentes desorientación e inquietud(1).
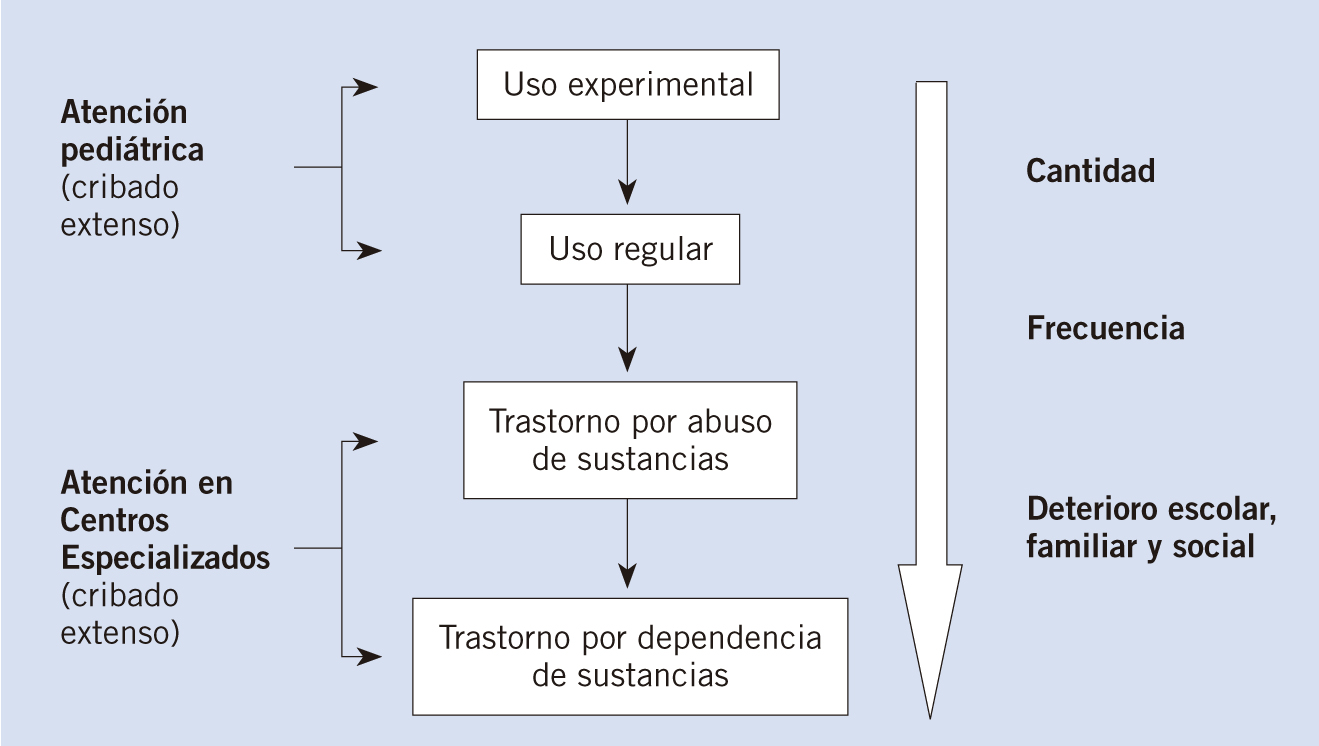
Es tarea de toda la sociedad el ayudar a los adolecentes a convertirse en adultos maduros, responsables y capaces de vivir plenamente. Los pediatras, por su parte, deben abordar las cuestiones relativas a la sexualidad con los propios niños y niñas y con sus padres desde la infancia. Llegada la adolescencia, deben transmitir que convertirse en una persona sexualmente responsable forma parte del proceso normal de desarrollo, alentar a los adolescentes a no mantener la primera relación sexual coital hasta que estén psicológicamente preparados, identificar a los más expuestos a adoptar una conducta sexual de riesgo y ofrecer servicios anticonceptivos cuando se les soliciten o parezcan necesarios.
Los pediatras que atienden a adolescentes necesitan conocer las ventajas e inconvenientes y los criterios médicos de elegibilidad de los distintos métodos anticonceptivos en esta etapa de la vida, para poderles ofrecer un adecuado consejo contraceptivo. La confidencialidad y el respeto a las decisiones de los menores maduros son aspectos clave de una buena atención.
Cambios biológicos, psicosexuales y en el comportamiento sexual
El comportamiento sexual de los adolescentes en España está en un proceso de cambio desde el viejo modelo mediterráneo, en el que el inicio en la sexualidad tenía que ver con la mayoría de edad, hacia el modelo anglosajón de una sexualidad en minoría de edad.
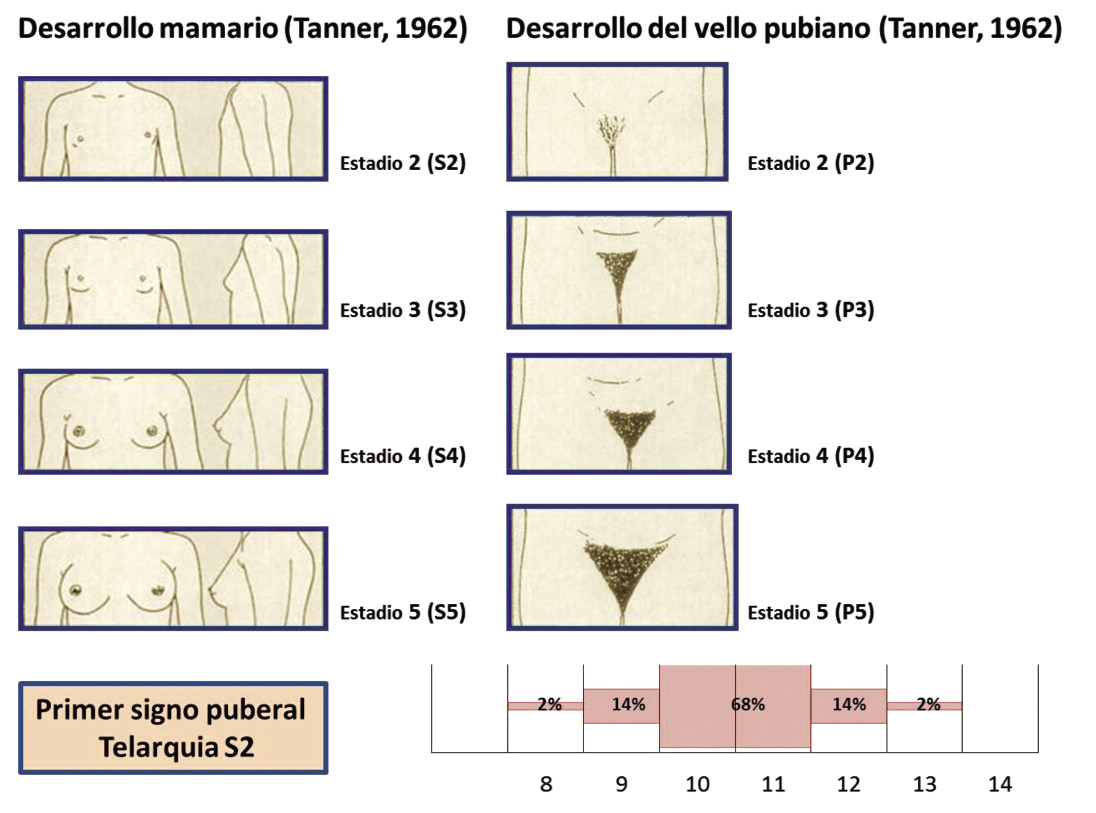
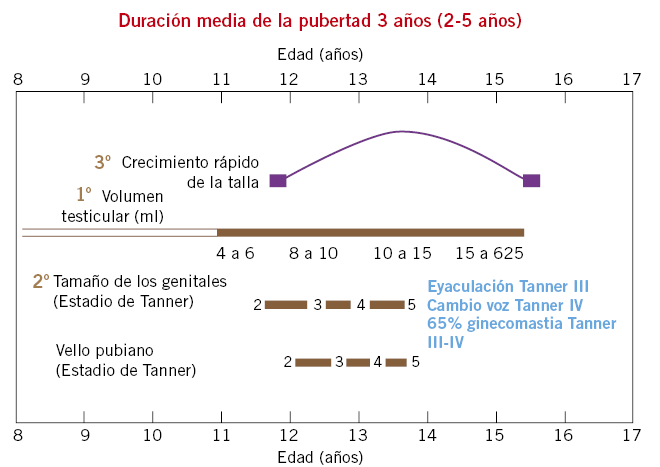
Los cambios corporales que experimentan los adolescentes adquieren, en una sociedad que rinde culto a la apariencia física, una importancia a veces desmesurada. La aparición más tardía o más temprana de la pubertad hace que los adolescentes afectados se sientan diferentes al resto. En general, el desarrollo temprano es mejor vivido que el tardío en el caso de los chicos. Las chicas pueden tener ciertas dificultades en un principio pero, posteriormente, parecen más seguras de sí mismas que sus compañeras(2). La aparición de las menstruaciones y las primeras eyaculaciones despiertan sentimientos muy diversos que condicionan la vivencia del propio cuerpo. Las reglas pueden recibirse con alegría o considerarse como una carga insoportable, en lo que influyen, además de los mitos y creencias, las molestias e incomodidades que producen a algunas chicas. Las primeras eyaculaciones generalmente son bien aceptadas aunque pueden aparecer sentimientos de vergüenza o culpabilidad.
Los nuevos sentimientos psicosexuales y todo lo relacionado con la sexualidad van a adquirir una gran importancia. Los adolescentes sienten cómo su cuerpo se excita sexualmente y cómo aumenta la necesidad de satisfacer sus impulsos sexuales. En la adolescencia se consolida la identidad sexual. Los trastornos de identidad de género son condiciones complejas que deben ser identificadas en la infancia, aunque no siempre conducen a la transexualidad y requieren un cuidadoso diagnóstico, orientación y apoyo por profesionales cualificados. Su prevalencia se estima en 1 de 11.900 varones y 1 de 30.400 mujeres. En ocasiones, resulta conveniente, además de las intervenciones psicológicas y sociales, retrasar farmacológicamente los cambios físicos de la pubertad una vez alcanzado un desarrollo estadio 2 de Tanner. De esta forma, el o la adolescente, su familia y los profesionales disponen de más tiempo para tomar decisiones. También, comienza a consolidarse la orientación del deseo sexual: heterosexual, homosexual, bisexual y parafílica. Las tres primeras no suponen ninguna patología, aunque persisten problemas de aceptación social que afectan profundamente a los y las adolescentes. La orientación parafílica, por el contrario, se considera negativa y conflictiva. La orientación del deseo sexual suele estar construida al inicio de la adolescencia y, una vez establecida, se mantiene de forma estable. Según el Informe Juventud en España-2008 (IJE-2008)(3), la tasa global de homosexualidad y bisexualidad reconocida entre los jóvenes (15-29 años) en España es de un 4% en los varones y de un 3% en las mujeres. Sin embargo, considera que se produce un fenómeno de ocultamiento y que las tasas serían de un 6% y un 7%, respectivamente. Este ocultamiento es más frecuente entre jóvenes adultos que entre los actuales adolescentes, que parecen asumir de forma más natural su identidad homosexual.
El enamoramiento es fuente de gran cantidad de nuevas emociones y sentimientos en esta etapa de la vida. Es la expresión del máximo entusiasmo por otra persona, que se idealiza, ocupa de forma continuada los pensamientos y fantasías y hacia la que se siente un deseo de unión y de reciprocidad absoluta. Provoca intensas emociones positivas, alegría, entusiasmo, euforia…, pero también fuertes emociones negativas, tristeza, desengaño, despecho, celos…
Estos cambios biológicos y psicosociales se acompañan de cambios en el comportamiento sexual. Los comportamientos sexuales más comunes en la adolescencia son la masturbación, el inicio de encuentros íntimos con otras personas sin coito y el inicio de relaciones sexuales en las que se incluye el coito vaginal o anal. Según la Encuesta de Sexualidad en Jóvenes de la Comunidad Valenciana(4), los chicos son más precoces en estos comportamientos, pero la diferencia más marcada es para el inicio de la masturbación adolescente que comienza en los chicos dos años y medio antes. La masturbación, que es muy frecuente en los chicos pero mucho menos entre las chicas, se diferencia de la practicada en la infancia por las fantasías eróticas relacionales que la acompañan. Con ella se satisface el deseo sexual, se conoce mejor el propio cuerpo y la propia respuesta sexual, se incrementa la autoestima y se valora más el cuerpo sexuado como fuente de placer y bienestar. Además, las fantasías contribuyen a anticipar relaciones y escenarios sexuales, a ensayar roles y a ponerse en la piel de la otra persona. Estudios realizados ya hace años encontraron que la masturbación es una conducta sexual considerada normal por los adolescentes.
Progresivamente, los y las adolescentes empiezan a mantener encuentros erotizados con otras personas y van accediendo a un mayor grado de intimidad desde besos y caricias con ropa, hasta contacto genital sin coito y finalmente coito. Las chicas, según esta encuesta, recorren estas etapas con ciertos matices y tiempos diferentes a los chicos. Así, el periodo dedicado al aprendizaje erótico es de casi cuatro años y medio en el caso de los chicos y de dos años y medio en las chicas. Las actitudes de los chicos son más liberales, mientras que las chicas aceptan mejor la práctica de relaciones sexuales en un contexto afectivo: el doble de chicos que de chicas consideran que no se necesita estar enamorado para mantener relaciones sexuales y, conforme aumenta la edad, son más los chicos y chicas quienes comparten esta opinión. Menos del 10% de los entrevistados viven con culpa las relaciones coitales que generalmente mantienen en el propio hogar cuando no están los padres y en el coche. Tienen actitudes más igualitarias, no identificándose con las expectativas sociales tradicionales sobre el comportamiento sexual de hombres y mujeres: la decisión de iniciar las relaciones sexuales es compartida en la mayoría de las ocasiones. Según otro estudio, Sexualidad y contracepción en jóvenes andaluces, las chicas manifiestan en mayor medida que los chicos sentimientos de indiferencia y desagrado después del primer coito, siendo significativamente menor el número de ellas que llegan al orgasmo respecto a los chicos(5). Según López Sánchez, aunque las diferencias actuales entre chicos y chicas en algunas cuestiones son mucho menores, persisten patrones tradicionales: los chicos se masturban con más frecuencia (80-90% frente al 50-60%), hablan más explícitamente de sexo, sexualizan más las relaciones y con más frecuencia buscan preferentemente sexo y conductas coitales, tienen fantasías sexuales, recurren a la pornografía y están más dispuestos a practicar sexo ocasional. Las chicas buscan preferentemente afecto, prefieren que sus relaciones sexuales tengan un contenido afectivo y amoroso, encuentran mayor placer en la comunicación, caricias y juegos eróticos y aceptan mejor la homosexualidad y la transexualidad(6).
El Informe HBSC del año 2002(7), encuentra que algo más de uno de cada 3 escolares de 3º de la ESO hasta 2º de Bachiller se había iniciado sexualmente antes de los 18 años. De ellos, el 18% de los chicos y el 14,8% de las chicas antes de los 15 años. Según el IJE-2008, el 44,2% de los chicos y el 39,9% de las chicas menores de edad han tenido relaciones sexuales coitales, por lo que la declaración de la edad de inicio de la primera experiencia sexual ha descendido una media de 1,2 años para los varones y 1,4 años para las mujeres en los últimos 12 años, sobre todo desde 2004. La Encuesta Nacional de Salud Sexual 2009 encuentra que la edad de inicio es de 17-18 años tanto para chicos como para chicas, siendo algo más temprana en ellos(8).
Por ello, se prevé que el IJE-2012 va a constatar que, en ese año, la mayor parte de los jóvenes españoles habrán mantenido relaciones sexuales antes de alcanzar la mayoría de edad. El Informe IJE-2008 advierte que la edad media del inicio de las relaciones sexuales es un dato que induce al error. Sólo puede calcularse cuando concluye el ciclo de las iniciaciones, entre los 25-29 años. En 2008, la edad media de inicio de las relaciones sexuales de los jóvenes que en esa fecha tenían entre 15 y 29 años era de 18,7 años para las chicas, de 18,3 para los chicos. La mayoría referían el inicio en torno a los 18 años, con un 11% de las chicas y un 20% de los chicos que se inician antes de los 15 años y un 30% y un 26%, respectivamente, que no tienen relaciones hasta después de los 19 años. El problema es que la edad de iniciación de las actuales cohortes de 15-19 años no es la misma que la edad a la que se iniciaron los que ya tienen 25-29 años, debido al importante descenso en las edades de inicio. Por tanto, sólo podremos saber con exactitud la edad media de iniciación de las cohortes de 15-19 años cuando alcancen la edad de 25-29 años. El IJE-2008 insiste, además, en la trascendencia del manejo erróneo de este dato. Afirma que los medios de comunicación, a pesar de que los estudios que se extienden hasta el fin del ciclo de las iniciaciones sitúan la edad de inicio a los 18 años, han conseguido que socialmente se crea que se produce entre los 15 y los 16 años. Esta creencia se ha impuesto de tal manera que está forzando a los adolescentes a adaptar sus comportamientos sexuales a esa supuesta “normalidad”. El IJE-2008 habla de la obsesión que existe por mantener una primera relación sexual en “una edad adecuada” y demuestra cómo muchos chicos adolescentes mienten para ajustar su historia personal a esa noción de “normalidad”. El estudio CIMOP 2005 encuentra también que la presión hacia una relación sexual coital está promovida por el entorno mediático de la juventud actual(9). El hecho es que el comportamiento sexual de los adolescentes en España está en un proceso de cambio desde el viejo modelo mediterráneo, en el que el inicio en la sexualidad tenía que ver con la mayoría de edad, hacia el modelo anglosajón de una sexualidad en minoría de edad. Esto es preocupante porque la sexualidad precoz comporta mayores riesgos de todo tipo, entre ellos, los embarazos no deseados y las infecciones de transmisión sexual (ITS). Nuestros datos actuales de un 6% de embarazos en menores de edad podrían, al descender la edad de inicio de relaciones coitales, empeorar si consideramos las cifras de embarazos en menores de países en que este fenómeno ya se ha producido: Suecia 16%, Noruega 17%, Dinamarca 12%, Finlandia 9%, Francia 9% y el Reino Unido 17%(3). Además, las experiencias afectivas y sexuales poco gratificantes y, a menudo no realmente deseadas, más frecuentes entre los más jóvenes, son motivo de infelicidad, frustración y pueden condicionar problemas futuros.
Por otra parte, “la primera vez” no es un acto aislado sino el inicio de relaciones sexuales más o menos frecuentes. Tanto en el IJE-2004 como en el 2008 se observa que el modelo de pareja estable con duración de al menos un año, aunque se trate de parejas monogámicas sucesivas, es el que predomina y que, incluso, se está reforzando. Este dato coincide con los resultados de la Encuesta Internacional DUREX-2004 en la que España se sitúa entre los países con un número menor de parejas sexuales a lo largo de la vida.
Prevención de embarazo
El embarazo continúa siendo el principal riesgo en la trayectoria vital de las jóvenes, a pesar de que son los adolescentes actuales los que más utilizan métodos anticonceptivos y de que se está incrementando el recurso a la interrupción voluntaria del embarazo en el grupo de edad de 15-19 años.
En la encuesta valenciana, la mayoría de los adolescentes entre 16 y 18 años consideran que tienen un nivel de información sobre anticoncepción suficiente. Sin embargo, el estudio cualitativo llevado a cabo por CIMOP en 2005, pone de manifiesto que la información sobre sexualidad, reproducción y anticoncepción no está integrada en la vida de los jóvenes ni en sus experiencias; suele ser superficial y basada en conversaciones con sus iguales y en lo que leen en revistas y ven en televisión(9).
Según dicha encuesta, el método utilizado más frecuentemente en la primera relación coital es el preservativo. Con la edad, el uso del preservativo disminuye, incrementándose la utilización de métodos hormonales. Tanto los chicos como las chicas declaran los mismos motivos para no utilizar preservativos: pérdida de la intensidad del placer, la interrupción de la relación y el no tenerlo disponible. El coito interrumpido fue utilizado por algo más del 10%, aumentando su utilización con la edad; de forma que, un porcentaje estable de jóvenes cercano al 25% utiliza como método habitual el coito interrumpido.
En el IJE-2008, el 97,5% de los adolescentes entre 15 y 17 años habían utilizado preservativo en su última relación sexual, con un uso muy escaso del coito interrumpido. Las razones aducidas por quienes no utilizan preservativo en el grupo 15/17 años eran: no tenerlo a mano en determinadas situaciones de “urgencia” (29,4%), no quererlo la persona entrevistada (14,4%) o la persona con la que va a mantener relaciones (3,5%), creer que conoce lo suficiente a la otra persona (15%) y creer que no corre ningún peligro. La vergüenza también puede jugar un papel ya que, en la encuesta realizada en 2003 entre jóvenes en Sevilla, el 25% declaran tener ese sentimiento(10). Pero, tanto los datos del IJE-2008 como los de la encuesta INE-2002, indican que los actuales jóvenes son quienes en mayor medida han utilizado preservativos en su primera relación sexual y que son los jóvenes (18-29 años) los que toman más precauciones cuando tienen relaciones con parejas ocasionales. Pero persisten alrededor de un 11% de jóvenes que no han adoptado ninguna precaución en su última relación sexual, muchos de los cuales son de nacionalidad extranjera, por lo que es necesario elaborar políticas educativas y preventivas dirigidas a esta población inmigrante.
El IJE 2004 y 2008 encuentran un uso muy bajo de la píldora del día siguiente. También la Encuesta Nacional de Salud Sexual 2009. Sin embargo, según el Informe sobre la interrupción voluntaria del embarazo y los métodos anticonceptivos en jóvenes de 2007, es un método que se utiliza cada vez con más frecuencia, con ventas en farmacia en el año 2005 de 500.000 unidades(11). Además, encuentra que el 63% de la píldora postcoital es utilizada por jóvenes con tasas de utilización entre los 15 y 24 años de 117,38 por mil.
El resto de los métodos requieren de un cierto control sanitario que disminuye su uso y, además, suscita miedos y preocupaciones acerca de su repercusión sobre la salud y sobre la estética (engordan, aumentan el vello…)(9).
El Informe HBSC de 2002 indicaba que, en el último ciclo de la ESO y en el Bachillerato, es decir, entre los 15 y los 18 años, un 4,7% de las chicas habían tenido al menos un embarazo no deseado. El IJE-2004(12) señaló que el 9,9% de las mujeres de entre 15 y 29 años que habían tenido relaciones coitales, se quedaron embarazadas sin desearlo. Encuentra también que el embarazo es el principal riesgo en la trayectoria vital de las jóvenes hasta los 19 años y que en este grupo de edad hay una baja tasa de interrupción voluntaria (IVE), de alrededor del 36%. En el IJE-2008 el porcentaje de embarazos no deseados asciende hasta el 12,1% y casi la mitad de ellos terminan en aborto, tanto espontáneo como voluntario. En este informe, la edad media del embarazo no deseado es de 22,9 años; mientras que, en 2004 fue de 19,6. Según datos del Ministerio de Sanidad, Política Social e Igualdad, en 2010 se notificaron en España 14.122 abortos en mujeres entre 15 y 19 años y en 2011, 14.586, lo que representa unas tasas de 12,7‰ y de 13,7‰, respectivamente. Ambas claramente inferiores a las tasas de los grupos de edad de 20-24 años y 25-29. En relación a la consideración de la IVE, el estudio CIMOP encuentra que los jóvenes aprueban su práctica, que consideran un “último recurso”, pero que no se ha eliminado totalmente ni el estigma social ni la sensación de culpabilidad.
Prevención de infecciones de transmisión sexual (ITS)
Pocos adolescentes consideran que es necesario prevenir las enfermedades de transmisión sexual. El uso tan extendido del preservativo no se debe tanto al miedo al VIH/Sida y a otras ITS, sino al embarazo.
Las relaciones sexuales coitales sin protección exponen al riesgo de contraer ITS, entre las que se incluyen la infección por papilomavirus, algunos de cuyos serotipos son los agentes etiológicos del cáncer de cérvix, y la infección por VIH. Las adolescentes son más vulnerables que las chicas de más edad y las mujeres que los hombres al exponer una mayor superficie mucosa en las relaciones coitales.
Los jóvenes siguen considerando que el VIH/Sida no es su problema, quizás porque siguen relacionándolo con la drogadicción, la homosexualidad y la prostitución, sin que todavía haya calado en ellos la idea de que la principal vía de transmisión ha pasado a ser la relación heterosexual y el que a priori no hay ningún compañero sexual seguro a menos que nunca haya tenido relaciones sexuales y no mantenga ninguna conducta de riesgo. Contribuye a su no percepción de este riesgo, el que suelen elegir a sus parejas entre su grupo de amigos y conocidos, lo que les infunde una falsa seguridad. Por ello, aunque muchos adolescentes piensan en protegerse del embarazo, aún hoy, muy pocos consideran la necesidad de prevenir también las enfermedades de transmisión sexual. Así, el uso tan extendido del preservativo en España no se debe tanto al miedo al VIH/Sida y a otras ITS, sino al embarazo(3).
Anticoncepción en la adolescencia
Desde los 13 años, edad legal del consentimiento sexual, un adolescente puede necesitar adoptar medidas contraceptivas y acudir a los servicios sanitarios en demanda de consejo contraceptivo y de la prescripción de un método anticonceptivo.
Legalmente, en cuanto los adolescentes cumplen los 13 años pueden consentir en tener relaciones sexuales, incluso con un adulto de cualquier edad. Antes de esa edad el consentimiento sería nulo y, por tanto, se consideraría un delito de abusos sexuales que habría que poner en conocimiento de las autoridades. España, junto con el Vaticano, donde la edad legal para el consentimiento sexual es de 12 años, son excepciones en Europa. En el resto de los países, la edad del consentimiento oscila entre los 14 y 17 años.
En nuestro país, se han alzado numerosas voces señalando la desprotección que esto puede suponer para los adolescentes. Psicólogos, con Javier Urra a la cabeza, ONG de protección a la infancia, como Save The Children o UNICEF, juristas y el propio Congreso de los Diputados, que ha aprobado una iniciativa del PNV en este sentido, se pronuncian por la elevación de esta edad que, presumiblemente, se recogerá en la reforma del Código Penal actualmente en preparación.
Desde los 13 años, por tanto, un adolescente puede necesitar adoptar medidas contraceptivas y acudir a los servicios sanitarios en demanda de consejo contraceptivo y de la prescripción de un método anticonceptivo. En estos casos, muchos profesionales albergan dudas acerca de la obligación de confidencialidad y sobre la necesidad del consentimiento paterno. Sin embargo, en virtud de los derechos de la personalidad reconocidos al menor (derecho a la vida, la integridad física y moral, el honor, la intimidad, la sexualidad y la opinión), la Ley básica reguladora de la autonomía del paciente establece la mayoría de edad médica en los 16 años y, además, reconoce a los menores de 16 años “maduros” el derecho a la asistencia sanitaria sin necesidad de autorización de sus representantes legales y la capacidad para prestar un consentimiento válido y eficaz. El umbral de “esta minoría de edad madura” se sitúa en los 12 años de edad cumplidos pero, para el tema que nos ocupa, serían 13 o la edad legal para el consentimiento sexual que, finalmente, se establezca. La ley de autonomía establece también que corresponde al facultativo la valoración de la madurez del menor. En términos generales pueden considerarse maduros a los adolescentes que solicitan un método anticonceptivo o tratamiento postcoital (lo que supone una conducta sexual responsable), entienden las ventajas e inconvenientes de cada método y hacen una elección acorde con sus necesidades y su particular idiosincrasia. Los menores maduros tienen el mismo derecho a la confidencialidad, al deber del secreto profesional y a la protección de datos de carácter personal que los adultos. En la práctica y para evitar conflictos con los padres, resulta conveniente anotar en la historia clínica que:
• Se ha constatado la madurez del o de la adolescente.
• El método anticonceptivo adoptado es elegible medicamente.
• Se le ha aconsejado que informe a sus padres o tutores de que está utilizando un anticonceptivo o ha usado anticoncepción postcoital.
Sólo si los profesionales entienden que un menor concreto no es capaz intelectual ni emocionalmente de comprender el alcance de su demanda, se le pedirá que acuda acompañado de alguno de sus progenitores o de su tutor legal, tal y como se haría con adultos con problemas que alteraran su capacidad para consentir(13).
La elección del método anticonceptivo
La elección de un método anticonceptivo requiere de un cuidadoso consejo contraceptivo.
Es necesario que los adolescentes conozcan todos los métodos reversibles(14)para poder elegir el que mejor se adapte a sus necesidades, valores, preferencias y personalidad. Para ello, se desarrolla un proceso asistencial denominado Consejo Contraceptivo que pretende:
• Conocer las necesidades anticonceptivas de la chica o pareja, que serán diferentes dependiendo de la frecuencia de relaciones, de si existe o no riesgo de ITS, de la confianza que exista entre la pareja, del grado de implicación del chico, etc.
• Identificar valores y creencias sobre la sexualidad, la anticoncepción, la eventualidad de un embarazo no deseado, etc.
• Conocer características personales de la adolescente que deban ser tomadas en cuenta para elegir el método más adecuado (metódica, olvidadiza, rechazo a fármacos, apoyo familiar…).
• Valorar el estado de salud para descartar posibles condiciones médicas que afecten a la elegibilidad de los diferentes métodos anticonceptivos. La guía Criterios Médicos de Elegibilidad para el uso de anticonceptivos de la OMS proporciona una orientación clara y actualizada sobre las situaciones de salud que pueden desaconsejar el uso de un determinado método(15).
• Dar a conocer los métodos anticonceptivos, informando sobre su eficacia, forma de uso, relación con el coito, precio, etc.
• Recomendar la doble protección, es decir, el uso del preservativo para prevenir ITS y de otro método, generalmente hormonal, para aumentar la eficacia anticonceptiva(13).
• Ayudar a adoptar decisiones informadas.
• Proporcionar información sobre el correcto uso del método elegido, el manejo de eventualidades (rotura, olvidos, vómitos, uso de otros fármacos) y los efectos secundarios posibles. La guía Recomendaciones sobre prácticas seleccionadas para el uso de anticonceptivos de la OMS ofrece asesoramiento, basado en la evidencia científica, sobre cómo usar el método anticonceptivo elegido de una forma segura y eficaz(16).
• Comprobar la correcta comprensión.
• Proponer un seguimiento, ya que la elección de un método contraceptivo debe seguirse de una adecuada supervisión y la posibilidad de acceder a la consulta si se produce cualquier problema o surge alguna duda.
Métodos anticonceptivos en la adolescencia. Preservativo(17)
El uso del preservativo está especialmente indicado si las relaciones son esporádicas o imprevistas y para evitar ITS.
Es el método más utilizado entre los menores. Con la edad, su uso va siendo sustituido por otros métodos, fundamente los hormonales. La hegemonía del preservativo a estas edades es un éxito de las políticas de prevención y resultado también de la autonomía de su uso que no requiere del concurso de profesionales sanitarios. Pero, el IJE-2008 señala un inconveniente relacionado con esta casi exclusividad: el desconocimiento de los otros métodos, que deja a los adolescentes que rechazan el uso del preservativo sin posibles alternativas.
Indicaciones
El uso del preservativo está especialmente indicado si las relaciones son esporádicas o imprevistas y para evitar ITS; ya que, reduce el riesgo de transmisión de: HIV, sífilis, Clamydia trachomatis, gonococia, Trichomonas vaginalis, herpes genital, papilomavirus y hepatitis B.
Eficacia
La tasa de embarazo en usuarios perfectos es de 2 gestaciones por 100 mujeres que lo utilicen durante un año, pero puede ser de hasta un 12% si el uso es incorrecto o inconstante.
Instrucciones de uso
Por fácil e intuitiva que parezca su utilización, es importante dar las siguientes instrucciones para procurar un uso correcto:
• Comprarlos en establecimientos garantizados y guardarlos en un lugar fresco y seco (no en el bolsillo del pantalón, en la guantera del coche o en la moto).
• Comprobar la fecha de caducidad y su integridad antes de usarlos.
• Abrir el envoltorio cuidadosamente, sin utilizar ningún instrumento cortante.
• Colocar el preservativo desde el inicio de la erección, con el pequeño anillo en el que está enroscado hacia el exterior y pinzando el extremo del condón antes de desenrollarlo sobre el pene para que quede un pequeño espacio libre de aire.
• Debe colocarse el preservativo antes del contacto íntimo porque las secreciones preeyaculatorias contienen espermatozoides y tanto estas secreciones como las vaginales pueden contener microorganismos causantes de ITS.
• Se recomienda usar lubricantes para practicar sexo anal.
• No usar como lubricante vaselina, aceite mineral, aceite vegetal o cremas para niños, porque dañan el preservativo, pudiendo diseminarse el VIH a través de las paredes del 50% de los preservativos en 3 minutos. Se deben utilizar sólo geles hidrosolubles.
• Después de la eyaculación, retirar cuidadosamente el pene mientras está erecto, sosteniendo el borde superior del preservativo para evitar la salida del esperma o que el preservativo se pierda en la vagina.
• Cerrar el preservativo con un nudo y comprobar siempre su integridad.
• Evitar que el pene, tras la retirada del preservativo, toque el área genital.
• Usar un nuevo preservativo en cada coito.
• No poner un preservativo sobre otro para obtener una mayor seguridad, ya que el roce que se produce conlleva un mayor riesgo de rotura.
Tasa de rotura
• Oscila entre 0,5-3%.
• Siempre hay que advertir de esta posibilidad y hacer las siguientes recomendaciones:
– Si la rotura se produce antes de la eyaculación: cambiar el preservativo.
– Si se comprueba la rotura después de la eyaculación: anticoncepción postcoital de emergencia en todos los casos, independientemente del momento del ciclo menstrual.
– Después de un accidente con el preservativo, puede ser adecuada la investigación de ITS.
• Dada la frecuencia de rotura, es conveniente proporcionar una dosis de anticoncepción postcoital a todos los usuarios, ya que disponer de este método no aumenta las conductas sexuales de riesgo y sí la probabilidad de que se utilice si es necesario, disminuyendo los embarazos no deseados.
Dificultades
• Alergia al látex: se dispone de preservativos libres de látex.
• Algunos adolescentes encuentran inconvenientes en el uso del preservativo:
– Pérdida de espontaneidad, interrupción de la relación. Disminución de la sensibilidad.
– Dificultad y vergüenza al plantear su uso.
– No disponibilidad del preservativo y dificultades para conseguirlo. Precio.
– Falta de información. Desconocimiento de los beneficios que puede ofrecer.
– Inexperiencia en su uso.
Es imprescindible hablar abiertamente de estas dificultades o de cualquiera que puedan experimentar, desmontar mitos o prejuicios, mejorar el nivel de información y ofrecer soluciones a los problemas concretos de cada adolescente.
Anticonceptivos hormonales combinados
Por su alta eficacia anticonceptiva, son una buena elección para adolescentes sanas que mantienen relaciones sexuales con suficiente frecuencia y no requieren protección frente a ITS. Son beneficiosos cuando existe sangrado menstrual irregular o excesivo, dismenorrea, acné o hirsutismo, problemas que aparecen con alguna frecuencia en la adolescencia.
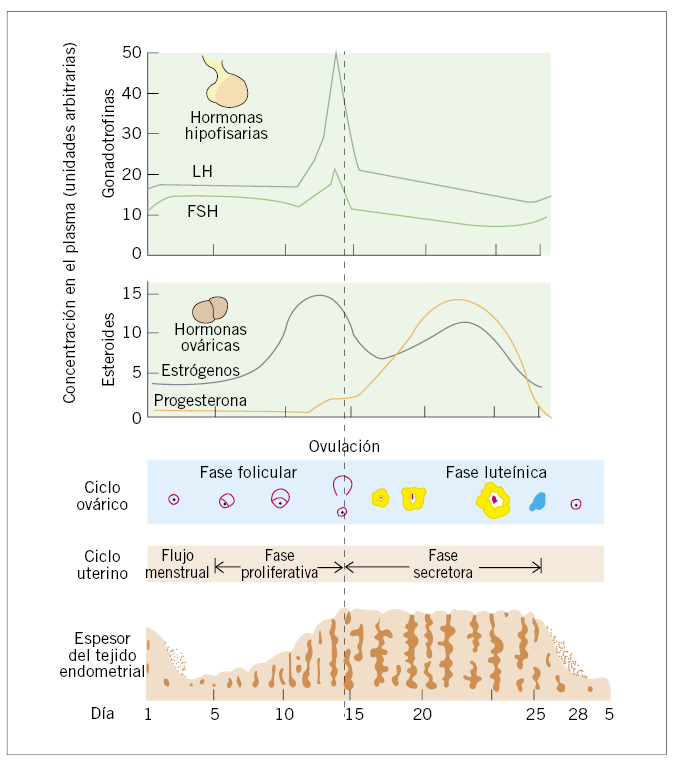
La anticoncepción hormonal combinada (AHC) asocia un estrógeno, el etinilestradiol, a un progestágeno, que varía según los diferentes preparados disponibles. Este tipo de anticoncepción puede indicarse desde la menarquia, ya que no interfiere con el proceso de maduración del eje hipotalámo-hipofisiario. Para evitar un efecto negativo sobre la masa ósea de las adolescentes, se recomienda utilizar una dosis de 30 microgramos de etinilestradiol. Disponemos de tres formulaciones: píldoras, anillo vaginal y parche transdérmico.
Indicaciones
Son una buena elección para adolescentes que mantienen relaciones sexuales con suficiente frecuencia y no requieren protección frente a ITS.
Eficacia
Elevada, con una tasa de 0,8 embarazos por 100 mujeres que los utilicen de forma perfecta durante un año. La eficacia real o efectividad, sin embargo, asciende a 8 embarazos, por los frecuentes olvidos. La protección anticonceptiva se mantiene también durante los días libres de hormonas en cada ciclo.
Condiciones de no elegibilidad
médica
Las situaciones clínicas que pueden darse en la adolescencia y contraindican el uso de AHC son las siguientes(15):
• Trombofilia hereditaria.
• Enfermedad tromboembólica venosa.
• Anticuerpos antifosfolipídicos.
• Cirugía mayor e inmovilización prolongada.
• Migrañas con aura.
• Hepatitis aguda.
• Tumores hepáticos benignos.
• Uso de anticonvulsivos: fenitoína, carbamazepina, barbitúricos, primidona, oxcarbazepina.
• Tratamiento con lamotrigina.
• Tratamiento con rifampicina y rifabutina.
• Primeras 3 semanas postparto (pueden iniciarse inmediatamente después de un aborto).
• Durante los 6 primeros meses de lactancia materna.
Efectos beneficiosos adicionales
Además de la eficacia anticonceptiva, la AHC ofrece la posibilidad de tratar problemas menstruales o trastornos muy frecuentes a estas edades, como el acné, ya que:
• Mejora la dismenorrea.
• Disminuye la cuantía del sangrado menstrual y evita anemias ferropénicas.
• Provoca hemorragias de deprivación regulares.
• Mejora el acné y el hirsutismo.
Además, se ha comprobado que su uso:
• Disminuye en un 50-75% la patología benigna de la mama.
• Disminuye la incidencia de quistes ováricos funcionales y tumores ováricos benignos.
• Confiere cierta protección frente a la enfermedad pélvica inflamatoria.
• Reduce en un 50% el riesgo de cáncer de ovario y de endometrio, prolongándose esta protección más de 15 años tras la suspensión.
Efectos no deseables
Sólo afectan a un pequeño número de adolescentes.
• Alteraciones en el peso. El efecto global sobre el peso parece ser insignificante y, en grandes series, la proporción de mujeres que perdieron o ganaron peso fue semejante. Sin embargo, las adolescentes se muestran muy preocupadas acerca de esa posibilidad.
• Náuseas y vómitos. Pueden aparecer en los primeros ciclos y para evitarlos se recomendará la toma al acostarse.
• Cloasma. Conviene recomendar el uso de un fotoprotector.
• Cambios en la libido.
• Cambios de humor.
• Sangrados intermedios. Suelen desaparecer espontáneamente en el transcurso de los primeros ciclos.
• Amenorrea. Aparece en menos del 2% de los casos. Generalmente es secundaria a la atrofia del endometrio por la deficiencia de estrógeno. Resulta prudente hacer una prueba de embarazo.
Requisitos para la prescripción
• Historia clínica para descartar las condiciones de no elegibilidad médica ya reseñadas.
• Determinación de tensión arterial.
• En adolescentes sin factores de riesgo, sanas y sin quejas ginecológicas no está indicado realizar exploraciones pélvicas ni siquiera analítica sanguínea. Estos requisitos innecesarios disuaden a muchas de solicitar anticoncepción hormonal(18).
• Consejo pormenorizado sobre su uso.
Preparados orales
Las píldoras disponibles son muchas, pero la combinación de elección es la que contiene 30 mcg de etinilestradiol y 150 mcg de levonorgestrel (Ovoplex 30/150, incluido en la prestación farmacéutica del Sistema Nacional de Salud, SNS)(19).
Preparados con dosis más bajas de estrógenos no son adecuados; ya que, pueden necesitar de un mejor cumplimiento terapéutico del que suele ser habitual entre las adolescentes y además dificultar la adquisición de masa ósea. El uso de píldoras con progestágenos distintos al levonorgestrel se asocia a un mayor riesgo de enfermedad tromboem-
bólica venosa y debe evitarse.
El acné o hirsutismo pueden no mejorar con este preparado, ya que el levonorgestrel tiene un cierto efecto androgénico. En estas situaciones, pueden utilizarse preparados con 30 mcg de etinilestradiol y 3 mg de drospirenona (incluidos en la prestación farmacéutica del SNS) que presentan un efecto antiandrogénico y antimineralocorticoide. Sin embargo, exponen a un mayor riesgo de enfermedad tromboembólica venosa, similar al de los preparados con desogestrel y gestodeno. Un preparado de uso muy extendido cuando la mujer presenta manifestaciones de androgenización tales como acné, hirsutismo o alopecia, es el que contiene 35 mcg de etinilestradiol y 2 mg de acetato de ciproterona (incluido en la prestación farmacéutica del SNS). No debe utilizarse durante periodos largos de tiempo, por ello se recomienda suspenderlo 3 meses después de obtenida la mejoría clínica y continuar con otro preparado contraceptivo con drospirenona.
La AHC puede iniciarse en cualquier momento del ciclo. Idealmente, se comenzará el tratamiento tomando la primera píldora el primer día de sangrado menstrual; ya que, de esta forma se consigue la máxima eficacia en el primer ciclo, pero también puede iniciarse hasta el quinto día del ciclo sin necesitar ninguna protección adicional. Una alternativa es el Sunday Start. La adolescente comenzará la toma el primer domingo después del inicio de su regla, así se evita que las sucesivas hemorragias de deprivación se produzcan durante los fines de semana. Si existe razonable certeza de que la adolescente no está embarazada y no se considera conveniente retrasar la protección anticonceptiva, puede iniciarse la píldora en el momento de la prescripción, lo que se denomina Quick Start. Tanto si la adolescente elige esta forma de inicio como el Sunday Start, necesitará usar protección anticonceptiva adicional durante los 7 primeros días de uso de la píldora.
A continuación, se tomará una píldora diaria durante 21 días consecutivos, seguido de una pausa sin tratamiento de siete días. En este intervalo se producirá una hemorragia de deprivación, que tenderá a ser de menor cuantía que las reglas habituales de la adolescente. Los preparados con drospirenona y acetato de ciproterona disponen de una presentación mensual con 28 comprimidos, en la que los 7 últimos son placebo. Algunas adolescentes pueden preferir esta presentación y tomar un comprimido diariamente de forma ininterrumpida para evitar olvidos.
Cuando interesa evitar la hemorragia de deprivación por sangrado excesivo, dismenorrea que no se alivia suficientemente o por molestias asociadas a la caída de los niveles hormonales, tales como cefalea menstrual, síndrome premenstrual y disforia premenstrual pueden prescribirse regímenes prolongados. Se le recomendará a la adolescente, la toma de 42, 63 u 84 píldoras consecutivas, según prefiera o se considere más oportuno (2, 3 ó 4 envases de Ovoplex 30/150) seguidas de un intervalo libre de 7 días. Puede recurrirse ocasionalmente a esta pauta de ciclos prolongados cuando resulte conveniente por razones personales (competiciones deportivas, exámenes, viajes, etc.)(20).
Si se produjeran olvidos en la toma de la píldora se recomendará:
• Olvido de una píldora:
– Tomar cuanto antes la píldora olvidada (2 en el mismo día o al mismo tiempo).
– Seguir con el envase normalmente.
– No se necesitan medidas anticonceptivas adicionales.
• Olvido de dos píldoras:
– Tomar cuanto antes una de las píldoras olvidadas.
– Seguir con el envase normalmente.
– Precauciones anticonceptivas los 7 días siguientes.
– Si olvido en la primera semana, se tomará además una píldora postcoital.
– Si en la segunda semana: no es necesaria ninguna otra medida.
– Si en la tercera: se comenzará además el siguiente envase sin respetar el intervalo de descanso o desechando las píldoras placebo, si el preparado las contiene.
Si aparecieran vómitos o diarrea en las dos horas siguientes a la toma, se recomendará tomar una píldora adicional. Si el problema persistiera, se utilizarán medidas contraceptivas adicionales durante siete días.
Pueden producirse interacciones medicamentosas con disminución de la eficacia contraceptiva; por lo que, se advertirá la necesidad de informar de la utilización de AHC ante cualquier prescripción de otro medicamento.
Se suspenderán en caso de:
• Embarazo.
• Flebitis.
• Ictericia, hepatitis o prurito generalizado.
• Aumento del número de crisis epilépticas.
• Cirugía mayor programada con 4-6 semanas de antelación.
• Si se requiere inmovilización por reposo en cama, escayolas, etc.
Anillo vaginal
Un sistema diferente para administrar anticonceptivos hormonales combinados consiste en un anillo vaginal hormonado (Nuvaring), que libera 15 mcg de etinilestradiol y 0,12 mg etonogestrel diarios y que no contiene látex(21).
La eficacia es similar a la de la AHC oral.
No existen suficientes datos epidemiológicos para establecer el riesgo comparativo de enfermedad tromboembólica venosa en relación con la AHC oral.
Las condiciones de elegibilidad médica son las mismas que la AHC oral y están especificadas en la Guía OMS Criterios de elegibilidad médica para el uso de anticonceptivos.
Este método evita el primer paso hepático, presenta una tasa de liberación constante y no se ve afectado por alteraciones gastrointestinales.
Los estudios farmacocinéticos muestran que las concentraciones en sangre de etinilestradiol son el 30-50% de las alcanzadas con la administración de igual dosis de dicha sustancia por vía oral y las de etonogestrel del 40%. Actualmente, se desconoce si esta teórica ventaja de la vía vaginal confiere beneficios clínicos.
El anillo contraceptivo presenta un mejor control del ciclo que la píldora combinada y el parche con menos sangrados intermenstruales y amenorreas. La incidencia del resto de los efectos secundarios, cambios en el peso y en la tensión arterial, mastalgia, náuseas y cefalea, es similar a la que presentan los AHC orales, pero la mastalgia y la náusea aparece con menor frecuencia que en las usuarias de parche. Los síntomas relacionados con el propio anillo, sensación de cuerpo extraño, sentirlo durante el coito, leucorrea, mal olor vaginal y expulsión, aparecen con cierta frecuencia y motivan el abandono del método.
La aceptabilidad de este método durante los ensayos de eficacia realizados en población general (no en adolescentes) ha sido buena. Algunas adolescentes y jóvenes encuentran este sistema más fácil y conveniente que la toma diaria de píldoras, aunque resulta mucho más caro, ya que no está financiado por el Sistema Nacional de Salud.
Los anillos deben mantenerse refrigerados entre 2 y 8°C hasta ser dispensados. La adolescente debe saber que pueden mantenerse a partir de ese momento a temperatura ambiente y que caducan a los 4 meses de dispensados.
Para iniciar su uso, el anillo se coloca en la vagina entre el día 1 y 5 del sangrado menstrual, donde debe permanecer durante tres semanas, retirándolo al finalizar ese periodo de tiempo, el mismo día de la semana en que fue insertado. Tras una semana sin anillo, durante la que aparece un sangrado por deprivación, se colocará otro el mismo día de la semana en que se colocó el anterior. Durante los primeros siete días del primer ciclo debe utilizarse alguna precaución anticonceptiva adicional.
Debe explicarse a la adolescente cómo colocar y retirar el anillo. Para insertar el anillo debe comprimirlo entre los dedos e introducirlo en la vagina completamente. No es necesario conseguir una posición determinada del anillo en la vagina. Una vez colocado, no debe advertirse su presencia. Se recomendará comprobar regularmente que permanece en la vagina. El anillo se retira traccionando con el dedo índice de su parte más accesible.
No es conveniente retirarlo durante el coito, aunque el 18% de las usuarias y el 32% de sus parejas refieren sentirlo. Si se opta por retirarlo, debe saberse que intervalos sin anillo de más de tres horas o más de una vez por ciclo disminuyen la eficacia.
Antes de recolocar el anillo tras una extracción deliberada o espontánea, se recomienda lavarlo con agua fría o tibia (no caliente). Si tarda en recolocarse más de 3 horas, su eficacia puede reducirse y debe utilizarse un método anticonceptivo adicional durante 7 días.
Nuvaring continua suprimiendo la ovulación si se mantiene en la vagina hasta 4 semanas, por ello, si se olvida retirarlo más de 3 semanas, pero menos de cuatro, debe extraerse, respetarse una semana de descanso y, una vez transcurrida ésta, colocarse otro. Si transcurren más de 4 semanas sin retirarlo se recomienda extraerlo, colocar un nuevo anillo y utilizar un método adicional 7 días.
Si la adolescente olvida insertar un nuevo anillo transcurridos los 7 días libres, se le recomendará que lo coloque tan pronto como se dé cuenta del olvido y que utilice un método anticonceptivo adicional durante 7 días. Si ha mantenido relaciones coitales durante el intervalo libre de anillo existe un riesgo de embarazo.
El uso de óvulos antimicóticos no parece afectar a la eficacia contraceptiva pero pueden aumentar las posibilidades de rotura del anillo.
Parche anticonceptivo
Es un método de AHC transdérmico que libera 20 mcg de etinilestradiol y 150 mcg de norelgestromina diariamente (EVRA)(22).
La eficacia es similar a la píldora, se ve influida por la correcta adhesión a la piel y se considera potencialmente reducida en mujeres obesas (peso >90 kg).
Los criterios de elegibilidad son similares.
Parece asociarse a un mayor riesgo de trombosis venosa.
Los estudios farmacológicos muestran que minimiza los picos y valles de la vía oral y no se ve afectado por alteraciones gastrointestinales.
Puede producir reacciones cutáneas leves en el lugar de aplicación que disminuyen con el tiempo y spotting, hemorragias y tensión mamaria durante los primeros meses con mayor frecuencia que los preparados orales. El sangrado de deprivación es más prolongado que con la píldora.
Aunque existen pocos datos sobre los beneficios no contraceptivos del parche, se considera que se obtendrán beneficios similares a los alcanzados con la AHC oral (reducción de dismenorrea, disminución de anemia ferropénica, de cáncer de endometrio y ovario, etc.).
La aceptabilidad de este método en adolescentes no es alta, prefiriendo, en general, la píldora o el anillo.
El primer parche se aplica el primer día del ciclo y, a continuación, uno cada semana durante tres semanas, seguidas de un intervalo libre de 7 días durante el que se producirá la hemorragia de deprivación. Los parches sucesivos se colocarán en diferentes localizaciones, espalda, abdomen, brazos, parte alta del tórax y se evitará su colocación sobre las mamas, porque la alta concentración local de estrógeno puede ocasionar tensión mamaria. Si se comienza su uso en otro momento del ciclo, se recomendará utilizar un método adicional durante 7 días.
La adolescente debe saber que si se produce un retraso en la aplicación del primer parche, éste debe ser colocado cuanto antes, se usará un método anticonceptivo adicional 7 días, y se cambiará el día de aplicación. Si el olvido afecta al segundo o tercer parche y consiste en un retraso de dos o tres días, como hay un periodo adicional de dos días de liberación de niveles adecuados de estrógenos, no será necesaria anticoncepción adicional ni modificar el día de cambio del parche. Pero, si el olvido es superior a 48 horas, será necesario utilizar píldora postcoital, un método anticonceptivo adicional durante 7 días y cambiar el día de aplicación. Si el olvido consiste en retraso en retirar el tercer parche, se quitará en cuanto se recuerde y no se modificará el día de aplicación.
Si un parche se ha despegado menos de 24 horas, debe recolocarse si no ha perdido su adhesividad, en caso contrario se colocará uno nuevo. Si se ha despegado por más de 24 horas, se aplicará otro, este día pasará a ser el nuevo día de cambio y se usará un método adicional durante 7 días.
Controles sucesivos de los AHC
Son necesarios fundamentalmente para mejorar el cumplimiento terapéutico y mejorar el nivel de información de la adolescente y su pareja:
• Recomendar una consulta telefónica ante cualquier duda o problema y siempre antes de suspender el método.
• Dar una cita para un primer control a los 3-6 meses:
– Valorar efectos secundarios.
– Comprobar su uso adecuado.
– Aclarar dudas.
– Conducta sexual. Educación sanitaria.
– Toma de TA.
• Los siguientes controles se fijarán según las necesidades. Se recomienda la toma de TA con cierta periodicidad (1-2 años).
Anticoncepción hormonal con sólo progestágenos (ASG)
Son una buena alternativa para adolescentes que no requieren protección frente a ITS y que presentan alguna contraindicación médica para el uso de AHC y, además, en el caso del implante y la inyección intramuscular cuando tienen dificultades para usar adecuadamente los otros métodos.
Los anticonceptivos que contienen sólo gestágenos(23) son de elección para adolescentes con alguna contraindicación a los métodos combinados con estrógenos, y para aquellas que presentan algunos efectos adversos con la AHC, como: náuseas, retención de líquidos, cefalea, cambios de humor, depresión, disminución de la libido o que están lactando. Disponemos de ASG en forma de píldora diaria, inyectables trimestrales e implantes.
Estos anticonceptivos se utilizan de forma continuada y, por tanto, no inducen una hemorragia de deprivación similar al sangrado menstrual, como hacen los AHC. Los ASG producen, por el contrario, un patrón impredecible de sangrado: desde sangrado regular, sangrado frecuente, sangrado prolongado, sangrado infrecuente a amenorrea. Estas alteraciones del patrón menstrual, aunque directamente relacionadas con el efecto de los progestágenos sobre el endometrio, constituyen el motivo más frecuente de rechazo o abandono de estos métodos. Es, por ello, muy importante advertir a la adolescente de estas alteraciones y explicar con claridad que no suponen ningún problema para la salud y que, incluso, la amenorrea puede constituir una ventaja si existía sangrado menstrual muy abundante o dismenorrea.
Píldora con sólo gestágeno (POP)
Sólo disponemos de una píldora comercializada que contiene 75 mcg de desogestrel (Cerazet, incluida en la prestación farmacéutica del SNS). Su metabolito activo es el etonogestrel.
No existen estudios que comparen su eficacia con la de la AHC, aunque se considera similar.
Está especialmente indicada si existe alguna contraindicación para el uso de estrógenos: migraña con aura, historia de enfermedad tromboembólica, trombofilia genética, hepatitis aguda, cirugía con inmovilización, 21 primeros días postparto, lactancia a partir de las 6 semanas.
No es un método elegible si la adolescente presenta un tumor hepático, anticuerpos antifosfolípidicos, padece una enfermedad tromboembólica venosa, se encuentra en las primeras 6 semanas de lactancia o sigue tratamiento con inhibidores de la proteasa reforzados con ritonavir, carbamazepina, fenitoína, primidona, barbitúricos, topiramato y oxcarbazepina.
No presenta interacción con lamotrigina.
No disminuye la densidad mineral ósea.
Produce una alteración del patrón menstrual habitual. El 70% de las mujeres que presentan amenorrea en los 3 primeros meses de uso, la seguirán teniendo y el 50% de las que presentan sangrado infrecuente o sangrado prolongado mantendrán este patrón al menos durante el primer año.
Las píldoras, que se presentan en envases de 28, se toman diariamente a la misma hora y de forma ininterrumpida; de forma que, al terminar un envase, se inicia otro sin intercalar ningún periodo de descanso.
Se comienza el tratamiento el primer día de la regla. Si se inicia entre el segundo y quinto día del ciclo se tomarán precauciones anticonceptivas adicionales durante 7 días.
Puede iniciarse antes de transcurridas 3 semanas del parto e inmediatamente después de un aborto.
Si se produce un olvido en la toma de menos de 12 horas, se mantiene la eficacia de la POP. Se recomendará tomar el comprimido olvidado tan pronto como se recuerde y los siguientes comprimidos a la hora habitual. Si el olvido es de más de 12 horas, se tomará la píldora olvidada cuanto antes y los siguientes comprimidos a la hora habitual, pero se utilizará otro método anticonceptivo durante 7 días.
Preparado intramuscular (DMPA)
Disponemos de un preparado que contiene 150 mg de acetato de medroxiprogesterona (Depo-progevera, incluida en la prestación farmacéutica del SNS).
Eficacia muy elevada.
Es elegible médicamente en las siguientes situaciones: migraña con aura, hepatitis aguda, cirugía con inmovilización, trombofilia genética, historia personal de enfermedad tromboembólica, lactancia (a partir de las 6 semanas), epilepsia (contribuye a disminuir las crisis convulsivas), uso de anticonvulsivos inductores enzimáticos o de rifampicina.
No presenta interacción con lamotrigina.
El uso concomitante de aminoglutetimida disminuye los niveles en plasma y puede afectar a la eficacia anticonceptiva.
No es un método elegible si la adolescente presenta un tumor hepático, anticuerpos antifosfolípidicos, padece una enfermedad tromboembólica venosa o durante las primeras 6 semanas de lactancia.
La DMPA, al reducir los niveles de estrógenos, reduce la Densidad Mineral Ósea (DMO) en las mujeres que han alcanzado su pico de masa ósea e impide su adquisición en adolescentes menores de 18 años. Tanto en adultas como en adolescentes después de dos años de uso, se pierde un 5-7%. Tras suspenderla, la DMO se incrementa salvo en las mujeres que han alcanzado la menopausia, pero se desconoce si esta pérdida impide a las adolescentes alcanzar su potencial pico de masa ósea. Se considera que desde la menarquia a los 18 años es más conveniente usar otro tipo de anticoncepción, pero, si otro método no es elegible, las ventajas de usar la DMPA, generalmente, superan a los riesgos. En este caso, el mantenimiento de este método debe ser reevaluado periódicamente. A partir de los 18 años, no hay restricciones ni en el uso, ni en la duración de uso de la DMPA.
La ampolla de DMPA debe agitarse vigorosamente antes de ser utilizada y se administra mediante inyección intramuscular profunda, preferentemente en el glúteo mayor o en el deltoides, en los cinco primeros días que siguen a una regla. Se repite la dosis cada 12 semanas. La OMS reconoce un “periodo de gracia” de 4 semanas que permite administrar la siguiente dosis hasta 16 semanas después de la anterior sin requerir protección adicional. Si han transcurrido más de 16 semanas, puede administrarse la siguiente dosis, si hay certeza razonable de que la adolescente no está embarazada. Deberá usar precaución anticonceptiva durante los 7 días siguientes y puede utilizarse si se precisa anticoncepción postcoital.
Produce sangrado irregular y frecuente durante los 3 primeros meses en el 80% de las mujeres, lo que deberá ser advertido, y amenorrea al año de uso en el 50% de los casos.
El uso de DMPA puede producir un incremento de peso de 2-3 kg durante el primer año, pero no se asocia a acné, depresión o cefaleas.
Puede producir una supresión de la ovulación de hasta una año tras su cese (amenorrea e infertilidad).
Implante anticonceptivo
Disponemos de un implante anticonceptivo subcutáneo que consiste en una varilla flexible, radiopaca, que contiene 68 mg de etonogestrel (Implanon NXT, incluido en la prestación farmacéutica del SNS).
Se ha establecido su seguridad y una eficacia altísima en mujeres entre 18 y 40 años de edad. La OMS considera que puede usarse sin restricciones entre la menarquía y los 18 años.
Presenta la ventaja de poder ser utilizado en adolescentes que no son buenas candidatas para los otros métodos anticonceptivos, tanto por olvidos, despistes y estilo de vida, como por problemas de capacidad intelectual, salud mental o conductas de riesgo. Además, es elegible médicamente si la adolescente presenta migraña con aura, epilepsia tratada con lamotrigina, hepatitis aguda, cirugía con inmovilización, trombofilia genética, padece enfermedad tromboembólica o está lactando (a partir de las 6 semanas).
Su eficacia disminuye con el uso concomitante de fármacos inductores enzimáticos (rifampicina y anticonvulsivos), pero no presenta interacción con lamotrigina.
No parece afectar la DMO.
El implante se inserta en la cara interna del brazo no dominante en los 5 primeros días del ciclo, inmediatamente tras un aborto o tras el parto si no se lacta. Puede insertarse también en cualquier momento del ciclo si existe razonable seguridad de que la adolescente no está embarazada. En este caso se recomendará anticoncepción adicional durante 7 días.
Su eficacia se mantiene durante tres años. A partir de esa fecha debe procederse a su extracción y, si se desea, a la colocación de un nuevo implante a través de la misma incisión. Al cumplirse la caducidad, si no se ha procedido a su recambio, debe utilizarse otro método anticonceptivo.
Debe explicarse a las adolescentes el cambio en el patrón menstrual: 20% de usuarias tendrán amenorrea y 50% sangrado irregular.
No hay evidencia de retraso en el retorno de la fertilidad ni de asociación con cambios en el peso, alteraciones del humor o de la libido.
Dispositivos intrauterinos (DIU)
Son una buena elección para adolescentes con hijos o que mantienen relaciones sexuales estables, no requieren protección frente a ITS y no desean usar métodos hormonales ni de barrera.
A pesar de que el DIU(24) es muy poco usado en la adolescencia, se considera categoría 2 de la OMS; es decir, un método cuyas ventajas generalmente superan los riesgos teóricos o probados. La edad o la paridad no parecen influir en el riesgo de padecer alguna complicación, aunque la inserción puede ser más difícil y dolorosa. Siempre debe obtenerse una historia sexual para identificar a aquellas adolescentes que se encuentran en riesgo de padecer o adquirir una ITS. Si hay tal riesgo, la inserción del DIU debe desaconsejarse.
Es un método adecuado para adolescentes con hijos o que mantienen relaciones sexuales estables, no requieren protección frente a ITS y no desean usar métodos hormonales ni de barrera. Presenta la ventaja de ser un método de larga duración, independiente del coito y sin problemas de cumplimiento.
Disponemos de dos tipos de DIU, los de cobre, de los que existen diferentes modelos, siendo recomendable por su mayor eficacia y duración de uso (10 años) el TCu380A, y el DIU hormonal (Mirena), que libera levonorgestrel.
El DIU de cobre se utiliza también en la anticoncepción de emergencia. Puede insertarse hasta 120 horas después del coito no protegido. La tasa de fallo es muy inferior al 1%.
La tasa de embarazo a los 5 años de uso es inferior al 2% con el TCu380A y al 1% con el DIU hormonal.
El DIU de cobre incrementa el sangrado menstrual, su duración y la dismenorrea; por lo que, no se recomendará en casos de sangrado menstrual excesivo o reglas dolorosas. El DIU hormonado, por el contrario, disminuye el sangrado menstrual, ocasiona amenorrea hasta en el 50% de las usuarias y alivia el dolor menstrual; por lo que, puede ser útil en adolescentes que presentan estos problemas y no desean métodos hormonales o de barrera.
Debe proporcionarse a las adolescentes que solicitan un DIU la siguiente información:
• La colocación puede resultar dolorosa y producir en algunas ocasiones un reflejo vagal.
• Durante las 3 semanas que siguen a la colocación, existe un riesgo de infección por contaminación bacteriana menor del 1%. El riesgo de enfermedad pélvica inflamatoria posterior es similar al de las no usuarias.
• Existe un riesgo de perforación uterina durante la inserción inferior a 2 casos por cada 1.000 procedimientos.
• El uso del DIU no afecta a la fertilidad posterior, que retorna inmediatamente tras la extracción.
• El riesgo de gestación ectópica es inferior al de las mujeres que no usan contracepción.
• Durante los primeros meses de uso del DIU de cobre, es frecuente el incremento del sangrado menstrual, la aparición de sangrado prolongado, leucorrea abundante y molestias pélvicas leves. Con el DIU hormonado debe esperarse un sangrado escaso e irregular durante los tres primeros meses de uso. Algunas mujeres experimentan también, como consecuencia de la absorción sistémica del progestágeno: cefaleas, tensión mamaria, acné, náuseas y cambios de humor, que suelen desaparecer transcurridos 3-6 meses.
• Deberán consultar si experimentan síntomas de infección pélvica, dolor y alteraciones menstruales persistentes y retraso menstrual si el DIU es de cobre.
• La colocación se realizará por personal entrenado durante la regla o en cualquier momento del ciclo si hay razonable seguridad de que la adolescente no está embarazada. Puede insertarse inmediatamente tras un aborto.
• Se programará una visita de control unas semanas después de la colocación para comprobar la tolerancia al método y aclarar dudas. Se animará a la adolescente a acudir a consulta si aparece algún problema o sus circunstancias cambian, pero se considera innecesaria una revisión rutinaria anual.
Anticoncepción hormonal postcoital. Anticoncepción de emergencia
Existe una dilatada y amplia experiencia con el uso del levonorgestrel que ha demostrado que es un fármaco absolutamente seguro. A la dosis utilizada como tratamiento postcoital no existe ninguna contraindicación médica.
• La llamada píldora del día siguiente ocupa un lugar importante en la anticoncepción de los adolescentes, dado que las relaciones sexuales no planeadas y sin protección son muy frecuentes, así como la rotura de preservativos, los olvidos de píldoras o los fallos con el coito interrumpido. Se considera que por cada 1.000 tratamientos se evitan 53 embarazos. Como píldora postcoital se utiliza levonorgestrel 1,5 mg en dosis única (Norlevo y Postinor, dispensados gratuitamente por muchos Servicios de Salud y de venta libre en farmacias) y se recomienda su utilización dentro de las 72 horas siguientes al coito no protegido(25). Existe una dilatada y amplia experiencia con el uso del levonorgestrel que ha demostrado que es un fármaco absolutamente seguro. A la dosis utilizada, no existe ninguna contraindicación médica y, además, su administración en un embarazo inadvertido no tiene consecuencias ni tampoco si no se consigue prevenir la gestación.
Indicaciones
• Uso incorrecto de otros métodos, rotura de preservativo, olvido de píldora, etc.
• Coito no protegido.
• Uso de teratógenos potentes.
• Violación.
Eficacia
Se ha considerado que la eficacia del tratamiento disminuye a medida que pasan las horas tras el coito no protegido. Sin embargo, un análisis de 4 ensayos de la OMS encuentra que la administración hasta las 96 horas no parece afectar a la eficacia(26).
Elegibilidad
No existen contraindicaciones médicas y puede utilizarse en más de una ocasión en el mismo ciclo. Puede ser utilizada también antes de la menarquia.
Es innecesaria la exploración ginecológica, salvo criterio clínico, debiendo realizarse una anamnesis que incluya:
• Fecha de la última regla y tipo menstrual.
• Horas transcurridas desde el coito no protegido. Transcurridas más de 96 horas del coito, la eficacia del levonorgestrel disminuye, aunque puede seguirse aconsejando hasta las 120 horas, explicando que este uso no está autorizado en ficha técnica. Como alternativa, entre las 72 y las 120 horas se ha propuesto la utilización de un nuevo preparado, acetato de ulipristal. No se recomienda en menores de 18 años porque no se han realizado ensayos clínicos en adolescentes, aunque están previstos. También puede considerarse la posibilidad de insertar un dispositivo intrauterino (DIU) de cobre, método postcoital altamente eficaz.
• Uso de fármacos inductores enzimáticos. En este caso estaría indicado el uso de una dosis de 3 mg de levonorgestrel o un DIU de cobre.
Sólo previene del coito reciente y es más eficaz si éste se ha producido dentro de las 72-96 horas previas. Sin embargo, aun transcurridas 72 horas y hasta 120 horas después del coito, mantiene una eficacia sustancial.
Está indicada independientemente del día del ciclo, ya que no puede determinarse con seguridad el momento de la ovulación.
Puede provocar náuseas y vómitos; por lo que, se recomienda administrarla junto con un antiemético.
La siguiente regla puede aparecer en la fecha prevista aunque, en algunos casos, se adelanta y, en otros, se atrasa, dependiendo del momento del ciclo en que se ingirió la dosis. Transcurrida una semana de la fecha esperada, debe realizarse un test de embarazo.
No es adecuada para su uso frecuente, porque su eficacia es inferior al resto de métodos anticonceptivos.
Si la historia clínica lo revela necesario, hay que ofrecer información sobre métodos anticonceptivos, ITS y prácticas de sexo seguro.
Conclusiones
Parece estar emergiendo un nuevo modelo de sexualidad más abierta, que incluiría: un inicio más precoz de las relaciones sexuales coitales; una vivencia y una concepción diferente de la sexualidad y de las relaciones afectivosexuales y de pareja, con un importante componente lúdico o recreativo, en un contexto más igualitario y con nuevas creencias sobre el sexo y la reproducción; la práctica de diferentes formas de sexualidad; un mayor uso de la anticoncepción; y una mayor sensación de fragilidad de las relaciones con el reconocimiento de una diversidad de modelos familiares, pero plena vigencia del modelo de pareja monogámica y una mejor aceptación de la homosexualidad y del derecho a la interrupción voluntaria del embarazo(9).
La cultura sexual de la precocidad de este nuevo modelo hace, aún más necesario, facilitar una educación sexual adecuada en todos los niveles del Sistema Educativo, ofrecer a los adolescentes Servicios de Salud Sexual y Reproductiva de alta calidad, prescribir métodos anticonceptivos adecuados y atender a las necesidades especiales de este grupo de edad, garantizando siempre sus derechos sexuales, la privacidad y la confidencialidad.
Afortunadamente, los estudios señalan que la conducta sexual de los jóvenes nunca había sido tan prudente y que son los más jóvenes los que extreman la prudencia y adoptan más precauciones. En el contexto internacional, según la encuesta DUREX-2005, realizada en 41 países, España es el país del mundo que más utiliza el preservativo, el tercer país del mundo en el que se practica menos sexo sin protección (27%), superado sólo por Hong-Kong e India; el quinto en menos embarazos no deseados en menores de edad (6%), superado sólo por Bélgica, Polonia y Alemania y empatando con Holanda. También, ocupamos un lugar muy destacado en menor frecuencia de personas con historia de ITS (5%). De forma que España y Holanda son los dos países con menores consecuencias negativas para la salud derivadas de los comportamientos sexuales y la falta de precauciones, en particular en el grupo de los jóvenes.
Función del pediatra de Atención Primaria
Los y las adolescentes necesitan que sus mayores les preparen y ayuden para acceder a la vida adulta en una sociedad de libertades. Y, en especial, necesitan ayuda para que la sexualidad y todas sus posibilidades de placer, comunicación y cariño se vivan plenamente, sin riesgos y llenas de sentido personal y relacional(1,27). Los pediatras tienen un papel que jugar en este proceso, orientando tanto a los propios adolescentes como a sus padres, identificando a los más expuestos a adoptar una conducta sexual de riesgo, colaborando en la educación sexual en escuelas e institutos y defendiendo el derecho de los adolescentes a ser sexualmente activos y a disponer de los medios educativos, legales y asistenciales para serlo sin riesgos.
Los pediatras pueden ayudar a los adolescentes(2):
• A vivir su propio cuerpo de una manera positiva, relativizando los estereotipos de belleza imperantes, señalándoles sus atractivos, la importancia de estar sano, de tener la capacidad de dar y sentir placer y defendiendo la existencia de diferentes estéticas.
• A entenderse y a sentirse cómodos con ellos mismos, informándoles acerca de la naturaleza de los cambios que experimentan.
• A saber que el momento de aparición de los cambios puberales es variable de una persona a otra.
• A entender el porqué del sangrado menstrual excesivo y de la dismenorrea, aclarando su origen e instaurando el tratamiento adecuado.
• A entender que la satisfacción sexual no depende del tamaño del pene ni de la penetración vaginal.
• A que reciban una educación afectivo-sexual asesorando y orientando a padres y educadores.
• A reconocer y asumir de forma positiva su orientación sexual y también a saber aceptar la orientación de las otras personas.
• A aceptar los nuevos sentimientos psicosexuales y vivirlos de forma satisfactoria y responsable.
• A estar abiertos a la experiencia del enamoramiento, a disfrutar de sus aspectos positivos y a afrontar la falta de reciprocidad, así como a ser objeto del enamoramiento de otra persona a la que no se corresponde con el máximo respeto.
• A considerar la masturbación como una práctica sexual normal y natural y las fantasías eróticas como meras fantasías.
• A no quemar etapas, a conocer el propio cuerpo y la propia respuesta sexual.
• A no considerar el coito como una meta ni aceptar relaciones sexuales no deseadas o antes de estar preparado o preparada.
• A tratar con la pareja el tema de la anticoncepción antes de mantener relaciones coitales.
• A tener en cuenta a la otra persona, conocer sus deseos y preferencias, cómo proporcionarle placer y cómo protegerle de consecuencias indeseadas.
• A conocer la respuesta sexual humana y cómo alcanzar el orgasmo.
• A utilizar métodos anticonceptivos, elegir el más adecuado y protegerse de las ITS.
• A tomar decisiones responsables si se produce un embarazo no deseado.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.*** López Sánchez F. Educación sexual de adolescentes y jóvenes. Siglo Veintiuno de España Editores SA; 1995.
2. Fuertes A, Soriano S, Martínez JL. La sexualidad en la adolescencia. En: López Sánchez F, ed. Educación sexual de adolescentes y jóvenes. Siglo Veintiuno de España Editores SA; 1995.
3.** Informe Juventud en España 2008. Instituto de la Juventud. Ministerio de Igualdad.
4. Encuesta sobre Sexualidad en Jóvenes de la Comunidad Valenciana (2000). Conselleria de Sanidad. Oficina del Plan de Salud. Dirección General de salud Pública.
5. Oliva A, Serra L, Vallejo R. (1993b) Sexualidad y contracepción en jóvenes andaluces. Estudio cuantitativo, Sevilla, Junta de Andalucía.
6.*** López F. Evolución de la sexualidad en la adolescencia. En: Medicina de la Adolescencia. Atención Integral. 2ª edición. Madrid: Ergon; 2012. p. 847-53.
7. Moreno MC, Muñoz MV, Perea P, Sánchez I. Los adolescentes españoles y la salud. Sevilla: Universidad de Sevilla; 2005.
8. Encuesta Nacional de Salud Sexual 2009. Observatorio de Salud de la Mujer de la Agencia de Calidad del Sistema Nacional de Salud del Ministerio de Sanidad y Política Social, Centro de Investigaciones Sociológicas. Madrid: Ministerio de Sanidad y Política Social; 2009.
9. CIMOP: Estudio sobre las IVE en jóvenes en España, 2005. Ministerio de Sanidad y Consumo; 2005.
10. Real P, Oliva A, Serrano M, et al. Sexualidad y Contracepción entre las jóvenes sevillanas: Un estudio cuantitativo. Ayuntamiento de Sevilla, Servicio de Juventud, Universidad de Sevilla; 2003.
11. La interrupción voluntaria del embarazo y los métodos anticonceptivos en jóvenes. Informes, Estudios e Investigación 2007. Ministerio de Sanidad y Consumo.
12. Informe Juventud en España 2004. Ministerio de Trabajo y Servicios Sociales.
13. Quintana R. Anticoncepción. En: Medicina de la Adolescencia. Atención Integral. 2ª edición. Madrid: Ergon; 2012. p. 882-90.
14. Contraceptive choices for Young People. Faculty of Sexual & Reproductive Healthcare Clinical Guidance. March 2010.
15.*** Medical eligibility criteria for contraceptive use. Fourth edition, 2009. World Health Organization.
16.*** Selected practice recommendations for contraceptive use. Department of Reproductive Health and Research Family and Community Health. Geneva: World Health Organization; 2008.
17. Male and Female Condoms. Faculty of Family Planning & Reproductive Health Care Clinical Guidance. January 2007.
18. Stewart FH, Harper CC, Ellertson CE, et al. Clinical breast and pelvic examination requirements for hormonal contraception: current practice vs evidence. JAMA. 2011; 285: 2232.
19. First Prescription of Combined Oral Contraception (Updated January 2007) Faculty of Family Planning & Reproductive Health Care Clinical Guidance.
20. Kaunitz AM. Hormonal contraception for suppression of menstruation. UpToDate 2011.
21. Combined Vaginal Ring (NuvaRing®) March 2009. Faculty of Sexual & Reproductive Healthcare Clinical Guidance.
22. Burkman RT. Transdermal contraceptive patch. UpToDate 2010.
23. Sánchez Borrego R, Lete Lasa I. Anticoncepción con sólo gestágenos. Revisión de los datos. Ergon; 2004.
24. Intrauterine Contraception. Faculty of Sexual & Reproductive Healthcare Clinical Guidance. November 2007.
25. Emergency Contraception Faculty of Sexual & Reproductive Healthcare Clinical Guidance August 2011.
26. Piaggio G, Kapp N, Von Hertzen H. Effect on pregnancy rates of the delay in administration of levonorgestrel for emergency contraception: a combined analysis of four WHO trials. Contraception. 2011; 84; 35-9.
27. Quintana R. Sexualidad. Anticoncepción. En: Redondo Figuero CG, Galdó Muñoz G, García Fuentes M, eds. Atención al Adolescente. Santander: PUbliCan, Ediciones de la Universidad de Cantabria; 2008.
Bibliografía recomendada
– Informe Juventud en España 2008. Instituto de la Juventud. Ministerio de Igualdad.
Los informes Juventud en España son estudios sociológicos que desde 1984 se realizan cada 4 años. El universo objeto de estudio son las personas entre 15 y 29 años. Gran parte del análisis se basa en los resultados de las encuestas, que se realizan en cada edición, a 5.000 jóvenes de esas edades, pero también se utilizan numerosas fuentes secundarias. Se tratan aspectos como: demografía, estado de salud, vida sexual, desigualdades de género, especificidades de la población inmigrante, prácticas de ocio, relación con las tecnologías de la información y comunicación, así como valores y creencias, situación laboral, económica y de consumo de la juventud.
– Medicina de la Adolescencia. Atención Integral. 2ª edición. Madrid: Ergon; 2012. p. 847-53.
Tratado que aborda la atención integral a los adolescentes y trata en el capítulo “La Sexualidad como motivo de consulta” seis temas de interés: evolución de la sexualidad en la adolescencia, homosexualidad adolescente, abusos sexuales en la adolescencia, infecciones de transmisión sexual, enfermedad inflamatoria pélvica y anticoncepción.
– Medical eligibility criteria for contraceptive use. 4th edition. Geneva: World Health Organization; 2009.
En este documento basado en la evidencia se proponen recomendaciones sobre “quién” puede utilizar de forma segura los diferentes métodos anticonceptivos. Se contemplan características personales como: la edad, la paridad, el postaborto, la obesidad en menores de 18 años, la toma de medicamentos y un gran número de enfermedades y trastornos.
– Selected practice recommendations for contraceptive use. Department of Reproductive Health and Research Family and Community Health. Geneva: World Health Organization; 2008.
Proporciona una guía sobre “cómo” usar los diferentes métodos de forma efectiva: en qué momento del ciclo puede comenzarse a usar el método elegido, qué hacer si se producen olvidos, si aparecen alteraciones del ciclo, vómitos o diarrea, etc.
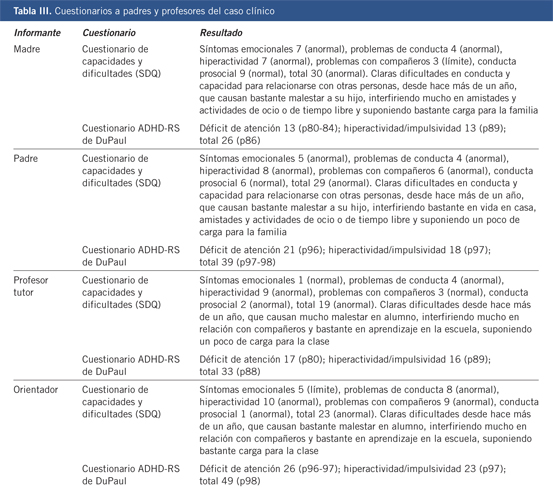
| Caso clínico |
|
Una pareja acude a tu consulta solicitando un método anticonceptivo eficaz. La chica tiene 16 años y su novio 19. Para ella es su primera pareja sexual. Él ha tenido relaciones coitales con otras chicas con anterioridad. Llevan saliendo año y medio y siempre han utilizado preservativo. Consideran que su relación es estable y quieren utilizar otro método. Él ha acudido a su médico de cabecera, quien le ha realizado una analítica de sangre y unos cultivos uretrales para descartar ITS, que han resultado negativos. Ella prefiere un método cómodo y ha pensado en el anillo vaginal o en la inyección trimestral de depoprogevera, aunque le preocupa la posibilidad de engordar y el hecho de ser fumadora.
Antecedentes familiares de la chica
Sin interés. No hay ningún caso de trombosis venosa profunda.
Antecedentes personales
Epilepsia en tratamiento con lamotrigina con buen control de las crisis.
Anemias ferropénicas que le obligan a tratamiento periódico.
Fumadora de 10 cigarrillos día.
Antecedentes gineco-obstétricos.
Menarquia a los 12 años.
Tm: 7/28. Sangrado abundante. Dismenorrea que trata con ibuprofeno con alivio parcial del dolor y que limita su actividad durante 24-48 horas.
Exploración
IMC normal.
TA: 100/60.
¿Crees que es adecuado que una chica con epilepsia utilice un método anticonceptivo hormonal?
¿El tabaco contraindica la utilización del anillo? ¿Y, de la Depo?
¿Puede utilizar AHC?
¿Te parecen la inyección trimestral o el anillo buenas opciones para ella?
¿Qué métodos podrían ejercer un efecto beneficioso sobre el sangrado menstrual excesivo y la dismenorrea?
¿Qué otros método le recomendarías y por qué? ¿Afectarían al peso?
¿Qué seguimiento le propondrías?
Comentarios
Les explicas que la epilepsia no contraindica el uso de AHC ni de ASG, pero que el fármaco que está usando interactúa con la píldora combinada, con el anillo vaginal y con el parche anticonceptivo, por lo que le desaconsejas su uso. La Depo, sin embargo, no plantea problemas de interacción, pero también se la desaconsejas, por lo menos hasta los 18 años, porque interfiere en la adquisición de masa ósea y, además, debe saber que suele producir un aumento de peso.
Les informas de que la píldora de progesterona y el implante no interaccionan con la lamotrigina, pudiendo ser buenas opciones. Tanto una como otro pueden tener un efecto beneficioso adicional, disminuyendo el sangrado menstrual y la dismenorrea, pero cambian el patrón menstrual de una forma impredecible (reglas más o menos regulares, sangrado irregular, prolongado y escaso, sangrado ocasional o amenorrea). Esto no supone un problema para la salud, pero los sangrados prolongados pueden resultar muy incómodos y obligar al abandono del método. Les explicas estos dos métodos enfatizando la importancia de evitar olvidos con la píldora de progesterona, la eficacia del implante durante 3 años, la posibilidad de continuar con otro implante transcurrido ese tiempo, etc. Aclaras a la chica que no es de esperar con estos métodos un cambio en su peso. Le explicas también que, aunque lo mejor que puede hacer por su salud es dejar el tabaco, no existe ningún incremento del riesgo cardiovascular con los ASG. En el caso de la AHC, debido al estrógeno, sí se desaconseja su uso pero a fumadoras mayores de 35 años.
Finalmente, la chica que no desea tener que tomar más pastillas se decide por el implante. Se acuerda insertarlo en los primeros 5 días de su próxima regla.
|