 |
| Regreso a las bases |
R. Velasco Zúñiga
Unidad de Urgencias Pediátricas. Servicio de Pediatría.
Hospital Universitario Río Hortega (Valladolid)
Pediatr Integral 2014; XVIII(5): 320-323
Triángulo de Evaluación Pediátrica
Introducción: la atención urgente al paciente pediátrico
La atención urgente a un niño con una enfermedad o lesión aguda requiere un conocimiento especial de las características normales y anormales del desarrollo, así como habilidades específicas en la evaluación pediátrica(1).
La evaluación convencional consta de una anamnesis completa y una exploración física detallada. Estas requieren un tiempo del que a menudo no se dispone en situaciones de emergencia. En estas ocasiones es recomendable el establecimiento de una secuencia ordenada, que permita priorizar las acciones según las necesidades del niño.
Por otra parte, es importante diferenciar la atención urgente del diagnóstico. La atención urgente es un proceso de evaluación clínica, destinado a identificar anomalías anatómicas o fisiológicas, valorar la gravedad de la lesión o enfermedad y determinar la urgencia de los tratamientos. Para este proceso, no suelen precisarse pruebas de laboratorio o radiológicas. El objetivo es restablecer una correcta homeostasis, previniendo el deterioro y la evolución a fallo cardíaco o respiratorio. Este proceso raramente conduce a un diagnóstico específico de la patología subyacente.
Podemos reconocer varios componentes en la atención urgente. El primero es la impresión general. Ésta se obtiene con la primera observación del paciente, antes incluso de usar nuestras manos. Para esto, que podría compararse a lo que tradicionalmente se ha dado en llamar “ojo clínico”, se ideó una herramienta que intenta disminuir el grado de subjetividad en la valoración(1). Esta herramienta es lo que se conoce como Triángulo de Evaluación Pediátrica (TEP) (2). El siguiente componente sería el manejo inicial, también secuencial y que incluye ya el uso de nuestras manos, el ABCDE (vía aérea, respiración, circulación, neurológico y exposición).
Una vez completados los dos primeros pasos, el siguiente es el manejo secundario, donde ya se realiza una exploración dirigida a síntomas, se solicitan pruebas complementarias en caso de necesitarse, etc. Este componente está orientado a alteraciones anatómicas más que fisiológicas, y es el que más puede dirigir al médico hacia un diagnóstico final.
El objetivo de este trabajo es describir los componentes y el manejo del TEP.
El Triángulo de Evaluación Pediátrica
El TEP es una herramienta rápida y tremendamente útil para la valoración inicial del paciente pediátrico. Es de fácil aplicación, puesto que no requiere de fonendoscopio, otoscopio o cualquier otra herramienta, más allá de la visión y el oído del facultativo(3,4). Esta herramienta trata, en síntesis, de estructurar la valoración subjetiva que todo sanitario hace al ver por vez primera a un paciente.
En la gran mayoría de los centros hospitalarios donde se usa el TEP, su evaluación se realiza en el triage, por parte del personal que realice esta tarea en el centro (personal médico o de enfermería)(5,6).
Como su nombre indica, se compone de tres lados: la apariencia del paciente, su trabajo respiratorio y su circulación cutánea. Con ellos, el TEP no nos proporciona un diagnóstico del paciente, pero sí una valoración del estado fisiológico y de sus necesidades urgentes para mantener una adecuada homeostasis(6) (Fig. 1).
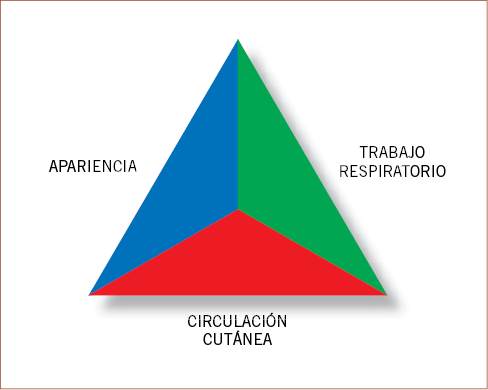 Figura 1. Triángulo de Evaluación Pediátrica.
Figura 1. Triángulo de Evaluación Pediátrica.
La apariencia
Aunque el TEP tenga tres lados, no tienen todos la misma importancia a la hora de reflejar el estado de un paciente. De los tres, el más importante es la apariencia. Ésta es un indicador del nivel de perfusión y oxigenación cerebral que presenta el paciente. Cuando se encuentra alterada, es signo de una disfunción primaria del Sistema Nervioso Central (SNC). En muchas ocasiones, se encontrará una apariencia anormal en un paciente, incluso antes de que la Escala de Glasgow o la Escala AVPU (Alert, Verbal, Pain, Unresponsive) se alteren.
Hay varios indicadores a valorar dentro de este lado del TEP. Los más importantes son:
• Tono. Debemos preguntarnos si el niño tiene un tono muscular normal. Un paciente que se mueve o que se resiste a la exploración, tendrá una apariencia normal. Por otra parte, un paciente hipotónico, que no se mueve, tendrá una apariencia alterada.
• Reactividad. Si responde a los estímulos, está alerta, coge los juguetes que le damos o intenta quitarnos las cosas del bolsillo, consideraremos normal este apartado.
• Consuelo. Es normal que un niño llore a la exploración, pero lo habitual es que se calme al cogerlo la madre en brazos.
• Mirada. Lo esperado es que el niño fije la mirada en las caras o los objetos. Por el contrario, una mirada perdida, vidriosa, hará que consideremos inadecuada la apariencia del paciente.
• Lenguaje/llanto. Consideraremos anormal si un paciente no lactante es incapaz de elaborar un discurso acorde con la edad, o si un lactante presenta un llanto débil o apagado.
Es muy importante que este lado del TEP se valore el primero, en el primer contacto con el paciente, y siempre que sea posible, en los brazos del padre o madre, distrayéndole con juguetes e intentando abordar al niño desde su altura, para no intimidarle.
La apariencia puede estar alterada por una mala oxigenación o perfusión cerebrales, por causas sistémicas, como hipoglucemia o intoxicación, por una infección del SNC, por una lesión cerebral, como un TCE. Sea cual sea el motivo, es necesario iniciar maniobras para mejorar la oxigenación y perfusión cerebrales, como veremos posteriormente.
Trabajo respiratorio
En los niños, el trabajo respiratorio es un indicador más sensible de patología respiratoria que una frecuencia respiratoria aumentada o una auscultación patológica. Para valorar el trabajo respiratorio, deberemos estar atentos tanto a los ruidos patológicos que podamos oír, como a los signos visuales, por lo que deberemos valorar al niño con el tórax lo más descubierto posible. Los indicadores más importantes de este lado del TEP son:
• Ruidos patológicos. Audibles generalmente sin fonendoscopio, cada ruido es indicativo de patología a un nivel diferente de la vía aérea. Por ejemplo:
– Gruñido. Este sonido es indicador de una obstrucción parcial de la vía alta, bien por secreciones o por la lengua y tejidos blandos. En caso de resucitación, debemos recolocar la vía aérea antes de proseguir.
– Ronquera, disfonía, estridor. Propio de un edema de la región glótica.
– Quejido. Producido al exhalar el niño, el aire con cierre parcial de la glotis, es un intento por generar una presión positiva al final de la espiración (PEEP) fisiológica que mantenga los alvéolos pulmonares abiertos. Es propia de procesos en los que la oxigenación está disminuida, generalmente por ocupación de alvéolos pulmonares por líquido.
– Sibilancias. Producidas al pasar el aire en una situación de obstrucción de la vía aérea baja, como un broncoespasmo.
• Signos visuales. Suelen ser mecanismos involuntarios del cuerpo para compensar una situación de hipoxia. Los más importantes:
– Tiraje, retracciones. Pueden verse a diversos niveles (intercostales, en los casos más leves, subcostales o supraclaviculares, en los más severos, etc.) y están causadas por el uso de la musculatura accesoria para aumentar el esfuerzo respiratorio.
– Aleteo nasal. De igual manera que en el tiraje, el mayor esfuerzo respiratorio se traduce en una apertura involuntaria de las narinas para aumentar la entrada de aire.
– Cabeceo. En los lactantes, esta es una manera muy típica de aumentar el trabajo respiratorio en casos de hipoxia.
– Taquipnea. Debe ser considerada de acuerdo con la edad del paciente. Es importante recordar que procesos no respiratorios, como la acidosis, pueden producir taquipnea, sin retracciones u otros signos de dificultad respiratoria.
– Posición anómala. Fácilmente reconocible. La más clásica es la postura “en trípode”. Descrita clásicamente en las epiglotitis, ésta puede verse también en otros procesos. El cuerpo intenta alinear la vía aérea, para aumentar su calibre.
Al igual que la apariencia, es importante valorar los ruidos respiratorios al ver al paciente, antes de interactuar con él, para evitar que el llanto nos impida una correcta valoración. Para valorar los signos visuales, es importante desvestir al niño, al menos de cintura para arriba.
Circulación cutánea
Este lado del triángulo evalúa la función cardiaca y la correcta perfusión de los órganos. Aunque la apariencia es en sí un indicador de perfusión, ésta puede alterarse por otras causas diferentes, por lo que debemos valorar otros indicadores. La taquicardia es un signo precoz de mala perfusión, pero el llanto o la fiebre también pueden aumentarla. La circulación cutánea es un signo muy fiable, ya que en situaciones de fallo cardíaco, el cuerpo reacciona limitando la perfusión de zonas secundarias, como la piel, para mantener el mayor tiempo posible la de zonas nobles (cerebro, corazón y riñones).
Los principales indicadores a valorar son:
• Palidez. Un signo muy precoz de mala perfusión, aunque también puede serlo de anemia.
• Cianosis. Signo tardío en casos de shock. También puede verse en casos de fallo respiratorio, aunque en este caso iría acompañada de aumento del trabajo respiratorio. Es importante diferenciarla de la cianosis acra, que puede ser normal en lactantes pequeños.
• Cutis reticular. Causada por la vasoconstricción de los capilares cutáneos.
Es importante desvestir al paciente para valorar de manera adecuada, pero evitando la hipotermia, que causa también vasoconstricción, pudiendo falsear la exploración de este lado del triángulo.
Interpretación del TEP
Todos estos indicadores que hemos explicado, en realidad, no requieren más de unos pocos segundos para su evaluación, y ésta puede realizarse simplemente viendo y escuchando al paciente, lo cual es muy importante, especialmente en los pacientes más pequeños, que se agitan y lloran con la exploración, dificultando su evaluación.
Además, la combinación de estos tres lados nos proporcionará una evaluación rápida y precisa del estado fisiológico del paciente y de cuáles son sus necesidades prioritarias, hacia las cuales debemos dirigir nuestras actuaciones siguientes.
En las tablas I y II, vemos los estados fisiológicos en función de la alteración de ninguno, uno, dos o los tres lados del triángulo, y las causas más frecuentes de estas alteraciones, así como las actuaciones prioritarias para cada uno de esos estados.
Es importante, como idea final, recordar que el TEP nos indica qué necesita un paciente según su situación fisiológica, independientemente de cuál sea el diagnóstico.
Bibliografía
1. Dieckmann RA, Brownstein D, Gausche-Hill M, eds. Pediatric Education for Prehospital Professionals: PEPP Textbook. Sudbury, MA: Jones & Bartlett Publishers; 2000.
2. Fuchs S, Yamamoto L, eds. Pediatric emergency medicine resource. 5th edition. Jones & Bartlett publishers: 2012.
3. Dieckmann RA, Brownstein D, Gausche-Hill M. The Pediatric Assessment Triangle: a novel approach for the rapid evaluation in children. Pediatr Emerg Care. 2010; 26:312-5.
4. Ralstor M, Hazinski MF, Zaritsky AL, Schexnayder SM, Kleinmann ME, eds. PALS Course Guide. Dallas, TX: American Heart Association: 2007.
5. Jayashree M, Singhi SC. Initial assessment and triage in ER. Indian J Pediatr, 2011; 78(9): 1100-1108.
6. Horeczko T, Enriquez B, McGrath NE, Gausche-Hill M, Lewis RJ. The Pediatric Assessment Triangle: accuracy of its aplication by nurses in the triage of children. J Emerg Nurs 2013; 39: 182-9.
