 |
| Temas de FC |
A. Rivas García, A. Mora Capín
Urgencias de Pediatría.
Hospital Universitario Gregorio Marañón. Madrid
| Resumen
Los accidentes son una importante causa de morbimortalidad en la edad pediátrica. Los traumatismos periféricos y las quemaduras son motivos de consulta frecuentes en los centros de Atención Primaria y Urgencias Hospitalarias. |
| Abstract
Accidents are a leading cause of morbidity and mortality in children. Peripheral trauma and burns are common reasons for medical consultation in primary care settings and emergency departments. |
Palabras clave: Traumatismo; Fracturas; Quemaduras; Niños.
Key words: Trauma; Bone fractures; Burns; Child.
Pediatr Integral 2014; XVIII(5): 291-301
Traumatismos y quemaduras en Atención Primaria
Traumatismos periféricos
Introducción
El hueso del niño posee una serie de características anatómicas, fisiológicas y biomecánicas que condicionan una respuesta particular a los traumatismos.
La prevalencia global de las fracturas de extremidades durante el periodo de crecimiento es del 42% en los varones y del 27% en las niñas. Las causas más frecuentes son: los accidentes deportivos, las actividades al aire libre, los accidentes domésticos, escolares y en la vía pública. El diagnóstico de fractura en un lactante menor de un año nos obliga a descartar maltrato. En cuanto a su localización, las fracturas más frecuentes son las del miembro superior (45%). Si consideramos cada hueso individualmente, las fracturas distales son más frecuentes que las proximales. Las fracturas metafisarias representan el 45% (más frecuentes en menores de 12 años), las fracturas diafisarias el 35% (más frecuentes en mayores de 11 años) y las epifisiolisis en torno al 20%(1).
El hueso del niño posee unas características anatómicas, fisiológicas y biomecánicas que condicionan una respuesta a los traumatismos específica del hueso inmaduro(2):
• Las características anatómicas del hueso inmaduro (porosidad y flexibilidad) y del periostio que lo reviste (grueso, bien vascularizado y osteogénicamente activo) dan lugar a patrones de fractura específicos de la infancia.
• La relación cartílago/hueso a nivel de las epífisis es inversamente proporcional a la edad. Esto dificulta la valoración radiológica y justifica la baja incidencia de fracturas articulares en niños.
• La lesión traumática del cartílago de crecimiento (fisis) puede provocar trastornos del crecimiento. Esto implica la necesidad de seguimiento a largo plazo.
• La hipervascularización secundaria en el foco de fractura puede provocar cierto grado de hipercrecimiento, especialmente en fracturas de tibia y fémur.
• Las metáfisis se lesionan por colapso mecánico secundario a fuerzas de compresión.
• Los ligamentos son más resistentes que el hueso y la placa de crecimiento; por eso, las fracturas y las epifisiolisis son más frecuentes que los esguinces y las luxaciones.
• El fenómeno de remodelación ósea, relacionado con la gran capacidad de regeneración del hueso inmaduro, permite tolerar mayores ángulos de reducción.
• Las fracturas del niño consolidan más rápido que en el adulto. Esto permite tiempos de inmovilización considerablemente más cortos.
Clasificación y tipos de fracturas(2,3)
Las fracturas infantiles se clasifican según la afectación o no del cartílago de crecimiento. Las características especiales del hueso inmaduro justifican la existencia de fracturas específicas de la edad pediátrica.
1. Fracturas que afectan a la placa de crecimiento (epifisiolisis). Son las fracturas más graves por las posibles secuelas a largo plazo. Clasificación de Salter-Harris (Fig. 1).
2. Fracturas que no afectan al cartílago de crecimiento

Figura 1. Clasificación de Salter-Harris. Tipo I: separación de la fisis. Tipo II: separación de la fisis asociada a una fractura de la metáfisis. Tipo III: separación de la fisis junto a una fractura de la epífisis con afectación articular. Tipo IV: lesión de la fisis con fractura de la metáfisis y de la epífisis. Tipo V: aplastamiento del cartílago de crecimiento.
Fracturas específicas de la infancia
• Fracturas “en rodete”: la cortical del hueso se impacta al ser sometida a una fuerza de compresión axial. Generalmente, afecta a las metáfisis. Su localización más frecuente es el tercio distal del radio.
• Fracturas “en tallo verde”: mecanismo de inflexión que provoca la fractura de la cortical sometida a mayor tensión (convexidad), mientras que la cortical opuesta permanece intacta. Afecta sobre todo a huesos diafisarios finos con corticales delgadas (radio, cúbito y clavícula).
• Incurvación plástica: deformidad del hueso por encima de su capacidad elástica, sin trazo de fractura visible. Las localizaciones más frecuentes son huesos diafisarios finos con corticales delgadas (cúbito y peroné), ya que el hueso acompañante (radio y tibia) tiene más tendencia a romperse.
• Fractura-avulsión de núcleos de crecimiento (como la tuberosidad tibial), arrancados por estructuras ligamentarias fuertes ante un movimiento brusco.
Fracturas no específicas de la infancia
Se pueden clasificar según:
• Localización: epifisarias, metafisarias o diafisarias.
• Trazo: transversas, oblicuas, espiroideas o conminutas.
• Mecanismo: espontáneas o patológicas, estrés o fatiga.
• Solución de continuidad en la piel sobre la fractura: abiertas o cerradas.
Diagnóstico. Valoración del paciente(4)
La valoración del paciente incluye: anamnesis dirigida al mecanismo de la lesión, exploración física sistemática (prestando especial atención a la palpación del pulso y a la movilidad/sensibilidad distal) y pruebas complementarias (radiología simple).
Anamnesis
Recoger información sobre el mecanismo de la lesión (postura, energía), el tiempo transcurrido y los antecedentes personales (alergias, patología de base, medicaciones). Si la anamnesis es incongruente con las lesiones, se debe descartar maltrato.
Exploración física
En un paciente traumatizado, debemos comenzar realizando una valoración secuencial del ABCDE; ya que, si el paciente está inestable, nuestra prioridad será instaurar medidas de resucitación. Esta aproximación sistemática cobra especial relevancia en la atención al paciente politraumatizado; en este contexto, la valoración de los traumatismos periféricos forma parte de la evaluación secundaria.
• Valoración del dolor: mediante escalas validadas y adaptadas según la edad.
• Exploración del traumatismo periférico:
- Actitud antiálgica: el niño evita movilizar el miembro lesionado.
- Inspección: deformidad, tumefacción, erosiones, heridas abiertas, hematomas…
- Palpación cuidadosa del foco de lesión y de las articulaciones distal y proximal.
- Exploración neurovascular: perfusión, pulso, movilidad y sensibilidad.
Pruebas complementarias(2)
• Radiología simple: la más utilizada en pacientes con sospecha de lesión ósea. Es imprescindible realizar 2 proyecciones, incluyendo las articulaciones distal y proximal al foco de fractura: anteroposterior (AP) y lateral en todos los huesos; AP y oblicua en manos y pies, AP y axial en hombro y cadera. Se pueden encontrar líneas de fractura o signos indirectos de lesión ósea (p. ej.: almohadilla grasa posterior en las fracturas supracondíleas). Es fundamental conocer la edad de aparición de los diferentes núcleos de osificación, para evitar diagnósticos erróneos. En caso de duda, está justificado solicitar una radiografía del lado no lesionado para compararlas.
• Tomografía computarizada (TC): estudio de fracturas complejas que afectan a articulaciones, pelvis o caderas.
• Resonancia magnética (RM): útil en el estudio de partes blandas, osteocondritis…
• Ecografía: útil en la valoración de lesiones tendinosas (permite estudios dinámicos)
Tratamiento(4)
El pilar básico del tratamiento es la inmovilización del miembro lesionado. Sus principales objetivos son: aliviar el dolor y evitar posibles complicaciones.
• Atención inicial: Si el paciente está inestable, nuestra prioridad será instaurar medidas de resucitación. Si se identifica cualquier lesión potencialmente letal (p. ej.: neumotórax a tensión), debe tratarse inmediatamente.
• Analgesia adecuada al grado de dolor (AINEs, opioides), administrada por vía oral, parenteral o transmucosa, siempre antes de manipular el foco de fractura.
• Inmovilización: constituye el pilar básico del tratamiento del traumatismo periférico. Sus principales objetivos son aliviar el dolor y evitar posibles complicaciones.
- Ante la sospecha de fractura inestable o con deformidad, se recomienda colocar una inmovilización provisional. Si no se palpa pulso distal, está indicado realizar una suave tracción para realinear la extremidad y descomprimir el paquete vasculonervioso. Esta maniobra se realizará bajo sedoanalgesia. Una vez que se recupera el pulso, se coloca la inmovilización provisional.
- Si se trata de una fractura abierta, limpiaremos la herida, la cubriremos con un apósito empapado en suero salino y luego colocaremos la inmovilización.
• Tratamiento definitivo (una vez confirmado el diagnóstico): ortopédico o quirúrgico.
- Las fracturas desplazadas requieren una maniobra de reducción (bajo sedoanalgesia), previa a la inmovilización. Se debe comprobar la presencia de pulso distal antes y después de cada maniobra de reducción.
- La extremidad inmovilizada se debe mantener elevada, vigilando la coloración y temperatura de los dedos, que deben movilizarse activa y pasivamente.
- Si el paciente presenta dolor severo, inflamación local moderada-grave y/o limitación en el rango de movilidad, con una radiografía simple normal o dudosa, se recomienda inmovilizar y solicitar valoración por traumatología.
Lesiones más frecuentes en los niños(3)
Las fracturas de antebrazo son las más frecuentes en la infancia (45%). A nivel del codo, las fracturas supracondíleas son las más frecuentes y potencialmente graves. En el miembro inferior, las lesiones más habituales, son las fracturas de diáfisis tibial.
Hombro, clavícula y húmero
• Fracturas del tercio superior del húmero: poco frecuentes:
- Mecanismo de lesión: caída o traumatismo directo.
- Tratamiento: conservador (cabestrillo de Velpeau).
• Fractura de clavícula:
- Mecanismo de lesión: impacto directo o caída sobre el hombro.
- Signos clínicos: dolor a la abducción del hombro, deformidad, hematoma y signo de la tecla.
- Tratamiento: conservador (vendaje en 8 o cabestrillo, en caso de fracturas incompletas o poco desplazadas).
Codo
Localización frecuente de lesiones complejas y potencialmente graves, por el riesgo de complicaciones neurovasculares y secuelas a largo plazo. La presencia de múltiples núcleos de osificación, dificulta la interpretación radiológica.
• Fracturas supracondíleas(5): son las lesiones de codo más frecuentes (60%) y potencialmente graves, por el riesgo de lesión vasculonerviosa asociada y síndrome compartimental.
- Mecanismo de lesión: caída sobre el miembro superior (MMSS) con el codo en hiperextensión (95%).
- Signos clínicos: dolor, impotencia funcional, tumefacción local y deformidad (en fracturas desplazadas). Es muy importante valorar la perfusión distal, la movilidad y la sensibilidad.
- Tratamiento: ortopédico o quirúrgico, en función de la clasificación y estabilidad de la fractura, así como de la integridad de las estructuras neurovasculares.
• Pronación dolorosa(5): subluxación de la cabeza radial, típica de niños de 2-3 años.
- Mecanismo de lesión: tracción brusca.
- Signos clínicos: impotencia funcional y actitud del MMSS en semiflexión, aducción y pronación.
- Tratamiento: maniobra de reducción (mantener el codo en extensión o flexión de 90º, con el pulgar colocado sobre la cabeza del radio, hiperpronación, supinación y flexión completa del codo). El estudio radiológico solamente es necesario en caso de antecedente de traumatismo, dudas diagnósticas o fracaso de la maniobra de reducción.
• Fractura de la cabeza radial: la más frecuente es la epifisiolisis tipo II de Salter-Harris.
- Mecanismo de lesión: caída sobre la mano extendida.
- Signos clínicos: dolor en la cara externa del codo y limitación para la prono-supinación.
- Tratamiento: ortopédico.
Antebrazo
Son las fracturas más frecuentes en la infancia (45-55%); el 75% se localizan en el tercio distal. Se pueden clasificar en:
• Fracturas aisladas de un hueso: es imprescindible explorar e incluir en los estudios radiológicos las articulaciones proximal y distal (codo y muñeca); ya que, es frecuente la asociación de fractura de cúbito con luxación de la cabeza radial (fractura de Monteggia) y la fractura de radio con luxación de la articulación radiocubital distal (fractura de Galeazzi).
- Tratamiento: quirúrgico.
• Fracturas diafisarias de cúbito y radio: suelen ser fracturas inestables, que requieren reducción cerrada bajo anestesia general.
• Fracturas de la metáfisis distal de cúbito y radio(7): pueden ser fracturas “en tallo verde” (las más frecuentes), “en rodete” o completas.
- Tratamiento: ortopédico (puede ser necesaria una maniobra de reducción, previa a la inmovilización, dependiendo del tipo de fractura y del grado de desplazamiento).
• Epifisiolisis de radio distal(7): los tipos I y II de Salter-Harris son los más frecuentes.
- Mecanismo: caída sobre la mano con la muñeca en hiperextensión y supinación forzada. Puede asociar fractura “en tallo verde” de cúbito. Tratamiento: ortopédico.
Muñeca
Fracturas poco frecuentes en niños pequeños, suelen asociarse a otras fracturas.
• Fractura de escafoides(6): la más frecuente (adolescentes).
- Mecanismo de lesión: caída sobre la mano extendida.
- Signos clínicos: dolor intenso a la palpación de la tabaquera anatómica y limitación a la flexo-extensión de la muñeca.
- Hallazgos radiológicos poco concluyentes. En caso de sospecha clínica con radiografía normal, se recomienda inmovilizar y realizar un control clínico y radiológico en 2 semanas.
Mano
• Fractura del 5º metacarpiano: la más frecuente, mayor incidencia en varones de 10-14 años.
- Mecanismo de lesión: traumatismo directo con puño cerrado (fractura del boxeador).
- Tratamiento: conservador (reducción cerrada e inmovilización).
• Fracturas de falanges: suelen ir asociadas a lesiones por aplastamiento del pulpejo.
- Tratamiento: conservador (sindactilia).
Fémur
Ante una fractura de fémur, debemos valorar la situación hemodinámica, explorar la integridad de las estructuras vasculonerviosas de la extremidad lesionada y descartar posibles lesiones asociadas.
• Fracturas de extremidad proximal: muy raras, habitualmente en accidentes de tráfico y precipitados.
- Signos clínicos: pierna en abducción y rotación externa, dolor en área inguinal e impotencia funcional. Riesgo de necrosis avascular (40%).
• Fracturas diafisarias: tercio medio (las más frecuentes), proximal o distal (más raras).
- Mecanismo de lesión: atropello en escolares y accidentes de tráfico en adolescentes.
- Signos clínicos: dolor local, tumefacción, deformidad y acortamiento del miembro. Son fracturas muy inestables y, por tanto, está indicado inmovilizar la extremidad (antes de hacer el estudio radiológico) para evitar que se lesionen estructuras vecinas.
- Tratamiento: ortopédico (tracción).
Rodilla(4)
• Lesiones meniscales y ligamentosas: raras en la infancia. La lesión más frecuente afecta al ligamento lateral interno (debido a un valgo forzado); el tratamiento es conservador (vendaje compresivo/inmovilización).
• Luxación de rótula (intra/extraarticular): más frecuente en niñas adolescentes (mayor laxitud ligamentosa).
- Mecanismo de lesión: impacto directo o contracción brusca de los cuádriceps con la rodilla en flexión y valgo. Es frecuente la reducción espontánea.
- Tratamiento: maniobra de reducción y posterior inmovilización(6).
Tibia
• Fractura-avulsión de la tuberosidad tibial anterior.
- Mecanismo de lesión: contracción brusca de los cuádriceps con la rodilla flexionada.
- Diagnóstico diferencial con la enfermedad de Osgood-Schlater.
- Tratamiento: ortopédico o quirúrgico, en función de la integridad del aparato extensor de la rodilla.
• Fractura de diáfisis tibial: es la fractura del miembro inferior más frecuente en el niño.
- Mecanismo de lesión: directo o indirecto (torsión o flexión). Típica de lactantes que empiezan a andar (“fractura de los primeros pasos”). También, puede aparecer en niños maltratados. Con frecuencia, son fracturas espiroideas que pueden pasar desapercibidas en las proyecciones radiológicas habituales.
- Tratamiento: ortopédico (inmovilización con yeso).
Tobillo
• Epifisiolisis de tobillo: son las lesiones de la placa de crecimiento más frecuentes en niños. Se pueden clasificar, según la posición del pie en el momento del traumatismo.
- Tratamiento: conservador (tipos I-II) o quirúrgico (tipos III-IV).
• Esguince de tobillo:
- Mecanismo de lesión: inversión o eversión forzada del tobillo.
- Localización más frecuente: ligamento lateral externo. En función del dolor y los hallazgos de la exploración, se clasifican en: leves, moderados y graves (grados I, II y III); dicha clasificación va a condicionar la actitud terapéutica. Las reglas de Ottawa se utilizan para valorar la indicación de estudio radiológico (Fig. 2).
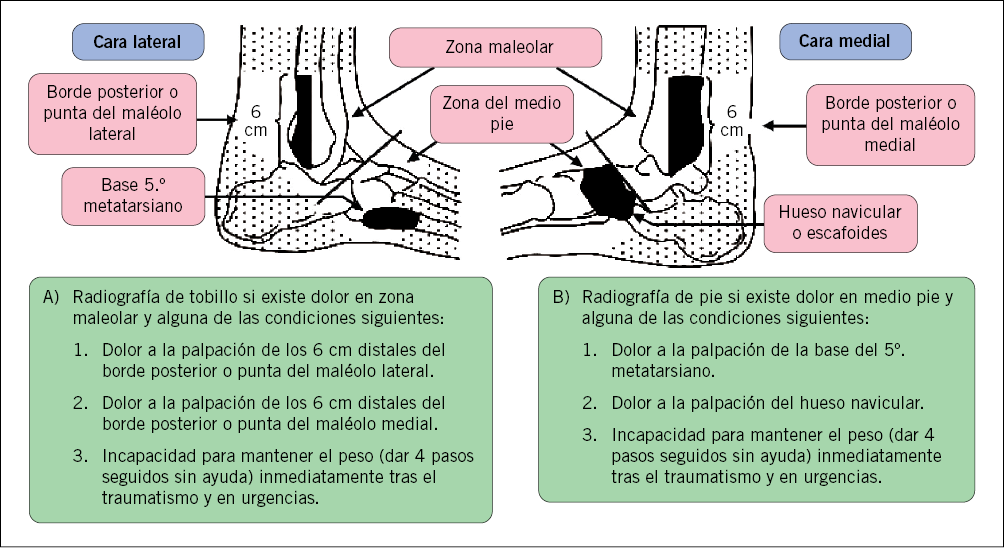
Figura 2. Reglas de Otawa.
Pie
• Fractura-avulsión de la base del 5º metatarsiano: avulsión de la inserción ósea del tendón peroneo.
- Mecanismo de lesión: inversión forzada del pie. Puede plantear dudas con el cartílago de crecimiento, la línea de la fisis suele ser longitudinal, mientras que la línea de fractura suele ser transversal. Ante la duda, se recomienda solicitar una radiografía contralateral.
- Tratamiento: ortopédico.
• Fracturas de metatarsianos y falanges del pie:
- Mecanismo: directo (aplastamiento) o indirecto.
- Tratamiento: habitualmente ortopédico (yeso o sindactilia).
Quemaduras
Introducción
Definimos quemadura como: la lesión traumática sobre la piel u otros tejidos vivos por la acción de agentes físicos, químicos y biológicos, que producen alteraciones que varían desde el eritema hasta la destrucción de las estructuras afectadas.
Las quemaduras constituyen una de las principales causas de morbimortalidad dentro de los accidentes infantiles y representan la segunda causa de muerte por accidente en menores de 4 años. Se dan, sobre todo, en varones entre los 2 y los 4 años, y tienden a localizarse en extremidades superiores seguido de cabeza y cuello(8,9).
Muchos de estos accidentes se producen en el ámbito doméstico y podrían ser evitables. Por ello, la difusión de medidas de prevención es de vital importancia para minimizar la incidencia de este tipo de lesiones y el papel del pediatra de Atención Primaria es crucial para conseguir este objetivo(10). Gracias a este trabajo, al conocimiento de la fisiopatología y a las estrategias de abordaje multidisciplinar en el tratamiento, el impacto en la salud pública está siendo importante y muy positivo.
Etiología
Los principales causantes de quemaduras: son los agentes térmicos, eléctricos, químicos y por radiación(11).
Los agentes capaces de producir quemaduras podemos clasificarlos en la tabla I.
Fisiopatología
La lesión de la piel condiciona una pérdida de su función y, por tanto, una mayor susceptibilidad a las infecciones, una alteración en el control de la temperatura y una pérdida de líquidos corporales.
La lesión térmica puede dar lugar a un grado variable de destrucción celular que va a depender de la intensidad del calor, duración de la exposición, grosor de la piel y conductividad del tejido. Puede haber un área central de necrosis, rodeada de una zona isquémica y, finalmente, una hiperemia por aumento de los mediadores inflamatorios (Fig. 3).
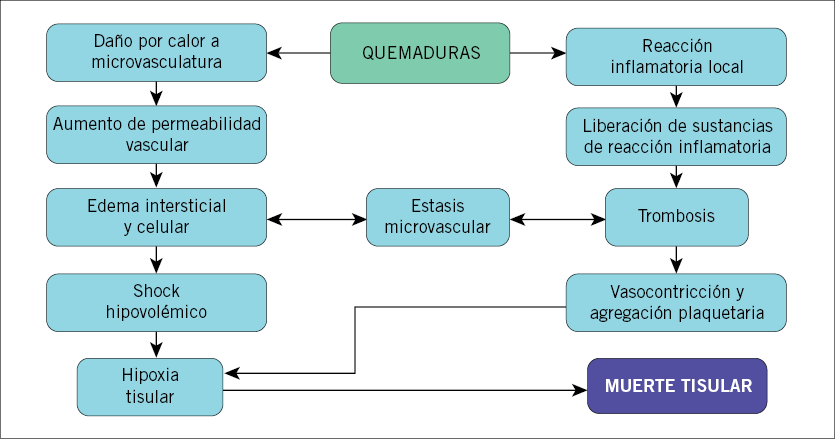
Figura 3. Daño tisular postquemadura.
Evaluación de la quemadura
Profundidad, extensión y localización son los principales condicionantes para valorar la gravedad de las quemaduras.
Previo al tratamiento de la quemadura, debemos tener en cuenta varios factores que van a condicionar el diagnóstico y van influir en la decisión de tratamiento, derivación especializada, pronóstico…
• Profundidad.
• Extensión.
• Localización.
• Factores agravantes.
Profundidad
Véase Tabla II.
Extensión
Podemos realizar el cálculo de la superficie corporal quemada (SCQ), de forma práctica, mediante la regla de los 9, en niños mayores de 14 años y adultos. Así, la cabeza y cada uno de los brazos hasta la punta de los dedos representa un 9%; tronco anterior, posterior y cada pierna un 18%; y el área genital un 1%. Por debajo de esa edad, el tamaño de cabeza y extremidades superiores varía mucho con la edad, por lo que no debemos utilizarla. En este rango de edad, podemos hacer la estimación teniendo en cuenta que la palma de la mano representa un 1% de la SC. No se contabilizarán para el cálculo de SCQ las quemaduras de primer grado(9,10).
Localización
Afectará fundamentalmente al pronóstico estético y funcional. Las lesiones profundas que afectan a pliegues de flexión generarán retracción y secuelas funcionales. Así, las quemaduras que afectan a cara, manos, pies, genitales, periné o articulaciones principales, son consideradas graves(8,9,12).
Factores agravantes
• Quemaduras por llamas que se han producido en espacios cerrados (sospechar inhalación de humo).
• Exposición a monóxido de carbono o a cianuro (combustión de carburos o materiales sintéticos como poliuretano, nylon, acrílicos…).
• Historia de caídas o explosiones (sospechar otras lesiones).
• Quemaduras eléctricas (mayor lesión interna que externa): pueden asociar: arritmias cardiacas, fracturas, síndromes compartimentales y rabdomiolisis.
• Quemaduras químicas: requieren irrigación copiosa. Presentan más profundidad y complicación que las térmicas, ya que el periodo de acción del tóxico es mayor(10,13).
Clasificación por gravedad(13)
• Leve
- <10% SCQ en adultos.
- <5% SCQ en menores de 12 años.
- <2% SCQ en quemaduras de 3º grado.
- Lesiones aisladas que no afectan a cara, manos, pies o periné y no son circunferenciales.
• Moderada
- 10-20% SCQ en adultos.
- 5-10% SCQ en niños.
- 2-5% SCQ en quemaduras de 3º grado.
- Lesiones por alto voltaje, sospecha de lesión por inhalación, quemadura circunferencial y problemas médicos predisponentes a infecciones.
• Grave
- >20% SCQ en adultos.
- >10% SCQ en niños.
- >5% SCQ en quemaduras de 3º grado.
- Quemaduras por alto voltaje, lesión por inhalación confirmada, quemadura en cara, ojos, orejas, genitales o articulaciones y lesiones asociadas.
Quemaduras como signo de maltrato
Existen diferentes patrones que deben hacernos sospechar un maltrato en edad pediátrica(10,13).
• Forma bien definida, con bordes precisos (plancha, radiador, cigarrillo…).
• Localización en zonas de castigo (orejas, mejillas, glúteos…).
• Ausencia de una relación entre el mecanismo de producción referido y la localización de la quemadura.
• Profundidad homogénea, 1º y 2º grado, frecuentemente bilateral.
• Demanda de ayuda diferida.
Manejo del paciente quemado
El manejo inicial del paciente quemado es fundamental para mejorar el pronóstico y prevenir secuelas.
1. Evaluación de ABCDE e iniciar maniobras de RCP en caso necesario.
2. Control del dolor.
3. Evaluación de la quemadura.
• Retirar la ropa que retiene calor y/o productos químicos. Mojar previamente, cortar la ropa si es necesario y retirar cuerpos extraños con pinzas estériles.
• Irrigar superficie quemada de forma abundante con agua o suero estéril.
• Cubrir zona quemada con paño estéril seco o sábana limpia.
• Aplicar frío local (nunca hielo). Evitar hipotermia.
• Valorar profundidad, extensión, localización y factores agravantes.
• Reposición hidroelectrolítica iv si SCQ >15%.
4. Valorar la necesidad de derivación a centro hospitalario.
5. Tratamiento ambulatorio de la quemadura.
Criterios de derivación a centro hospitalario(10,14)
• Quemaduras de segundo grado >10% de SCQ.
• Quemaduras de tercer grado.
• Quemaduras de segundo y tercer grado que afecten a cara, manos, pies, genitales, periné o articulaciones principales.
• Quemaduras eléctricas, incluidas las ocasionadas por rayo.
• Quemaduras químicas con riesgo grave de trastorno estético o funcional.
• Lesiones por inhalación.
• Niños con traumatismo en los que la quemadura sea el riesgo principal.
• Cuidadores domiciliarios inadecuados o sospecha de maltrato.
Tratamiento ambulatorio de la quemadura
La mayoría de las quemaduras en los niños son formas menores que pueden ser tratadas de forma ambulatoria.
Las quemaduras de primer grado, habitualmente, no requieren tratamiento salvo una analgesia apropiada y una correcta hidratación de la piel.
Para las quemaduras de segundo grado superficiales(10):
• Valorar analgesia.
• Retirar la ropa.
• Irrigar de forma abundante con suero fisiológico y cubrir con compresas empapadas en suero evitando la hipotermia.
• Limpieza y desbridamiento con agua y jabón suave. Retirada de tejido desvitalizado, incluidos flictenas que pueden romperse.
• Aplicar antibióticos tópicos (sulfadiacina argéntica 0,5%, nitrato de plata 0,5%…).
• Cubrir con gasas estériles y vendaje no compresivo.
• Instruir a los padres en la realización de curas diarias y búsqueda de signos de infección.
• Revisión por pediatra cada 2-3 días.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1. Dimeglio A. Epidemiología de las fracturas en el niño. En: De Pablos J, González Herranz P, (eds.). Apuntes de fracturas infantiles. Madrid: Ergon. 1999.
2.** Sebastián Barberán V. Traumatismos de extremidades. En: Benito J, Luaces C, Mintegi S, Pou J, (eds.). Tratado de Urgencias en Pediatría. 2ª edición. Madrid: Ergon. 2011.
3.*** Rockwood and Wilkins. Fractures in children. 5th edition. Philadelphia: Lippincott Williams and Wilkins. 2001.
4. Gómez B. Traumatismos de raquis y extremidades. En: Benito J, Mintegi S, Sánchez J, (eds.). Urgencias Pediátricas. Diagnóstico y tratamiento. 5ª edición. Madrid: Panamericana. 2011.
5. Manning Ryan L. Evaluation and management of supracondylar fractures in children. En: Bachur RG, Wiley JF, (eds.). Uptodate. 2014.
6.** Adrián Gutiérrez J, Guerrero Márquez G, Jiménez García R, Míguez Navarro C, Moreno Díaz J, Palacios Cuesta A, Pulido García MT, (eds.). Manual de técnicas y procedimientos en urgencias de Pediatría para enfermería y medicina. Madrid: Ergon. 2011.
7. Scott Upton D, Chorley J. Overview of acute wrist injuries in children and adolescents. En: Hergenroeder AC, Bachur RG, Wiley JF, (eds.). Uptodate. 2013.
8. Goñi Orayen C, Gómez Gómez L, Pérez Martínez A. Tratamiento del niño quemado en atención primaria. Rev Pediatr Aten Primaria. 2007; 9(Supl. 2): S29-38.
9.** Peñalba Citores A, Marañón Pardillo R. Tratamiento de las quemaduras en urgencias. En: AEP, SEUP, eds. Protocolos de la AEP. Madrid: Ergon; S.A. 2010. p. 199-204.
10.*** González Balenciaga M, Mintegi Raso S. Quemaduras. En: Benito J, Luaces C, Mintegi S, Pou J, eds. Tratado de Urgencias en Pediatría. Madrid: Ergon S.A. 2011. p. 967-74.
11. Ferj D. Quemaduras en edad pediátrica: enfrentamiento inicial. Rev. Med. Clin. Condes. 2009; 20(6): 849-859.
12. Murruni A, Basilico H, Guarracino F, Demirdjian G. Manejo inicial del paciente quemado pediátrico. Arch Argent Pediatr. 1999; 97(5): 337.
13.** Rodríguez Ogando A, Peñalba Citores A.C. Quemaduras. En: Adrian J, Guerrero G, Jiménez R, Míguez C, Moreno J, Palacios A, Pulido M.T, eds. Manual de técnicas y procedimientos en Urgencias de Pediatría para enfermería y medicina. Madrid: Ergon S.A. 2011. p. 253-59.
14. Maya Hijuelos LC. Evaluación y tratamiento de las quemaduras en la niñez. Curso Continuo de Actualización en Pediatría, año 3, módulo 2. Programa de educación continua en Pediatría. Sociedad Colombiana de Pediatría. Disponible en: http://www.scp.com.co/precop/precop_files/modulo_3_vin_3/precop_ano3_mod3_quemaduras.pdf
Bibliografía recomendada
- Sebastián Barberán V. Traumatismos de extremidades. En: Benito J, Luaces C, Mintegi S, Pou J, (eds.). Tratado de Urgencias en Pediatría. 2ª edición. Madrid: Ergon. 2011.
Capítulo del Tratado de Urgencias en Pediatría que repasa las peculiaridades de las fracturas en la edad pediátrica. Aporta un abordaje práctico del traumatismo periférico en urgencias, fácilmente aplicable al ámbito de la atención primaria.
- Rockwood and Wilkins. Fractures in children. 5th edition. Philadelphia: Lippincott Williams and Wilkins. 2001.
Tratado de referencia en traumatología infantil, que permite profundizar en el diagnóstico y manejo terapéutico de las fracturas en la edad pediátrica.
- Adrián Gutiérrez J, Guerrero Márquez G, Jiménez García R, Míguez Navarro C, Moreno Díaz J, Palacios Cuesta A, Pulido García MT, (eds.). Manual de técnicas y procedimientos en urgencias de Pediatría para enfermería y medicina. Madrid: Ergon. 2011.
Manual de procedimientos que revisa el manejo de los traumatismos periféricos desde un punto de vista práctico, incluyendo maniobras de reducción cerrada de luxaciones y técnicas de inmovilización de extremidades.
- Peñalba Citores A, Marañón Pardillo R. Tratamiento de las quemaduras en urgencias. En: AEP, SEUP, eds. Protocolos de la AEP. Madrid: Ergon; S.A. 2010. p. 199-204.
Protocolo de la Asociación Española de Pediatría sobre las características en el diagnóstico y tratamiento de las quemaduras. Conceptos fundamentales para su comprensión y manejo.
- González Balenciaga M, Mintegi Raso S. Quemaduras. En: Benito J, Luaces C, Mintegi S, Pou J, eds. Tratado de Urgencias en Pediatría. Madrid: Ergon S.A. 2011. p. 967-74.
Amplio capítulo del tratado de urgencias, en el que se detalla la fisiopatología, atención terapéutica detallada y particularidades de las lesiones por quemaduras. Esencial para el manejo urgente.
- Rodríguez Ogando A, Peñalba Citores A.C. Quemaduras. En: Adrian J, Guerrero G, Jiménez R, Míguez C, Moreno J, Palacios A, Pulido M.T, eds. Manual de técnicas y procedimientos en Urgencias de Pediatría para enfermería y medicina. Madrid: Ergon S.A. 2011. p. 253-59.
Capítulo del manual de procedimientos con una descripción detallada y muy útil desde el punto de vista práctico, del tratamiento de las lesiones por quemadura.
| Caso clínico |
|
Motivo de consulta Lactante de 18 meses que acude acompañado por su madre al servicio de urgencias por heridas en la mano derecha. Antecedentes personales Vacunado según calendario. No presenta alergias conocidas. Ingresado en hospitalización de Pediatría a los 6 meses, por fractura parietal lineal sin lesiones intracraneales por caída desde la cama. Anamnesis Refieren que hace 3 horas le han encontrado llorando, sentado en el suelo del salón, con las manos en la boca. Cuando le han cogido, le han visto heridas en la punta de los dedos índice y medio. Creen que ha podido morderse. La madre estaba en la cocina cuando le ha escuchado llorar. No había ningún juguete ni ningún utensilio a su alrededor. No estaba manipulando ningún objeto previamente. No refiere sangrado. No vómitos posteriores. Comportamiento normal. No han administrado analgesia. Exploración física Tª 36, 7ºC. TA: 90/50. FC: 135 lpm. Buen estado general. Bien hidratado y nutrido. Relleno capilar inmediato. AC. Rítmica sin soplos. AP buen murmullo bilateral sin otros ruidos. Abdomen blando y depresible, no doloroso, sin visceromegalias. No presenta exantemas. No tiene signos meníngeos ni rigidez de nuca. ORL sin alteraciones. Articulaciones no limitadas ni dolorosas, no existen deformidades en articulaciones. Presenta pequeños hematomas redondeados en región proximal de extremidades inferiores. Lesiones eritematosas con pequeñas ampollas en pulpejos de dedos índice y medio de mano derecha, resto de dedos y manos sin lesiones aparentes. Se objetiva, además, una lesión eritematosa redondeada en talón de pie derecho.
|
