Abuso sexual
Concepto
La incidencia del abuso sexual es elevada, por lo que, fácilmente, un pediatra se encontrará, al menos una vez, frente a un niño posiblemente abusado.
Se conoce como abuso sexual, la participación de un niño/a en actividades sexuales que no puede comprender, para las cuales, por su desarrollo, no está preparado y a las que, por tanto, no puede otorgar su consentimiento y/o que violan las leyes y los tabúes sociales.
El abuso sexual incluye: caricias, todas las formas de contacto oral-genital, genital o anal con el niño y también aquellas formas, sin contacto, como pueden ser voyeurismo, exhibicionismo o pornografía infantil.
En el abuso sexual, siempre hay una situación de poder, de superioridad del agresor (padre, tío, maestro, etc.) por la posición social, por la edad o por el desarrollo intelectual (abuso de una chica adolescente con retraso mental)(1). Esto debe permitir diferenciarlo del juego sexual, en el que la edad suele ser similar (no superior a 4 años), así como los intereses (curiosidad, investigación, etc.) y no hay posición de fuerza.
La incidencia es elevada, más de lo que habitualmente se cree. Los dos estudios realizados en nuestro país nos hablan de unas cifras que oscilan alrededor del 7,9% en los varones y un 19,7% en las mujeres menores de 18 años(2,3). Los abusadores suelen ser personas próximas al niño (padres, padrastros, abuelos, maestros, amigos íntimos de la familia, etc.) y en una gran mayoría, más del 95%, son varones(4).
Introducción
La primera decisión a tomar en urgencias es la de intervenir o no. Si se decide intervenir, hay que conocer los objetivos de la intervención.
La forma de presentación puede ser diversa. A veces, acudirán al médico para una valoración por un posible abuso, porque el niño lo ha relatado o ha sido visto. En otras, a partir de un síntoma concreto (dolor anal, secreción vaginal) o por la presencia de otros síntomas inespecíficos que pueden conducir a la sospecha de un abuso (Tabla I y II).


Es frecuente que, cuando la familia tiene una sospecha de abuso acuda a un servicio médico, sea el día que sea y sea la hora que sea. Por esto, la primera decisión que debe tomar el pediatra de guardia es determinar si se está frente a una situación urgente y; por tanto, hay que intervenir, o frente a una situación no urgente y por tanto, se debe diferir la intervención para que sea realizada por personas más expertas. La principal razón de esta decisión es debida al hecho de que la primera actuación médica es muy importante, tanto desde un punto de vista judicial como asistencial, y por ello es recomendable que sea realizada por la persona más experta. No se debe olvidar que, para el paciente, es altamente perjudicial repetir la anamnesis y las exploraciones, motivo por el cual hay que intentar que la primera intervención pueda ser la definitiva y la única.
Por tanto, solo hay que intervenir de urgencia cuando es imprescindible, y ello ocurre en los siguientes casos:
• Cuando hay riesgo de pérdida de pruebas:
- Agresión esporádica reciente (abuso en las últimas 72 h).
- Abuso crónico en el que la última agresión ha ocurrido recientemente (menos de 72 h).
- Presencia de síntomas de aparición reciente que hagan sospechar la existencia de abusos.
- Hallazgo de signos de sospecha durante la exploración física.
• Necesidad de tratamiento urgente (médico, quirúrgico o psicológico).
• Necesidad de hacer prevención [enfermedades de transmisión sexual (ETS), embarazo, etc.].
• Necesidad de protección urgente de la víctima.
Cuando no se está frente a uno de estos supuestos, el abuso se clasificará como crónico y se remitirá a un equipo especializado. Estos criterios no deben variarse, por el bien del niño, aunque el paciente llegue al Servicio de Urgencias acompañado de una Autoridad que solicita la exploración. En este caso, es aconsejable realizar un informe en el que se explique que se pospone nuestra intervención por el bienestar y la salud del menor.
El diagnóstico médico-asistencial de abuso sexual conlleva una intervención judicial. En consecuencia, la intervención tendrá dos facetas: una médico-asistencial y otra jurídico-forense. Es evidente que, la dificultad que entraña la valoración de un posible abuso sexual requiere, siempre que sea posible, la intervención de un equipo multidisciplinar con la formación adecuada y experiencia suficiente(5). Para evitar que el menor sea sometido a dos exploraciones diferentes y dos interrogatorios diferentes, que pueden perjudicarle (victimización secundaria), es aconsejable realizar la exploración conjuntamente con el médico forense, cuya presencia deberemos solicitar al Juzgado de acuerdo con los protocolos de cada Comunidad Autónoma.
Objetivos de la intervención médica
Es importante tener siempre presentes los objetivos que tratamos de alcanzar con nuestra intervención:
• Identificar todas aquellas lesiones o circunstancias que requieran tratamiento médico, quirúrgico o psicológico.
• Investigar o diagnosticar las posibles enfermedades de transmisión sexual, para instaurar tratamiento y tomar las medidas preventivas necesarias.
• Evaluar el riesgo de un posible embarazo para tomar las medidas que correspondan.
• Documentar de la forma más extensa y precisa posible, todos los hallazgos que puedan tener un valor judicial.
En la tabla III, quedan descritos cuáles son los objetivos concretos del equipo asistencial.

Todo ello se llevará a cabo, como siempre, mediante: una anamnesis, la exploración física y los exámenes complementarios(6). En cualquier caso, cuando exista la sospecha de estar frente a un posible abuso sexual y se califica la situación como urgente, se realizarán los siguientes pasos:
• Comunicación a las autoridades judiciales solicitando la presencia del médico forense.
• Anamnesis.
• Exploración física.
• Exámenes complementarios.
• Conclusiones clínicas.
• Decidir el destino del paciente.
• Información a las autoridades.
Comunicación a las autoridades judiciales
Es importante solicitar la presencia del médico forense, para evitar la victimización secundaria
El objeto principal de esta comunicación es obtener la presencia del médico forense para: evitar una nueva exploración e interrogatorio al menor, la recogida y custodia de muestras, si es necesario; y que realice él, la labor pericial en los actos judiciales que pueden derivarse.
Para ello, se debe comunicar con el Juzgado de Guardia o con la Policía correspondiente (estatal o autonómica), de acuerdo con los protocolos vigentes en cada Comunidad Autónoma.
Por lo general, el órgano jurisdiccional ordenará la presencia de un médico forense, para que realice la exploración del menor junto con el médico asistencial (pediatra, ginecólogo o médico de urgencias) y tome muestras para estudio biológico y criminalístico. Es conveniente, si es posible, realizar fotografías de las lesiones, que se podrán aportar como prueba en el procedimiento y posterior fase de juicio oral.
Anamnesis
Debe hacerlo siempre el más experto, ya que muchas veces es la única prueba y no conviene repetirla.
Es muy importante tener presente que, en la mayoría de las ocasiones (75%), es la única prueba del abuso. De ahí, el valor de que sea realizada por la persona más experta. Por otro lado, es muy doloroso y nocivo para el niño, relatar y revivir los hechos. De ahí, la necesidad de recoger, en este primer momento, la mayor y mejor información posible para evitar repetirla.
Si el niño ha realizado ya alguna declaración, se debe solicitar y leerla, para evitar reproducir preguntas y relatos que ya ha hecho.
La entrevista a los adultos acompañantes debe hacerse por separado, con tranquilidad e intentando averiguar lo que puede haber ocurrido o el motivo de sospecha, pero la información obtenida no debe influenciarnos en la entrevista posterior con el niño. Es decir, en la conversación que mantendremos con el niño, no trataremos de corroborar lo que se nos ha contado mediante interrogatorio, sino que dejaremos libertad para que él hable.
La anamnesis con el niño debe realizarse en un lugar tranquilo, sin prisas. Siempre que sea posible, a solas con la víctima. Nunca en presencia del posible agresor. Si está presente algún adulto, porque la situación o la edad del niño lo exigen, se le pedirá que no intervenga si no se le pregunta y que se coloque fuera del alcance de los ojos del pequeño. Si el niño es pequeño, hay que ganarse primero su confianza. El médico debe presentarse como alguien que puede ayudarlo y nunca poner en duda sus afirmaciones. Debe conocer, lo antes posible, como llama a sus partes íntimas.
En las entrevistas con adolescentes, es obligado preguntar por su actividad sexual, saber si han tenido relaciones previas y de qué tipo.
Las preguntas no deben ser directas, serán abiertas, dando espacio para que explique cosas. Buscamos un relato del niño lo más espontáneo posible. Debe quedar claro, que no estamos haciendo un interrogatorio. No se deben proponer respuestas (blanco o verde), ni hacer preguntas de sí o no. Los niños pequeños no suelen decir lo ocurrido de forma directa, por lo que hay que estar muy atentos a lo que cuentan (Tabla IV)(7).

El objetivo de la entrevista es: intentar averiguar el tipo de abuso, su duración, la fecha aproximada de la última agresión (para relacionarlo con los hallazgos físicos) y quién es el agresor, sobre todo, si el abuso es intrafamiliar, para poder proteger a la víctima.
Se debe preguntar sobre detalles que pueden hacer el relato veraz: dónde ocurría, detalles del ambiente, la hora, que hacían otros en la casa, olores, ruidos o músicas, gestos o datos físicos del agresor. En los adolescentes, el abuso sexual suele tener una relación directa con el uso y abuso del alcohol u otras drogas.
Es importante que, durante la entrevista, se observe la conducta del paciente: sus gestos, sus pausas o bloqueos, sus llantos, y se valore su estado psicológico actual. Si hemos tenido que realizar la entrevista, en presencia del adulto acompañante, conviene observar la interacción entre ambos.
Puesto que con posterioridad, hasta 2 años más tarde o más, se puede ser requerido en el juzgado para informar del caso, es fundamental transcribir, con todo detalle, la anamnesis y literalmente las palabras del pequeño. A veces, los niños utilizan palabras o apodos para denominar a las personas que pueden llevar a confusión. Por ello, es importante transcribirlo como él lo dice. Si se pide aclaración a los adultos, sobre quién es tal o cual persona que el niño cita, se debe transcribir en la historia lo que ha dicho este adulto y quién es (la madre, la tía, el padre, etc.). También, es necesario tener en cuenta que las posteriores intervenciones pueden hacer variar la forma en que el niño nombra la vulva o el pene y esto puede hacer dudar de la veracidad del relato. De ahí también, la importancia de la transcripción literal de sus palabras.
Exploración física
Además de la específica exploración de ano y genitales, hay que hacer una exploración general. Es necesario conocer la anatomía normal de los genitales.
La exploración física ayuda a establecer un diagnóstico de abuso sexual, así como a corroborar la historia del paciente. Una exploración física normal no excluye un abuso. Es conveniente explicar este dato a los padres, quienes suelen creer que la exploración resolverá todas las dudas. El objetivo de la exploración es: detectar lesiones, evaluar la naturaleza del abuso, obtener evidencias forenses, si es posible, y tranquilizar al niño/a.
Es importante realizarla en un clima de confianza, de tranquilidad y sin forzar en ningún momento. Previo a su realización, se le explicará al menor, y de acuerdo a su edad, todos los pasos a realizar. La exploración física nunca debe suponer para el niño un trauma físico o emocional añadido.
La exploración debe ser, inicialmente, una exploración general, para pasar luego a una exploración anal y genital en todos los casos, aunque de la anamnesis parezca deducirse que no ha habido abusos por una de las dos vías. Al terminar la exploración, siempre se debe tranquilizar al paciente, dándole seguridad de su normalidad y ausencia de lesiones importantes.
El tipo de lesiones encontradas va a depender de:
• Tipo de abuso.
• Frecuencia del mismo.
• Tiempo transcurrido.
• Uso de fuerza o violencia.
• Edad de la víctima.
• Presencia de infección.
Exploración física general
Permite, sobre todo, ganar la confianza del paciente, pero también, buscar otros signos que puedan hacer pensar en maltrato o en una acción violenta y descubrir la existencia de otras patologías.
Se debe buscar la presencia de hematomas, heridas o lesiones que puedan ayudar a esclarecer los hechos. Hay que describir todas las lesiones, precisando: el tamaño, la localización, el color, el aspecto, etc.
Es obligado explorar la boca (buscando petequias o heridas que pongan de relieve una penetración o enrojecimiento del paladar consecuencia de una felación), los pechos, la parte interior de los muslos, la zona perineal, los glúteos, el ano y los genitales.
Exploración genital
En el varón, los genitales suelen presentar pocas alteraciones. Se pueden encontrar irritaciones prepuciales, cuyo valor es muy inespecífico y, en raras ocasiones, se han descrito lesiones por mordedura que, en caso de estar presentes, tienen gran valor. Tampoco es frecuente encontrar manifestaciones de enfermedades de transmisión sexual (chancro, secreción purulenta…). A nivel escrotal, es muy raro encontrar signos de abuso sexual crónico.
En la niña, el primer punto importante es reconocer la anatomía genital femenina (Fig. 1). Una vez realizada la inspección inicial, los puntos más importantes a valorar son: los bordes y la apertura himeneal, y la horquilla posterior, aunque deberemos explorar también, los labios mayores y menores y el introito vaginal.
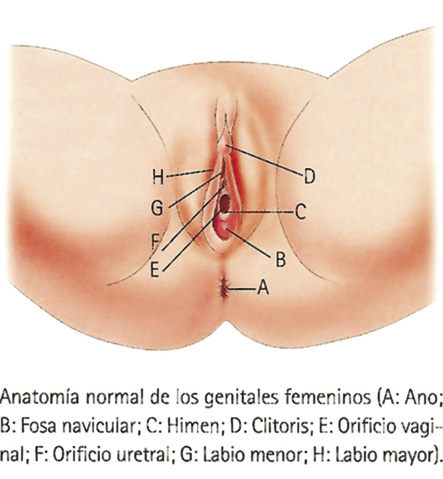
Figura 1. Anatomía normal de los genitales femeninos.
Por regla general, se debe evitar el uso de perneras, aunque ello será inevitable en niñas mayorcitas. En estos casos, se debe anotar siempre el estado evolutivo del desarrollo puberal mediante los estadios de Tanner. En los demás casos, la niña puede ponerse en posición de rana, bien sobre la camilla, o bien en brazos de su madre (Fig. 2).

Figura 2. A.Posición de rana en brazos de la madre. B.Posición en genuflexión para explorar los genitales.
También es útil, la posición en genuflexión, que permite ver la vagina (Fig. 1). Algunos estudios han demostrado que, en esta posición, es posible detectar algunas lesiones que habían sido vistas cuando la niña está en posición de rana(8). Luego se procederá a la separación de los labios por tracción (método más habitual) o sujetándolos con los dedos y separándolos. En cualquier caso, se debe anotar en la historia clínica, la posición adoptada y la técnica de separación. Todas las lesiones que se encuentren se localizarán utilizando el sistema de las agujas del reloj.
Los hallazgos que pueden asociarse con abuso sexual son:
• Presencia de heridas o escoriaciones.
• Dilatación de la apertura himeneal (por lo general > 10 mm).
• Escotaduras, sobre todo si son asimétricas y muy profundas (>50% del tejido himeneal).
• Desgarros que llegan hasta la pared.
• Adelgazamiento de los bordes himeneales.
• Lesiones o pérdidas de tejido en la horquilla posterior.
• Secreciones patológicas.
Exploración anal
Para realizar la exploración anal, es imprescindible que el niño no esté dormido, ya que entonces el esfínter pierde su tono y los hallazgos carecen de valor.
Habitualmente, se colocará al pequeño en decúbito lateral, con las piernas flexionadas sobre el abdomen y se comprobará el aspecto del esfínter. Luego se separarán ambas nalgas y se comprobará si existe una dilatación anómala, sinónimo de pérdida de tono, en ausencia de heces en el recto. El tacto rectal carece de valor en esta exploración.
Los hallazgos que suelen asociarse con un abuso son:
• Una alteración del aspecto habitual del esfínter anal por la presencia de fisuras profundas o desestructuración del esfínter.
• Congestión venosa.
• Alteración en forma de engrosamiento o alisamiento de los pliegues.
• Cicatrices.
• Cambios de tono del esfínter con aparición del signo de la O (dilatación anal espontánea al separar las nalgas).
• Desgarros o fisuras recientes.
De todos ellos, parece ser que la dilatación anal, es el que más se asocia con penetración, pero hay que tener mucho cuidado al valorar este signo(9).
Diagnóstico diferencial
Como en cualquier otra patología, es obligado descartar otras patologías que puedan llevarnos a un diagnóstico erróneo.
Existen algunas enfermedades que pueden dar lugar a manifestaciones, que pueden conducir a dudas diagnósticas. Las más frecuentes son:
• Traumatismos accidentales.
• Lesiones dermatológicas, entre las que cabe señalar: las infecciones estreptocócicas de localización perianal, el liquen escleroso y atrófico, el penfigoide bulloso o la enfermedad de Behcet.
• La enfermedad de Crohn.
• Hemorroides.
• Algunos tumores, como el linfangioma circunscrito.
Exploraciones complementarias
Su realización no debe ser universal, sino solo en casos escogidos. Aunque su rentabilidad es baja, la presencia de alteraciones en las pruebas complementarias es de gran importancia.
En los abusos sexuales, las exploraciones complementarias suelen aportar poca información, pero en las situaciones de urgencia, estas pueden ser muy importantes, ya que en caso de estar alteradas pueden tener un elevadísimo valor judicial. En algunos casos, los hallazgos en los exámenes complementarios permiten cambiar el diagnóstico que se había hecho inicialmente y/o confirmar lo que era una simple sospecha(10).
Deben diferenciarse las exploraciones que van a tener una utilidad judicial, de las que van a tener una utilidad asistencial; aunque, la mayoría de las veces se realizan conjuntamente y tienen ambos objetivos.
Se deben tomar muestras de todas las secreciones que presente el paciente.
A nivel vaginal, se tomarán muestras para cultivo de todas las secreciones(11). Además, se indicarán cultivos específicos (N. Gonorrhoeae, Lúes, C. Trachomatis) cuando: hay contacto con los genitales del agresor, víctimas que presentan lesiones o cambios en la región genital, adolescentes, agresor con enfermedad de transmisión sexual (ETS) o factores de riesgo, número de agresores superior a uno o agresores desconocidos que hayan eyaculado. En estos casos, hay que repetir la recogida aproximadamente a las dos semanas.
Además de los cultivos, hay que pedir serologías frente a: HIV, HVB, HVC y las ETS que se quieran descartar(12).
En todos los casos en los que se hayan recogido muestras para descartar enfermedades de transmisión sexual, es necesario hacer un seguimiento periódico (al mes, a los 3, 6 y 12 meses).
Desde un punto de vista forense, la recomendación es recoger:
1. Dos tomas, como mínimo, con hisopo seco para investigación de esperma.
2. Dos tomas con hisopos estériles de algodón, en medio de mantenimiento, para estudio de ETS.
3. Lavado vaginal para investigación de esperma.
A nivel anal y oral, se debe proceder igual que en los apartados 1 y 2, tan solo se puede obviar el apartado 3, si se considera conveniente. En caso de sexo anal u oral, es bueno hacer el lavado para buscar restos de DNA.
Además de estas muestras, de utilidad para el paciente, se tomarán algunas muestras para que sean utilizadas a nivel judicial. En el caso en que se encuentre presente el médico forense, este es quién dirigirá e indicará la recogida de muestras. Cuando no sea así, se procederá de la siguiente manera:
• Tomas vaginales, anales y orales: se recomienda realizar primeramente una toma con hisopo seco y estéril (al menos con dos hisopos), que se identifican con el nombre de la víctima y la fecha de la toma de la muestra, y que se guardarán en sus fundas, sin incluirlos en ningún tipo de medio conservante. Se remitirán al laboratorio del Instituto Nacional de Toxicología, lo más rápido posible.
• Prendas u objetos con posibles manchas de semen. Cualquier prenda u objeto en que se sospeche la existencia de manchas de semen, será también remitida, lo más rápido posible, señalando cómo han sido obtenidas (si las llevaba puestas, si las trae…).
Si el médico forense no se encuentra presente, es conveniente custodiar las pruebas recogidas y dar fe de que lo hemos hecho en el momento de entregarlas a las autoridades. Las pruebas para determinación del DNA deben hacerse en la clínica forense, normalmente a petición del juez.
Conclusión médica
El diagnóstico médico, muchas veces no coincide con la resolución judicial, ya que esta requiere la presencia de pruebas objetivas, frecuentemente, ausentes en los casos de abuso.
Una vez realizados todos los pasos, se establecerá el diagnóstico. Puesto que este va a tener implicaciones jurídicas en muchas ocasiones, para una mejor comprensión, se establecerán cuatro posibilidades:
No abuso:
1. Normal: no hay abuso o no se puede demostrar en el momento actual:
- Anamnesis negativa.
- Exploración negativa.
- Exploraciones complementarias negativas.
2. Compatible: los hallazgos clínicos pueden explicarse por un abuso, pero también por otras etiologías (p. ej., vulvovaginitis):
- Anamnesis negativa.
- Exploración física inespecífica.
- Exploraciones complementarias no definitorias.
Diagnóstico de abuso:
3. Muy probable: el médico piensa que el abuso ha existido, pero carece de pruebas objetivas que lo demuestren:
- Anamnesis positiva (historia creíble).
- Exploración física sugestiva.
- Exploraciones complementarias probables.
4. Contacto sexual seguro: existen pruebas objetivas que lo demuestran:
- Anamnesis positiva o no.
- Exploración física segura (desgarro himeneal o rectal).
- Exploraciones complementarias seguras.
La presencia de etiologías, como: virus del herpes simplex, tricomonas vaginalis o condilomas acuminados, pueden aparecer como consecuencia de un abuso, pero su transmisión puede hacerse también por otras vías y mecanismos; motivo por el que, su diagnóstico no nos permite asegurar en un 100%, que ha habido un contacto sexual, sino tan solo una elevada probabilidad.
Los niños que presentan condilomas acuminados, sobre todo a partir de los dos años de edad, deben ser investigados para descartar un posible abuso. El diagnóstico, en cualquier caso, no se podrá basar en la presencia de los condilomas(13).
Se consideran hallazgos que demuestran, de manera objetiva y con seguridad, hechos que permiten asegurar ante el Juez, la existencia de un abuso: un embarazo, la presencia de semen (esperma, antígenos específicos o enzimas), una gonorrea, una sífilis o una infección HIV adquirida postnatalmente.
Tratamiento
El tratamiento debe tener siempre presente el seguimiento y el tratamiento psicológico, ya que las secuelas de este tipo son casi seguras en estos casos.
Reparación de las lesiones físicas
En el caso de que existan desgarros, heridas u otras lesiones de tipo traumático, estas serán las primeras en repararse.
Tratamiento psicológico
Será necesario valorar la situación psicológica, en el momento de la visita. En la mayoría de los casos, se requerirá una atención especializada en un corto espacio de tiempo, pero en ocasiones, esta puede necesitarse con carácter urgente. En cualquier caso, todos los pacientes deben ser remitidos al psicólogo con posterioridad.
Tratamiento de las posibles enfermedades de transmisión sexual
Cuando existe una sospecha fundada de contagio, este puede iniciarse con rapidez (Fig. 3). Habitualmente, se requerirá un seguimiento y control del paciente hasta la llegada de los cultivos. Algunas enfermedades, como los condilomas acuminados, pueden aparecer hasta unos meses más tarde, motivo por el que se requiere un seguimiento prolongado.
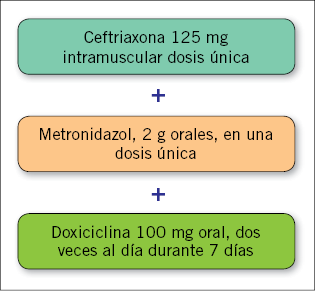
Figura 3. Recomendaciones para la profilaxis de enfermedad de transmisión sexual en adolescentes.
Uso de estrógenos a altas dosis
Si existe el riesgo de un posible embarazo, y siempre que la paciente y la familia lo soliciten o lo deseen, se pueden utilizar altas dosis de estrógenos que pueden actuar como abortivos. Este es un dato que la familia debe conocer. Se recomiendan anticonceptivos combinados, de acuerdo con las pautas que establezca el servicio de Ginecología. Una posibilidad, es la de administrar levonorgestrel 1,5 mg en una sola dosis (2 comprimidos juntos), o 0,75 mg en dos dosis, no separadas por más de 12 horas como máximo.
Profilaxis de la hepatitis B
En los pacientes no vacunados y en aquellos en los que existen dudas de su vacunación, se administrará una primera dosis de vacuna frente a la hepatitis B, acompañada de una dosis de gammaglobulina específica, después de haber realizado una extracción de sangre para estudio de la serología.
Profilaxis frente HIV
La administración de fármacos en las siguientes 72 horas, después de la agresión, permite evitar el contagio. Sin embargo, puesto que los efectos secundarios son importantes, y el riesgo generalmente poco elevado, es recomendable consultar con el especialista antes de iniciarlo, ya que la posibilidad de contagio es muy pequeña y los efectos secundarios de la medicación no son nada despreciables.
Seguimiento
Es importante, citar a todos los niños que han sido sometidos a exámenes complementarios, para hacer un seguimiento que puede durar entre 6 meses y un año. Ello es así, porque hay enfermedades que aparecerán hasta pasado un cierto periodo. Así mismo, es imprescindible asegurar el seguimiento psicológico de la víctima, ya que casi en un 100% de los casos van a necesitar algún tipo de ayuda especializada.
Destino final del paciente
El trabajo del pediatra no acaba hasta que hemos asegurado la protección del menor.
En los casos en que el diagnóstico es de abuso, se debe asegurar de que el paciente está debidamente protegido y que el abuso no se repetirá. Para ello, existen dos posibilidades: ingreso hospitalario y comunicación a las autoridades.
Ingreso hospitalario
El paciente se ingresará en aquellas circunstancias en las que:
• Requiera cuidados postratamiento.
• Tratamiento psicológico.
• La exploración se realice con anestesia.
• Necesidad de más estudios para aclarar el diagnóstico.
• Demanda del paciente o quien le acompaña.
• Necesidad de asegurar la protección de la víctima.
Comunicación a las Autoridades
La comunicación a las Autoridades Judiciales y Sociales es imprescindible, para asegurar la protección del niño y es, además, una obligación legal.
Cuando el niño requiera protección inmediata y no sea necesario o útil el ingreso, es obligatorio ponerse en contacto con el Organismo encargado de la protección infantil, generalmente los Servicios Sociales, solicitando que se haga cargo de la protección y custodia del menor. Aunque la solicitud puede hacerse por vía telefónica, siempre se debe acompañar de un informe escrito, que también se hará llegar al Juzgado de Guardia y a la Fiscalía de Menores.
Informe asistencial
El informe final debe ser muy objetivo y debe contener el mayor número de datos posible. Es imprescindible, poner el nombre completo del paciente, la fecha de nacimiento y el domicilio. Es muy recomendable, señalar quién acompaña al niño y transcribir literalmente lo que dice el pequeño. Debe quedar claro lo que el niño ha dicho y diferenciarlo de lo que nos relatan otros adultos. Se debe reseñar quién es el posible agresor, dejando claro que es el niño el que lo ha citado y poniendo, si es el caso, la forma en que el niño lo nombra(14).
Es importante que la descripción y razonamientos sean lo más completos posibles; ya que, ello puede evitar idas al juzgado para aclarar puntos no entendibles. Siempre hay que evitar interpretaciones subjetivas y todos los datos que se incluyan deben ser objetivos y comprobados por nosotros.
Si la visita se ha realizado con el médico forense, el pediatra se limitará a hacer un informe de asistencia; ya que, él será quien realice el informe pericial.
Es muy posible que, posteriormente, el pediatra pueda ser llamado a juicio, bien como testigo o bien como experto. En este momento, el informe realizado previamente, tendrá mucha importancia, y por esto es muy importante que sea muy riguroso y exhaustivo.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.*** Betchel K, Lindberg DM, Wiley JF. Evaluation of sexual abuse and adolescents. www. uptodate.com/contents/.
2. Pereda N, Guilera G, Forns M, Gómez-Benito J. The prevalence of child sexual abuse in community and student samples: a meta-analysis. Clin Psychol Rev. 2009; Jun 29(4): 328-338.
3. López F, Carpintero E, Hernández A, Martín MJ, Fuertes A. Prevalencia y consecuencias del abuso sexual al menor en España. Child Abuse&Neglect. 1995: 19(91039.1050)).
4. Pou Fernández J, Ruiz España A, Comas Masmitjà LL, Petitbo Rafat MD, Ibáñez Fanés M, Bassets Marti J. Abuso sexual infantil. Experiencia en una Unidad funcional de abusos a menores. An Esp Pediatr. 2001; 54: 243-250.
5. Pereda N, Abad J. Enfoque multidisciplinario de la exploración del abuso sexual infantil. Rev Esp Med Legal. 2013; 39(1): 19-25.
6.*** American Academy of Pediatrics. Committee on child Abuse and neglect. The evaluation of sexual abuse in children. Pediatrics. 2005; 116: 506-512.
7.*** Jenny C, Crawford Jakubiak JE, and committee on Child Abuse and Neglect. The evaluation of children in the primary care setting when sexual abuse is suspected. Pediatrics. 2013; 132(2): e558-e567.
8.** Boyle C, McCann J, Miyasmoto S, Rogers K. Comparison of examinations methods used in the evaluation of prepubertal female genitalia: a descriptive study. Child Abuse & Neglect. 2008; 32: 229-243.
9.** Myhre AK, Adams JA, Kaufhold M, Davis JL, Suresh P, Kuelbs CL. Anal findings in children with probable anal penetration: a retrospective study of 1115 children refered for suspected sexual abuse. Child Abuse & Neglect. 2013; 37: 463-474.
10.** Gavril AR, Kellogg ND, Prakash N. Value of follow-up examinations of children and adolescents evaluated for sexual abuse and assault. Pediatrics. 2012; 129(2): 282-289.
11. DeLago C, Deblinger E, Schroeder C, Finkel M. Girls Who disclose sexual abuse: urogenital symptoms and signs after genital contact Pediatrics. 2008; 122(2): e281-e286.
12.** Merchant RC, Keshavaraz R, Low C. HIV post-exposure profilaxis provided at an urban paediatric emergency department to female adolescents after sexual assault. Emerg Med J. 2004; 21: 449-451.
13. Benjamin LT, Levy ML, Ofori AO. Condyloma acuminata (anogenital warts) in children www.uptodate.com/contents/).
14.** Pou Fernández J. El pediatra frente al maltrato infantil. Ed. Ergon Madrid. 2010. ISBN 978-81-8473-786-5.
Bibliografía recomendada
- Betchel K, Lindberg DM, Wiley JF. Evaluation of sexual abuse and adolescents. www. uptodate.com/contents/.
Revisión actualizada de las definiciones y descripción de todos los pasos a seguir en la evaluación de un caso de abuso sexual.
- American Academy of Pediatrics. Committee on child Abuse and neglect. The evaluation of sexual abuse in children. Pediatrics. 2005; 116: 506-512.
Pauta de actuación de la AAP, ante un caso de abuso sexual.
- Jenny C, Crawford Jakubiak JE, and committee on Child Abuse and Neglect. The evaluation of children in the primary care setting when sexual abuse is suspected. Pediatrics. 2013; 132(2): e558-e567.
Artículo que explica, con especial especificidad para la pediatría no hospitalaria, la actitud que debe tener el pediatra que se encuentra frente a un posible abuso sexual. Es una actualización de la pauta de la AAP para pediatras no hospitalarios.
| Caso clínico |
|
Una niña de 7 años acude al Servicio de Urgencias de nuestro Centro, un viernes, a las 9 de la noche, acompañada de su madre, quien nos dice que la niña ha contado que su tío, hermano de la madre, la ha tocado en la zona genital. Al ser interrogada, la madre nos dice que hace unos 20 días que estuvo, por última vez, con su tío. El pediatra de urgencias le explica a la mamá que, puesto que han pasado muchos días, desde que pudo haber ocurrido el abuso, no se van a encontrar pruebas que ayuden a demostrarlo y que, por tanto, el relato de la niña va a ser lo más importante, y que es necesario no repetirlo muchas veces para no hacer sufrir a la niña. Le explica, además, que la posibilidad de signos clínicos, suele ser rara en estos casos y que, además, lo que pueda haber, no variará en unos días. Como consecuencia de todo esto, el pediatra recomienda esperar al lunes, día en que le visitará el equipo experto en abusos sexuales y que esté tranquila, ya que, en este momento, no se debe hacer nada con carácter urgente, salvo evitar que la niña esté con el posible abusador. También, le recomienda que no intente averiguar más cosas; sobre todo, que no interrogue a la niña, hasta que la niña sea visitada por el equipo experto y se confirme la sospecha. También, le explica que si se confirma, el propio equipo de expertos, pondrá en marcha la denuncia a la policía y al Juzgado y que la asesorará sobre lo que hay que hacer.
|
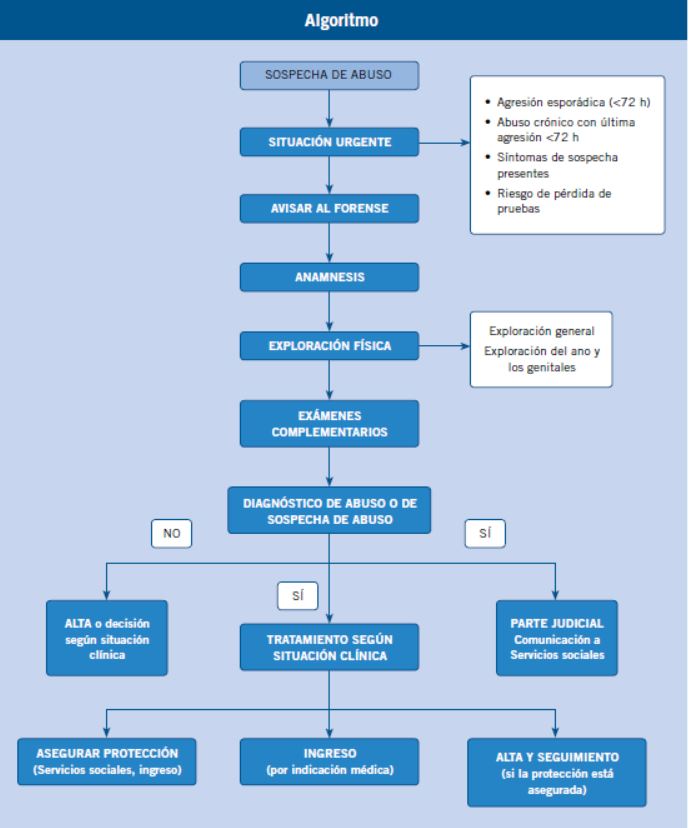


 Figura 1. Triángulo de Evaluación Pediátrica.
Figura 1. Triángulo de Evaluación Pediátrica.