|
| Temas de FC |
M.C. Torres Hinojal*, J.M. Marugán de Miguelsanz**
*Pediatra de Atención Primaria. Centro de Salud de Laguna de Duero. Valladolid. **Servicio de Pediatría. Hospital Clínico Universitario de Valladolid
| Resumen
La laringitis aguda subglótica o crup es la causa de obstrucción aguda de la vía aérea superior más frecuente en la infancia. Asocia la típica tríada: disfonía, tos perruna y estridor inspiratorio, con o sin disnea, generalmente tras un cuadro prodrómico catarral. Es de causa mayoritariamente viral y, aunque con frecuencia es una urgencia respiratoria, suele ser benigna. Debe diferenciarse, no obstante, de patologías más graves que pueden cursar de forma similar, como la epiglotitis y la traqueítis bacteriana. Los corticoides son el tratamiento más útil en la laringitis aguda, y se aconseja tratar a todos los casos que acuden a urgencias con una dosis única de dexametasona oral, que disminuye las complicaciones y mejora su curso evolutivo. |
| Abstract
Subglottic acute laryngitis or croup is the more common cause of acute obstruction of the upper airway during the childhood. It associates dysphonia, hoarse cough and inspiratory stridor, with or without dyspnea, in most cases during a catarrhal illness. Most of them are of viral cause, and although it is often a respiratory emergency, it is usually benign. However, you must differentiate more serious pathologies that can manifest itself in a similar way, such as epiglottitis and bacterial tracheitis. Corticosteroids are the most useful treatment in acute laryngitis, and it is advised to treat all cases with a single dose of oral dexamethasone, which decreases the complications and improves its clinical evolution. |
Palabras clave: Laringitis aguda; Crup; Laringotraqueobronquitis.
Key words: Acute laryngitis; Croup; Laryngotracheobronchitis.
Pediatr Integral 2013; XVII(5): 343-350
Laringitis. Crup y estridor
Laringitis aguda
Concepto
El término laringitis aguda describe un síndrome clínico producido por inflamación y obstrucción aguda de la laringe. La etiología es, mayoritariamente, vírica, y en ese caso son términos equivalentes: laringitis subglótica, crup, laringotraqueítis y laringotraqueobronquitis aguda.
El término laringitis aguda describe un síndrome clínico agudo caracterizado por: ronquera, tos disfónica y estridor inspiratorio, con o sin dificultad respiratoria. Es un proceso inflamatorio y obstructivo de las cuerdas vocales y estructuras inferiores, habitualmente como consecuencia de una infección vírica(1,2). Es también denominada “crup” por analogía con el sonido característico que emiten los pacientes.
Existen numerosos términos para referirse al mismo proceso patogénico. La zona más estrecha de la vía respiratoria alta en menores de 10 años está situada justo por debajo de las cuerdas vocales, a nivel del cartílago cricoides(1), lugar de máxima estenosis durante un proceso inflamatorio; de ahí que, a veces se utilicen también los términos sinónimos de laringitis subglótica o laringitis subglótica estenosante aguda. Además, en la mayoría de laringitis infecciosas, el proceso inflamatorio se extiende a estructuras inferiores; por lo que, se utiliza también indistintamente el término laringotraqueítis aguda o incluso laringotraqueobronquitis.
Una forma particular de laringitis aguda, es la laringitis espasmódica o estridulosa, muy similar a la forma descrita y con el mismo tratamiento, pero con alguna peculiaridad clínica, y se tratará aparte dentro de este capítulo.
Todos estos cuadros deben diferenciarse de otros procesos infecciosos, como la laringitis supraglótica o epiglotitis y la traqueítis bacteriana aguda, con una etiopatogenia, clínica, pronóstico y tratamiento diferentes.
El crup incide, sobre todo, en otoño-invierno, en niños entre 6 meses y 3 años.
Epidemiología
La laringitis aguda subglótica es la causa de obstrucción de la vía aérea superior más frecuente en la infancia, y puede llegar a afectar al 3-5% de los niños(2-5). Incide, sobre todo, entre los 6 meses y 3 años de edad, con un pico en el segundo año de vida, donde puede alcanzar una incidencia máxima de 60 casos por cada 1.000 niños y año(2), e importante reducción a partir de los 6 años(1,5-7). Esto se debe a motivos anatómicos en los primeros años de vida, con una glotis más alta, con un espacio subglótico de menor tamaño por la influencia del cartílago cricoides, y tejidos submucosos laxos menos fibrosos(1,2,5).
Existe un predominio masculino (1,5-2/1)(5,7) y una clara predisposición familiar. Hasta un 15% refieren antecedentes familiares importantes de crup(1).
Puede aparecer en cualquier época, aunque es más frecuente en otoño e invierno, por los cambios climáticos bruscos y las epidemias de virus respiratorios(5).
Etiopatogenia y fisiopatología
La etiología suele ser vírica, y los virus parainfluenza, sobre todo el tipo 1, son los agentes predominantes, suponiendo un 75% del total de casos.
La etiología de la laringitis aguda subglótica es, mayoritariamente, vírica. Los virus parainfluenza (por orden de frecuencia, los tipos 1, 3 y 2) son los agentes predominantes y suponen un 75% del total, siendo el virus parainfluenza 1 el más frecuente, incidiendo, sobre todo, a finales del otoño e invierno y es el causante de aproximadamente la mitad de los casos(1,2,4,7). Otros agentes frecuentemente aislados son: virus influenza (tipo A y B), adenovirus y virus respiratorio sincitial, y, en menor medida: enterovirus, rinovirus y metapneumovirus humano(2,6,7). Puede aparecer este síndrome también en el curso de enfermedades virales exantemáticas, como la varicela o el sarampión(6,8).
Excepcionalmente, se atribuye a una causa bacteriana. Se ha aislado: Haemophilus influenzae tipo b (responsable en cambio de la mayoría de casos de epiglotitis), Mycoplasma pneumoniae (en formas de crup generalmente leve), Streptococus, Neiseria, bacilos gram-, Clamydia y sobreinfecciones por Staphilococcus aureus, entre otros(1).
En inmunodeprimidos, debe considerarse la Candida albicans, y todavía no debe olvidarse el Corynebacterium difteriae en niños no vacunados. La difteria fue la forma más frecuente y a menudo mortal de laringitis estenosante en otra época pero, actualmente, es casi inexistente en población vacunada.
En general, existe el antecedente de rinitis o catarro de vías altas y, en unos días, la infección progresa de forma insidiosa, con edema e inflamación de mucosa y submucosa, aumento de secreciones y espasmo. La clínica se produce, sobre todo, por el estrechamiento que la inflamación ocasiona y que provoca un aumento exponencial de la resistencia al flujo del aire, con disminución del mismo y turbulencias a su paso. En formas graves, puede llegar a producir hipoxemia e hipercapnia(7,9).
Clínica
La tríada característica del crup se compone de: disfonía, tos perruna y estridor inspiratorio, con o sin disnea, en el contexto de un cuadro catarral.
En la laringitis aguda vírica, suelen existir pródromos catarrales 1-3 días antes, con una combinación de rinorrea, tos leve y febrícula, y, progresivamente, se instauran los síntomas típicos: disfonía, tos perruna y, si la obstrucción es suficiente, estridor inspiratorio. La tos es disfónica, seca, metálica, a modo de ladrido. El estridor, sonido respiratorio rudo, suele ser inspiratorio, aunque a veces es bifásico. Al inicio, sólo aparece con la agitación o el llanto pero, al aumentar la gravedad, es patente también en reposo(1,9); sin embargo, su intensidad no es un buen indicador de la severidad del crup(9). Puede o no haber fiebre. Los síntomas suelen empeorar por la noche y en decúbito y desaparecen, generalmente, en menos de una semana(1,6,7).
Puede observarse según la intensidad, una dificultad respiratoria progresiva muy variable, con tiraje de predominio supraesternal pero, incluso, a los tres niveles. Predomina una respiración bradipneica; mientras que, suele haber polipnea cuando hay afectación del tracto respiratorio inferior (laringotraqueobronquitis).
El intercambio gaseoso alveolar es normal, y sólo habrá hipoxia cuando se va a producir la obstrucción casi completa(1). Signos sutiles de hipoxia pueden ser la ansiedad o inquietud en el niño. La hipoventilación marcada, palidez excesiva, cianosis y la alteración de la conciencia, precisan una intervención inmediata.
La exploración física debe hacerse en un ambiente tranquilo, en la postura que elija el paciente y en presencia de sus padres. Se puede explorar la faringe en casos leves, pero debe retrasarse en los más graves(10). Se observará una faringe congestiva de apariencia vírica. Finalmente, algunos pueden tener sibilancias, además del estridor inspiratorio, cuando existe una laringotraqueobronquitis(1). Además, niños que padecen asma pueden mostrar signos de broncoespasmo en el contexto de una laringotraqueítis aguda(6).
Diagnóstico
El diagnóstico es clínico y no suelen precisarse exámenes complementarios.
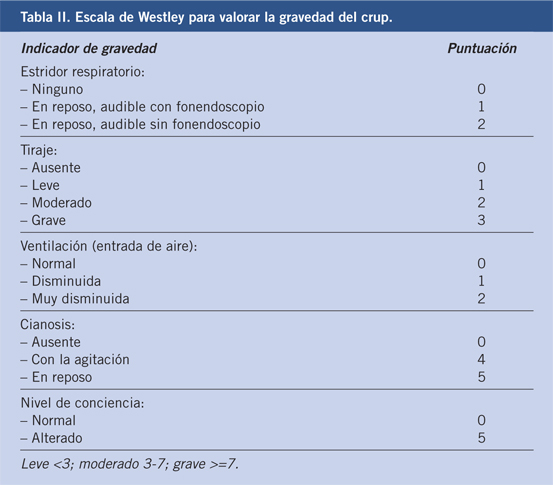
Habitualmente, el diagnóstico del crup es clínico y no se precisan exámenes complementarios. El uso de una escala de puntuación para valorar su gravedad y evolución tienen en general escasa utilidad por la variabilidad interobservador en su interpretación, especialmente en formas leves-moderadas, pero puede ser útil en personal con menos experiencia(3,11). Se han utilizado distintas escalas de evaluación, siendo las más conocidas la de Taussig (Tabla I) y, especialmente, la de Westley(12) (Tabla II), que establece una puntuación entre 0 y 17. Valores iguales o superiores a 7 indican gravedad, ante la presencia de estridor audible en reposo, tiraje intenso e hipoventilación grave, con o sin cianosis y alteración del nivel de conciencia.
La pulsioximetría tiene una utilidad escasa, ya que puede ser normal incluso con grados importantes de obstrucción de la vía aérea(13). Debe monitorizarse en la forma grave, aunque en otros casos la molestia que ocasiona al niño puede ser perjudicial(2).
No suele ser necesaria la realización de una radiografía anteroposterior del cuello. Ésta puede mostrar el típico estrechamiento progresivo y simétrico de la tráquea con el vértice en la glotis, en la estenosis subglótica, denominado signo en punta de lápiz, de la aguja o del campanario(4,9,10) (Fig. 1), aunque no existe una buena correlación entre este hallazgo y la gravedad de la laringitis.
Una radiografía lateral del cuello puede ser útil para diferenciar la laringitis de la epiglotitis y del absceso retrofaríngeo, pero sólo se plantea en casos dudosos o evolución atípica, aunque la prioridad es la permeabilidad de la vía aérea y debe realizarse con el paciente estable desde el punto de vista respiratorio(6,7).
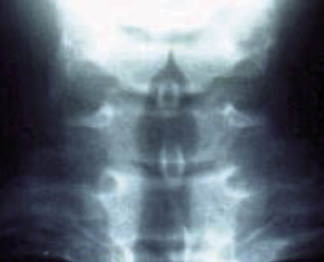
Figura 1. Signo del campanario o en punta de lápiz en la estenosis subglótica.
La realización de un aspirado nasofaríngeo a la búsqueda de la posible etiología infecciosa puede ser útil en pacientes ingresados y para control de la infección.
Diagnóstico diferencial
Debe establecerse diagnóstico diferencial, sobre todo, con la laringitis espasmódica, la epiglotitis y la traqueítis bacteriana y, en general, con todas las causas de obstrucción aguda de la vía aérea superior.
El diagnóstico diferencial de la laringitis aguda vírica debe establecerse con la laringitis espasmódica, aunque la actitud terapéutica será similar en ambos casos, y con dos procesos diferentes y de mayor gravedad, como la epiglotitis y la traqueítis bacteriana. Por su mayor importancia, todos ellos serán analizados más adelante.
Debemos pensar en todas las causas de obstrucción de la vía aérea superior, que pueden manifestarse de manera similar a la laringitis subglótica(2,6,7,10) (Tabla III).
La aspiración de cuerpo extraño puede debutar bruscamente, pero también debe descartarse en niños que no responden al tratamiento o con una evolución prolongada. Igual ocurre con la ingestión de cáusticos e inhalación de tóxicos. No siempre se reconoce el antecedente de inhalación accidental o atragantamiento.
Un estrechamiento preexistente de la vía aérea superior, por una masa intraluminal, una malformación laríngea o vascular congénita subyacente o una parálisis bilateral de cuerdas vocales, suelen producir síntomas crónicos, persistentes o recurrentes. La laringomalacia es la malformación congénita laríngea más habitual y primera causa de estridor en lactantes, con síntomas ya desde las primeras semanas de vida, seguida en frecuencia por la estenosis subglótica congénita(1). Debemos determinar si el paciente ha tenido episodios de crup previos o estridor entre crisis, que puedan orientar a estos diagnósticos. Una laringitis añadida a una lesión preexistente entraña un mayor riesgo de obstrucción grave.
En niños pequeños, especialmente en lactantes, debemos determinar si ha habido problemas en la deglución, episodios de cianosis, o bien síntomas sugerentes de reflujo gastroesofágico.
Un absceso retrofaríngeo o periamigdalino puede confundirse con el crup. La TAC de vía aérea superior puede ser útil en la sospecha de absceso retrofaringeo, y la inspección directa en el periamigdalino. La disfagia y el babeo continuo pueden indicar epiglotitis, absceso periamigdalino o retrofaríngeo o cuerpo extraño en la vía aérea o en el esófago. El angioedema alérgico también puede simularla, aunque suele aparecer en el contexto de otras manifestaciones anafilácticas.
Tratamiento
Los corticoides son los fármacos más útiles en el tratamiento del crup, siendo eficaz una dosis única de dexametasona oral en todos los casos, independientemente de su gravedad.
Medidas generales
Debemos explicar el proceso a los padres, y tranquilizar y molestar lo menos posible al niño. No explorar la faringe de entrada, si no colabora. Podemos aconsejar analgésicos y antitérmicos que mejoren el bienestar del niño, y líquidos abundantes.
Humidificación y oxigenoterapia
Aunque existe la experiencia general de que, al salir a la calle, el vapor frío de la noche parece beneficioso, no existen pruebas de su eficacia(1). La humidificación no ha demostrado una acción específica, pero puede producir mejoría subjetiva, reducir la sequedad de las mucosas y puede aportar tranquilidad a los padres, pudiendo utilizarse siempre que no genere ansiedad en el niño(3,6,7,9). Si existe dificultad respiratoria, y la saturación de O2 es inferior al 94%, puede ser útil el uso de oxígeno humidificado.
Corticoides
Los corticoides son los fármacos más útiles en el tratamiento del crup, reducen el edema por acción antiinflamatoria, y la intensidad y duración de los síntomas(1).
La dexametasona ha demostrado su eficacia y es el corticoide de elección; en dosis única si es posible por vía oral(14). Su efecto se inicia tras 1-2 horas, y dura más de 12. La dosis de 0,15 mg/kg es igual de eficaz que dosis superiores de 0,30 y 0,60 mg/kg (en este caso, con un máximo de 10 mg). No existe una solución oral comercializada, disponiendo sólo de comprimidos y ampollas inyectables (que, incluso, pueden ser utilizadas por boca, o para preparar una solución oral mediante fórmula magistral)(3,4,7,9,15,16).
Los beneficios de la dexametasona están demostrados a las 6 y 12 horas, pero no a las 24 horas(7). Se desconoce si las dosis repetidas mejorarían el cuadro, dado su carácter autolimitado, pero puede ser utilizada otra vez en caso necesario a las 24 horas. Dada su eficacia, debería aconsejarse en todos los casos de crup, independientemente de su gravedad, aunque queda a juicio del pediatra en función de los antecedentes del niño, del posible control sobre el seguimiento clínico o distancia al domicilio del enfermo. Su administración universal en los servicios de urgencia ha reducido el número de nuevas consultas, de tratamientos con adrenalina, de ingresos y la necesidad de intubación endotraqueal(1,7). La dexametasona intramuscular no es más eficaz y sí más traumática, y queda reservada para los niños que vomitan o no ingieren los preparados orales(7).
Podría utilizarse la dosis equivalente de prednisolona o prednisona (1-2 mg/kg), si no hay disponible dexametasona oral. Sin embargo, una dosis única de prednisolona oral es menos eficaz que la dosis única de dexametasona oral en disminuir la necesidad de nuevas consultas por el mismo proceso(15). No hay estudios controlados suficientes para dosis múltiples de corticoides, aunque, cuando se utiliza prednisolona, suele recomendarse durante 3 días(17). No deben darse corticoides en niños con varicela o tuberculosis no tratada(1). En formas graves, se puede administrar el corticoide por vía oral, intramuscular o intravenosa.
La budesonida inhalada tiene una eficacia similar a la dexametasona oral, y es una alternativa a la misma, a dosis de 2 mg sin diluir, aunque su efecto no es más rápido, es más cara y su administración puede aumentar la agitación del niño(6,10,18). Su acción se inicia a los 30 minutos, y se puede repetir cada 6-8 horas, pudiendo intercalarse en formas graves con la adrenalina. No existe mejor resultado terapéutico, combinando dexametasona y budesonida, que con cada una de ellas por separado(18).
Adrenalina
La adrenalina nebulizada también ha demostrado su eficacia y suele indicarse en crups moderados y graves(1,6,7), con un efecto similar para la adrenalina racémica y la L-adrenalina. Disminuye el edema de la mucosa laríngea por la vasoconstricción que produce. Su acción es evidente ya antes de los 30 minutos de su administración, aunque su efecto es breve y no va más allá de las 2 horas, con recidiva clínica precoz, mal interpretada como efecto rebote.
Se utiliza L-adrenalina 1:1.000 a dosis de 0,5 ml/kg, hasta un máximo de 5 ml, completando hasta 10 ml con suero salino, nebulizado con un flujo de 5-10 L/min con O2 al 100%(17,18). Puede repetirse en intervalos de 20-30 minutos, hasta un total de 3 ocasiones, aunque en dosis repetidas conviene vigilar la aparición de taquicardia(6). Cuando se utiliza, deben asociarse corticoides y, en formas graves, reduce el número de niños que precisan intubación(3,4). Está contraindicada en ciertas cardiopatías, como: tetralogía de Fallot, estenosis pulmonar y estenosis aórtica subvalvular(5).
Heliox
El heliox es una mezcla gaseosa de helio y oxígeno (70/30), de densidad menor que el aire, lo que facilita el paso del gas a través de las vías aéreas. Se administra con mascarilla con reservorio a un flujo de 9-12 L/min en formas graves, previamente a plantear la intubación(1,6,7). No hay aún suficiente evidencia sobre su eficacia, aunque se ha publicado buena respuesta en casos de crup grave en pacientes ingresados, pero no superior a adrenalina(19).
Otros fármacos
En la laringitis vírica no debe recomendarse el uso de antibióticos. Además, la sobreinfección bacteriana es muy rara. En otro tiempo se han utilizado fármacos con acción antiespasmódica, sedante y antitusígena, como: sulfato de magnesio, papaverina y atropina, sobre todo en la laringitis espasmódica, aunque no hay estudios que demuestren su eficacia(7). En general, los fármacos descongestivos y antitusígenos no han demostrado utilidad y no deben recomendarse(4). Se utilizarán broncodilatadores sólo en las laringotraqueobronquitis, cuando exista broncoespasmo asociado.
Algoritmo terapéutico de la laringitis aguda
1. Formas leves. Se aplicarán medidas generales. Todos los que acuden a urgencias deberían recibir una dosis de dexametasona oral, pudiendo dar el alta tras un breve periodo de observación en urgencias.
2. Formas moderadas. Además de lo anterior, deben recibir adrenalina nebulizada, una o varias dosis, junto a los corticoides. Hoy se puede dar el alta al domicilio sin riesgo, después de 3-4 h de administración del tratamiento, y en ausencia de estridor en reposo. En caso contrario, o por alguno de los motivos recogidos en la tabla IV, estará indicado el ingreso hospitalario(1,6,9,18).
3. Formas graves. Precisarán ingreso para observación y tratamiento. Junto a la administración de corticosteroides, precisarán dosis repetidas de adrenalina y/o tratamiento con heliox. Considerar el ingreso en UCIP para observación o, incluso, la intubación cuando aparezcan signos de hipoxia, disminución del nivel de conciencia o gran disnea progresiva. Es mejor intubar en un quirófano o una UCIP, bajo anestesia inhalatoria sin relajantes musculares, con personal entrenado y material disponible para endoscopia, traqueostomía y cricotirotomía de urgencia si fuera necesario, con O2 al 100%, y utilizando un tubo endotraqueal al menos un número inferior al recomendado para la edad del niño.
Pronóstico
A pesar de suponer muchas veces una urgencia respiratoria, en la mayoría de las ocasiones presenta un curso benigno.
En muchas ocasiones, por lo llamativo de su sintomatología, la laringitis aguda se convierte en una urgencia respiratoria. Sin embargo, la mayoría de casos de crup son formas leves, no suelen precisar hospitalización, y se recuperan en unos días. El tratamiento con dexametasona oral parece acortar la duración del proceso y reducir la sintomatología(2,4).
De los casos atendidos en urgencias, sólo requieren hospitalización entre un 1-5%, la mitad de ellos en la unidad de cuidados intensivos(3,5). De los pacientes que ingresan, menos del 5% van a requerir intubación endotraqueal. La mortalidad del proceso es baja, incluso en formas graves que requieren intubación(4). Finalmente, en alrededor del 15% de los casos tiene un carácter descendente, con afectación bronquial añadida.
Crup espasmódico o laringitis estridulosa
El crup espasmódico o falso crup no suele asociar cuadro vírico, es autolimitado y su tratamiento es similar a la laringitis aguda subglótica.
Antes llamado falso crup, aparece en la misma franja de edad o incluso en niños algo más mayores (hasta los 6 años) y, clínicamente, recuerda a la laringitis subglótica, aunque no suelen referir un cuadro prodrómico vírico ni fiebre. Se presenta bruscamente de noche en un niño previamente sano, comenzando súbitamente con tos perruna, disfonía y estridor inspiratorio intenso. Dura una o varias horas y, al día siguiente, parece estar bien o con leve disfonía y tos. Puede haber nuevos episodios una o dos noches más, menos intensos(1,6,7). Suele existir también un predominio invernal.
Afecta más a varones, suele ser recurrente y es evidente la presencia de casos familiares(5). Se ignora su etiopatogenia exacta aunque, para muchos autores, tiene un componente alérgico(1,4), con antecedente frecuente de atopia, hiperreactividad de la vía aérea y posible influencia de factores psicológicos(1,5). Sólo en algunas ocasiones se observa una infección vírica asociada. Aquí se asocian el espasmo glótico y una contracción brusca del vestíbulo laríngeo(5,6).
Diferenciarla de la laringitis subglótica no es importante, ya que el tratamiento es similar en ambos cuadros. El vapor de agua cálido parece aliviar los síntomas, dudándose de la eficacia de los antiespasmódicos, muy utilizados en otra época(5).
Traqueítis bacteriana
Sospecharla ante una laringotraqueítis grave, que no responde al tratamiento.
Es uno de los principales diagnósticos diferenciales del crup, y presenta un alto riesgo de obstrucción de la vía respiratoria. Hay que pensar en ella ante un niño con aparente laringotraqueítis “grave”, con fiebre alta, afectación general y mayor dificultad respiratoria, y que no responde al tratamiento(1).
Los agentes productores son diversos, predominando: Haemophilus influenzae, Staphilococcus aureus, Streptococcus, Branhamella catharralis, Clamidias y bacterias entéricas gram negativas. Se debe considerar una laringoscopia para un diagnóstico de seguridad(6).
El tratamiento es antibiótico, según antibiograma, o empírico con cefalosporinas parenterales o vancomicina más un beta lactámico resistente a betalactamasas, como la oxacilina. Puede precisar intubación y ventilación mecánica, necesitando aspiración traqueal frecuente. No están indicados los corticoides ni la adrenalina(6).
Epiglotitis
La epiglotitis ha disminuido drásticamente desde la vacunación universal frente a Haemophilus influenzae tipo b, y requiere intubación traqueal precoz.
Es la laringitis supraglótica aguda. El agente productor principal es Haemophilus influenzae tipo b, y su incidencia ha disminuido drásticamente, hasta en un 80-90%, desde la vacunación universal del mismo(1). Otros gérmenes mucho menos frecuentes son: Streptococcus pyogenes, Streptococcus pneumoniae y Staphylococus aureus(6).
Puede existir un proceso catarral previo que, bruscamente, se agrava, con clínica que al principio puede recordar a la laringitis, pero con fiebre alta. Suelen faltar la afonía, el estridor y la tos perruna, presentan voz apagada y la tos es escasa. Hay un intenso dolor de garganta y dificultad para tragar, produciéndose salivación y babeo constantes (como en el absceso retrofaríngeo), permaneciendo sentados hacia adelante apoyados en los brazos, con la cabeza en hiperextensión y la boca abierta. Suele producir un estado tóxico, con palidez y dificultad respiratoria rápidamente progresiva, incluso con cianosis y coma(1,3,6).
Ante la mínima sospecha, hay que evitar maniobras que produzcan ansiedad en el niño, hasta no tener asegurada la vía aérea(1).
La radiografía lateral del cuello la confirma, con la típica imagen en porra o signo del pulgar, si el paciente no tiene compromiso respiratorio, y en el hemograma se suele observar leucocitosis intensa y neutrofilia. La epiglotis tumefacta de color rojo cereza a veces es visible en la simple inspección directa, pero puede llevarse a cabo una laringoscopia confirmatoria, siempre realizada en quirófano o UCIP(1).
La evolución espontánea es mala, incluso mortal, requiriendo establecer lo antes posible una vía aérea permeable, con intubación nasotraqueal precoz, incluso traqueotomía si aquella no fuera posible. Asimismo, debe ser tratada con antibióticos intravenosos, como cefotaxima, ceftriaxona o meropenem, hasta recibir el resultado del hemocultivo y cultivo local(1). La adrenalina no es eficaz y los corticoides pueden necesitarse, en ocasiones, para evitar complicaciones. Puede extubarse en general a los 3-4 días de evolución, por la buena respuesta a antibióticos(1).
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1.*** Roosevelt GE. Obstrucción inflamatoria aguda de las vías superiores. En: Kliegman RM et al., eds. Nelson. Tratado de Pediatría, vol. 2, 19ª ed. Barcelona: Elsevier; 2012. p. 1503-7.
2.*** Geelhoed G. Laringotraqueítis aguda. En: Cameron P, et al. eds. Tratado de Medicina de Urgencias Pediátricas. Madrid: Elsevier España; 2007. p. 158-61.
3.*** Callén Blecua M, Cortés Rico O. El pediatra de Atención Primaria y la laringitis aguda-crup. Documentos técnicos del Grupo de Vías Respiratorias de la AEPap. 2010. Disponible en: www.aepap.org/gvr/protocolos.htm
4.* Merino Alonso de Ozalla R, Ortega del Álamo P. Laringitis y otras causas de estridor. Disfonías. En: Muñoz Calvo MT, et al., eds. Pediatría Extrahospitalaria, 4ª ed. Majadahonda (Madrid): Ergon; 2008. p. 247-50.
5.** Malmierca Sánchez F, Pellegrini Belinchón J. Patología infecciosa laringotraqueal. En: del Pozo J, et al., eds. Tratado de Pediatría Extrahospitalaria, 2ª ed. Tomo I. Majadahonda (Madrid): Ergon; 2011. p. 377-84.
6.* Pastor-Durán X, Hernández-Martínez M. Procesos inflamatorios laringotraqueales. Laringitis. En: Cruz-Hernández M, et al., ed. Tratado de Pediatría. 9ª ed. Vol. II. Majadahonda (Madrid): Ergon; 2006. p. 1289-94.
7.* García Puig R, Krauel Jiménez-Salinas L, Sarquella Brugada G. Laringitis aguda. En: Benito J, et al., eds. Tratado de Urgencias en Pediatría. Majadahonda (Madrid): Ergon; 2005. p. 295-300.
8.* Geelhoed GC. Croup. Pediatr Pulmonol. 1997; 23: 370-4.
9.* Fernández Rodríguez B, Ordóñez Saez O. Laringitis. En: Martín Ferrer M. y cols. (eds), Manual de Urgencias en Pediatría. Hospital 12 de Octubre. Majadahonda (Madrid): Ergon; 2011. p. 527-33.
10.** Grau Olive JL, Torres Cañadillas C, Garrido Palomo R. Obstrucción de la vía aérea superior. En: del Pozo J, et al., eds. Tratado de Pediatría Extrahospitalaria, 2ª ed. Tomo II. Majadahonda (Madrid): Ergon; 2011. p. 1549-54.
11.* Díaz Carrión E. Laryngitis crup y estridor. Pediatr Integral. 2009; 13: 468-76.
12.* Westley CR, Cotton EK, Brooks JG. Nebulized racemic epinephrine by IPPB for the treatment of croup. Am J Dis Child. 1978; 132: 484-7.
13.* Stoney PJ, Chakrabarti MK. Experience of pulse oximetry in children presenting with croup. J Laryngol Otol. 1991; 105: 295-8.
14.*** Geelhoed GC, Turner J, Macdonald WB. Efficacy of a small single dose of oral dexamethasone for outpatient croup: A double blind placebo controlled clinical trial. BMJ. 1996; 313(7050): 140-2.
15.** Sparrow A, Geelhoed G. Prednisolone versus dexamethasone in croup: a randomised equivalence trial. Arch Dis Child. 2006; 91: 580-3.
16.* Mazza D, Wilkinson F, Turner T, Harris C. Evidence based guideline for the management of croup. Aust Fam Physician. 2008; 37(6 Spec No): 14-20.
17.** Calvo Rey C, García García ML, Casas Flecha I, Pérez Breña P. Infecciones respiratorias virales. Protocolos diagnóstico-terapéuticos de la AEP. Infectología Pediátrica, 3ª ed. Sociedad Española de Infectología Pediátrica, 2011. Disponible en: www.aeped.es/documentos/protocolos-infectologia
18.* Jabón Serradilla A, García Herrero MA. Laringitis. En: García Herrero MA, et al. eds. Algoritmos diagnóstico-terapéuticos en urgencias pediátricas en Atención Primaria. Madrid: Grupo 2 comunicación médica; 2012. p. 79-82.
19.* Arroba Basanta ML. Laringitis aguda (crup). An Pediatr. Monogr. 2003; 1: 55-61.
Bibliografía recomendada
– Roosevelt GE. Obstrucción inflamatoria aguda de las vías superiores. En: Kliegman RM, et al., eds. Nelson. Tratado de Pediatría, vol. 2, 19ª ed. Barcelona: Elsevier; 2012. p. 1503-7.
Amplia y muy reciente revisión y actualización de los procesos inflamatorios e infecciosos agudos que cursan con obstrucción de la vía respiratoria alta.
– Geelhoed G. Laringotraqueítis aguda. En: Cameron P, et al. eds. Tratado de Medicina de Urgencias Pediátricas. Madrid: Elsevier España; 2007. p. 158-61.
Revisión exhaustiva de la laringotraqueítis aguda desde el punto de vista de la medicina pediátrica de urgencia, por uno de los autores que más ha aportado al conocimiento de esta patología.
– Callén Blecua M, Cortés Rico O. El pediatra de Atención Primaria y la laringitis aguda-crup. Documentos técnicos del Grupo de Vías Respiratorias de la AEPap. 2010. Disponible en: www.aepap.org/gvr/protocolos.htm
Documento técnico del Grupo de Vías Respiratorias de la Asociación Española de Pediatría de Atención Primaria sobre laringitis, que revisa ampliamente todos los aspectos de esta patología, especialmente los relativos al tratamiento de la misma. Hace especial hincapié en el manejo del niño con laringitis en el Centro de Salud, presentando un algoritmo del mismo, y en la información para padres y cuidadores.
– Malmierca Sánchez F, Pellegrini Belinchón J. Patología infecciosa laringotraqueal. En: del Pozo J, et al., eds. Tratado de Pediatría Extrahospitalaria, 2ª ed. Tomo I. Majadahonda (Madrid): Ergon; 2011. p. 377-84.
Excelente y reciente revisión sobre las laringotraqueítis agudas infecciosas en Pediatría, y las principales entidades para el diagnóstico diferencial de las mismas.
– Westley CR, Cotton EK, Brooks JG. Nebulized racemic epinephrine by IPPB for the treatment of croup. Am J Dis Child. 1978; 132: 484-7.
Publicación que sirvió como base al score de Westley, probablemente el más utilizado en la evaluación de la gravedad en los cuadros de obstrucción de la vía respiratoria superior.
– Sparrow A, Geelhoed G. Prednisolone versus dexamethasone in croup: a randomised equivalence trial. Arch Dis Child. 2006; 91: 580-3.
Estudio comparativo sobre la eficacia de distintas pautas terapéuticas en el tratamiento del crup, especialmente del uso de una dosis única de distintos esteroides, sobre el porcentaje de pacientes que vuelven a consultar por el mismo proceso.
| Caso clínico |
|
Paciente varón, previamente sano, de 18 meses de edad, que consulta por tos seca y dificultad respiratoria. Antecedentes familiares, sin interés. Antecedentes personales, 2º/2 hermanos, embarazo, parto y periodo neonatal normales. Lactancia materna 6 meses, mixta desde los 4 meses, con introducción correcta de la alimentación complementaria. Ha cumplido con el calendario vacunal oficial y además ha recibido la vacuna de rotavirus y neumococo. Desarrollo psicomotor y crecimiento corporal normales. Desde el inicio de la guardería, a los 4 meses, ha padecido múltiples infecciones respiratorias de vías altas y un episodio de bronquiolitis, que fueron todos tratados ambulatoriamente. Proceso actual Estando previamente bien, el niño comienza hace 2 días con rinorrea seromucosa, tos escasa y fiebre de 38°C. Hace unas horas la tos es más persistente, en accesos, perruna, con disfonía y, en ocasiones, sobre todo con el llanto, emite un ruido rudo al coger el aire. Acude a la consulta de su pediatra por este motivo. A la exploración, mantiene buen estado general, aunque presenta estridor inspiratorio, con ventilación normal y leve tiraje supraesternal. Frecuencia respiratoria 30/min, FC: 130 lpm, TºC: 38,1º, saturación de O2: 97%. Su pediatra le administra una dosis de prednisolona oral, se le dan normas generales y se le envía a su domicilio sin otro tratamiento. Seis horas después, el paciente es llevado a urgencias por empeoramiento clínico. El niño presenta afectación media del estado general, llanto ronco y débil, está algo obnubilado, con discreta palidez cutánea, estridor inconstante y tiraje a los 3 niveles, con hipoventilación media y sin estertores añadidos a la auscultación. La saturación de O2 es del 90%. Se administra una dosis nebulizada de 500 mcgr de budesonida diluída en 5 ml de suero salino y se decide el ingreso hospitalario. Durante el ingreso, recibe 3 dosis de adrenalina 1:1.000 nebulizada, a dosis de 0,5 ml/kg separadas media hora, con escasa respuesta inmediata, y 6 horas después otra dosis posterior de budesonida nebulizada, sin cambios. A las 10 horas presenta fiebre de 39,5°C, y tos intensa ronca y dificultad respiratoria progresiva, por lo que se decide su ingreso en UCI. Ante la mala evolución el paciente es intubado, y durante el procedimiento se realiza el diagnóstico y se obtiene un cultivo de secreciones respiratorias. |