|
| Temas de FC |
J.C. López Robledillo
Unidad de Reumatología Pediátrica. Hospital Infantil Universitario Niño Jesús
| Resumen
La osteoporosis es un trastorno esquelético que se caracteriza por disminución de la masa ósea y alteración de la calidad del hueso que conduce a fracturas. Puede tener un origen primario, debido a una anormalidad ósea intrínseca (generalmente, de origen genético), o ser secundaria a una patología médica subyacente y/o su tratamiento. Causas de osteoporosis secundaria, incluyen: inmovilidad, leucemia, enfermedades inflamatorias crónicas, tratamiento con glucocorticoides, hipogonadismo, mal nutrición, etc. La osteoporosis en niños puede cursar de forma silente hasta que se produce una fractura. Una historia de fracturas vertebrales o de fracturas múltiples de bajo impacto son indicadores de fragilidad ósea infantil. En las formas genéticas de osteoporosis, como la osteogénesis imperfecta, pueden estar presentes rasgos faciales característicos: escleróticas azules, dentinogénesis imperfecta e hipermovilidad. La densitometría de rayos X de doble fotón es la técnica preferida para estudiar la masa ósea en niños y adolescentes. Los resultados obtenidos deberían ajustarse, entre otros, por edad, sexo y tamaño corporal, por lo que se requieren curvas de referencia adecuadas. Las principales medidas a tener en cuenta para la prevención y tratamiento de la osteoporosis en niños y adolescentes son: la práctica deportiva regular, la ausencia de hábitos tóxicos y una alimentación que garantice los aportes necesarios de calcio y vitamina D. El tratamiento farmacológico se basa en el empleo racional de bifosfonatos en niños con formas graves de osteoporosis. |
| Abstract
Osteoporosis is defined as a bone disorder with low bone mass and altered bone quality leading to fractures, it may be primary due to an intrinsic bone abnormality (usually genetic in origin) or secondary due to an underlying medical condition and/or its treatment. Causes for secondary osteoporosis include immobility, leukemia, inflammatory conditions, glucocorticoid therapy, hypogonadism and poor nutrition. Osteoporosis in children may occur silently until a fracture occurs. A history of axial skeletal fractures or multiple fractures from low biomechanical force may be indicators of skeletal fragility and should raise concern for osteoporosis. In genetic forms of primary osteoporosis, such as osteogenesis imperfecta, exam findings can include characteristic facial features, blue sclerae, dentinogenesis imperfecta, and hypermobility. Dual-energy x-ray absorptiometry (DXA) is the preferred method for assessing bone mineral content in children and adolescents Obtained results are affected by age, sex, body mass, height, bone age, environmental factors and illnesses The mean values of age matched control group are used as a reference point for diagnosis of osteoporosis. Regular sports, the absence of toxic habits and food to ensure the recommended calcium and vitamin D intake are the main measures to be taken into account for the prevention and treatment of osteoporosis in children and adolescents. Drug treatment is based on the rational use of bisphosphonates in children with severe forms of osteoporosis. |
Palabras clave: Osteoporosis pediátrica; Fragilidad ósea; Densitometría ósea; Vitamina D; Bifosfonatos
Key words: Pediatric osteoporosis; Bone fragility; Bone densitometry; Vitamin D; Bisphosphonates
Pediatr Integral 2017; XXI (3): 160-169
Evaluación y tratamiento de la osteoporosis en niños
Introducción
Las fracturas son relativamente frecuentes en niños mayores y adolescentes y, por lo general, no se deben a un problema de fragilidad ósea; así vemos como, aproximadamente, la mitad de los varones y un tercio de las mujeres antes de los 16 años han sufrido algún tipo de fractura relacionadas, por lo general, con traumatismos de impacto(1). La fragilidad, sin embargo, debe sospecharse ante fracturas de mínimo impacto, en determinados contextos y ante la presencia de determinados hallazgos clínicos o de exploraciones complementarias asociadas que se abordarán a continuación.
La osteoporosis (OP) es una enfermedad generalizada del esqueleto que se caracteriza por una resistencia ósea disminuida, que conlleva un riesgo elevado de padecer fracturas. En adultos, se conoce como “la epidemia silenciosa”, debido a que suele pasar inadvertida hasta que se producen fracturas(2). La OP es mucho más frecuente en mujeres después de la menopausia a partir de los 50-55 años(3), pero es muy importante recalcar que no solo la padecen adultos y ancianos, también niños y adolescentes la pueden desarrollar.
La prevalencia de OP en Pediatría no está establecida, pero no es una patología infrecuente; como ejemplo, contamos con estudios observacionales que han demostrado como supervivientes de cáncer, una vez finalizado el tratamiento, presentan una masa ósea disminuida. Otros estudios han observado que el 16% de los niños con leucemia linfoblástica aguda(4) y el 7% de los niños con enfermedades reumáticas sistémicas desarrollan fracturas de compresión vertebral en los 30 días que siguen al diagnóstico(5).
Aunque existen múltiples definiciones, la conferencia de consenso del National Institutes of Health establece, en el año 2000, que la OP es un: “trastorno esquelético caracterizado por una resistencia ósea alterada que predispone a un riesgo de fractura elevado”(6).
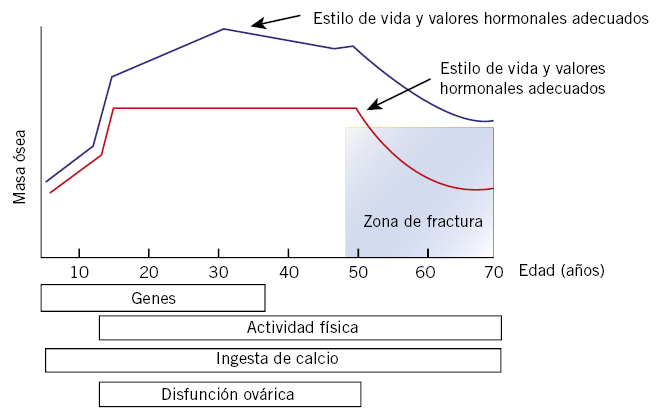
La resistencia ósea depende fundamentalmente del crecimiento y mineralización del esqueleto, proceso que se inicia durante el desarrollo fetal y continúa a ritmos diferentes durante la infancia y la adolescencia. Poco después, se alcanza el pico máximo de MO que representaría el “capital óseo” del que se dispondrá en la edad adulta. A partir de entonces, la masa ósea se mantiene constante hasta los 40-45 años de la vida, momento en el que empieza a disminuir paulatinamente hasta sobrepasar un determinado valor (umbral de fractura) y entrar en la zona teórica de mayor riesgo de sufrir fracturas (Fig. 1)(7,8).
Figura 1. Curvas de masa ósea (densidad mineral ósea) normal y alterada.
La MO está determinada fundamentalmente por la genética(9), pero también lo está por el tipo de alimentación, la actividad física, la exposición solar y el consumo de determinados fármacos, entre otros (Tabla I).
Por tanto, cualquier factor que incida sobre estos determinantes, puede provocar alteración de la calidad ósea, que se traducirá en disminución de la resistencia del hueso y, por tanto, en un aumento de su fragilidad(10).
La osteoporosis primaria ocurre debido a un defecto esquelético intrínseco de origen genético o idiopático. La mayoría de los casos de fragilidad ósea genética, se deben a mutaciones en los genes del colágeno tipo I (COL1A1 y COL1A2) que corresponden a diferentes tipos de osteogénesis imperfecta (OI). La historia familiar o la presencia de determinados rasgos característicos, como: escleróticas azules, dentinogénesis imperfecta, laxitud ligamentaria y deficiencia auditiva, nos orientan al diagnóstico(11), pero su ausencia no lo descarta, por lo que ante un niño con fracturas de repetición sin una enfermedad crónica subyacente, debemos sospechar OI.
La osteoporosis juvenil idiopática es otra forma rara de osteoporosis primaria y es un diagnóstico de exclusión, se presenta típicamente antes de la pubertad y espontáneamente remite después de la pubertad. Sus características son: dolor de hueso, dificultades para caminar y fracturas metafisarias y vertebrales(12).
La osteoporosis secundaria se produce en enfermedades crónicas, debido a los efectos del proceso de la enfermedad sobre el esqueleto, su tratamiento o por ambas circunstancias(13). Como ejemplos tenemos: anorexia nerviosa(14), malnutrición, inmovilidad prolongada(15), hipogonadismo, enfermedades tumorales(16), enfermedades inflamatorias crónicas(17), tratamiento prolongado con glucocorticoides(18), anticonvulsivantes, etc.
La tabla II enumera algunas de las condiciones más frecuentes que resultan en la reducción de la masa ósea en los niños.
Evaluación de la masa ósea
La masa ósea puede evaluarse mediante diversas técnicas que se han ido desarrollando con el paso del tiempo. La densitometría dual fotónica de Rayos X se considera en la actualidad válida y fiable para el estudio de la masa ósea en niños y adolescentes con mínima radiación. Otras técnicas, como la ecografía y la tomografía, no están suficientemente validadas en la actualidad, reservándose para casos determinados.
A continuación, se exponen las técnicas más habituales para el estudio de la masa ósea.
Densitometría
La densitometría obtenida mediante absorcimetría dual fotónica de Rayos X (DEXA) constituye el procedimiento más adecuado para la cuantificación de la masa ósea. Se trata de una prueba cómoda, precisa, incruenta y que aporta escasa radiación.
La masa ósea no es una medida de densidad volumétrica real, ya que se cuantifica como contenido mineral óseo en gramos por área de superficie ósea seleccionada. Este hecho se debe tener en cuenta, ya que los huesos de los niños, a diferencia de los adultos, no crecen y modelan de forma uniforme en las tres dimensiones con el paso del tiempo. De esta manera, se tiende a sobrestimar la masa ósea en niños grandes y a infraestimar en los pequeños(20).
En población adulta, la densidad mineral ósea (DMO) se expresa comúnmente como “puntuación T”, que es un parámetro que se define, como la desviación estándar de la DMO del paciente en un momento determinado, con respecto a la DMO del pico de masa ósea considerado como normal que se alcanza, por lo general, a los 20 años.
Según la recomendación oficial de la International Society of Clinical Densitometry en niños y adolescentes, debido a que todavía no se ha alcanzado el pico de masa ósea, la DMO debe expresarse como “puntuación Z” que representa la masa ósea ajustada según edad, sexo y tamaño corporal (en ocasiones, también se ajusta por raza).
Aunque los datos basados en la población, sobre la relación entre la DMO y el desarrollo de fractura, siguen siendo limitados, se dispone de curvas de referencia poblacionales para la masa ósea de columna lumbar y cuello femoral, fundamentalmente(21-24).
En niños y adolescentes, se puede evaluar mediante densitometría, tanto el esqueleto axial (habitualmente, columna lumbar) como el periférico (cadera, extremo distal del radio, etc.), existiendo la posibilidad de realizar una evaluación corporal total que puede incluir partes blandas. Esta última opción se reserva para el estudio de enfermedades crónicas que cursan con malnutrición o presentan déficits musculares o esqueléticos.
En la práctica clínica habitual, la evaluación de la columna lumbar es la recomendable, dada la variabilidad existente en la masa ósea de la cadera en niños en crecimiento(25).
El seguimiento de la masa ósea se recomienda realizar con carácter anual, pero el intervalo mínimo podría fijarse a partir de 6 meses.
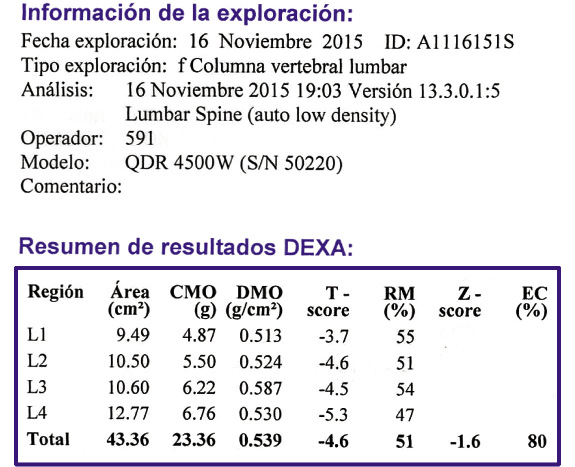
En la figura 2, se muestra un ejemplo de un informe de resultado de la densitometría de columna vertebral lumbar realizada a un paciente de riesgo.
Figura 2. Informe de una densitometría dual fotónica de Rx de columna lumbar.
Obsérvese en este informe, que la densidad mineral ósea (DMO) de la totalidad de 4 vértebras lumbares consecutivas se expresa en 0,539 g/cm2 y que la puntuación Z corresponde a -1,6 desviaciones estándar por debajo de la media de una población normal española ajustada por edad y sexo.
Se objetiva una puntuación Z de -1,6 que es considerada normal en relación a un grupo poblacional de la misma edad y sexo.
Las indicaciones para realizar una evaluación de la masa ósea mediante densitometría han de tener en cuenta fundamentalmente el riesgo del desarrollo de fracturas, como son: la edad del paciente en el momento de la fractura, presencia de antecedentes familiares de fragilidad ósea, enfermedad subyacente grave y recibir tratamientos osteopenizantes.
En la tabla III, se relacionan las principales indicaciones propuestas para realizar una densitometría ósea según la Academia Americana de Pediatría (AAP).
Hay que tener en cuenta que la evaluación de la MO no nos informa sobre la fortaleza ósea del niño y que la presencia de un contenido mineral óseo disminuido no siempre es indicativa de osteoporosis.
Ecografía y tomografía
En la actualidad, disponemos de otros métodos para cuantificar la MO, como son: la ecografía de calcáneo y de falanges y la tomografía computerizada cuantitativa (qCT), que puede ser periférica (pQCT) para evaluar miembros inferiores con menos radiación(27-30).
Histología
En casos seleccionados, estaría indicada la realización de una biopsia ósea en ilíaco, para realizar estudio histomorfométrico.
En la tabla IV, se exponen las principales técnicas que se han empleado para la valoración de la masa ósea. Debemos hacer hincapié en que la densitometría ósea (DEXA) es la que se considera más idónea y debe siempre ajustarse a una población de referencia adecuada.
Diagnóstico
En muchos casos, la fragilidad ósea cursa de forma asintomática hasta que se produce una fractura y aparece dolor, alteraciones de la postura o la marcha, deformidades del raquis, etc. Pacientes con osteoporosis juvenil idiopática suelen presentar dolor mecánico de instauración gradual, habitualmente en miembros inferiores que suele definirse como disconfort para caminar.
No es infrecuente un historial de fracturas previas o que el paciente aporte radiografías o densitometrías alteradas sugestivas de desmineralización o defecto en la formación ósea, que nos pueden hacer sospechar fragilidad ósea.
En otras ocasiones, se objetivarán síntomas y signos de una enfermedad subyacente, ya sea esta genética o adquirida, relacionable con el desarrollo de OP.
Cuando se produce una fractura o se constata el haberla padecido, es importante tener en cuenta sus características de presentación, para determinar si puede ser patológica o “significativa”, para ello, hay que tener en cuenta el número de fracturas, su mecanismo de producción y localización.
En niños, las fracturas de cadera, fémur y vertebrales son raras, por lo que su presencia siempre debe alertarnos. Así mismo, las fracturas que se producen espontáneamente, o suceden ante mínimo traumatismo o manipulación, igualmente nos harán pensar en que son patológicas y, por tanto, existe fragilidad ósea.
La exploración de un paciente con OP, por lo general, es normal, pero pueden objetivarse determinados hallazgos, como talla baja y cifosis o cifoescoliosis, cuando se afecta el raquis. Las deformidades de huesos largos son características de formas graves de las enfermedades metabólicas óseas. Anomalías torácicas, como pectus carinatum o excavatum, también pueden estar presentes. Con respecto a la movilidad, tanto la hiperlaxitud articular como la hipomovilidad, pueden estar presentes en enfermos con fragilidad ósea. También, puede objetivarse alteración de la marcha o de la postura consecuencia del dolor óseo.
En los síndromes de fragilidad ósea hereditaria, son característicos: determinados rasgos faciales, escleras azules, dentinogénesis imperfecta, hiperlaxitud, etc.
La Organización Mundial de la Salud establece para el diagnóstico de OP en la población adulta, valores de DMO de, al menos, 2,5 desviaciones estándar por debajo del pico de MO considerado normal en adultos jóvenes sanos del mismo sexo y raza.
En niños y adolescentes, esta definición técnica no es apropiada, ya que todavía no se ha alcanzado el pico de MO y, por tanto, no se puede referenciar a dicho valor normalizado. Se impone, por tanto, una definición operativa como la propuesta por ISCD(31,32,33), en la que se requiere la presencia de cualquiera de los siguientes:
1. Al menos, una fractura vertebral (aplastamiento) en ausencia de enfermedad local o traumatismo de alta energía.
2. Historia de fractura clínicamente significativa y una puntuación Z de la DMO ≤ -2,0.
Por fractura clínicamente significativa se entiende la presencia de, al menos, una de las situaciones siguientes:
• Dos o más fracturas de hueso largo hasta los 10 años de edad.
• Tres o más fracturas de hueso largo en cualquier edad hasta 19 años de edad.
Es muy importante tener en cuenta que valores de puntuación Z de la masa ósea > -2,0, no excluyen la posibilidad de una situación de fragilidad esquelética con riesgo elevado de fractura, por lo tanto, el diagnóstico de osteoporosis en niños y adolescentes no debe hacerse basándose únicamente en criterios técnicos (densitométricos).
A diferencia de los adultos, donde la osteopenia se define como una puntuación T entre -1 y -2,5, el uso del término “osteopenia” no es apropiado en niños, recomendándose en su lugar, la expresión “masa ósea disminuida para la edad cronológica”.
En la figura 3, se diagrama la actitud que debe tenerse en cuenta para realizar un diagnóstico correcto de osteoporosis según las recomendaciones de expertos.
Figura 3. Orientación diagnóstica de osteoporosis infantil.
Manejo práctico de la fragilidad ósea
El estudio de un paciente con fragilidad ósea o sospecha de padecerla ha de iniciarse mediante una anamnesis dirigida y exploración física pertinente para determinar el estatus de salud ósea.
Los principales factores que han de tenerse en cuenta, se detallan en la tabla V.
A continuación, dependiendo de los hallazgos clínicos objetivados, se valorarán las exploraciones complementarias que se detallan en la tabla VI, que nos permitan caracterizar el estatus de fragilidad ósea y diagnosticar OP si está presente.
La determinación de calcio y creatinina en orina (de segunda micción preferiblemente), puede ser útil para valorar la ingesta de calcio y la posibilidad de hipercalciuria.
La fosfatasa alcalina (total o ósea) y la osteocalcina son marcadores de formación ósea.
La deoxypyridinolina, N-telopeptido del colágeno tipo I (NTx), C-telopeptido del colágeno tipo I (CTx) y la creatinina urinaria son marcadores de resorción ósea.
Los marcadores bioquímicos de remodelado óseo, aunque se han empleado en determinadas situaciones(34), su uso clínico habitual es limitado, dado que no existen datos normativos que faciliten su interpretación adecuada.
En ocasiones, las determinaciones de laboratorio pueden orientar a determinados diagnósticos como, por ejemplo: hiperparatiroidismo secundario (Ca sérico normal o elevado con niveles de P normales o disminuidos y PTH elevada), hipoparatiroidismo (Ca disminuido y P normal o elevado con PTH disminuida), pseudohipoparatiroidismo (Ca disminido, P normal y PTH normal o elevado).
Los niveles de magnesio (Mg) proporcionan un índice del contenido corporal total de Mg. Si está disminuido puede inhibir la secreción y funcionamiento normal de la PTH.
Prevención y tratamiento
Medidas generales
La práctica deportiva regular, la ausencia de hábitos tóxicos y la alimentación que garantice los aportes de calcio y vitamina D recomendados, son las principales medidas que han de tenerse en cuenta para la prevención y tratamiento de la osteoporosis en niños y adolescentes.
La actividad física y el ejercicio habitual(35,36) son las primeras medidas que han de tenerse en cuenta, cuando esto sea posible. Por ello, se debe fomentar la práctica deportiva en cualquier grupo de edad.
La alimentación debe ser variada y equilibrada, favoreciendo el consumo de lácteos y derivados para garantizar los aportes considerados beneficiosos para nuestro metabolismo óseo. No debemos olvidar que la leche humana es la fuente óptima de calcio en los primeros meses de vida.
La exposición solar favorece la síntesis adecuada de vitamina D, esencial para el metabolismo óseo, por ello debe promoverse siempre que se pueda, 10-15 minutos al día podrían ser suficientes.
Tanto el consumo de tabaco como el consumo excesivo de cafeína (café y refrescos de cola) se han asociado con una mala salud ósea.
Calcio
Dentro de los factores nutricionales, el calcio es el más importante. La capacidad de absorción del calcio dietético depende, entre otros: de la cantidad ofertada, del contenido en vitamina D, de la relación calcio/fósforo y de la presencia en los alimentos de sustancias que favorezcan o interfieran en esta. En general, la biodisponibilidad es baja, no superando el 30% en la leche. Estas variaciones parecen depender del efecto favorecedor de la lactosa, la caseína y la relación Ca/P en la primera y la presencia de fitatos y otros componentes de la fibra, que interfieren la absorción, en la segunda. Por otra parte, el contenido en vitamina D, al favorecer la absorción intestinal del Ca, también influye decisivamente.
Las necesidades de calcio para cada grupo de edad se exponen en la tabla VII, y dependen de los requerimientos fisiológicos variables con el crecimiento y desarrollo.
Durante este periodo, es importante la dieta rica en lácteos y derivados que garantice un aporte de calcio adecuado para la correcta salud esquelética, sabiendo que existe controversia sobre la eficacia de esta intervención aislada para prevenir las fracturas por fragilidad. En este sentido, se ha constatado que los suplementos de calcio no repercuten de forma significativa en la densidad mineral ósea(37).
La adquisición de hábitos de alimentación saludable a edades tempranas se asocia al consumo adecuado de calcio en edades posteriores.
Es importante tener en cuenta que la suplementación dietética de calcio durante la preadolescencia puede ser un factor clave para optimizar el pico de masa ósea(39).
Vitamina D
La vitamina D desempeña un papel importante en la regulación del metabolismo Ca/P, mejorando la absorción intestinal y renal de ambos.
La exposición solar es el principal estímulo para la síntesis cutánea de vitamina D mediante la transformación de su provitamina.
Se recomienda un aporte diario adecuado de vitamina D a toda la población, ya sea a través de la dieta o mediante suplementos, según la tabla VIII.
Se ha intentado correlacionar la masa ósea con niveles adecuados de vitamina D(40), sin embargo, no hay evidencia suficiente sobre su efecto en la reducción del riesgo de fractura por fragilidad ósea.
Se recomienda suplementación con vitamina D en las siguientes situaciones:
• Recién nacidos hasta finalizar el primer año. En forma medicamentosa, si es lactado al pecho, y mediante la utilización de fórmulas enriquecidas si la lactancia es artificial.
• Niños de 1 y 2 años que deben tomar productos lácteos desnatados (historia familiar de obesidad, dislipidemia o accidentes cardiovasculares).
• Niños mayores que toman menos de un litro diario de leche sin fortificar en vitamina D.
• Adolescentes que no llegan a tomar 400 UI diarias. En estos casos, se aconsejan productos lácteos u otros alimentos fortificados con vitamina D.
• Los niños con riesgo especial de deficiencia en vitamina D (malabsorción, tratamiento con anticomiciales) deben recibir diariamente dosis más altas en función de la tasa sérica de 25-OHCC. Se aconseja monitorizar esta vigilancia cada 3 meses.
• Todos los niños cuya tasa de 25-OHCC sea inferior a 50 nmol/l hasta su normalización.
El nivel de 25 OH vitamina D se considera el mejor indicador de vitamina D en el organismo, aunque en niños, no existe acuerdo sobre los niveles deseables. Se asume, en general, que valores de 50 ng/ml son adecuados y seguros.
En adultos, se considera deficiencia en vitamina D, tasas de 25-OHCC inferiores a 50 nmol/ (o < 20 ng/ml); mientras que, por encima de 80–75 nmol/ (>30 ng/ml) está asegurada la suficiencia y, aunque no hay consenso sobre las citadas cifras en niños, es aconsejable mantener niveles por encima de 50 nmol/l(41).
Bisfosfonatos
El tratamiento farmacológico de la osteoporosis se basa fundamentalmente en el empleo de bifosfonatos; dado que, aunque fuera de ficha técnica, son los agentes que se han empleado con mayor frecuencia. Su eficacia y seguridad no están totalmente determinadas; por lo que su uso debe considerarse en casos seleccionados, como las formas graves de osteoporosis primaria o la presencia de fracturas significativas en las formas secundarias.
Son análogos sintéticos de los pirofosfatos presentes en la estructura ósea, que se unen a la hidroxiapatita inhibiendo la reabsorción ósea mediada por los osteoclastos. A dosis elevadas, también tienen acción osteoblástica. Constituyen un grupo heterogéneo y difieren en su mecanismo de acción y efectos clínicos. En el ámbito pediátrico, su uso se ha centrado fundamentalmente en el tratamiento de las formas graves de osteogénesis imperfecta con pamidronato intravenoso. Paulatinamente, se ha ido generando experiencia en la prevención y tratamiento de la osteoporosis secundaria (inmovilización prolongada en patología neuromuscular y tratamiento esteroideo, fundamentalmente), pero existe poco consenso en cuanto al tipo de bifosfonato a utilizar, dosis, forma de administración más adecuada y duración del tratamiento(42-51). Los efectos secundarios a largo plazo, aún no son totalmente conocidos, por lo que debemos ser cautos a la hora de utilizarlos en este tipo de pacientes en crecimiento y, sobre todo, en las niñas al llegar a la edad fértil.
En la tabla IX, se exponen los principales bifosfonatos utilizados en el tratamiento de la osteoporosis en la edad pediátrica.
Otros fármacos
Denosumab
Se trata de un anticuerpo monoclonal humano (IgG2) que se dirige y se une con gran afinidad y especificidad al RANKL (ligando de receptor activador para el factor nuclear kappa B), impidiendo la activación de su receptor, RANK, en la superficie de los precursores de los osteoclastos y en los osteoclastos. Al impedir la interacción del RANKL/RANK, se inhibe la formación, la función y la supervivencia de los osteoclastos, lo que, a su vez, provoca la disminución de la resorción ósea en el hueso trabecular y cortical.
Se ha empleado en pacientes con formas graves de osteogénesis imperfecta, como alternativa a los bisfosfonatos. Se administra semestralmente por vía subcutánea. En la tabla X, se detallan sus características.
Datos clave
1. La OP es muy frecuente en la población adulta a partir de una determinada edad y se considera una epidemia silenciosa. En niños y adolescentes con enfermedades crónicas no es infrecuente, existiendo un riesgo elevado de fracturas que impactan en la capacidad funcional y calidad de vida de pacientes y familiares.
2. En niños, las fracturas de cadera, fémur y vertebrales son raras, por lo que su presencia siempre debe hacernos sospechar fragilidad. Las fracturas espontáneas, o que suceden ante mínimo traumatismo o manipulación, igualmente nos harán pensar que son patológicas.
3. Una historia de fracturas de repetición en un niño, debe hacernos sospechar un síndrome hereditario de fragilidad ósea, una vez que se haya descartado un proceso secundario. Se ha de tener en cuenta que un estudio genético negativo no descarta el diagnóstico de osteogénesis imperfecta.
4. El pico de masa ósea se produce en la adolescencia tardía, por lo que es importante tener en cuenta que la calidad de hueso acumulada durante la infancia y juventud actúa protegiendo contra la aparición de osteoporosis y fracturas en la edad adulta. El ejercicio físico y los aportes suficientes de calcio en los años preadolescentes pueden ser un factor clave para optimizar el pico de masa ósea.
5. El desarrollo de osteoporosis en la edad adulta puede verse condicionada por el estado nutricional durante la infancia, especialmente en lo referente a los aportes de calcio y vitamina D.
6. El método ideal para evaluar la masa ósea es la densitometría dual fotónica de rayos X (DEXA), pero debe interpretarse con cautela, dependiendo del contexto del paciente y de su historial de fracturas. El área anatómica que debe evaluarse preferentemente es la columna lumbar.
7. El diagnóstico de OP debe realizarse teniendo en cuenta las recomendaciones internacionales vigentes, considerando que no siempre es necesaria la densitometría ósea para establecerlo.
8. Las medidas generales, como: una dieta adecuada rica en lácteos y derivados, el ejercicio regular, la exposición solar y evitar tóxicos, como alcohol y tabaco, son claves para la prevención y tratamiento de la fragilidad ósea.
9. Los suplementos de calcio y vitamina D se realizarán para satisfacer las necesidades recomendadas por expertos. No está indicado monitorizar los niveles de vitamina D en niños sanos. La exposición solar sigue siendo la fuente principal de síntesis de esta vitamina.
10. En la actualidad, se dispone de experiencia creciente para el tratamiento de formas graves de OP con fármacos antiresortivos. Los bisfosfonatos, tanto orales como IV, han demostrado eficacia y seguridad en niños y adolescentes, aunque su indicación no figura todavía en ficha técnica.
Bibliografía
Los asteriscos reflejan el interés del artículo según los autores.
1.* Landin LA. Epidemiology of children’s fractures. J Pediatr Orthop B. 1997; 6: 79-83.
2. Clinician’s Guide to Prevention and Treatment of Osteoporosis: Guideline National Osteoporosis Fundación 2014. Issue, Version 1. Disponible en: https://nof.org/files/nof/public/content/file/2791/upload/919.pdf. 12 abril, 2014; Acceso 15 de Marzo, 2017.
3. Díez A, Puig J, Martínez MT, Guelar AM, Cucurul J, Mellibovsky L, et al. Aproximación a los costes de fractura osteoporótica de fémur en España. Med Clin. 1989; 92: 721-3.
4.* Halton J, Gaboury I, Grant R, Alos N, Cummings EA, Matzinger M, et al. Advanced vertebral fracture among newly diagnosed children with acute lymphoblastic leukemia: results of the Canadian Steroid-Associated Osteoporosis in the Pediatric Population (STOPP) research program. J Bone Miner Res. 2009; 24: 1326-34.
5.* Huber AM, Gaboury I, Cabral DA, Lang B, Ni A, Stephure D, et al. Prevalent vertebral fractures among children initiating glucocorticoid therapy for the treatment of rheumatic disorders. Arthritis Care Res. 2010; 62: 516-26.
6. NIH. Osteoporosis prevention, diagnosis, and therapy. NIH Consens Statement. 2000; 17: 1-45.
7.* Curiel D, Serrano B, Puentes G, et al. Densidad mineral ósea en niños y adolescentes medida por absorciometría dual de rayos X. Revista Española de Enfermedades Metabólicas Óseas. 2000; 9: 137-41.
8. Theintz G, Buchs B, Rizolli R. Longitudinal monitoring of bone mass accumulation in healthy adolescents: Evidence for a marked reduction after 16 years of age at the levels of lumbar spine and femoral neck in female subjects. J Clin EndocrinolMetab. 1992; 75: 1060-5.
9. Greenfield EM, Golderg VM. Genetic determination of bone density. Lancet. 1998; 350: 1263-4.
10.** Baroncelli G, Bertelloni S, Sodini F, Saggese G. Osteoporosis in children and adolescents: etiology and management. Paediatr Drugs. 2005; 7: 295-323.
11. Venturi G, Tedeschi E, Mottes M, Valli M, Camilot M, Viglio S, et al. Osteogenesis imperfecta: clinical, biochemical and molecular findings. Clin Genet. 2006; 70: 131-9.
12. Lorenc RS. Idiopathic juvenile osteoporosis. Calcif Tissue Int. 2002; 70: 395-7.
13.** Bianchi, ML. Causes of secondary pediatric osteoporosis. Pediatric endocrinology reviews: PER. 2007; 10: 424-36.
14. Lucas AR, Melton LJ 3rd, Crowson CS, O’Fallon WM. Long-term fracture risk among women with anorexia nervosa: a population-based cohort study. Mayo Clin Proc. 1999; 74: 972-7.
15.** Fehlings D1, Switzer L, Agarwal P, Wong C, Sochett E, Stevenson R, et al. Informing evidence-based clinical practice guidelines for children with cerebral palsy at risk of osteoporosis: a systematic review. Dev Med Child Neurol. 2012; 54: 106-16.
16. Vassilopoulou-Sellin R, Brosnan P, Delpassand A, Zietz H, Klein MJ, Jaffe N. Osteopenia in young adult survivors of childhood cancer. Med Pediatr Oncol. 1999; 32: 272-8.
17.** French AR, Mason T, Nelson AM, Crowson CS, O’Fallon WM, Khosla S, et al. Osteopenia in adults with a history of juvenile rheumatoid arthritis. A population based study. J Rheumatol. 2002; 29: 1065-70.
18. Mushtaq T, Aluned SF. The impact of corticosteroids on growth and bone health. Arch Dis Child. 2002; 87: 93-6.
19.*** Golden NH, Abrams SA, Committee on Nutrition. Optimizing bone health in children and adolescents. Pediatrics. 2014; 134: 1229-43.
20.* Short DF1, Gilsanz V, Kalkwarf HJ, Lappe JM, Oberfield S, Shepherd JA, et al. Anthropometric models of bone mineral content and areal bone mineral density based on the bone mineral density in childhood study. Osteoporos Int. 2015; 26: 1099-108.
21.* Yeste D, Del Río L, Carrascosa A. Valores de contenido mineral óseo, densidad mineral ósea y densidad mineral ósea volumétrica en niños y adolescentes. En: Argente J, Carrascosa A, Gracia R, Rodríguez F, editores. Tratado de Endocrinología de la infancia y adolescencia. Barcelona: Doyma; 2000: 1501-12.
22. Carrascosa A, Ballabriga A. Patrones de crecimiento y composición corporal. En: Ballabriga A, Carrascosa A, editores. Nutrición en la infancia y adolescencia. 3 ed. Madrid: Ergon; 2006: 1289-319.
23. Carrascosa A. Masa ósea y nutrición. En: Ballabriga A, Carrascosa A, editores. Nutrición en la infancia y adolescencia. 3 ed. Madrid: Ergon; 2006: 919-49.
24.** Zemel BS, Kalkwarf HJ, Gilsanz V, Lappe JM, Oberfield S, Shepherd JA, et al. Revised reference curves for bone mineral content and areal bone mineral density according to age and sex for black and non-black children: results of the bone mineral density in childhood study. J Clin Endocrinol Metab. 2011; 96: 3160-9.
25. Gilsanz V. Bone density in children: A review of the available techniques and indications. Eur J Radiol. 1998; 26: 177-82.
26.*** Bachrach LK, Sills IN. Clinical report –bone densitometry in children and adolescents. Pediatrics. 2011; 127: 189-94.
27. Genant HK, Engelke K, Fuerst T. Noninvasive assessment of bone mineral and structure: State of the art. J Bone Miner Res. 1996; 11: 707-30.
28. Blankoert F, Corter B, Coquerelle P. Ultrasoubd velocity through the phalanges in normal and osteoporotic patients. Calcif Tiss Int. 1999; 64: 28-33.
29.* Martínez MJ, Redondo D, Conde F, Redondo P, Alonso Franch M. Gráficas longitudinales de velocidad de conducción media de ultrasonidos en falanges. Estudio nutricional de Castilla y León. Junta de CyL, editores. Valladolid 2009.
30.* Falcini F, Bindi G, Simonini G, Stagi S, Galluzi F, Masi L, et al. Bone status evaluation with calcaneal ultrasound in children with chronic rheumatic diseases. A one year followup study. J Rheumatol. 2003; 30: 179-84.
31.** The Writing Group for the ISCD Position Development Conference. Diagnosis of osteoporosis in men, premenopausal women, and children. J Clin Densitom. 2004; 7: 17-26.
32. Baim S, Leonard MB, Bianchi ML, Hans DB, Kalkwarf HJ, Langman CB, et al. Official Positions of the International Society for Clinical Densitometry and executive summary of the 2007 ISCD Pediatric Position Development Conference. J Clin Densitom. 2008; 11: 6-21.
33.*** Gordon CM, Leonard MB, Zemel BS, International Society for Clinical Densitometry. 2013 Pediatric Position Development Conference: executive summary and reflections. J Clin Densitom. 2014; 17: 219-24.
34. Cimaz R, Gattorno M, Sormani MP, Falcini F, Zulian F, Lepore L, et al. Changes in markers of bone turnover and inflammatory variables during alendronate therapy in pediatric patients with rheumatic diseases. J Rheumatol. 2002; 29: 1786-92.
35.** Lappe JM, Watson P, Gilsanz V, Hangartner T, Kalkwarf HJ, Oberfield S, et al. The longitudinal effects of physical activity and dietary calcium on bone mass accrual across stages of pubertal development. J Bone Miner Res. 2015; 30: 156-64.
36.* Nikander R, Sievänen H, Heinonen A, et al. Targeted exercise against osteoporosis: a systematic review and meta-analysis for optimising bone strength throughout life. BMC medicine. 2010; 8: 47.
37.** Winzenberg TM, Shaw KA, Fryer J, Jones G. Calcium supplementation for improving bone mineral density in children. Cochrane Database of Systematic Reviews, Issue I. 2009.
38.*** Martínez Suárez V, Moreno Villares J.M, Dalmau Serra J. Recomendaciones de ingesta de calcio y vitamina D: posicionamiento del Comité de Nutrición de la Asociación Española de Pediatría. Rev Pediatr Aten Primaria. 2013; 15: 181-8.
39. Johnston CC, Miller JZ, Slemenda CW. Calcium supplementation and increased in bone mineral density in children. N Engl J Med. 1992; 327: 82-7.
40.* Bischoff-Ferrari HA, Dietrich t, Orav EJ. Positive association between 25 (OH)D levels and bone mineral density: A population-based study of younger and older adults. Am J Med. 2004; 116: 634-9.
41.* Bischoff-Ferrari HA, Giovannucci E, Willett WC. Estimation of optimal serum concentrations of 25-OHcc for multiple health outcomes. Am J Clin Nutr. 2006; 84: 18-28.
42.** Thornton J, Ashcroft DM, Mughal MZ, Elliott RA, O’Neill TW, Symmons D. Systematic review of effectiveness of bisphosphonates in treatment of low bone mineral density and fragility fractures in juvenile idiopathic arthritis. Arch Dis Child. 2006; 91: 753-61.
43. Ward LM, Petryk A, Gordon CM. Use of bisphosphonates in the treatment of pediatric osteoporosis. Int J Clin Rheumatol. 2009; 4: 657-72.
44.*** Eghbali-Fatourechi G. Bisphosphonate therapy in pediatric patients. J Diabetes Metab Disord. 2014; 13: 109.
45. Bianchi ML, Cimaz R, Bardare M, Zulian F, Lepore L, Boncompagni A, et al. Efficacy and safety of alendronate for the treatment of osteoporosis in diffuse connective tissue diseases in children: a prospective multicenter study. Arthritis Rheum. 2000; 43: 1960-6.
46. Cimaz R, Gattorno M, Sormani MP, Falcini F, Zulian F, Lepore L, et al. Changes in markers of bone turnover and inflammatory variables during alendronate therapy in pediatric patients with rheumatic diseases. J Rheumatol. 2002; 29: 1786-92.
47.** Steelman J, Zeitler P. Treatment of symptomatic pediatric osteoporosis with cyclic single-day intravenous pamidronate infusions. J Pediatr. 2003; 142: 417-23.
48.** Galindo Zavala R, Núñez Cuadros E, Díaz Cordovés-Rego G, Urda Cardona AL. Advances in the treatment of secondary osteoporosis. An Pediatr (Barc). 2014; 81: 399.
49.** Martínez-Soto T, Pacaud D, Stephure D, Trussell R, Huang C. Treatment of symptomatic osteoporosis in children: a comparison of two pamidronate dosage regimens. J Pediatr Endocrinol Metab. 2011; 24: 271-4.
50. Zoledronic acid (zoledronate) in children with osteogénesis imperfecta. Sánchez-Sánchez LM, Cabrera-Pedroza AU, Palacios-Saucedo G, de la Fuente-Cortez B. Gac Med Mex. 2015; 151: 164-8.
51.** George S, Weber DR, Kaplan P, Hummel K, Monk HM, Levine MA. Short-Term Safety of Zoledronic Acid in Young Patients with Bone Disorders: An Extensive Institutional Experience. J Clin Endocrinol Metab. 2015; 100: 4163-71.
Bibliografía recomendada
– Golden NH, Abrams SA, Committee on Nutrition. Optimizing bone health in children and adolescents. Pediatrics. 2014; 134: 1229-43.
Revisión sobre la adquisición de la masa ósea en niños y adolescentes, mediante medidas generales que el pediatra debe conocer dado su papel relevante para lo optimización de la salud ósea en la población infantil.
– Martínez Suárez V, Moreno Villares J, Dalmau Serra J. Recomendaciones de ingesta de calcio y vitamina D: posicionamiento del Comité de Nutrición de la Asociación Española de Pediatría. An Pediatr (Barc). 2012; 77: 57.
Posicionamiento de la Asociación Española de Pediatría, con recomendaciones para la valoración de necesidades de Ca y vitamina D y el uso racional de suplementos e ingestión de productos fortificados.
– Alonso Franch M, Redondo Del Río MP, Suárez Cortina L. En nombre del Comité de Nutrición de la Asociación Española de Pediatría. Nutrición infantil y salud ósea. An Pediatr (Barc). 2010; 72: 80.e1-11. doi: 10.1016/j.anpedi.2009.08.018.
Excelente revisión sobre osteoporosis pediátrica. Se establece la importancia de la adquisición del pico de masa ósea y su conservación, abordando los diferentes determinantes de la masa ósea, con especial énfasis en los aspectos nutricionales. También, se detallan los métodos de evaluación de la masa ósea, destacando los métodos no radiológicos, como la densitometría ósea y algunos valores normativos existentes al respecto.
– Saraff V, Högler W. Endocrinology and adolescence: Osteoporosis in children: diagnosis and management. Eur J Endocrinol. 2015; 173: R185-97.
Revisión muy completa sobre la fragilidad ósea en niños y adolescentes. Se revisan las causas secundarias de osteoporosis y su manejo adecuado mediante su correcto diagnóstico y tratamiento.
| Caso clínico |
|
Paciente de 9 años de edad. Motivo de consulta: dolor intenso en región dorsal. Antecedentes familiares: fractura de cadera osteoporótica en abuela paterna. Hipotiroidismo en tratamiento sustitutivo en madre. Antecedentes personales: gestación 36 semanas, parto eutócico. PRN: 2,100 g. Lactancia artificial. Enfermedades previas: artritis idiopática juvenil sistémica diagnosticada a los 3 años y 6 meses de edad que ha cursado en forma de brotes, en número de 2-3 durante los dos primeros años, predominando las manifestaciones sistémicas (fiebre, exantema y anemización). Estos brotes requirieron para su control, el empleo de glucocorticoides a dosis altas. Al tercer año de evolución, presentó nuevo brote sistémico con: fiebre, pericarditis y poliartritis de grandes y pequeñas articulaciones. Se inició tratamiento con metotrexate subcutáneo y glucocorticoides a dosis de 1,5 mg/kg/día durante dos semanas, con lo que se controló parcialmente la enfermedad y se comienza deprivación esteroidea manteniendo el metotrexate a su máxima dosis. Historia actual: paciente que acude fuera de cita a la consulta de Reumatología, por presentar dolor de instauración aguda en región dorsolumbar desde hace 2 días. Se acompaña de limitación para la movilidad y le impide realizar sus actividades cotidianas, obligándole a permanecer en cama. El dolor se alivia parcialmente con reposo y analgésicos y no se acompaña de fiebre ni alteración del estado general. Es la primera vez que le ocurre y no se acompaña de fiebre ni manifestaciones generales. Está en tratamiento con prednisona 7,5 mg al día, desde hace 10 días (semanas antes había recibido dosis de hasta 45 mg/día con deprivación rápida) y metotrexate 15 mg semanales por vía subcutánea. No refiere dolor ni tumefacción articular a ningún nivel en las dos semanas previas, siendo su capacidad funcional normal. Exploración física: buen estado general. Afebril. Peso, talla. Adenopatías laterocervicales rodaderas de 1,5 cm. No exantemas. ACP normal. Abdomen: hepatoesplenomegalia. Musculoesquelético: • Marcha no se explora por dolor. • Actitud fetal en cama. • Movilidad cervical conservada sin puntos dolorosos. • Rectificación lordosis fisiológica lumbar. • Dolor a la palpación en apófisis espinosas D10-L1 con contractura musculatura paravertebral. • Maniobras sacroilíacas sin hallazgos patológicos. • Maniobras de elongación ciática normales. • No debilidad muscular, ROT presentes y simétricos. • No signos inflamatorios articulares. • Atrofia ambos cuádriceps. Analítica urgente: hemograma y PCR normales. Radiología: Rx columna dorsal y lumbar: cuerpos vertebrales explorados con platillos bien definidos y refuerzo de la trabeculación. Pérdida significativa de altura de cuerpos vertebrales D11 y L3 sin esclerosis ni alteración en partes blandas adyacentes Conclusión: osteoporosis, colapsos vertebrales aislados D11 y L3. Juicio clínico: dorsalgia aguda por aplastamientos vertebrales. Artritis idiopática juvenil sistémica sin actividad en la actualidad.
|