|
| El Rincón del Residente |
Coordinadores:
I. Noriega Echevarría*, E. Pérez Costa**, D. Rodríguez Álvarez**, M. García Boyano**
*Residente de Pediatría del Hospital Universitario Infantil Niño Jesús. Madrid. **Residentes de Pediatría del Hospital Universitario Infantil La Paz. Madrid.
Autores:
M. Polo de Dios*, M. Sánchez Magdaleno*, T. Pavón López*, C. Criado Muriel**
*Residente Hospital Universitario de Salamanca. **Médico adjunto especialista en Nefrología Infantil Hospital Universitario de Salamanca. Servicio Nefrología Infantil. Hospital Universitario de Salamanca
|
Lactante de 18 meses que por episodio febril sin foco se realiza analítica, objetivándose un potasio de 1,2 mmol/L y resto de iones normales. Tensión arterial normal. Electrocardiograma normal. No vómitos ni diarrea. |
Pediatr Integral 2019; XXIII (3): 162 – 168
Caso clínico MIR. Haz tu diagnóstico.
Lactante con hipopotasemia
Caso clínico
Niña de 18 meses, de etnia gitana, que presenta en una analítica de sangre (extraída en el contexto del estudio de un cuadro febril sin foco), un potasio de 1,2 mmol/L. No presentaba vómitos ni diarrea. No refería debilidad muscular, mialgias ni otra sintomatología acompañante. No refería tratamientos ni patología previa. Electrocardiograma normal. Tensión arterial normal.
Resto de la analítica normal, exceptuando una leve alcalosis metabólica. Constantes conservadas.
1. Ante la hipopotasemia de nuestro paciente, ¿cuál sería la prueba complementaria que nos daría más información?
a. Iones en orina en micción aislada.
b. Orina de 24 horas.
c. Radiografía de tórax.
d. Función hepática.
e. Ecocardiograma.
Respuesta correcta: a. Iones en orina en micción aislada.
Ver comentario pregunta 1
2. Nuestra paciente, de raza gitana, presenta: hipopotasemia, pérdida de potasio por la orina, presión arterial normal. En los iones en orina, también destaca una hipocalciuria. Ante estos hallazgos, ¿cuál podría ser el diagnóstico de sospecha?
a. Síndrome de Liddle.
b. Síndrome de Bartter.
c. Síndrome de Gitelman.
d. Síndrome de Fanconi.
e. No presenta tubulopatía.
Respuesta correcta: c. Síndrome de Gitelman.
Ver comentario pregunta 2
3. ¿Qué dato nos ayudaría más en el diagnóstico diferencial entre el síndrome de Bartter y el Gitelman?
a. Calcio en orina.
b. Magnesio en sangre.
c. Potasio en sangre.
d. Calcio en sangre.
e. Cloro en sangre.
Respuesta correcta: a. Calcio en orina.
Ver comentario pregunta 3
4. ¿Cuál es el tratamiento fundamental del síndrome de Gitelman?
a. Suplementos de potasio y magnesio.
b. Inhibidores de la enzima conversora de angiotensina (IECA) y potasio.
c. Suplementos de potasio y fósforo.
d. Calcio antagonistas y suplementos de magnesio.
e. Suplementos de fósforo y magnesio.
Respuesta correcta: a. Suplementos de potasio y magnesio.
Ver comentario pregunta 4
Comentario pregunta 1
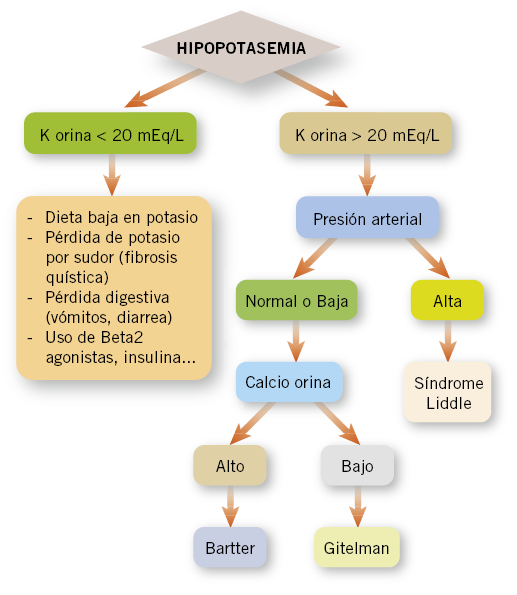
La hipopotasemia (Fig. 1) podría ser debida a pérdidas renales, digestivas y por piel.
Nuestra paciente no sugiere patología gastrointestinal, por lo que la prueba complementaria que nos daría más información serían los iones en orina. Y la forma ideal de recogerlo sería en una micción aislada, coincidente con la analítica de sangre. Una vez obtenidos los iones en orina, se calculará la excreción fraccionada de potasio (EFK), que nos ayudará en el diagnóstico diferencial entre una hipopotasemia de origen renal y extrarrenal. Considerando normal una EFK (%) de 8,43 ± 3,24. Si estuviese aumentado, nos indicaría pérdida renal de potasio.
La fórmula es la siguiente:
| Creatinina plasmática x Potasio en orina | x 100 | |
| Creatinina en orina x Potasio plasmático |
Nuestra paciente tenía una EFK de 16%, por lo que está elevada, considerando, por tanto, que hay una pérdida renal de potasio.
b. En la práctica está restringida a pacientes continentes. Los iones en orina en micción aislada junto con la analítica nos daría más información que la orina de 24 horas.
c. Radiografía de tórax. No estaría indicada en un primer momento.
d. Función hepática. No estaría indicado en un primer momento.
e. Ecocardiograma. No estaría indicado en un primer momento.
Comentario pregunta 2
El síndrome de Gitelman es de herencia autosómica recesiva. Las mutaciones responsables se localizan en el gen SCL12A3, que codifica el cotransportador de sodio-cloro, con depleción de volumen secundariamente, por lo que se produce una estimulación del sistema renina angiotensina aldosterona, con hipopotasemia y alcalosis metabólica consecuente.
a. El síndrome de Liddle se produce por una mutación en el gen que codifica para el canal de sodio, por lo que aumenta la reabsorción del sodio y, por tanto, un aumento de reabsorción de agua, que condiciona una hipertensión y edemas.
b. El síndrome de Bartter, condicionado por una alteración genética en el transportador sodio- 2cloro- potasio. Puede producir una hipopotasemia grave, alcalosis metabólica, hipercalciuria e hipomagnesemia.
d. El síndrome de Fanconi cursa con pérdida urinaria de todo tipo de sustancias, excepto de magnesio. Se produce una acidosis secundaria al defecto en la reabsorción de bicarbonato.
e. Sí presenta una tubulopatía.
Comentario pregunta 3
En el síndrome de Bartter hay hipercalciuria y en el síndrome de Gitelman hipocalciuria. En ambos hay hipopotasemia e hipomagnesemia. Pudiendo haber excepciones.
b. Magnesio en sangre. En ambos hay hipomagnesemia.
c. Potasio en sangre. En ambos hay hipopotasemia.
d. Calcio en sangre. Lo que nos diferencia ambos es el calcio en la orina.
e. Cloro en sangre. No se objetivan diferencias.
Comentario pregunta 4
El tratamiento comprende: suplementos de potasio (cloruro potásico), magnesio en forma de sales, indometacina o diuréticos ahorradores de potasio, y una dieta rica en potasio, magnesio y sodio.
b. Inhibidores de la enzima conversora de angiotensina (IECA) y potasio. El tratamiento fundamental son los suplementos de potasio y magnesio.
c. Suplementos de potasio y fósforo. El tratamiento fundamental son los suplementos de potasio y magnesio.
d. Calcio antagonistas y suplementos de magnesio. El tratamiento fundamental son los suplementos de potasio y magnesio.
e. Suplementos de fósforo y magnesio. El tratamiento fundamental son los suplementos de potasio y magnesio.
Discusión
El síndrome de Gitelman(1) es de herencia autosómica recesiva. Se debe a mutaciones en el gen SLC12A3, que codifica el cotransportador Na-Cl, ubicado en el túbulo distal. Es el lugar de acción de los diuréticos tipo tiazidas. La inactividad de este cotransportador produce una pérdida de ClNa, con depleción de volumen secundariamente. Ello conlleva a una estimulación del sistema renina–angiotensina- aldosterona, con hipopotasemia y alcalosis metabólica consecuente. También hay una reducción en la expresión del canal de magnesio, por lo que hay hipomagnesemia y un aumento de la reabsorción de calcio, causando hipocalciuria, ya que al no reabsorberse sodio, el calcio no tiene con quien intercambiarse. Este dato nos permite el diagnóstico diferencial con el Bartter.
La clínica puede ser inexistente en la mayoría de los casos o expresarse en formas leves o incluso graves. Hay: avidez por la sal, presión arterial baja o normal, intolerancia al ejercicio, debilidad muscular y retraso en el crecimiento. Las formas graves producirían tetania o convulsiones.
Puede haber alteraciones del electrocardiograma.
El diagnóstico diferencial se hace con el síndrome de Bartter y con la hipomagnesemia de origen renal con hipocalciuria.
El tratamiento es con suplementos de potasio (cloruro potásico), magnesio en forma de sales, indometacina o diuréticos ahorradores de potasio. Y una dieta rica en potasio, magnesio y sodio.
Palabras clave
Síndrome de Gitelman; Hipopotasemia; Alcalosis metabólica; Gitelman Syndrome; Hypokalemia; Metabolic alkalosis.
Bibliografía
1. Waldegger S, Bartter- KM, Gitelman-, and Related Syndromes. In: Geary D, Schaefer F (eds). Pediatric Kidney Disease. Springer, Berlín, Heidelberg. 2016. p. 905-20.
2. Espinosa L. Valoración de la función renal. Pediatría Integral. 2017; 21 (8): 549-55.
3. Ariceta G, Rodríguez Soriano J. Inherited tubulopathies with metabolic alkalosis. Semin Nephrol. 2006; 26: 422-33.
4. Asociación Española de Nefrología Pediátrica. Nefrología Pediátrica. Manual práctico. Madrid: Editorial Médica Panamericana; 2011. p. 20-41.