|
| El Rincón del Residente |
Coordinadores:
S. Criado Camargo*, R. Vila de Frutos**, L. García Espinosa*, M. García Boyano*
*Residentes de Pediatría del Hospital Universitario Infantil La Paz. Madrid. **Residente de Pediatría del Hospital Universitario Infantil Niño Jesús. Madrid.
Autores:
M. Rodríguez Martínez*, A. Molina Cambra**
*Residente de Pediatría. **Adjunto de Pediatría. Hospital Universitario y Politécnico la Fe
|
El Rincón del Residente es una apuesta arriesgada de Pediatría Integral. No hemos querido hacer una sección por residentes para residentes. Yendo más allá, hemos querido hacer una sección por residentes para todo aquel que pueda estar interesado. Tiene la intención de ser un espacio para publicaciones hechas por residentes sobre casos clínicos e imágenes entre otras. |
Pediatr Integral 2019; XXIII (8): 427.e1 – 427.e5
Imagen en Pediatría Clínica.
Haz tu diagnóstico
Apneas a estudio, no todo es lo que parece
Historia clínica
Lactante de 7 semanas que consulta en urgencias pediátricas por episodios de apnea y estancamiento ponderal. La madre refiere que se producen desde que comenzó con bronquiolitis (dos semanas previas), acompañado de un progresivo rechazo de las tomas, tanto al pecho como con biberón, con escasa tolerancia a las mismas (regurgitación/vómitos…) y de una progresiva pérdida generalizada de tono muscular.
Antecedentes personales
Embarazo, parto y perinatal sin incidencias, vacunación correcta. Ingreso previo durante 3 días por bronquiolitis, dado de alta hace 10 días con diagnóstico de bronquiolitis, sin otros antecedentes de interés.
Antecedentes familiares
Padres sanos, hermana de 3 años exprematura ingresó en UCI neonatal por bronquiolitis.
Exploración física
Peso: 3,660 kg. Tª: 36,9ºC. SatO2: 100%. FC: 168 lpm. FR: 32 rpm.
Triángulo de evaluación pediátrica: estable. Regular estado general, normocoloración de piel y mucosas. Mucosa labial seca. Disminución del panículo adiposo con pliegue cutáneo positivo. Hemodinámicamente estable con buena perfusión periférica. Pulsos periféricos presentes y simétricos. No exantemas ni petequias. No adenopatías. No edemas. No distrés.
ORL: discreta hiperemia faríngea, no exudados. Otoscopia normal.
ACP: buena ventilación pulmonar bilateral sin ruidos sobreañadidos ni soplos. Abdomen: blando y depresible. No puntos dolorosos. Peristaltismo normal. No masas ni megalias. No hernias.
Neurológico: conciencia, tono muscular y reactividad postural normales; mirada alerta y orientada. No asimetrías aparentes de pares craneales. F.A.: normotensa. Signos meníngeos negativos.
Pruebas complementarias
• Bioquímica: Cr: 0,18. GOT y GPT: normales. PCR de 1,7 mg/L. No alteraciones iónicas.
• Hemograma: hemoglobina: 11 g/dl; hematocrito: 32%; leucocitos: 13.680/mm3 (5.230 neutrófilos, 6.760 linfocitos, 1.490 monocitos), plaquetas 67.200/mm3.
• Sedimento urinario: normal.
• PCR virus respiratorios en frotis naso-faríngeo: PCR positiva de adenovirus.
• Radiografía de tórax: discreta prominencia perihiliar sin alteraciones en campos pulmonares.
¿Cuál es el diagnóstico?
a. Bronquiolitis.
b. Apnea de causa obstructiva.
c. Faringoamigdalitis aguda.
d. Gastroenteritis aguda.
e. Tosferina.
Respuesta correcta b. Apnea de causa obstructiva.
Respuestas
a. La bronquiolitis(1) se define como el primer episodio agudo de sibilancias, en el contexto de una enfermedad respiratoria viral que afecta a lactantes <24 meses; aunque es la infección del tracto respiratorio inferior más frecuente en el lactante y la apnea puede ser un síntoma de dicha enfermedad, en este caso, la auscultación del paciente es normal (es una enfermedad de diagnóstico clínico).
c. La faringoamigdalitis aguda(2) es un proceso agudo febril con inflamación de mucosas del área faringoamigdalar, pudiendo presentar: eritema, edema, exudado, úlceras o vesículas.
d. La gastroenteritis(3) aguda es la inflamación de la mucosa gástrica e intestinal, habitualmente de causa infecciosa, que cursa habitualmente con deposiciones líquidas en número aumentado y suele acompañarse de: vómitos, fiebre y dolor abdominal, clínica no presentada por nuestra paciente.
e. Por último, la tosferina(4) es una infección respiratoria aguda causada por la bacteria Bordetella pertussis. La apnea ocurre casi exclusivamente en lactantes, principalmente en los menores de seis meses y generalmente se asocia con un paroxismo de tos. Los síntomas más frecuentes son: tos (paroxística o no), rinorrea, cianosis, vómitos o escaso aumento ponderal, leucocitosis con linfocitosis y fiebre escasa. Nuestro paciente presenta solo la clínica de apnea y escaso aumento ponderal, por lo que no sería la primera opción diagnóstica en la que pensaríamos.
Comentario
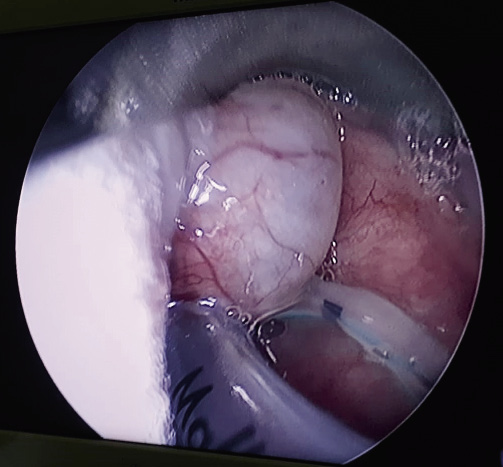
En la imagen de la fibrobroncoscopia (Fig. 1), podemos observar una tumoración de aspecto quístico en la base de la lengua, que compromete de manera importante la luz de la vía aérea.
Figura 1.
La imagen de la ecografía cervical (Fig. 2) evidencia una lesión quística de 1,2 cm de diámetro en línea media, discretamente lateralizada en la base base de la lengua/vallécula.
Figura 2.
El quiste epitelial de vallécula(5) es una causa poco frecuente de anomalía congénita de la vía aérea superior (incidencia exacta desconocida, se estima alrededor de 1 por 300.000 nacimientos al año), asintomático en adultos; en general, en la infancia se presenta con: estridor inspiratorio, dificultad en la alimentación, fallo de medro y/o distrés respiratorio; en raras ocasiones, puede debutar con un episodio aparentemente letal o incluso la muerte por obstrucción de la vía aérea superior. La laringomalacia suele ser un hallazgo asociado. Los quistes de vallécula se deben diferenciar del tiroides lingual ectópico, de aspecto más hemorrágico y sólido. Por esta razón(6), aunque el diagnóstico se confirma con endoscopia de hipofaringe, se debe completar el estudio endoscópico con una ecografía cervical antes de llegar al diagnóstico definitivo.
Se completa estudio con ecografía de cuello, con informe de quiste de 1,2 cm de diámetro en línea media, discretamente lateralizado a la izquierda en topografía de base de lengua/vallécula.
Las opciones terapéuticas(7) son: resección quirúrgica abierta, resección endoscópica asistida por láser o marsupialización.
Finalmente, se realizó exéresis-marsupialización del quiste sin incidencias, permitiéndose el destete posterior de la ventilación mecánica con desaparición de apnea, adquiriendo buena tolerancia oral, adecuada ganancia ponderal y franca mejoría de la hipotonía, por lo que es dado de alta con seguimiento posterior en consulta externa de otorrino infantil y pediatría general.
Palabras clave
Lactante; Apneas; Breastfeeding baby; Apnea.
Bibliografía
1. Cansino Campuzano A. Bronquitis y bronquiolitis. Pediatría Integral [Internet]. 2012. Número 1, curso V. Disponible en: https://www.pediatriaintegral.es/numeros-anteriores/publicacion-2012-01/bronquitis-y-bronquiolitis/.
2. Álvez González F, Sánchez Lastres J. Faringoamigdalitis aguda. Asociación Española de Pediatría [Internet]. Disponible en: https://www.aeped.es/sites/default/files/documentos/faringoamigdalitis.pdf.
3. Mosqueda Peña R, Rojo Conejo P. Gastroenteritis aguda. Asociación Española de Pediatría [Internet]; Disponible en: https://www.aeped.es/sites/default/files/documentos/gea.pdf.
4. UpToDate [Internet]. Uptodate.com. 2019 [citado el 14 de mayo de 2019]. Disponible en: https://www.uptodate.com/contents/pertussis-infection-in-infants-and-children-clinical-features-and-diagnosis.
5. Remón García C, Delgado Pecellín I, Castillo Reguera Y, Hurtado Mingo A, Obando Santaella I, González Valencia J. Quiste de vallécula como causa infrecuente de episodio aparentemente letal. Anales de Pediatría. 2011; 74: 278-80.
6. Peñarrocha Terés J, Hernández-Gancedo C. Malformaciones congénitas de la vía aérea superior. Pediatría Integral [Internet]. 2013. Número 5, curso V. Disponible en: https://www.pediatriaintegral.es/numeros-anteriores/publicacion-2013-06/malformaciones-congenitas-de-la-via-aerea-superior/.
7. UpToDate [Internet]. Uptodate.com. 2019 [citado el 14 de mayo de 2019]. Disponible en: https://www.uptodate.com/contents/congenital-anomalies-of-the-larynx.