|
| Temas de FC |
I. Vitoria Miñana
Servicio de Pediatría. Hospital La Fe. Valencia
| Resumen
Se revisan los trastornos cutáneos más frecuentes en el recién nacido y en el lactante. Las lesiones cutáneas benignas transitorias del recién nacido incluyen el exantema toxo-alérgico, la melanosis pustulosa neonatal, el acné y la miliaria, fundamentalmente. Se discuten las características especiales de la piel del neonato. Las manchas de nacimiento pueden ser vasculares (malformaciones, angioma) y pigmentadas (lesiones melanocíticas, nevus melanocíticos y mosaicismos). Los hemangiomas se clasifican en superficiales y profundos y su importancia reside en la localización o el tamaño. La dermatitis del pañal es una enfermedad multicausal que se puede prevenir con una adecuada higiene. Su complicación más frecuente es la sobreinfección por Candida albicans. |
| Abstract
It is reviewed the most common cutaneous disorders in newborns and infants. The benign transitory lesions of newborn include the erythema toxicum neonatorum, neonatal pustular melanosis, neonatal acne and miliaria. The skin of newborn have special characteristics that are discussed. The birthmarks can be vascular (malformations or angiomas) and pigmented (melanocytic lesions, melanocytic nevi and Mosaicisms) The hemangiomas are classified in superficial and deep.Their importance is based on the size or location. Diaper rash or diaper dermatitis is a multicausal disease that can be prevent with higienic practices. The most frequent complication is the superinfection of Candida albicans. |
Palabras clave: Manchas de nacimiento; Nevus melanocítico; Dermatitis del pañal.
Key words: Birthmark; Melanocytic nevi; Diaper rash.
Pediatr Integral 2012; XVI(3): 195-208
Trastornos cutáneos más frecuentes del recién nacido y del lactante. Dermatitis del pañal
Lesiones cutáneas transitorias benignas del recién nacido
La piel del neonato tiene unas características anatómicas y fisiológicas relacionadas con su papel en la regulación de la temperatura y como barrera antiinfecciosa. Hay una serie de lesiones cutáneas benignas transitorias propias de esta época de la vida que merece la pena recordar pues, en la mayoría de casos, tan sólo hay que tranquilizar a los padres y así evitar la yatrogenia con el empleo de sustancias innecesarias(1). Las más importantes son las dermatosis, los trastornos vasomotores y las lesiones cutáneas relacionadas con el parto, así como las manchas de nacimiento vasculares y pigmentadas(2).
Dermatosis
Exantema toxo-alérgico del recién nacido
También se conoce como eritema tóxico neonatorum. Se trata de una erupción cutánea benigna autolimitada. Afecta a uno de cada tres neonatos, siendo más rara en el prematuro. Se inicia entre las 24-48 horas de vida y desaparece hacia los 7-10 días, aunque en ocasiones puede durar varias semanas. También, se han descrito casos de inicio más tardío, así como recurrencias.
Las lesiones afectan, sobre todo, a cara, cuello, espalda y, en menor intensidad, a los miembros (Fig. 1). Son máculas eritematosas extensas con lesiones pápulo-pustulosas en su superficie. Suelen respetarse las palmas de las manos y las plantas de los pies. Las lesiones pueden ir variando de lugar durante su evolución.
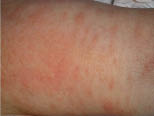
Figura 1. Exantema toxoalérgico del recién nacido.
El neonato no presenta afectación sistémica. La etiología es desconocida. La teoría, basada en una posible enfermedad injerto contra huésped transitoria, producida por el paso de linfocitos maternos en el momento del parto acompañado de una eosinofilia localizada en las vesículas, es la responsable de que se conozca como exantema toxo-alérgico(3).
El exantema toxo-alérgico no precisa ningún tratamiento. Este exantema no debe confundirse con otros que pueden requerir tratamiento tales como:
a) Foliculitis. Las pústulas están más agrupadas y el eritema papuloso es menos amplio. El agente más frecuente es Staphylococcus aureus y, más raramente, Haemophilus influenzae. En el análisis de la pústula se observan neutrófilos, así como la bacteria responsable. A partir de la foliculitis se puede producir un impétigo(4).
b) Infección herpética diseminada. En este caso, hay una afectación sistémica general y, en el análisis histológico, se observan las características células gigantes multinucleadas.
Melanosis pustulosa neonatal benigna
Se trata también de una alteración benigna autolimitada. Se observa en menos del 1% de los neonatos a término de raza blanca y hasta en el 5% de los recién nacidos de raza negra a término.
Se trata de pequeñas pústulas superficiales que se rompen con facilidad, dejando un collarete de escama fina y máculas hiperpigmentadas. Las pústulas perduran sólo 48 horas, pero las máculas pueden persistir durante varios meses. Aparecen sobre todo en el tórax, la nuca, la región lumbar y la región maleolar. Las lesiones se rompen fácilmente y producen escamas blanquecinas que rodean una mácula hiperpigmentada (Fig. 2).
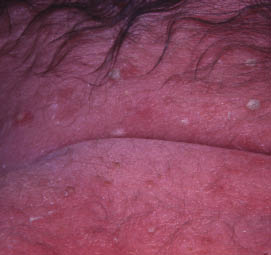
Figura 2. Melanosis pustulosa neonatal.
Si se realiza una tinción de Wright del contenido de la lesión, se observarán neutrófilos, escasos eosinófilos y detritus celulares sin microorganismos. Las lesiones se resuelven en uno o dos días.
Según algunos autores, la melanosis pustulosa neonatal y el exantema toxo-alérgico serían el mismo cuadro; por lo que, deberían llamarse pustulosis estériles transitorias neonatales.
Hiperplasia de las glándulas sebáceas
Son lesiones muy pequeñas, en cabeza de alfiler, numerosas, confinadas habitualmente en la barbilla, labio superior y nariz. Desaparecen en unas semanas. Estas lesiones contienen lípidos sebáceos y podrían ser una manifestación de la estimulación androgénica materna del folículo pilosebáceo.
Milia o millium
Se trata de quistes de color blanco perlado o amarillento de 1 a 2 mm de diámetro, denominados así por recordar los granos de mijo. Aparecen en casi el 40% de neonatos. Los lugares más afectados son las mejillas, la frente y el mentón, aunque pueden estar presentes en otras localizaciones (Fig. 3) Las lesiones pueden ser únicas (millium) o múltiples. Las pápulas son pequeños quistes epiteliales formados por restos de queratinocitos. Probablemente, a nivel de la cavidad oral, las perlas de Epstein tengan el mismo significado(5).

Figura 3. Quiste epitelial en escroto.
Miliaria
La miliaria es una dermatitis vesiculosa o pustulosa secundaria a la retención intraepidérmica de la secreción glandular. Hay dos tipos de miliaria: cristalina y rubra.
Si la vesícula se forma en el estrato córneo se denomina miliaria cristalina o sudamina. Se trata de vesículas claras de 1-2 mm, superficiales y no inflamatorias, que se rompen fácilmente (Fig. 4).
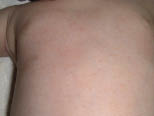
Figura 4. Miliaria cristalina en tronco.
Si la obstrucción es más profunda se acompaña de inflamación, denominándose miliaria rubra. En este caso son pequeñas pápulas eritematosas agrupadas habitualmente en los pliegues cutáneos y zonas abrigadas con mucha ropa.
Ya que las glándulas sudoríparas del neonato aún no funcionan correctamente, el calentamiento exagerado, la elevada temperatura ambiental o el arropamiento excesivo favorecen su aparición.
Acné neonatal
Las lesiones son comedones, pápulas inflamatorias y pústulas limitadas habitualmente a la cara. Aparece en el neonato y desaparece espontáneamente en unas semanas.
Necrosis de la grasa subcutánea
Son nódulos o placas induradas con eritema o sin él producidos por isquemia, que genera una necrosis del panículo adiposo del recién nacido. Suelen limitarse al área de traumatismo o isquemia local (mejillas, nalgas, espalda, brazos o muslos).
Ampollas de succión
Las ampollas de succión son lesiones en la mano, muñeca o brazos, llenas de un líquido claro o abiertas y en proceso de curación. En observaciones de fetos in utero por ecografía se ha constatado que el feto succiona frecuentemente y que puede hacerlo sobre sus manos o antebrazos. No se precisa tratamiento.
Trastornos vasomotores
Cutis marmorata fisiológico
El recién nacido tiene una gran inestabilidad vasomotora que puede producir una característica coloración cutánea, semejante al veteado marmóreo, con líneas irregulares más oscuras entre espacios más pálidos y que se denomina cutis marmorata (Fig. 5). Esta manifestación también se observa en el niño mayor coincidiendo con el incremento brusco de la temperatura en el caso de un proceso febril.
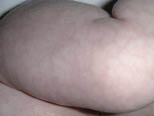
Figura 5. Cutis marmorata.
Coloración en arlequín
También es un fenómeno vasomotor sin trascendencia clínica, que consiste en que medio cuerpo está mucho más sonrosado que el otro hemicuerpo. La línea de separación es, a veces, muy bien delimitada. Ocurre en los primeros 3-5 días y es muy raro.
Cianosis periférica
El color de la piel de los neonatos de raza blanca es el sonrosado excepto en las manos y los pies, los cuales pueden tener cianosis, que puede ser también perioral (Fig. 6) en las primeras horas de vida. Esta cianosis perioral debe desaparecer aumentando la temperatura del niño si está frío. Asimismo, el color de las manos o los pies mejora con una suave fricción al lograr una reacción vasomotora rápida. Si la cianosis periférica persiste más de 24 horas, debe interpretarse como signo inespecífico de enfermedad (infección, patología pulmonar, metabólica…).
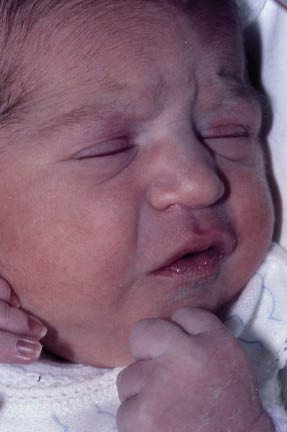
Figura 6. Cianosis perioral y de las manos en la primera hora de vida. Labios sonrosados.
Si la cianosis es central, afectará a los labios y a la lengua y no mejorará al aumentar la temperatura. Si la causa es respiratoria, mejorará el color con la administración de oxígeno pero si es cardiaca (cortocircuito derecha-izquierda), tampoco apreciaremos grandes cambios.
Lesiones cutáneas relacionadas con el parto
La mayoría de las lesiones cutáneas relacionadas con el parto son benignas y se resuelven espontáneamente.
Equimosis
Las equimosis resultan generalmente de un nacimiento traumático y están en la cabeza, si la presentación ha sido cefálica, o en las nalgas (Fig. 7) o la vulva, si la presentación ha sido podálica.
Si la presentación ha sido cefálica y, sobre todo, si ha habido una compresión importante, como ocurre en las circulares apretadas de cordón, se puede producir una equimosis facial que debe distinguirse de la cianosis, para lo cual ayuda la búsqueda de petequias. Las petequias generalizadas, sin embargo, pueden expresar una trombocitopenia.
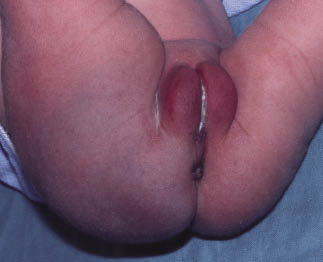
Figura 7. Equimosis en las nalgas tras presentación podálica.
Heridas y abrasiones
En el cuero cabelludo, puede haber pequeñas heridas o abrasiones producidas por la aplicación de electrodos para la monitorización fetal (Fig. 8), por incisiones inadvertidas en el parto por cesárea o por la vacuoextracción, produciéndose un hematoma circular (Fig. 9) o ampollas en el lugar de aplicación de la ventosa (Fig. 10).
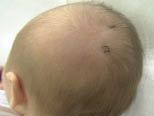
Figura 8. Lesiones secundarias a electrodos empleados en la monitorización fetal.
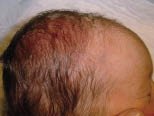
Figura 9. Abrasión secundaria a una vacuoextracción.

Figura 10. Herida del cuero cabelludo de un neonato en fase de cicatrización tras vacuoextracción.
Caput succedaneum
También, en la cabeza, puede haber un edema subcutáneo supraperióstico o caput succedaneum, que se produce por la obstrucción al retorno del flujo de sangre venosa a nivel del cuero cabelludo, como consecuencia de la presión de la cabeza contra el cérvix uterino durante la presentación. Dado que se trata de un edema, puede ser deprimido en el punto de presión. No respetará las suturas craneales ya que puede abarcar una amplia zona cefálica. Debe distinguirse del cefalohematoma, en el que hay una tumefacción traumática de la cabeza por acúmulo de sangre subperióstica secundaria a una hemorragia por ruptura de un vaso sanguíneo durante el parto. A diferencia del caput, se detecta a partir de los 3-4 días de vida y crece lentamente hasta alcanzar su máximo tamaño en la primera semana de vida, reabsorbiéndose progresivamente al cabo de varias semanas(6).
Otras características propias de la piel del recién nacido
La piel del recién nacido tiene unas diferencias anatómicas con la del adulto. Así, hay una falta de desarrollo del estrato córneo, una disminución de la cohesión entre la dermis y la epidermis. Además, las uniones intercelulares epidérmicas son más débiles. El estrato córneo permite conservar el agua corporal. Así pues, la piel es permeable y más cuanto menor es la edad gestacional. Debido a la labilidad de la unión dermo-epidérmica, hay una predisposición a presentar lesiones ampollosas traumáticas. Hay una serie de diferencias en la piel del recién nacido según la edad gestacional.
La piel del recién nacido pretérmino
La piel del prematuro presenta una textura fina que permite observar a su través los vasos sanguíneos. El escaso espesor es responsable de la seudo-plétora. Asimismo, en el recién nacido pretérmino, frecuentemente se observa lanugo (cabello fino, blando e inmaduro) que a menudo cubre la frente y el cuero cabelludo. El lanugo también puede cubrir la espalda y el tórax.
La piel del recién nacido postérmino
En este caso, la piel es laxa y seca, por lo que puede tener un aspecto apergaminado. El cabello es abundante y las uñas pueden ser largas. Días después se produce un agrietamiento de la piel que, en los pliegues, puede condicionar una sobreinfección si no se efectúa una adecuada higiene (Fig. 11). En estos casos, se produce una descamación exagerada de la piel, que no es propia sólo del postérmino, ya que el recién nacido a término también la puede presentar (Fig. 12) como fenómeno transitorio.
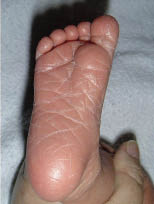
Figura 11. Pliegues del pie de un recién nacido postérmino.
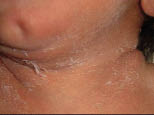
Figura 12. Descamación fisiológica del neonato.
La piel del recién nacido pequeño para su edad gestacional
El recién nacido pequeño para su edad gestacional (PEG) ha sufrido un retraso del crecimiento intrauterino. Puede tener afectado solamente el peso (PEG I), el peso y la talla (PEG II) o el peso, talla y perímetro cefálico (PEG III), en función de la gravedad y duración de dicho retraso de crecimiento.
En la piel del neonato PEG, se puede apreciar el signo del pliegue como expresión de su desnutrición, el cual también se observa en la desnutrición posterior en la vida del niño y en la deshidratación (Fig. 13).
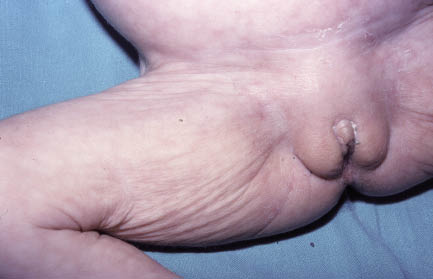
Figura 13. Signo del pliegue en la desnutrición intrauterina.
La piel del recién nacido grande para su edad gestacional
El recién nacido grande para su edad gestacional es macrosomático. La causa más común es el hijo de madre diabética. Su aspecto es pletórico con cara redondeada.
Vérnix caseosa
La vérnix es una sustancia blanca de aspecto caseoso que puede recubrir la totalidad de la epidermis del neonato (Fig. 14), siendo a veces más concentrado en los pliegues axilares, inguinales o bien en los genitales femeninos. Es más frecuente en el recién nacido a término.
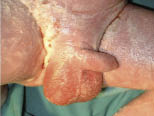
Figura 14. Vérnix caseosa.
Actualmente, hay mucho interés sobre su composición. Así, se sabe que el 80% de su peso es agua, que está en el interior de células del estrato córneo. El resto son, básicamente, lípidos (matriz hidrofóbica), de la que destacan las ceramidas, cuyo contenido equivale al de la epidermis del feto de 23 a 25 semanas de gestación. En este sentido, actualmente hay investigaciones que pretenden sintetizar cremas protectoras para recién nacidos de muy bajo peso con la finalidad de lograr una barrera epidérmica más fisiológica.
Se seca y desprende en las primeras horas de vida. En los labios menores es muy persistente y difícil de eliminar, por lo que se debe evitar realizar abrasiones intentando su limpieza (Fig. 15).
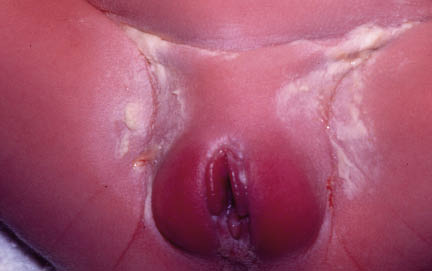
Figura 15. Vérnix caseosa en pliegues.
Con el baño del recién nacido, se debe eliminar la sangre y el meconio de la cara, del cuello y del área perianal mediante un lavado cuidadoso con agua y una esponja de algodón estéril. La vérnix caseosa debe eliminarse de la cara, pero no es preciso retirarla del resto del cuerpo, ya que se eliminará al vestir al niño y al contacto con la ropa de la cama(7).
Manchas de nacimiento vasculares en el neonato y en el lactante (Algoritmo 1)
La frecuencia de las lesiones vasculares es muy variable. Su evolución natural oscila entre fenómenos transitorios banales hasta anormalidades cutáneas permanentes que pueden asociarse con complicaciones o con enfermedades sistémicas(8).
Las manchas de nacimiento vasculares pueden ser malformaciones o tumores vasculares. Las diferencias más importantes se indican en la tabla I.

Malformaciones vasculares (Algoritmo 2)
Las malformaciones vasculares o hamartomas se deben a errores en el desarrollo, pero con un índice bajo de recambio celular. En el lactante, pueden ser capilares, linfáticas, venosas o arteriovenosas. Las dos primeras son más frecuentes.
Malformaciones capilares(9)
Mancha salmón (nevo simple o hemangioma macular)
Es la malformación más frecuente. Afecta a casi la mitad de neonatos de ambos sexos por igual. También, se llama nevo telangiectásico congénito o nevo simple y en terminología popular se ha denominado: “el picotazo de la cigüeña”, “beso del ángel” o “antojo de la madre”.
No suele ser un motivo de consulta. Se trata de una mácula de color rosado de bordes mal delimitados, de pequeño tamaño. Se localiza habitualmente en la frente, la nariz, el entrecejo, el labio superior y la nuca. Con el llanto se hacen más prominentes o llamativos. A nivel histológico, presenta capilares dérmicos distendidos que muestran la persistencia del patrón fetal(10). No plantea problemas estéticos y suele desaparecer a los dos años, excepto los de la nuca, que pueden persistir durante más tiempo(11).
Manchas en vino de Oporto (nevus flammeus)
Son máculas de color rojo, rosado intenso o purpúrico, de márgenes geográficos y tamaño variable que crecen de modo proporcional con el niño y que pueden perdurar durante toda la vida.
Estas lesiones son más raras (0,3% de la población general). No siempre son muy evidentes en el momento del nacimiento y, aunque pueden palidecer en el primer año de vida, suelen oscurecerse después de forma progresiva con la edad.
Cuando se hallan sobre la línea media en el cuero cabelludo o la espalda, pueden indicar un disrafismo cerebral o raquídeo (espina bífida o lipomielomeningocele) ocultos (Fig. 16). Si se localizan en la cara, puede asociarse a glaucoma (incluso en ausencia de afectación leptomeníngea).

Figura 16. Nevus flammeus en la zona sacra con hoyuelo central.
Histopatológicamente, tienen un aumento del número de capilares y vénulas dilatadas de pared fina, situadas en la parte superficial de la dermis reticular.
Si son extensas, pueden suponer un problema estético importante; por lo que, la terapéutica con láser de colorante pulsado con lámpara de destello está indicado. El empleo de láseres en dermatología se basa en la fototermólisis selectiva (la molécula diana es la oxihemoglobina en el caso de los nevus flammeus).
Los criterios de mejor pronóstico son: la edad (la mayoría de autores preconizan el tratamiento en el primer año de vida), el tamaño (menores de 20 cm2 con mayor tasa de curación) y la localización (mejores respuestas en las lesiones del cuero cabelludo y periorbitarias). Son efectos secundarios leves la hiperpigmentación transitoria y las cicatrices. Pueden recidivar hasta un 50% al cabo de 4 años de finalización del tratamiento.
Finalmente, hay numerosos síndromes relacionados con manchas en vino de Oporto y anomalías extracutáneas, de los que los más importantes son:
a) Síndrome de Sturge-Weber: se trata de un defecto del desarrollo de la vascularización de la cresta neural cefálica que produce una mancha en vino de Oporto facial en la distribución oftálmica del nervio trigémino (V1), aunque también puede afectar a la rama mandibular (V3) o maxilar (V2) (Fig. 17) asociado a una angiomatosis leptomeníngea ipsilateral. En un 50% de casos, asocia afectación ocular (angiomas de coroides, glaucoma congénito y pérdida de agudeza visual)(12).
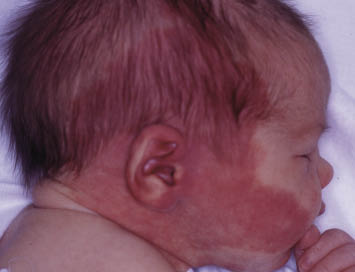
Figura 17. Nevus flammeus en la zona del trigémino.
La afectación neurológica más frecuente en la infancia es epilepsia, cierto grado de retraso psicomotor, calcificaciones corticales temporales u occipitales y hemiparesia. Se recomienda una evaluación oftalmológica cada 6 meses durante los dos primeros años.
b) Síndrome de Klippel-Trenaunay: también se conoce como síndrome de angioosteohipertrofia. Asocia una malformación capilar y venosa (mixta), habitualmente de una extremidad inferior con hipertrofia de las extremidades, linfedema y flebolitos.
c) Síndrome de Beckwith-Wiedemann: también se denomina síndrome onfalocele-macroglosia-gigantismo. Asocia nevus flammeus en la parte central de la frente en un 80% de casos, así como onfalocele, macroglosia e hipercrecimiento somático y visceral. En algunas ocasiones, se ha encontrado una duplicación parcial del cromosoma 11(13,14).
Malformaciones linfáticas
Pueden estar presentes al nacimiento y suelen encontrarse como masas de tejidos blandos en la región axilar o en la nuca. Las malformaciones pueden ser superficiales o profundas.
Las malformaciones profundas pueden llegar a comprometer órganos tales como el esófago, la lengua o las vías respiratorias, como es el caso del higroma quístico del cuello. El tratamiento de tales casos puede incluir la cirugía, la embolización y el láser de contacto.
Las malformaciones superficiales pueden ser circunscritas o difusas. El linfangioma superficial circunscrito o delimitado puede manifestarse al año de vida. La malformación difusa superficial o linfedema se debe a una estasis de la circulación linfática que produce una extravasación de linfa y que puede estar presente al nacimiento, como en el caso del síndrome de Turner (Fig. 18) en el que, además, se puede acompañar de otros signos característicos, como un pliegue redundante en el cuello (Pterigium colli) o un aumento de la separación de las mamilas.
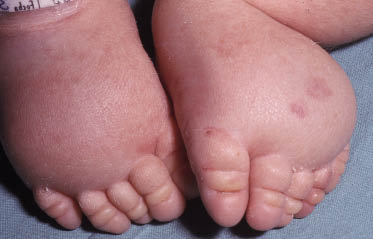
Figura 18. Linfedema de miembros en el síndrome de Turner
Tumores vasculares
De los distintos tipos de tumores vasculares, los más frecuentes en el neonato y el lactante son los hemangiomas, tumores vasculares benignos producidos por proliferación de células endoteliales.
Se observan en el 1 a 2,6% de los recién nacidos en el periodo neonatal inmediato, aunque pueden manifestarse después en el periodo neonatal tardío hasta alcanzar una incidencia estimada del 10 al 13% de todos los lactantes. Los hemangiomas son más frecuentes en las niñas que en los niños (entre 2:1 y 3:1) y en los prematuros, en los que pueden manifestarse a partir de la segunda semana de vida.
Los hemangiomas se localizan sobre todo en la cabeza y el cuello y empiezan como una mácula rosada que aumenta progresivamente de tamaño hasta convertirse en una pápula roja de superficie lisa o mamelonada. Pasan por una fase de crecimiento proliferativo rápido, seguida de una fase de involución lenta y espontánea. Durante la fase proliferativa, tienen muchos conductos vasculares y un alto grado de celularidad (Fig. 19); mientras que, en la fase involutiva, hay una fibrosis tisular, así como una disminución del número de los conductos vasculares, aunque de mayor diámetro.
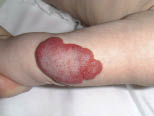
Figura 19. Hemangioma en fase proliferativa
.
Hacia los 3 años, hay una involución espontánea del 30% de hemangiomas; mientras que hacia los 5 años es del 50% y a los 10 años del 90%. A pesar de que la involución natural suele acompañarse de un excelente resultado estético, pueden persistir algunos estigmas cutáneos residuales, tales como: hipopigmentación, telangiectasias o tejido fibroadiposo redundante (Fig. 20).
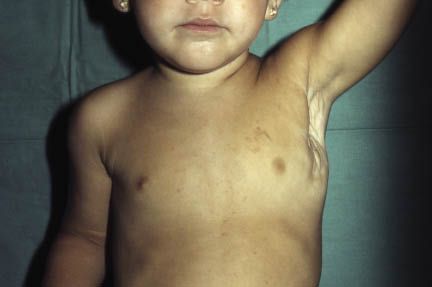
Figura 20. Fase de involución de un hemangioma con tejido fibroadiposo.
Según su aspecto clínico, pueden ser superficiales o profundos (Algoritmo 3). Los superficiales son placas cutáneas vasculares de color rojo brillante, asemejando fresas o frambuesas (Fig. 21), que se localizan en la dermis superficial. Los hemangiomas profundos se localizan en la dermis reticular o en el tejido subcutáneo y tienen un aspecto azulado con una epidermis superior normal (Fig. 22).
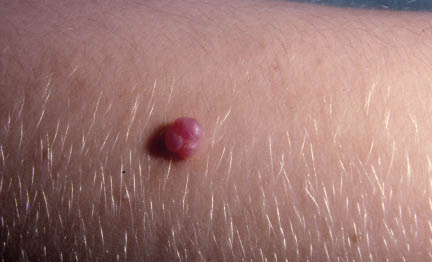
Figura 21. Hemangioma superficial.

Figura 22. Hemangioma profundo.
Los más frecuentes son los hemangiomas en frambuesa o superficiales. Son lesiones muy poco compresibles y que no tienen soplos a la auscultación. Debe evitarse el término de hemangioma cavernoso, porque también se utiliza para describir las malformaciones vasculares o complejas.
El mayor problema de los hemangiomas reside en su localización o en su extensión. Así, los hemangiomas periorbitarios que empujan el ojo o lo obstruyen pueden producir complicaciones visuales en el lactante, ya que está desarrollando su capacidad visual de forma progresiva.
Los hemangiomas múltiples pueden ser indicativos de otros hemangiomas sistémicos graves, como el hemangioma subglótico, asociado a estridor congénito progresivo, la hemangiomatosis hepática, que cursa con insuficiencia cardiaca y soplo en hipocondrio derecho, o la hemangiomatosis intestinal, que en ocasiones se acompaña de hemorragia digestiva.
Por último, se denomina síndrome de Kassabach-Merrit a una situación de atrapamiento y consumo de plaquetas, así como de factores de coagulación, en una lesión vascular proliferativa (hemangioendotelioma kaposiforme o angioblastoma de Nakagawa).
Manchas de nacimiento pigmentadas en el neonato
y en el lactante
Las manchas de nacimiento hiperpigmentadas pueden ser, básicamente, de cuatro tipos: epidérmicas, dérmicas, nevus melanocíticos o mosaicismos.
Lesiones melanocíticas epidérmicas
En este grupo, se incluyen las manchas café con leche y los síndromes lentiginosos.
Manchas café con leche
Las llamadas manchas café con leche son unas lesiones con pigmentación parda, clara, uniforme, bien definida, redonda u oval. El tamaño es muy variable, entre algún milímetro y hasta 20 centímetros de diámetro. Las lesiones solitarias son frecuentes y no tienen ningún significado patológico. Se encuentran en casi una cuarta parte de individuos sanos y su prevalencia aumenta durante la lactancia. En el neonato ya se pueden observar hasta un 90% de las que se observarán después de forma más manifiesta. Se localizan en cualquier sitio del cuerpo (Fig. 23). Son más oscuras en los neonatos de raza negra.
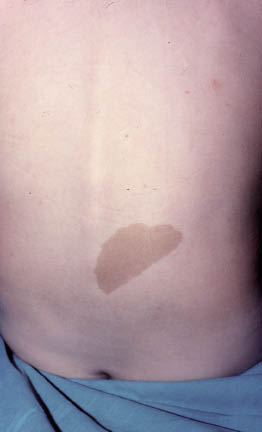
Figura 23. Mancha café con leche en la espalda.
El examen histológico de las manchas café con leche muestra incremento de la melanina epidérmica en melanocitos y queratinocitos, sin proliferación melanocítica, lo que las distingue de los nevus melanocíticos.
Hay que pensar en neurofibromatosis tipo I ante la presencia de más de 3 manchas café con leche, sobre todo en la zona axilar, bajo las mamilas o en los pliegues inguinales. También, si se tienen seis o más manchas café con leche de 0,5 cm en niños prepúberes o seis o más manchas café con leche de 1,5 cm tras la pubertad(15).
Lentígines
Las lentígines son lesiones pequeñas de color pardo, planas u ovales, de 1 a 2 mm. de diámetro. Asemejan pecas, pero la luz solar no influye sobre el color y la pigmentación es más uniforme. Pueden asentar en cualquier superficie cutánea o de mucosas, como la conjuntival o labial. Pueden ser un signo guía que nos indique una patología más compleja por formar parte de un síndrome, tal como: Leopard, NAME, Peutz-Jeghers, etc.
Lesiones melanocíticas dérmicas
Son lesiones cutáneas planas, azuladas, originadas, probablemente, por una detención de la migración de los melanocitos desde la cresta neural hasta la epidermis.
Los dos tipos de lesiones melanocíticas dérmicas más importantes son la mancha mongólica y el nevus de Ito.
Mancha mongólica
Es una mácula pigmentada de color azul o grisáceo, fisiológica, en el recién nacido. También, se denomina mancha azul o de Baltz. Se observa en más del 90% de la población negra y de la asiática y en el 10-20% de la raza blanca. Se trata de un acúmulo de melanocitos en la capa profunda de la dermis. La localización más frecuente es la región lumbosacra y los glúteos. También, se puede observar en la espalda y en los hombros, aunque en ocasiones aparece en las extremidades o la cara. A medida que el niño crece, la mancha mongólica tiende a atenuarse debido al engrosamiento de la epidermis y suele desaparecer en los primeros años de vida. No sufre degeneración maligna.
Cuando el tamaño de la lesión es grande o la localización es atípica, puede llegar a hacer pensar en signo de malos tratos por el aspecto clínico. Sin embargo, una anamnesis en la que se refleje la presencia desde el nacimiento y la ausencia de evolución clínica del hematoma normalmente será suficiente.
Por último, las manchas mongólicas extensas se han descrito asociadas a errores innatos del metabolismo, tales como mucopolisacaridosis tipo I y tipo II.
Nevus de Ito
El nevus de Ito, también denominado nevo fosfocerúleo acromiodeltoideo es una melanocitosis dérmica que sigue la distribución de las ramas supraclavicular y supraacromial del plexo cervical superficial y cutáneo del hombro. No se decolora ni se resuelve con el tiempo. El tratamiento con láser puede disimularlo.
Nevus melanocíticos congénitos(16)
Son unas lesiones pigmentadas maculares o papulares con diferentes tonos de color pardo a negro, debidas a la acumulación de melanocitos en el momento del nacimiento o en los primeros meses de vida.
Las lesiones crecen de manera proporcionada con la persona y, por ello, se cuantifica el tamaño definitivo en el adulto, pudiendo oscilar entre menos de 1,5 cm (pequeños), de 2 a 20 cm (tamaño intermedio) (Fig. 24) o extensos (más de 20 cm). Dado el crecimiento posterior, si la lesión tiene más de 6 cm (en el cuerpo) o más de 9 cm (en la cara) en el recién nacido se cataloga como grande. Estos últimos pueden contener nódulos benignos de crecimiento lento.
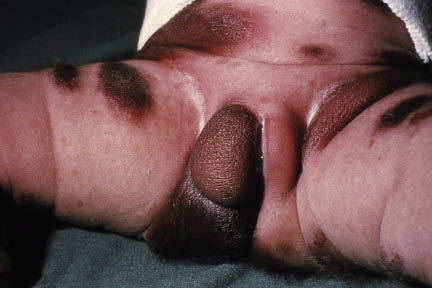
Figura 24. Nevus melanocítico congénito.
Histológicamente, se caracterizan por acúmulos o nidos de melanocitos profundos, localizados alrededor de los anejos y que, con frecuencia, disecan las fibras de colágeno de la dermis. Los bordes suelen ser regulares y bien definidos en los pequeños, pero más imprecisos en los gigantes. Algunos nevus muestran pelos gruesos y pigmentados en su superficie y, en general, los nevus van oscureciéndose durante los primeros meses de vida.
Los nevus gigantes de la cabeza y del cuello pueden asociarse a afectación neurológica por infiltración leptomeníngea, al igual que las malformaciones vasculares congénitas vistas anteriormente.
El riesgo de los nevus melanocíticos congénitos gigantes de desarrollar un melanoma durante los primeros quince años de vida es de un 6%,siendo sobre todo en los primeros años de vida, por lo que algunos autores proponen la extirpación profiláctica. Sin embargo, los nevus melanocíticos de pequeño y mediano tamaño, que son la mayoría, con una incidencia 100 veces superior a los gigantes, tienen menos potencial de degeneración maligna y si ésta ocurre es tras la pubertad, por lo que el pediatra deberá remitirlos al dermatólogo antes de la adolescencia salvo que hubiese habido previamente cambios en su aspecto.
Mosaicismo e hiperpigmentación
Los cuadros clínicos con máculas hiperpigmentadas en forma de mosaico más importantes y que pueden observarse desde la época neonatal son la incontinencia pigmenti, el síndrome de McCune-Albright y el nevo epidérmico.
Incontinencia pigmenti
Es un trastorno dominante ligado al cromosoma X que se presenta en el nacimiento o poco después, con lesiones lineales no uniformes entre las denominadas líneas de Blaschko con lesiones vesiculosas inflamatorias y en cuyas vesículas epidérmicas hay numerosos eosinófilos. A las seis semanas, aparecen lesiones verrucosas que, posteriormente, se pigmentan en remolinos u “hojas de cebolla” (Fig. 25). Puede asociar alteraciones neurológicas graves, oculares y dentales.
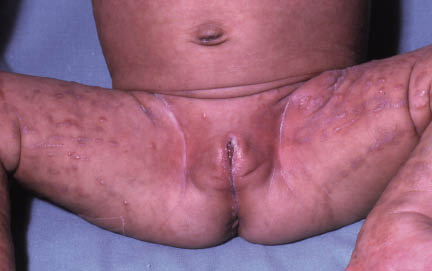
Figura 25. Incontinencia pigmenti.
Síndrome de McCune-Albright
De las tres características (manchas café con leche, displasia fibrosa poliostótica y disfunción endocrina), en el neonato o en el lactante pueden observarse lesiones grandes, lineales o segmentarias, uni o bilaterales, que pueden seguir las líneas de Blaschko.
Nevus epidérmico
Son lesiones benignas congénitas con áreas hiperpigmentadas de hiperqueratosis e hipertrofia de la epidermis. Puede seguir una distribución lineal o circular y se conoce como nevus verrucoso, para la forma localizada o solitaria, nevus unius lateris, si es extenso, y nevus lineal sebáceo, si afecta a los anexos del cuero cabelludo en cara y cuello. Las lesiones son benignas, pero pueden ser extirpadas si hay alteración estética importante.
Otras alteraciones de la pigmentación: manchas hipopigmentadas
Los trastornos de la función o del desarrollo de los melanocitos pueden causar hipopigmentación generalizada, segmentaria o localizada.
El albinismo es un grupo de desórdenes genéticos en los que la melanina es anormal. El color de la piel varía desde rosado hasta marrón claro y suele asociar fotofobia, nistagmus y agudeza visual disminuida. A nivel de afectación segmentaria, el piebaldismo es una enfermedad autosómica dominante con áreas de piel y pelo blancos, sobre todo en el tórax, brazos y abdomen. El síndrome de Waardenburg tiene características semejantes pero asocia heterocromía del iris y sordera. Cuando la mancha hipopigmentada es aislada, carece de significado patológico.
Costra láctea
Se trata de unas placas descamativas en el cuero cabelludo, grasientas, de color amarillento, de tamaño y forma variables. Se observan a partir de la primera y segunda semana de vida. Asienta sobre todo en el vértex y puede extenderse hacia áreas frontales (Fig. 26). No se acompaña de manifestaciones generales y el prurito es débil o no existe. Para algunos autores, la costra láctea es considerada la forma más precoz de la dermatitis seborreica. En cuanto al tratamiento, es interesante destacar el papel queratolítico de la vaselina salicilada a concentraciones del 3%, evitando la aplicación excesiva, así como mayores concentraciones para evitar la yatrogenia relativa a la intoxicación salicílica.
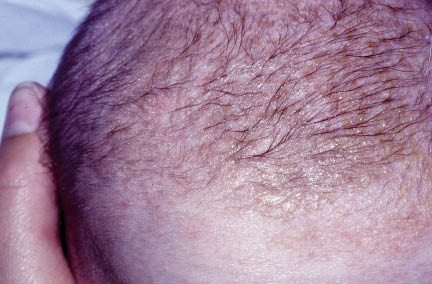
Figura 26. Costra láctea.
Dermatitis seborreica
La dermatitis seborreica se caracteriza por la presencia de áreas eritematosas con escamas grasientas o de pequeñas pápulas sobre la base eritematosa, que afectan el cuero cabelludo (sería la costra láctea), las orejas y el cuello. El eritema predomina en los pliegues de flexión y en las áreas intertriginosas, mientras las escamas predominan en la cabeza. En ocasiones, afecta a la zona del pañal y se puede confundir con la dermatitis del pañal.
A diferencia de la dermatitis atópica, el cuadro se inicia hacia el mes y suele regresar hacia los 3 meses, no suele afectar al tronco ni extremidades, no es pruriginoso y es autolimitado.
Algunos estudios han implicado Malassezia furfur, así como fluctuaciones hormonales, lo que explicaría que la dermatitis seborreica afecte más a las áreas con mayor densidad de glándulas sebáceas.
Dado el carácter autolimitado, se debe ser conservador en su tratamiento. Hay estudios no controlados en los que se demuestra una mejoría tanto con emolientes, con hidrocortisona al 1% como con ketoconazol tópico(17).
Dermatitis del pañal
La dermatitis del pañal se refiere, en sentido amplio, a cualquier enfermedad cutánea que se manifiesta sólo o principalmente en la zona que cubre el pañal. No obstante, es preferible usar el concepto de “dermatitis irritativa del área del pañal” como: la reacción inflamatoria de la piel cubierta por el pañal (abdominal, perineal y glútea), de tipo irritativo, originada por el contacto prolongado de esta superficie cutánea con la orina, las heces y otras sustancias (detergentes, plásticos, perfumes…).
En cuanto a la etiopatogenia de esta entidad, el agente irritativo no es único, sino una mezcla de diversos factores de diferente capacidad irritativa sobre la piel. Los principales factores que influyen son: la fricción, la oclusión, la excesiva humedad, la capacidad irritante de la orina y las heces, así como el aumento del pH en la piel del área del pañal. Al final, hay un daño sobre la barrera de la epidermis, con la pérdida de la función de barrera de la piel(18).
El factor inicial más importante es la oclusión del área del pañal, lo que favorece la humedad, la cual se exacerba por la orina y las heces del bebé. El aumento de la humedad favorece la sobrehidratación y maceración de la piel. Además, la orina transforma su urea en amonio por la acción de la ureasa fecal, con lo que aumenta el pH, lo que estimula las proteasas y lipasas fecales que dañan la piel. También, el amonio es irritante directo de la piel (Fig. 27).
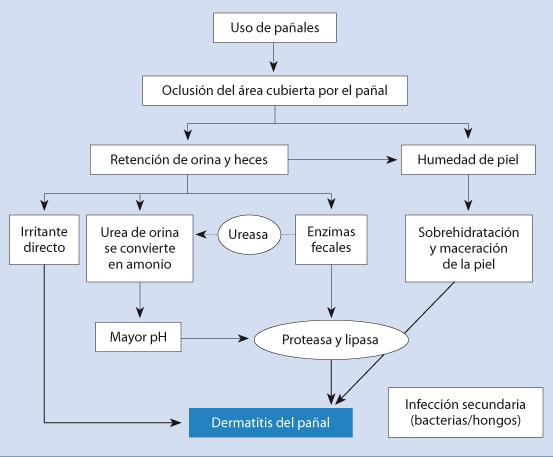
Figura 27. Etiopatogenia de la dermatitis del pañal
La dermatitis irritativa del pañal afecta entre el 5 y 25% de los lactantes en algún momento. No hay predomino de sexo. La máxima incidencia se produce después del primer trimestre. Es más frecuente en los lactantes con diarrea.
Clínica
La dermatitis irritativa del área del pañal afecta sobre todo a las zonas convexas, con lesiones cutáneas en las áreas que tienen contacto más directo con el pañal, tal como: los genitales externos, las nalgas y las zonas perineales (Fig. 28). Según Zambrano, esta dermatitis de las zonas convexas puede ser de tres tipos:

Figura 28. Dermatitis del pañal en su fase inicial de afectación.
a) Eritema en W: se trata de un eritema en las regiones glúteas, genitales y superficies convexas de los muslos, dejando libre el fondo de los pliegues.
b) Eritema confluyente: es un eritema más vivo e intenso, con afectación de los pliegues y signos de exudación.
c) Dermatitis erosiva del pañal, en las que hay ulceraciones superficiales en sacabocados, salpicadas, en número reducido.
No siempre las lesiones son tan delimitadas y puras, sino que pueden ser situaciones mixtas, como se observa en las Figuras 29 y 30.
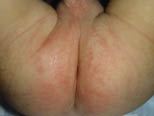
Figura 29. Eritema del pañal confluyente en fase de curación.

Figura 30. Eritema del pañal mixto (forma en W y confluyente).
La complicación más habitual es la sobreinfección, sobre todo por Candida albicans, que produce un eritema intenso de tinte rojo violáceo con formación de pápulas y pápulo-pústulas de extensión periférica. Como consecuencia del paso a través del canal del parto de una madre con vaginitis candidiásica, el recién nacido puede colonizar su mucosa oral y, sobre todo, la lengua. La estomatitis por Candida o muguet se caracteriza por unos pequeños acúmulos blancos, como leche cuajada, firmemente adheridos a la mucosa bucal, labios y lengua (Fig. 31). Cuando se arrastran con una gasa pueden dejar un lecho poco eritematoso y no sangrante. Su tratamiento debe incluir el empleo de antimicóticos tópicos en la mucosa oral pero también en el pezón de la madre si toma pecho y en la tetina del biberón e, incluso, en el chupete.
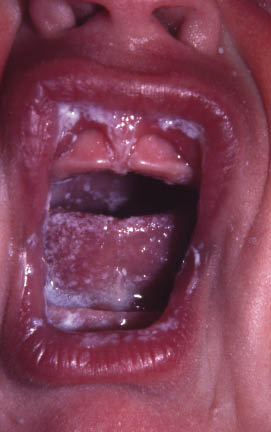
Figura 31. Muguet.
Otra posible complicación, asociada a la utilización de corticoides tópicos de alta potencia, es el granuloma glúteo infantil.
Diagnóstico diferencial
Dado que el área del pañal es una zona propensa al desarrollo de varias enfermedades, son muchas las entidades con las que se debe distinguir.
• Miliaria rubra. Se produce por un exceso de sudoración local. Se manifiesta como pápulas eritematosas aisladas.
• Herpes simple primario genital. Aparecen vesículas concluyentes sobre una base eritematosa.
• Sífilis congénita. Con pápulas y coloración eritematosa o, incluso, marronácea.
• Psoriasis del pañal. Se trata de placas eritematosas de márgenes bien definidos y con leve descamación.
• Acrodermatitis enteropática. Debida a un déficit de cinc, cursa con lesiones eritemato-descamativas de bordes desflecados.
• Enfermedad perianal estreptocócica. Más propia de edades posteriores, cursa con un eritema persistente perianal (Fig. 32) acompañado a veces de lesiones inflamatorias en el glande (balanitis) (Fig. 33).
• Otras enfermedades más raras, como: histiocitosis, mastocitosis…

Figura 32. Eritema perianal amplio.
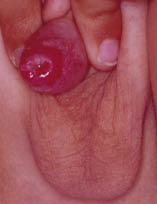
Figura 33. Región bálano-prepucial eritematosa, con secreción purulenta.
Prevención
La profilaxis de la dermatitis irritativa del área del pañal consiste en realizar una buena higiene de la zona, logrando que esté seca y limpia. Para ello, se lavará con agua tibia y un jabón neutro. Los pañales se cambiarán con frecuencia.
Después de cada limpieza o baño y tras cada cambio de pañal, es muy útil aplicar una fina capa en las nalgas del bebé de cremas de barrera con acción absorbente y astringente, como el óxido de cinc, talco y caolín. Además, algunas tienen la ventaja añadida de incorporar sustancias antienzimáticas, antiproteasa y antilipasa, y cicatrizantes, como el pantenol. En todo caso, siempre con el siguiente cambio del pañal, se retirarán los restos de la anterior aplicación sólo con agua y se aplicará nuevamente una fina capa.
El ácido bórico y el bicarbonato de sodio, que pueden ser absorbidos percutáneamente, son potencialmente tóxicos y deben evitarse(19).
Tratamiento
La terapéutica consiste en aplicar una crema de barrera, como la indicada anteriormente, al mismo tiempo que se asocia con la aplicación de corticoides tópicos de baja potencia (hidrocortisona al 1%, una o dos veces al día) para combatir la inflamación. Si hay una sobreinfección candidiásica, hay que usar un antifúngico, tal como: nistatina, clotrimazol o miconazol. Si hay una sobreinfección bacteriana, se emplearán antibióticos tópicos, tales como: mupirocina, activa frente a estafilococo, y estreptococo.
Bibliografía
Los asteriscos reflejan el interés del artículo a juicio del autor.
1. Ribes C,Moraga FA. Recién nacido: lesiones cutáneas benignas transitorias. En: Protocolos diagnósticos y terapéuticos. Dermatología Pediátrica. Ed. Asociación Española de Pediatría; 2007. p. 309-16. Disponible en http://www.aeped.es/documentos/protocolos-dermatologia
2. Monteagudo B, Labandeira J, León-Muiños E, Carballeira I, Corrales A, Cabanillas M, et al. Prevalencia de marcas de nacimiento y lesiones cutáneas transitorias en 1.000 recién nacidos españoles. Actas Dermosifiliogr. 2011; 102: 264-9.
3. Liu C, Feng J, Qu R, et al. Epidemiologic study of the predisposing factors in erythema toxicum neonatorum. Dermatology. 2005; 210: 269-72.
4. Buckley DA, Munn SE, Higgins EM Neonatal eosinophilic pustular folliculitis.Clin Exp Dermatol. 2001; 26: 251-5.
5. Vitoria I. Los pequeños problemas en el primer mes de vida. En: Vitoria I, ed. Cuidados del recién nacido. Mitos y errores. Madrid. Ed. Exlibris; 2008. p. 65-71.
6. García Arqueza A, Gutiérrez J, Aguayo, Almuedo A. Cefalohematoma como primera manifestación de déficit congénito de factor XIII. An Esp Pediatr. 2000; 53: 241-2.
7. Hoeger PH, Schreiner V, Klaassen IA, Enzmann CC, Friedrichs K, Bleck O. Epidermal barrier lipids in human vernix caseosa: corresponding ceramide pattern in vernix and fetal skin. Br J Dermatol. 2002; 146: 194-201.
8.** Leonardi-Bee J, Batta K, O’Brien C, Bath-Hextall FJ. Interventions for infantile haemangiomas (strawberry birthmarks) of the skin. Cochrane Database Syst Rev. 2011; 11: CD006545.
9. Huang J, Liang M. Vascular Malformations. Pediatr Clin North Am. 2010; 57: 1091-110.
10. Rogers M, Lam A, Fischer G. Sonographic findings in a series of rapidly involuting congenital hemangiomas. Pediatr Dermatol. 2002; 19: 5-11.
11. Holland KE, Drolet BA. Infantile hemangioma. Pediatr Clin North Am. 2010; 57:1069-83.
12. Portilla P, Husson B, Lasjaunias P, Landrieu P. Sturge-Weber disease with repercussion on the prenatal development of the cerebral hemisphere. Am J Neuroradiol. 2002; 23: 490-2.
13. Gimeno P, Pérez Martín P, López-Pison J, Romeo M, Galeano N, Marco M, Rebage V. Síndrome de Klippel-Trenaunay: Aportación de tres nuevos casos. An Esp Pediatr. 2000; 53: 350-4.
14. Reish O, Lerer I, Amiel A, Heyman E, Herman A, Dolfin T, et al. Wiedemann-Beckwith syndrome: further prenatal characterization of the condition. Am J Med Genet. 2002; 107: 209-13.
15. Shah K. The Diagnostic and Clinical Significance of Café-au-lait Macules. Pediatr Clin North Am. 2010; 57: 1131-53.
16. Lyon V. Congenital Melanocytic Nevi. Pediatr Clin North Am. 2010; 57: 1155-76.
17. Cohen S. Should we treat infantile seborrhoeic dermatitis with topical antifungals or topical steroids? Arch Dis Child. 2004; 89: 288-9.
18. Atherton DJ. The aetiology and management of irritant diaper dermatitis. J Eur Acad Dermatol Venereol. 2001; 15: 1-4.
19. Gupta A, Skinner A. Skinner Management of diaper dermatitis. Int J Dermatol. 2004; 43: 830-4.
Bibliografía comentada
– Faurschou A, Olesen AB, Leonardi-Bee J, Haedersdal M. Lasers or light sources for treating port-wine stains. Cochrane Database Syst Rev. 2011; 11: CD007152.
Papel de los tipos de láser empleados para el tratamiento de los nevus flammeus.
– Guggisberg D, Hadj-Rabia S, Viney C, Bodemer C, Brunelle F, et al. Skin markers of occult spinal dysraphism in children: a review of 54 cases. Arch Dermatol. 2004; 140: 1109-15.
Indica los datos clave que debemos observar en las lesiones de la espalda que ocultan un disrafismo espinal.
– Leonardi-Bee J, Batta K, O’Brien C, Bath-Hextall FJ. Interventions for infantile haemangiomas (strawberry birthmarks) of the skin. Cochrane Database Syst Rev. 2011; 11: CD006545.
Tipos de laser empleados para el tratamiento de los hemangiomas.
– O’Connor N, McLaugh MR. Newborn Skin: Part I. Common Rashes. Am Fam Physician. 2008; 77: 47-52.
– McLaughlin MR, O’Connor NR, Ham P. Newborn skin: Part II. Birthmarks. Am Fam Physician. 2008; 77: 56-60.
Revisiones sencillas y prácticas de los exantemas comunes en el neonato.
– Puig l. Lesiones vasculares :hamartomas. En: Protocolos diagnósticos y terapéuticos. Dermatología Pediátrica. Ed Asociación Española de Pediatría; 2007. p. 71-7.
Disponible en http://www.aeped.es/documentos/protocolos-dermatologia
Clara exposición sobre los hamartomas en el neonato y lactante.
– Puig L. Lesiones vasculares Angiomas. En: Protocolos diagnósticos y terapéuticos. Dermatología Pediátrica. Barcelona: Ed. Asociación Española de Pediatría; 2007. p. 65-70.
Disponible en http://www.aeped.es/documentos/protocolos-dermatologia
Revisión completa sobre los angiomas propios de la época del neonato y lactante.
– Zambrano E, Torrelo A, Zambrano A. Dermatitis del pañal. En: Protocolos diagnósticos y terapéuticos. Dermatología Pediátrica. Ed Asociación Española de Pediatría; 2007. p. 137-40.
Disponible en http://www.aeped.es/documentos/protocolos-dermatologia
Información práctica y completa sobre la dermatitis del pañal.
| Caso clínico |
| La infección por estreptococos del grupo A (EGA) se presenta más frecuentemente como una faringitis o amigdalitis aguda. Sin embargo, en los últimos años se viene observando la presencia de la infección en otras localizaciones, tales como la celulitis perianal(1). Ésta puede asociarse en las niñas a vulvovaginitis y, más raramente, a balanitis en los niños pequeños no circuncidados, entidad denominada por algunos autores como enfermedad perianal estreptocócica(2).Se presenta un caso de enfermedad perianal estreptocócica asociada a balanopostitis.
Caso clínico. Eritema perianal vs. dermatitis del pañal Niño de 11 meses de edad, sin antecedentes familiares ni personales de interés, remitido por presentar lesiones eritematosas, dolorosas y exudativas, en región perianal y balano-prepucial de 1 mes de evolución, a pesar de tratamiento tópico con antifúngico (miconazol) y esteroideo (hidrocortisona). Sin otra sintomatología. Exploración física Peso: 10,5 kg (p mayor 50) y talla: 74 cm (p50), frecuencia cardiaca: 92 lpm, frecuencia respiratoria: 28 rpm, tensión arterial: 100/65 mmHg. Piel: lesión perianal eritematosa, muy dolorosa al tacto, húmeda, brillante, bien delimitada, sin apreciarse lesiones satélites a su alrededor. No fisuras. Región bálano-prepucial eritematosa, dolorosa y húmeda, presentando exudado amarillento a través de la uretra. Resto de exploración por aparatos normal. Exploraciones complementarias Exámenes complementarios: bioquímica sanguínea y serología normales o negativos. Cultivo y antibiograma del frotis perianal y exudado uretral que nos dan el diagnóstico. Evolución Se instaura tratamiento con un fármaco por vía oral y una pomada tópica durante 10 días con resolución progresiva de las lesiones y normalidad clínica al décimo día. No se evidenciaron recaídas ni complicaciones en los 6 meses siguientes. |